PHLEBITE ET INSUFFISANCE VEINEUSE Dr N de Lagurenne

PHLEBITE ET INSUFFISANCE VEINEUSE Dr N. de Laguérenne

HISTORIQUE

• L’évolution des idées médicales sur la phlébite (TVP) s’articule autour de trois époques: – Epoque pariétale (1784 -1851): l’inflammation de la paroi veineuse affecte le contenu sanguin. – Epoque plasmatique (1851 -1890): la thrombogenèse est liée à une hypercoagulabilité sanguine. – Epoque pluraliste moderne.

ANATOMIE
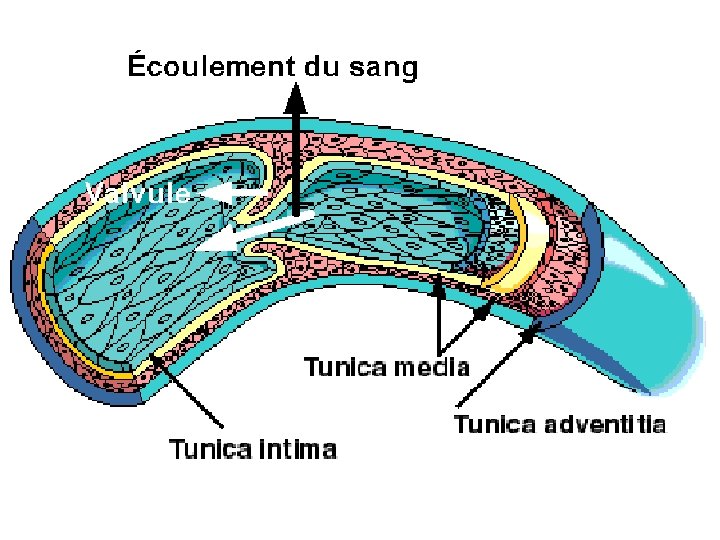
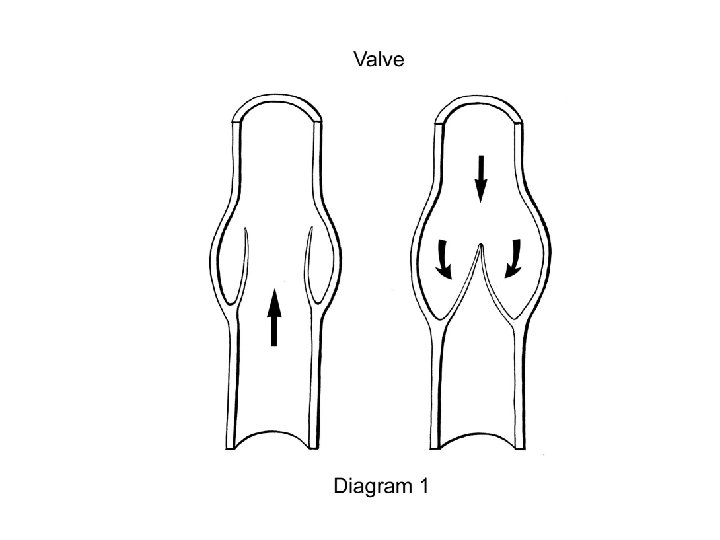

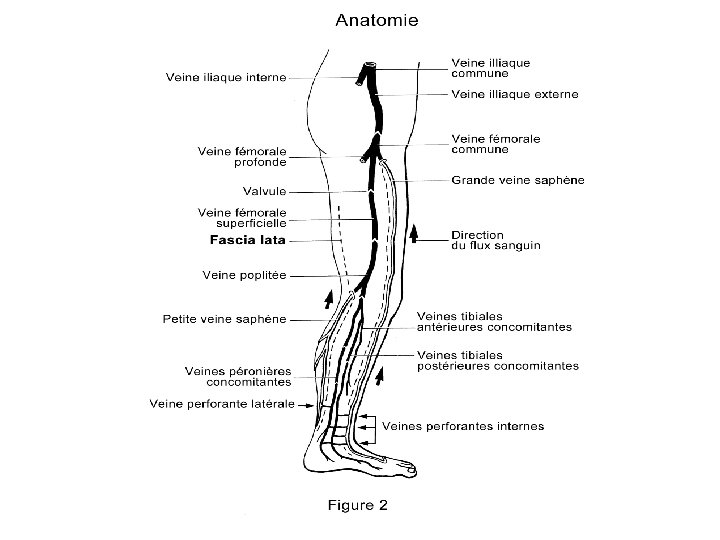
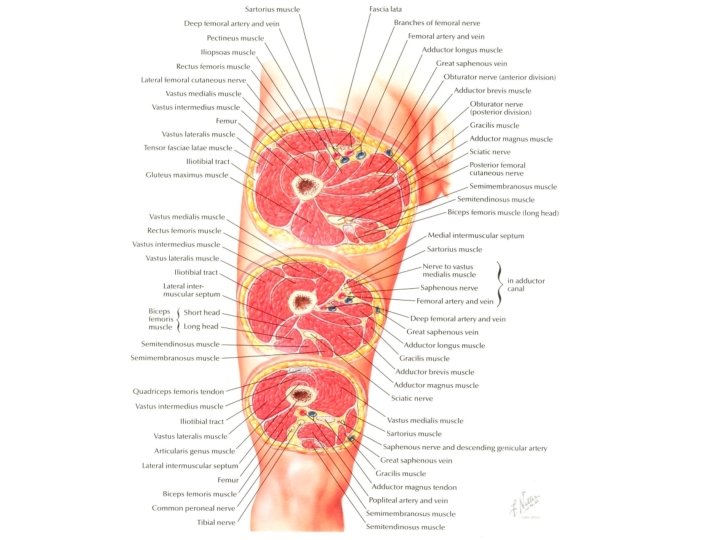
• La circulation veineuse des MI comprend deux réseaux profond et superficiel, reliés par des veines perforantes. • Le réseau superf = veines saphènes interne (se jetant dans v fémorale par une crosse) et externe (se jetant dans la v poplitée). • Le sang circule du réseau superficiel vers la profondeur. • Les varices correspondent à une permanente des veines superficielles. dilatation

PHYSIOPATHOLOGIE DE LA THROMBOSE VEINEUSE PROFONDE (TVP)

• La thrombogenèse = triade de facteurs physiopathogéniques: – Altération pariétale – Stase – Hypercoagulabilité Triade de VIRCHOW • La thrombogenèse = réactivité du sang: – Un système cellulaire: les plaquettes – Un système moléculaire: la coagulation aboutissant à la transformation du Fg en fibrine. – Un système de remodelage: la fibrinolyse.

1 -Altération pariétale • Anomalie intrinsèque de la paroi veineuse qui devient procoagulante • Mise à nu du sous endothélium (chirurgie par exple) • Matériel étranger (cathéter…) Activation plaquettaire

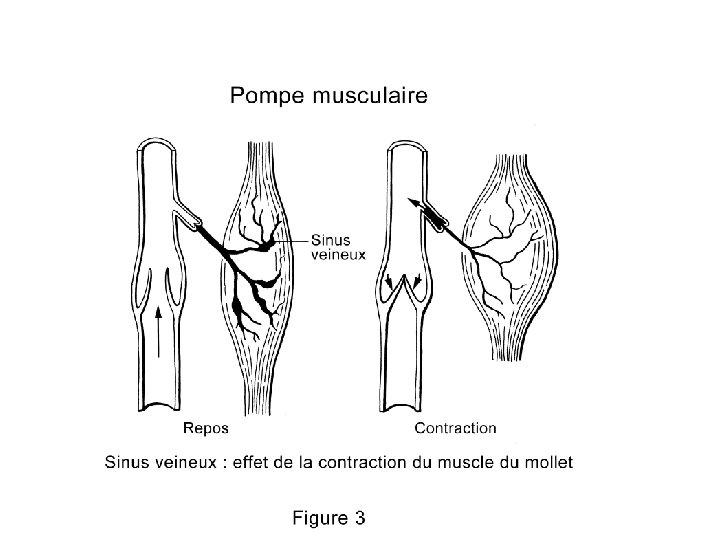
2 -Stase veineuse • Hémodynamique veineuse (faible Pn, faible V d’écoulement) • Le thrombus veineux se développe préférentiellement au niveau des valvules veineuses où la stase est plus importante. • L’élévation des membres et la contraction musculaire permet de diminuer cette stase veineuse.

3 -Hypercoagulabilité • Trois intervenants: – Plasma ou phase plasmatique – Plaquettes ou phase cellulaire – Conditions d’écoulement (hémorhéologie) du sang
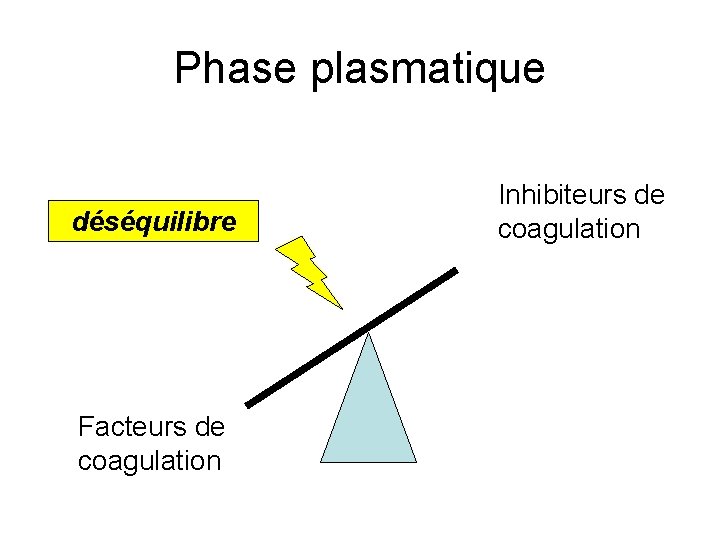
Phase plasmatique déséquilibre Facteurs de coagulation Inhibiteurs de coagulation

Phase cellulaire • Anomalie du nombre de plaquettes • Anomalie de la fonction plaquettaire

Hémorhéologie • Importance des conditions d’écoulement du sang: – Nbre et déformabilité des GR (drépanocytose, maladie de Vaquez…. ) – Viscosité plasmatique (inflammation plasmatique, déshydratation…)

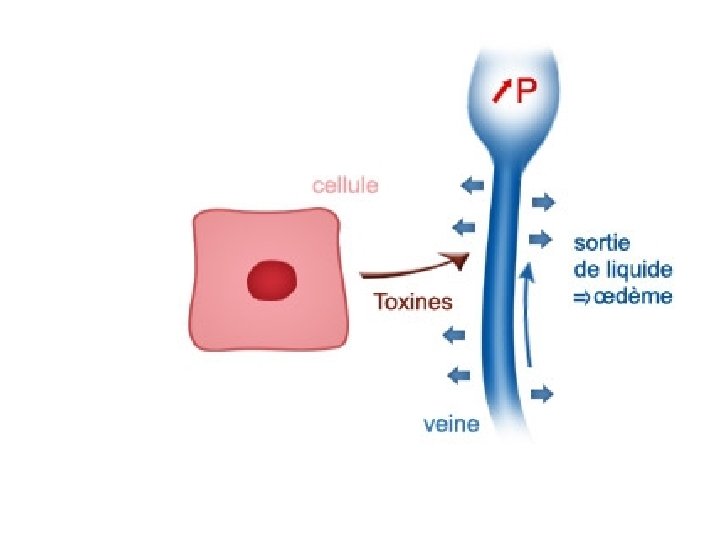
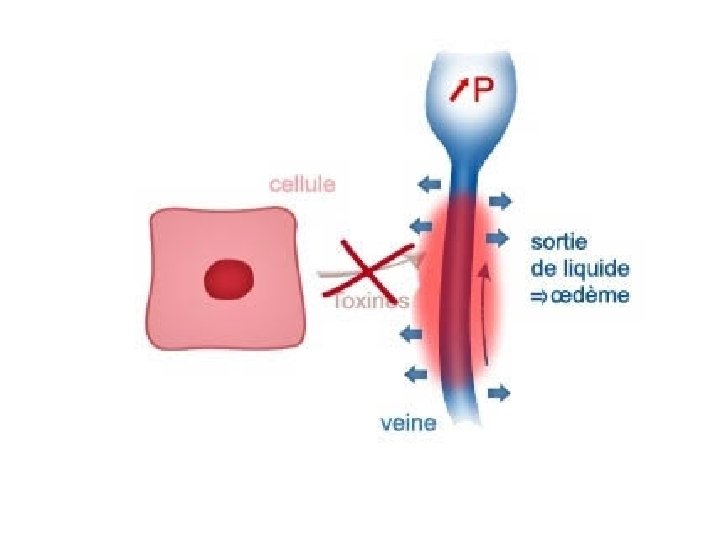
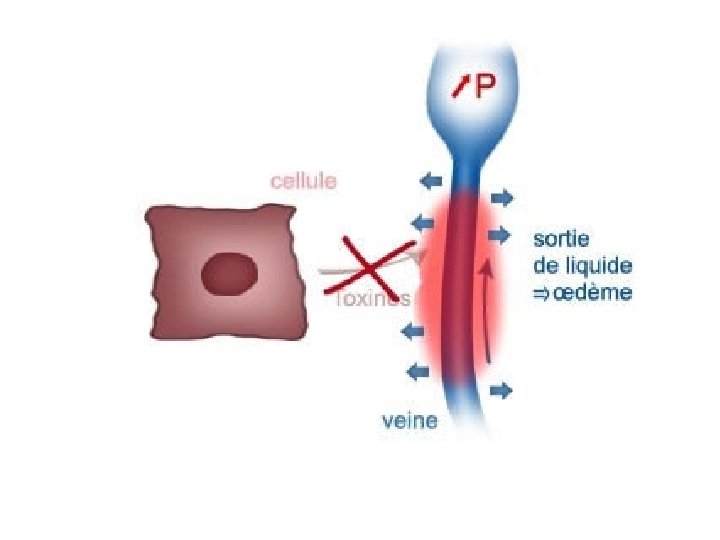
• D’où formation d’un thrombus • Son évolution naturelle se fait vers l’extension. • Organisation du thrombus avec réaction inflammatoire entraînant la destruction des valvules veineuses et l’apparition de néo-capillaires. • L’oblitération HTVeineuse du réseau VP entraîne une œdème par transsudation. • Développement d’un réseau de suppléance et reperméabilisation complète ou partielle de la veine.

FACTEURS DE RISQUE DE LA MALADIE THROMBOEMBOLIQUE VEINEUSE

• Age > 40 ans • Immobilité prolongée / paralysie / AVC • Antécédents de thrombose veineuse / insuffisance veineuse – varices. • Chirurgie majeure (abdominale, pelvienne, mbres inférieurs) / fractures • Infarctus du myocarde • Obésité • Traitement par œstrogènes ! Association tabac – contraception ! • Etats d’hypercoagulabilité (résistance prot C activée, déficit en antithrombine, déficit prot S et prot C, anticorps antiphospholipides, anticoagulant circulant) • Cancer • Syndrome myeloprolifératif

Fd. R de THROMBOSE VEINEUSE • Risque inhérent au patient – – – – – Age > 40 ans Obésité Maladie veineuse Immobilisation (alitement > 4 jours) Grossesse Post-partum Oestrogènes ATCD de thrombose veineuse Thrombopathies ---- Déficit en protéine C, S, antithrombine III ---- Résistance à la protéine C ---- Anticorps anticardiolipine Homocystéinémie • Situation aiguë – Traumatisme - Chirurgie orthopédique – Chirurgie du pelvis (urologique, gynécologique) – Neurochirurgie – Cancer – Défaillance cardiaque – IDM récent – AVC - Paralysie des MIF – Infection – Voyage prolongé en avion – Maladie inflammatoire de l'intestin – Syndrome néphrotique – Polyglobulie – Hémopathies – Dysprotéinémie – Chimiothérapie anticancéreuse – Maladie de Behcet – Hémoglobinurie paroxystique nocturne

EPIDEMIOLOGIE

• Affection fréquente: – 250000 TVP diagnostiquée par an en France. – Prévalence= 1, 55 chez ♂ 1, 62 chez ♀ / 100000 hab • L’incidence augmente avec l’âge • surtout TVP des mbres infé, la TVP des mbres sup est bcp plus rare • Très fréquente et potentiellement grave, la TVS des mbres infé.

DIAGNOSTIC CLINIQUE DE LA TVP

1 -Diagnostic clinique • La clinique est peu sensible et peu spécifique • C’est l’association d’un examen clinique compatible avec une situation à risque. • Les signes: –Douleur spontanée et provoquée du mollet (signe d’Homans) –Œdème de la jambe –Signes inflammatoires avec jambe chaude –Dilatation des veines superficielles et cyanose

2 -Formes particulières • Phlébite bleue ou phlegmatia coerulea: – Urgence médicale – Thrombose du confluent fémorosaphène qui bloque totalement le retour veineux – D’où résistance à l’apport artériel et spasme artériel Ischémie de mbre • Thromboses veineuses pelviennes: – Tableau pelvien et général (douleurs pelviennes, trbles urinaires, fièvre, sepsis).

• Thrombose de la veine cave inférieure: – Les signes de phlébite peuvent être bilatéraux – Œdème étendu jusqu’aux cuisses. – Circulation collatérale superficielle abdominale – Souvent asymptomatique. • Thrombose veineuse superficielle: – Cordon douloureux inflammatoire sur un trajet veineux ou variqueux – Très fréquent, surtout sur terrain d’insuff veineuse chronique – Peut évoluer vers TVP (5 à 15% des cas)ou EP (5 à 10% des cas).
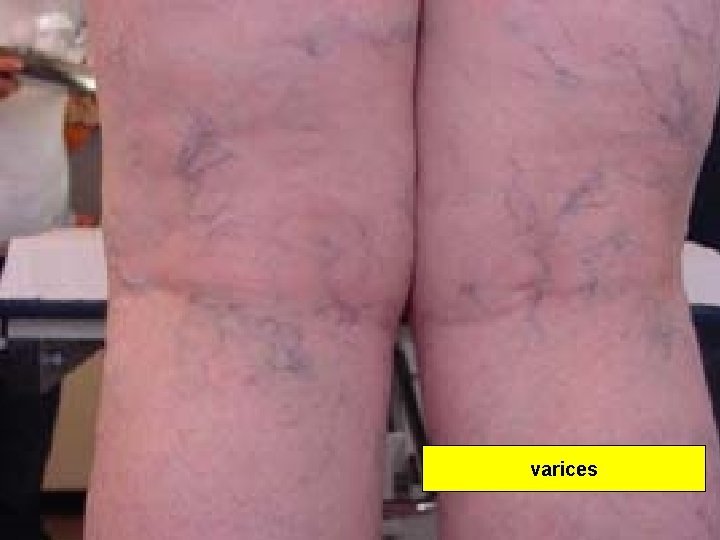
varices
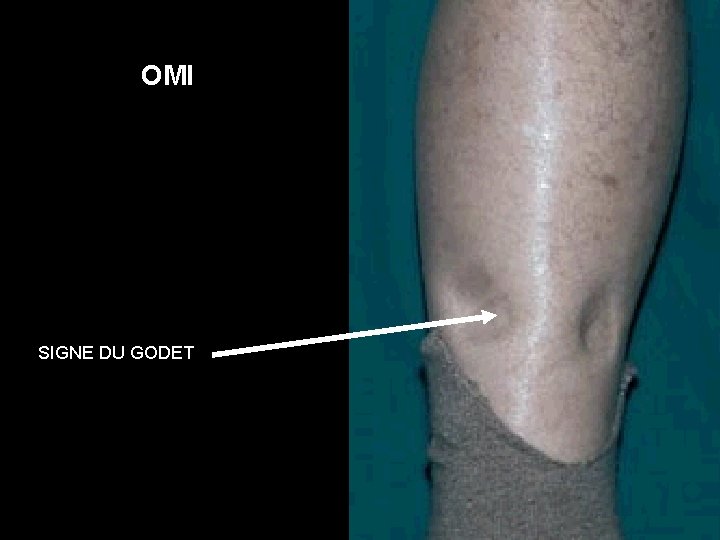
OMI SIGNE DU GODET

DIAGNOSTIC PARACLINIQUE

1 -Dosages biologiques • Les D-Dimères: – Issus de la dégradation de la fibrine – Très mauvaise spécificité (augmentés dans de nbreuses pathologies) – Un dosage négatif permet d’exclure une thrombose veineuse dans 95% des cas – Négatif si < 500μg/L. Seul intérêt: si négatif!!

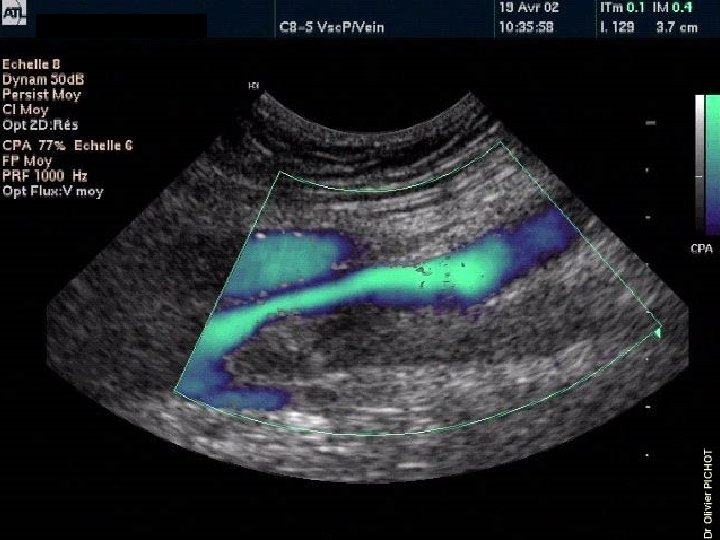
2 -Echographie doppler veineuse • Méthode non invasive • Sensibilité diagnostique de 92 à 95% • Spécificité de 97 à 100%

• Cet examen permet l’étude des veines, du thrombus et des flux sanguins. • L’axe veineux est étudié en coupe transversale, puis longitudinale et il est comprimé. • Ces manœuvres sont répétés tout au long du système veineux. Les deux signes de TVP sont: – L’incompressibilité de la veine – La mise en évidence du thrombus.


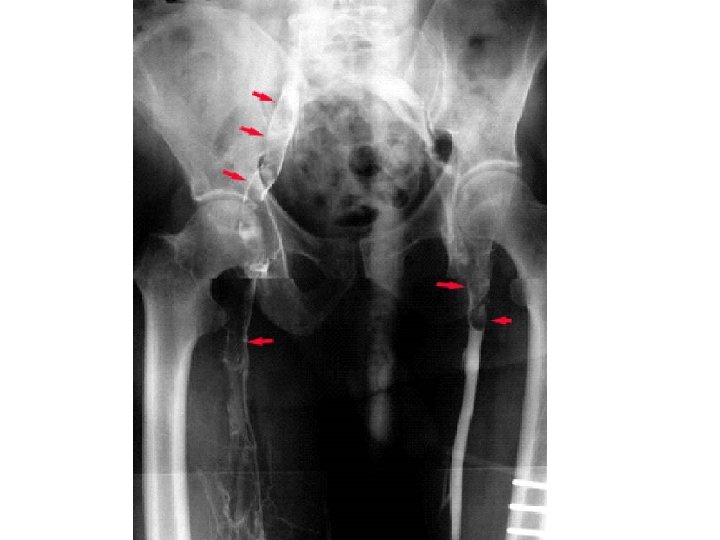
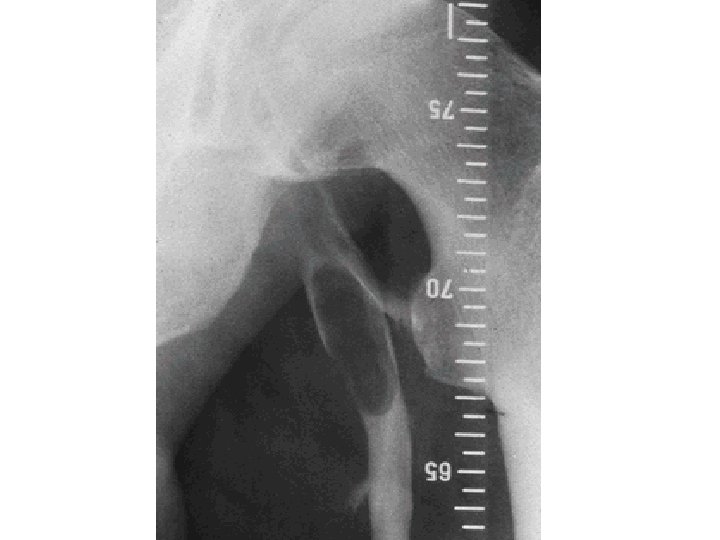
3 -Phlébographie • Cet examen consiste à opacifier les veines profondes mbres infé avec un produit de contraste iodé, opaque aux rayons X. • Prise de clichés radiologiques. • Va mettre en évidence le thrombus sous forme d’une image de soustraction. • Excellente sensibilité • Mais: examen invasif, coûteux, attention allergie iode.

STRATEGIE DIAGNOSTIQUE
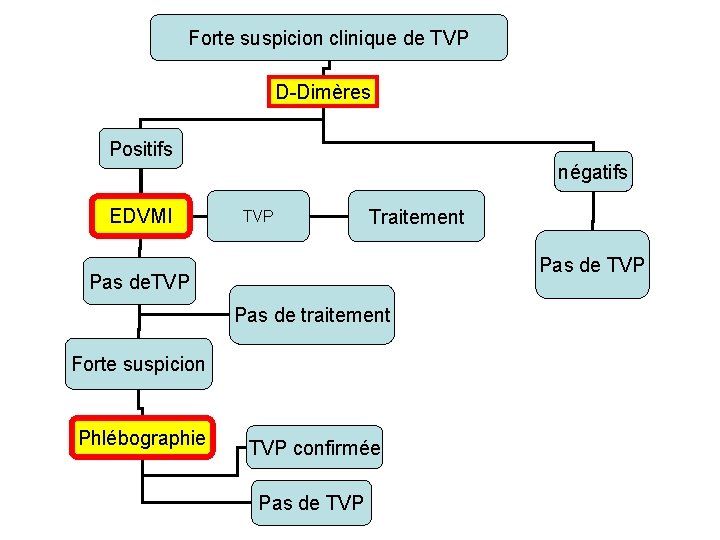
Forte suspicion clinique de TVP D-Dimères Positifs négatifs EDVMI TVP Traitement Pas de TVP Pas de traitement Forte suspicion Phlébographie TVP confirmée Pas de TVP

LES COMPLICATIONS

1 -Embolie pulmonaire • Complication la plus grave de la TVP – Les TVP sont compliquées dans 40 à 50% des cas d’une EP. – 70 à 80% des EP prennent naissance au niveau des mbres infé.

2 -Maladie post phlébitique • Mécanismes: – Dévalvulation (destruction des valves anti reflux) du réseau veineux profond. – Hyper pression veineuse – Dilatation des veines superficielles – Reflux sanguin.

Réseau normal Maladie post phlébitique
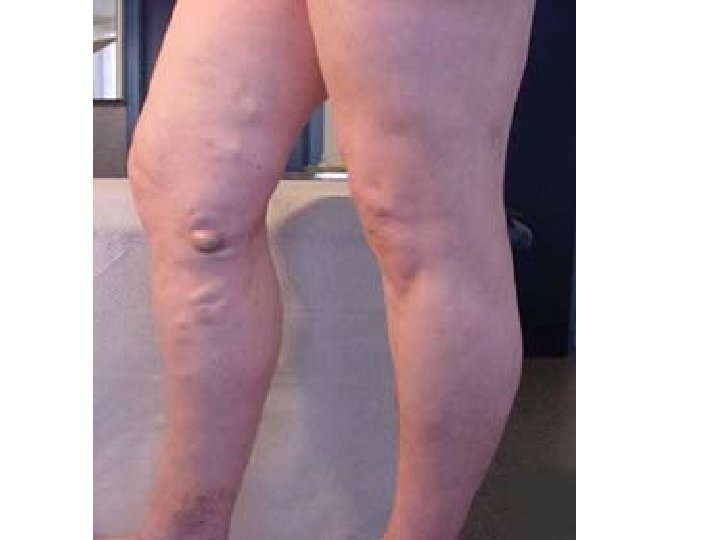
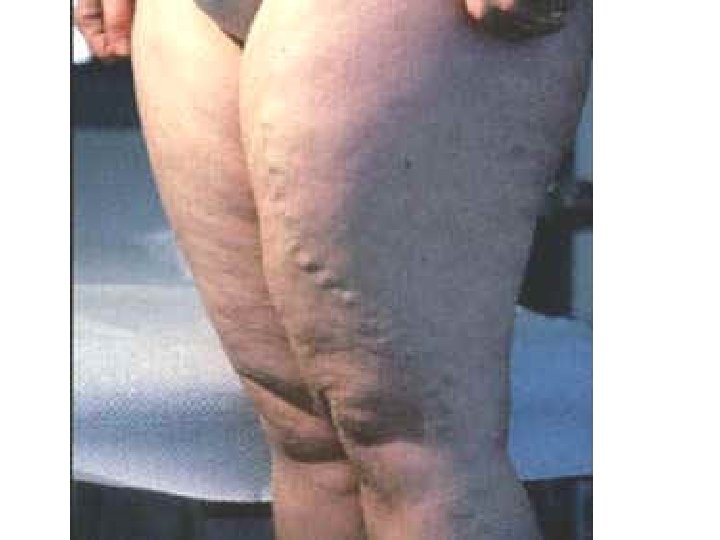

• Lésions anatomiques: – Lésions veineuses avec sténose voire occlusion fibreuse de la veine et/ou reperméation progressive avec destruction des valvules. Hypertension veineuse à l’origine des dégâts microcirculatoires puis cutanés. – Lésions microcirculatoires capillaire): (atteinte du • Formation d’un manchon de fibrine limitant les échanges • Stase des GB, activation monocytaire • Phénomènes inflammatoires.
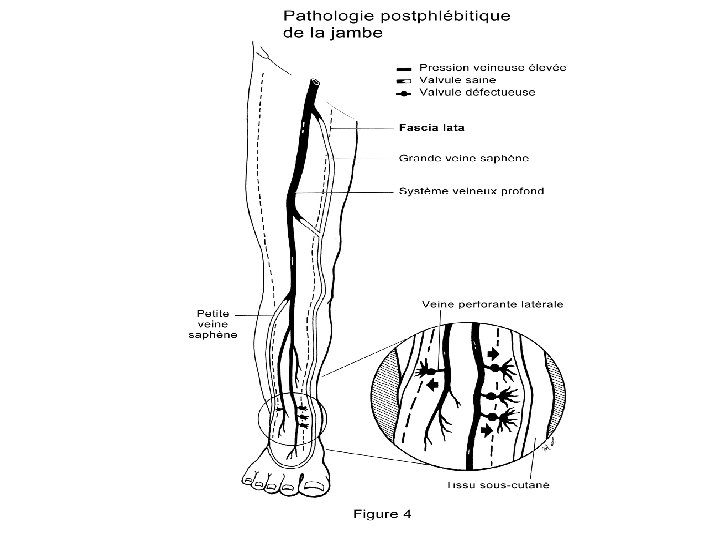

• Clinique: – Signes fonctionnels: nbreux, polymorphes, prédominant en fin de journée. • Fourmillement, lourdeur, brûlure, picotement… – Clinique: les signes débutent au 1/3 infé de la jambe, dans les régions sous et rétro malléolaires. Evolution ascendante. • Œdème: au début absent le matin. • Varices • Puis modifications cutanées avec par ordre de gravité croissante:
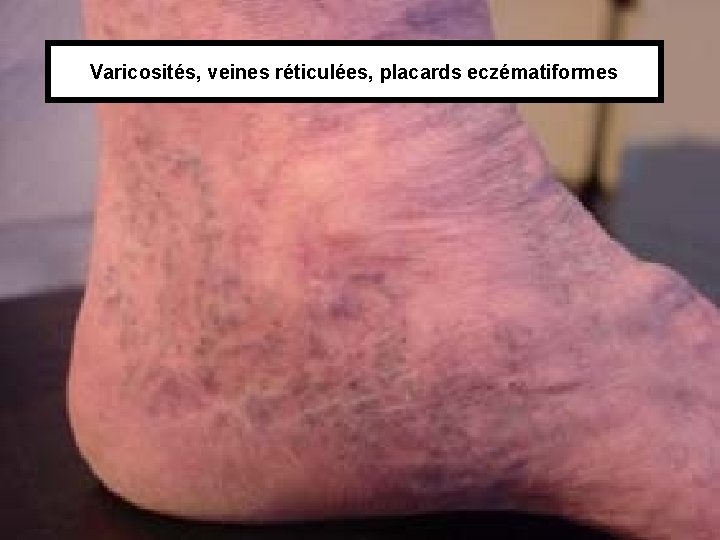
Varicosités, veines réticulées, placards eczématiformes
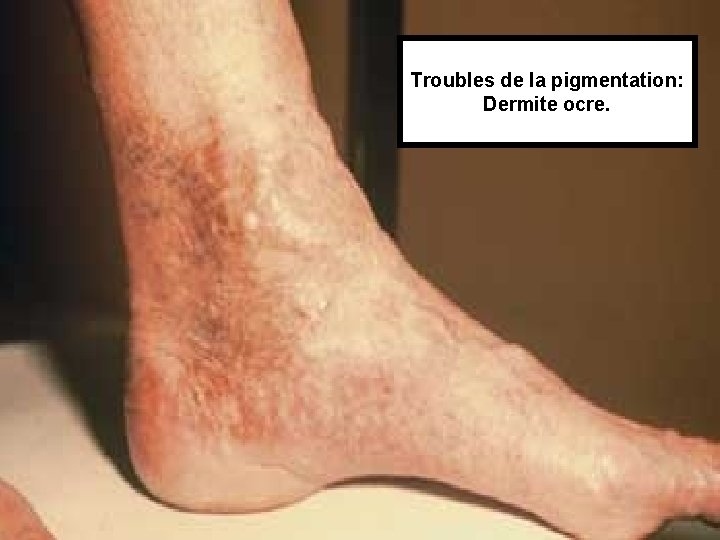
Troubles de la pigmentation: Dermite ocre.
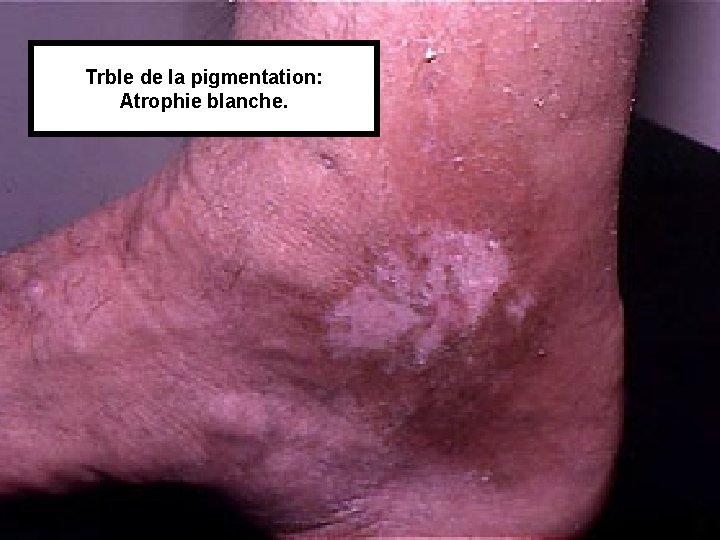
Trble de la pigmentation: Atrophie blanche.
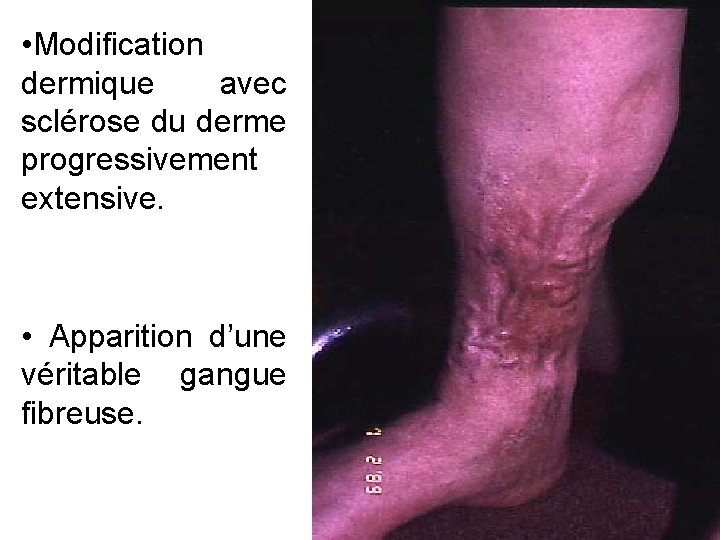
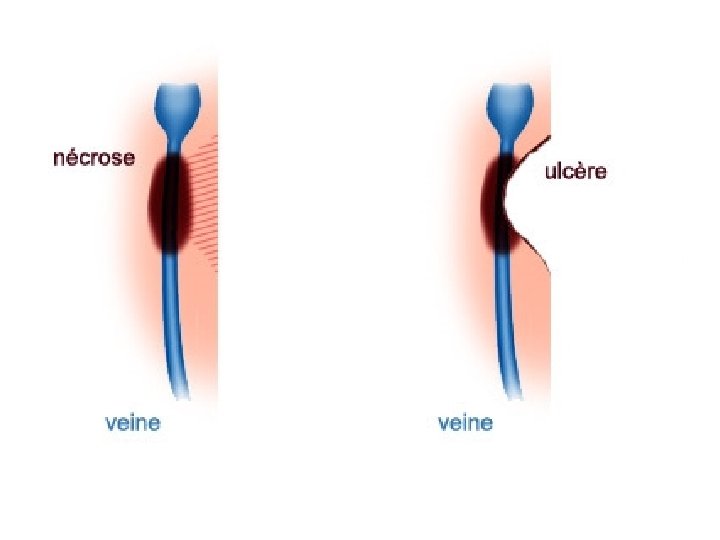
• Modification dermique avec sclérose du derme progressivement extensive. • Apparition d’une véritable gangue fibreuse.
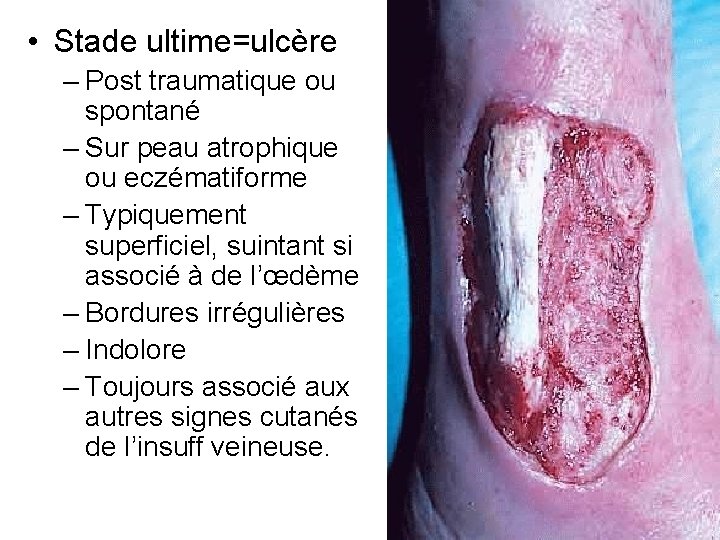
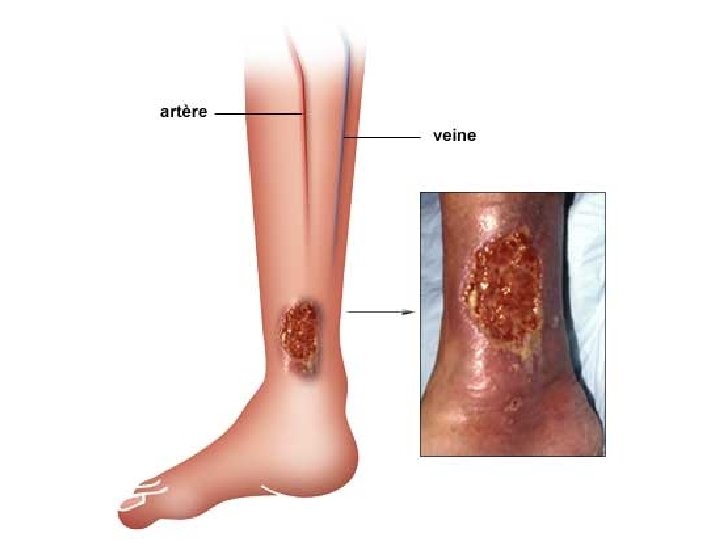
• Stade ultime=ulcère – Post traumatique ou spontané – Sur peau atrophique ou eczématiforme – Typiquement superficiel, suintant si associé à de l’œdème – Bordures irrégulières – Indolore – Toujours associé aux autres signes cutanés de l’insuff veineuse.
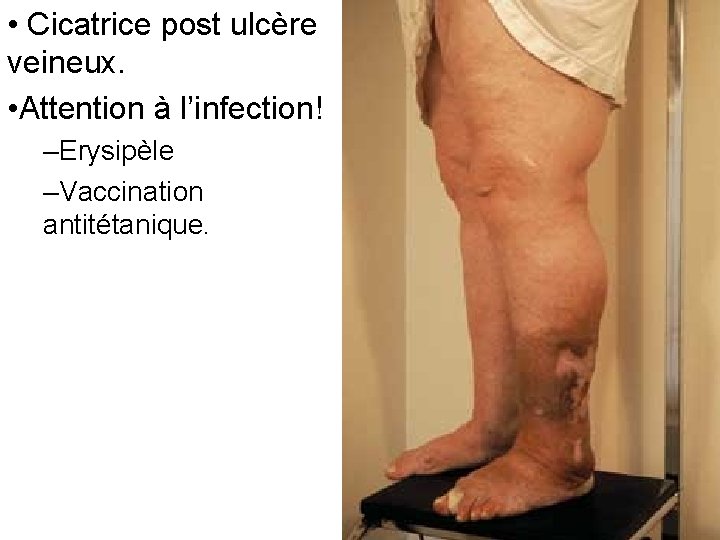
• Cicatrice post ulcère veineux. • Attention à l’infection! –Erysipèle –Vaccination antitétanique.

STRATEGIE THERAPEUTIQUE

1 -Objectifs • Limiter l’extension du thrombus et le risque de migration embolique. • Prévenir la maladie post-phlébitique. • Contrôler les traitements anticoagulants. • Traiter la cause de la TVP.

2 - Limiter l’extension du thrombus et le risque de migration embolique • C’est le traitement ANTICOAGULANT. • Il repose sur les héparines: – De bas poids moléculaire (HBPM) en sous cutanée. – Non fractionnées par voie IV au pousse seringue électrique ou par voie sous cutanée. • Avec un relais précoce par les anti-vitamine K (AVK). • ALITEMENT à la phase aigue.

3 - Prévenir la maladie postphlébitique. • C’est la contention élastique. • Diminue l’HTveineuse en exerçant une contrepulsion réduisant le calibre des veines. • Renforce l’efficacité de la pompe musculaire et diminue l’œdème par action mécanique. • Doit être associée à la marche, pour obtenir des variations de pression nécessaires à l’amélioration du retour veineux.

• Quels sont ces moyens de contention? – Bandes élastiques amovibles (contention légère, moyenne ou forte en fonction de leur élasticité): • A retirer la nuit • Avantages: pansements, s’adaptent à l’œdème • Inconvénients: apprentissage à la pose. – Bas de contention (chaussette, bas cuisse, collants maternité) • Avantages: compression régulière. • Inconvénients: la taille doit être adaptée rigoureusement. • De préférence une fois la pathologie stabilisée.

• Comment prescrire une contention? – Le matin, avant le lever. • Comment se contention? place une bande de – Début à la base des orteils. – Entourer le pied en exerçant sur la bande une pression constante (étirement de 30% environ). – Remonter en effectuant des spires régulières (parallèles), chaque tour de spire recouvrant le précédent des 2/3 ou de la moitié. – Les spires sont plus serrées en bas, plus espacées en haut.

• Règles à respecter: – Adapter la force de contention à la sévérité de la maladie. – Respect de la dégressivité de pression du bas vers le haut. – Effectuer une compression régulière. – S’adapter à la morphologie du membre.

• Contre indications contention: – Artériopathie évoluée. – Eczéma aigu. – Allergie au latex. – Erysipèle. – Lymphangite. formelles de la

4 - Contrôler les traitements anticoagulants • Surveillance du TCA qui doit être entre 2 et 3 fois le témoin. • Surveillance de l’INR qui doit être entre 2 et 3. • Attention au risque hémorragique sous traitement anticoagulant.

5 - Traiter la cause de la TVP • Traiter le facteur déclencheur de la TVP.

CAS CLINIQUE

Infirmier(e) en service de cardiologie, vous occupez ce jour de Monsieur R, 55 ans, 170 cm/92 Kg, hospitalisé le matin même pour douleur du membre inférieur droit survenue en post opératoire d’une prothèse totale de hanche.

Hypothèses dg? Argumentez.

Quels sont les signes cliniques de la phlébite? Quelle est votre stratégie diagnostique?

Quelles sont les 2 complications majeures?

Mr R a été mis sous héparine à la dose de 240 mg/24 h par le médecin du service. Une prescription de PREVISCAN® 1 cp le soir est associée. Quels sont les examens biologiques de surveillance pour chacun de ces traitements?

Quelle autre traitement complémentaire faut-il ajouter et pour quelle raison?
- Slides: 81