PERTE DE POIDS ANORMALE CHEZ LE SUJET AGE














































- Slides: 54

PERTE DE POIDS ANORMALE CHEZ LE SUJET AGE Christian LAVIGNE Médecine interne et maladies vasculaires

Joséphine N… – 18/08/36 • Antécédents – – trouble du rythme (CORDARONE puis FLECAINE) HTA, asthme, cataracte bilatérale, myodésopsies infections urinaires à répétition, incontinence troubles digestifs • Anamnèse – Perte de 11 kg en 6 mois après intervention cataracte G (88 76 kg) – Hyperesthésie cuir chevelu, dl orbitaires G, toux sèche • Évaluation – – Douleurs ceintures scapulaire et pelvienne et mâchoire « pas le moral » , pleure beaucoup Bio standard normale (NFS, iono, créat, BH, CRP) TDM crâne et TAP normaux

Bilan • • • BAT négative TSH < 0, 01, FT 4 18, 1 pmol/l Pas d’anticorps anti-récepteurs TSH Échographie : pas de nodule Scintigraphie : temps d'acquisition relativement long (451 secondes), en faveur d'une surcharge iodée • Diagnostic : hyperthyroïdie sous amiodarone

Bilan • • • BAT négative TSH < 0, 01, FT 4 18, 1 pmol/l Pas d’anticorps anti-récepteurs TSH Échographie : pas de nodule Scintigraphie : temps d'acquisition relativement long (451 secondes), en faveur d'une surcharge iodée • Diagnostic : hyperthyroïdie sous amiodarone

Gaston C… - 18/08/23 • • Antécédents – arythmie par fibrillation atriale, – SAS non appareillé, – MGUS Ig. M κ – hyperthyroïdie guérie – cancer du larynx opéré en 1993 (laryngectomie frontolatérale), – adénocarcinome de la prostate en 1997, traité par prostatectomie Anamnèse – Asthénie, anorexie, perte de 10 kg en 1 an, dysphagie – Épisode d’œdème hémifacial droit il y a 3 mois – syndrome inflammatoire inexpliqué (bilan infectieux négatif) CRESTOR 20 mg : 1 cp le soir PREVISCAN 20 mg : 1/2 cp par jour SOTALEX 80 mg : 1 cp matin et soir LANZOR 15 mg : 1 gélule à midi HEMIGOXINE 0. 125 : 1 cp par jour LEVOTHYROX 75 mg : 1 le matin SPECIAFOLDINE 5 mg : 1 le matin PARACETAMOL : 1 g x 3 par jour STILNOX : 1/2 au coucher LYRICA 25 mg : 2 matin et soir

Gaston C… - 18/08/23 • Examens antérieurs normaux – – – – • Cs cardiologique FOGD Cs urologique TDM TAP avis hématologie (anémie : myélodysplasie) Échographie vésicale Scintigraphie osseuse Évaluation clinique – OMI, dyspnée stade II – Examen non contributif par ailleurs • Biologie – – – Fibrinogène 7 g/l, CRP 124 mg/l, VS 130 Hyper alpha 1 et alpha 2 à l'EPP. Calcémie normale Hypoalbuminémie 25 g/l. Hb. A 1 c 7. 8 %. Discrète cholestatse anictérique isolée : PAL 1, 5 N, GGT 3 N

Gaston C… - 18/08/23 • Pouls temporaux perçus, pas de céphalées, pas d'hyperesthésie du cuir chevelu, pas de claudication de la mâchoire, pas de troubles visuels rapportés • BAT : normale • Diagnostic : Maladie de Horton • Corticothérapie d’épreuve : rémission clinique et biologique, reprise du poids

Gaston C… - 18/08/23 • Pouls temporaux perçus, pas de céphalées, pas d'hyperesthésie du cuir chevelu, pas de claudication de la mâchoire, pas de troubles visuels rapportés • BAT : normale • Diagnostic : Maladie de Horton • Corticothérapie d’épreuve : rémission clinique et biologique, reprise du poids

Abdelkader S… - 31/12/29 • Antécédents – HTA, AOMI, ACFA sous AVK – BPCO sur emphysème, pneumothorax en 2002 (lobectomie supérieure droite) – néphrectomie droite post-traumatique en 1970. – endartériectomie fémorale commune et profonde, angioplastiestenting iliaque externe droit le 04/10/2012 • Anamnèse – anorexie, asthénie depuis un mois et demi, amaigrissement de 8 kg en 4 -5 mois, anémie 8, 2 g/dl – douleur lombaire droite depuis 2 mois, douleurs 2 jambes D>G

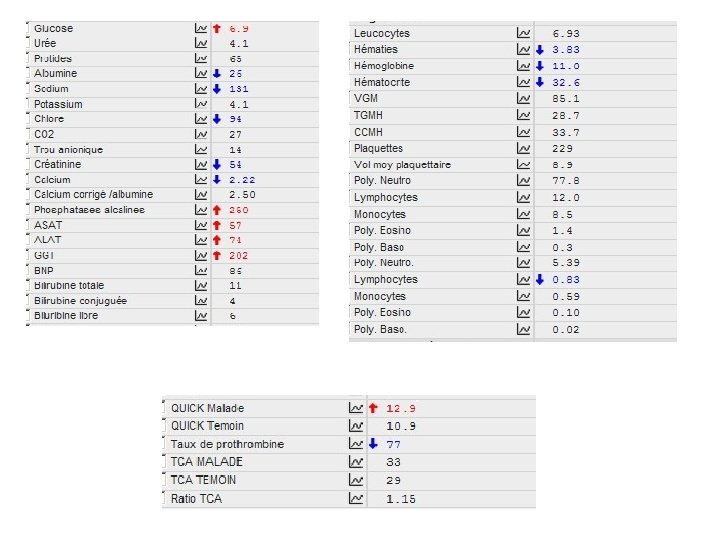
Abdelkader S… - 31/12/29 • Examen clinique – Douleur lombaire droite++ – Douleurs des jambes particulièrement à droite, notamment lors de la mobilisation. – Signe de Lasègue bilatéral, signe de la sonnette paravertébral droit. – Escarre du talon droit • Biologie – CRP : 271 mg/L, albumine 20 g/l – Phosphatases alcalines : 771 UI/L, ASAT : 107 UI/L , ALAT : 12 UI/L, GGT: 22 UI/L – Leucocytes : 10. 63 giga/L , Hémoglobine : 7. 5 g/d. L, VGM : 84. 3 fl, Plaquettes : 227 giga/L – Calcémie 2, 29 mmol/l – Calcémie corrigée 2, 79 mmol/l

Abdelkader S… - 31/12/29 • Examen clinique – Douleur lombaire droite++ – Douleurs des jambes particulièrement à droite, notamment lors de la mobilisation. – Signe de Lasègue bilatéral, signe de la sonnette paravertébral droit. – Escarre du talon droit • Biologie – CRP : 271 mg/L, albumine 20 g/l – Phosphatases alcalines : 771 UI/L, ASAT : 107 UI/L , ALAT : 12 UI/L, GGT: 22 UI/L – Leucocytes : 10. 63 giga/L , Hémoglobine : 7. 5 g/d. L, VGM : 84. 3 fl, Plaquettes : 227 giga/L – Calcémie 2, 29 mmol/l – Calcémie corrigée 2, 79 mmol/l

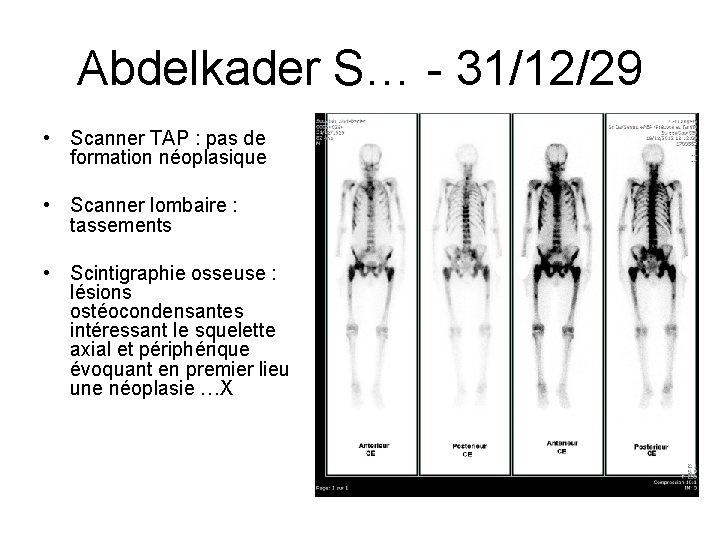
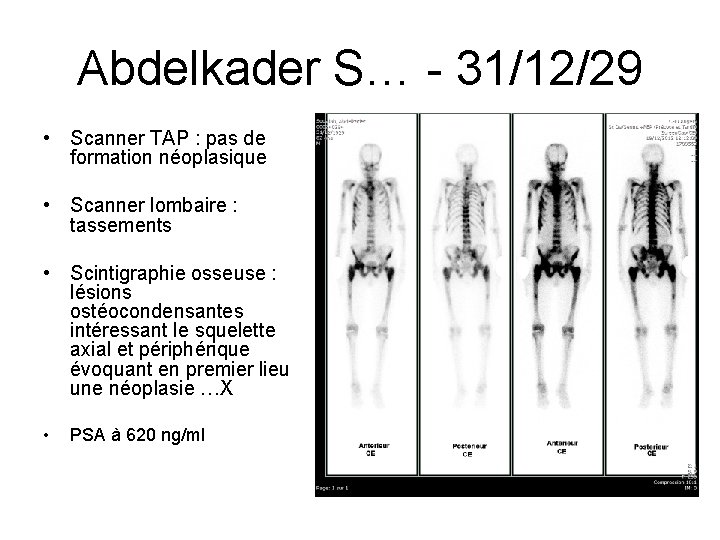
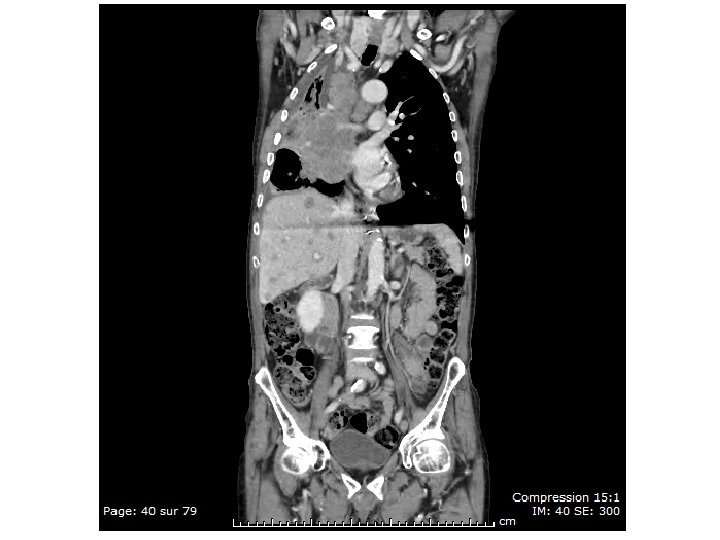
Abdelkader S… - 31/12/29 • Scanner TAP : pas de formation néoplasique • Scanner lombaire : tassements • Scintigraphie osseuse : lésions ostéocondensantes intéressant le squelette axial et périphérique évoquant en premier lieu une néoplasie …X • PSA à 620 ng/ml

Abdelkader S… - 31/12/29 • Scanner TAP : pas de formation néoplasique • Scanner lombaire : tassements • Scintigraphie osseuse : lésions ostéocondensantes intéressant le squelette axial et périphérique évoquant en premier lieu une néoplasie …X • PSA à 620 ng/ml

Hugues M… - 15/10/38 • Antécédents – HTA traitée par CELIPROLOL, – sciatalgie, – tabagisme sevré, 10 PA sur 35 ans, alcool : 2 verres de vin/jour, – Dupuytren bilatéral opéré à droite (droitier), – Canal cervical étroit opéré il y a un an – ulcère gastro-duodénal perforé – hernie inguinale bilatérale • Anamnèse – asthénie intense, anorexie, amaigrissement 2 kg – Anémie 8, 4 g/dl, VGM 87

Hugues M… - 15/10/38 • Examen clinique normal – Poids : 55 53 kg – Asthénie très inhabituelle – Pas de dyspnée • Examens biologiques – – – Na 131 mmol/l, K et créatinine normales Albumine 23 g/l Calcémie 2, 16 mmol/l CRP 124 mmol/l Cholestase minime isolée

Hugues M… - 15/10/38 • Examen clinique normal – Poids : 55 53 kg – Asthénie très inhabituelle – Pas de dyspnée • Examens biologiques – – – Na 131 mmol/l, K et créatinine normales Albumine 23 g/l Calcémie 2, 16 mmol/l CRP 124 mmol/l Cholestase minime isolée



Hugues M… - 15/10/38 • Diagnostic : cancer bronchique à petites cellules avec métastases hépatiques multiples

Louis B… - 25/06/34 • Antécédents – HTA (Aprovel®) – PTH droite et gauche, – colique néphrétique il y a 30 ans • Anamnèse – Perte de 10 kg en 6 mois – Arrêt de la pratique physique et sportive – Biologie : pas de syndrome inflammatoire, pas d'anémie, TSH normale. – Radiographie thoracique, échographie abdominale et prostatique normales – scanner thoraco-abdomino-pelvien normal – FOGD et coloscopie normales (hormis l'ablation d'un polype de 7 mm en dysplasie de bas grade)

Louis B… - 25/06/34 • Examen clinique normal • Complément biologique – Pas de syndrome inflammatoire. – Normalité des bilans hépatique, ionogramme sanguin, TSH, PSA, cortisol 8 heures et 20 heures, électrophorèse des protéines sériques, complément, bilan phosphocalcique et lipidique, LDH, gaz du sang. – Augmentation isolée des CPK à 309 UI/l. – anticorps antinucléaires positifs à 1/200 (Ig G anti. SSA+, anti. SSB +), facteur rhumatoïde négatif, ANCA négatifs. – cortisol/24 heures, catécholamines urinaires, sérologies Parvovirus B 19 et Coxsackie normales

Louis B… - 25/06/34 • Suivi – Poids stable – Asthénie physique intense – Dg de maladie de Sjögren – Voix rauque : cs ORL – Programmation d’un PET-scan • Diagnostic ?

Louis B… - 25/06/34 • Suivi – Aggravation de la perte de poids : - 1, 5 kg – Difficultés à marcher – Dyspnée à la parole – Épisodes confusionnels • Diagnostic ? ?

Louis B… - 25/06/34 • Diagnostic…clinique : – Fasciculations mollets, cuisses, bras – Réflexes vifs – Signe de Babinski droit – Déficit moteur global sévère • Hypercapnie expliquant la confusion Maladie de Charcot

Louis B… - 25/06/34 • Diagnostic…clinique : – Fasciculations mollets, cuisses, bras – Réflexes vifs – Signe de Babinski droit – Déficit moteur global sévère • Hypercapnie expliquant la confusion Maladie de Charcot

Bernard S… - 12/07/1925 • Antécédents – DDB – AVC hémorragique capsulo-thalamique droit mai 2011 (hémiparésie gauche séquellaire), – HTA, Diabète + rétinopathie avec décollement de rétine de l'oeil gauche (Amarel + Glucophage), dyslipidémie – tuberculose osseuse en 1944 et rénale en 1965, – cirrhose éthylique Child A – tabagisme sevré à 50 ans • Anamnèse – - 15 kg en 4 ans, - 4 kg en 1 an – Pas d'asthénie, pas d'anorexie – OMI depuis qqs jours • Examen clinique sans particularité


Bernard S… - 12/07/1925 • Quel examen biologique ? – Stéatorrhée 17 g/24 h • Quel examen radiologique ? – …perdu de vue

Bernard S… - 12/07/1925 • Quel examen biologique ? – Stéatorrhée 17 g/24 h • Quel examen radiologique ? – …perdu de vue

Bernard S… - 12/07/1925 • Quel examen biologique ? – Stéatorrhée 17 g/24 h • Quel examen radiologique ? – …perdu de vue

Exploration d’une perte de poids anormale

Quelle perte de poids ? • Combien ? – Peu fiable en cas d’oedèmes – Poids de forme antérieur ? • Depuis quand ? – Quelques semaines : inquiétant – Plusieurs années : cf alimentation, accès à l’alimentation, malabsorption, … • S’inquiéter si – 10 % en 6 mois – 5 % en 1 mois – 2 % en 1 semaine – …toute perte de poids chez le sujet âgé ?

L’interrogatoire • • La perte de poids est-elle volontaire ? Mode de vie, environnement social – – • Gêne à l’alimentation – – – • symptômes digestifs : nausées, transit, douleurs… Anorexie, régime inadapté Troubles du goût, de l’odorat, douleurs dentaires… Évolution des comorbidités – – – – • • • Accès à l’alimentation ? Prise des repas ? Convivialité ? Régime adapté ? ( « pas de régime chez le sujet âgé » ) Alcool Cœur Poumon Rein Dépression Maladie neurodégénérative (Park, SLA, Alz), fonte musculaire (SLA, myopathies, myasthénie…) Maladie auto-immune (sclérodermie++) Antécédents oubliés (cancer, gastrectomie, …) Changements thérapeutiques récents (nausées, constipation, arrêt neuroleptique…) Intervention chirurgicale Syndrome douloureux sévère Signes d’hyperthyroïdie …

L’examen clinique • • • Adénopathies, hépatosplénomagalie Thyroïde Examen uro-digestif Examen respiratoire Examen cardiaque Examen neurologique État dentaire, déglutition, sécheresse buccale Gravité : signes de dénutrition …

Perte de poids • Sujet âgé: – 4% en 1 an : morbi-mortalité – 10% en 1 mois : Urgence vitale • Sujet>75 ans =>Pesée mensuelle • Perte de poids>500 gr/j=Perte d’eau • Conséquence à terme de la perte de poids = toujours malnutrition protéinoénergétique

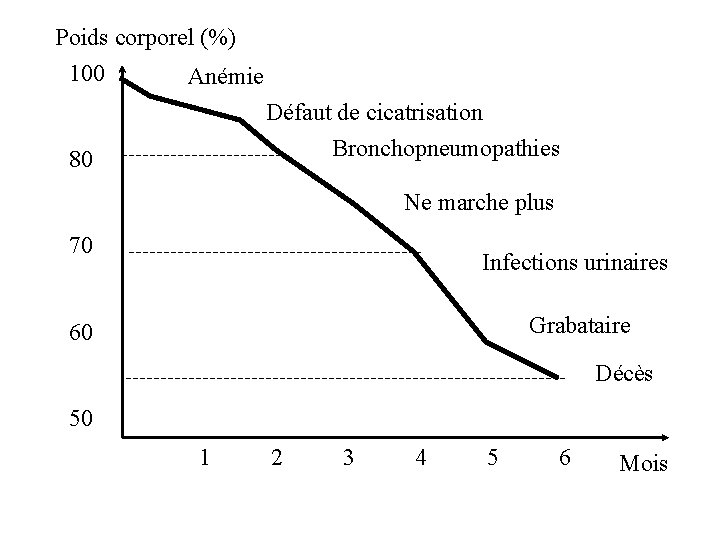
Poids corporel (%) 100 Anémie Défaut de cicatrisation Bronchopneumopathies 80 Ne marche plus 70 Infections urinaires Grabataire 60 Décès 50 1 2 3 4 5 6 Mois

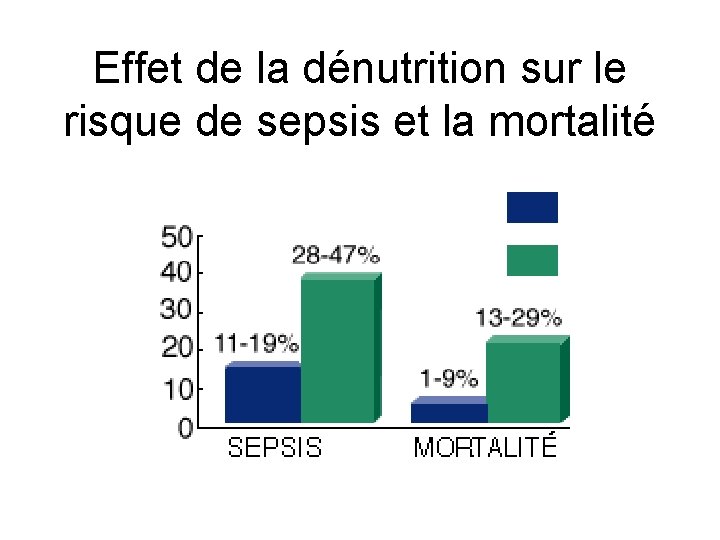
Effet de la dénutrition sur le risque de sepsis et la mortalité

Évaluer la sévérité • Combien en combien de temps ? • Signes cliniques de dénutrition • Signes biologiques – – Albumine < 36 g/l Préalbumine < 0, 20 g/l Retinol-binding protein (RBP), transthyrétine Lymphopénie, hypoprotidémie, … • Indice de risque nutritionnel = [1, 519 X albumine (g/l)] + [0, 417 x P/Pth x 100]

Bilan paraclinique 1. Biologie – – – – Bandelette urinaire CRP, protidogramme NFS, TP, TCA Iono, créat, calcémie corrigée Glycémie, TSH, +/- test Synacthène Bilan hépatique, lipase, bilan fer Bilan dénutrition : albumine, préalbumine, +/- vitamines Sérologie HIV Stéatorrhée, élastase fécale Anticorps anti-endomysium Marqueurs tumoraux : PSA Biopsie ostéo-médullaire Etc.

Bilan paraclinique 2. Imagerie selon données clinicobiologiques – – – RP, échographie abdominale Ou TDM TAP Ou Pet-scan ? Endoscopies digestives BAT si syndrome inflammatoire

Amaigrissement à appétit conservé • • Diabète déséquilibré Hyperthyroïdie Malabsorption Gêne à l’alimentation

Evaluation nutritionnelle • Mini Nutritional Assessment – Validée chez sujets âgés – Score<17 = dénutri – 17<Score<23, 5 = à risque de dénutrition – 23, 5<Score = état nutritionnel normal


Causes « spécifiques » du patient âgé • • • Difficulté à la prise alimentaire Fonte musculaire Polymédication Cancers Dépression Démence, Parkinson Horton Ischémie mésentérique Hyperthyroïdie Anorexie « sénile »

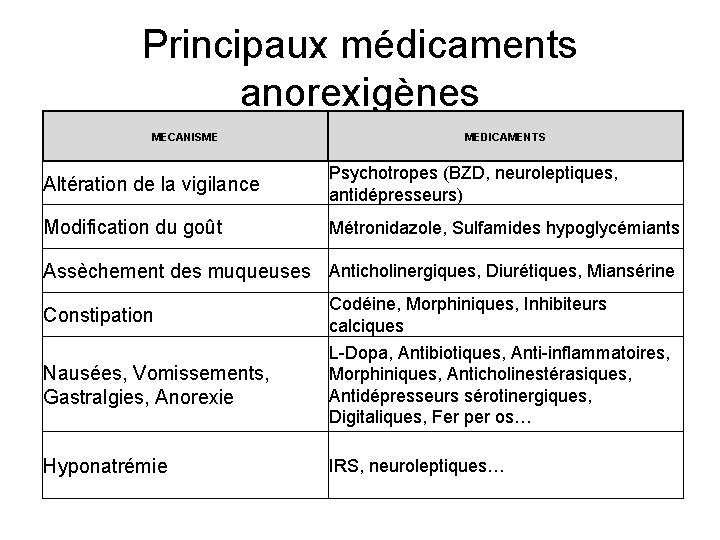
Principaux médicaments anorexigènes MECANISME MEDICAMENTS Altération de la vigilance Psychotropes (BZD, neuroleptiques, antidépresseurs) Modification du goût Métronidazole, Sulfamides hypoglycémiants Assèchement des muqueuses Anticholinergiques, Diurétiques, Miansérine Constipation Nausées, Vomissements, Gastralgies, Anorexie Hyponatrémie Codéine, Morphiniques, Inhibiteurs calciques L-Dopa, Antibiotiques, Anti-inflammatoires, Morphiniques, Anticholinestérasiques, Antidépresseurs sérotinergiques, Digitaliques, Fer per os… IRS, neuroleptiques…

Corriger la dénutrition • Traiter la cause ! – Traiter la pathologie sous-jacente – Améliorer la prise alimentaire • Changer dentier, traiter douleur, mycose… • Adapter la texture • Adapter le régime : sans sel, sans sucre, sans graisses…

Prise en charge de la dénutrition

Apports nutritionnels conseillés pour le sujet âgé en bonne santé (PNNS 2001) • • Calories: >30 kcal/Kg par jour Protides: 1 g/Kg par jour Lipides: 30 à 35% de l’apport énergétique total Glucides: 50 à 55% de l’apport énergétique total Fibres: >20 g par jour Calcium: 1200 mg par jour (à associer à Vita D) Sel: 4 g par jour Eau: 2 à 2, 5 litre dont 1 litre de boisson

Comment ? • soupes, yaourts, boissons enrichis (Rénutryl®, Fortimel®…) • adaptés aux habitudes et au goût du patient • ajout de poudre de lait dans les aliments • alimentation mixée ou liquide (patients édentés)

Nutrition entérale : quand ? • alimentation orale impossible • alimentation orale insuffisante pour couvrir les besoins de maintenance pour une activité sédentaire (Harris & Benedict x 1, 3) • situations d’hypercatabolisme • coopération du patient indispensable • « contre-indications » : cancer évolutif, démence

Comment ? • • Pose d’une sonde naso-gastrique gastrostomie si assistance prolongée patient en position demi-assise +++ soluté adapté au patient (Sondalis®, Frésubin®…) – solutés standards ++ – solutés hyperprotidiques – solutés concentrés • ne pas oublier sel / vitamines / minéraux

Nutrition parentérale : quand ? • Contre-indications de la nutrition entérale – pathologies digestives – vomissements, diarrhée incoercibles – équipe formée… • évaluation précise des besoins • complications infectieuses plus fréquentes • Problème de la voie d’abord

Comment ? • • Pose d’un cathéter central / port-a-cath veine périphérique : < 1 semaine asepsie rigoureuse et permanente soluté adapté au patient – mélange commercial (Oliclinomel®…) – mélange extemporané • ne pas oublier le sel et les vitamines / OE

Conclusion • Problème fréquent • Causes diverses – Maladies de mauvais pronostic – …ou simple gêne à l’alimentation • Traitement étiologique • …et traitement de la dénutrition+++ • Forte morbi-mortalité