Perkutane Bandscheibenoperationen Univ Prof Dr Josef Georg Grohs

Perkutane Bandscheibenoperationen Univ. Prof. Dr. Josef Georg Grohs J G Grohs Klinische Abteilung für Orthopädie 1

Sagittales Profil - Discusprolaps ist häufig in Typ I Scheuermann Typ II Flatback Typ III well balanced Typ IV hohe PI Vertebrostenose • Variations of spinal alignment, Roussouly et al. 2010 J G Grohs Klinische Abteilung für Orthopädie 2

Bandscheibenvorfall - Rückenschmerz • Bandscheibenvorfälle bei 5 % aller Patienten mit akuten Rückenschmerzen • Bandscheibengewebe drückt auf die Wurzeln • Schmerzen und neurologische Ausfallserscheinungen • konservative Maßnahmen - chirurgischen Operationen J G Grohs Klinische Abteilung für Orthopädie 3
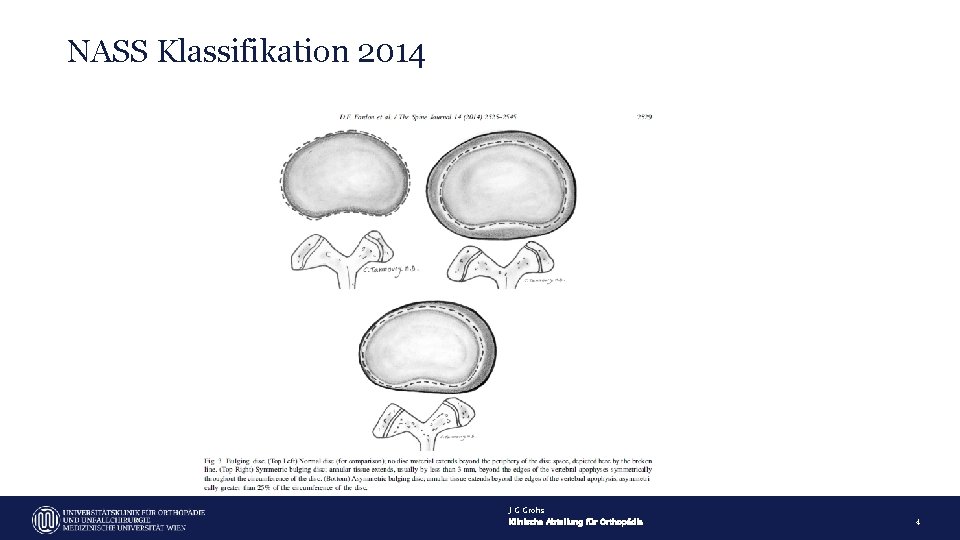
NASS Klassifikation 2014 J G Grohs Klinische Abteilung für Orthopädie 4
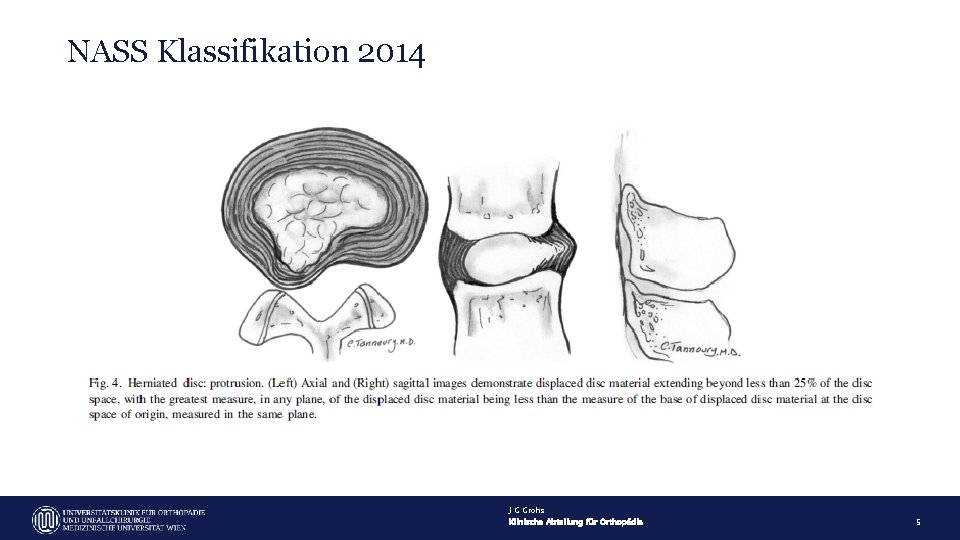
NASS Klassifikation 2014 J G Grohs Klinische Abteilung für Orthopädie 5
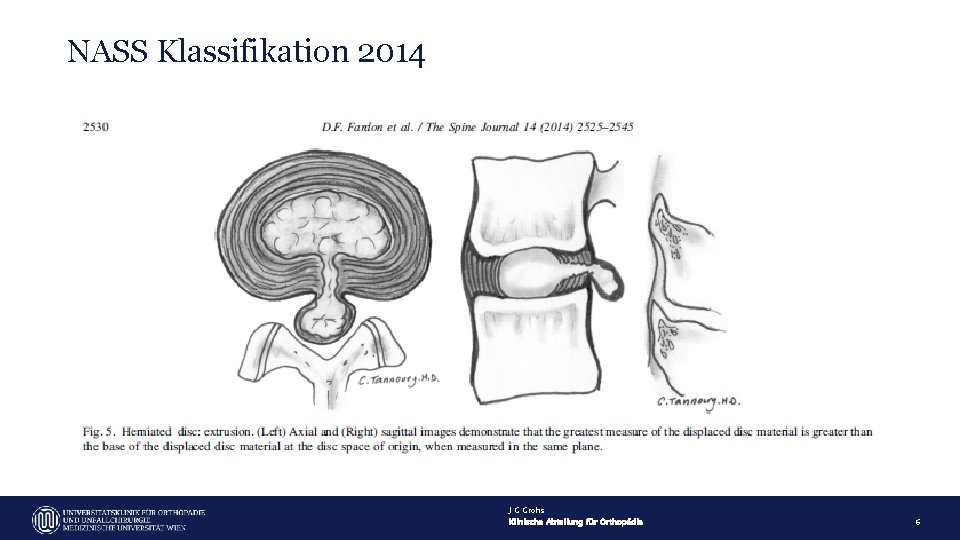
NASS Klassifikation 2014 J G Grohs Klinische Abteilung für Orthopädie 6
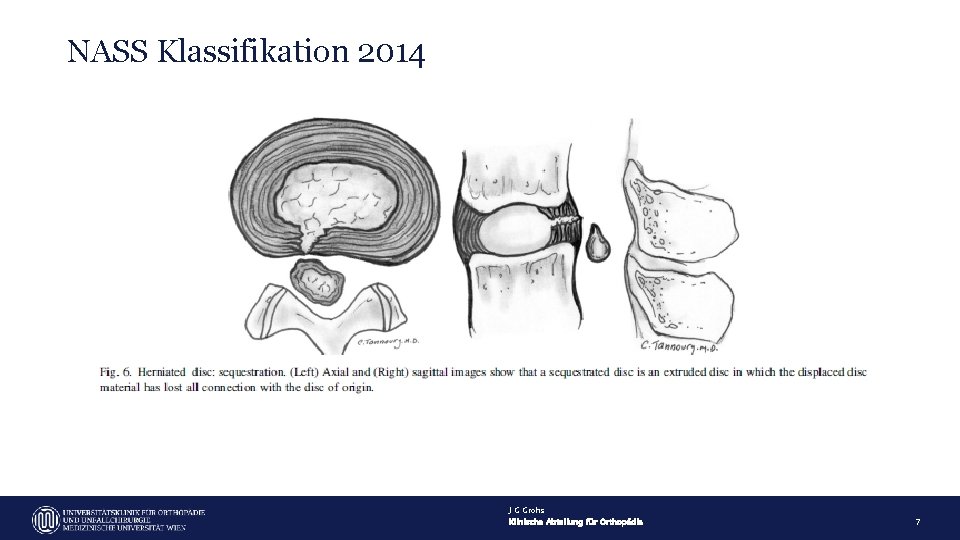
NASS Klassifikation 2014 J G Grohs Klinische Abteilung für Orthopädie 7

Therapieoptionen • Microdiscektomie: mikrochirurgischen Technik, kleiner Hautschnitt, Zugang zum Wirbelkanal. Bandscheibenvorfall wird von der Nervenwurzel entfernt • (Laminektomie) • Vielzahl von minimal-invasiven Verfahren [Röllinghoff et al. 2008] • durch Entfernung, Auflösung oder Verdampfung von Bandscheibengewebe • Druckentlastung der betroffenen Nervenwurzeln • schnellere Rehabilitation der Patient. Innen, kürzere Verweildauer im Krankenhaus und damit verbundene Kosteneinsparung J G Grohs Klinische Abteilung für Orthopädie 8

Perkutane Bandscheibenoperationen • Chemonukleolyse: Protrusionen • Injektion von Chymopapain (proteolytisches Enzym, Papaya) • Auflösung des Nucleus pulposus, Reduktion des Bandscheibenvolumens und dadurch dekompressiver Effekt • Intradiscal Electrothermal Therapie (IDET): • Thermosonde entlang des Anulus fibrosus • Hitzeeinwirkung 90°, Änderung der Struktur, Schrumpfung • Lasernukleotomie: Lasersonde (z. B Holmium YAG Laser) • Gallertkern mit Hitze zerstört/vaporisiert, Herabsetzung des intradiskalen Drucks • keine gezielte Entfernung des vorgewölbten Gewebes J G Grohs Klinische Abteilung für Orthopädie 9

Perkutane Bandscheibenoperationen • Perkutane Nukleotomie: Minimalinvasive Therapie zur mechanischen Entfernung von Material aus einer Bandscheibe mit Bandscheibenvorwölbung. • Disc-FX-Verfahren: Kombinationsverfahren der endoskopischen Bandscheibenoperation • mechanischen Therapie mit Mikrozangen zur Entfernung von Bandscheibengewebe • elektrothermischen Therapie mit lokaler Hitzeentwicklung. J G Grohs Klinische Abteilung für Orthopädie 10

Perkutane Bandscheibenoperationen • transforaminale endoskopische Wirbelsäulen-Chirurgie (TESSYS® OP): Entfernung eines Bandscheibenvorfall über den lateralen Zugangsweg durch das Foramen Intervertebrale, stufenweises Aufdehnen des Zugang, Entfernen des Bandscheibengewebes direkt durch das Foramen unter ständiger endoskopischer Kontrolle J G Grohs Klinische Abteilung für Orthopädie 11

Perkutane Bandscheibenoperationen • Analgosedierung, Reaktion auf Nervenkontakt - Allgemeinanästhesie (Vollnarkose) • Krankenhäuser - ambulanten Operationszentren J G Grohs Klinische Abteilung für Orthopädie 12

Chemonukleolyse • HTA 2 (Semlitsch 2017) mit 2 systematischen Reviews+4 RCTs • 1 SR mit RCTs (Chou Spine 2009) • Chemonukleolyse (Chymopapain) vs Placebo oder chirurgischen Interventionen • 1 SR mit RCTs+ weitere kontrollierte Studien (Lewis HTA 2011) • Chemonukleolyse (mehrheitlich Chymopapain) vs. Placebo, vs. chirurgische Interventionen, vs. epidurale Injektion bzw. vs. osteopathische Manipulation • 4 rezente RCTs, davon 2 Ozon-Nukleolyse. • Chymopapain vs. Placebo • Insgesamt vorteilhaft hinsichtlich Therapieerfolg, keine Unterschied in unerwünschten Ereignissen. J G Grohs Klinische Abteilung für Orthopädie 13

Chemonukleolyse • Amercian Pain Society / Guidelines • Therapie von Ischialgie oder Bandscheibenprolaps mit Radikulopathie • gute Evidenz, Chemonukleolyse einer Placeboinjektion bescheiden überlegen • im Vergleich zur Operation unterlegen (Roger Chou et al, SPINE 2009). J G Grohs Klinische Abteilung für Orthopädie 14

Chemonukleolyse • MDGuidlines • Chemonukleoslyse üblicherweise auf eine Bandscheibe beschränkt, in Ausnahmen auf zwei • Inzidenz neurologischer Komplikationen ist niedriger als bei offener Discektomie. • Die Komplikationsrate liegt bei 0, 2 -0, 5% der Eingriffe. • 30% der Patienten brauchen bis zu 6 Wochen um eine Schmerzerleichterung zu spüren. • Maximum der Besserung erst nach 6 Wochen bis einigen Monaten erreicht. • Patienten, bei denen die Chemonukleolyse versagt, sind Kandidaten für eine offen chirurgische OP. • Nach Chemonukleolyse kann eine Muskelsteifigkeit auftreten • Rehabilitationsprogramm notwendig. 15 Sitzungen in 6 Wochen werden angegeben. • übliche Aktivitäten in den ersten 3 Monaten, volle Arbeitsfähigkeit nach 3 Monaten. • MDGuidelines. Chemonucleolysis of Intervertebral Disc. Medical Disability Advisor. J G Grohs Klinische Abteilung für Orthopädie 15

Chemonukleolyse • Chemonukleolyse bei über 600 Patienten mit radiologisch nachgewiesener Discusherniation • Follow up von 5 Jahren • 85% der behandelnden Patienten eine typische 1 -Etagen-Herniation • 14% eine chirurgische Intervention • 9% auf eine Dekompression, 4% auf eine Fusion (Wardlaw Spine Surgery 2016). • Rarität: Interventionen in mehreren Segmenten, Wiederholung der perkutanen Interventionen J G Grohs Klinische Abteilung für Orthopädie 16

OZON Nukleolyse • Ozon- Nukleolyse (Semlitsch 2017) • keine Placebo-kontrollierten Studien • RCT mit chirurgischen Interventionen: kein Unterschied (Wu et al, Eur J Radiol 2009) • RCT Ozonnukleolyse in Kombination mit einer Steroidinjektion vorteilhaft vs. Steroidinjektion alleine (Perri et al, Neuroradiol 2015, Perri et al, Radiol Med 2015). • NASS Clinical Guidelines „Lumbar Disc Herniation with Radiculopathy“ • nur insuffiziente Nachweise für oder gegen den Gebrauch von intradiscalem Ozon (keine Empfehlung). J G Grohs Klinische Abteilung für Orthopädie 17

Perkutane Laserdiscektomie • perkutane Laserdiscektomie kritisiert im Zusammenhang mit • fehlenden Wirkungsnachweis, • fehlenden Langzeitergebnissen • fehlenden Vergleichsstudien zur mikrochirurgischen Technik kritisiert (Glocker, Leitlinie "Radikulopathie, lumbale" 2012) • 4 CTs • kein Unterschied zur epiduralen Injektionstherapie • geringere Wirksamkeit vs. Standarddiskektomie und vs. Chemonukleolyse (Semlitsch 2017). J G Grohs Klinische Abteilung für Orthopädie 18

IDET • intradiskale Elektrotherapie zeigte die verfügbare Evidenz hinsichtlich der Wirksamkeit ein heterogenes Bild (Semlitsch 2017). • frühe unkontrollierte Studie mit noch großer Erwartungen in die neuen Methode • Patienten, in einem Bandscheibenlevel behandelt, hatten eine größere Reduktion der Schmerzen als jene mit zwei behandelten Bandscheiben • 19% der Patienten zeigten keinerlei Verbesserung (Saal, Spine 2000). • 1 RCTs IDET besser vs. Scheintherapie, 1 RCT kein Unterschied. • Verbesserung der Schmerzen VAS 1, 3 (Skala 0 -10) angegeben. • Kein signifikanter Unterschied in der Lebensqualität (ODI Score bzw. SF-36) • 0 % bis 15 % Komplikationen mit IDET (Semlitsch 2017). • retrospektive Untersuchungen: nach IDET 13 -23% der Patienten wegen Rückenschmerzen operiert (Freeman, Eur Spine J 2006). J G Grohs Klinische Abteilung für Orthopädie 19

IDET • NASS Clinical Guidelines „Lumbar Disc Herniation with Radiculopathy“ • nur insuffiziente Nachweise gibt um eine Empfehlung für oder gegen den Gebrauch von perkutaner elektrothermischer Discusdekompression zur Behandlung von Patienten mit lumbaler Discusherniation mit Radikulopathie abzugeben (North American Spine Society, Guidelines 2012). • Die Evidenzlage ist sehr schwach (Semlitsch 2017, Freeman, Eur Spine J 2006). J G Grohs Klinische Abteilung für Orthopädie 20

Lumbale Nukleotomie • automatisierte lumbale Nukleotomie • tendenziell ein Nachteil in der Wirksamkeit im Vergleich zu anderen Interventionen • NASS Clinical Guidelines „Lumbar Disc Herniation with Radiculopathy“ • Die automatisierte perkutane Discektomie könnte für die Behandlung der lumbalen Discusherniation mit Radikulopathie überlegt werden • nur Nachweise von niedriger Qualität für oder gegen die Empfehlung dieser Intervention. • manuelle perkutanen Nukleotomie • keine Ergebnisse vorliegend (Semlitsch 2017). • weitgehend fehlender Wirkungsnachweis. J G Grohs Klinische Abteilung für Orthopädie 21

Perkutane Bandscheibenoperationen • Punktion der Bandscheibe mit Nadeln • Veränderungen der mechanischen Eigenschaften Nucleus oder dem Anulus • Degeneration der Bandscheibe • abhängig von der Nadeldicke, beginnt aber schon bei durchschnittlichen Nadeln • 27 G - 0, 3 mm bei Ratten (Elliott et al, SPINE 2008) • Hinweis darauf, dass man sich einen kurzfristigen positiven Effekt mit langfristiger Schädigungen erkaufen könnte. J G Grohs Klinische Abteilung für Orthopädie 22

Endoskopische perkutane Discektomie • Verwendung eines tubulären Systems zur Reduktion der Zugangsmorbidität zeigt • nach 2 Jahren keinen signifikanten Unterschied im Vergleich zur Standardmicrodiscektomie • die Patienten in der tubulären Gruppe hatten mehr Rücken- und Beinschmerzen. • NASS Clinical Guidelines „Lumbar Disc Herniation with Radiculopathy“ • Endoskopische perkutane Discektomie könnte überlegt werden für die Behandlung von lumbaler Discusherniation mit Radikulopathie • nur Nachweise niedriger Qualität für oder gegen die Empfehlung dieser Intervention. J G Grohs Klinische Abteilung für Orthopädie 23
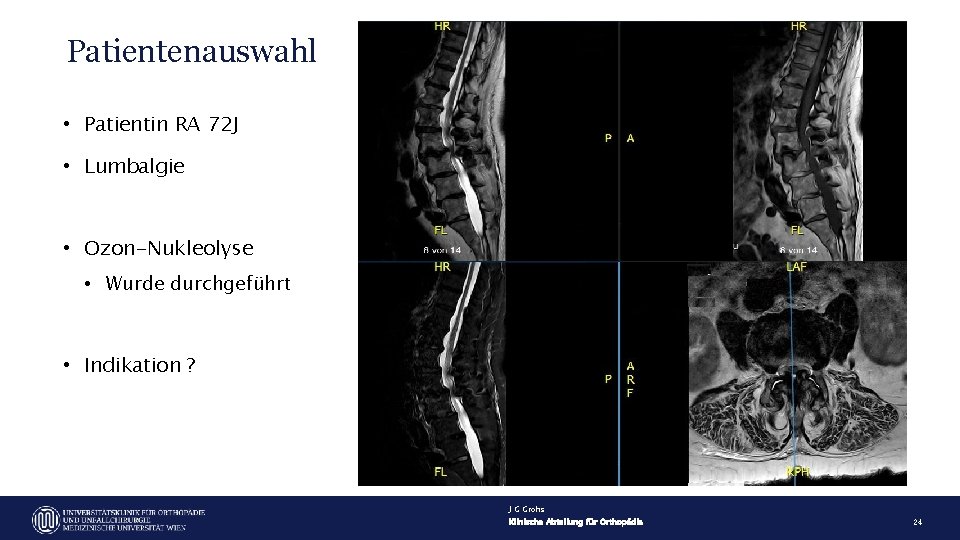
Patientenauswahl • Patientin RA 72 J • Lumbalgie • Ozon-Nukleolyse • Wurde durchgeführt • Indikation ? J G Grohs Klinische Abteilung für Orthopädie 24

Take Home Message Unzureichende Evidence für perkutane Bandscheibenoperationen Danke J G Grohs Klinische Abteilung für Orthopädie 25
- Slides: 25