PERITONITE AIGUE Prsent par DR BENNAMOUN Hassina MAITRE

PERITONITE AIGUE Présenté par : DR. BENNAMOUN Hassina MAITRE ASSISTANTE EN CHIRURGIE GENERALE Service de chirurgie générale « A » CENTRE HOSPITALO-UNIVERSITAIRE IBN BADIS - CONSTANTINE

PLAN I. III. IV. V. VIII. IX. X. XII. Introduction / définition Classification des péritonites Physiopathologie des péritonites Diagnostic clinique Place des examens complémentaires Particularités microbiologiques Prise en charge pré-opératoire Principes chirurgicaux Choix de l’antibiothérapie Suivi thérapeutique Pronostic Conclusion

I. Introduction /Définition �Les péritonites aigues correspondent à une inflammation aigue du péritoine dont les causes les plus fréquentes sont infectieuses. �Les péritonites aigues sont des urgences thérapeutiques nécessitant la plupart du temps un avis et un traitement chirurgical.

Classification des péritonites Classification selon les circonstances de survenue : classification de HAMBOURG est la plus utilisée Péritonites primitives péritonite spontanée de l’enfant péritonite spontanée de l’adulte péritonite au cours des dialyses péritonéale péritonite tuberculeuse Péritonites secondaires Perforation d’un viscère abdominal (suppuration aigue) Perforation gastro-intestinale Nécrose de la paroi intestinale Pelvi-péritonite Péritonite post-opératoire ( lâchage d’anastomose) lâchage de suture lâchage de moignon Péritonite post-traumatique - Après un traumatisme fermé. - -aprés une plaie pénétrante. Péritonite tertiaires péritonite sans germes Péritonite fongiques péritonite avec germes à faible pouvoir pathogène
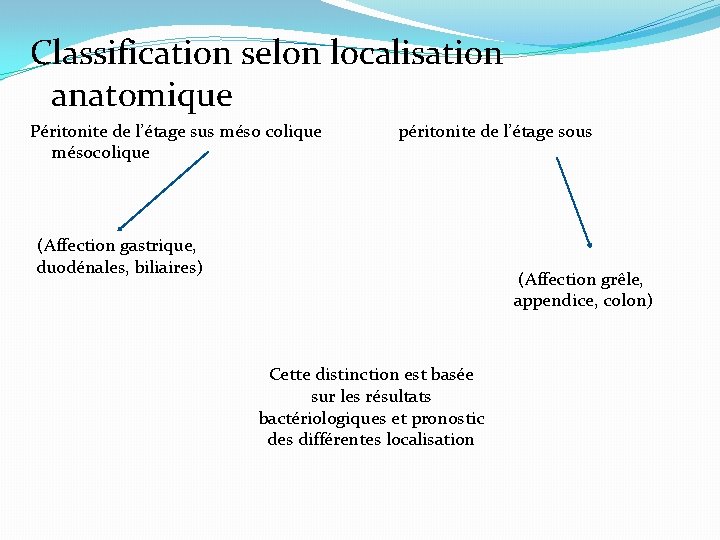
Classification selon localisation anatomique Péritonite de l’étage sus méso colique mésocolique péritonite de l’étage sous (Affection gastrique, duodénales, biliaires) (Affection grêle, appendice, colon) Cette distinction est basée sur les résultats bactériologiques et pronostic des différentes localisation

Classification selon la sévérité de l’infection Classer les péritonites en fonction de leur sévérité initiale en utilisant différentes scores APACHE II, SAPS II, SOFA MPI Qui permettent de prédire la mortalité.
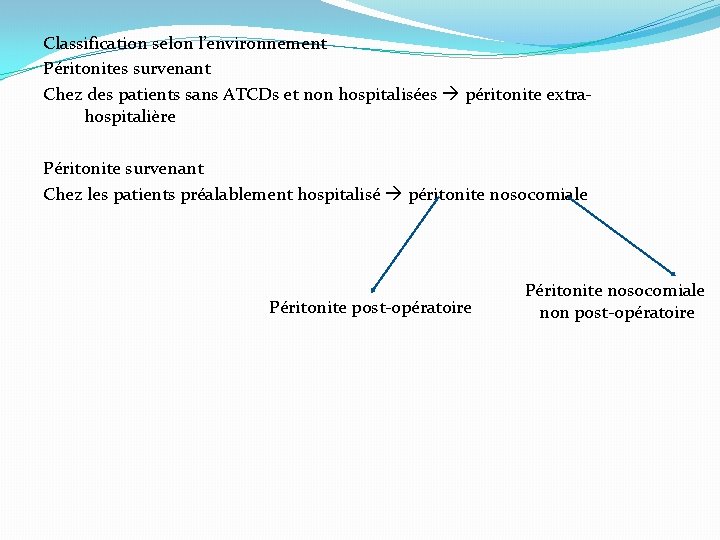
Classification selon l’environnement Péritonites survenant Chez des patients sans ATCDs et non hospitalisées péritonite extrahospitalière Péritonite survenant Chez les patients préalablement hospitalisé péritonite nosocomiale Péritonite post-opératoire Péritonite nosocomiale non post-opératoire

physiopathologie Le péritoine normal est une membrane translucide qui tapisse toute la cavité abdominale. Il est constitué d’une couche de cellules polyedrales de 03 micro mètre d’épaisseur capable de produire de multiples médiateurs et de molécules proinflammatoires (cytokine, médiateurs de l’inflammation, facteurs de coagulation , etc. . ) en réponse à une agression. Il se comporte comme une membrane semi perméable bidirectionnelle. Il secrète un liquide séreux dont les 2/3 sont réabsorbés.

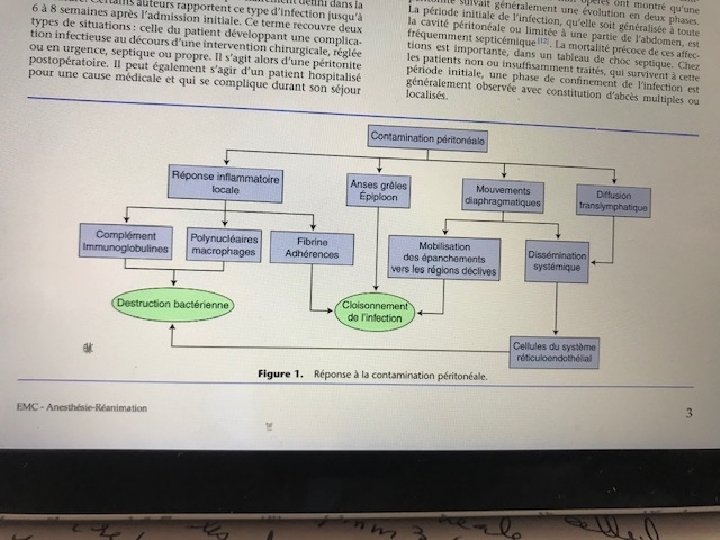
Histoire naturelle de l’infection 1 - phase I: Période initiale de l’infection Quelle soit généralisée ou localisée ( souvent septicémique) Mortalité précoce dans un tableau de choc septique 2 - phase II : Phase de confinement de l’infection observée avec constitution d’abcès multiples ou localisés. Diffusion systémique de l’infection, Le liquide péritonéal n’est pas statique, en cas de contamination bactérienne, la mobilisation de viscères lors des mouvements respiratoires favorise la diffusion du liquide septique à toute la cavité puis son absorption et passage des bactéries dans les lymphatiques puis dans le sang.

Systèmes péritonéaux de défense A- Défense mécanique: Le péritoine associe absorption rapide des bactéries et cloisonnement de l’infection conduisant à l’abcès (localisation préférentielles des abcès), cul de sac de douglas, gouttières parièto-coliques zones sous hépatiques, sous phrénique. l’epiploon est la site capable d’absorber les particules libérés dans la cavité et aide aux cloisonnement B- réponse humorale et cellulaire La cavité péritonéale contient normalement 300 C/mm 3 (macrophages, lymphocytes, cellules mésothéliales). Dans les heures qui suivent l’agression la réponse inflammatoire est marquée par un afflux de PNN (3000 /mm 3) Les macrophage ont une activité phagocytaire mais ces défenses de l’organisme sont rapidement dépassées seul un geste chirurgical peut contrôler l’infection

Diagnostic clinique A- Infection extra-hospitalière Le diagnostic repose sur: -douleurs abdominales Troubles du transit : arrêt des matières et des gaz -nausées, vomissement, diarrhée. Dans un contexte FEBRIL A l’examen physique Défense généralisée de la paroi abdominale Une contracture reflexe des muscles de la paroi abdominale involontaire, tonique, invincible permanente douloureuse ventre de bois. (péritonite en péritoine libre ou s/s formes d’abcès) Chez les sujets âgées, la sémiologie est minimale Le diagnostic de l’étiologie est établi secondairement Tout retard de prise en charge = aggravation du tableau Chez les patients porteurs de maladie s/s jacentes la survenue d’une péritonite décompensation brutale de tableau

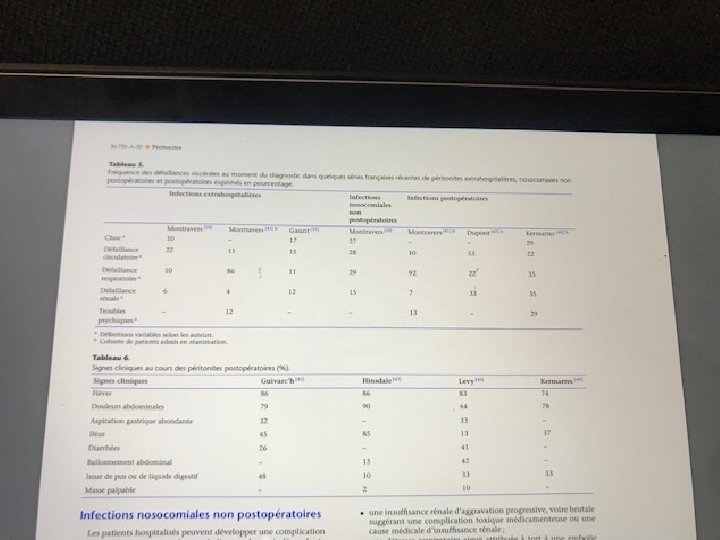

B- Infection nosocomiale non post-opératoire Patient hospitalisés pour cause médicale puis survenue de la péritonite Diagnostic tardif Intensité des signes abdominaux Rapidité d’installation des signes d’infection Défense / contracture PERITONITES POST-OPERATOIRE (1. 5 0 3. 5 %) ---------------------------------Pic d’observation entre le 5 e et 7 e jour post-opératoire. diagnostic difficile F° isolée ou associé à des manifestations abdominales ou extra-abdominales. La présentation clinique est déroutante atypique. • Troubles de consciences, agitation ou troubles psychiatriques. • IR A. • Détresse respiratoire. • OA P lésionnel • Thrombopénie et troubles de la crasse • Choléstase. Clinique: Issue de liquide digestif / drain. Défense difficile à apprécier Tableau de défaillance multi viscérale Prend le masque d’une pathologie médicale

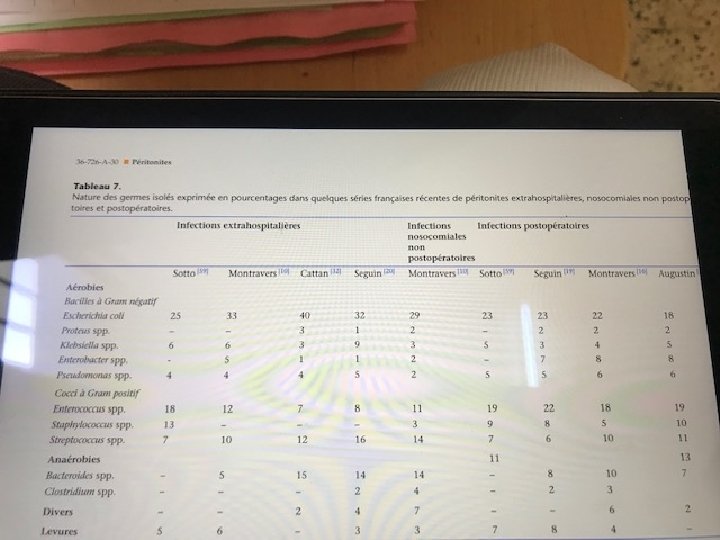
Place des examens complementaires A- BIOLOGIE FNS: hyperleucocytose ou leucopénie ( chez les sujets âgés). dans la PPO: l’hyperleucocytose est habituel en postopératoire CRP. B- imagerie Dans la forme extra hospitalières: TDM / ECHO (voies biliaires, les voies urinaires, pathologies rénales…) dans les infection nosocomiales ou post-opératoires • TDM +++ • Transit à la gastrographine recherche d’une fuite. q La chirurgie est parfois décidé sans imagerie
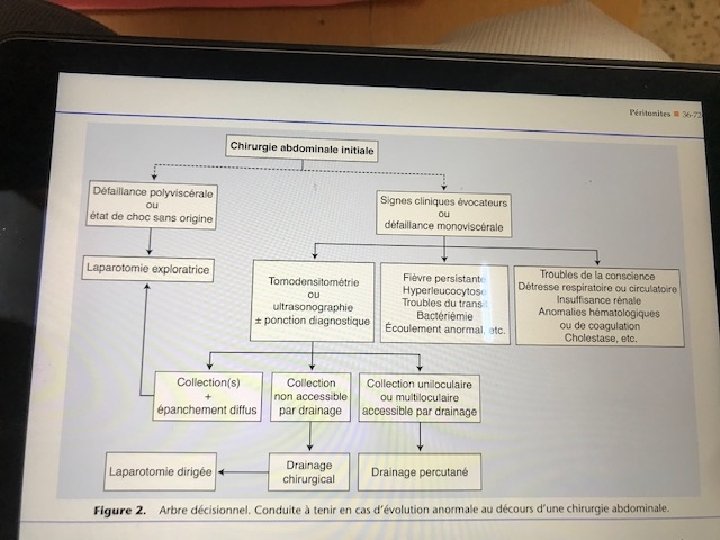

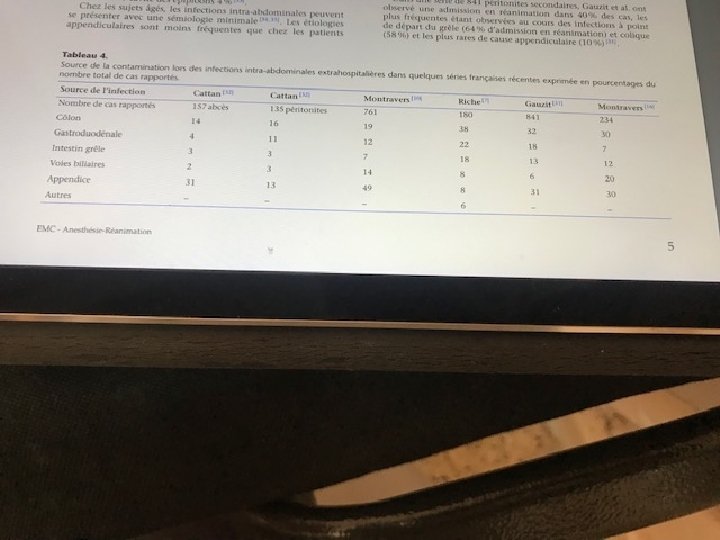
therapeutique A- prise en charge pré-opératoire Bilan pré-opératoire urgent corriger les perturbations humorales Stabiliser les désordres hémodynamiques et respiratoires B- indication opératoires: indication est formelle et immédiate dés que le diagnostic est suspecté. Le pronostic est lié à la rapidité du diagnostic et du traitement. C- principes chirurgicaux : cinq préceptes • Identifier la source de contamination. • Supprimer la source de contamination • Identifier les germes en causes • Réduire la contamination • Prévenir les récidives L’abord laparotomique est d’usage mais l’abord coelioscopique trouve des indications dans les perforations d’ulcéres, les péritonites appendiculaires en absence de plastron. Exemple : en France dans une seine de 841 péritonites la celioscopie a été utilisé dans 24 %.

Les prélèvements bactériologiques +++ Exploration compléte Toilette péritonéale D- conduite vis-à-vis de la lésion causale Exérèse d’emblée et complète du foyer causal lorsque cela est possible. Les sutures digestives en milieu de péritonite sont risquées (désunions, fistules) L’antibiothérapie contribue à dans les PPO, les foyers résiduelles. Re-intervention programmés 24 à 48 H plus tard. Drainage du site opératoire est discuté. Drainage passif lame, drain. Drainage actif drain aspiratif multi perforé, drain par capillarité type MIKULICZ. Dans les P. stercorrales et purulente drainage +++ Parfois irrigation lavage du péritoine en post-opératoire a été proposé mais n’a pas prouvé son efficacité. La Laparotomie a été parfois indiquée (C. P. A surtout)

antibiothérapie Débuter l’antibiothérapie dés que l’indication opératoire est posée. Son tout est de réduire les bactériémies et réduire la fréquences des abcès résiduels Dans les infection extra-hospitalière (E. coli) AMOXICILLINE , A. CLAVULANIQUE Ou TICARCILINE, en monothérapie ou avec un aminoside Céphalosporine de 2 e génération Clindamycine. Imidazoles pour les anaérobies. Pour les PPO et infections nosocomiales céphalosporines de 3 e génération + aminoside.

Suivi thérapeutique • Recher : Apyrexie, normalisation de la leucocytose. Réapparition du transit • En cas échec 1 er / problème chirurgical non résolu? 2 eme / antibiothérapie inadaptée. • Place de la radiologie interventionnelle Lésions cloisonnées et abcès résiduelles peuvent être vidés par un drainage radiologique. Durée du traitement antibiotique 7 à 10 jours

Mortalité des péritonites extrahospitalières : 0 à 40 % selon l’étiologie. PPO: mortalité de 20 à 60 % parmi les éléments intervenants dans le pronostic • Age avenacé. • Re-interventions interactives. • Obésité.

conclusion Les péritonites sont des urgences médicochirurgicales. Un avis de chirurgie est indispensable en cas de doute Dans les infections extra-hospitalières, le diagnostic est essentiellement clinique. Les PPO, le diagnostic peut s’aider d’examens complémentaires. Le pronostic est défavorable en cas retard au traitement chirurgical ou en cas d’antibiothérapie inadaptées.

- Slides: 26