Perioperativ tromboseprofylakse hos patienter i permanent antikoagulansbehandling Steen

Perioperativ tromboseprofylakse hos patienter i permanent antikoagulansbehandling Steen Husted, Medicinsk-kardiologisk afdeling A, Århus Sygehus Brædstrupsymposium 2006 1350 g. 1

Trombocythæmmere Acetylsalicylsyre (aspirin) Thienopyridiner GPIIb-IIIa antagonister Dipyridamol Cilostazol 1350 g. 2
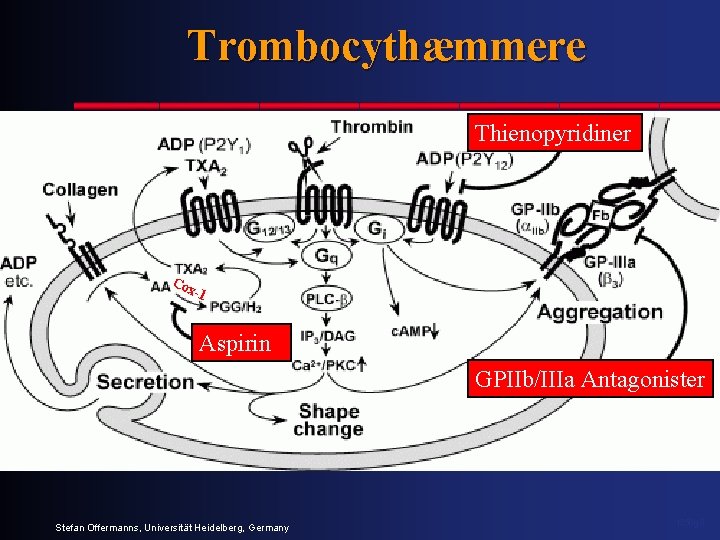
Trombocythæmmere Thienopyridiner Co x- 1 Aspirin GPIIb/IIIa Antagonister Stefan Offermanns, Universität Heidelberg, Germany 1350 g. 3

Aspirin Virkningsmekanisme Irreversibel acetylering af COX-1 med hæmning af tromboksan frisættelse fra trombocytter og prostacyklin fra endotelceller. Trombocytter kan ikke danne ny COX-1, men endotelcellerne kan – hvorfor nettoresultatet er antitrombotisk. Plasma halveringstid er 15 -20 min 1350 g. 4

P 2 Y 12 og clopidogrel ADP P 2 Y 12 P 2 Y 1 C Ca 2+ initiation H 3 COOC O C C N HO HS C H Cytochrom P 450 3 A 4 Cl Active metabolite AMPc H H 3 COOC amplification N S Cl Clopidogrel (Plavix®) = prodrug Savi et al. , Thromb Haemost 2000 Savi et al. , BBRC 2001 INSERM U. 311

GPIIb/IIIa antagonister Hæmmer “Final Common Pathway” for trombocytaktivering Blokerer fibrinogen binding til aktiv og inaktive GPIIb/IIIa receptorer l. Intravenøs –Abciximab - monoklonaltantistof (human / mus chimer) –Eptifibatide - cyklisk KGD heptapeptid –Tirofiban - non-peptid tyrosin derivat (RGD peptidomimetisk) 1350 g. 6

Foreskelle mellem GP IIb/IIIa antagonister Abciximab Eptifibatide Tirofiban (allosterisk) (kompetitiv) Trombocytbundet halveringstid Lang (timer) Kort (sekunder) Plasma halveringstid Kort (minutter) Lang (2. 5 timer) Lang (1. 8 timer) Reetablering af trombocytfunktion 48 -72 timer 4 timer Antidot ingen 1350 g. 7

Antikoagulantia Vitamin K antagonister Ufraktioneret heparin Lav-molekylære hepariner Pentasakkarider 1350 g. 8
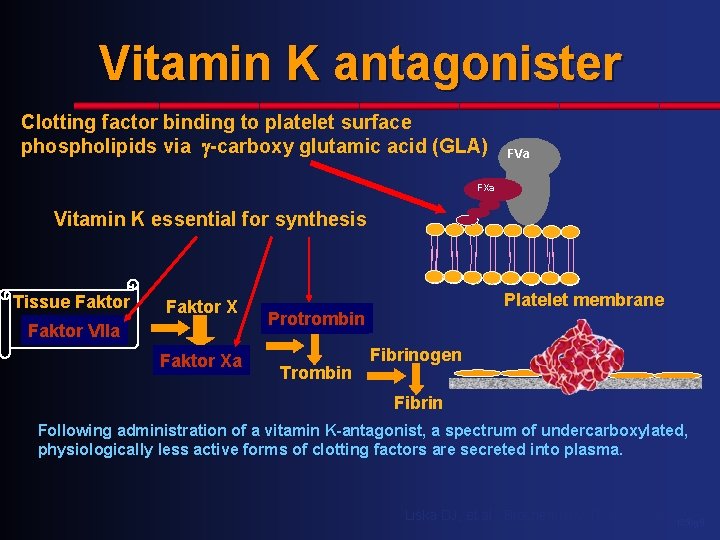
Vitamin K antagonister Clotting factor binding to platelet surface phospholipids via -carboxy glutamic acid (GLA) FVa FVIIIa FXa FIXa Vitamin K essential for synthesis Tissue Faktor VIIa Faktor Xa Xa Platelet membrane Protrombin Trombin Fibrinogen Fibrin Following administration of a vitamin K-antagonist, a spectrum of undercarboxylated, physiologically less active forms of clotting factors are secreted into plasma. Liska DJ, et al. , Biochemistry 1988; 27: 8636 -41. 1350 g. 9

Blødningskomplikationer Blodpropsforebyggelse 1350 g. 10

Vigtige faktorer for den perioperative antitrombotiske behandling Risiko for tromboemboliskekomplikationer uden antitrombotiskbehandling Risiko for perioperative blødningskomplikationer under antitrombotiskbehandling Alternative antitrombotiskebehandlingsregimer 1350 g. 11

Venøs tromboemboli og/eller kardioemboli Lav-risiko patienter - Biologisk hjerteklap ellermitralplastik(>3 mdr. ) Venøs tromboembolisktilfælde (>3 mdr. ) Atrieflimrenmed uden betydende risikofaktorer* Tromboembolihos patient med mildtrombofili Anticardiolipinantistof udenlupusantikoagulans Heterozygot tilstand m. h. t. Faktor V Leiden eller protrombin variant *Tidligere iskæmisk apopleksi, TCI eller systemisk emboli, alder >75 år, moderat eller svær venstre ventrikel systolisk dysfunktion og/eller hjerteinsufficiens, hypertension, diabetes mellitus 1350 g. 12

Venøs tromboemboli og/eller kardioemboli Høj-risiko patienter - Mekaniske hjerteklapper - Biologisk hjerteklap ellermitralplastik(<3 mdr. ) - Nylig venøs tromboembolisktilfælde (<3 mdr. ) - Atrieflimrenmed høj risiko* - Tromboembolihos patient med sværtrombofili Lupusantikoagulans Antitrombinmangel Mangeltilstand m. h. t. protein C eller protein S Kombinerede trombofili risikofaktorer Kombineret faktor V Leiden og protrombinvariant Homozygot tilstand m. h. t. Faktor V Leiden eller protrombin variant Cancer *Tidligere iskæmisk apopleksi, TCI eller systemisk emboli, alder >75 år, moderat eller svær venstre ventrikel systolisk dysfunktion og/eller hjerteinsufficiens, hypertension, diabetes mellitus 1350 g. 13

Aterotrombose risiko uden perioperativ trombocythæmmende behandling Lav-risiko patienter 1) 2) 3) > 12 måneder efter ACS og uden angina > 12 måneder efter PCI med stent > 3 måneder efter apopleksi/TCI 1350 g. 14

Aterotrombose risiko uden perioperativ trombocythæmmende behandling Høj-risiko patienter 1) 2) 3) 4) 5) 1 -12 måneder efter ACS med stabil angina 1 -12 måneder efter PCI med BMS 6 -12 måneder efter PCI med DES 1 uge-3 måneder efter apopleksi/TCI Claudicatio intermittens 1350 g. 15

Anterotrombotisk risiko uden perioperativ trombocythæmmende behandling Patienter med meget høj risiko 1) <1 måned efter ACS med angina 2) <1 måned efter PCI med BMS 3 ) <6 måneder efter PCI med DES 3) <1 uge efter apopleksi/TCI 1350 g. 16

Blødningsrisiko kategori Lav-risiko patienter Diagnostisk endoskopi Kataract operation Oral kirurgi/tandekstraktion Arthrocentese Plastikkirurgi Hernieoperation Scrotal kirurgi Koronarangiografi 1350 g. 17

Blødningsrisiko kategori Høj-risiko patienter Patienter med meget høj risiko Intraabdominal kirurgi Karkirurgi Ortopædkirurgi Neurokirurgi Retinakirurgi Prostatectomi eller blærekirurgi Hjerteklapkirurgi Koronararterie bypass kirurgi Intrathorakal kirurgi Større cancer operationer Pacemaker implantation Biopsi fra ikke-kompressibeltvæv Punktur af ikke-kompressibelarterie Epidural og spinal anæstesi 1350 g. 18
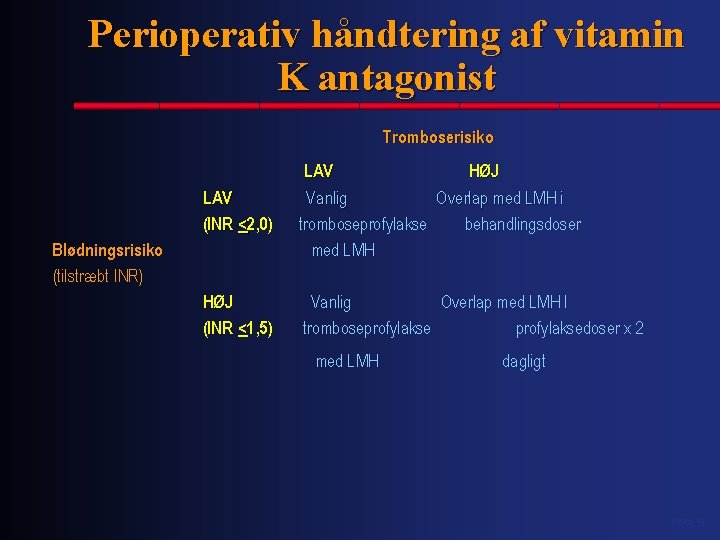
Perioperativ håndtering af vitamin K antagonist Tromboserisiko LAV (INR <2, 0) LAV HØJ Vanlig Overlap med LMH i tromboseprofylakse behandlingsdoser med LMH HØJ (INR <1, 5) Vanlig Overlap med LMH I tromboseprofylaksedoser x 2 Blødningsrisiko (tilstræbt INR) med LMH dagligt 1350 g. 19

Doser af overlappende behandling med lavmolekylært heparin (LMH) - behandlingsdoser LMH-type Dosis (dagligt) Enoxaparin (Klexane®) 1 mg/kg x 2 Tinzaparin (Innohep®) 90 IE/kg x 2 Dalteparin (Fragmin®) 100 IE/kg x 2 1350 g. 20

Standardprofylaksedosis x 2 dagligt LMH-type Enoxaparin (Klexane®) Tinzaparin (Innohep®) Dalteparin (Fragmin®) Dosis (dagligt) 40 mg x 2 4500 IE x 2 5000 IE x 2 1350 g. 21

Håndtering af vitamin K antagonister (VKA) perioperativt Tromboserisiko lav Ophør med VKA 5 dage før proceduren Standard LMH profylakse perioperativt Start VKA om aftenen på operationsdagen Stop LMH når INR er i terapeutisk niveau eller efter mindst 5 dage Tromboserisikohøj Ophør med VKA 5 days før proceduren Start terapeutisk LMH 3 dage før operationen med sidste dosis senest 24 timer før Postoperativt startes VKA på operationsdagen og LMH på dag 1, 2 eller 3 afhængig af hæmostasen Standard LMH profylakse administreres perioperativt Stop LMH når INR er i terapeutisk niveau eller efter mindst 5 dage 1350 g. 22

Håndtering af vitamin K antagonister (VKA) perioperativt Lav-risiko procedurer Fortsæt VKA med INR i terapeutisk niveau Høj-risiko procedurer Ophør med VKA og start behandling med LMH som beskrevet for patienter med lav (terapeutisk dosis af LMH) og høj (standardprofylaksedosis af LMH x 2) trombose risiko 1350 g. 23

Håndtering af perioperativ trombocythæmende behandling Risiko for blødning Risiko for aterotrombose lav Meget høj Stop Clo. /Aspirin Høj Stop Clo. /Aspirin Lav Fortsæt monoterapi med Aspirin (eller Clopidogrel*) *Aspirin intolerance 1350 g. 25

Håndtering af perioperativ trombocythæmmende behandling Risiko for blødning Risiko for aterotrombose høj Meget høj Fortsæt Aspirin/ stop Clopidogrel Høj Fortsæt Aspirin eller. Clopidogrel Overveje LMH ”bridging”* Lav Fortsæt Aspirin og. Clopidogrel * LMH kun en 2 C rekommendation(Guyatt G, Schünemann H, Chest 2001; 119: 3) 1350 g. 26
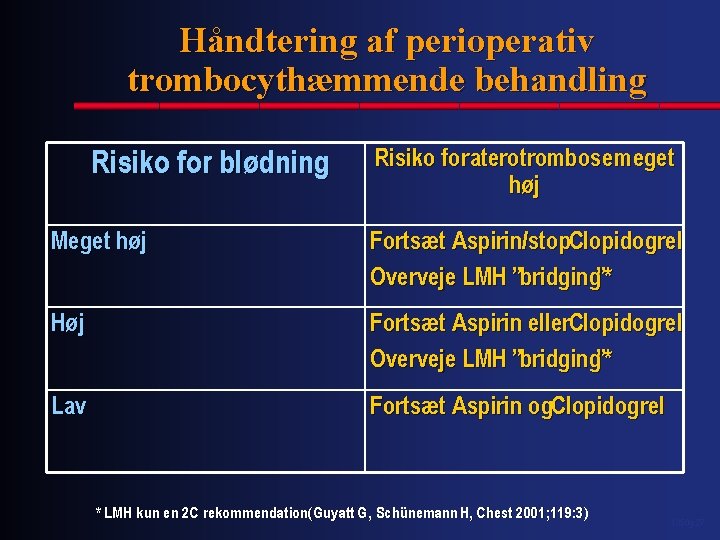
Håndtering af perioperativ trombocythæmmende behandling Risiko for blødning Risiko for aterotrombose meget høj Meget høj Fortsæt Aspirin/stop. Clopidogrel Overveje LMH ”bridging”* Høj Fortsæt Aspirin eller. Clopidogrel Overveje LMH ”bridging”* Lav Fortsæt Aspirin og. Clopidogrel * LMH kun en 2 C rekommendation(Guyatt G, Schünemann H, Chest 2001; 119: 3) 1350 g. 27
- Slides: 26