PEPTILISE HAAVANDI RAVIJUHIS SEEDETRAKTI VAEVUSEGA PATSIENT PEREARSTI VASTUVTUL

























































- Slides: 78

PEPTILISE HAAVANDI RAVIJUHIS. SEEDETRAKTI VAEVUSEGA PATSIENT PEREARSTI VASTUVÕTUL. Madis Veskimägi TÜ Peremeditsiini Õppetool, assistent Pärnu Haigla, EMO Tõstamaa Tervisekeskus, perearst

ETTEKANDE EESMÄRGID Ülevaade peptilise haavandi levimusest ja patogeneesist n Peptilise haavandi, NSAID haavandi ja haavandi tüsistuste käsitlus vastavalt ravijuhisele n Lühiülevaade Helicobacter pylori avastamisloost, Eesti arstiteadlaste osa selles n Seedetrakti vaevusega patsient perearsti vastuvõtul, `point of care `diagnostika n

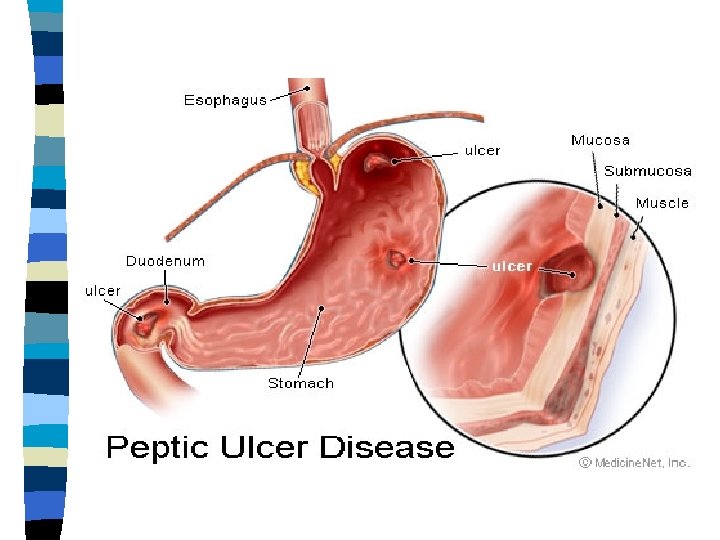
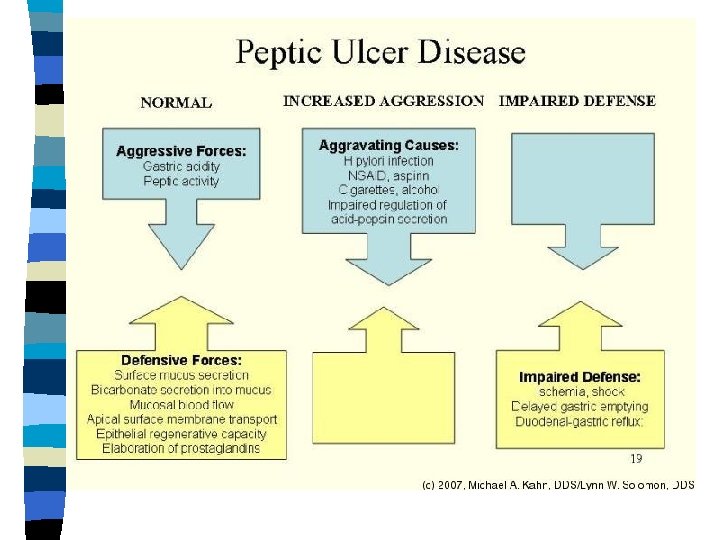
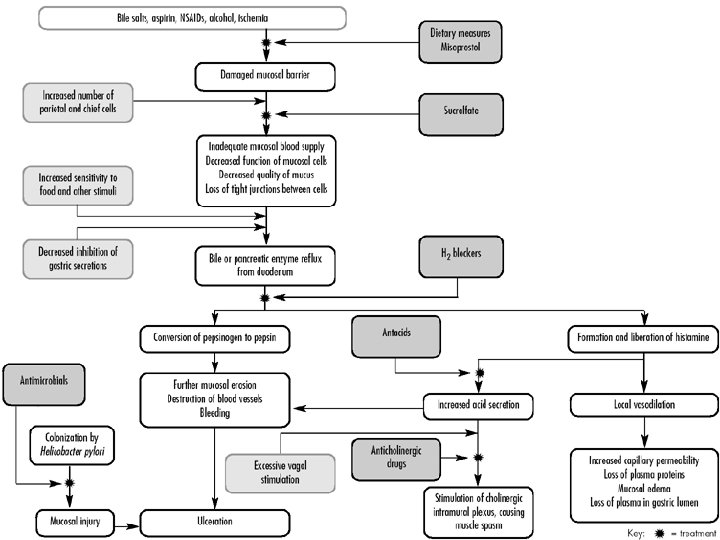
PEPTILISE HAAVANDI LEVIMUS, PATOGENEES n Peptilise haavandi all mõistetakse nii kaksteistsõrmiksoole kui ka maohaavandit


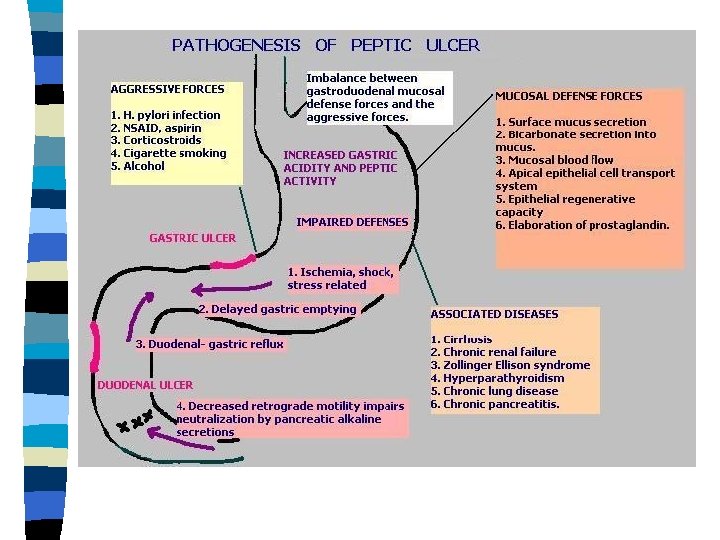
n Sagedasem seedetrakti haigus n Peptiline haavand võib esineda elu jooksul u. 10% populatsioonist n Peptilise haavandi esinemissagedus väheneb pidevalt viimase 30 a jooksul, kuid ilmneb tüsistunud haavandi perforatsioon ja verejooks, sagenemine

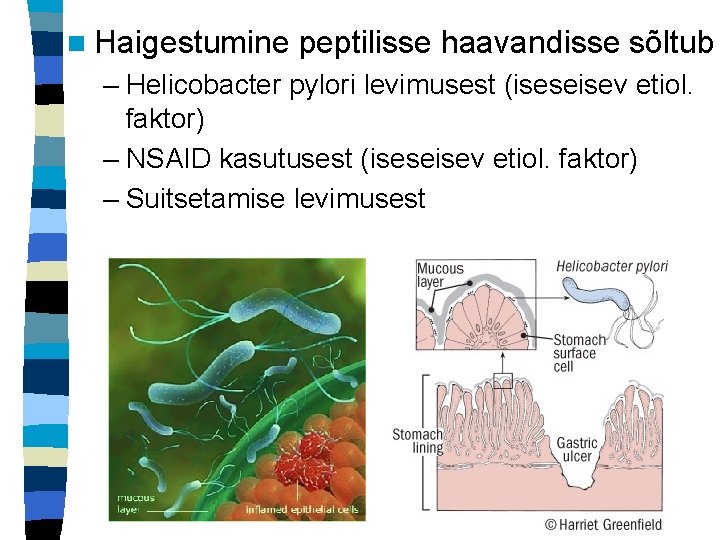
n Haigestumine peptilisse haavandisse sõltub – Helicobacter pylori levimusest (iseseisev etiol. faktor) – NSAID kasutusest (iseseisev etiol. faktor) – Suitsetamise levimusest








n Eesti täiskasvanud elanike seas on H. pylori “+” 93% duodenaal ja 96% maohaavanditest n H. pylori infektsiooni vähenemisega langeb peptilise haavandi esinemissagedus noorematel, kuid NSAID kasutamisega tõuseb vanemaealistel, tõuseb ka tüsistuste arv

Haigestumist peptilisse haavandisse mõjutab H. pylori vastane ravi, selle efektiivsus on 70% ravi saanutest, st. neil ei teki haavandi retsidiive n See on muutnud tõekspidamisi- varasema seisukoha alusel oli peptiline haavand krooniline ägenemiste ja remissioonidega kulgev haigus, mis võib tüsistuda verejooksu, perforatsiooni ja pülorostenooosiga n


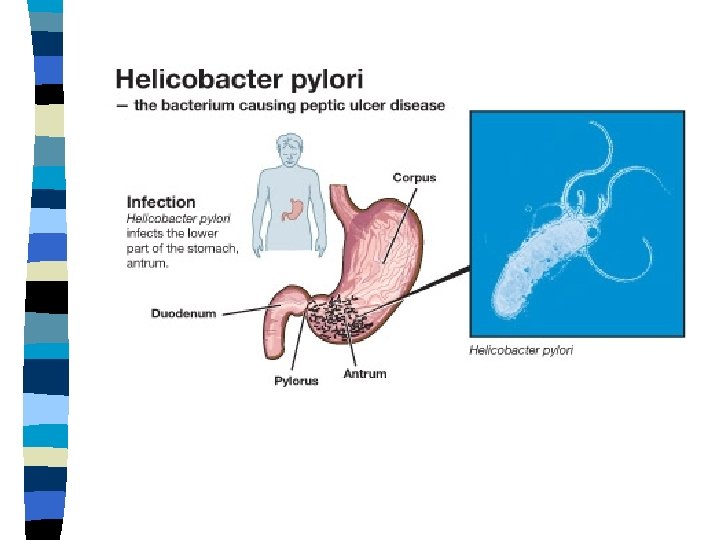
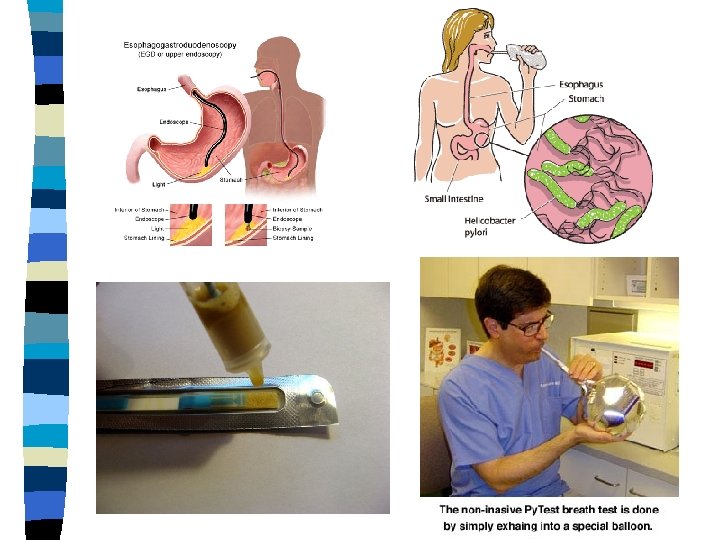
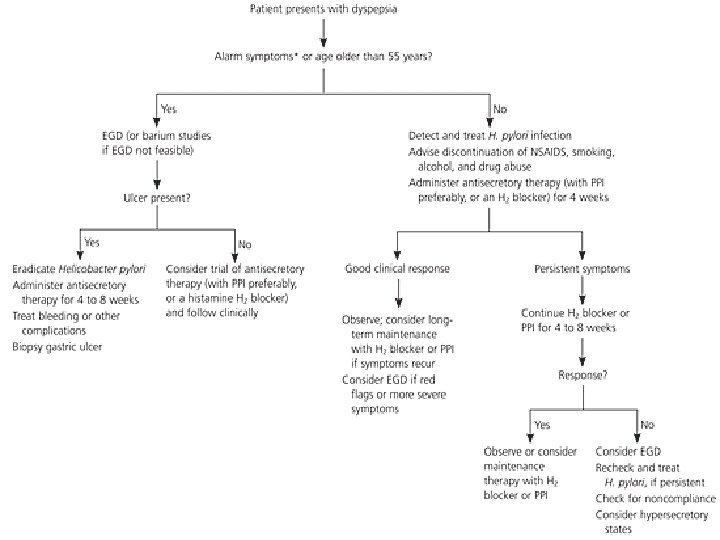
PEPTILISE HAAVANDI DIAGNOSTIKA n Nii esmase kui ägenemise korral tugineb peptilise haavandi diagnoos – Ösofagogastroduodenoskoopial – Biopsia võtmisel antrumi ja korpuse limaskestalt ja maohaavandi vallilt – H. Pylori infektsiooni olemasolu hindamisel • • Histoloogiline uuring Külv Uurea test väljahingatavas õhus H. pylori antigeeni määramine väljaheites


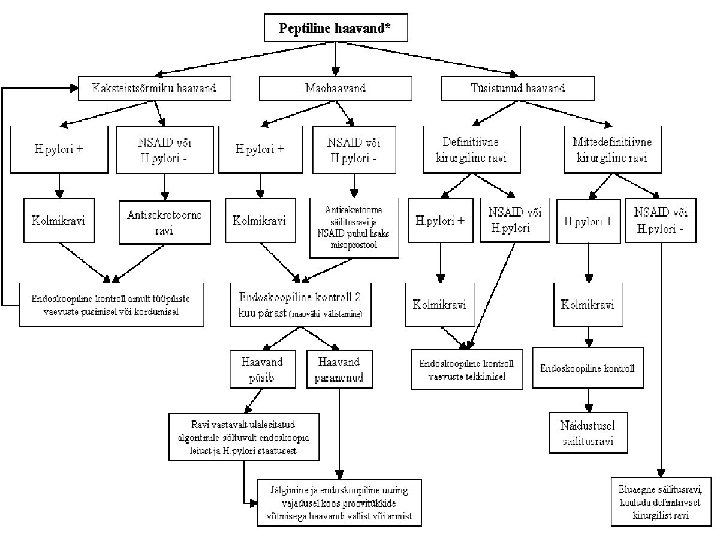
PEPTILISE HAAVANDI RAVIJUHIS, FAKTE n n n Eesmärgiks on ühtlustada peptilise haavandi ravi Eestis Pakkuda haigetele efektiivsemat ja ökonoomsemat haiguse patogeneetilisi printsiipe arvestavat ravi Soovitusliku iseloomuga, kasutajateks perearstid jt eriala spetsialistid Ravijuhis valmis 2002 -2003 a töörühmas H. I. Maaroos, K. Labotkin ja M. Peetsalu Ravijuhis võeti vastu 7. märtsil 2003, paranduste ja täiendustega 20. veebruarlil 2004

H. pylori “+” PEPTILISE HAAVANDI RAVI Nii duodenaal kui maohaavandi ravi on efektiivne komplekse 7 päeva kestva raviga, mis mõjutab patogeneesi põhilisi aspekte n Tagab peptilise haavandi remissiooni ja väldib korduvaid ägenemisi 60 -90% juhtudest n Raviskeemi kuulub, nn. kolmikravi n – Prootonpumba inhibiitor – Antimikroobsetest ravimitest klaritromütsiin ning metronidasool või amoksitsilliin H. pylori eradikatsiooniks

n Soovitavad 7 päevase ravikuuri ravimite kombinatsioonid ja ööpäevased annused – Esomeprasool ( Nexium) 20 mg x 2; amoksitsilliin (Ospamox, Amoxicillin- RTP) 1000 mg x 2; klaritromütsiin (Klacid, Lekoklar, Fromilid) 500 mg x 2 – Omeprasool ( Omep, Gasec, Omeprazol. RTP, Loseprazol ) 20 mg x 2; amoksitsilliin 1000 mg x 2; klaritromütsiin 500 mg x 2 – Omeprasool 20 mg x 2; metronidasool (Metronidazol Nycomed) 500 mg x 2; klaritromütsiin 250 mg x 2

PEPTILISE HAAVANDI RAVITAKTIKA PÄRAST 7 PÄEVAST KOLMIKRAVI Enamus juhtudel patsiendi vaevused kaovad, saavutatakse püsiv paranemistendents ning antisekretoorsete ravimite võtmine pole vajalik n Ravi jätkub antisekretoorsete ravimitega 2 -3 nädala jooksul kui vaevused püsivad. Vajalik on endoskoopiline kontroll, diagnoosi täpsustamine n

n Antisekretoorsete ravimitena kasutatakse – Histamiin-2 -retseptorite blokaatoreid (H 2 RA). Ranitidiin 300 mg ööpäevas (Raniberl, Ranisan, Zantac) või famotidiin 40 mg ööpäevas ( Quamatel) – Prootonpumba inhibiitor(PPI), omeprasool 20 mg ööpäevas.

PEPTILISE HAAVANDI RAVITAKTIKA KUI HAAVANDI REMISSIOON EI PÜSI PEALE KOLMIKRAVI n n n Gastroenteroloogi konsultatsioon FGDS koos h. pylori infektsiooni ja ravimtundlikuse määramisega Kolmikravi vastavalt antibiogrammile 7 päeva H. pylori korduva eradikatsiooni ebaõnnestumisel määrata säilitusravi Säilitusravi alternatiivina kaaluda operatiivset ravi ( magu säilitav või säästev operatsioon)

PEPTILISE HAAVANDI REMISSIOONE SÄILITAV RAVI ( SÄILITUSRAVI) Eesmärgiks hoida remissioone patsiendil, kellel säilivad peptilise haavandi ägenemist soodustavad riskifaktorid n Välditakse haavandi ägenemist nii kaua kui ravimit võetakse n Näidustused n – – H. pylori eradikatsioon ei õnnestu NSAID haavand Antikoagulantravi kasutajatel Haavandi tüsistuste järgselt ( perforatsioon, verejooks)

n Kasutatakse H 2 RA või PPI preparaate • Ranitidiin 150 mg • Famotidiin 20 mg n Säilitusravi annus on pool raviannusest enne uinumist n Ravi kestus on vähemalt 12 kuud, vastavalt vajadusele pidevalt järgnevate aastate jooksul

NSAID JA PEPTILINE HAAVAND n H. pylori infektsioon ja NSAID ravimid on iseseisvad peptilise haavandi riskifaktorid n Nende mõlema esinemisel valitakse ravitaktika vastavalt mõlema riskifaktori käsitlusele ravijuhendis

RISKIFAKTORID NSAID HAAVANDI TEKKES n NSAID pidev kasutamine kõigil patsientidel n Eelneva muu patogeneesiga peptilise haavandi või haavandi tüsistuse puhul n NSAID ja glükokortikoidide või antikoagulantide üheaegsel kasutamisel n NSAID suure annuse puhul n Mitme NSAID üheaegsel kasutamisel

Mistahes esitatud riskifaktori esinemisel on patsiendi ravimisel NSAIDidega näidustatud säilitusravi seedetrakti ülaosa kahjustuse ja tüsistuste profülaktikaks

TÜSISTUSTE SUHTARV ÜLE 2 KUU KESTVA NSAID RAVIGA n 1: 5 Endoskoopiline haavand n 1: 70 Sümptomaatiline haavand n 1: 150 Haavand verejooksuga n 1: 1200 Surm haavandi verejooksust

NSAID HAAVANDI RAVI NSAID RAVI LÕPPEMISEL n Mao soolhappe sekretsiooni pärssivad ravimeid (H 2 RA, PPI) kasutatakse vastvalt haavandi ägenemisel valitud ravimi ööpäevasele annusele kui ravi kestusele n NSAID haavandi paranemist on otstarbekas kontrollida endoskoopial

NSAID HAAVANDI RAVI NSAID RAVI JÄTKUMISEL n n n Mao soolhappe sekretsiooni pärssivad ravimeid kasutatakse vastvalt haavandi ägenemisel valitud ravimi ööpäevasele annusele kui ravi kestusele PPI on efektiivsem kui H 2 RA Jätkuva NSAID ravi puhul pikeneb haavandi ägenemise ravi aeg 2 nädala võrra Ravi efekti on soovitav kontrollida endoskoopial NSAID ravi jätkumisel on näidustatud säilitusravi

NSAID HAAVANDI SÄILITUSRAVI PPI inhibiitorid ( omeprasool 20 mg päevas) mao ja duodenaalhaavandi profülaktikas n Sünteetilise prostaglandiin E 1 analoog (misoprostool 400 mcg) 2 x päevas mao ja duodenaalhaavandi profülaktikas. Eesti ravimiturul Arthrotec 50 mg+200 mcgr (diklofenak+200 mcg misoprostool ) n H 2 RA raviannuses ( ranitidiin 300 mg või famotidiin 40 mg päevas) n Kui plaanitakse pikaajalist NSAID ravi on näidustatud säilitusravi määramine vastavalt ravijuhisele n


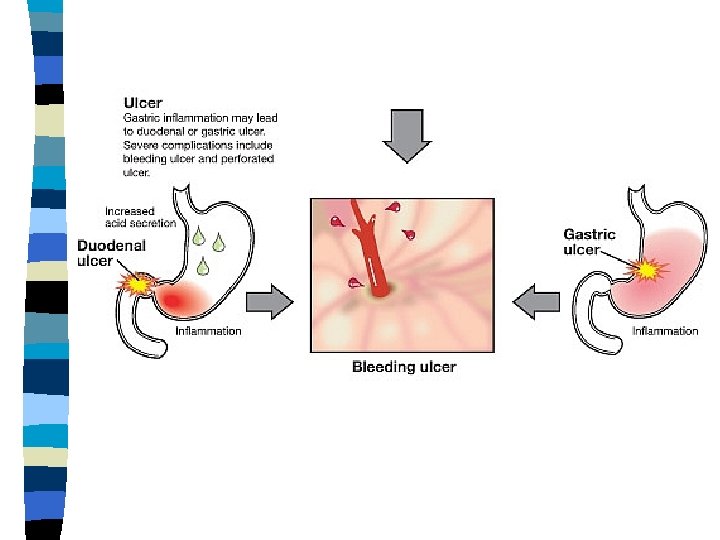
PEPTILISE HAAVANDI TÜSISTUSED n Verejooks, esinemus 50 juhtu 100 000 elaniku kohta aastas – Haigustunnuseks veriokse v veriroe – Suunamine haigalsse kus on 24 h endoskoopilise ravi võimalus – Kirurgiline ravi näidustatud juhtudel kui endoskoopiline ravi ei anna efekti n Perforatsioon, esinemus 20 juthtu 100 000 elaniku kohta aastas, suremus 5 -6% – Kliiniline pilt, kõhu ülevaatefilm – Vältimatu kirurgiline ravi n Pülorostenoos – Haavandi ägenemisel lühiaegsed nähud tursest – Endoskoopiline uuring, ca välistamine


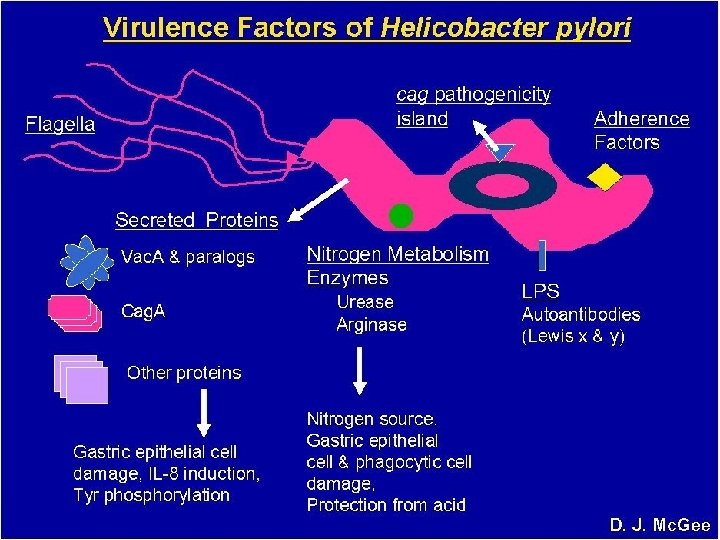
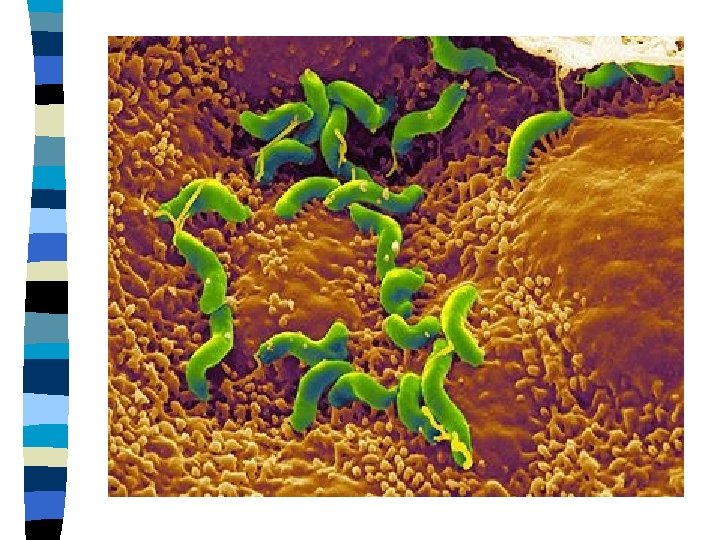
Helicobacter pylori AVASTAMISLUGU Mikroobi üks omadus on lagundada uureat ammoniaagiks ja süsihappegaasiks n Ammoniaaki loetakse bakteri markeriks n Esmakordselt leidsid ammoniaaki maonõres Tartu Ülikooli professorid Fr. Bidder ja C. Schmidt 1852 a. n Tartu Riikliku Ülikooli biokeemiaprofessor Eduard Martinsoni mao limaskesta ureaasiuuringud, kes seostas seda maohappe sekretsiooniga n

Uuringuid jätkas dr. Sulev Maramaa kelle uurimused viitasid ureaasi bioloogilisele päritolule, tulemuste publitseerimine USA ajakirjas Gastroenterology 1966 n 1970 ndatel aastatel prof. Kaljo Villako juhtimisel gastriidiuuringud Eestis. Leiti, et uurituist 78% esineb maos kroonilise kuluga süveneva raskusega põletik n

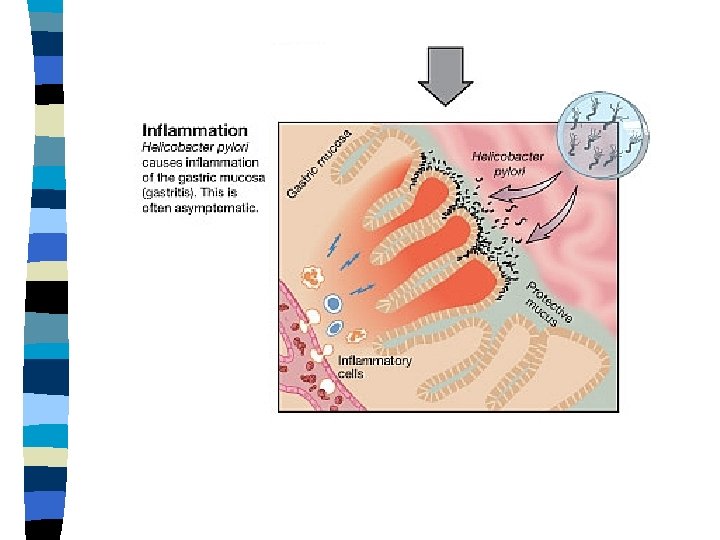
Austraalia arstiteadlaste Barry Marshalli ja Robin Warreni poolt 1982 a. mao limaskestalt spiraalse kujuga bakteri isoleerimine n Uus mikroob sai nimeks Campylobacter pyloridis, 1989 a. alates Helicobacter pylori n Kummutati üks aksioomidest, et mao limaskest on steriilne n

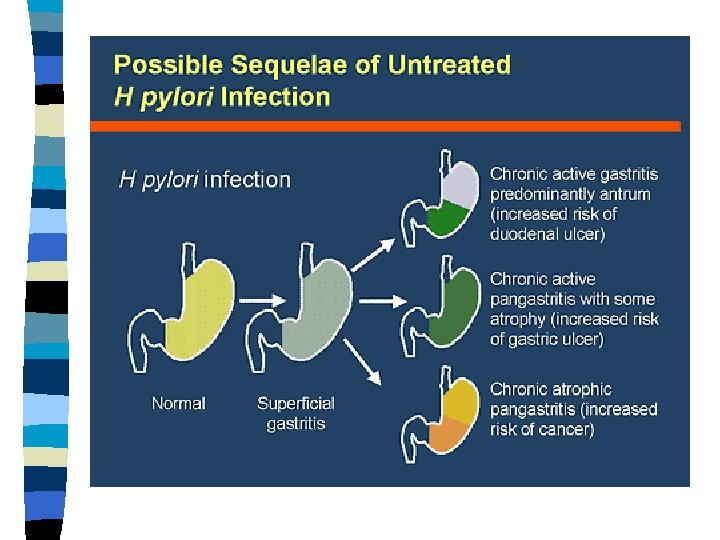
Järgnevad uuringud näitasid bakteri osa maolimaskesta põletiku tekkes ja järgneva haavandi kujunemist juba maohappe mõjul n Mao limaskesta põletik on krooniline protsess, bakter püsib mao limaskestas aastaid, ajaga põletik süveneb kuni mao limaskesta näärmed kaovad ning tekivad vähieelsed muutused n Eestis viidi läbi rida uurimusi Helicobacter pylori infektsiooni levikust erinevates vanuserühmades prof. Heidi-Ingrid Maaroosi juhtimisel n Nobeli 2005 a meditsiinipreemia omistamine Barry Marshallile ja Robin Warrenile n
Barry Marshall abikaasaga ja prof. Heidi-Ingrid Maaroos

SEEDETRAKTI VAEVUSEGA PATSIENT PEREARSTI VASTUVÕTUL n Seedetrakti vaevus on üks sagedasematest n Sageli ei ole võimalik diagnoosida konkreetset haigust, pigem on tegemist psühhosomaatliliste, düsfunktsionaalsete, tõelise orgaanilise haiguse sümptomaatikaga, millele lisandub vaevused ravimite kõrvaltoimetest

KÕIK MINU VAEVUSED” 63 a. NAISPATSIENT

n Kõigi nende arvestamine ja eristamine on tõeline väljakutse, praktilises töös tuleb ka otsida nn. alarmsümptomeid n `Point of care` diagnostika ja töökorraldus võimaldab objektiviseerida vaevusi ja määrata edasine käsitlus perearsti poolt või suunata patsient põhjendatult edasi

LABORATOORNE DIAGNOSTIKA n n n Täisveri Hemoglobiin CRV kvantitatiivne määramine Veresuhkur Glükoosi ja laktoosi tolerantsi test Strep A HCG seerumis ja uriinis Uriin, 10 parameetrit Peitveri Rota-adenoviirus Helicobacter pylori antigeen väljaheites






INSTRUMENTAALNE DIAGNOSTIKA n Ultraheli n Röntgen n Vererõhu 24 h monitooring n Spiromeeter n EKG, koormusuuring n Tümpanomeeter n FGDS?





SAGEDASEMATE VAEVUSTE KOMPLEKSNE `POINT OF CARE` DIAGNOSTIKA

ÜLAKÕHUVAEVUS, KÕRVETISED, ÄGENEB LAMAMISEL VÕI KUMMARDAMISEL n Anamnees, ägestavad ja leevendavad tegurid, alarmsümptomid n GERD küsitlus n Arstlik läbivaatus n Hemoglobiin, peitveri, H. pylori

40 a. naispatsient. Anamneesis kõrvetav aisting ülakõhus ja rindkeres, sümptomid tekivad sagedamini kummardamisel, vürtsikate toitude söömisel, ka öösel. Esineb ka koolikuline valu paremal ülakõhus. Patsiendi üldseisund on hea, palpatoorne valu epigastriumis. Hemoglobiin 135 g/l; H. Pylori “+”, FOB “-”. Ultraheli uuringul maks, sapipõis, sapiteed, neerud normileiuga. Diagnoos: Kõrvetised. Sapiteede düskineesia. Määratud kolmikravi, 10 p. Möödumisel patsiendi enesetunne hea, H. Pylori “-”.

TUIM VÕI NÄRIV ÜLAKÕHUVALU, LEEVENDAB TOIT n n n Anamnees, alarmsümptomid, patsiendi vanus H. pylori, FOB test väljaheeitest Hemoglobiin Kui alarmsümptomid puuduvad ravi PPI, kolmikravi kui H. pylori “+” Raviefekti jälgimine, 10 päeva möödumisel H. pylori antigeeni määramine väljaheitest


30 a. meespatsient, suitsetaja. Ülakõhuvalu mõned nädalad, vaevus ägeneb eriti öösel, leevendab sooda. Anamneeesis sarnased episoodid aastate eest. Palpeeritav valulikus ülakõhus, keskjoonest veidi paremal. Puuduvad alarmsümptomid. FOB “-”, H pylori “+”. Diagnoos: Hüperatsiidne düspepsia, peptiline haavand? Määratud kolmikravi 7 päeva järgnev säilitusravi PPI 3 nädalat. Patsiendi vaevused leevendusid u. 1 nädalaga, 3 nädala möödumisel H. pylori “-”.

ÄGE DIARRÖA Anamnees, eksikoosi ja elektrolüütide kao tunnused, jt ohumärkide hindamine n Täisvere analüüs, HCT, CRP, Rotaadenoviiruse antigeeni määramine väljaheitest n Positiivse Rota-adeno testi korral kergema üldseisundi korral suukaudne rehüdreeriv dieet, selgitused ohumärkidest n Kui CRP tõus, vedelikukaotus- suunamine haiglasse n

1 a. tütarlaps, anamneesis 2 päeva vesivedel kõhulahtisus, nõrkus, isutus. Patsiendi seisund läbivaatusel heapoolne, puudub oluline eksikoosi leid. CRV 7 mg/l, Rotaadenoviirustestil “+” rota viirusele. Diagnoos: Rotaviirus infektsioon. Raviks dieet, suukaudne “Rehydron” väikestes kogustes korraga 1, 5 l päevas. Nakkuse profülaktika perekonnas, seisundi jälgimine. 3 päeval diarröa taandumine, edasine kulg hea.

DÜSPEPTILISED VAEVUSED NOOREL NAISPATSIENDIL n Anamnees n Täisvere analüüs n HCG määramine verest n Ultraheli uuring n Tulemuste tõlgendamine, käsitlus

16 a. tütarlaps saadeti perearsti vastuvõtule “vereprooviks”. Patsient kurtis ebamääraseid kõhuvaevusi mõned nädalad. Täisvere analüüs normis. Kõhu palpatsioonil kahtlus graviidsusele. HCG “+”. Ultraheli uuringul nähtav loode, cor”+”, BP 55 mm, vastab rasedusele 18 nädalat.


KROONILINE DÜSPEPSIA, FLATULENTS, DIARRÖA n Anamnees, piima taluvus, alarmsümptomid n Täisvere analüüs, CRV, FOB n Laktoosi tolerantsustest- 50 g laktoosi 300 ml vees juua, vere glükoosi kontroll 20, 40 ja 60 minutil. Test on positiivne kui veresuhkru tõus jääb alla 1, 1 mmol/

78 a. naispatsient. Anamneesis erinevad vaevused- kramplikud vaevused laialdaselt kõhus, täisajamise tunne, kõhulahtisus, kõhukorin. Patsienti on varemalt haiglates uuritud, gastroskoopia normis, teostatud koletsüstektoomia, kuid vaevused püsivad. Perearsti vastuvõtul teostatud laktoosi tolerantsustest, see on positiivne. Määratud dieet, vajadusel ensüümpreparaadid.


KROONILINE PAREMPOOLNE KOOLIKULINE ÜLAKÕHUVAEVUS n Anamnees, ohumärgid, vaevuste ägenemine “raskete toitude” söömisel, koormuspuhuste vaevuste hindamine n Üldläbivaatus n Täisvere test, CRV, uriin n Kõhu ultraheli uuring n Rindkere röntgenogramm n EKG, koormusuuring

72 a. naispatsient. Anamneesis 5 -6 jooksul koolikujline parempoolne ülakõhu valu , sagedamini peale rasvast toitu. Varemalt diagnoositud hüpolaktaasia. Ultraheli uuringul nähtav konkremendid sapipõies, andes ehho varju. Diagnoos: Krooniline kalkuloosne koletsüstiit. Kirurgi konsultatsioon, järgnev koletsüstektoomia.


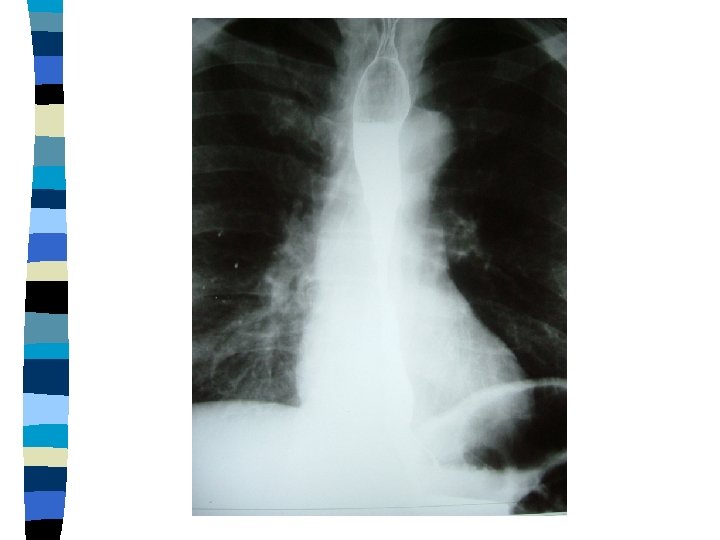
TAHKE TOIDU NEELAMISHÄIRE n Anamnees- GERD, söövitavate ainete neelamine, kiirgus, trauma n Alarmsümptomid n Üldläbivaatus, kehakaal n Röntgenogramm rindkerest-ülakõhust kontrastainega n Konsultatsioon

42 a meespatsient. Tahke toidu neelamishäire, kratsimistunne, valu rinnus neelamisel, vaevuste süvenemine viimasel 3 -4 kuul. Anamneesis Na. OH lahuse neelamine lapseeas. Patsiendi üldseisund heapoolne, toitumus rahuldav, kehakaal muutuseta, täisveri, CRV, SR normis. Röntgenogramm baariumilahuse neelamisel- ilmneb nn liivakell söögitoru. Diagnoos- söögitoru striktuur. Spetsialisti konsultatsioon dilateerimise osas.


KÕHUVAEVUS, KÕHURÜTMI MUUTUS, VÄSIMUS 1 -3 KUUD n Anamnees, ohumärgid, üldine läbivaatus n Täisvere analüüs n Per rectum palpatsioon, materjal FOB testiks

67 a meespatsient. Anamneesis mõned kuud süvenev väsimus, õhupuudus, kõhutegevuse muutus. Kaasuvalt esineb dilatatiivne kardiomüopaatia, varemalt ka hemorroid. Eitab oksendamist, on märganud väljaheitel mõnikord verd. Läbivaatusel üldseisund keskmise raskusega, patsiendi jume kahvatu, südametegevus arütmiline. Hemoglobiin 78 g/l. Per rectum palpatsioonil tuntav rektumi sakraalsel pinnal anaalavast 10 cm kaugusel tihke, lillkapsataoline raskelt liigutatav veritseva pinnaga moodustis diameetriga 2, 5 cm. Diagnoosi hüpotees- rektumi vähk. Kiire konsultatsiooni ja uuringute korraldamine.

TÄNAN TÄHELEPANU EEST ! EDU PATSIENDI KAEBUSTE OBJEKTIVISEERIMISEL JA PARIMATE LAHENDUSTE LEIDMISEL !