Penyakit Mulut yang banyak dijumpai Afi Savitri Sarsito

Penyakit Mulut yang banyak dijumpai Afi Savitri Sarsito 6 November 2014

Masalah • Lesi ulser di mulut hampir sama satu dengan lainnya. • Masing-masing penyakit mempunyai gejala karakteristik, tetapi suasana mulut (flora dan fungsi) menyebabkan gejala pathognomonik berubah. • Diperlukan strategi untuk menegakkan diagnosis sehingga dapat disusun penatalaksanaan secara rasional • Pembahasan akan dibatasi pada penyakit yang sering dijumpai: SAR, Stomatitis Herpetika, Candidiasis.

Stomatitis Aftosa Rekuren • Istilah 'aphthous' berasal dari Hippocrates pada tahun 460 -370 BC yang berarti ‘Kelainan Mulut’. Pada saat ini istilah 'aphthae' ditujukan bagi ulserasi yang belum sepenuhnya dipahami (undefined ulcer). • Definisi : Suatu penyakit yang ditandai dengan adanya ulserasi rekuren, terbatas pada mukosa mulut (tanpa keratin) tanpa tanda-tanda lain dari penyakit. • Merupakan penyakit mulut yang paling banyak dijumpai (20% di masyarakat), sebagian besar para professional. • Etiologi belum diketahui, tetapi faktor predisposisi telah dapat diidentifikasi

Predisposing Factors Stress Nutrition Trauma Hormonal Diet Immunologic

Faktor predisposisi: • Kuman: streptokokus ditemukan pada kultur ulser dan titer antibodi meningkat pd saat outbreak, tetapi pemberian antibiotik tidak menghilangkan penyakit. • Virus: kontroversi, walaupun diduga adenovirus, herpes dan vzv. Th/ antiviral tidak bermanfaat • Psiko-sosial: stress, anxiety banyak dijumpai pada mahasiswa, professionals, sosial ekonominya tinggi. • Keturunan : family history meningkatkan risk 20%. Terdapat riwayat keluarga pada 1/3 pasien RAS. Terdapat peningkatan frekuensi HLA-A 2, A 11, B 12 dan DR 2 pada pasien RAS.

• Defisiensi nutrisi : Fe, asam folat, B 12, zinc, kemungkinan juga defisiensi vit C dan Calcium (hipotesa) • Hormonal : pramenstrual dan menopause, berkaitan dengan level estrogen dan progesteron. Pada beberapa wanita, RAS jelas berkaitan dengan penurunan level progestogens pada fase luteal dalam menstrual cycle. • Trauma lokal : dapat memicu outbreak, misalnya orthodontic appliances dan thermal injury.

• Hipersensitif (gluten, nuts, chocolate, cereals, tomatoes, dairy products, citrus fruits) • Gastrointestinal disease: pernicious anaemia, Crohn's disease dan ulcerative colitis. • Immunodeficiency: Beberapa pasien RAS mempunyai immune defect seperti AIDS. • Stress dan berhenti merokok dapat turut berperan.

Manifestasi klinik : Gejala prodromal : § rasa panas /sakit 2 – 48 jam pada daerah yang akan timbul lesi, diikuti dengan timbulnya papula yang berubah menjadi ulser. § Mukosa yang terkena non-keratinized: mukosa bukal dan labial, lateral dan ventral lidah, dasar mulut, soft palate, dan mukosa oro-faring. § Daerah yang jarang terlibat : hard palate dan attached gingiva.

Gejala lokal, 3 tipe berdasarkan ukuran ulser dan keparahan penyakit: • Minor : ulkus diameter kurang dari 1 cm, sembuh tanpa jaringan parut dalam waktu 7 -10 hari. Sakit terutama dirasakan pada waktu 4 hari pertama. • Mayor : ulkus diameter 1 cm atau lebih, sembuh dengan disertai jaringan parut. Tipe ini jarang dijumpai, dan waktu penyembuhan 4 – 6 minggu. Perlu biopsi untuk menyingkirkan d/ SCC • Herpetiformis : ulkus kecil-kecil dengan diameter 1 - 3 mm, sembuh dalam waktu 7 – 10 hari.
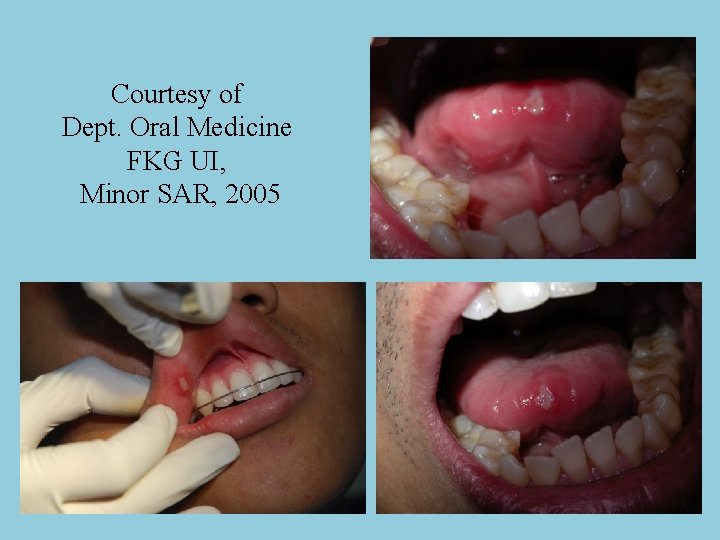
Courtesy of Dept. Oral Medicine FKG UI, Minor SAR, 2005
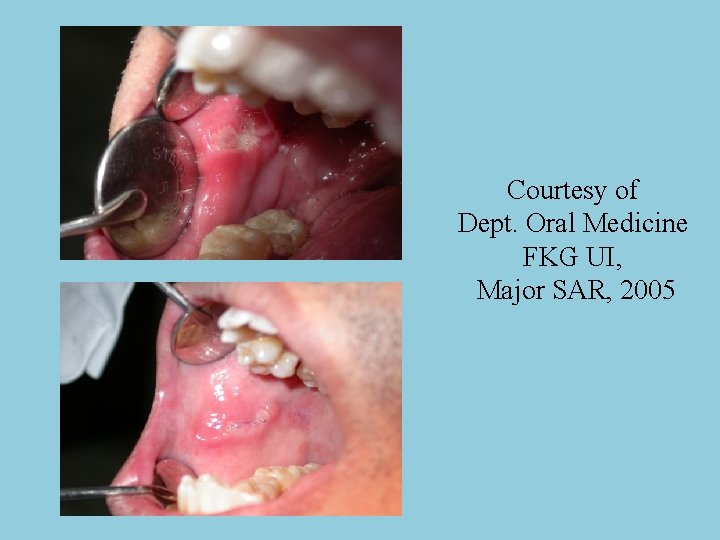
Courtesy of Dept. Oral Medicine FKG UI, Major SAR, 2005
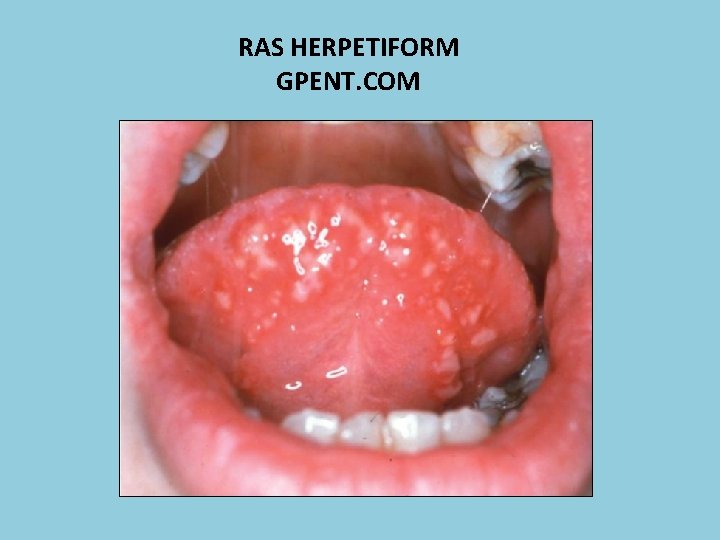
RAS HERPETIFORM GPENT. COM

Diagnosis • Diagnosis ditegakkan berdasarkan: – Rekurensi – Faktor keturunan – Pekerjaan – Pola diet • Klinis : terbatas di rongga mulut • Diagnosis Banding – Stomatitis Herpetika
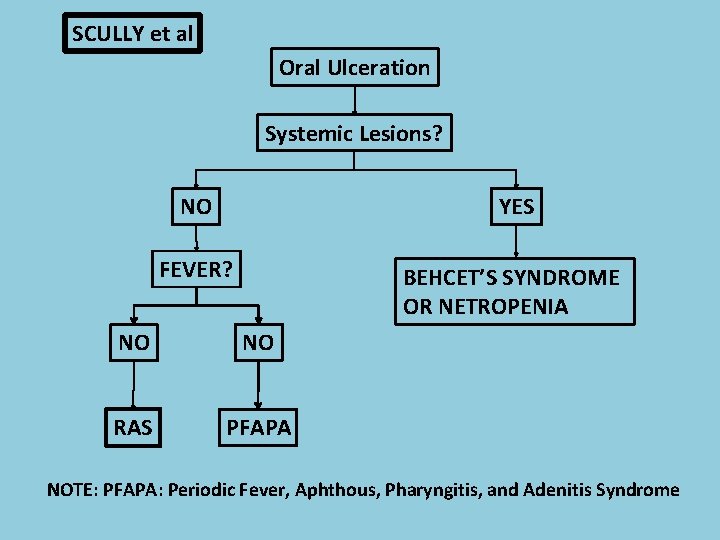
SCULLY et al Oral Ulceration Systemic Lesions? NO YES FEVER? BEHCET’S SYNDROME OR NETROPENIA NO NO RAS PFAPA NOTE: PFAPA: Periodic Fever, Aphthous, Pharyngitis, and Adenitis Syndrome

Perawatan • Tidak ada yang spesifik • Pasien dengan kekambuhan tinggi dan berat sebaiknya dikonsul untuk screening diabetes, berbagai anemia, gastrointestinal disease, food "allergies, " dan penyakit lain yg mempengaruhi immune system. • Harus dipertimbangkan kemungkinan Behcet's disease dengan menanyakan adanya lesi di tempat lain. • Topical tetracycline mouthwash, 0. 2% aqueous chlorhexidine gluconate mouthwash.

• Disarankan istirahat, minum banyak cairan, adequate nutritional intake, multi-vitamin and mineral therapy, dan meyakinkan pasien bahwa RAS bukan penyakit menular. • Bila perawatan konservative dan palliative seperti menghindarkan trauma , mengurangi stress dsb tidak mengurangi keparahan penyakit maka digunakan kortiko steroid. • Aphthae yang jumlahnya sedikit dan terjangkau dapat menggunakan topical steroid.

• Untuk lesi single atau beberapa dapat menggunakan steroid ointment atau gel. Kenalog (triamicinalone acetonide 0. 1%) in Orabase dapat digunakan untuk kasus ringan. • Apabila lesi lebih diffuse, dan sulit diakses misalnya orophaynx, dapat digunakan steroid rinse. (misal dexamethaszone 5 mg dalam 50 ml air) • Penggunaan steroid jumlah besar dan lama harus mempertimbangkan: – Candidiasis • Apabila tidak ada perbaikkan harus biopsi. • Omega-3 (1 g, 3 xsehari) selama 6 bulan… (Amir ME, Enas AE 2014)

Dosis Steroid dikategorikan: • Low dose (e. g. <10 mg/day of prednis(ol)one) • Medium dose (e. g. 10 -20 mg/day of prednis(ol)one) • High dose (e. g. >20 mg/day of prednis(ol)one, sometimes more than 100 mg/day). § Perawatan kurang dari 1 bulan dipertimbangkan sebagai ‘short term treatment’. Perawatan yang berlanjut sampai lebih dari 3 bulan dipertimbangkan sebagai ‘long term’, dan dapat mengakibatkan efek samping yang tidak diinginkan. § Corticosteroids untuk jangka waktu beberapa hari sampai 1 -2 minggu termasuk relatif aman.

Steroid therapy (Northwest dentistry) • Low: Hydrocortisone gel or ointment, 1. 0% • Intermediate: Betamethasone valerate (Valisone) ointment 0. 1%, Triamcinolone acetonide (Kenalog) ointment 0. 1% • Potent: Dexamethasone (Decadron) oral rinse, 0. 5 mg/5 ml, Fluocinonide (Lidex) gel 0. 05% • Ultra-potent: Clobetasol propionate (Temovate) ointment 0. 05%, Halobetasol propionate (Ultravate) ointment 0. 05%
Terima Kasih

Stomatitis Herpetika Virus Herpes yang menginfeksi manusia 1. 2. 3. 4. 5. 6. 7. 8. Virus Herpes Simpleks tipe 1 Virus Herpes Simpleks tipe 2 Virus Varicella – Zoster Virus Cytomegalo (CMV) Virus Epstein Barr (EBV) Human Herpes Virus tipe 6 (HHV 6) Human Herpes Virus tipe 7 (HHV 7) Human Herpes Virus tipe 8 (HHV 8)

• HSV 1 terutama menyebabkan infeksi oral dan pharyngeal, meningoencephalitis dan dermatitis sebatas pinggang keatas, sedangkan HSV 2 terutama menyebabkan infeksi genital • Walaupun pada umumnya demikian, tapi karena adanya perubahan perilaku sex maka perbedaan ini tidak penting lagi. • Virus Herpes : – Inti DNA dan bersifat latent didalam sel syaraf hospes • Penularan : kontak langsung dengan lesi atau sekresi dari karier asimptomatik • 2 -9% asymptomatic individuals mengalami ‘HSV shed’ dalam saliva atau sekresi genital

• Infeksi HSV 1 primer pada anak-anak, sekunder pada orang dewasa • Infeksi HSV 1 : – Rekuren terjadi karena reaktivasi virus yang latent pada ganglion syaraf – Faktor predisposisi : demam, stress, trauma lokal, alergi, defisiensi nutrisi, kelelahan fisik, sinar matahari dsb. – Infeksi primer mencetuskan Ig M sementara, kemudian digantikan oleh Ig G dan Ig A yang menetap – Expose pertama tidak selalu menimbulkan manifestasi klinis

• Konsep bahwa HSV kemungkinan menyebabkan Bell’s Palsy pertama-tama diduga tahun 1972, tetapi bukti pada saat ini menggunakan teknik genetic dan molecular telah membuktikan bahwa reaktivasi HSV merupakan penyebab yang paling sering dari penyakit ini. • Telah ada bukti-bukti yang mengaitkan antara HSV dan carcinogenesis. Studi Epidemiologic menunjukkan peningkatan incidence antibodi serum HSV 2 atau positive HSV 2 cultures pada pasien dengan cervical carcinoma. • Studi pada binatang menggunakan hamster menunjukkan peningkatan perkembangan invasive SCC apabila infeksi HSV 1 infection dikombinasikan dengan penggunaan tembakau. (Burket’s OM 10 th ed)

Primary HSV Infections • 600. 000 kasus baru infeksi HSV primer per tahun di US, di Indonesia? • Mayoritas HSV di oral disebabkan oleh HSV 1 • Infeksi pada jari tangan (Herpetic whitlows) pada tenaga kesehatan dapat terjadi pada saat merawat pasien infeksi HSV. • Infeksi pada bayi baru lahir dahulu dikira akibat kontak langsung dengan lesi vagina pada saat kelahiran, tetapi saat ini diketahui bahwa hal ini dapat terjadi pada ibu yang tanpa lesi (asymptomatic carriers).

Infeksi Primer • Masa inkubasi 2 – 12 hari • Gejala prodormal: demam, malaise, nyeri otot, sakit kepala, limfoadenopati dsb. • Gejala lokal: – EO : lesi vesikel, ditutupi oleh krusta kekuningan. Distribusi pada merah bibir dan sirkum oral – IO : vesikel / ulser berkelompok terutama pada mukosa yang berkeratin. Gingivitis menyeluruh akut. • Pada pasien immunocompromised, infeksi dapat menyebar dan menyebabkan encephalitis atau meningitis → dapat berakibat fatal
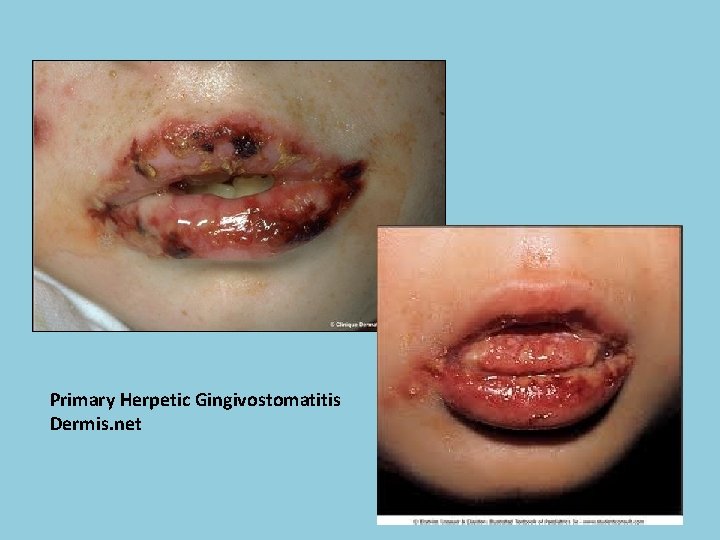
Primary Herpetic Gingivostomatitis Dermis. net

Infeksi Rekuren § Setelah infeksi primer, jarang terjadi rekurensi § Gejala prodormal : tidak berat, biasanya setempat § Dua bentuk rekuren : 1. Recurrent Herpes Labialis (RHL) 2. Recurrent Intraoral Herpes (RIH)
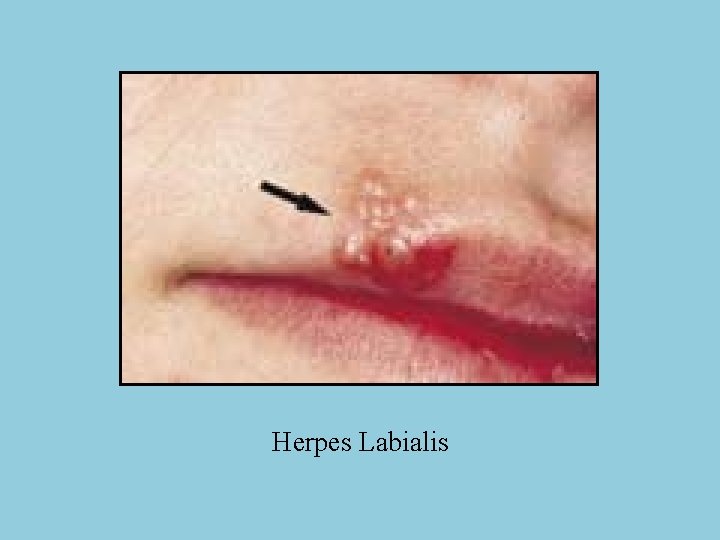
Herpes Labialis
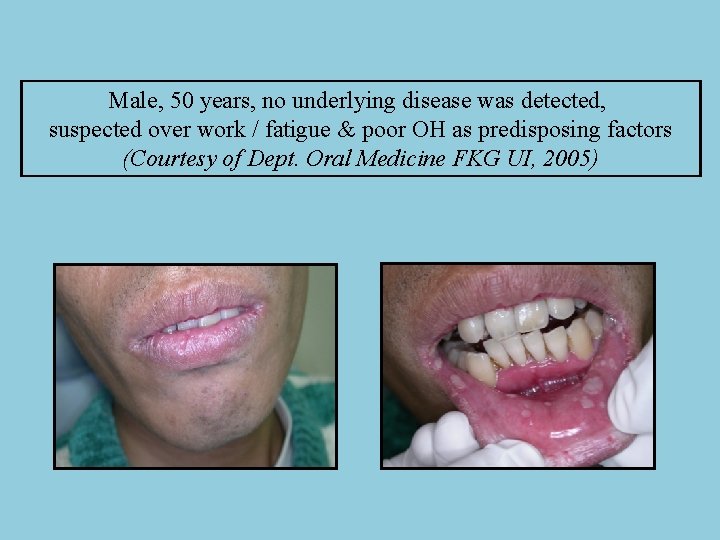
Male, 50 years, no underlying disease was detected, suspected over work / fatigue & poor OH as predisposing factors (Courtesy of Dept. Oral Medicine FKG UI, 2005)

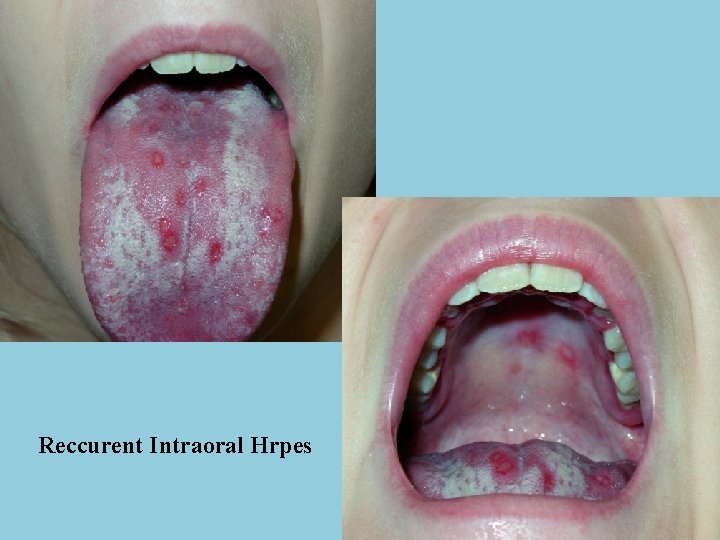
Reccurent Intraoral Hrpes


• Pertahanan tubuh terhadap virus – Non spesifik • Sel NK (Natural Killer), makrofag : kemotaksis sel yg terinfeksi • Sel T ( Sel T sitotoksik & sel T helper ) : interferon hambat replikasi virus – Spesifik • Antibodi berikatan dgn reseptor permukaan sel (Fc. R) lisis sel replikasi dicegah • Antibodi mengaktifasi komplemen, sehingga virus akan difagositosis

Diagnosis dan Diagnosis banding • Gejala klinis yang khas • Meragukan, pemeriksaan laboratorium : – Sitologi – Kultur virus – Titer antibodi • Diagnosis banding : SAR herpetiformis, EM oral
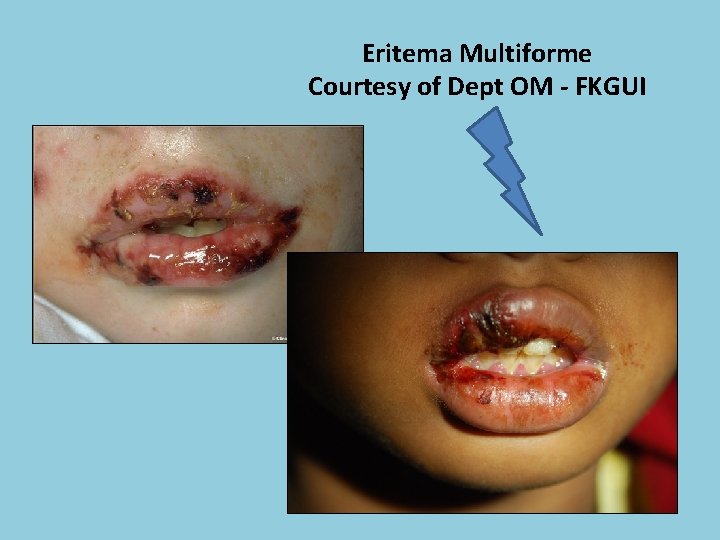
Eritema Multiforme Courtesy of Dept OM - FKGUI

Terapi • Anti virus : – Acylovir : menghambat replikasi DNA pada sel yang terinfeksi tanpa mengganggu sel normal – Valacyclovir, Famciclovir : kelebihan lebih efektif sehingga dosis lebih kecil • • • Suportif untuk memelihara electrolyte balance Simptomatik Antibiotik bila diperlukan Mencegah rekurensi Pada pasien immunocompetent : infeksi HSV bersifat self-limiting 10 – 14 hari
Terima Kasih

Oral Candidosis (Moniliasis, Candidiasis) • Macam Candida – C. tropikalis – C. pseudo tropikalis – C. albicans – C. parapsilosis – C. stellatoidea – C. guillermondii – C. krusei

• Oral Candidiasis disebabkan oleh Candida albicans • Secara normal dijumpai didalam mulut, merupakan jamur endogen / oportunistik • Penyakit jamur terjadi pada pertahanan tubuh yang lemah • Pada sediaan langsung terlihat pseudohypha / pseudomycelium yang sifatnya patogen

• Selain di rongga mulut dapat pula terjadi di – Saluran pencernaan – Paru-paru – Kuku – Genital • Bayi (diaper rash) • Pria (balanitis) • Wanita (fluor albus)

Faktor predisposisi • Lokal – Mucosal trauma – Iritasi kronis : GT, alat ortho – Perokok berat • Usia – Bayi – Orang tua • Obat-obatan – Pemberian antibiotik broad-spectrum – Pemberian kortikosteroid yang berlebihan – Cytotoxic agent • Xerostomia – Radiasi di daerah leher dan kepala – Efek Obat-obatan – Sindroma Sjogren • Penyakit sistemik – Diabetes, leukemia, AIDS dsb
![Traditional classification of oral candidiasis. [2] Acute candidiasis: pseudomembranous candidiasis (oral thrush) atrophic candidiasis Traditional classification of oral candidiasis. [2] Acute candidiasis: pseudomembranous candidiasis (oral thrush) atrophic candidiasis](http://slidetodoc.com/presentation_image_h2/6245493097e6ce42a1fe1125e652331e/image-43.jpg)
Traditional classification of oral candidiasis. [2] Acute candidiasis: pseudomembranous candidiasis (oral thrush) atrophic candidiasis Chronic candidiasis: atrophic candidiasis hyperplastic candidiasis chronic oral candidiasis (Candida leukoplakia) candidiasis endocrinopathy syndrome chronic localized mucocutaneous candidiasis chronic diffuse candidiasis.
![Classification of oral candidiasis. [2] Primary oral candidiasis (group I) Pseudomembranous (acute or chronic) Classification of oral candidiasis. [2] Primary oral candidiasis (group I) Pseudomembranous (acute or chronic)](http://slidetodoc.com/presentation_image_h2/6245493097e6ce42a1fe1125e652331e/image-44.jpg)
Classification of oral candidiasis. [2] Primary oral candidiasis (group I) Pseudomembranous (acute or chronic) Erythematous (acute or chronic) Hyperplastic: plaque-like, nodular Candida-associated lesions: Denture related stomatitis, angular stomatitis, median rhomboid glossitis, linear gingival erythema Secondary oral candidiasis (group II) Oral manifestations of systemic mucocutaneous candidiasis (due to diseases such as thymic aplasia and candidiasis endocrinopathy syndrome)

Klasifikasi : • Terbatas pada mukosa mulut – Acute Pseudomembranous Candidiasis (Trush) – Acute Atrophic Candidiasis (Antibiotic sore mouth) – Chronic Atrophic Candidiasis • Denture sore mouth (Denture-induced candidiasis) – Chronic Hyperplastic Candidiasis (Candidal Leukoplak) • Candida Associated lesions – Median Rhomboid Glossitis – Candida-associated angular cheilitis • Manifestasi oral dari General Candidosis – Chronic mucocutaneous candidosis

Pseudomembrane Candidiasis (Oral Trush) Gejala Klinis • Prodromal – Kehilangan nafsu makan atau bad taste – Rasa terbakar dalam mulut dan kerongkongan dapat mendahului timbulnya lesi

• Lokal – Bercak putih pada permukaan mukosa tdd: yeast, elemen mycelial, sel epitel yang terlepas, sel radang, fibrin – Bercak putih bila diangkat terjadi eritema, kasar, ulkus dangkal – Pada anak-anak dan bayi, lesi putih lunak melekat pada mukosa dan dapat meluas ke daerah circum oral seperti sisa susu – Distribusi seluruh mukosa mulut
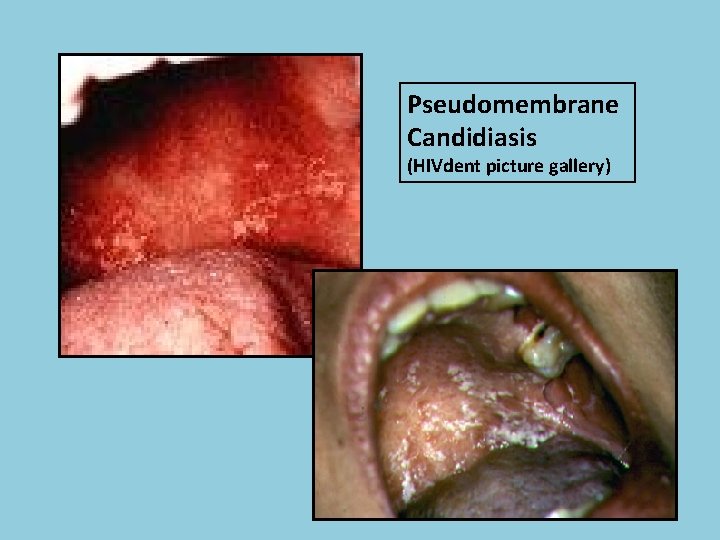
Pseudomembrane Candidiasis (HIVdent picture gallery)

Denture-induced Stomatitis (Denture Sore Mouth atau Chronic Atrophic Candidiasis) • Denture-induced stomatitis ditemukan pada pasien yang memakai prothesa dan biasanya pada orang tua. • Denture-induced stomatitis terjadi pada kondisi: – GT yang tidak pas terutama pada pasien yang tidak melepas GT pada saat tidur. – Poor denture-cleaning habits – Adanya yeast Candida albicans, yang dapat menyebabkan infeksi

Denture-induced stomatitis berdasarkan gejala klinis dikategorikan (Newton’s Classification): § Newton´s type I: lesi pin-point hyperaemic lesions (localized simple inflammation) § Newton´s type II: diffuse erythema confined to the mucosa contacting the denture (generalized simple inflammation) § Newton´s type III: granular surface (inflamatory papillary hyperplasia)
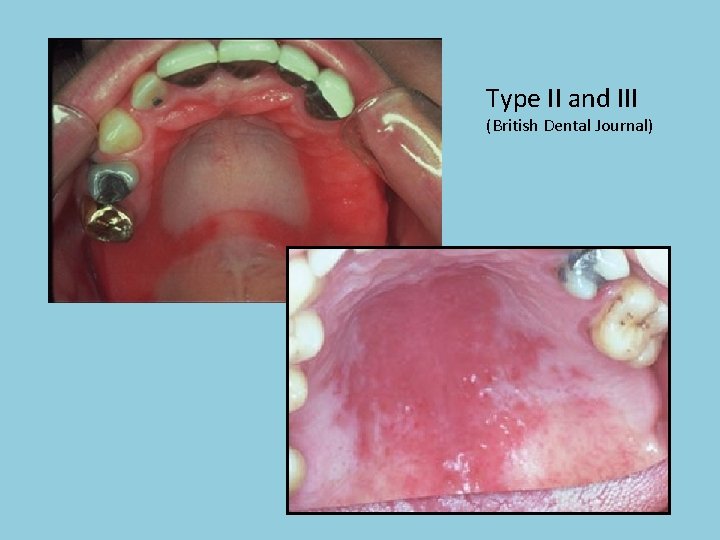
Type II and III (British Dental Journal)

• Pasien biasanya mengeluh adanya rasa sakit pada saat memakai atau melepaskan GT. • Denture-induced stomatitis biasanya terjadi pada GT rahang atas karena sayap GT menutupi area yang luas dan melekat karena adanya ‘suction power’. • Pada GT yang tidak pas juga dapat menyebabkan yeast berkembang dibawahnya. • Pasien dengan Diabetes mempunyai risiko yang lebih besar untuk terjadinya kondisi ini.
• Cara menegakkan diagnosa – Anamnesa – Gejala klinis yang khas – Pemeriksaan mikologi • Diagnosa banding Lichen planus tipe retikuler

Terapi • Obat anti jamur – Mycostatin / nystatin (1 cc, 4 X per hari) – Ketoconazol (200 -400 mg 1 X per hari) – Fluconazole (150 mg 1 X per hari) – Gentian violet – Amphotericin B (not available in Ina) • Menghilangkan faktor predisposisi • Rekurensi dapat terjadi bila terapi dihentikan dan faktor predisposisi masih ada

• Denture sore mouth – Apabila GT tidak sesuai / pas , harus diperbaiki. – GT harus selalu dibersihkan secara rutin – GT dapat dibersihkan dengan bahan anti jamur. – Selama lesi masih dalam perawatan, gunakan GT sesedikit mungkin.

ID Reaction (Monilids) • Reaksi alergis terhadap candida antigen • Lesi berupa vesikulo-papular lokal / menyeluruh. Vesikel bersifat steril • Lesi kadang-kadang dijumpai pada daerah perioral pada pasien Oral candidiasis

Daftar Acuan • Greenberg MS, Glick M, Ship JA (2008). Burket's oral medicine (11 th ed. ). Hamilton, Ont. : BC Decker. pp. 79– 84. • Scully, Crispian (2008). Oral and maxillofacial medicine: the basis of diagnosis and treatment (2 nd ed. ). Edinburgh: Churchill Livingstone. pp. 191– 199.

TERIMA KASIH
- Slides: 58