PENATALAKSANAAN GIZI BURUK Rudi Irawan Siti Nurul Boerhan

PENATALAKSANAAN GIZI BURUK Rudi Irawan, Siti Nurul, Boerhan Hidajat Divisi Nutrisi dan Metabolik Lab/SMF IKA FK. Unair-RSU Dr. Soetomo 1
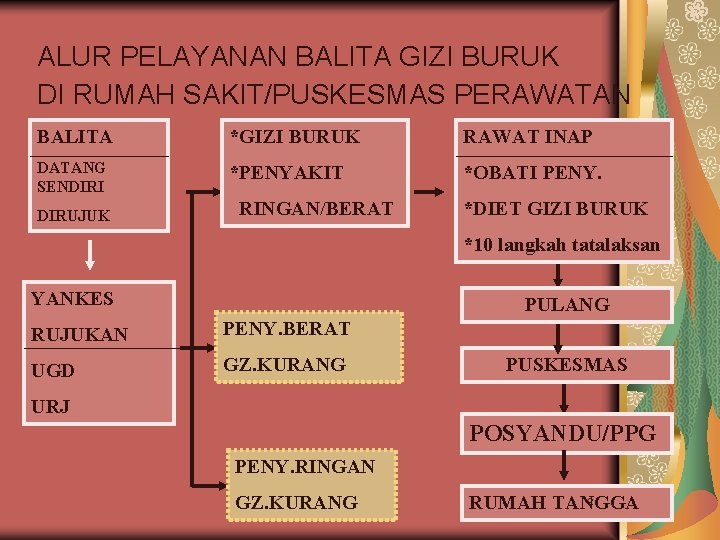
ALUR PELAYANAN BALITA GIZI BURUK DI RUMAH SAKIT/PUSKESMAS PERAWATAN BALITA *GIZI BURUK RAWAT INAP DATANG SENDIRI *PENYAKIT *OBATI PENY. DIRUJUK RINGAN/BERAT *DIET GIZI BURUK *10 langkah tatalaksan YANKES PULANG RUJUKAN PENY. BERAT UGD GZ. KURANG PUSKESMAS URJ POSYANDU/PPG PENY. RINGAN GZ. KURANG 2 RUMAH TANGGA

ALUR PELAYANAN RUJUKAN POLI UMUM POLI ANAK DATANG SENDIRI IRD KLINIS ANTROPOMETRI LABORATORIUM RIWAYAT PENYAKIT RIWAYAT DIET RAWAT INAP PENYAKIT RAWAT JALAN STATUS GIZI 3

PENENTUAN STATUS GIZI Gizi Buruk Gizi Kurang Gizi Baik Gizi lebih KLINIS ANTROPOMETRI (BB/TB) sangat kurus & ≤ -3 SD atau edema pada kaki > -3 SD - <-2 SD - +2 SD > +2 SD 4
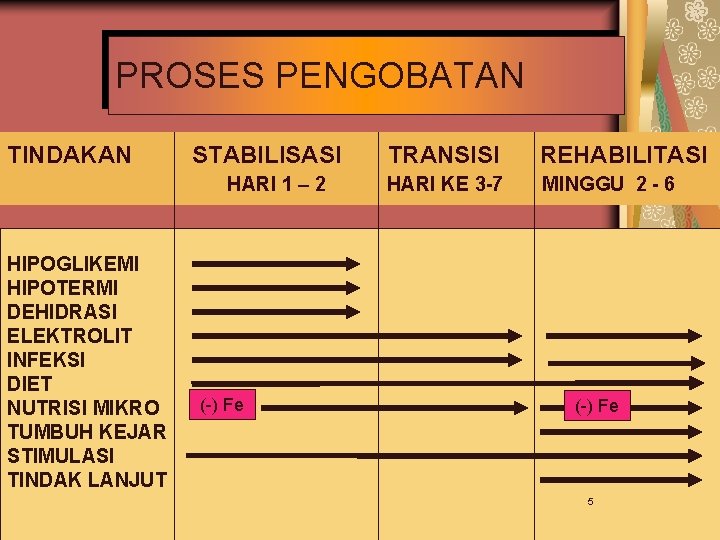
PROSES PENGOBATAN TINDAKAN STABILISASI HARI 1 – 2 HIPOGLIKEMI HIPOTERMI DEHIDRASI ELEKTROLIT INFEKSI DIET NUTRISI MIKRO TUMBUH KEJAR STIMULASI TINDAK LANJUT (-) Fe TRANSISI REHABILITASI HARI KE 3 -7 MINGGU 2 - 6 (-) Fe 5

1. PEMERIKSAAN BALITA GIZI BURUK A. Anamnesis Awal dan Lanjutan B. Pemeriksaan Fisik Inspeksi, Palpasi & Auskultasi C. Pemeriksaan laboratorium/RO 6

A. Anamnesa Awal • Mata cekung baru saja muncul • Lama & frekuensi muntah/diare • Saat terakhir kencing • Sejak kapan tangan dan kaki teraba dingin 7

A. Anamnesa Lanjutan • Kebiasaan makan sebelum sakit ini • Jumlah makanan & cairan beberapa hari ini • Kontak dengan Px campak/TBC • Pernah sakit campak dalam 3 bulan terakhir • Kejadian /penyebab kematian dari kakak/adik • Berat badan lahir • Proses tumbuh kembang • Imunisasi 8

B. Pemeriksaan Fisik • Anak tampak kurus/edema/bengkak kedua kaki • Ukur BB, TB/Panjang badan lihat tabel • Pembesaran hati dan ikterus • Perut kembung, suara usus • Pucat berat terutama telapak tangan • Tanda-tanda renjatan • Suhu tubuh hipotermia atau demam • Tanda kekurangan vitamin A • Tanda infeksi THT, kulit • Gejala Pnemonia atau gagal jantung 9

2. PENANGANAN TANDA BAHAYA PROSES PENGOBATAN A. Klasifikasi tanda bahaya B. Hipoglikemia C. Hipothermia D. Renjatan E. Dehidrasi 10
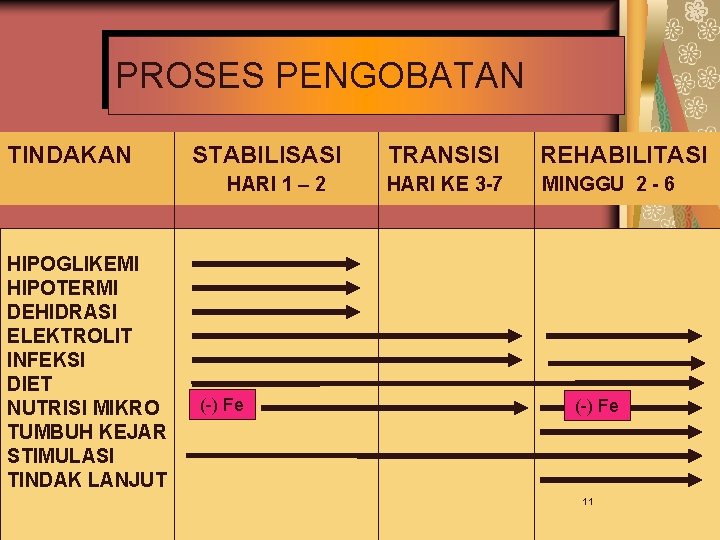
PROSES PENGOBATAN TINDAKAN STABILISASI HARI 1 – 2 HIPOGLIKEMI HIPOTERMI DEHIDRASI ELEKTROLIT INFEKSI DIET NUTRISI MIKRO TUMBUH KEJAR STIMULASI TINDAK LANJUT (-) Fe TRANSISI REHABILITASI HARI KE 3 -7 MINGGU 2 - 6 (-) Fe 11

A. KLASIFIKASI TANDA BAHAYA Perhatikan Tanda Bahaya, Hubungi dokter bila kejadian berikut inimuncul Variabel Denyut nadi Hasil Pengukuran Bila denyut nadi naik ≥ 25 X/mnt Dan disertai Pernafasan Peningkatan pernafasan ≥ 5 X/mnt Pernafasan ≥ 60 X/mnt untuk balita usia <2 bln Suhu Klasifikasi Infeksi atau Gagal jantung ≥ 50 X/mnt balita usia 2 -12 bulan Pneumonia ≥ 40 X/mnt balita usia 12 bln-5 thn Setiap kenaikan atau penurunan Infeksi secara tiba-tiba Suhu aksiler <36, 5 0 C atau teraba dingin hipotermi 12

Tanda Bahaya Lain • Anoreksia • Perubahan kondisi mental (jadi letargi) • Jaundis/ikterus (kuning pada kulit/mata) • Sianosis (lidah & bibir berwarna biru) • Sesak nafas • Perut kembung • Ada edema baru • Perubahan BB berlebihan (naik/turun) • Muntah terus • Bercak merah pada kulit 13

B. HIPOGLIKEMIA • Kadar glukosa darah sangat rendah • Gizi buruk dianggap hipoglikemi bila kadar glukosa darah <3 mmol/liter atau <54 mg/dl • Biasanya terjadi bersamaan dengan hipotermia • Tanda lain letargis, nadi lemah, hilang kesadaran • Gejala berupa berkeringat & pucat, jarang pada gizi buruk • Kematian kadang didahului tanda mengantuk saja • Pada unut pelayanan kesehatan yg belum mampu memeriksa glukosa darah, setiap Px gizi buruk dianggap hipoglikemi 14

Cara mengatasi hipoglikemia Perhatikan Tanda Bahaya, Hubungi dokter bila kejadian berikut inimuncul Tanda Cara Mengatasi Sadar Berikan larutan gula pasir /glukosa 10% (tidak letargis) oral/NGT sebanyak 50 ml Tidak sadar Larutan glukosa 10% iv, 5 ml/kgbb (letargis) Selanjutnya gluk 10%/larutan gula pasir 10% oral/NGT Renjatan (Shock) sebanyak 50 ml bolus Larutan glukosa 10% iv, 5 ml/kgbb Selanjutnya RL dan gluk 5%/dengan perbandingan 1: 1 sebanyak 15 ml/kgbb/1 jam 15

C. HIPOTERMIA • Suhu aksiler <36, 5 0 C • Mengukur suhu aksiler, taruh Termometer 5 menit diketiak • Hipotermia biasanya terjadi bersama hipoglikemi • Px gizi buruk dg hipotermia harus diobati hipoglikemi dan infeksi • Cadangan energi Px gizi buruk terbatas • Pertahankan suhu tubuh Px • Hangatkan tubuh 16

Cara mempertahankan suhu agar tidak hipotermia Suhu 36, 5 -37 0 C • Tutuplah tubuh sampai kepala • Hindari hembusan angin diruangan perawatan • Pertahankan suhu ruang 25 -300 C • Balita tetap diselimuti pada malam hari • Pakai baju saat pemeriksaan maupun penimbangan • Tangan perawat/pemeriksa harus hangat • Segera ganti baju saat kena kencing atau keringat • Sehabis kena air segera dikeringkan • Jangan menghangati dengan air panas dalam botol 17

Cara memulihkan suhu saat hipotermia Suhu <36, 5 0 C • Menghangati untuk mengembalikan suhu tubuh • Pemanasan dengan metode KANGGURU • Pertahankan suhu ruang 25 -300 C • Pemanasan juga bisa menggunakan lampu • Monitor suhu tubuh tiap 30 menit • Hentikan pemanasan bila suhu sudah 37 0 C 18

D. TANDA RENJATAN (SHOCK) • Ditandai dengan tubuh sangat lemah, letargis, kehilangan kesadaran, tangan dan kaki dingin serta nadi cepat & lemah • Penyebab tersering adalah diare, disertai dehidrasi, perdarahan dan sepsis • Mengukur nadi sulit, gunakan pengukuran capilary refill • Menekan kuku pada ibu jari tangan 2 detik, hingga warna kuku jadi putih, lalu dilepaskan hingga warna kuku semula • Bila perubahan warna putih menjadi merah >3 detik, maka CR dianggap lambat, ini adalah tanda renjatan 19

Tanda E. Tanda-Tanda Dehidrasi Cara Melihat dan Menentukan 1. Letargis Tidak bisa bangun dan tidak waspada, tampak mengantuk, tidak tertarik pada sekelilingnya 2. Gelisah dan Bila disentuh /ditangani untuk suatu tindakan rewel 3. Air mata (-) Lihat ada air mata/ tidak saat menangis 4. Mata cekung pada gizi buruk, mirip tanda dehidrasi, tanya ibu mata cekung tsb sudah lama/baru 5. Mulut dan lidah kering 6. Haus 7. Turgor kulit lambat Raba dengan jari apakah mulut dan lidahnya kering Ingin minum saat diberi cangkir dengan Resomal, saat cangkir disingkirkan apa masih ingin minum lagi Cubit selama 1 detik dan lepaskan, kulit masih terlipat 20 turgor kulit lambat (biasanya lambat pada anak wasting)

3. TINDAKAN PENGOBATAN PENYAKIT LAIN A. Gangguan Mata B. Gangguan Kulit C. Diare Persisten D. Anemia E. Parasit/Cacing F. Alur Deteksi Dini & Rujukan TBC Anak 21

A. Gangguan Pada Mata Akibat Kurang Vitamin A Jika Mata Mengalami Tindakan Hanya bercak Bitot Tidak perlu obat tetes mata Nanah/Radang Beri tetes mata Kloramfenikol/Tetra 1% Kekeruhan Kornea Beri kedua obat tersebut Ulkus Kornea *Tetes mata khloramfenikol/tetra 1% *Tetes mata atropin 1% 22

A. Gangguan Pada Mata Akibat Kurang Vitamin A Beri anak vitamin A secara oral pada hari ke-1, 2 dan 14 atau sebelum pulang dan bila terjadi perburukan keadaan klinis dengan dosis: • umur > 1 tahun : 200. 000 SI/kali • umur 6 -12 bulan : 100. 000 SI/kali • umur 0 -5 bulan : 50. 000 SI/kali 23

B. Gangguan Pada Kulit Jika Kulit Mengalami Hipo/hiperpigmentasi Tindakan Kompres bagian terkena dg larutan Deskuamasi KMn. O 4 1% selama 10 menit Lesi Ulserasi eksudatif Beri salep/krim (Zn + minyak kastor) Luka bakar Daerah perineum tetap kering Infeksi sekunder : Umumnya defisiensi Zn * Candida 24

C. Pengobatan Diare Persisten Jika Mengalami Tindakan Diare karena makanan Beri makan/Formula rendah Laktosa Tinggi laktosa Kerusakan mukosa Kotrimoksasol, ganti metronidasol Usus & Giardiasis bila pemeriksaan (+) Pemeriksaan tinja Beri Metronidazol 7, 5 mg/kgbb setiap Mikroskopis (+) 8 jam selama 7 hari 25

D. Pengobatan Anemia Berat Jika Hasil Pemeriksaan Hb • Hb <4, 0 g/dl atau • Hb 4, 0 -6, 0 g/dl disertai distress nafas/tanda gagal jantung Tata Laksana * Transfusi WB 10 ml/kgbb/3 jam Bila ada tanda gagal jantung, PRC dosis sama * Furosemid 1 mg/kgbb/iv saat transfusi dimulai * Hentikan pemberian cairan lewat oral/NGT selama transfusi 26

D. Pengobatan Parasit / Cacing Jika Hasil Tata Laksana Pemeriksaan Tinja • Positif Berikan Pirantel Pamoat 10 mg/kghbb/hr, 2 x/hari selama 3 hari atau anti helmintik lain 27

E. Alur Deteksi Dini & Rujukan TBC Anak Hal hal yang mencurigakan TB 1. Kontak dengan Px TB yang BTA (+) 2. Uji tuberkulin (+) (>10 mm) 3. Foto ronsen mendukung TB 4. Reaksi merah cepat (3 -7 hari) setelah imunisasi BCG 5. Batuk >3 minggu 6. Sakit & demam lama/berulang tanpa sebab jelas 7. BB turun tanpa sebab jelas/tidak naik dalam 1 bulan (failure to thrive) 8. Gx klinis spesifik (pada kel. limfe, otak, tulang dll) 28

≥ 3 POSITIF DIANGGAP TB PARU Beri OAT (Obat Anti TBC) Observasi 2 bulan Membaik TBC OAT Diteruskan Memburuk/tetap Bukan TBC Kebal Obat RUJUK KERUMAH SAKIT 29

3. PENANGANAN DIET A. Kebutuhan Gizi Pada Fase pemberian makan B. Tatalaksana Diet C. Jadwal Pemberian Makanan D. Pemantauan & Evaluasi pengobatan & Diet E. Tatalaksana Diet Pada Fase Tindak Lanjut 30

A. Kebutuhan Gizi Pada Fase pemberian makan Zat Gizi Stabilisasi Transisi Rehabilitasi (hari ke 3 -7) 100 -150 kkal (minggu ke 2 -6) 150 -220 kkal Energi (hari ke 1 -2) 80 -100 kkal/kgbb/hr Protein 1 -1, 5 g/kgbb/hr 2 -3 g Cairan 130 ml/kgbb/hr atau 150 ml 3 -4 g 100 ml/kgbb/hr bila ada edema berat 31

KEGAGALAN PENGOBATAN Tercermin pada : 1. Tingginya angka kematian Bila mortalitas >5%, perhatikan saat terjadi kematian : • dalam 24 jam pertama : kemungkinan hipoglikemia, hipotermia, sepsis yang terlambat atau tidak terdeteksi, atau proses rehidrasi kurang tepat. • dalam 72 jam : cek apakah volume formula terlalu banyak atau pemilihan formula tidak tepat • malam hari : kemungkinan terjadi hipotermia karena selimut kurang memadai, tidak diberi makan, perubahan konsentrasi formula terlalu cepat. 32

KEGAGALAN PENGOBATAN Tercermin pada : Kenaikan berat-badan tidak adekwat pada fase rehabilitasi Penilaian kenaikan BB: baik : ≥ 50 gram/kg. BB/minggu kurang : <50 gram/kg. BB/minggu Kemungkinan penyebab kenaikan BB <50 gram/kg. BB/minggu antara lain : • pemberian makanan tidak adekwat • defisiensi nutrien tertentu; vitamin, mineral • infeksi yang tidak terdeteksi, sehingga tidak diobati. • masalah psikologik. 33

34

3. PENANGANAN DIET A. Kebutuhan Gizi Pada Fase pemberian makan B. Tatalaksana Diet C. Jadwal Pemberian Makanan D. Pemantauan & Evaluasi pengobatan & Diet E. Tatalaksana Diet Pada Fase Tindak Lanjut 35
- Slides: 35