PEMERIKSAAN OFTALMOLOGI dr Neneng H Sp M Bagian

PEMERIKSAAN OFTALMOLOGI dr. Neneng. H, Sp. M Bagian Ilmu Kesehatan Mata FK Universitas Tadulako Palu 2017

Pemeriksaan Oftalmologi 1. Pemeriksaan mata RUTIN : Anamnesis � Pemeriksaan fisis mata � Penilaian fungsi penglihatan � 2. Pemeriksaan Mata KHUSUS :

ANAMNESIS �Tujuan : menelaah riwayat sakit secara teliti � Dua cara : �Autoanamnesis (langsung pd penderita kooperatif) �Alloanamnesis (pengantar penderita/bukan penderita non kooperatif)

Informasi yang dikumpulkan : 1. Umum : Identitas (nama, umur, jenis kelamin, alamat, jenis pekerjaan) 2. Khusus : a. keluhan utama : penglihatan kabur, penglihatan kembar, rasa tidak enak, sakit, rasa berpasir, ada kotoran, pusing-pusing dll. b. gambaran klinik lain berhubungan dgn kel. utama : onset, progresifitas, lamanya, kekambuhan, adanya air mata, tahi mata, gangguan gerakan bola mata, riw. trauma, riw. KM, peny. Sistemik (DM, HT), dll.

PEMERIKSAAN FISIS MATA 1. Inspeksi segmen anterior BM 2. Illuminasi oblik segmen anterior BM 3. Palpasi finger tension nyeri tekan (uveitis) massa tumor adenopati (klj. Preaurikuler) 4. Tekanan Intra Okuler 5. Lapangan Pandang 6. Funduskopi/Oftalmoskopi 7. Visus 8. Refraksi

1. Inspeksi �Tidak perlu alat �Pemeriksa melihat langsung ke mata penderita (ruangan cukup iluminasi) �Struktur yg dievaluasi : �Palpebra : supersilia, kulit, fisura, plica, kantus, konjungtiva (palp. dieversi dulu) bandingkan mata kanan – kiri �Segmen anterior BM : 1. konj. Bulbi : injeksio konj. , Inj. perikorneal, hiperemis, kemosis, hemorragik, laserasi, benda asing, dll.

�Sklera : warna, penipisan, penonjolan, intak (trauma), dll �Kornea : diameter, kurvatur, jernih, intak (trauma), dll. �Bilik mata depan (BMD) : isi, dalamnya. �Iris : warna, kripte �Pupil : bentuk, letak, warna, pinggir, jumlah �Lensa : kejernihan, posisi lensa (trauma) Pd Inpeksi juga bisa dievaluasi POSISI & GERAKAN BM (mekanisme muskuler)

2. Pemeriksaan Iluminasi Oblik �Alat : sinar lampu senter �Tehnik : sorotkan lampu senter dari arah oblik 450 dari bidang wajah, nasal atau temporal mata. Hsl > baik pd ruang agak gelap. �Struktur yg terlihat : lbh detil dr inspeksi (bisa ditambah dengan loupe + 1. 00 D sampai +5. 00 D)

Iluminasi Oblik Struktur yg dpt dievaluasi antara lain : 1. Palpebra : sama dgn inspeksi 2. Segmen anterior BM : lebih jelas drpd inspeksi ; a. b. c. d. e. Kornea : sikatriks nebula, benda asing kecil, blood stain Iris : kripte, sinekia BMD : isi (hifema, hipopion) Pupil : refleks cahaya lgs & tdk lags, regularitas pinggir pupil Lensa : iris shadow & pseudo iris shadow

Senter : bisa untuk pemeriksaan : �Tes Hirschberg (strabismus) �Tes Light perception (visus = 1/ ) �Tes Light projection (fungsi retina) 3. Pemeriksaan Palpasi Alat : tanpa alat kec. jari-jari tangan Tujuan : untuk menilai : 1. Massa tumor 2. Pembesaran kelenjar (preaurikuler) 3. Nyeri tekan (iridosiklitis/uveitis) 4. Finger tension (TIO palpasi)

Massa Tumor : menilai konsistensi, nyeri tekan, adanya pulsasi. Pembesaran kelenjar (preaurikuler) raba dengan ujung jari 1 cm di depan tragus : - metastase tumor ganas - infeksi mata kausa virus

TIO Palpasi : tehnik : 1. Pasien melihat kebawah (mata terbuka, tdk tunduk) 2. Dua jari telunjuk di palpebra superior 1 cm dari silia (jari yg lain rapat disekitar mata cegah mencederai mata bila pemeriksa / pasien tiba terdorong) 3. Satu jari telunjuk memfiksasi, jari yang lain indentasi nyeri ?

�Hasil : 5 kemungkinan : Tn ………. . TIO normal Tn – 1 ……TIO rendah Tn – 2. …. . TIO sangat rendah Tn + 1……. TIO tinggi Tn + 2……. TIO sangat tinggi

4. Pemeriksaan Tekanan Intra Okuler TIO diketahui dgn 2 cara : langsung (direct) & tidak langsung (Indirect) Cara langsung : �Memasukkan canula ke BMD yg dihubungkan dgn manometer ( pemeriksaan TD via a. jugularis) �Hanya utk penelitian atau binatang percobaan

Cara tidak langsung : dengan 2 metode 1. Tanpa alat (finger tension) 2. Dengan alat Tonometer : kontak dan non kontak. a. Tonometer tipe kontak (menyentuh kornea pasien) b. Tonometer tipe non kontak (tidak menyentuh kornea memberikan pendataran kornea melalui perantara)

Tonometri Alat : Tonometer Schiotz Teknik 1. Pasien baring dalam posisi supinasi 2. Teteskan anstesi topikal ke kornea (R/ Pantocain 0, 5%, 2%) 3. Sambil menunggu keadaan anestesi kornea, lakukan desinfeksi memakai kapas alkohol 70% yang diperas terhadap bagian tonometer yang akan bersentuhan kornea pasien.

4. Setelah anestesi kornea tercapai, perintahkan pasien melihat lurus keatas sehingga kornea posisinya rata. Pakai satu tangan membuka palpebra. Hindari adanya tekanan ke bola mata. 5. Satu tangan lainnya memegang Handle tonometer denga jari tengah dan ibu jari, kemudian letakkan tonometer vertikal menyentuh kornea, seluruh cekungan kaki silinder tonometer rapat kepermukaan cembung kornea.

6. Gerakkan Handle kebawah hingga berada antara kaki dan puncak silinder dan baca banyaknya skala identasi yang ditunjuk oleh pointer penunjuk tonometer. 7. Handle boleh-boleh saja sampai menyentuh kaki silinder, tapi begitu dia menyentuh kaki jangan ditekan lagi dengan tangan kebawah karena bisa timbul rasa sakit.
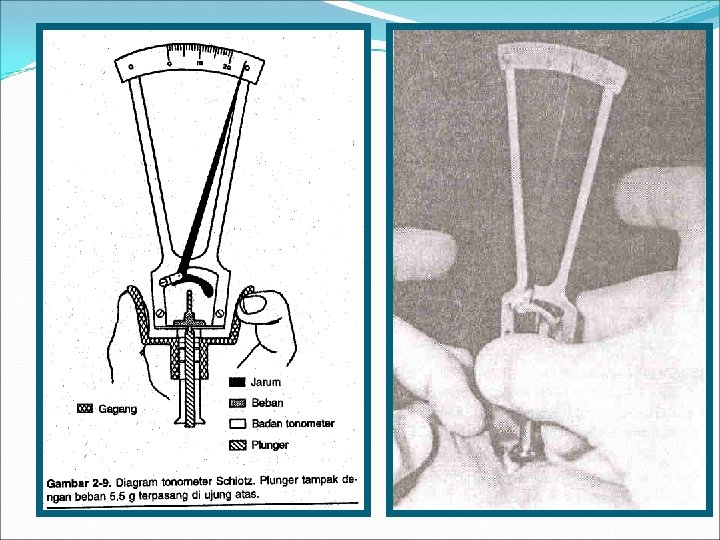


Hasil Pemeriksaan Ditulis dalam bentuk 2 angka � Angka pecahan (tanpa satuan) : sebagai pembilang adalah skala dan beban sebagai penyebut. � Angka desimal : dapat diperoleh pada tabel yang ada pada tonometer dengan cara menarik garis hayal horisontal.

5. PEMERIKSAAN LAPANGAN PANDANG Tujuan yaitu menentukan batas luar persepsi penglihatan oleh retina perifer. Batas luar lapangan pandang normal : Batas nasal/medial = 60 0 Batas Temporal = 90 0 Batas Atas = 70 0 Batas Bawah = 50 0

Adanya defek lapangan pandang berkaitan erat dengan : a. Diagnosis penyakit b. Letak lesi pada visual pathway dari retina sampai dengan korteks visual di lobus ocipital Teknik Pemeriksaan yang sering dilakukan : 1. Konfrontasi 2. Amsler grid (kisi-kisi Amsler) 3. Perimetri 4. Tangent Screen (Kampimeter)

Uji konfrontasi �Alat : tidak perlu alat �Membandingkan lapang pandang pemeriksa dengan pasien. (asumsi pemeriksa : normal) �Duduk berhadapan jarak 1 meter, mata kanan pasien diperiksa (mata kiri ditutup) melihat ke mata kiri pemeriksa (mata kiri pemeriksa ditutup) dengan suatu benda kecil (pensil, jari pemeriksa) diletakkan diantara pemeriksa. �Benda digerakkan ke temporal sampai tidak terlihat oleh penderita (batas lap. pdg)

�Dilakukan hal yang sama untuk arah nasal, superior, inferior. � Hasil : sama, lebih luas atau lebih sempit daripada pemeriksa.

Pemeriksaan dengan Amsler Grid

Perimetri

6. FUNDUSKOPI

7. PEMERIKSAAN VISUS Visus (Visual Acuity): kemampuan mata untuk melihat obyek secara detil. Klasifikasi : berdasarkan jarak baca : 1. Visus jauh : jarak min. 20 feet (5 meter) 2. Visus jarak sedang/intermediate 3. Visus dekat : jarak baca (1/3 meter)

Pemeriksaan Visus jauh Sinonim : visus sentral Alat : 1. Reading chart (obyek baca) a. Snellen chart (huruf, nomor) b. E chart (bentuk huruf E) c. Allen chart (gambar benda 2 yg mudah dikenali) 2. Jarak min 5 meter 3. Iluminasi ruangan cukup

Tehnik pemeriksaan : 1. Pasien disuruh membaca obyek yg diletakkan setinggi mata, mata ditutup/ diperiksa satu persatu, disuruh melihat mulai dari obyek yang terbesar. 2. Dicatat baris obyek terkecil yg mampu dilihat 3. Bila obyek terbesar tidak terlihat, jarak diperkecil. 4. Bila tak terbaca pada jarak terdekatpun obyek diganti.

Penggantian obyek baca : berturut-tururt : 1. Counting Finger (CF) ; hitung jari-jari nilai baca : 60 2. Hand movement/hand motion (HM) ; gerakan/ lambaian tangan, nilai baca 300 3. Light perception (LP) ; sinar lampu senter, nilai baca ( bila tak terbaca nilai 0)

Hasil pemeriksaan visus jauh : - bentuk angka pecahan (5/40, 1/60, 1/300, dll) - bentuk desimal ( 1, 0 ; 0, 5 ; 0, 1) Contoh : VOD : 1/60 artinya visus mata kanan hanya mampu melihat obyek sejauh 1 meter dimana orang normal melihat dalam 60 meter.


8. PEMERIKSAAN REFRAKSI �Untuk mengetahui kelainan refraksi : Myopia, Hipermetropia, astigmat �Alat : Snellen Chart & Trial Lenses �Terapi : kacamata, lensa kontak, LASIK
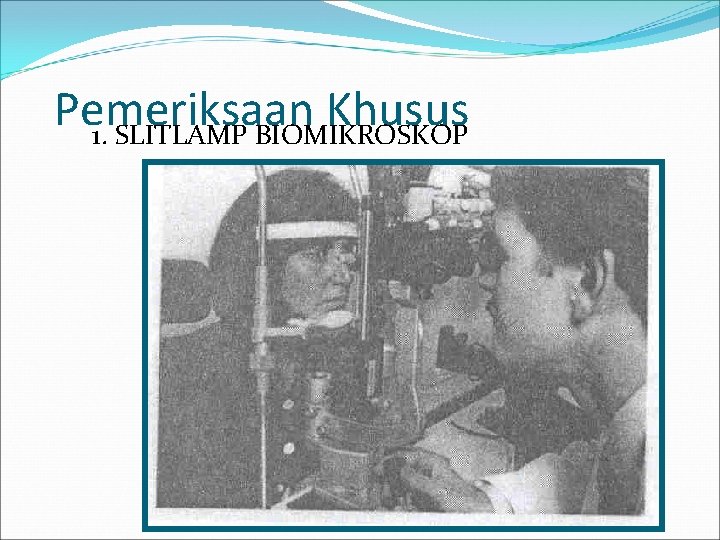
Pemeriksaan Khusus 1. SLITLAMP BIOMIKROSKOP

2. EKSOFTALMOMETER HERTEL
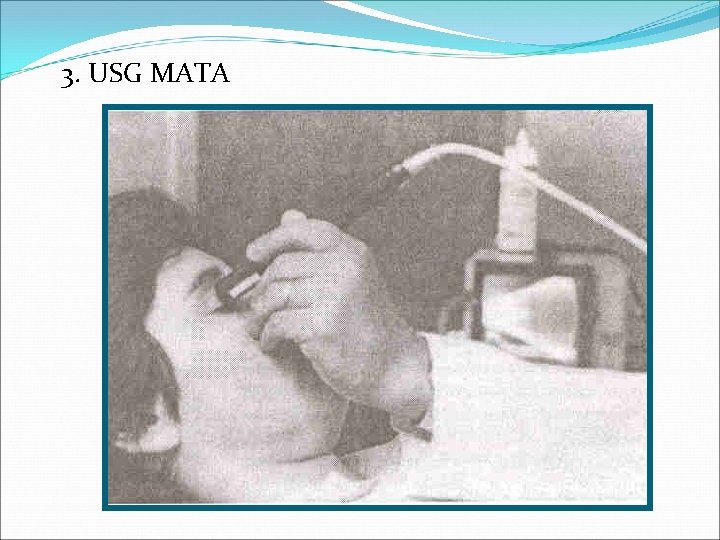
3. USG MATA

- Slides: 40