Pdiatrische Gastroenterologie Durchfallserkrankungen im Suglings und Kleinkindalter Pylorushypertrophie








































- Slides: 49

Pädiatrische Gastroenterologie • Durchfallserkrankungen im Säuglings- und Kleinkindalter • Pylorushypertrophie • Ileus

Durchfallserkrankungen im Säuglings- und Kleinkindalter

Häufigkeit + Bedeutung jeder Sgl. hat mindestens 1 x Durchfall Geschichte: Ende 19. Jhd. : „Cholera infantum“, • Mortalität: 70 – 80 % • Morbidität durch: bessere Hygiene (Milchhygiene), qual. +quant. bessere Ernährung Mortalität heute nur noch 1 % in Entwicklungsländern weiterhin Problem!

Ätiologie 1. Erreger = ex infectione 2. Ernährungsfehler = ex alimentatione 3. Vorliegen einer Grunderkrankung = e constitutione

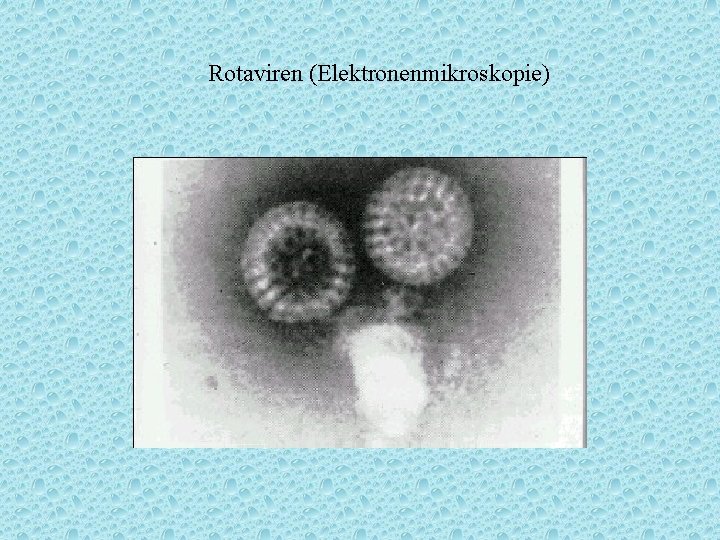
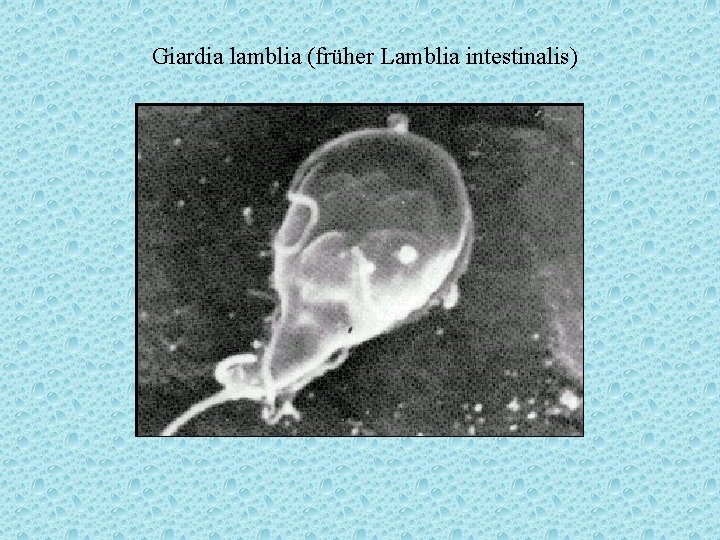
zu 1. Infektionen des Darms Viren: 80 - 90% Viren: Norwalk-/Noro-Viren 15 % Adenoviren, ECHO-Viren, REO-Viren Bakterien (5 %): [historisch: E. coli = „Dyspepsie-Coli“ (1. 4 Lb. Monate)] Salmonellen Yersinia enterocolitica, Campylobacter jejuni, Shigellen Ruhr (E-Ruhr = Sh. sonnei, Flexner-Ruhr) Parasiten: Lamblien Amöbenruhr nach Auslandsaufenthalt opportunistische Keime

Rotaviren (Elektronenmikroskopie)

Giardia lamblia (früher Lamblia intestinalis)

zu 2. Ernährungsfehler - zu frühe Gabe von Beikost: Zitrussäfte etc. - unsaubere Nahrungszubereitung - zu rasche Umstellung der Ernährung: „Abstilldyspepsie“

zu 3. Grunderkrankungen - Kuhmilchallergie = Malabsorption + Entzündung - Zoeliakie (ab 6. Monat) = Malabsorption - Mukoviszidose = Maldigestion - Allgemeinerkrankungen

Allgemeine Pathogenese - Prinzipien A) Zerstörung von Epithelzellen, Entzündung der Mukosa Störung der Darmbarriere Invasion von Bakterien, Toxinen, Antigenen Pfortader Leber Systemkreislauf z. B. Niere z. B. Pyelonephritis

Allgemeine Pathogenese - Prinzipien B) Insuffizienz der Laktase, der Disaccharidasen Malabsorption von Milchzucker osmotische Diarrhoe zusätzlicher Flüssigkeitsverlust

Allgemeine Pathogenese - Prinzipien C) Sekretion statt Absorption von Wasser + Elektrolyten Flüssigkeitsverlust Elektrolytverlust Hypovolämie Störung der Isotonie/Isoionie Schock in 20 % Hyperosmolarität

Spezielle Pathogenese 3 Gruppen von Pathomechanismen: 1. Enterotoxine sekretorisch wirkende Enterotoxine (sekretorische Diarrhoe): - Choleratoxin, - E. -coli-Toxin (hitzestabiles, -labiles) - Shigellentoxin zytotoxische Enterotoxine 2. enteroinvasive Keime: Entzündung (z. T. hämorrhagisch, purulent) 3. enteropathogene Keime: Kolonisierung nach Adhäsion (mittels Pili)

Pathogenetische Folgen 1. Flüssigkeitsverlust = größte Bedeutung! 2. Störung der Isotonie, Isoionie

Störung der Isotonie, Isoionie durch Dehydratation = „Exsikkose“ 70 % isotone Dehydratation = isonatriämisch (Wasserverlust = Natriumverlust) 20 % hypertone Dehydratation = hypernatriämisch 10 % hypotone Dehydratation = hyponatriämisch (z. B. Cholera) Hypokaliämie häufig

Gefahren bei Störungen der Isotonie, Isoionie hypertone Dehydratation: Natriumkonzentration im ZNS-Kompartiment + Bildung von „idiogenic osmols“ Hirnosmolarität Blutungen bei zu rascher Infusion von hypotoner Flüssigkeit Hirnödem hypotone Dehydratation: primäres Entstehen eines Hirnödems

Störung der Isohydrie = Metabolische Azidose! Ursachen: 1. Hungerzustand, fehlende Zufuhr von Energie 2. Hypovolämie 3. Verlust von alkalischen Pankreassäften durch Malabsorption

Ursachen der metabolischen Azidose 1. Hungerzustand, fehlende Zufuhr von Energie + Katabolie (Reserven!) Lipolyse Ketonkörperbildung Ketoazidose

Ursachen der metabolischen Azidose 2. Hypovolämie Nierendurchblutung tubuläre Elimination von Säuren Azidose

Ursachen der metabolischen Azidose 3. Verlust von alkalischen Pankreassäften durch Malabsorption Azidose

klinische Symptome - Inappetenz, Mißstimmung, Bauchschmerzen - Erbrechen, evtl. Fieber Stühle: - erhöhte Stuhlfrequenz - Stuhlkonsistenz: breiig, dünnflüssig bis wässrig „Spritzstühle“ - Stuhlgeruch: übelriechend-faulig oder muffig-fade (Coli-Geruch), geruchlos bei einigen Viren

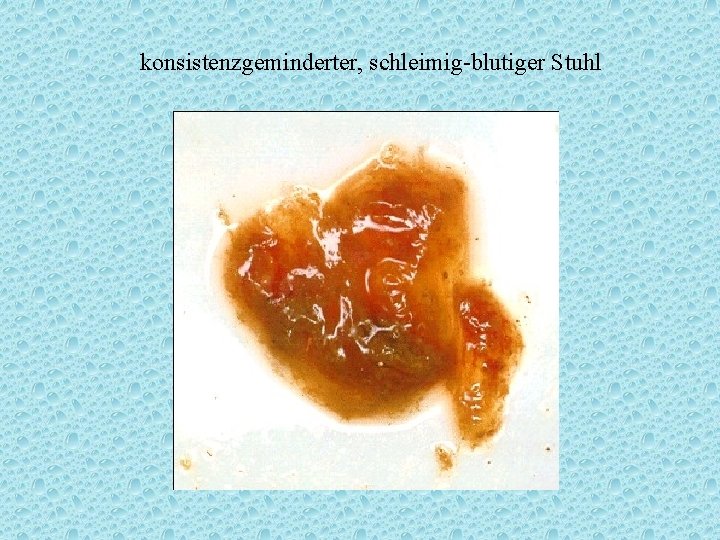
klinische Symptome - Stuhlfarbe: mißfarben, schmutzig-grün oder aufgehellt-ocker Ursache für helle Stühle: Passagegeschwindigkeit + Chymusvolumen Gallezumischung pro g Chymus - evtl. Beimengungen: Schleim, Blut - Flüssigkeitshof in Windel mit Stuhlfleckchen in Mitte = oft als Urin mißinterpretiert!!

konsistenzgeminderter, schleimig-blutiger Stuhl

klinische Symptome Nahrungsverweigerung + Wasserverlust: Gewichtsstillstand (gedeiht nicht) Gewichtsabnahme: 5 % Gewichtsverlust ( 5 % Wasserverlust) = leichte Dehydratation 5 – 10 % Gewichtsverlust = mittelschwere Dehydratation 10 – 15 % Gewichtsverlust = schwere lebensbedrohliche Toxikose + Bewußtseinstrübung

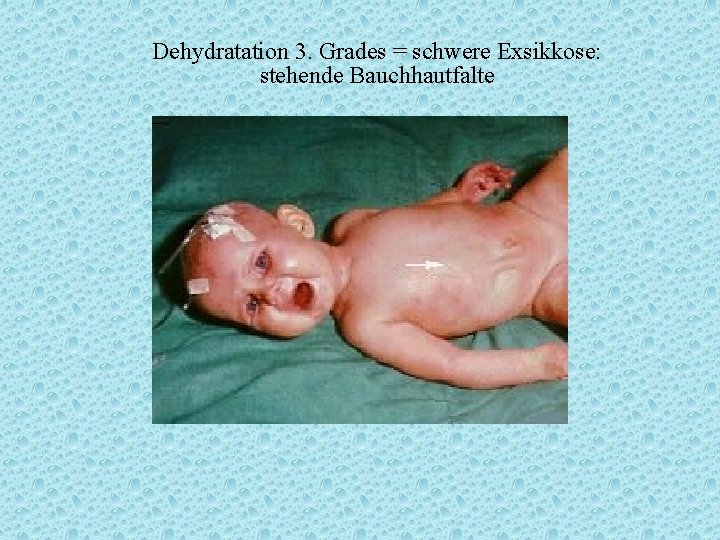
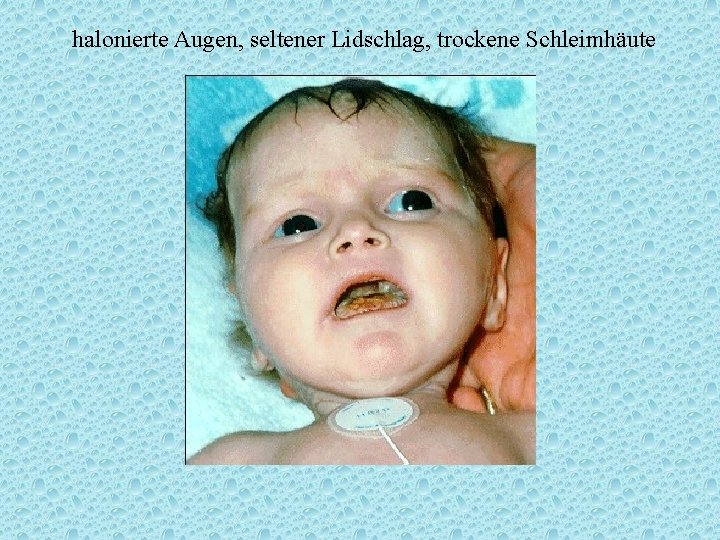
Zeichen der Exsikkose Anamnese: Oligurie!! Anurie!! Inspektion: - halonierte Augen (zurückgesunkene Bulbi) - seltener Lidschlag - blasse, marmorierte Haut, kühle (zyanotische) Akren - trockene Mundschleimhaut (Spatel) - Kußmaulsche Atmung (thorakal!) als Zeichen der metabolischen Azidose Palpation: - welker Hautturgor, verzögert verstreichende /stehende Bauchhautfalte - eingesunkene Fontanelle

Dehydratation 3. Grades = schwere Exsikkose: stehende Bauchhautfalte

halonierte Augen, seltener Lidschlag, trockene Schleimhäute

Schockzeichen • mattes, teilnahmsloses, benommenes Kind • Zeichen der schweren Exsikkose: - tief in den Höhlen liegende Augen, - seltener Lidschlag mit verlorenem Blick, - Fontanelle eingesunken, - Elastizität der Haut verschwunden • Tachykardie, arterielle Hypotonie • Akren kühl, zyanotisch

Abdomen bei Durchfall - aufgetrieben oder eingesunken - paralytischer Ileus möglich Sistieren der zuvor häufigen Stuhlentleerungen

Komplikationen - hypovolämischer Schock sekundäre Niereninsuffizienz - Invaginationsileus - hämorrhagische Colitis - Bakteriämie: Gonarthritis (Yersinien), Sepsis - „Toxikose“ = „Coma dyspepticum“: Somnolenz, klonische Krämpfe, schrilles Schreien, „Fechterstellung“, enge Pupillen, Hyperpyrexie > 40°C („Enzephaloenteritis“: + Hirnödem / Hirnblutungen)

Verlauf • Besserung meist innerhalb 4 bis 7 Tagen • bei 10 bis 15 % der Kinder Chronifizierung: „postenteritisches Syndrom“ „intractable diarrhea“ = chronische Gedeihstörung • Allergisierung gegen Nahrungsproteine möglich (umstritten)

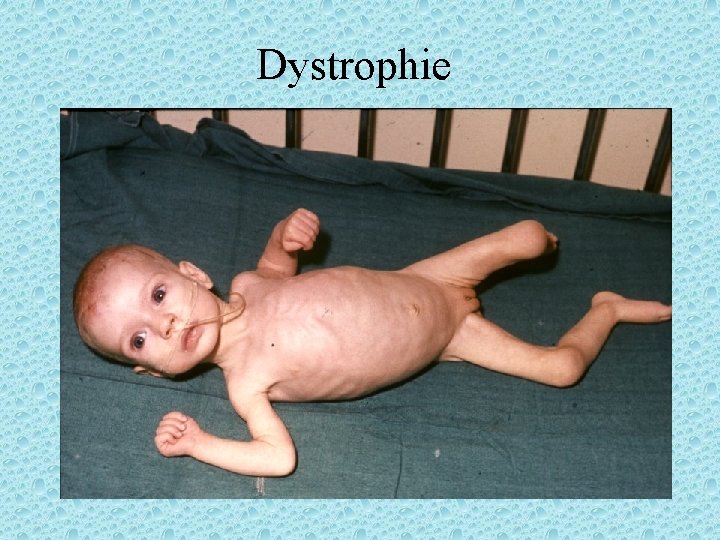
Dystrophie

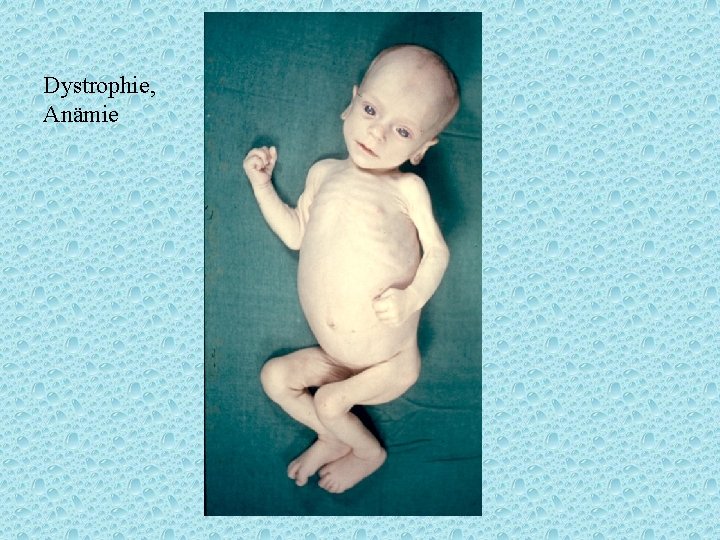
Dystrophie, Anämie

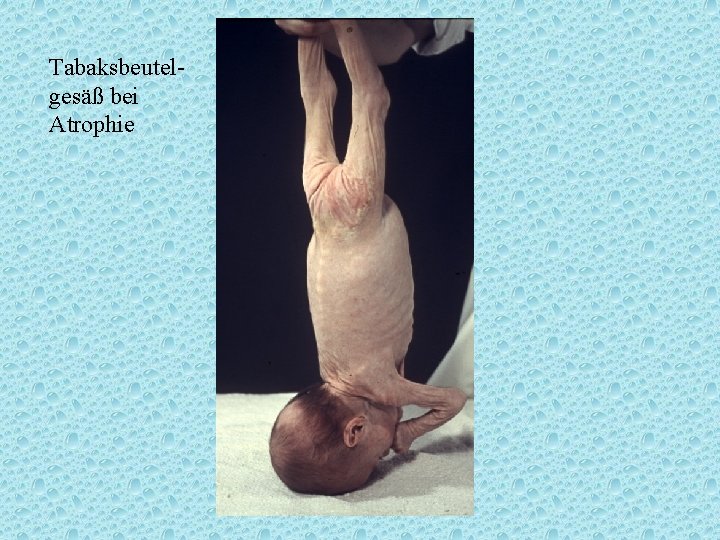
Tabaksbeutelgesäß bei Atrophie

Differentialdiagnosen • hämolytisch-urämisches Syndrom: primäre Niereninsuffizienz durch verozytotoxin-produzierende E. coli • Kuhmilchallergie • Zoeliakie

Diagnostik • Säuren-Basen-Haushalt • Elektrolyte: Natrium, Kalium • Hk: „eingedickt“ • weißes Blutbild • Kreatinin: erhöht? • Urin: Proteinurie, Zylinder (Eindickung), Leukozyturie • Stuhl: Viren + Bakterien Stuhlausstrich Gramfärbung

Therapie Die Therapie der Enteritis ist unabhängig vom Erreger Grundprinzip: Rehydratationsphase + Realimentationsphase Therapieziele: Häufigkeit ungünstiger Verläufe reduzierbar durch richtige + rechtzeitige Therapie Abkürzung des Verlaufes durch Therapie möglich

Rehydratation Ersatz der Flüssigkeits-/ Elektrolytverluste Frage: Klinikeinweisung ja/nein?

Rehydratation schwere + mittelschwere Erkrankung: = Gewichtsverlust > 5 -10 % parenterale Rehydratation oder nasogastrale Sonde heftiges Erbrechen oft hypertone Dehydratation

Rehydratation Therapie der hypertonen Dehydratation: Prinzip: langsamer Ausgleich der hohen Osmolalität im Plasma bei möglichst rascher Auffüllung des Blutvolumens (+ evtl. Pufferung der Azidose) Vorgehen: - physiologische Kochsalzlösung / Vollelektrolytlösung - oder Mischung aus physiologischer Na. Cl mit Halbelektrolyt- oder Drittellösungen - Pufferung: nur bei schwerer Azidose (mit Natriumbikarbonat)

Rehydratation leichte Erkrankung = Gewichtsverlust 5 % orale/enterale Rehydratation mögl. Prinzip: - niedrigosmolare Glukose-Elektrolytlösung - polymere Kohlenhydrate: Reisschleim oder Möhren-Reisschleimsuppe

Rehydratation

Rehydratation Merke: Bei oraler oder enteraler (Sonde) Rehydratation immer Natrium UND Glukose geben! Grund: Natrium-Glukose-Co-Transport

Übergang Rehydratations- Realimetationsphase Rehydratationsphase nicht länger als 6 - 12 Stunden! - Realimentationsphase rasch anschließen, - Phasen überlappen in d. Regel! - in leichten Fällen Kombination der Phasen

Realimentation Ernährung der Darmzotten! Ernährung des Kindes

Realimentation Prinzipien: - Vermeidung osmotisch wirksamer / schlecht absorbierbarer Zucker: Laktose, Fruktose, Saccharose - Gabe von polymeren Kohlenhydraten: Stärke, Maltodextrin - Eiweiße: Proteinverdauung wenig beeinträchtigt, kein Wechsel der Proteinquelle! (Allergisierungsgefahr) - Gabe von Fett möglich (Resorption 60%) - niedrige Osmolalität (wg. geschädigtem Darm-SH-Epithel): Verdünnungsprinzip!C

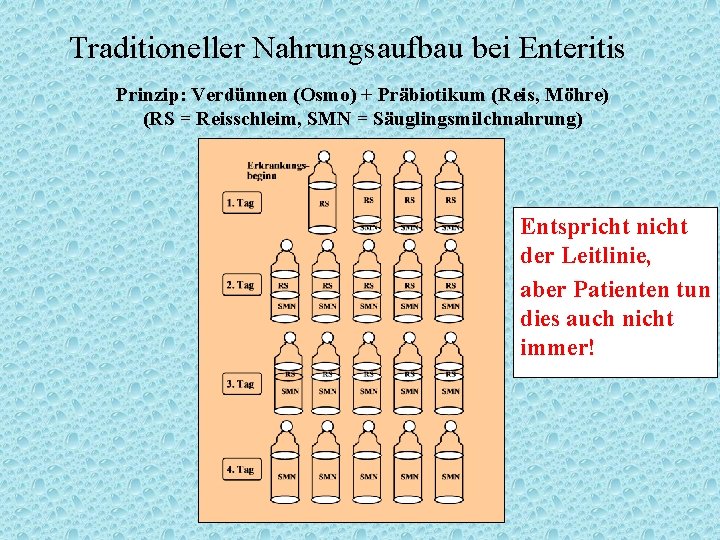
Traditioneller Nahrungsaufbau bei Enteritis Prinzip: Verdünnen (Osmo) + Präbiotikum (Reis, Möhre) (RS = Reisschleim, SMN = Säuglingsmilchnahrung) Entspricht nicht der Leitlinie, aber Patienten tun dies auch nicht immer!

adjuvante Maßnahmen Präbiotika/Probiotika: - Reis, Möhre - „Aushungern“ der pathogenen Keime, - Ernährung der physiologischen Darmflora probiotische Therapie mit Lactobacillus GG: - besonders wirksam bei Rotavirusenteritis - 2 -3 x tgl. mindestens 109 Keime verabreichen! Hemmung der überschießenden Sekretion: Enkephalinase-Inhibitor = Racecadotril (Tiorfan®) Adjuvantien mit unbekanntem Wirkmechanismus: Zink, Smectid („Heilerde“)

nicht mehr generell empfohlen: Adsorbantien: Carbo medicinalis Adstringentien: Tannin, Johannisbrot-Kerne