Patologa restrictiva pulmonar Francisco Huerta Ch 2015 CONCEPTOS













































- Slides: 54

Patología restrictiva pulmonar Francisco Huerta Ch 2015

CONCEPTOS DE ESPIROMETRIA Volúmenes dinámicos Los dos parámetros más importantes de la Espirometría forzada son: � La CAPACIDAD VITAL FORZADA (CVF) : Volumen espirado en una espiración lo más forzada y completa posible a partir de una inspiración máxima � El VEMS o FEV 1: Es el volumen de aire que se expulsa en el primer segundo de una espiración forzada Se consideran normales cuando tienen un valor mayor o igual al 80% del valor de referencia

�El MMEF o flujo medio mesoespiratorio, �o FEF 25 -75% , es el flujo producido en el 50% de la espiración central �Su alteración suele expresar patología de las pequeñas vías �Se considera normal cuando es mayor de 60% �Queda por mencionar una medida importante, la relación entre FEV 1 y CVF ( FEV 1/CVF ) Su valor debe ser superior al 70%

Volúmenes estático � El VOLUMEN RESIDUAL es el volumen de aire queda dentro de los pulmones después de una espiración forzada. ¡¡¡¡No se puede determinar con una espirometría, por tanto sería preciso utilizar una técnica de dilución de gases o una pletismografía corporal. Aproximadamente es 1. 200 ml

� CAPACIDAD VITAL Máxima cantidad de aire que puede expulsar una persona de los pulmones después de una inspiración máxima � CAPACIDAD PULMONAR TOTAL o TLC Es la suma de Capacidad Vital y Volumen Residual TLC= CV + VR Es obvio que tampoco se puede calcular con espirometría, se calcula, cómo el VR, con pletismografía o con test de difusión


�PATRON OBSTRUCTIVO �FVC normal �FEV 1 disminuido �FEV 1/FVC disminuido �PATRON RESTRICTIVO �FVC disminuido �FEV 1/FVC normal �PATRON MIXTO �FVC disminuido �FEV 1/FVC disminuido


ENFERMEDADES RESTRICTIVAS �Enfermedades que se caracterizan por presentar en la espirometría una disminución de la Capacidad Vital Forzada FVC, manteniendo un cociente FEV 1/ FVC normal. �Cómo he dicho antes, la restricción observada en la espirometría se puede confirmar mediante la medición de volúmenes pulmonares estáticos. � TLC : Capacidad pulmonar total � VR : Volumen residual � Técnica de dilución de helio. � Pletismografía.

PLETISMOGRAFIA

¿Cómo orientar la etiología de una restricción? Con la clínica, la exploración física y una radiografía de tórax: �Patología intersticial pulmonar. �Alteraciones de la caja torácica. �Obesidad. �Enfermedades neuromusculares. �Alteraciones diafragmáticas �Patologías pleurales….

¿Cómo se evalúa la gravedad de la restricción? ü Con Espirometria: Comparando los valores obtenidos por el paciente con sus teóricos, y expresado en porcentaje.

¿Cómo se evalúa la gravedad de la restricción? �Con TLC (capacidad total pulmonar)

Aclaración conceptos. Alteración ventilatoria MIXTA �FVC disminuida con FEV 1/FVC disminuida. �Puede ser un paciente EPOC con atrapamiento aéreo. La disminución de la FVC puede ser: - por aumento del volumen residual - por una verdadera restricción

Si medimos los volúmenes pulmonares estáticos VR y TLC, aclararemos el trastorno ventilatorio. �Si la TLC es normal con VR aumentado se tratará de una alteración ventilatoria obstructiva. La disminución de la FVC es por atrapamiento aéreo-aumento del VR. �Si la TLC esta disminuída se tratará de una alteración mixta con componente restrictivo asociado a la obstrucción. �Sólo en el 10% de las alteraciones mixtas, la TLC está disminuida y existe una verdadera restricción.

Aclaración conceptos. Alteración ventilatoria INESPECIFICA �Espirometría sugiere restricción: FVC disminuída con FEV 1/FVC normal. �Pero hacemos la pletismografia y la TLC es normal (no se confirma por tanto restricción). �Se asocia en muchos casos a obstrucción silente, no detectada en la espirometría.

Causas de restricción. �Mala realización espirometría (esfuerzo sub óptimo) �Enfermedades pulmonares intersticiales. �Resecciones pulmonares. �Patologías no pulmonares: �Alteraciones de la caja torácica. �Obesidad. �Alteraciones neuromusculares. �Patología pleural. �Patología diafragmática. �Insuficiencia cardíaca.

Etiología restricción. 1 -Mala realización espirometría �Causa frecuente de restricciones. �Esfuerzo subóptimo �Acabado precoz de la maniobra espiratoria. �Acabado brusco de la maniobra espiratoria.

Etiología restricción 2 -Obesidad. Peculiaridades �Normalmente, deterioros de FVC leves-moderados. Si deterioro FVC muy importante pensar en otra patología asociada. �Alta prevalencia de: �SAOS. �Obesidad- hipoventilación. �Búsqueda activa de síntomas: �Ronquido, �apneas, somnolencia….


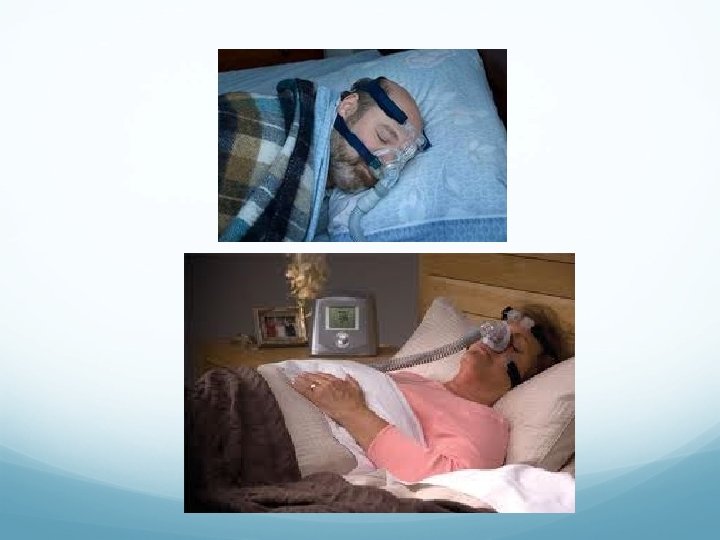
Obesidad. Tratamiento �Adelgazar �CPAP, si presenta SA 0 S asociado. �BIPAP, si presenta obesidad -hipoventilación asociada. �Puede precisar Oxigenoterapia asociada

CPAP

�CPAP ( Continues positive airway pressure) Se aplica un nivel de presión contínuo durante todo el ciclo respiratorio �BIPAP Se aplican dos niveles de presión, una menor , espiratoria, y una inspiratoria que se inicia tras detectar el aparato un esfuerzo inspiratorio

Etiología restricción 3 - Alt. neuromusculares. �Somnolencia �Cefalea matutina. �Disnea en decúbito. �Disminución de la intensidad de la voz. �Dificultad para expulsar secreciones.

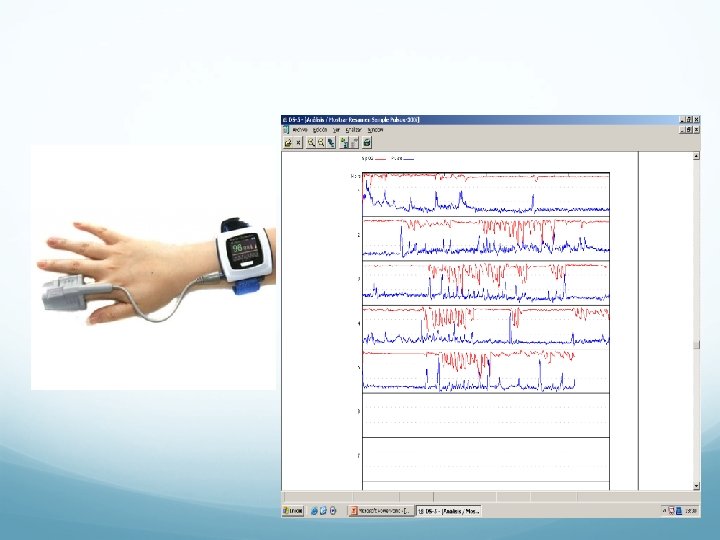
Enfermedades Neuromusculares. Pruebas diagnósticas a valorar: �Espirometría en decúbito. Alta sospecha si caída de un 20% de la CVF en decúbito �Gasometría �Registros nocturnos, pulsioximetría. �Pico flujo con la tos. �Presiones máximas.

Alt. neuromusculares. Tratamiento. �VMNI. BIPAP. �Manejo de secreciones.

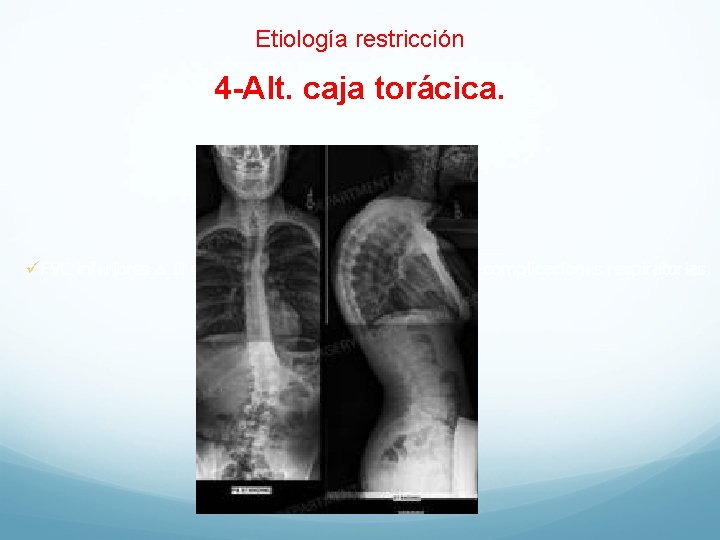
Etiología restricción 4 -Alt. caja torácica. üFVC inferiores a 1 l o al 50% se asocian a alto riesgo de complicaciones respiratorias.

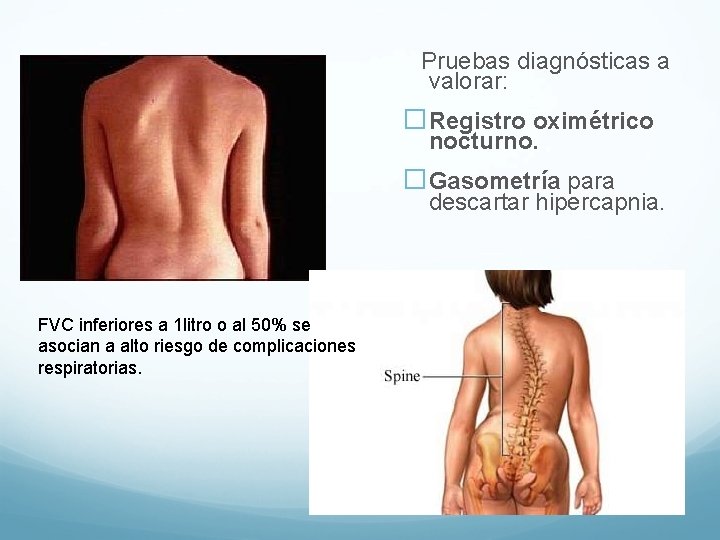
Pruebas diagnósticas a valorar: �Registro oximétrico nocturno. �Gasometría para descartar hipercapnia. FVC inferiores a 1 litro o al 50% se asocian a alto riesgo de complicaciones respiratorias.

Alteraciones de la caja torácica �Tener en cuenta que estos pacientes tienen escasa reserva respiratoria. �Las actividades diarias las hacen a capacidad máxima. �Cualquier problema leve, como una ganancia de peso, una intervención quirúrgica o una infección respiratoria son capaces de descompensarles respiratoriamente.

Alt. Caja torácica. Tratamiento. �Si esta obeso, es muy importante adelgazar. �VMNI. BIPAP habitualmente durante el sueño nocturno. En pacientes con: - Clínica de hipoventilación. - Hipercapnia. - Desaturaciones nocturnas. CT 90 >10% - FVC < 50%.

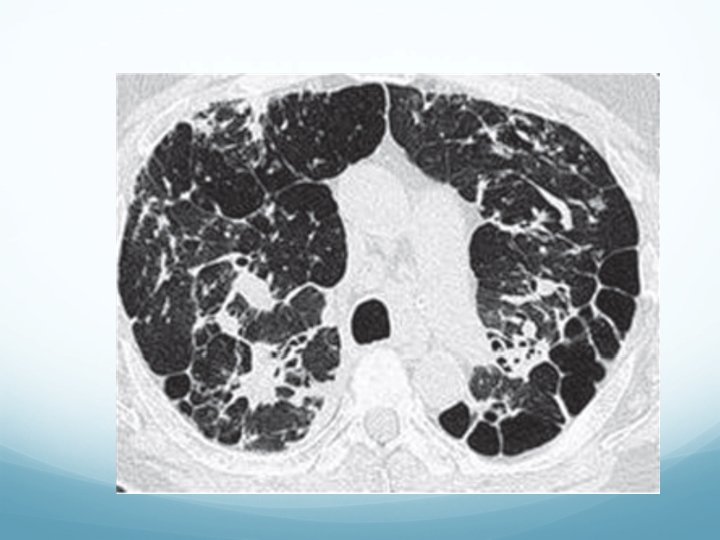
5 -Patología pulmonar intersticial. Enfermedades pulmonares intersticiales difusas EPID �Las enfermedades pulmonares intersticiales difusas EPID son un grupo de enfermedades con manifestaciones clínicas, radiológicas y funcionales respiratorias similares y con afectación de las estructuras alveolointersticiales

�En la actualidad se conocen más de 150 causas diferentes de enfermedades intersticiales �Hay pocos datos sobre la epidemiología de las EPID �Las EPID más frecuentes son la fibrosis pulmonar idiopatica y la sarcoidosis, seguidas por las alveolitis alérgicas extrinsecas y las asociadas a enfermedades del colágeno.


EPID Clasificación � Neumonías intersticiales idiopáticas. � Fibrosis pulmonar idiopática. � Neumonía organizada criptogenética. � Neumonía intersticial aguda. � EPID de causa conocida. � Enfermedades del colágeno ( AR, dermatomiositis, lupus, Sjogren, � � esclerosis sistémica, etc). Fármacos ( Amiodarona). Radioterapia. Neumoconiosis. Alveolitis alérgicas extrínsecas. � EPID primarias o asociadas a procesos no bien definidos. � Sarcoidosis

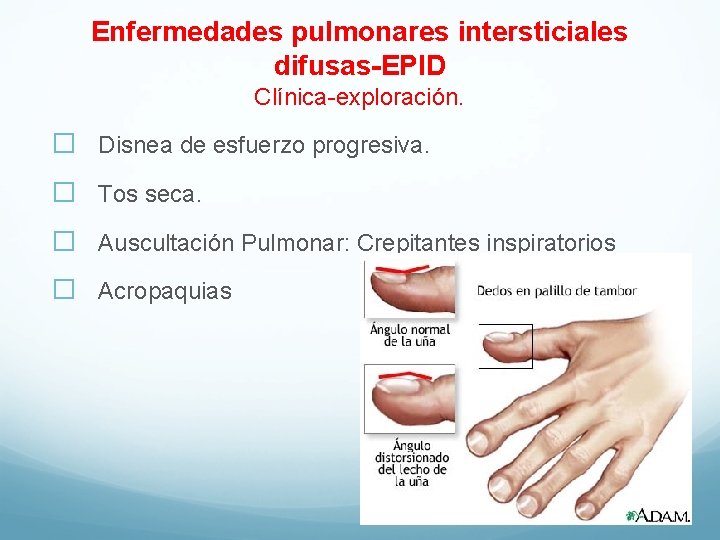
Enfermedades pulmonares intersticiales difusas-EPID Clínica-exploración. � Disnea de esfuerzo progresiva. � Tos seca. � Auscultación Pulmonar: Crepitantes inspiratorios � Acropaquias


Enfermedades pulmonares intersticiales difusas-EPID Pruebas funcionales �Disminución de la FVC. �Disminución de la TLC. �Disminución de la difusión. �Hipoxemia sin hipercapnia. �Desaturación al esfuerzo en TM 6 M.

EPID. Diagnóstico. Historia clínica � Antecedentes laborales � Asbestosis, silicosis… � Aficiones � Alveolitis alérgicas extrínsecas. � Fármacos utilizados � amiodarona…. � Historia familiar� fibrosis pulmonar familiar… � Enfermedades asociadas � Colagenopatias. � Edad y sexo: Entre los 20 y los 40 años son más frecuentes la sarcoidosis, la linfangioleiomiomatosis y las asociadas a enfermedades del colágeno. La FPI aparece en mayores de 50 años. La linfangioleiomiomatosis es más frecuente en mujeres, y tambien las ligadas a enfermedades del colágeno

EPID. Diagnóstico. Broncoscopia-BAL �Los cultivos del BAL permiten descartar infecciones. �La citología del BAL permite descartar neoplasias. �La celularidad del BAL (predominio de neutrófilos, linfocitos o eosinófilos) permite en ocasiones orientar el diagnóstico.

EPID. Diagnóstico. Anatomía patológica. � Pieza clave del diagnóstico junto con el TACAR. � Las zonas a biopsiar, se deciden en función de los hallazgos del TACAR. � Las biopsias realizadas en la broncoscopia (transbronquiales) tienen poco rendimiento. � Si no hay diagnóstico se debe recurrir a la biopsia pulmonar abierta, habitualmente por toracoscopia.


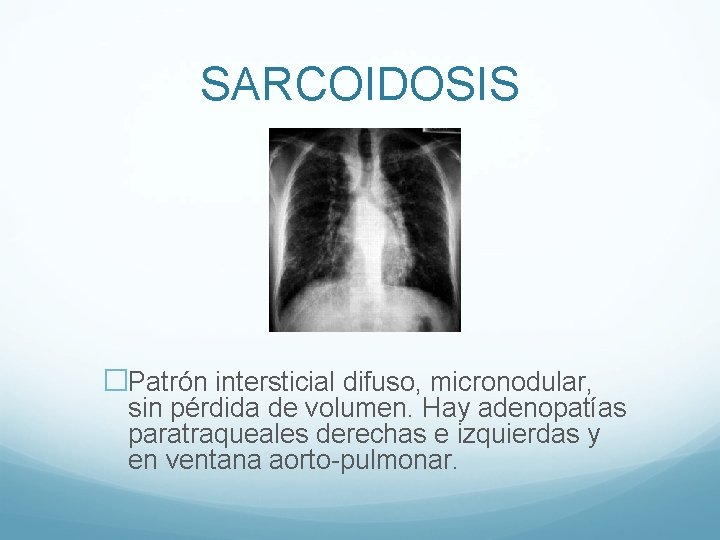
SARCOIDOSIS �Patrón intersticial difuso, micronodular, sin pérdida de volumen. Hay adenopatías paratraqueales derechas e izquierdas y en ventana aorto-pulmonar.

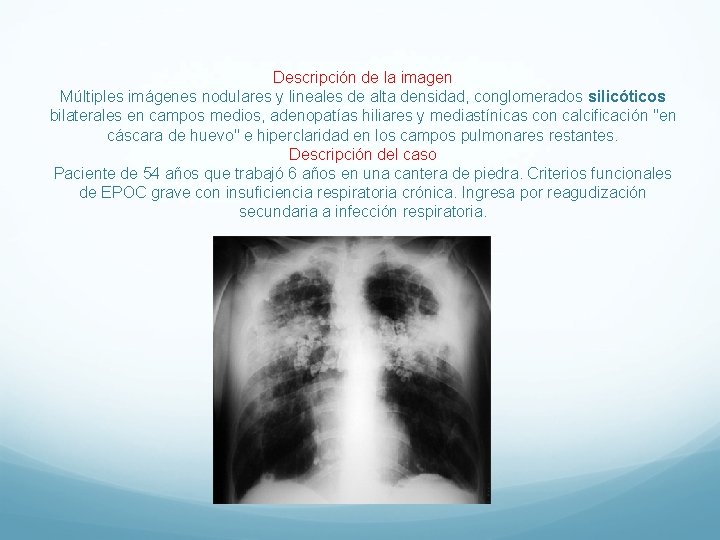
Descripción de la imagen Múltiples imágenes nodulares y lineales de alta densidad, conglomerados silicóticos bilaterales en campos medios, adenopatías hiliares y mediastínicas con calcificación "en cáscara de huevo" e hiperclaridad en los campos pulmonares restantes. Descripción del caso Paciente de 54 años que trabajó 6 años en una cantera de piedra. Criterios funcionales de EPOC grave con insuficiencia respiratoria crónica. Ingresa por reagudización secundaria a infección respiratoria.

DIAGNOSTICO DIFERENCIAL DE LAS EPID � INSUFICIENCIA CARDIACA El edema pulmonar puede ocasionar patrón intersticial bilateral. Sospechar IC si cardiomegalia, líneas B de Kerley, derrame pleural e infiltrados de predominio perihiliar � BRONQUIECTASIAS Sospecha por la clínica y confirmación en caso de duda por TACAR � NEUMONIAS El cuadro clínico y las Rx pueden confundirse con la forma aguda de las alveolitis alérgicas extrínsecas

� LINFANGITIS CARCINOMATOSA. Rx , patrón intersticial bilateral con líneas B de Kerley. El diagnóstico lo da el LBA y la biopsia transbronquial � INFECCIONES OPORTUNISTAS EN INMUNODEPRIMIDOS Neumonia por Neumocistis jirovecii ( antes P. carinii ) � HEMORRAGIAS PULMONARES DIFUSAS. Patrón alveolar o alveolointersticial difuso. Anemia y hemoptisis � TUBERCULOSIS MILIAR Puede observarse en el 6% de los pacientes con tuberculosis

ALVEOLITIS ALERGICA EXTRINSECA o NEUMONITIS POR HIPERSENSIBILIDAD �Son EPID producidas por la inhalación de productos orgánicos, aunque hay algún caso asociado a inhalación de isocianatos �Las más frecuentes son EL PULMON DEL CUIDADOR DE AVES y EL PULMÓN DEL GRANJERO �Otros tipos diagnosticados en el estado son: el pulmón del nacar, pulmón de la soja, pulmón del humidificador de aire ultrasónico, pulmón de los limpiadores de embutidos, alveolitis por acondicionadores de aire, etc

�La forma aguda suele aparecer a las 2 -8 horas del contacto con la fuente antigénica �Disnea, tos, fiebre, astenia, tirantez torácica pre esternal, artromialgias, escalofríos y sudoración �Rx tórax: patrón miliar fino o imágenes alveolares �Los síntomas ceden espontáneamente al evitar el contacto con el antígeno �Puede haber una forma subaguda con astenia, perdida peso, mal estado general y febrícula �La forma crónica tiene una clínica similar al EPOC, tos y expectoración

FIBROSIS PULMONAR IDIOPATICA �Es una EPID del grupo de etiología desconocida. �Afecta a personas de >50 años. �Poco frecuente, pero aun así es la más frecuente de las EPID. � 15 -20 casos por 100. 000 habitantes. Unas 7. 000 personas en España Fibrosis asociada a AR 1 caso/100. 000 hab Fibrosis asociada a fármacos se estima menos 1/100. 000

�Muy mal pronostico. �El 50% de los pacientes fallece a los 3 -5 años del diagnóstico �No hay ningún tratamiento que modifique el pronóstico de la enfermedad

Cuadro clínico �Inicio insidioso �Clínica de disnea progresiva y tos seca �No tiene síntomas extra-respiratorios �Crepitantes en la auscultación ( 90%) y acropaquias (20 -50%) �Sin alteraciones de laboratorio específicas �FVC, TLC y difusión disminuidas.




Características comunes de tratamiento enfermedades restrictivas. � No tiene sentido usar broncodilatadores, a no ser que haya un trastorno obstructivo asociado. � Enfermedades intersticiales: Oxigenoterapia. No VMNI. � Resto de restrictivas. Oxigenoterapia. VMNI: BIPAP.