Patologa del filum terminale Una mirada atrs Mercedes














- Slides: 63

Patología del filum terminale “Una mirada atrás” Mercedes Arias, Alfonso Iglesias, Beatriz Nieto, Cristina Ruibal, Jorge Mañas, Rosa Martínez Unidad de Diagnóstico por Imagen (GALARIA) Complejo Hospitalario Universitario de Vigo

Contenido I. III. IV. V. VI. Introducción Objetivo Anatomía Embriología Variantes de la normalidad Patología del filum terminale - Anomalías Congénitas Degenerativa Inflamatoria / Autoinmune Infecciosa Vascular Neoplásica Masas no neoplásicas Complicaciones post-quirúrgicas VII. Claves para el diagnóstico VIII. Conclusiones

I. Introducción üLa RM es una herramienta importante para ayudar a clínicos y neurocirujanos a hacer un correcto diagnóstico en el paciente que se presenta con dolor lumbo-sacro y patología del filum terminale. üEl diagnóstico diferencial de las lesiones del filum terminale es amplio e incluye una multitud de lesiones malignas y benignas. üLa RM puede ser particularmente útil porque muestra la localización anatómica de la lesión, así como hallazgos característicos (señal en RM, patrón de realce…) que, junto con los síntomas clínicos pueden mejorar la exactitud diagnóstica. üPor lo tanto la RM es el estudio de elección para acotar el diagnóstico diferencial y servir de guía para la posible resección quirúrgica de la lesión.

II. Objetivo ü Presentar los hallazgos en Resonancia Magnética (RM) de una amplia gama de lesiones benignas y malignas del filum terminale

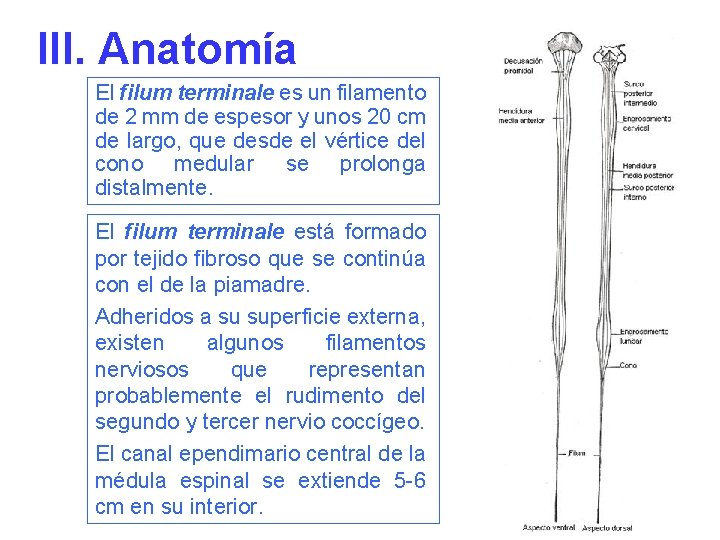
III. Anatomía El filum terminale es un filamento de 2 mm de espesor y unos 20 cm de largo, que desde el vértice del cono medular se prolonga distalmente. El filum terminale está formado por tejido fibroso que se continúa con el de la piamadre. Adheridos a su superficie externa, existen algunos filamentos nerviosos que representan probablemente el rudimento del segundo y tercer nervio coccígeo. El canal ependimario central de la médula espinal se extiende 5 -6 cm en su interior.

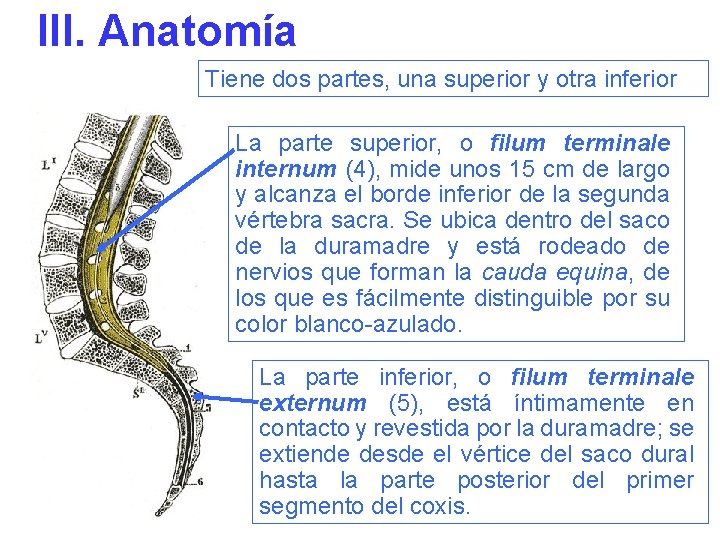
III. Anatomía Tiene dos partes, una superior y otra inferior La parte superior, o filum terminale internum (4), mide unos 15 cm de largo y alcanza el borde inferior de la segunda vértebra sacra. Se ubica dentro del saco de la duramadre y está rodeado de nervios que forman la cauda equina, de los que es fácilmente distinguible por su color blanco-azulado. La parte inferior, o filum terminale externum (5), está íntimamente en contacto y revestida por la duramadre; se extiende desde el vértice del saco dural hasta la parte posterior del primer segmento del coxis.

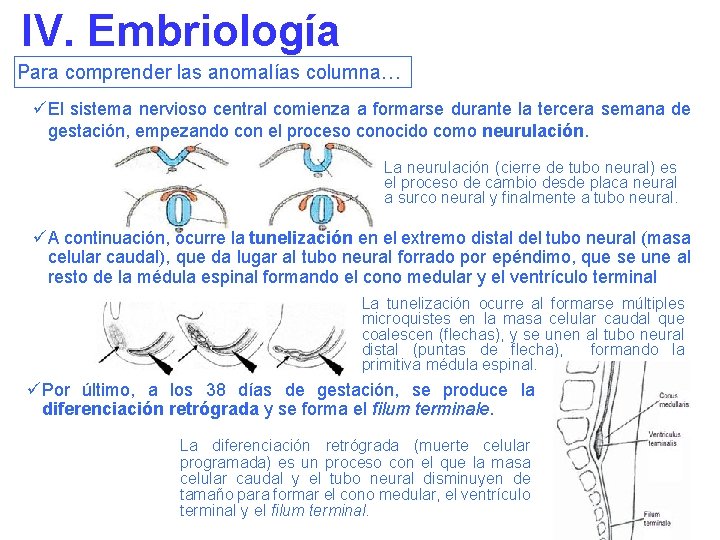
IV. Embriología Para comprender las anomalías columna… üEl sistema nervioso central comienza a formarse durante la tercera semana de gestación, empezando con el proceso conocido como neurulación. La neurulación (cierre de tubo neural) es el proceso de cambio desde placa neural a surco neural y finalmente a tubo neural. üA continuación, ocurre la tunelización en el extremo distal del tubo neural (masa celular caudal), que da lugar al tubo neural forrado por epéndimo, que se une al resto de la médula espinal formando el cono medular y el ventrículo terminal La tunelización ocurre al formarse múltiples microquistes en la masa celular caudal que coalescen (flechas), y se unen al tubo neural distal (puntas de flecha), formando la primitiva médula espinal. üPor último, a los 38 días de gestación, se produce la diferenciación retrógrada y se forma el filum terminale. La diferenciación retrógrada (muerte celular programada) es un proceso con el que la masa celular caudal y el tubo neural disminuyen de tamaño para formar el cono medular, el ventrículo terminal y el filum terminal.

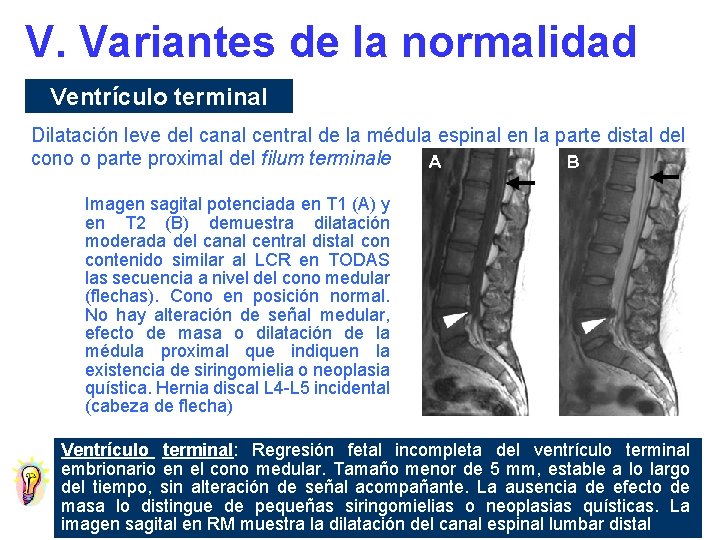
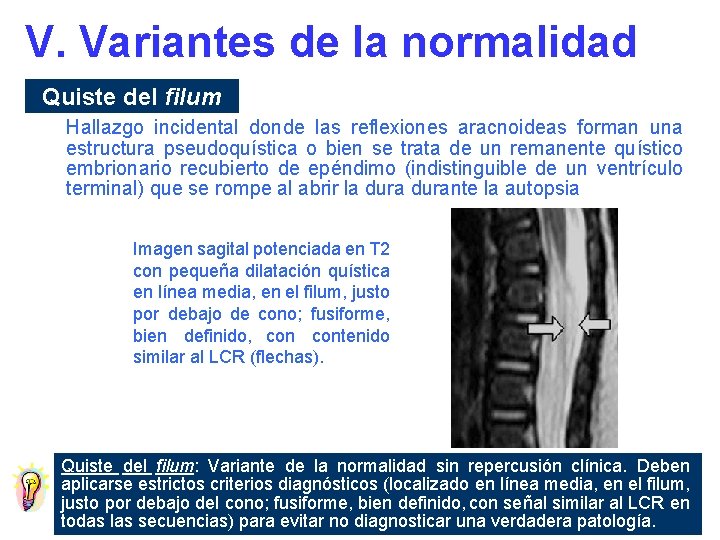
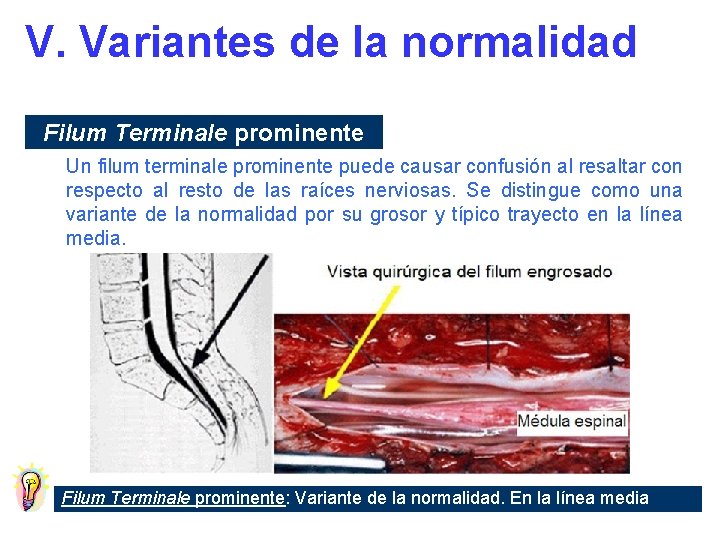
V. Variantes de la normalidad Lesiones Definición Ventrículo terminal Leve aumento del diámetro del canal espinal central, en la parte distal del cono medular y/o proximal del filum Quiste del filum Línea media, en el filum, justo debajo del cono medular; fusiforme, bien definido, señal similar al LCR en todas las secuencias Filum terminale prominente Localización central

V. Variantes de la normalidad Ventrículo terminal Dilatación leve del canal central de la médula espinal en la parte distal del cono o parte proximal del filum terminale terminal Imagen sagital potenciada en T 1 (A) y en T 2 (B) demuestra dilatación moderada del canal central distal contenido similar al LCR en TODAS las secuencia a nivel del cono medular (flechas). Cono en posición normal. No hay alteración de señal medular, efecto de masa o dilatación de la médula proximal que indiquen la existencia de siringomielia o neoplasia quística. Hernia discal L 4 -L 5 incidental (cabeza de flecha) Ventrículo terminal: Regresión fetal incompleta del ventrículo terminal embrionario en el cono medular. Tamaño menor de 5 mm, estable a lo largo del tiempo, sin alteración de señal acompañante. La ausencia de efecto de masa lo distingue de pequeñas siringomielias o neoplasias quísticas. La imagen sagital en RM muestra la dilatación del canal espinal lumbar distal

V. Variantes de la normalidad Quiste del filum Hallazgo incidental donde las reflexiones aracnoideas forman una estructura pseudoquística o bien se trata de un remanente quístico embrionario recubierto de epéndimo (indistinguible de un ventrículo terminal) que se rompe al abrir la durante la autopsia Imagen sagital potenciada en T 2 con pequeña dilatación quística en línea media, en el filum, justo por debajo de cono; fusiforme, bien definido, contenido similar al LCR (flechas). Quiste del filum: Variante de la normalidad sin repercusión clínica. Deben aplicarse estrictos criterios diagnósticos (localizado en línea media, en el filum, justo por debajo del cono; fusiforme, bien definido, con señal similar al LCR en todas las secuencias) para evitar no diagnosticar una verdadera patología.

V. Variantes de la normalidad Filum Terminale prominente Un filum terminale prominente puede causar confusión al resaltar con respecto al resto de las raíces nerviosas. Se distingue como una variante de la normalidad por su grosor y típico trayecto en la línea media. Filum Terminale prominente: Variante de la normalidad. En la línea media

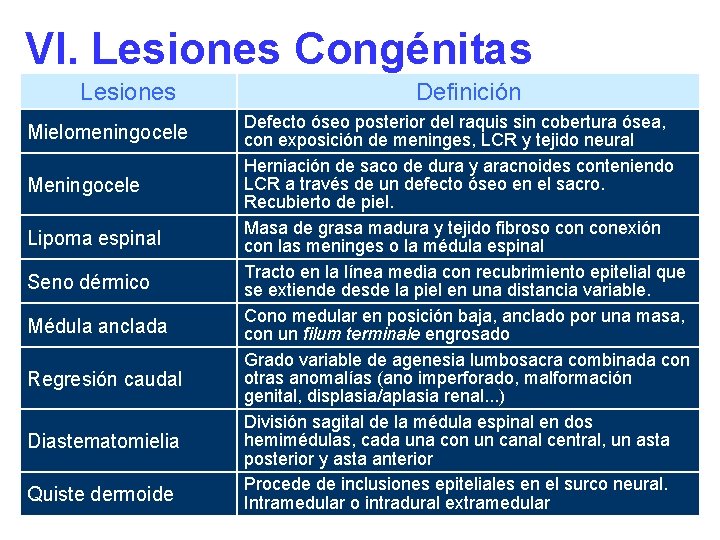
VI. Lesiones Congénitas Lesiones Mielomeningocele Meningocele Lipoma espinal Seno dérmico Médula anclada Regresión caudal Diastematomielia Quiste dermoide Definición Defecto óseo posterior del raquis sin cobertura ósea, con exposición de meninges, LCR y tejido neural Herniación de saco de dura y aracnoides conteniendo LCR a través de un defecto óseo en el sacro. Recubierto de piel. Masa de grasa madura y tejido fibroso conexión con las meninges o la médula espinal Tracto en la línea media con recubrimiento epitelial que se extiende desde la piel en una distancia variable. Cono medular en posición baja, anclado por una masa, con un filum terminale engrosado Grado variable de agenesia lumbosacra combinada con otras anomalías (ano imperforado, malformación genital, displasia/aplasia renal. . . ) División sagital de la médula espinal en dos hemimédulas, cada una con un canal central, un asta posterior y asta anterior Procede de inclusiones epiteliales en el surco neural. Intramedular o intradural extramedular

VI. Lesiones Congénitas Mielomeningocele Disrafismo espinal abierto causado por un fallo en el cierre del tubo neural. Se presenta como un defecto óseo de los elementos espinales posteriores sin recubrimiento cutáneo, por lo que meninges, LCR y tejido nervioso quedan expuestos. Casi todos los pacientes presentan una malformación de Chiari tipo II. 0, 6/1000 nacimientos, secundario a déficit materno de folatos. Imagen sagital potenciada en T 2 con un defecto lumbar en línea media, presente al nacimiento, en relación con mielomeningocele lumbar, con placoda neural posterior al saco tecal aumentado de tamaño. Las raíces nerviosas ventrales atraviesan el saco lleno de LCR para salir a través de los agujeros de conjunción. Médula espinal anclada Mielomeningocele: Disrafismo espinal abierto sin recubrimiento cutáneo. Raramente se obtienen imágenes antes del cierre de la piel y la reparación del defecto. La decisión de operar se basa en criterios clínicos, no radiológicos.

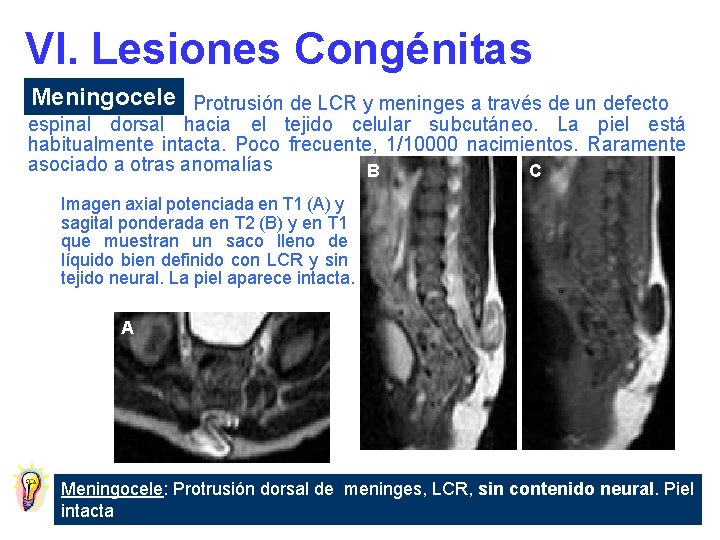
VI. Lesiones Congénitas Meningocele Protrusión de LCR y meninges a través de un defecto espinal dorsal hacia el tejido celular subcutáneo. La piel está habitualmente intacta. Poco frecuente, 1/10000 nacimientos. Raramente asociado a otras anomalías B C Imagen axial potenciada en T 1 (A) y sagital ponderada en T 2 (B) y en T 1 que muestran un saco lleno de líquido bien definido con LCR y sin tejido neural. La piel aparece intacta. A Meningocele: Protrusión dorsal de meninges, LCR, sin contenido neural. Piel intacta

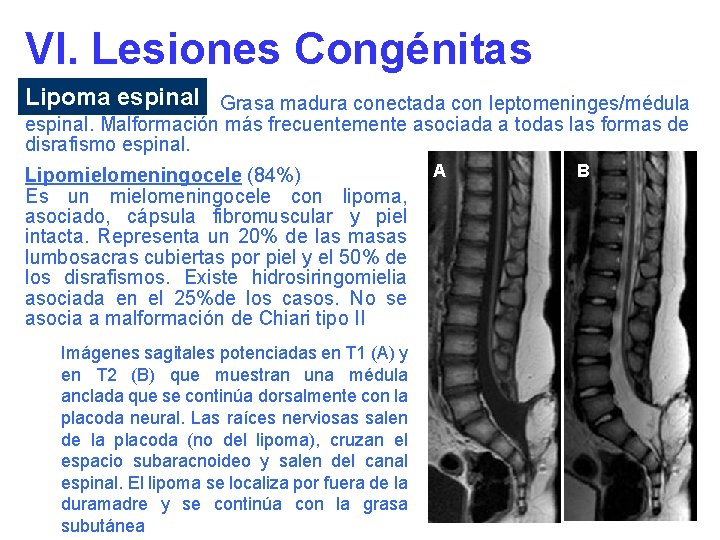
VI. Lesiones Congénitas Lipoma espinal Grasa madura conectada con leptomeninges/médula espinal. Malformación más frecuentemente asociada a todas las formas de disrafismo espinal. Lipomielomeningocele (84%) Es un mielomeningocele con lipoma, asociado, cápsula fibromuscular y piel intacta. Representa un 20% de las masas lumbosacras cubiertas por piel y el 50% de los disrafismos. Existe hidrosiringomielia asociada en el 25%de los casos. No se asocia a malformación de Chiari tipo II Imágenes sagitales potenciadas en T 1 (A) y en T 2 (B) que muestran una médula anclada que se continúa dorsalmente con la placoda neural. Las raíces nerviosas salen de la placoda (no del lipoma), cruzan el espacio subaracnoideo y salen del canal espinal. El lipoma se localiza por fuera de la duramadre y se continúa con la grasa subutánea A B

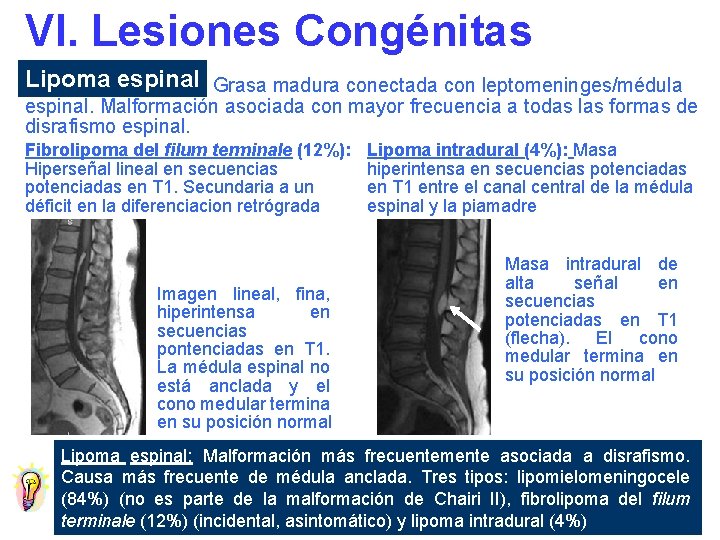
VI. Lesiones Congénitas Lipoma espinal Grasa madura conectada con leptomeninges/médula espinal. Malformación asociada con mayor frecuencia a todas las formas de disrafismo espinal. Fibrolipoma del filum terminale (12%): Hiperseñal lineal en secuencias potenciadas en T 1. Secundaria a un déficit en la diferenciacion retrógrada Imagen lineal, fina, hiperintensa en secuencias pontenciadas en T 1. La médula espinal no está anclada y el cono medular termina en su posición normal Lipoma intradural (4%): Masa hiperintensa en secuencias potenciadas en T 1 entre el canal central de la médula espinal y la piamadre Masa intradural de alta señal en secuencias potenciadas en T 1 (flecha). El cono medular termina en su posición normal Lipoma espinal: Malformación más frecuentemente asociada a disrafismo. Causa más frecuente de médula anclada. Tres tipos: lipomielomeningocele (84%) (no es parte de la malformación de Chairi II), fibrolipoma del filum terminale (12%) (incidental, asintomático) y lipoma intradural (4%)

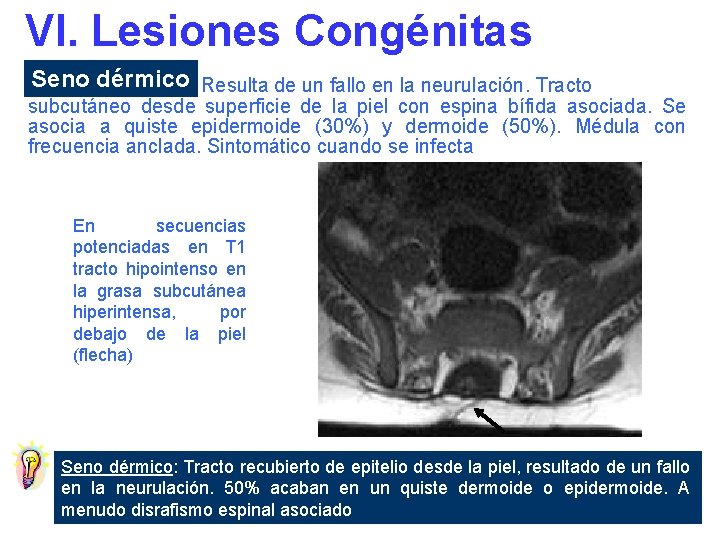
VI. Lesiones Congénitas Seno dérmico Resulta de un fallo en la neurulación. Tracto subcutáneo desde superficie de la piel con espina bífida asociada. Se asocia a quiste epidermoide (30%) y dermoide (50%). Médula con frecuencia anclada. Sintomático cuando se infecta En secuencias potenciadas en T 1 tracto hipointenso en la grasa subcutánea hiperintensa, por debajo de la piel (flecha) Seno dérmico: Tracto recubierto de epitelio desde la piel, resultado de un fallo en la neurulación. 50% acaban en un quiste dermoide o epidermoide. A menudo disrafismo espinal asociado

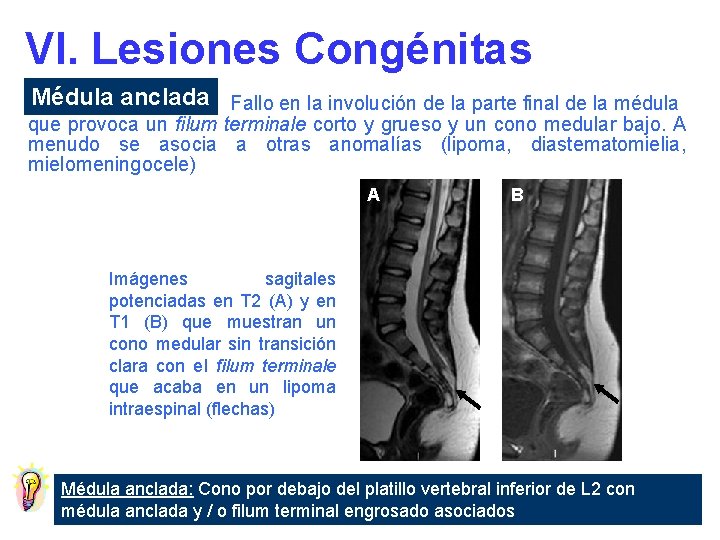
VI. Lesiones Congénitas Médula anclada Fallo en la involución de la parte final de la médula que provoca un filum terminale corto y grueso y un cono medular bajo. A menudo se asocia a otras anomalías (lipoma, diastematomielia, mielomeningocele) A B Imágenes sagitales potenciadas en T 2 (A) y en T 1 (B) que muestran un cono medular sin transición clara con el filum terminale que acaba en un lipoma intraespinal (flechas) Médula anclada: Cono por debajo del platillo vertebral inferior de L 2 con médula anclada y / o filum terminal engrosado asociados

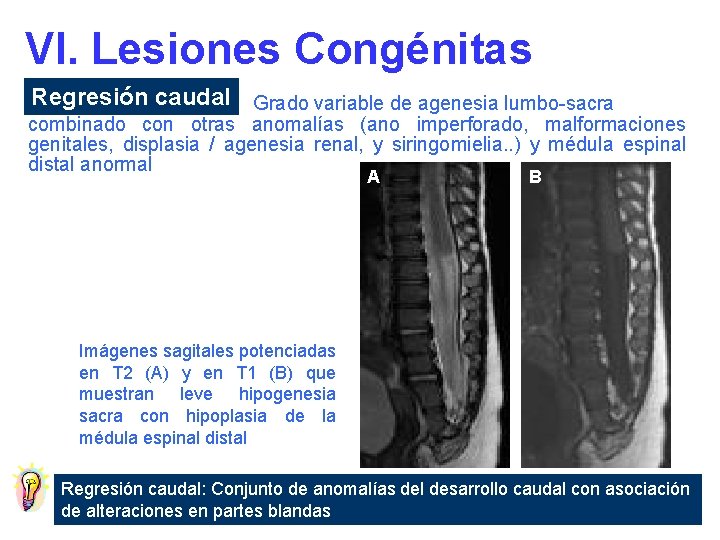
VI. Lesiones Congénitas Regresión caudal Grado variable de agenesia lumbo-sacra combinado con otras anomalías (ano imperforado, malformaciones genitales, displasia / agenesia renal, y siringomielia. . ) y médula espinal distal anormal A B Imágenes sagitales potenciadas en T 2 (A) y en T 1 (B) que muestran leve hipogenesia sacra con hipoplasia de la médula espinal distal Regresión caudal: Conjunto de anomalías del desarrollo caudal con asociación de alteraciones en partes blandas

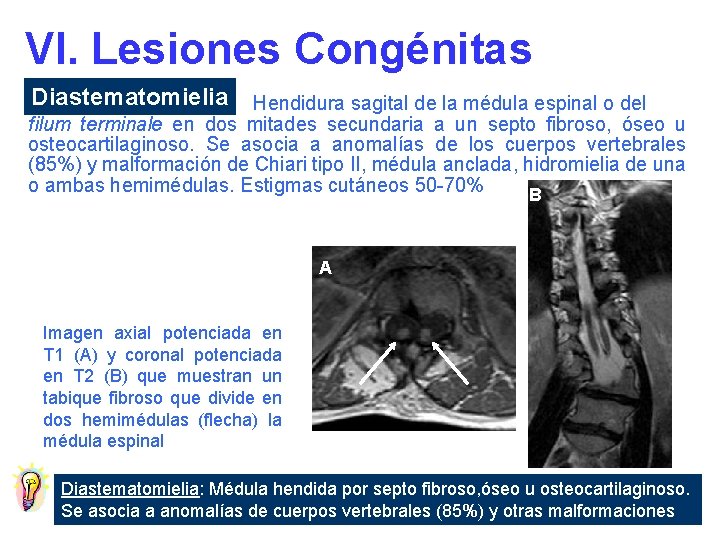
VI. Lesiones Congénitas Diastematomielia Hendidura sagital de la médula espinal o del filum terminale en dos mitades secundaria a un septo fibroso, óseo u osteocartilaginoso. Se asocia a anomalías de los cuerpos vertebrales (85%) y malformación de Chiari tipo II, médula anclada, hidromielia de una o ambas hemimédulas. Estigmas cutáneos 50 -70% B A Imagen axial potenciada en T 1 (A) y coronal potenciada en T 2 (B) que muestran un tabique fibroso que divide en dos hemimédulas (flecha) la médula espinal Diastematomielia: Médula hendida por septo fibroso, óseo u osteocartilaginoso. Se asocia a anomalías de cuerpos vertebrales (85%) y otras malformaciones

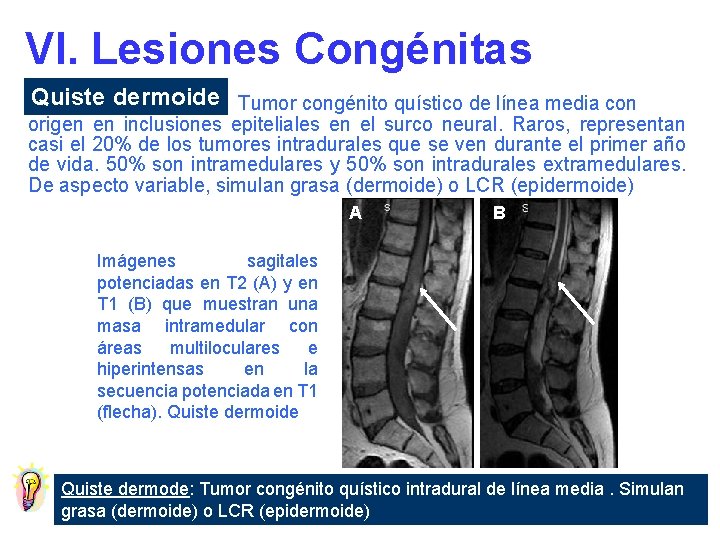
VI. Lesiones Congénitas Quiste dermoide Tumor congénito quístico de línea media con origen en inclusiones epiteliales en el surco neural. Raros, representan casi el 20% de los tumores intradurales que se ven durante el primer año de vida. 50% son intramedulares y 50% son intradurales extramedulares. De aspecto variable, simulan grasa (dermoide) o LCR (epidermoide) A B Imágenes sagitales potenciadas en T 2 (A) y en T 1 (B) que muestran una masa intramedular con áreas multiloculares e hiperintensas en la secuencia potenciada en T 1 (flecha). Quiste dermoide Quiste dermode: Tumor congénito quístico intradural de línea media. Simulan grasa (dermoide) o LCR (epidermoide)

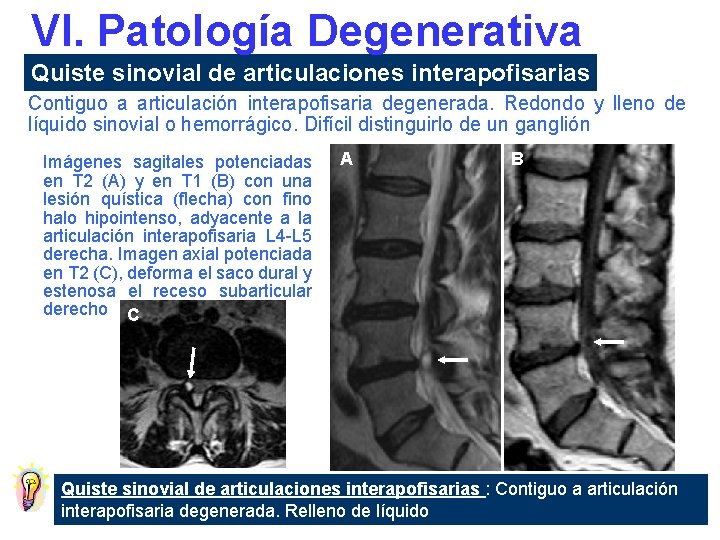
VI. Patología Degenerativa Lesiones Definición Quiste sinovial de articulaciones interapofisarias Lesión quística posterolateral extradural con origen en las articulaciones interapofisarias degeneradas Extrusión discal Masa de partes blandas que se extiende desde el disco intervertebral

VI. Patología Degenerativa Quiste sinovial de articulaciones interapofisarias Contiguo a articulación interapofisaria degenerada. Redondo y lleno de líquido sinovial o hemorrágico. Difícil distinguirlo de un ganglión Imágenes sagitales potenciadas en T 2 (A) y en T 1 (B) con una lesión quística (flecha) con fino halo hipointenso, adyacente a la articulación interapofisaria L 4 -L 5 derecha. Imagen axial potenciada en T 2 (C), deforma el saco dural y estenosa el receso subarticular derecho C A B Quiste sinovial de articulaciones interapofisarias : Contiguo a articulación interapofisaria degenerada. Relleno de líquido

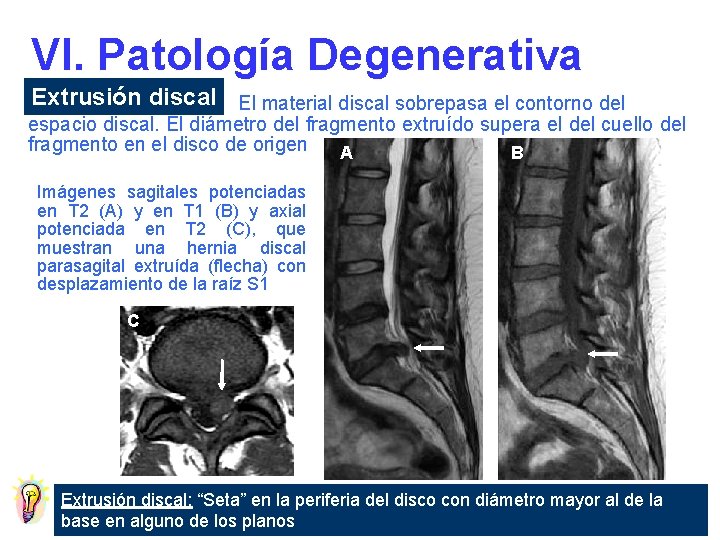
VI. Patología Degenerativa Extrusión discal El material discal sobrepasa el contorno del espacio discal. El diámetro del fragmento extruído supera el del cuello del fragmento en el disco de origen A B Imágenes sagitales potenciadas en T 2 (A) y en T 1 (B) y axial potenciada en T 2 (C), que muestran una hernia discal parasagital extruída (flecha) con desplazamiento de la raíz S 1 C Extrusión discal: “Seta” en la periferia del disco con diámetro mayor al de la base en alguno de los planos

VI. Inflammatoria / Autoimmune Lesiones Aracnoiditis lumbar Definición Adherencias post-inflamación y raíces nerviosas agrupadas. Loculación del espacio subaracnoideo asociada

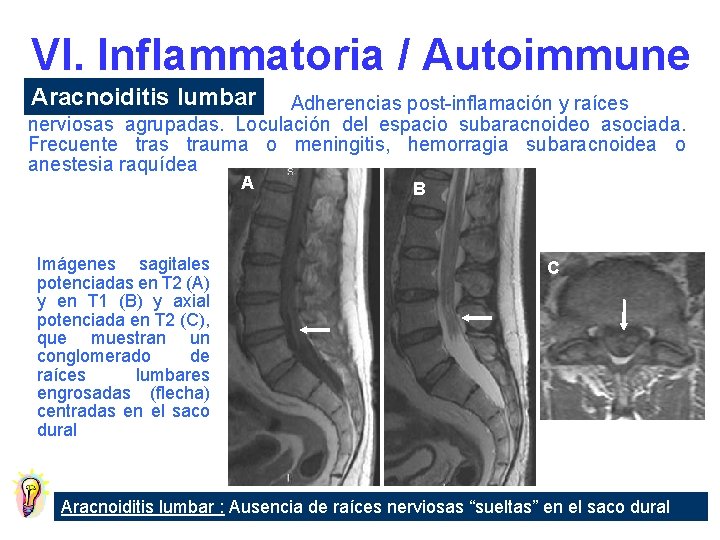
VI. Inflammatoria / Autoimmune Aracnoiditis lumbar Adherencias post-inflamación y raíces nerviosas agrupadas. Loculación del espacio subaracnoideo asociada. Frecuente tras trauma o meningitis, hemorragia subaracnoidea o anestesia raquídea A Imágenes sagitales potenciadas en T 2 (A) y en T 1 (B) y axial potenciada en T 2 (C), que muestran un conglomerado de raíces lumbares engrosadas (flecha) centradas en el saco dural B C Aracnoiditis lumbar : Ausencia de raíces nerviosas “sueltas” en el saco dural

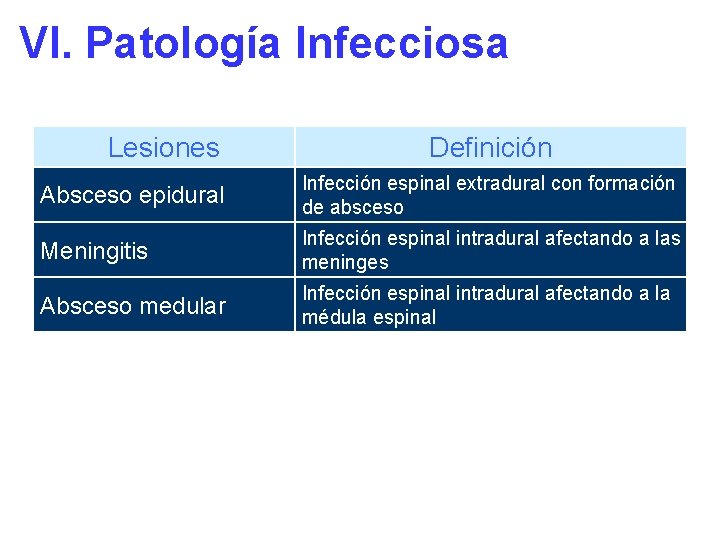
VI. Patología Infecciosa Lesiones Definición Absceso epidural Infección espinal extradural con formación de absceso Meningitis Infección espinal intradural afectando a las meninges Absceso medular Infección espinal intradural afectando a la médula espinal

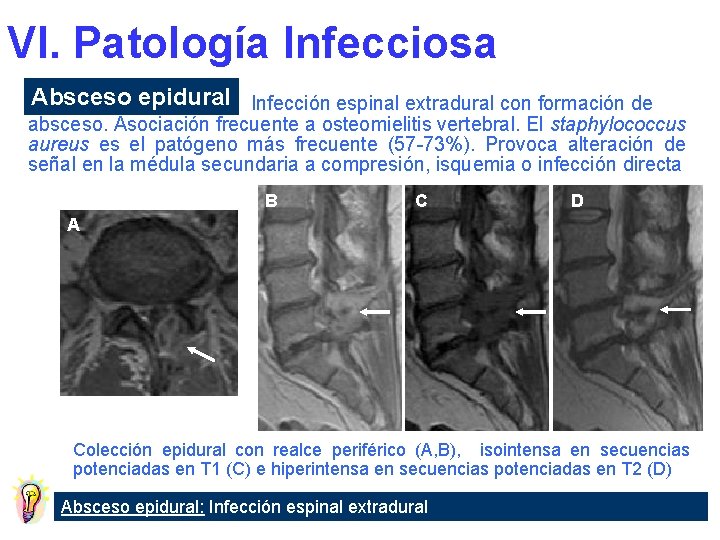
VI. Patología Infecciosa Absceso epidural Infección espinal extradural con formación de absceso. Asociación frecuente a osteomielitis vertebral. El staphylococcus aureus es el patógeno más frecuente (57 -73%). Provoca alteración de señal en la médula secundaria a compresión, isquemia o infección directa B C D A Colección epidural con realce periférico (A, B), isointensa en secuencias potenciadas en T 1 (C) e hiperintensa en secuencias potenciadas en T 2 (D) Absceso epidural: Infección espinal extradural

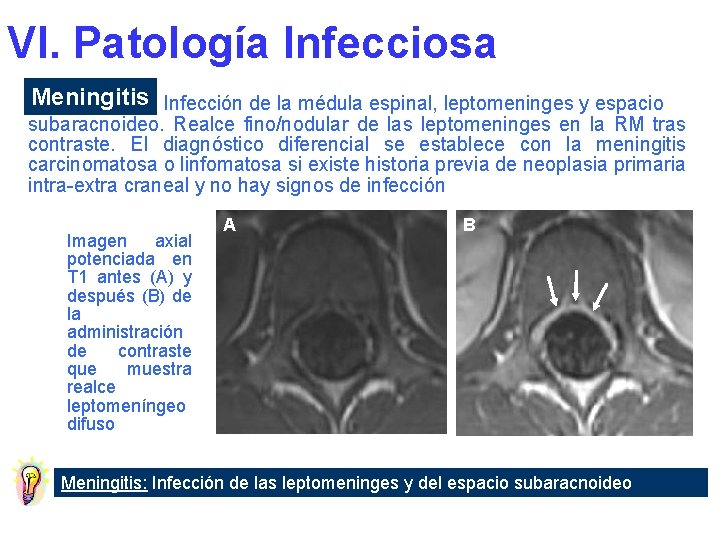
VI. Patología Infecciosa Meningitis Infección de la médula espinal, leptomeninges y espacio subaracnoideo. Realce fino/nodular de las leptomeninges en la RM tras contraste. El diagnóstico diferencial se establece con la meningitis carcinomatosa o linfomatosa si existe historia previa de neoplasia primaria intra-extra craneal y no hay signos de infección Imagen axial potenciada en T 1 antes (A) y después (B) de la administración de contraste que muestra realce leptomeníngeo difuso A B Meningitis: Infección de las leptomeninges y del espacio subaracnoideo

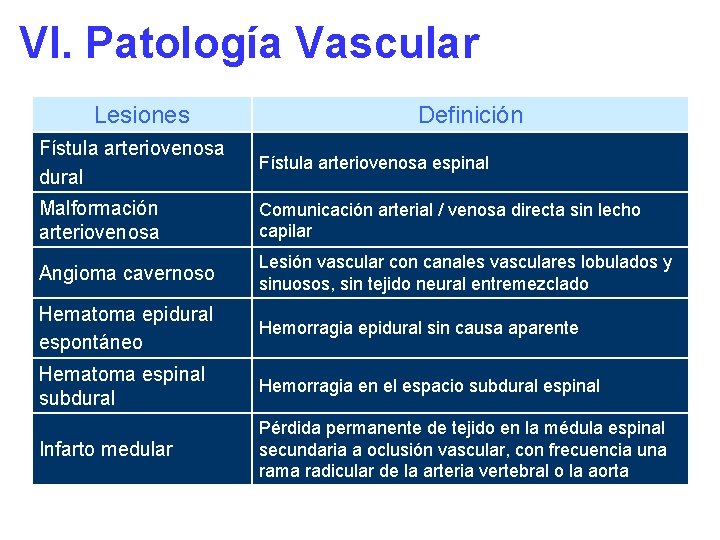
VI. Patología Vascular Lesiones Definición Fístula arteriovenosa dural Fístula arteriovenosa espinal Malformación arteriovenosa Comunicación arterial / venosa directa sin lecho capilar Angioma cavernoso Lesión vascular con canales vasculares lobulados y sinuosos, sin tejido neural entremezclado Hematoma epidural espontáneo Hemorragia epidural sin causa aparente Hematoma espinal subdural Hemorragia en el espacio subdural espinal Infarto medular Pérdida permanente de tejido en la médula espinal secundaria a oclusión vascular, con frecuencia una rama radicular de la arteria vertebral o la aorta

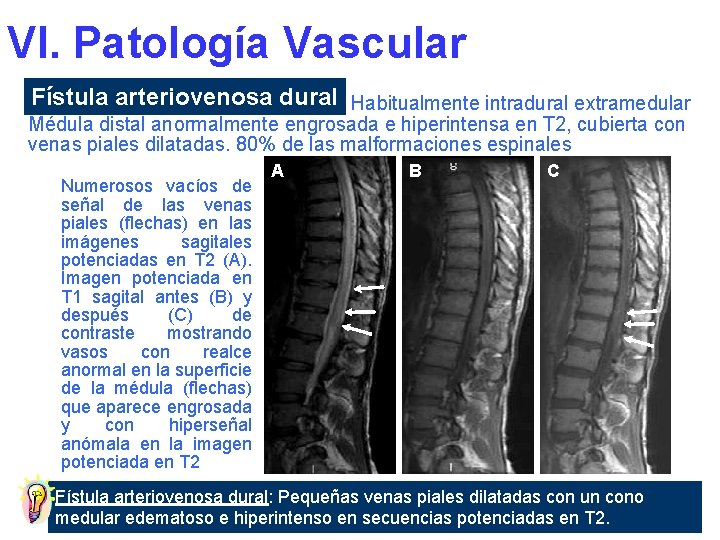
VI. Patología Vascular Fístula arteriovenosa dural Habitualmente intradural extramedular Médula distal anormalmente engrosada e hiperintensa en T 2, cubierta con venas piales dilatadas. 80% de las malformaciones espinales Numerosos vacíos de señal de las venas piales (flechas) en las imágenes sagitales potenciadas en T 2 (A). Imagen potenciada en T 1 sagital antes (B) y después (C) de contraste mostrando vasos con realce anormal en la superficie de la médula (flechas) que aparece engrosada y con hiperseñal anómala en la imagen potenciada en T 2 A B C Fístula arteriovenosa dural: Pequeñas venas piales dilatadas con un cono medular edematoso e hiperintenso en secuencias potenciadas en T 2.

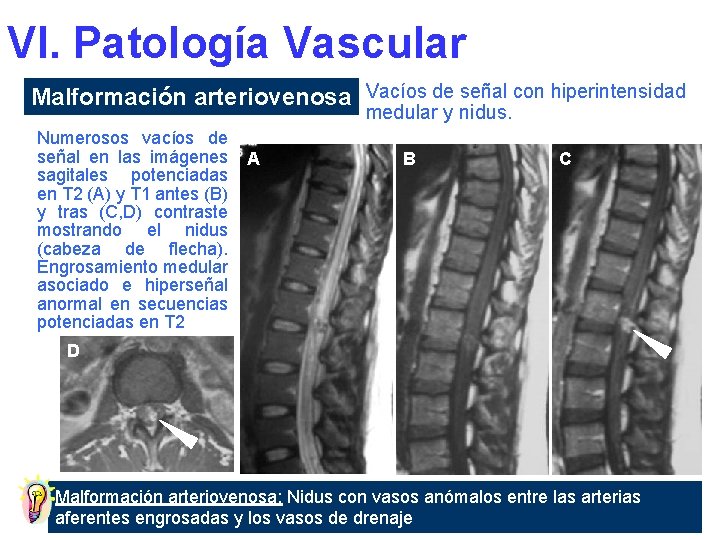
VI. Patología Vascular Malformación arteriovenosa Vacíos de señal con hiperintensidad medular y nidus. Numerosos vacíos de señal en las imágenes sagitales potenciadas en T 2 (A) y T 1 antes (B) y tras (C, D) contraste mostrando el nidus (cabeza de flecha). Engrosamiento medular asociado e hiperseñal anormal en secuencias potenciadas en T 2 A B C D Malformación arteriovenosa: Nidus con vasos anómalos entre las arterias aferentes engrosadas y los vasos de drenaje

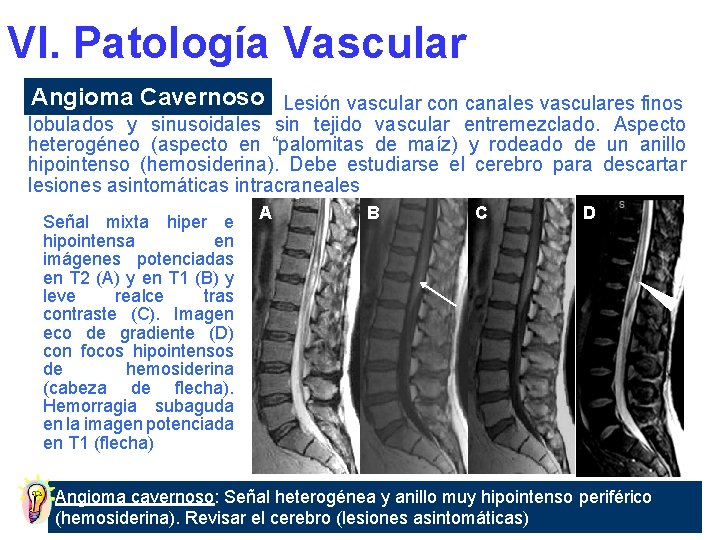
VI. Patología Vascular Angioma Cavernoso Lesión vascular con canales vasculares finos lobulados y sinusoidales sin tejido vascular entremezclado. Aspecto heterogéneo (aspecto en “palomitas de maíz) y rodeado de un anillo hipointenso (hemosiderina). Debe estudiarse el cerebro para descartar lesiones asintomáticas intracraneales Señal mixta hiper e hipointensa en imágenes potenciadas en T 2 (A) y en T 1 (B) y leve realce tras contraste (C). Imagen eco de gradiente (D) con focos hipointensos de hemosiderina (cabeza de flecha). Hemorragia subaguda en la imagen potenciada en T 1 (flecha) A B C D Angioma cavernoso: Señal heterogénea y anillo muy hipointenso periférico (hemosiderina). Revisar el cerebro (lesiones asintomáticas)

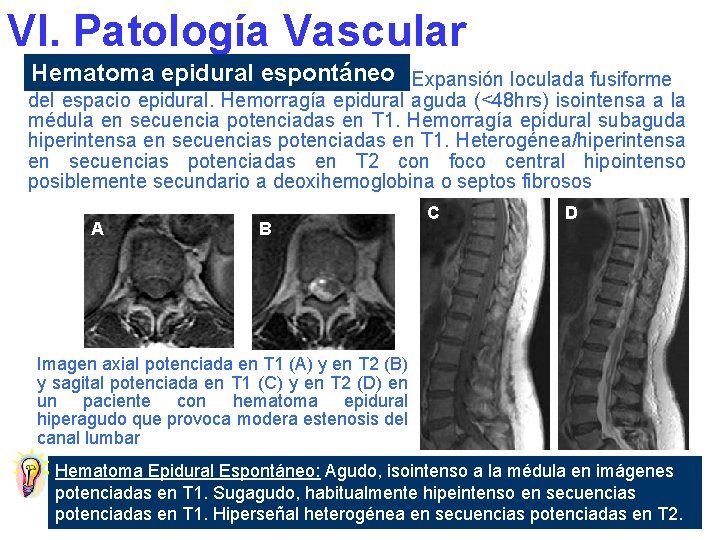
VI. Patología Vascular Hematoma epidural espontáneo Expansión loculada fusiforme del espacio epidural. Hemorragía epidural aguda (<48 hrs) isointensa a la médula en secuencia potenciadas en T 1. Hemorragía epidural subaguda hiperintensa en secuencias potenciadas en T 1. Heterogénea/hiperintensa en secuencias potenciadas en T 2 con foco central hipointenso posiblemente secundario a deoxihemoglobina o septos fibrosos A B C D Imagen axial potenciada en T 1 (A) y en T 2 (B) y sagital potenciada en T 1 (C) y en T 2 (D) en un paciente con hematoma epidural hiperagudo que provoca modera estenosis del canal lumbar Hematoma Epidural Espontáneo: Agudo, isointenso a la médula en imágenes potenciadas en T 1. Sugagudo, habitualmente hipeintenso en secuencias potenciadas en T 1. Hiperseñal heterogénea en secuencias potenciadas en T 2.

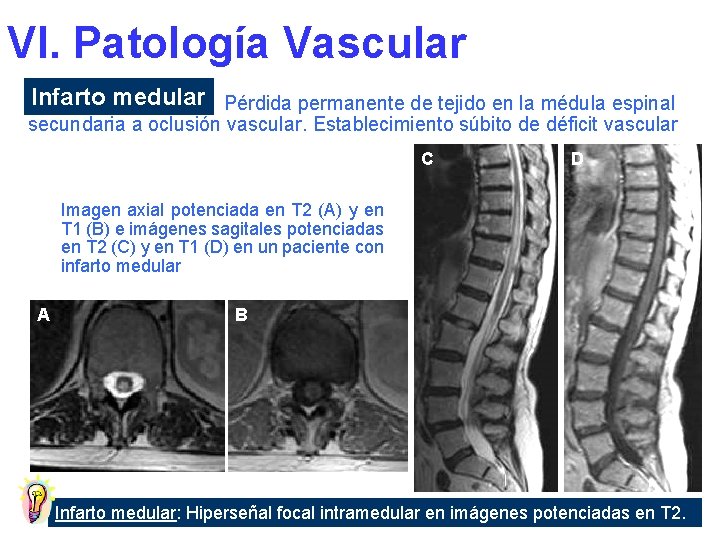
VI. Patología Vascular Infarto medular Pérdida permanente de tejido en la médula espinal secundaria a oclusión vascular. Establecimiento súbito de déficit vascular C D Imagen axial potenciada en T 2 (A) y en T 1 (B) e imágenes sagitales potenciadas en T 2 (C) y en T 1 (D) en un paciente con infarto medular A B Infarto medular: Hiperseñal focal intramedular en imágenes potenciadas en T 2.

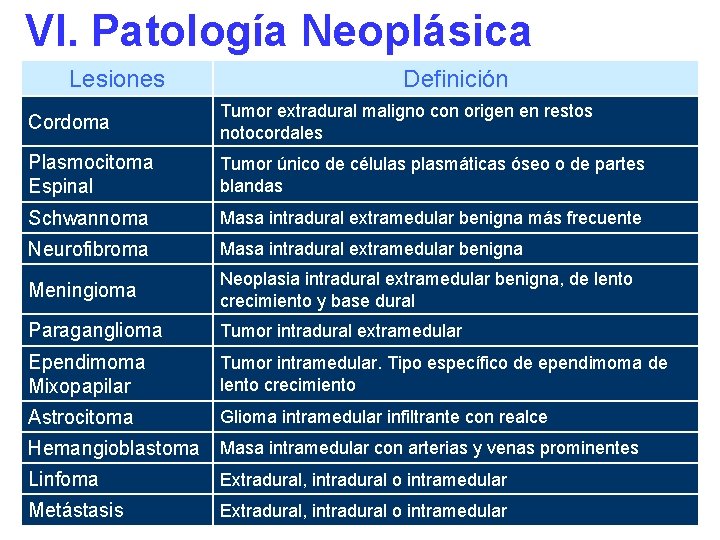
VI. Patología Neoplásica Lesiones Definición Cordoma Tumor extradural maligno con origen en restos notocordales Plasmocitoma Espinal Tumor único de células plasmáticas óseo o de partes blandas Schwannoma Masa intradural extramedular benigna más frecuente Neurofibroma Masa intradural extramedular benigna Meningioma Neoplasia intradural extramedular benigna, de lento crecimiento y base dural Paraganglioma Tumor intradural extramedular Ependimoma Mixopapilar Tumor intramedular. Tipo específico de ependimoma de lento crecimiento Astrocitoma Glioma intramedular infiltrante con realce Hemangioblastoma Masa intramedular con arterias y venas prominentes Linfoma Extradural, intradural o intramedular Metástasis Extradural, intradural o intramedular

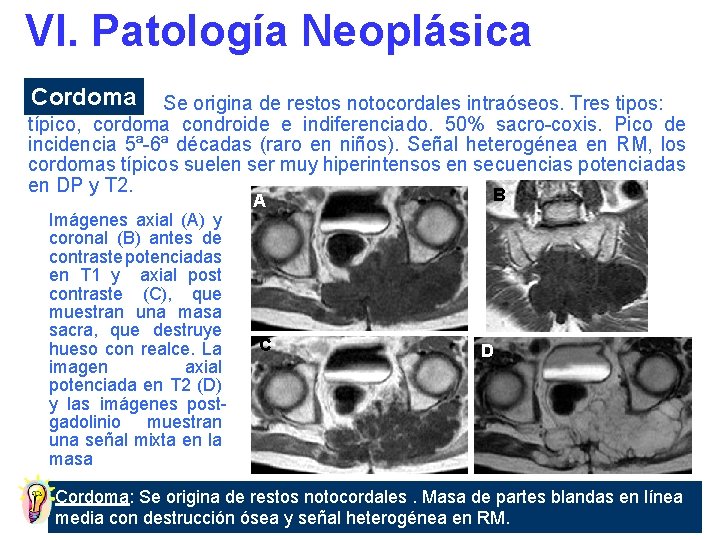
VI. Patología Neoplásica Cordoma Se origina de restos notocordales intraóseos. Tres tipos: típico, cordoma condroide e indiferenciado. 50% sacro-coxis. Pico de incidencia 5ª-6ª décadas (raro en niños). Señal heterogénea en RM, los cordomas típicos suelen ser muy hiperintensos en secuencias potenciadas en DP y T 2. B Imágenes axial (A) y coronal (B) antes de contraste potenciadas en T 1 y axial post contraste (C), que muestran una masa sacra, que destruye hueso con realce. La imagen axial potenciada en T 2 (D) y las imágenes postgadolinio muestran una señal mixta en la masa A C D Cordoma: Se origina de restos notocordales. Masa de partes blandas en línea media con destrucción ósea y señal heterogénea en RM.

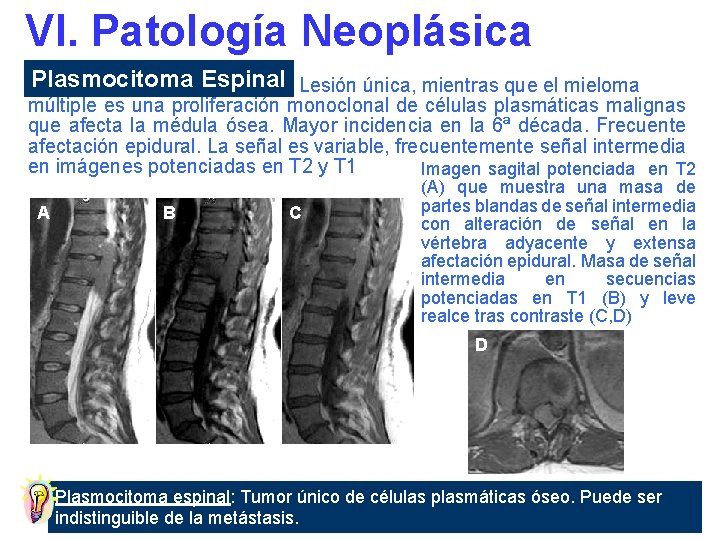
VI. Patología Neoplásica Plasmocitoma Espinal Lesión única, mientras que el mieloma múltiple es una proliferación monoclonal de células plasmáticas malignas que afecta la médula ósea. Mayor incidencia en la 6ª década. Frecuente afectación epidural. La señal es variable, frecuentemente señal intermedia en imágenes potenciadas en T 2 y T 1 Imagen sagital potenciada en T 2 A B C (A) que muestra una masa de partes blandas de señal intermedia con alteración de señal en la vértebra adyacente y extensa afectación epidural. Masa de señal intermedia en secuencias potenciadas en T 1 (B) y leve realce tras contraste (C, D) D Plasmocitoma espinal: Tumor único de células plasmáticas óseo. Puede ser indistinguible de la metástasis.

VI. Patología Neoplásica Schwannoma Neurinoma. Masa intradural extramedular más frecuente. Tumores bien definidos que muestran con frecuencia degeneración quística, sangrado y cambios xantomatosos. Crece excéntricamente desde el nervio donde se origina. Las fibras nerviosas no atraviesan el tumor, se localizan en la cápsula. Los tumores malignos de los nervios periféricos existen pero son muy raros. Difícil de distinguir de un neurofibroma. A B Imágenes sagitales potenciadas en T 1 (A) y en T 2 (B) que muestran una masa intradural extramedular, que remodela el agujero de conjunción, con realce intenso y patrón “en diana” en la imagen potenciada en T 2 (anillo periférico de alta señal y centro hipointenso) Schwannoma: Masa intradural extramedular más frecuente. Masa con origen en raíz nerviosa espinal, bien definida y con realce.

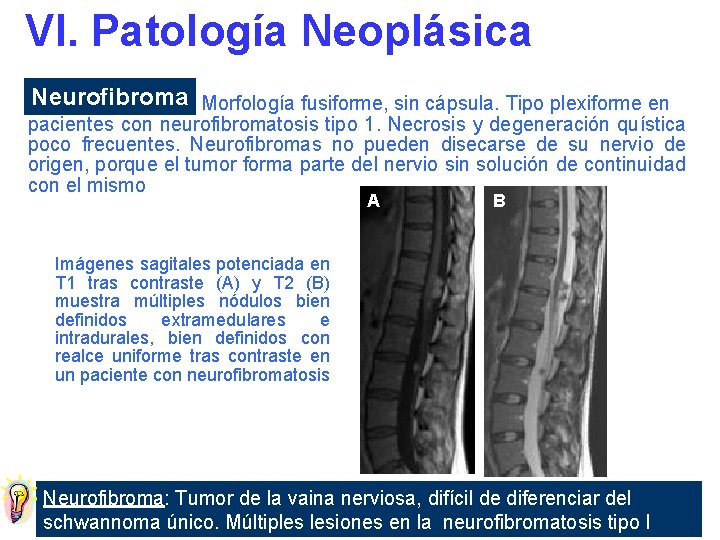
VI. Patología Neoplásica Neurofibroma Morfología fusiforme, sin cápsula. Tipo plexiforme en pacientes con neurofibromatosis tipo 1. Necrosis y degeneración quística poco frecuentes. Neurofibromas no pueden disecarse de su nervio de origen, porque el tumor forma parte del nervio sin solución de continuidad con el mismo A B Imágenes sagitales potenciada en T 1 tras contraste (A) y T 2 (B) muestra múltiples nódulos bien definidos extramedulares e intradurales, bien definidos con realce uniforme tras contraste en un paciente con neurofibromatosis Neurofibroma: Tumor de la vaina nerviosa, difícil de diferenciar del schwannoma único. Múltiples lesiones en la neurofibromatosis tipo I

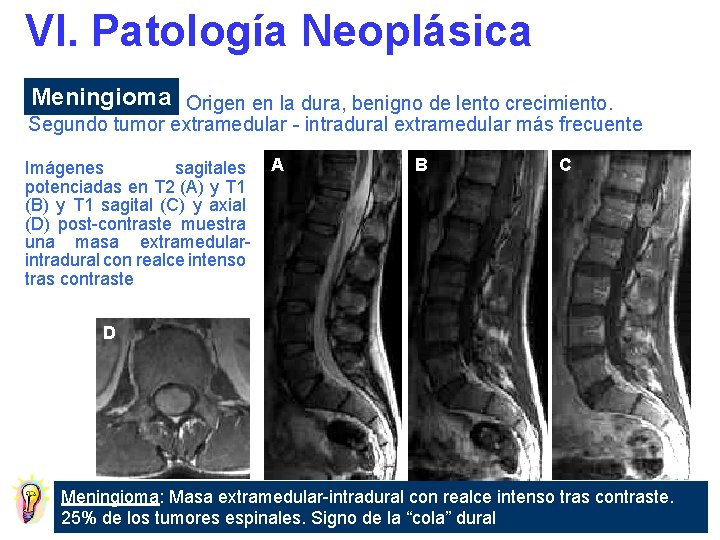
VI. Patología Neoplásica Meningioma Origen en la dura, benigno de lento crecimiento. Segundo tumor extramedular - intradural extramedular más frecuente Imágenes sagitales potenciadas en T 2 (A) y T 1 (B) y T 1 sagital (C) y axial (D) post-contraste muestra una masa extramedularintradural con realce intenso tras contraste A B C D Meningioma: Masa extramedular-intradural con realce intenso tras contraste. 25% de los tumores espinales. Signo de la “cola” dural

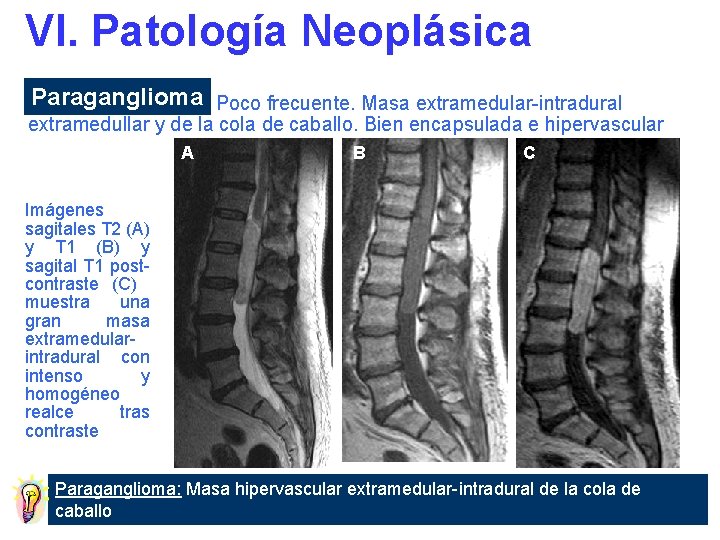
VI. Patología Neoplásica Paraganglioma Poco frecuente. Masa extramedular-intradural extramedullar y de la cola de caballo. Bien encapsulada e hipervascular A B C Imágenes sagitales T 2 (A) y T 1 (B) y sagital T 1 postcontraste (C) muestra una gran masa extramedularintradural con intenso y homogéneo realce tras contraste Paraganglioma: Masa hipervascular extramedular-intradural de la cola de caballo

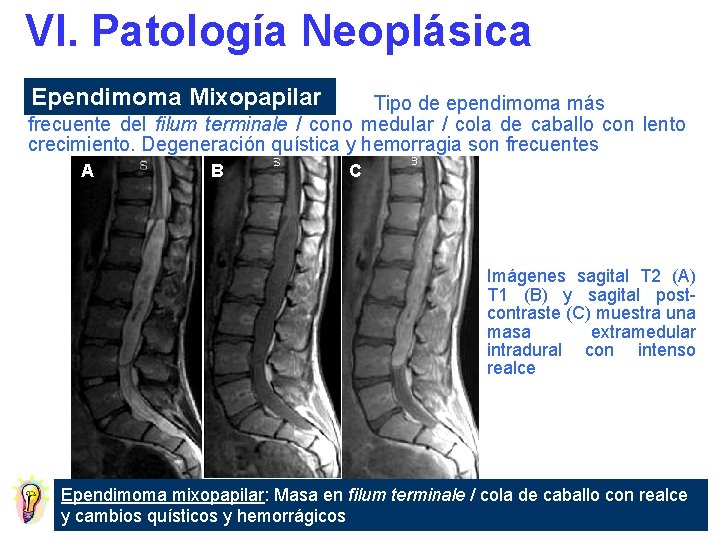
VI. Patología Neoplásica Ependimoma Mixopapilar Tipo de ependimoma más frecuente del filum terminale / cono medular / cola de caballo con lento crecimiento. Degeneración quística y hemorragia son frecuentes A B C Imágenes sagital T 2 (A) T 1 (B) y sagital postcontraste (C) muestra una masa extramedular intradural con intenso realce Ependimoma mixopapilar: Masa en filum terminale / cola de caballo con realce y cambios quísticos y hemorrágicos

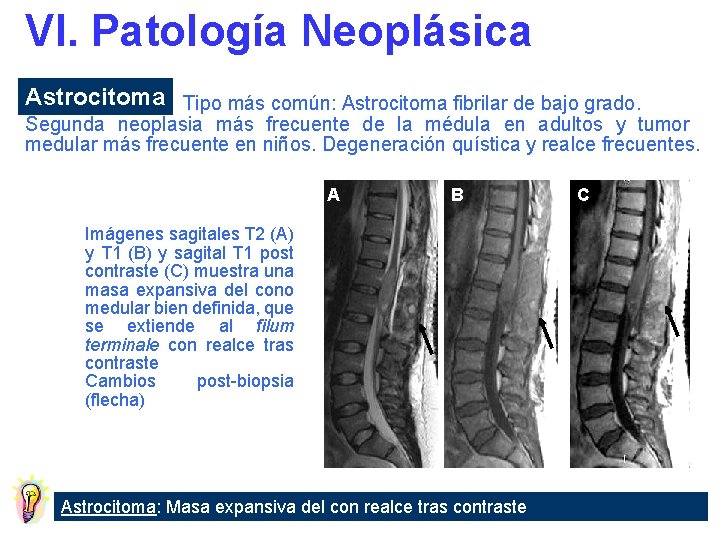
VI. Patología Neoplásica Astrocitoma Tipo más común: Astrocitoma fibrilar de bajo grado. Segunda neoplasia más frecuente de la médula en adultos y tumor medular más frecuente en niños. Degeneración quística y realce frecuentes. A B Imágenes sagitales T 2 (A) y T 1 (B) y sagital T 1 post contraste (C) muestra una masa expansiva del cono medular bien definida, que se extiende al filum terminale con realce tras contraste Cambios post-biopsia (flecha) Astrocitoma: Masa expansiva del con realce tras contraste C

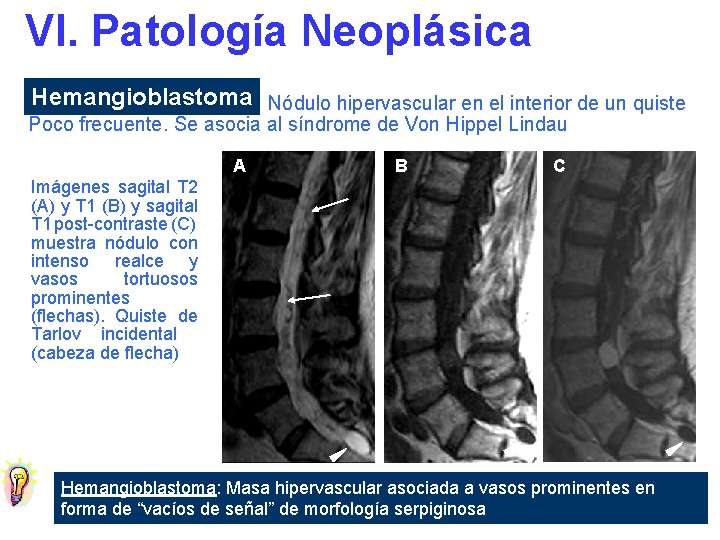
VI. Patología Neoplásica Hemangioblastoma Nódulo hipervascular en el interior de un quiste Poco frecuente. Se asocia al síndrome de Von Hippel Lindau A B C Imágenes sagital T 2 (A) y T 1 (B) y sagital T 1 post-contraste (C) muestra nódulo con intenso realce y vasos tortuosos prominentes (flechas). Quiste de Tarlov incidental (cabeza de flecha) Hemangioblastoma: Masa hipervascular asociada a vasos prominentes en forma de “vacíos de señal” de morfología serpiginosa

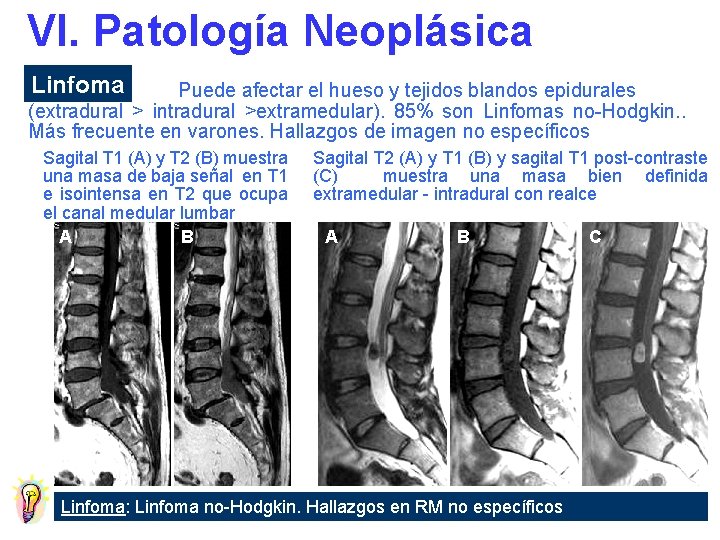
VI. Patología Neoplásica Linfoma Puede afectar el hueso y tejidos blandos epidurales (extradural > intradural >extramedular). 85% son Linfomas no-Hodgkin. . Más frecuente en varones. Hallazgos de imagen no específicos Sagital T 1 (A) y T 2 (B) muestra una masa de baja señal en T 1 e isointensa en T 2 que ocupa el canal medular lumbar A B Sagital T 2 (A) y T 1 (B) y sagital T 1 post-contraste (C) muestra una masa bien definida extramedular - intradural con realce A B Linfoma: Linfoma no-Hodgkin. Hallazgos en RM no específicos C

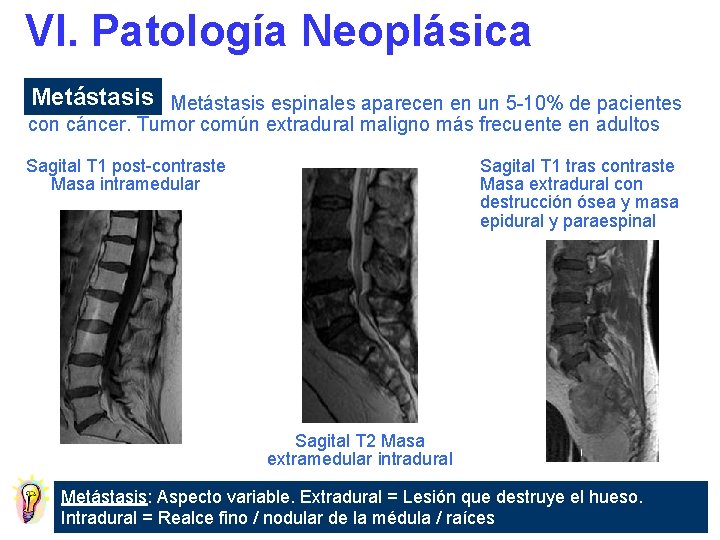
VI. Patología Neoplásica Metástasis espinales aparecen en un 5 -10% de pacientes con cáncer. Tumor común extradural maligno más frecuente en adultos Sagital T 1 post-contraste Masa intramedular A Sagital T 1 tras contraste Masa extradural con destrucción ósea y masa epidural y paraespinal Sagital T 2 Masa extramedular intradural Metástasis: Aspecto variable. Extradural = Lesión que destruye el hueso. Intradural = Realce fino / nodular de la médula / raíces

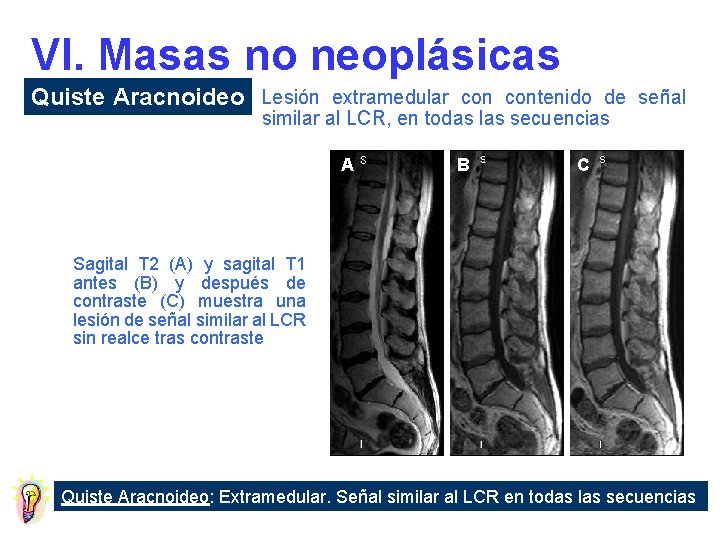
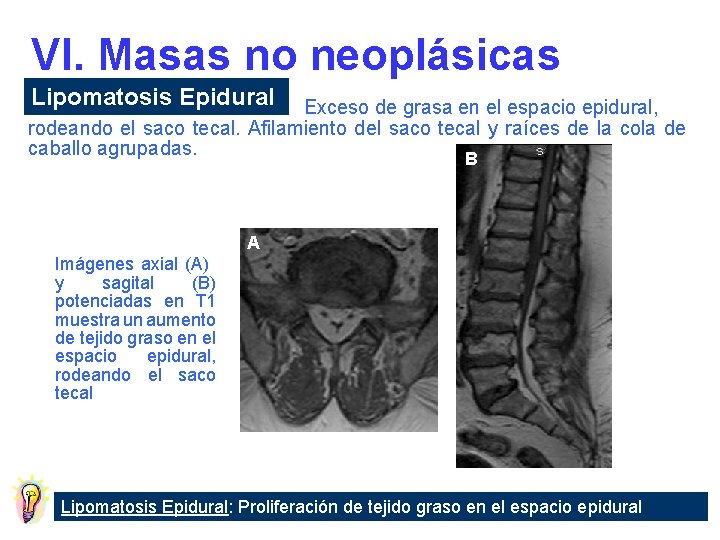
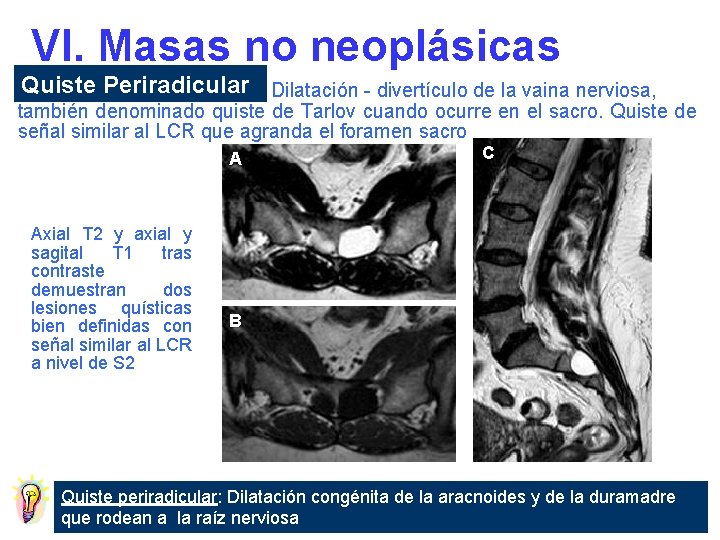
VI. Masas no neoplásicas Lesiones Definición Quiste aracnoideo Quiste intraespinal extramedular que contiene LCR Lipomatosis epidural Exceso de grasa epidural que rodea el saco tecal Quiste periradicular Calcinosis tumoral Dilatación congénita de la aracnoides y la dura que rodean la raíz nerviosa Masas calcificadas que asemejan tumores

VI. Masas no neoplásicas Quiste Aracnoideo Lesión extramedular contenido de señal similar al LCR, en todas las secuencias A B C Sagital T 2 (A) y sagital T 1 antes (B) y después de contraste (C) muestra una lesión de señal similar al LCR sin realce tras contraste Quiste Aracnoideo: Extramedular. Señal similar al LCR en todas las secuencias

VI. Masas no neoplásicas Lipomatosis Epidural Exceso de grasa en el espacio epidural, rodeando el saco tecal. Afilamiento del saco tecal y raíces de la cola de caballo agrupadas. B A Imágenes axial (A) y sagital (B) potenciadas en T 1 muestra un aumento de tejido graso en el espacio epidural, rodeando el saco tecal Lipomatosis Epidural: Proliferación de tejido graso en el espacio epidural

VI. Masas no neoplásicas Quiste Periradicular Dilatación - divertículo de la vaina nerviosa, también denominado quiste de Tarlov cuando ocurre en el sacro. Quiste de señal similar al LCR que agranda el foramen sacro A Axial T 2 y axial y sagital T 1 tras contraste demuestran dos lesiones quísticas bien definidas con señal similar al LCR a nivel de S 2 C B Quiste periradicular: Dilatación congénita de la aracnoides y de la duramadre que rodean a la raíz nerviosa

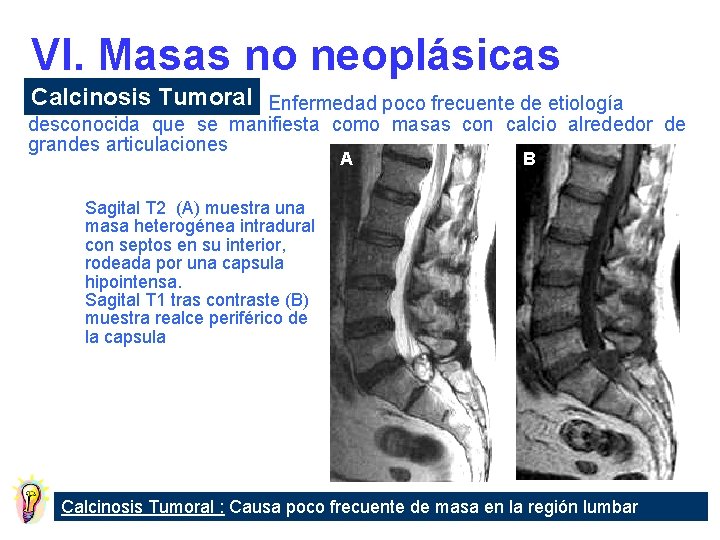
VI. Masas no neoplásicas Calcinosis Tumoral Enfermedad poco frecuente de etiología desconocida que se manifiesta como masas con calcio alrededor de grandes articulaciones A B Sagital T 2 (A) muestra una masa heterogénea intradural con septos en su interior, rodeada por una capsula hipointensa. Sagital T 1 tras contraste (B) muestra realce periférico de la capsula Calcinosis Tumoral : Causa poco frecuente de masa en la región lumbar

VI. Complicaciones post-quirúrgicas Lesiones Definición Fibrosis Cicatriz tras cirugía lumbar epidural Aracnoiditis Raíces nerviosa agrupadas y con realce postquirúrgica tras contraste

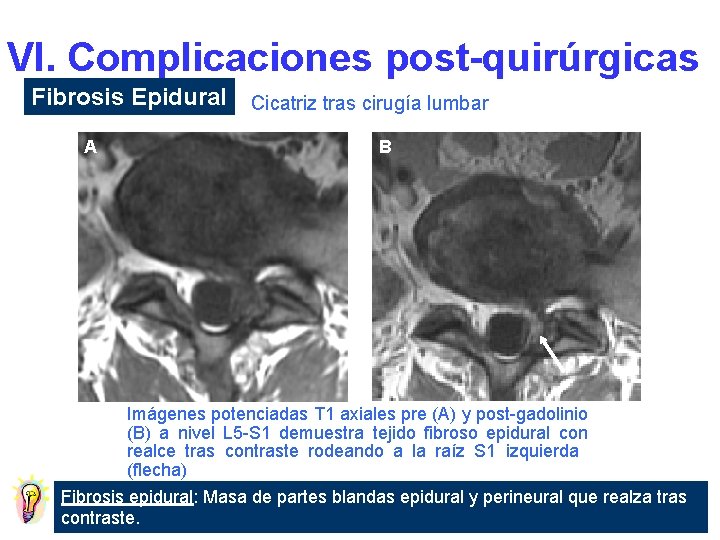
VI. Complicaciones post-quirúrgicas Fibrosis Epidural Cicatriz tras cirugía lumbar A B Imágenes potenciadas T 1 axiales pre (A) y post-gadolinio (B) a nivel L 5 -S 1 demuestra tejido fibroso epidural con realce tras contraste rodeando a la raíz S 1 izquierda (flecha) Fibrosis epidural: Masa de partes blandas epidural y perineural que realza tras contraste.

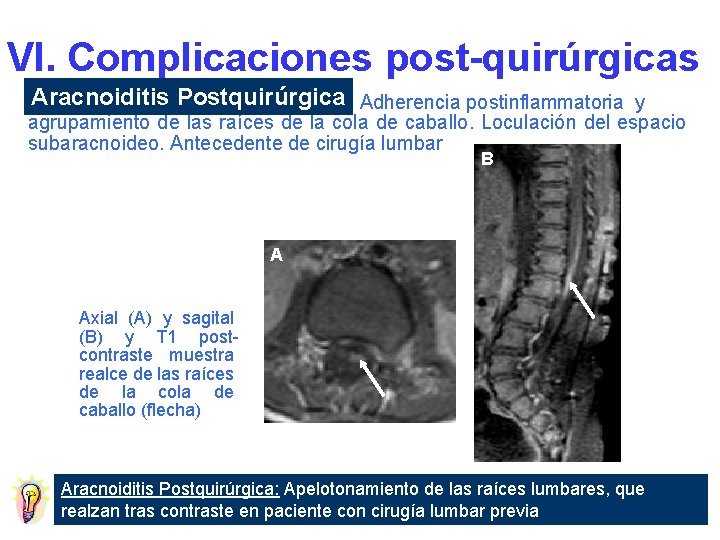
VI. Complicaciones post-quirúrgicas Aracnoiditis Postquirúrgica Adherencia postinflammatoria y agrupamiento de las raíces de la cola de caballo. Loculación del espacio subaracnoideo. Antecedente de cirugía lumbar B A Axial (A) y sagital (B) y T 1 postcontraste muestra realce de las raíces de la cola de caballo (flecha) Aracnoiditis Postquirúrgica: Apelotonamiento de las raíces lumbares, que realzan tras contraste en paciente con cirugía lumbar previa

VII. Claves para el diagnóstico üLo primero que debe determinarse ante una lesión del filum terminale es su localizción ü Extradural: Origen óseo, espacio epidural space y partes blandas paravertebrales ü Intradural extramedular ü Intramedular üPara reducir el diagnóstico diferencial debe definirse si la lesión presenta características de masa o no üSi es una masa determinar si es o no, quística üBuscar características especiales (morfología y/o señal) para acotar el diagnóstico diferencial, ya mencionadas en diapositivas previas (hiperseñal en imagen potenciada en T 1, vacíos de señal, signo de la diana. . . ) üPara terminar, el diagnóstico debe completarse considerando los datos clínicos y epidemiológicos

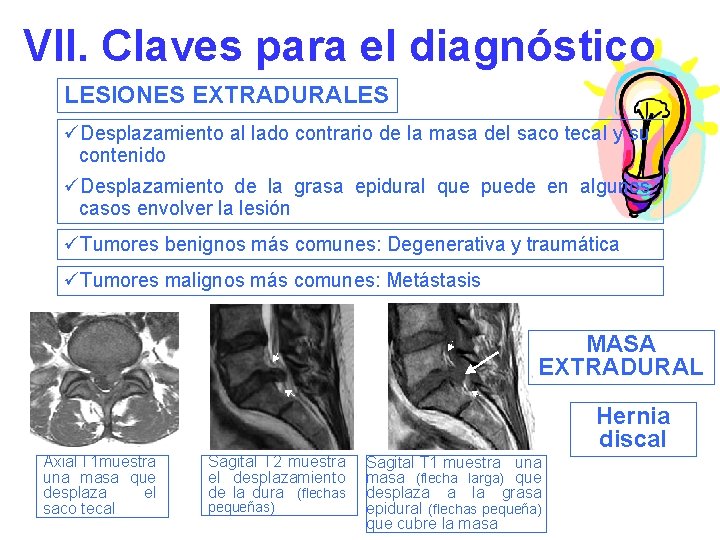
VII. Claves para el diagnóstico LESIONES EXTRADURALES üDesplazamiento al lado contrario de la masa del saco tecal y su contenido üDesplazamiento de la grasa epidural que puede en algunos casos envolver la lesión üTumores benignos más comunes: Degenerativa y traumática üTumores malignos más comunes: Metástasis MASA EXTRADURAL Hernia discal Axial T 1 muestra una masa que desplaza el saco tecal Sagital T 2 muestra el desplazamiento de la dura (flechas pequeñas) Sagital T 1 muestra una masa (flecha larga) que desplaza a la grasa epidural (flechas pequeña) que cubre la masa

VII. Claves para el diagnóstico LESIONES INTRADURALES EXTRAMEDULARES üDesplazamiento focal del filum terminale üAumento de tamaño ipsilateral del espacio subaaracnoideo üInterfase bien delimitada entre el tumor y el LCR üMás frecuentemente benignos üTumores benignos más frecuentes: Tumores de vaina nerviosa y meningiomas üTumores malignos más frecuentes: Metástasis leptomeníngeas Imágenes sagitales T 2 (A) y T 1 tras contraste (B) muestra una masa (flecha larga) desplazando el filum con aumento ipsilateral del espacio subaracnoideo (flechas pequeñas). Interfase tumor-LCR bien definida MASA INTRADURAL EXTRAMEDULAR Neurinoma

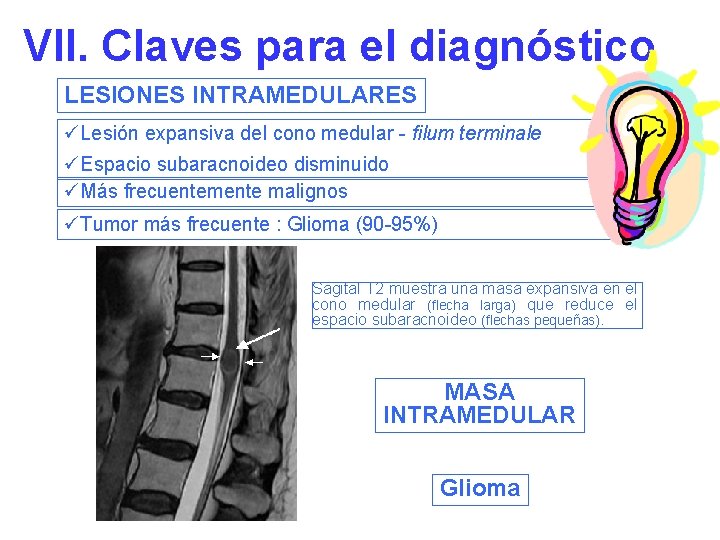
VII. Claves para el diagnóstico LESIONES INTRAMEDULARES üLesión expansiva del cono medular - filum terminale üEspacio subaracnoideo disminuido üMás frecuentemente malignos üTumor más frecuente : Glioma (90 -95%) Sagital T 2 muestra una masa expansiva en el cono medular (flecha larga) que reduce el espacio subaracnoideo (flechas pequeñas). MASA INTRAMEDULAR Glioma

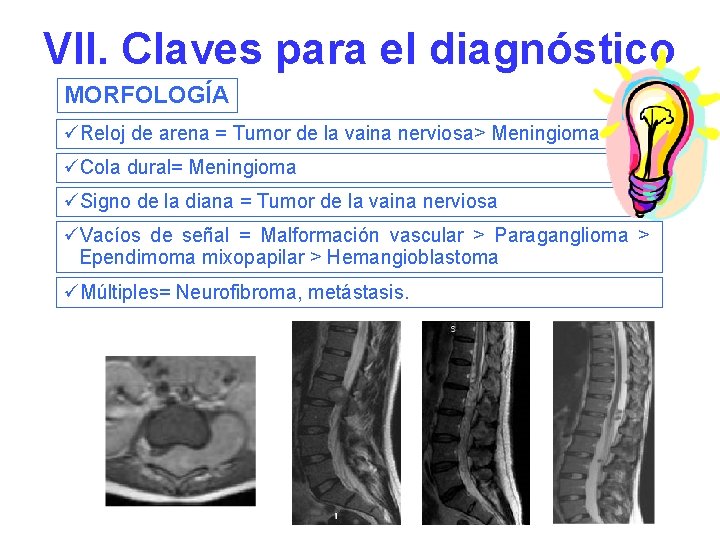
VII. Claves para el diagnóstico MORFOLOGÍA üReloj de arena = Tumor de la vaina nerviosa> Meningioma üCola dural= Meningioma üSigno de la diana = Tumor de la vaina nerviosa üVacíos de señal = Malformación vascular > Paraganglioma > Ependimoma mixopapilar > Hemangioblastoma üMúltiples= Neurofibroma, metástasis.

VII. Claves para el diagnóstico SEÑAL üHyperintensidad en T 1 = Grasa = Lipoma üHyperintensidad en en T 1= Sangre Hematoma, Hemangioblastoma üSeñal similar al LCR en todas las secuencias = Quiste üCalcio = Meningioma > calcinosis üHemosiderina = Hematoma > Angioma Cavernoso > Siderosis superficial üRealce periférico = Absceso

VII. Claves para el diagnóstico DATOS CLÍNICOS Y EPIDEMIOLÓGICOS üEdad: Congénita vs degenerativa üTrauma previo: Fractura, hematoma, infarto. . . üTumor primario conocido: Metástasis üInfección conocida: Absceso, meningitis, aracnoiditis. . . üCirugía previa: Fibrosis peridural fibrosis, infección üEstablecimiento de la clínica: Aguda o crónica ü Recordar siempre considerar en el diagnóstico diferencial las metástasis y el linfoma que pueden ocurrir en cualquier localización, adoptar cualquier morfología y presentar cualquier intensidad de la señal

VIII. Conclusiones üLa RM es una técnica imprescindible para que clínicos y cirujanos puedan realizar un diagnóstico exacto en pacientes con clínica lumbo-sacra y lesiones del filum terminale üEl diagnóstico diferencial de las lesiones del filum terminale es amplio e incluye lesiones malignas y benignas ü La RM resulta de gran utilidad al conseguir una adecuada caracterización de las lesiones, reconociendo su origen anatómico, sus características de señal y patrón de realce. ü Es fundamental realizar una adecuada correlación entre los hallazgos en RM y la presentación clínica üLa RM es la técnica de imagen de elección para reducir el diagnóstico diferencial y servir de referencia ante la posible resección quirúrgica.