Parsitos sanguneos y tisulares M Paz Microbiologa II

Parásitos sanguíneos y tisulares M Paz Microbiología II 2011

Contenido MALARIA n TRIPANOSOMIASIS n AMERICANA n AFRICANA n TOXOPLASMOSIS n LEISHMANIASIS n FILARIASIS n

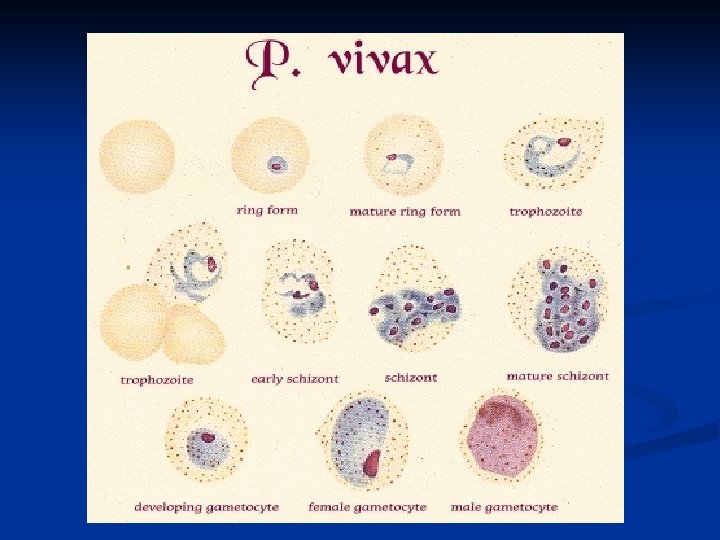
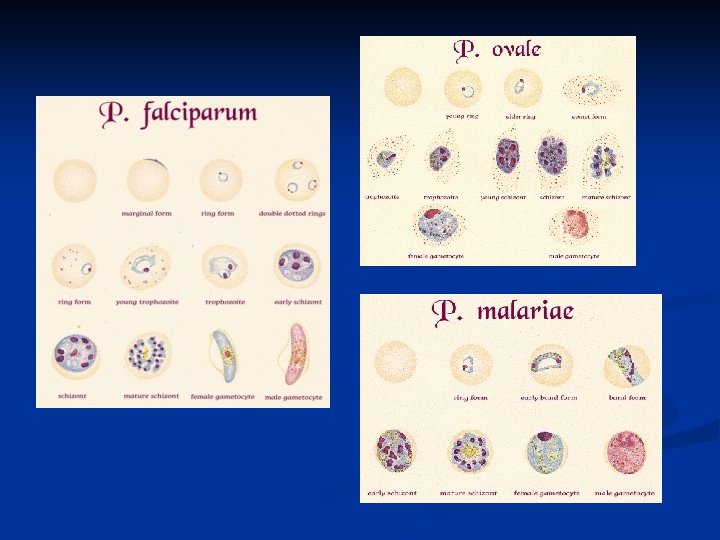
Plasmodium spp Paludismo y Malaria n Especies: n P. vivax n P. falciparum n P. ovale n P. malariae n n Fiebre terciana (c/48 horas) Fiebre cuartana (c/72 horas) Vector: Anopheles (aprox. 85 especies)

Ciclo Vital

Formas en el humano: esquizogonia n n n Esporozoíto: forma que inocula Anopheles; alargado, circula en la sangre no más de 30 minutos y penetra en el hepatocito, donde se multiplica (ciclo exoeritrocítico) 6 - 10 días. Esquizonte exoeritrocítico: resultado de continuas divisiones nucleares dentro del hepatocito, el esquizonte maduro se rompe y libera los merozoítos. Merozoíto exoeritrocítico: que por dos o tres generaciones pueden reinvadir el parénquima hepático y luego a los eritrocitos.

Ciclo eritrocítico n n Trofozoíto eritrocítico: merozoítos en el interior de los eritrocitos: tienen un núcleo que se tiñe de oscuro y un citoplasma celeste a la coloración de Giemsa. Se alimentan de la hemoglobina dejando residuos que se ven como gránulos. Esquizonte joven pasa a esquizonte maduro cuando el núcleo se ha dividido formando Merozoítos eritrocíticos, que invaden otros eritrocitos.

Gametocitos n n Luego de dos o tres generaciones eritrocíticas, algunos merozoítos intracelulares se transforman en Gametocitos (formas sexuadas) n n macrogametocito y microgametocito Gametos pasan a los insectos hematófagos El ciclo ocurre en el estómago, dando lugar al quiste, en el que se desarrollan miles de esporozoítos que llegan a las glándulas salivales del insecto. En esta parasitosis el hombre es el huésped intermediario y el Anopheles el huésped definitivo.
P. ovale
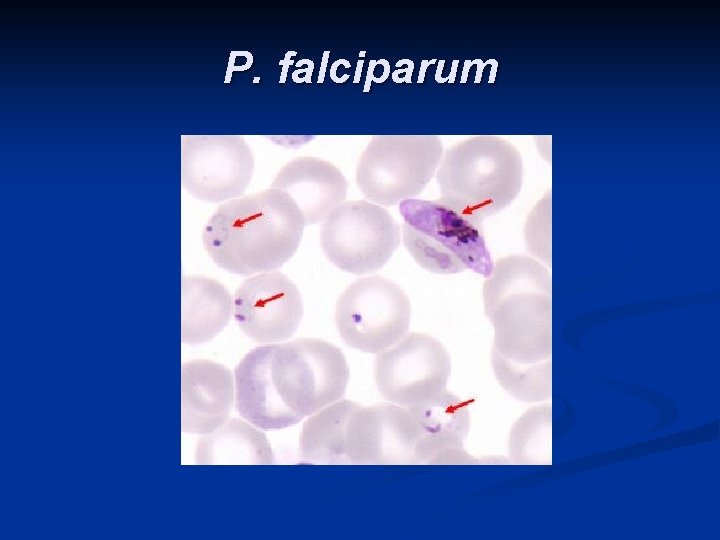
P. falciparum

Clínica Esplenomegalia discreta asintomática n Ocasionalmente: insuficiencia hepática con signos de proceso infeccioso generalizado con fiebre y malestar general. n Cuando los glóbulos rojos se rompen liberando los merozoítos también se liberan pigmento malárico, producto del metabolismo de los parásitos y restos de hematíes, produciendo en conjunto un shock anafiláctico que se traduce en sudoración, fiebre y escalofríos. n
Diagnóstico n Gota Gruesa o frote sanguíneo: coloración de Giemsa

Tratamiento Cloroquina (dosis diaria) Adultos: 600 mg base primera dosis, luego 300 mg base a las 6, 24 y 48 horas posteriores a la primera dosis. Niños: 10 mg/kg peso (máximo 600 mg) primera dosis, luego 5 mg/kg peso a las 6, 24 y 48 horas posteriores de la primera dosis. n Primaquina (dosis diaria) Adultos: 15 mg base. Niños: 0, 3 mg/kg peso. Dosis única, por 14 días. n

P. falciparum resistente Sulfato de quinina más tetraciclina n Clindamicina: se recomienda el monitoreo de la presión arterial y ECG, para detectar arritmias e hipotensión. Puede haber hipoglucemia, por lo cual controlar glucosa en sangre. n Alternativa: Mefloquina n Profilaxia: ninguna absolutamente eficaz n Prevenir picaduras y hacer vigilancia. n

Prevención Individual n protegerse de la picadura del mosquito a través del uso de telas metálicas en los domicilios, mosquiteros impregnados con insecticidas, y uso de repelentes. n Investigación de parasitemia en donadores de sangre y en receptores y donadores de órganos. n Quimioprofilaxis para el viajero que va a zonas endémicas. General n acciones de control del Anopheles usando insecticidas.

Trypanosoma cruzi ENFERMEDAD DE CHAGAS
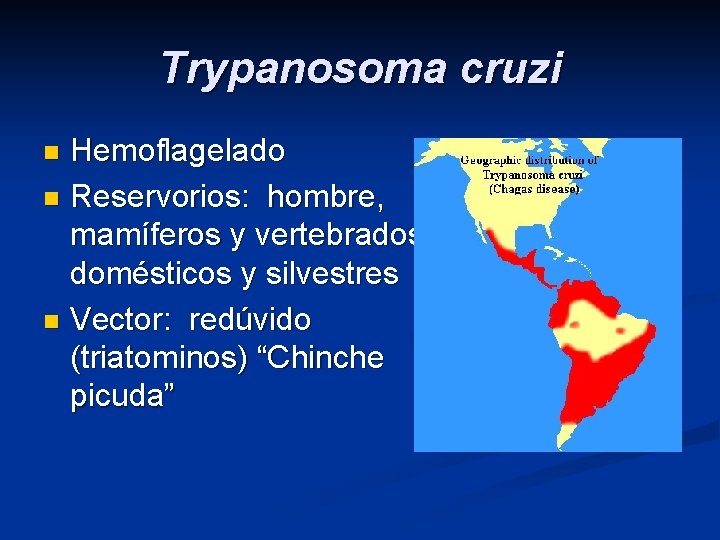
Trypanosoma cruzi Hemoflagelado n Reservorios: hombre, mamíferos y vertebrados domésticos y silvestres n Vector: redúvido (triatominos) “Chinche picuda” n
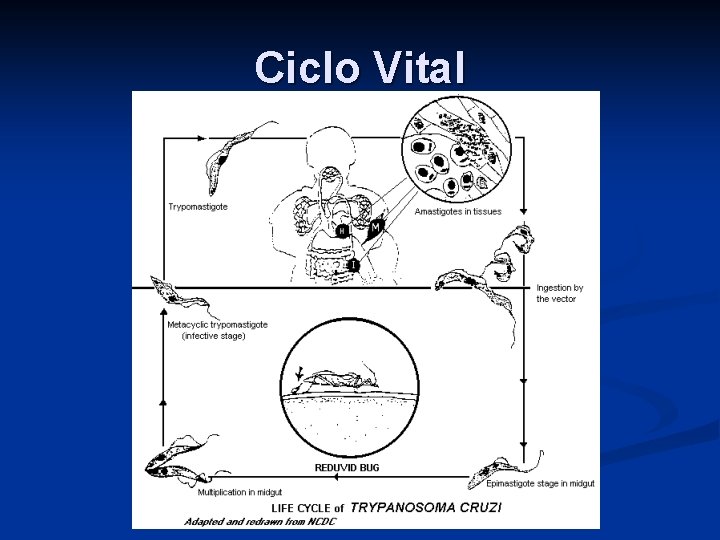
Ciclo Vital

Morfología n Tripomastigote: forma fusiforme, de alrededor de 20 µm de largo, con el extremo posterior en punta, con un kinetoplasto posterior al núcleo de donde emerge una membrana ondulante que recorre el cuerpo y termina en un flagelo libre. Es la forma en que se encuentra en la sangre de los mamíferos y en la parte posterior del intestino de los triatómidos. Es la forma infectante.

Morfología Amastigote: es redondo, de 2 µm y se encuentra dentro de la célula del huésped, donde se divide activamente, hasta salir como tripomastigotes para diseminarse por todo el organismo. n Epimastigote: es de forma semejante al tripomastigote, pero con el kinetoplasto por delante del núcleo. Es la forma de multiplicación en el intestino del triatómido y la predominante en los medios de cultivo. n
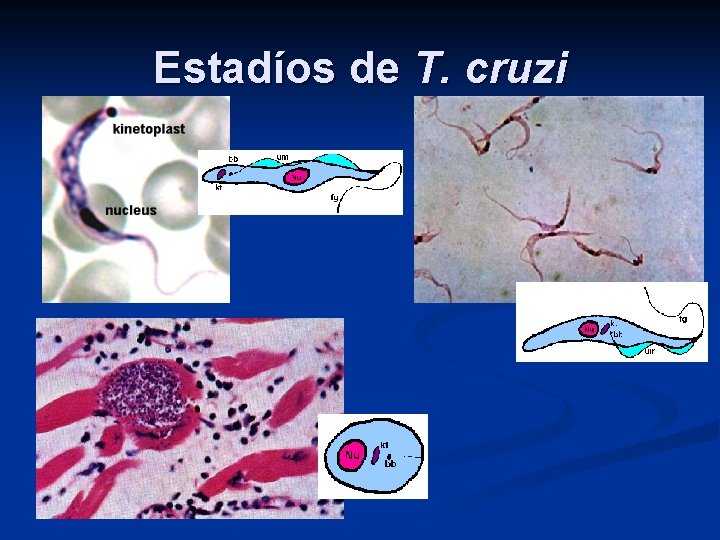
Estadíos de T. cruzi

Modos de transmisión n Vector (heces): n n n vía más importante al picar la piel elimina el tripomastigote metacíclico penetra por la zona de la picadura o a través de las mucosas. Transfusión sanguínea (viable 2 meses en sangre refrigerada), trasplante de órganos, manipulación de sangre y de animales infectados, y por compartir jeringas. Vía transplacentaria (Chagas congénito).

Localización Sangre: fase de parasitemia como tripomastigotes n En el interior de las células (músculo estriado, sistema nervioso central y ganglios) como amastigotes. n

Clínica: fase aguda n Incubación varía según la vía de inoculación n n n triatómido (4 a 14 días) transfusión sanguínea (20 a 40 días). Sólo en el 5% de los casos se detecta puerta de entrada Complejo oftalmoganglional (signo de Mazza. Romaña): edema bipalpebral unilateral y congestión de las conjuntivas y adenopatía satélite. Chagoma de inoculación cutánea, con aspecto forunculoide o erisipeloide, que se puede ulcerar en la parte central y luego formar costra. En esta fase el cuadro clínico suele ser

Signo de Romaña y chagoma

Clínica: fase aguda n n n Síntomas (especialmente en niños menores de 5 años) Fiebre, decaimiento, irritabilidad, linfoadenopatías generalizadas y hepatoesplenomegalia. Leucocitosis con linfomonocitosis. En niños menores de dos años: meningoencefalitis o miocarditis difusa aguda, alteraciones del ECG. La fase aguda se observa sólo en el 5% de los pacientes, y de ellos el 90% son niños.

Clínica: fase crónica Fase latente o indeterminada: sin síntomas pero con serología positiva. n De esta forma 50% evolucionará a la forma sintomática. n Forma crónica cardíaca: alteraciones en la repolarización ventricular y bloqueo de rama derecha, extrasístole ventricular y bloqueo auriculoventricular. n

Organomegalia El daño severo del miocardio causa cardiomegalia, insuficiencia cardíaca y tromboembolias. n Puede ocurrir muerte súbita por fibrilación ventricular. n Formas crónicas digestivas (obstrucción): n Megaesófago n Megacolon (fecaloma) n
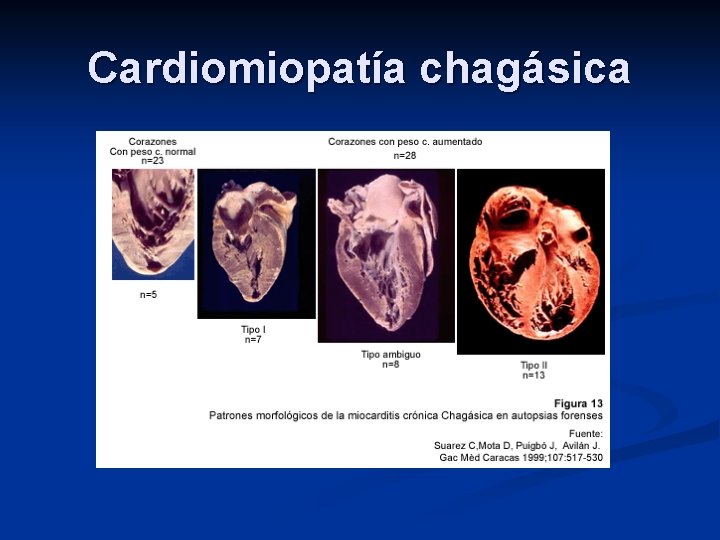
Cardiomiopatía chagásica
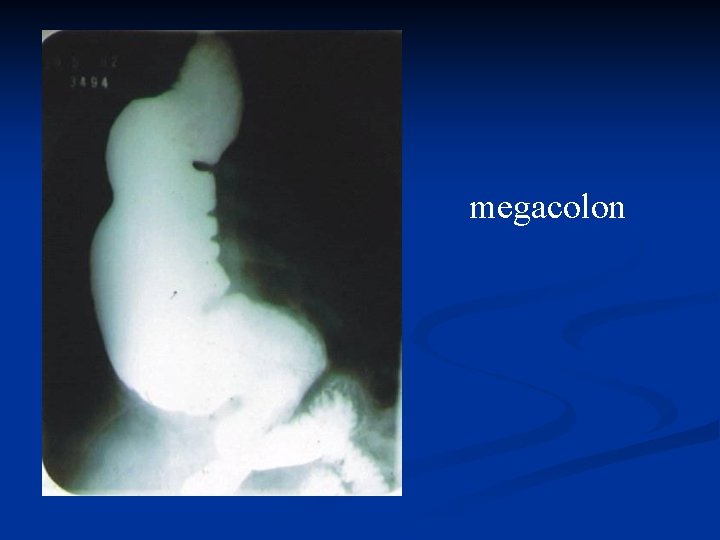
megacolon

Diagnóstico: clínico n n Puerta de entrada: signo de Romaña y chagoma (dx diferencial: miasis oculares, celulitis orbitaria, picadura de insectos, conjuntivitis). Fase aguda: descartar otro procesos infeccioso n n n fiebre tifoidea, toxoplasmosis, glomerulonefritis, mononucleosis infecciosa, miocarditis, endocarditis o pericarditis de diversas etiologías. Fase crónica: otras formas de insuficiencia cardíaca, arritmias, estenosis del esófago, megaesófago y megacolon congénitos. Tomar en cuenta zonas endémicas.

Diagnóstico: laboratorio Directo: n Detección del parásito en sangre en fase aguda o en la forma congénita. n Xenodiagnóstico y hemocultivo para la fase crónica. n PCR: método excelente en el futuro, ya que es poco accesible. Indirecto: n Detección de anticuerpos específicos por ELISA, IFI, HAI, etc.

Tripomastigotes de T. cruzi

Tratamiento Nifurtimox: Dosis diaria: Adultos: 15 mg. Niños: 10 mg/kg peso. En 3 a 4 tomas por 2 ó 3 meses. n Benznidazol: Dosis diaria: Adultos: 600 mg. Niños: 5 -10 mg/kg peso, en 2 tomas por 30 días. n En Chagas congénito se recomienda comenzar con dosis en aumento hasta llegar a la dosis útil al tercer día. n

Prevención n Control de vectores Fumigación con insecticidas n Mejoras en viviendas n Control de donadores n Control prenatal n

Otras tripanosomiasis n Trypanosoma rangeli Zoonosis n Transmisión vectorial (por saliva del insecto) n No patógeno al hombre n n Trypanosoma brucei gambiense /T. brucei rhodesiense Tripanosomiasis africana n Vector: Mosca Tse-tse (Glossina spp) n

Tripanosomiasis africana n n n Aguda (curso corto) T. b. rhodesiense Hemorragias del parénquima pulmonar y médula ósea, e hiperplasia del sistema reticuloendotelial. Síntomas: cefalea pertinaz, agitación, insomnio y síndrome febril. Crónica (curso largo) T. b. gambiense adenopatías dolorosas suboccipitales, anemia, trastornos mentales y somnolencia. Ambas formas: deterioro vascular cerebral es progresivo, sopor y coma (“enf. del sueño”).
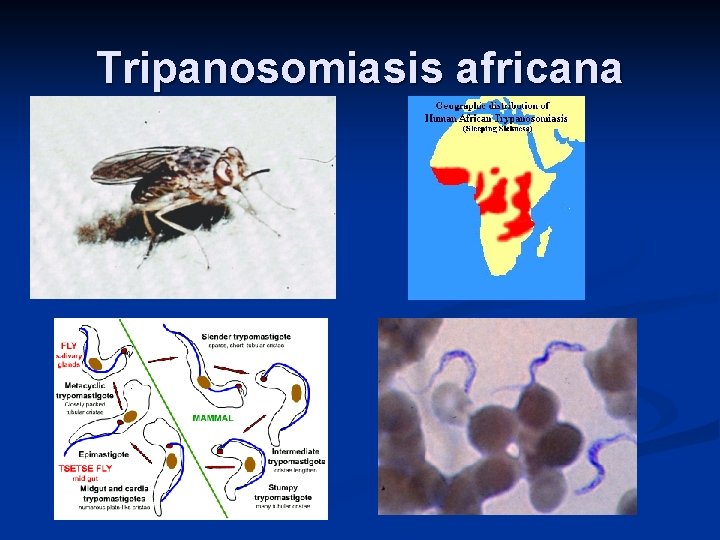
Tripanosomiasis africana

Tratamiento Suramina y Melasoprol (atraviesa barrera hematoencefálica) n Pentamidina: efectiva en las formas agudas recientes y como profilaxis, administrada en dosis de 4 mg/kg peso/día durante 10 días, tanto en niños como en adultos. n

Toxoplasmosis Toxoplasma gondii

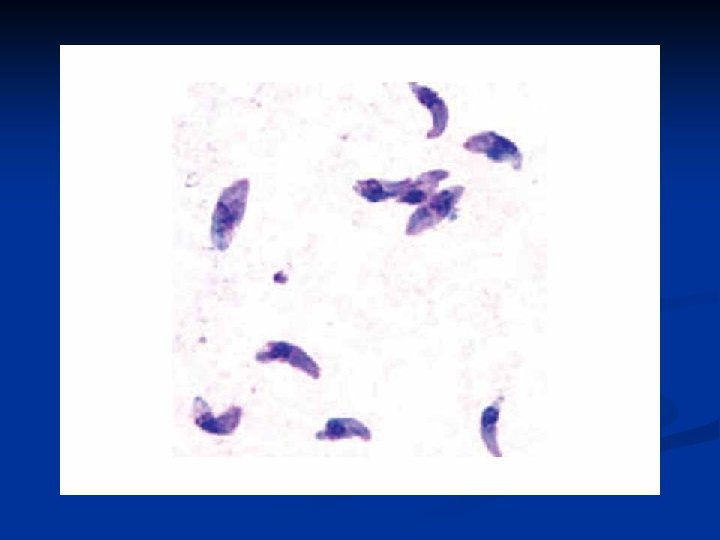
T. gondii Hospederos definitivos: gato y felinos salvajes (multiplicación sexual del parásito) n Hospederos intermediarios: el hombre, otros mamíferos y las aves (división binaria). n Zoítos libres n Endozoítos o taquizoítos n Quistozoítos o bradizoítos n
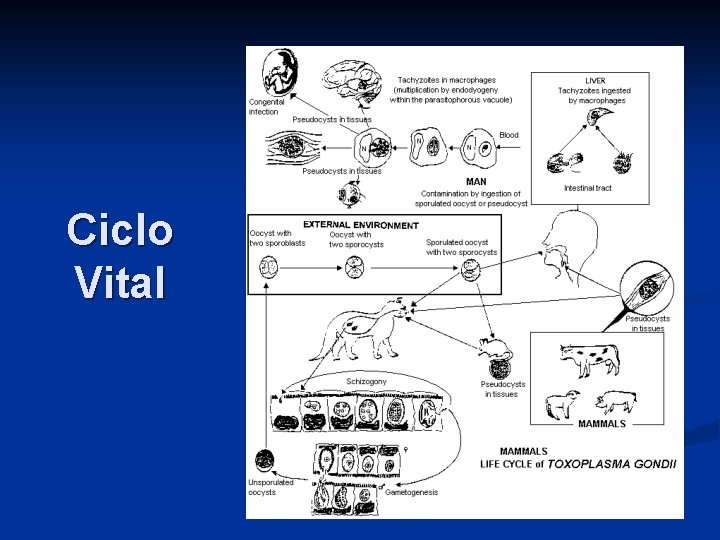
Ciclo Vital

Transmisión Ingestión de elementos contaminados con heces de gato, manipulación n Ingestión de carne o vísceras mal cocidas n n orden de frecuencia de la contaminación por esta vía es: porcino, ovino y vacuno Vía transplacentaria, transfusión sanguínea y trasplante de órganos. n En los animales: canibalismo. n

Clínica Toxoplasmosis adquirida en inmunocompetentes n Sólo 10% de infectados sintomáticos n Forma ganglionar: más frecuente. n n n Astenia, anorexia y un cuadro febril con adenopatías múltiples, de semanas o meses de duración Ganglios: duros, dolorosos, no adheridos y no supuran. Más comprometidos: cervicales, axilares, inguinales y mesentéricos. Linfocitosis, en ocasiones con linfocitos atípicos. Reversión del cuadro después de 1 a 2 meses. Formas graves multiorgánicas: n pulmonar, encefálica, hepática, miocárdica, cutánea y

Toxoplasmosis en el paciente inmunocomprometido n n n Patología severa que puede llevar a la muerte del paciente. Reactivación de un foco latente y raramente por una infección primaria, que no puede controlarse inmunológicamente. Afecta SNC: encefalitis o lesión intracerebral. Causa más común de masa ocupante cerebral en pacientes con SIDA. Menos común: miocarditis necrotizante y neumonitis intersticial aguda.
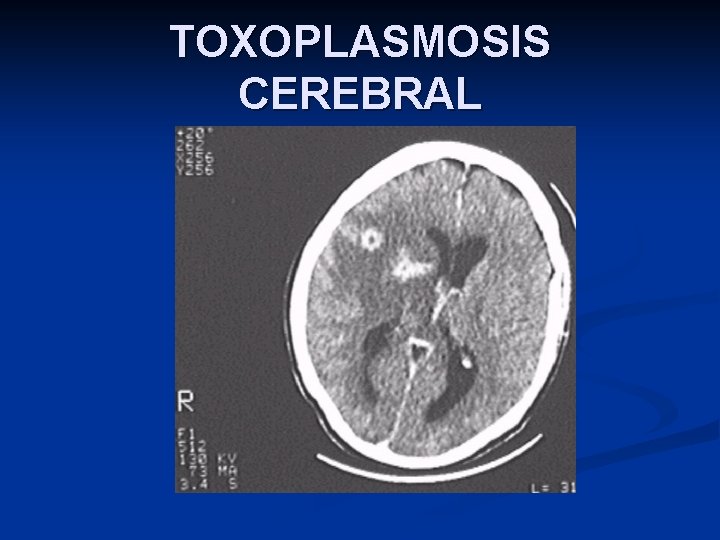
TOXOPLASMOSIS CEREBRAL

Toxoplasmosis ocular n n n Causa frecuente de coriorretinitis. 25 -35% uveítis Generalmente es reactivación de una enfermedad congénita (bilateral). Unilateral cuando es adquirida. Fondo de ojo: foco de necrosis con exudado amarillento, zonas más pigmentadas ubicadas en la región peripapilar o perimacular. En el adulto: visión borrosa, fotofobia, escotoma, dolor, epifora y ceguera (compromiso de la mácula). En el neonato: nistagmo, ceguera, estrabismo,
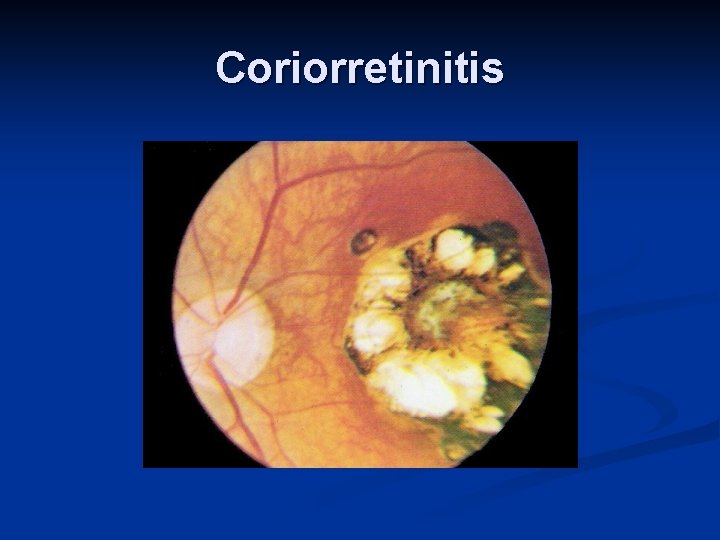
Coriorretinitis

Toxoplasmosis congénita Gravedad depende del momento de la infección materna. n Menos frecuente pero más severa: 1º trimestre. n 70% de los RN infectados: asintomático n 20% tiene una forma aguda generalizada o secuelas neurológicas n Prematurez, neumonitis intersticial, miocarditis, hepatoesplenomegalia y exantema, n Ojo: turbidez del humor acuoso. n
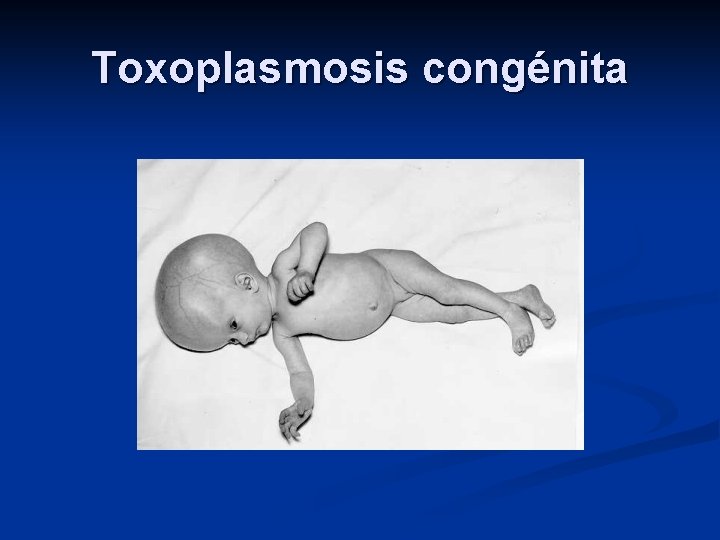
Toxoplasmosis congénita

Diagnóstico n Laboratorio: n Parasitológico n observación del parásito en sangre y cortes histológicos. n Aislamiento del parásito por inoculación a ratones y cultivo de tejidos. n Serológico: anticuerpos específicos n Ig. G n Ig. M n Ig. A Prueba de Sabin-Feldman: poco práctica n PCR n
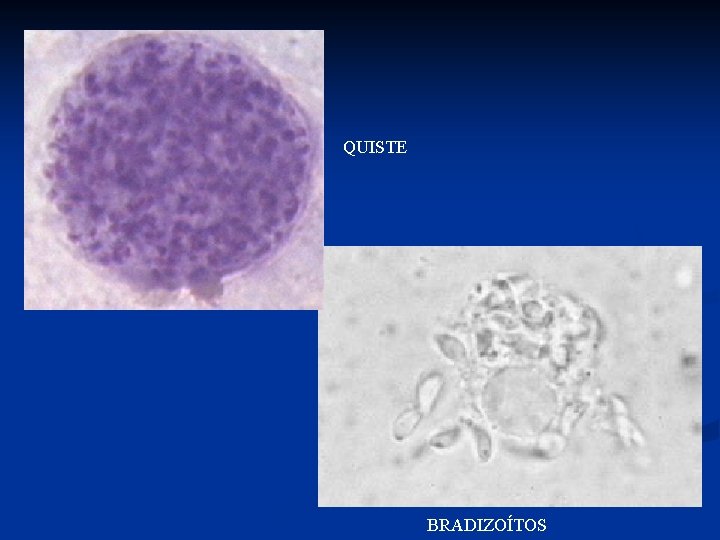
QUISTE BRADIZOÍTOS
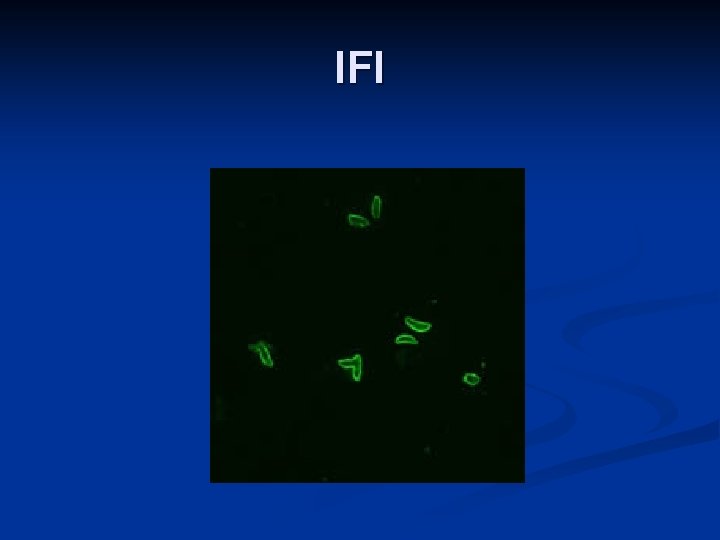
IFI

Tratamiento Pirimetamina más Sulfadiazina n Acido folínico n Espiramicina n Toxoplasmosis ocular: el mismo tratamiento que la forma aguda + corticosteroides n Toxoplasmosis congénita: idem. + prednisona n

Prevención n Embarazadas y pacientes inmunocomprometidos: n EVITAR CONSUMO DE ALIMENTOS CONTAMINADOS n no comer carne, verdura o huevos crudos, no tomar leche no pasteurizada n evitar el contacto con heces de gato, lavar excretas para evitar la esporulación de los ooquistes (para que se hagan infectantes tardan al menos días), sumergiéndolo 5 minutos en agua hirviendo para matar los ooquistes. n VIGILANCIA EN BANCOS DE SANGRE Y
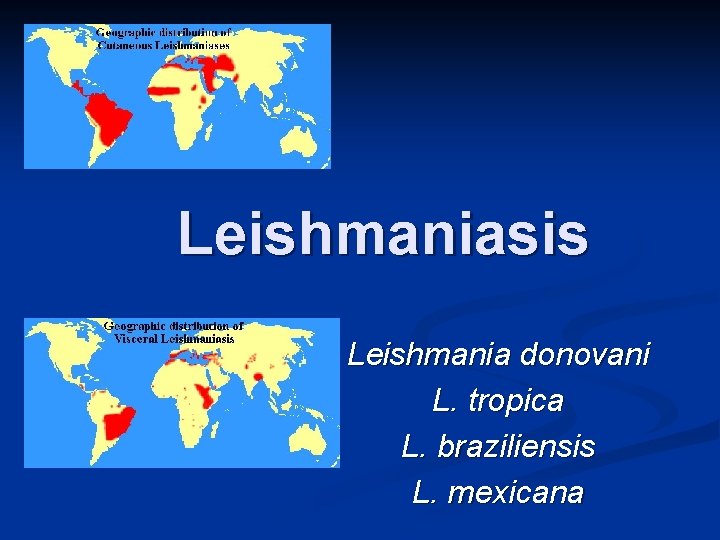
Leishmaniasis Leishmania donovani L. tropica L. braziliensis L. mexicana

Leishmania spp Protozoarios hemoflagelado intracelular obligado n Infecta macrófagos de piel y vísceras del hombre y diversos mamíferos. n Patrones clínicos: n CUTÁNEA n MUCOCUTÁNEA n VISCERAL n n Vectores: moscas de arena (Lutzomyia y Phlebotomus)
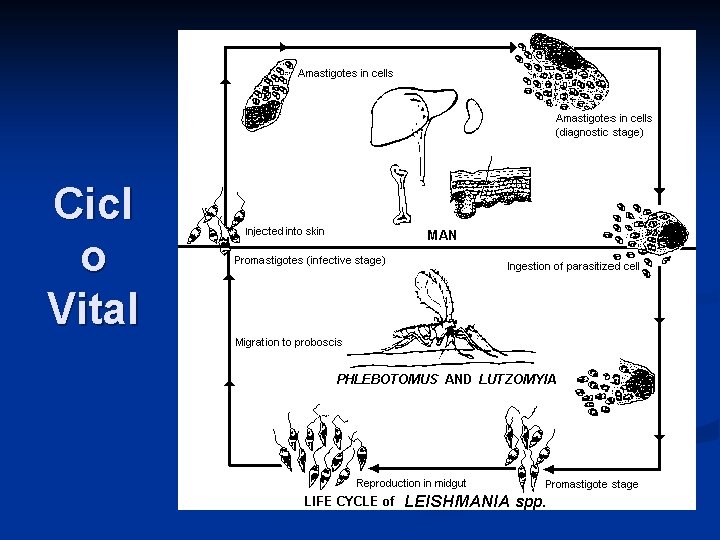
Cicl o Vital

Mosca de Arena

Chicle natural: chicozapote

Morfología del parásito: 2 estadíos Amastigote: n Forma ovoide o esférica de 2 -5 µm de diámetro n Intracelular dentro de los macrófagos del reservorio Promastigote: n Forma fusiforme de 14 a 20 mm de largo n Extracelular n Forma en que se encuentra en el intestino del vector y en los cultivos “in vitro”
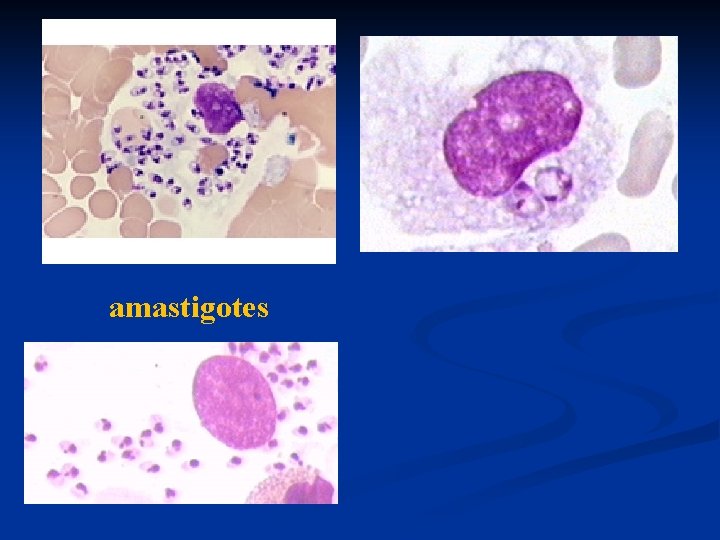
amastigotes
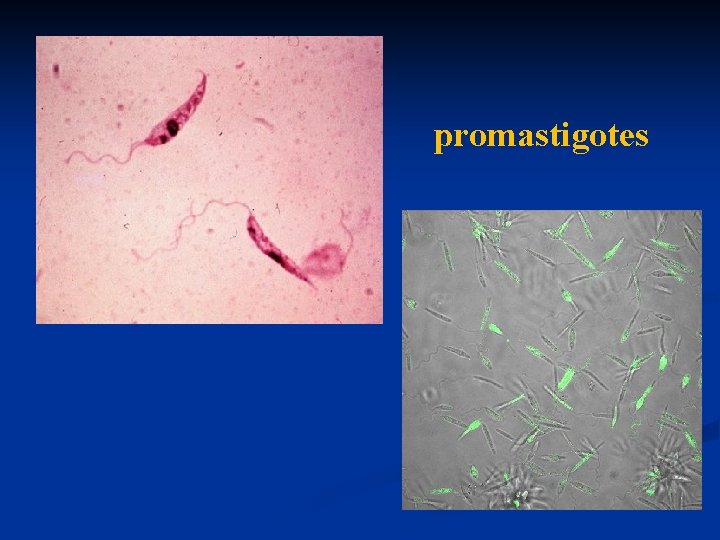
promastigotes

Clínica: leishmaniasis cutánea n Forma más frecuente n LCL (localizada) n Úlceras únicas o múltiples, redondeadas, de bordes indurados, fondo limpio e indoloro. n Úlcera de chiclero: en oreja (crónica y mutilante) n LCD (difusa) n Lesiones nodulares en la piel n Diseminación lenta vía sanguínea, linfática o tisular n L. mexicana, L. amazonensis, L. pifanoi
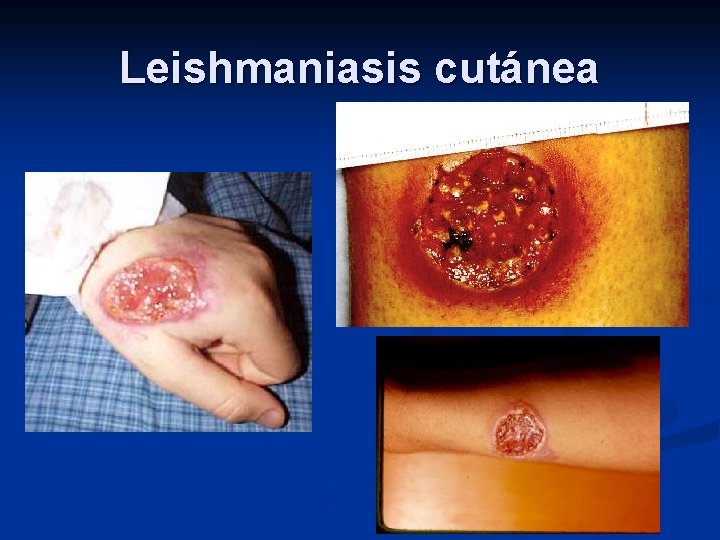
Leishmaniasis cutánea

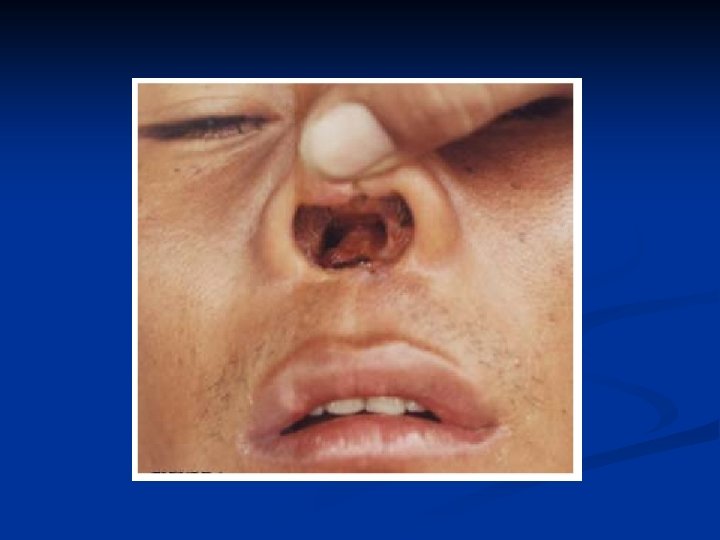
Leishmaniasis mucocutánea Espundia n Invasión y destrucción de la mucosa nasofaríngea (desfigurante) n Causa: L. braziliensis, L. guyanensis, L. panamensis, L. peruviana. n Ocurre después de que desaparecen las lesiones cutáneas. n Lesiones con daños inflamatorios, pocos parásitos. n
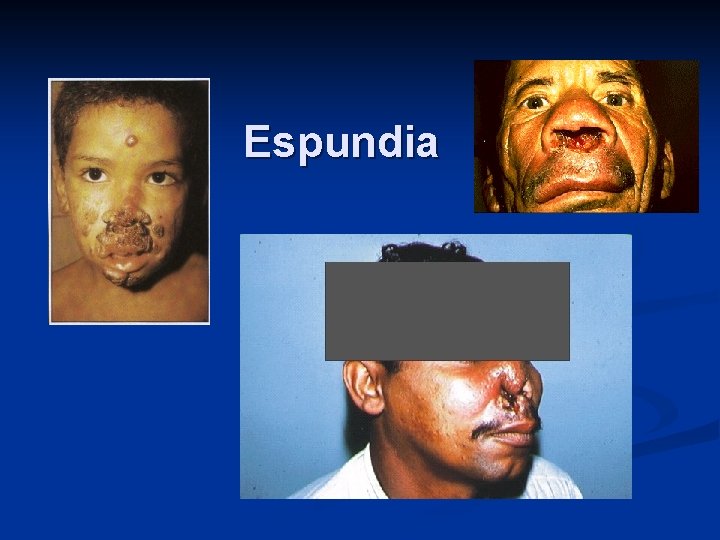
Espundia

Leishmaniasis visceral Hepatoesplenomegalia n Fiebre, pérdida de peso, anemia y caquexia. n Leucopenia, trombocitopenia n En la India: Kala-azar o enfermedad negra (hiperpigmentación) n Mortalidad: n Sin tratamiento 85 -90% n Con tratamiento 5 -20%. n
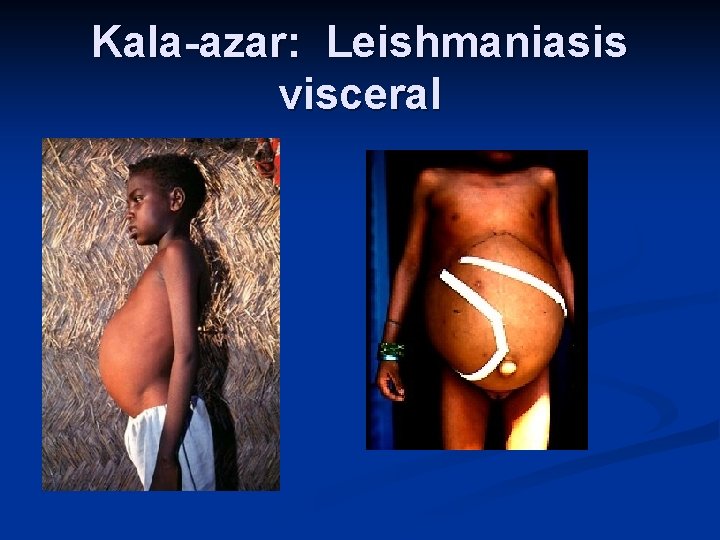
Kala-azar: Leishmaniasis visceral

Diagnóstico clínico Visceral: debe diferenciarse con anemias hemolíticas, endocarditis bacteriana, cirrosis, linfomas, sarcoidosis, histoplasmosis, brucelosis, salmonelosis, septicemias, tripanosomiasis, esquistosomiasis, malaria crónica y tuberculosis. n Cutánea y mucocutánea: deben diferenciarse de algunas micosis especialmente de paracoccidioidomicosisn

Diagnóstico de laboratorio Directo: parásitos del borde de las lesiones cutáneas, con tinción de Giemsa. n En leishmaniasis visceral: biopsia de médula ósea y de bazo (si no hay trombocitopenia y la coagulación está normal) n Cultivo in vitro en medio NNN e inoculación a animales de laboratorio, especialmente hámster. n Indirecto: diagnóstico serológico n

Tratamiento n Antimonio pentavalente n (no dar a embarazadas). Alternativos: n Anfotericina B. n Pentamidina Prevención: control de vectores y de reservorios domésticos
- Slides: 78