PALUDISME Christelle POMARES pomares cchunice fr Laboratoire de
PALUDISME Christelle POMARES pomares. c@chu-nice. fr Laboratoire de Parasitologie Mycologie

INTRODUCTION • 781 000 millions de décès en 2009 • Un demi milliard de personnes atteintes dans 106 pays en Afrique, en Asie et en Amérique latine. Toutes les 45 secondes, un enfant meurt du paludisme WHO Cours 1 h 30 120 enfants DCD

INTRODUCTION • Paludisme d’importation en France: 4 400 cas en 2007 • Pays de contamination majoritairement situés en Afrique subsaharienne • 82 % accès à Plasmodium falciparum dont plus de 110 sont graves • Nombre annuel de décès ≈ 20
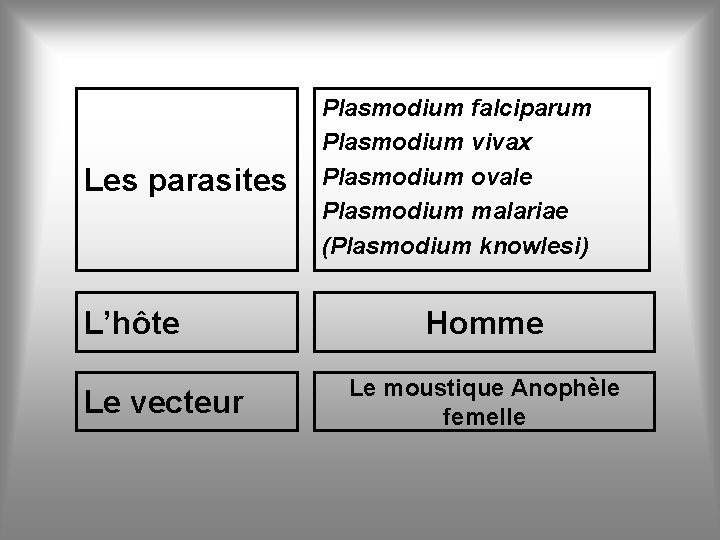
Les parasites L’hôte Le vecteur Plasmodium falciparum Plasmodium vivax Plasmodium ovale Plasmodium malariae (Plasmodium knowlesi) Homme Le moustique Anophèle femelle

GRAVITE • Plasmodium falciparum = Risque d’accès grave, risque de décès
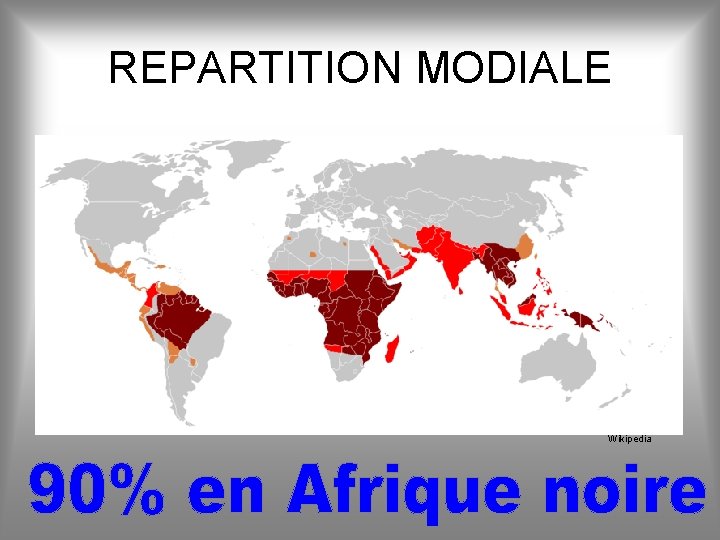
REPARTITION MODIALE Wikipedia
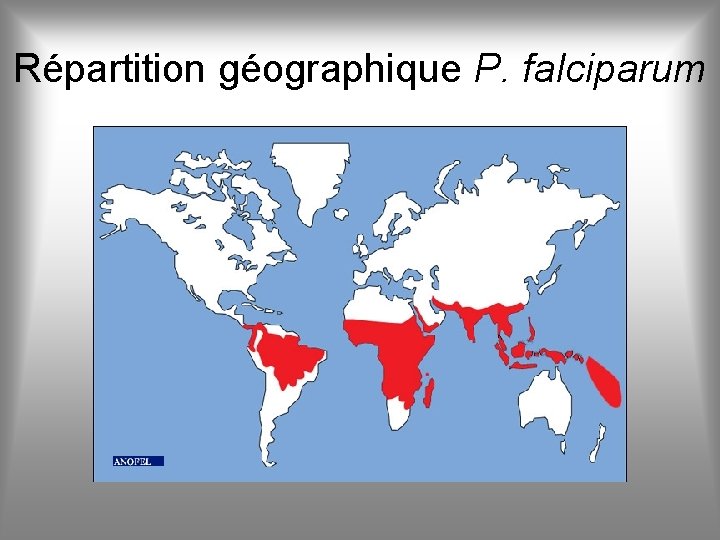
Répartition géographique P. falciparum
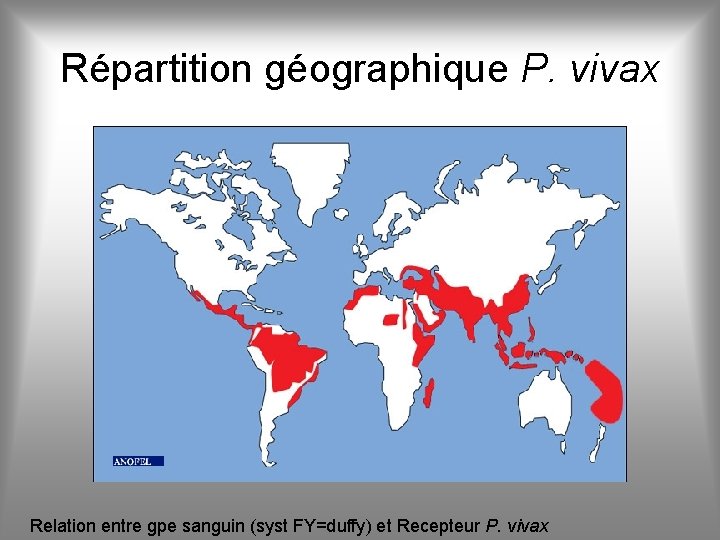
Répartition géographique P. vivax Relation entre gpe sanguin (syst FY=duffy) et Recepteur P. vivax
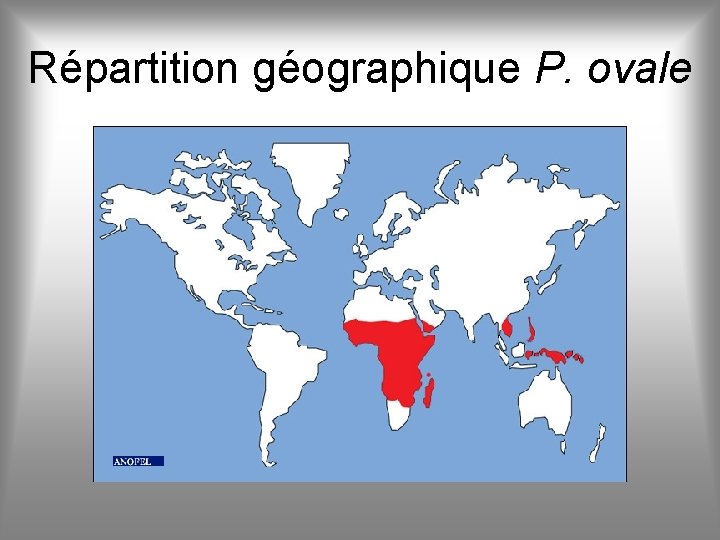
Répartition géographique P. ovale
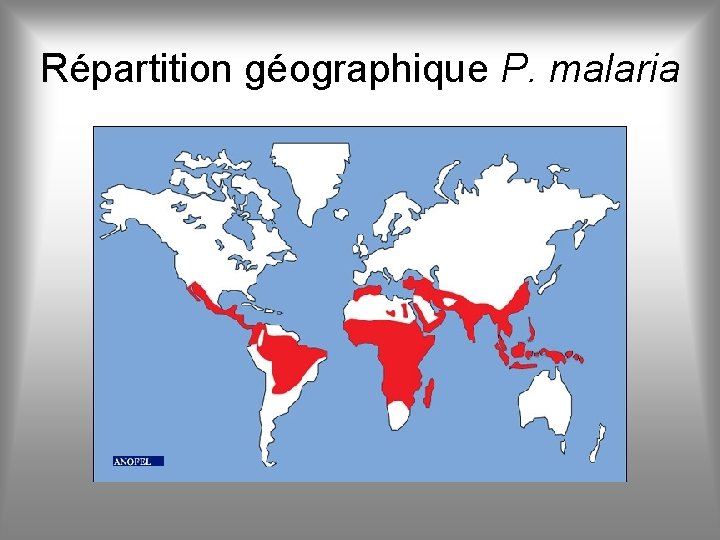
Répartition géographique P. malaria

Modes de contamination • Piqûre d'Anophèle femelle • • • Paludisme congénital Transfusion sanguine Greffes d'organes Accident d'exposition au sang Paludisme des aéroports
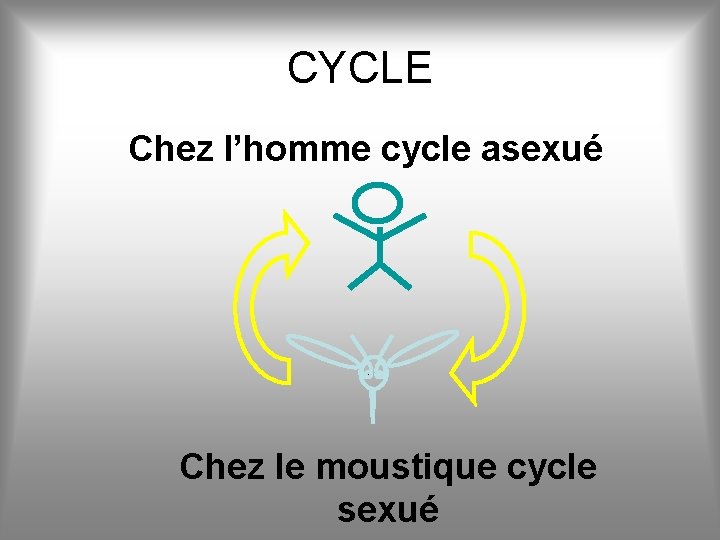
CYCLE Chez l’homme cycle asexué Chez le moustique cycle sexué
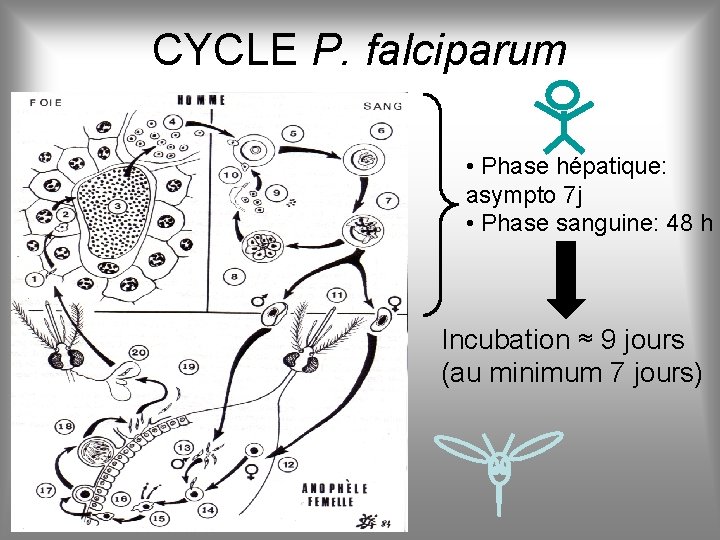
CYCLE P. falciparum • Phase hépatique: asympto 7 j • Phase sanguine: 48 h Incubation ≈ 9 jours (au minimum 7 jours)

APRES INFESTATION • P. falciparum : durée de vie du parasite en général < 2 mois. • P. vivax et P. ovale : durée de vie < 5 ans. • P. malariae : durée de vie < 20 ans. On ne reste donc pas impaludé à vie !



Protections mécaniques Protection par répulsifs Protection par insecticides
Protections mécaniques Vêtements Climatisation Vent

Protection par répulsifs Sur parties découvertes Toutes les 6 à 8 heures Pas plus de 3 fois par jour DEET 30% DEET 50% C. I. moins de 12 ans C. I. femmes enceintes IR 35/35 DEET 25 à 30% Citriodiol < 30 mois C. I. moins de 30 mois C. I. femmes enceintes Contre Indiqué (C. I. )
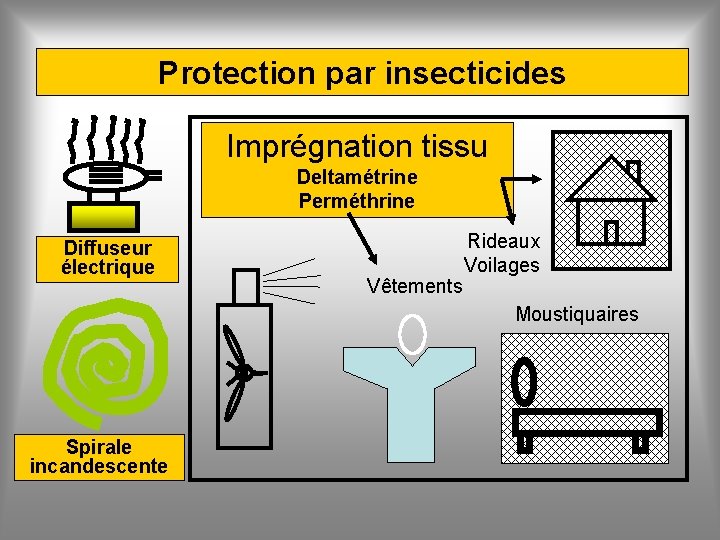
Protection par insecticides Imprégnation tissu Deltamétrine Perméthrine Diffuseur électrique Vêtements Rideaux Voilages Moustiquaires Spirale incandescente

CHIMIOPROPHILAXIE En fonction de la résistance de P. falciparum définitions de zones de résistance

Chimirésistance • Chloroquine premier anti-malarique de synthèse mais allèle mutant Pf. CRT (Plasmodium falciparum Chloroquine Resistance Transporter) draine la chloroquine hors de la cellule infectée • 2 nd intention : la SP (comme le Fansidar®) mais en 5 ans souches résistantes • 3ème intention: Quinine • Actuellement: ACT combinaisons à base d'artémisinine aucune résistance répertoriée pour l'instant en trithérapie associant le SP (sulfadoxine-pyriméthamine)

Chimirésistance • Pour P. falciparum Résistance à l'artémisinine déjà apparue dans des zones à la frontière Cambodge-Thaïlande. • Résistance à la quinine très rares mais déjà décrite

CHIMIOPROPHILAXIE • ZONE 1 : zone sans chloroquinorésistance • ZONE 2 : zone de chloroquinorésistance • ZONE 3 : zone de prévalence élevée de chloroquinorésistance et de multirésistance • Il existe des zones de méfloquino-résistance : Timor Oriental, zones forestières de la Thaïlande de part et d’autre des frontières avec le Cambodge, le Myanmar (ex-Birmanie), le Laos
En pratique
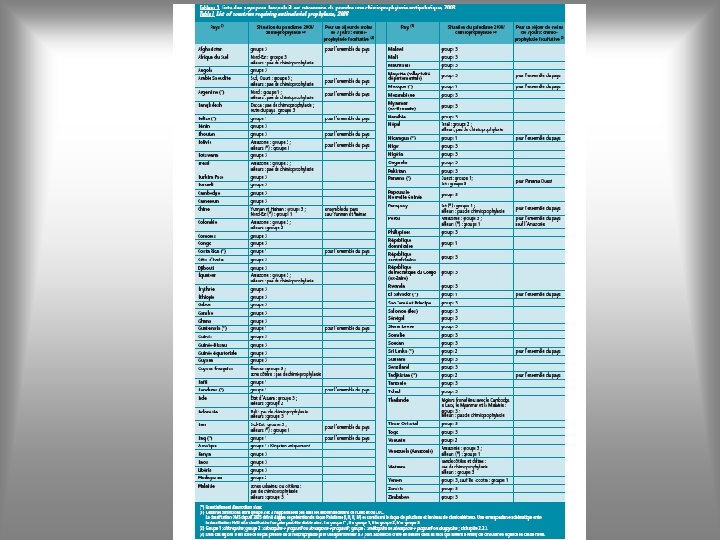
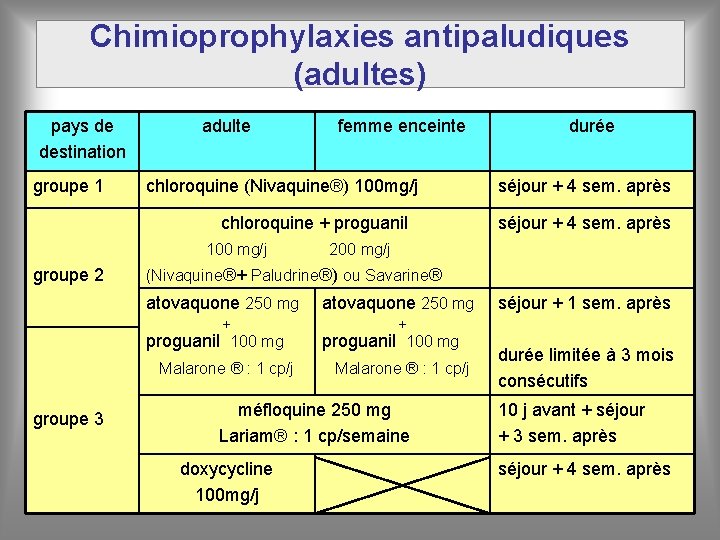
Chimioprophylaxies antipaludiques (adultes) pays de destination groupe 1 adulte femme enceinte chloroquine (Nivaquine®) 100 mg/j chloroquine + proguanil groupe 2 séjour + 4 sem. après 100 mg/j 200 mg/j (Nivaquine®+ Paludrine®) ou Savarine® atovaquone 250 mg + proguanil 100 mg Malarone ® : 1 cp/j groupe 3 durée Malarone ® : 1 cp/j méfloquine 250 mg Lariam® : 1 cp/semaine doxycycline 100 mg/j séjour + 1 sem. après durée limitée à 3 mois consécutifs 10 j avant + séjour + 3 sem. après séjour + 4 sem. après

PREVENTION • Aucun moyen préventif n’assure à lui seul une protection totale Toute pathologie fébrile au retour des tropiques doit être considérée a priori comme pouvant être d’origine palustre et nécessite une consultation en urgence



TRAITEMENT DE RESERVE • Très rarement prescrit • Pour sujet partant en zone d’endémie mais sans structure de soin à proximité (dans les 12 h) • Consiste à donner au sujet qui est « loin de tout » un traitement curatif qu’il prendra dès qu’il suspectera être impaludé

DIAGNOSTIC Toute pathologie fébrile au retour des tropiques doit être considérée a priori comme pouvant être d’origine palustre et nécessite une consultation en urgence

ACCES SIMPLE Incubation environ 7 j Syndrome grippal Gastroentérite fébrile Thrombopénie fréquente Peut précéder l’accès grave

PRINCIPES DU DIAGNOSTIC Fièvre Recher un antécédent de voyage Fièvre retour des tropique Évoquer le diagnostic de paludisme

DIAGNOSTIC • Critères cliniques + parasitologique (détection des hématozoaires dans le sang) • Diagnostic clinique: très faible spécificité

PRINCIPES DU DIAGNOSTIC • Toute suspicion diagnostique impose une recherche URGENTE du parasite un accès simple peut rapidement évoluer de manière imprévisible vers un paludisme grave et entraîner le décès du patient. RIP • Délai de recours > 3 jours = facteur de risque de mortalité +++

PRINCIPES DU DIAGNOSTIC • Les symptômes cliniques sont peu spécifiques (piège diagnostique) • La chimioprophylaxie antipalustre, même correctement prise, ne protège pas de l’impaludation

LES TESTS POSSIBLES Détermine l’espèce et la parasitémie Technique de concentration la plus sensible mais équipement sophistiqué Rapide - Seulement une aide au diagnostic Uniquement pour laboratoires spécialisés Coûteux
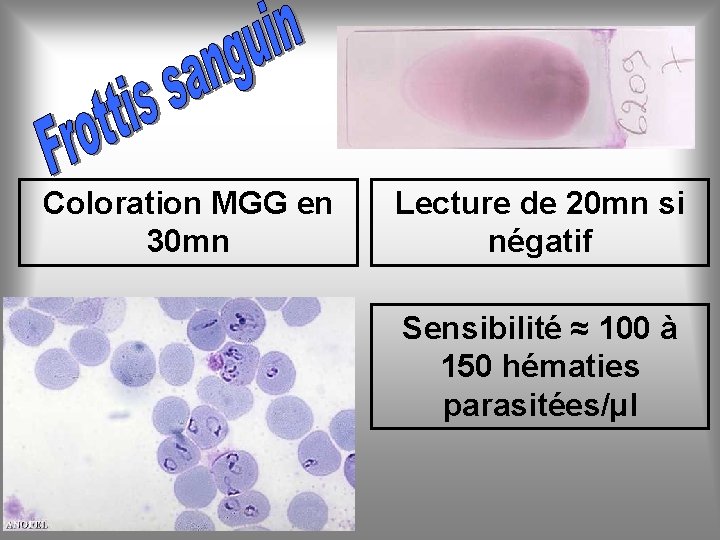
Coloration MGG en 30 mn Lecture de 20 mn si négatif Sensibilité ≈ 100 à 150 hématies parasitées/µl
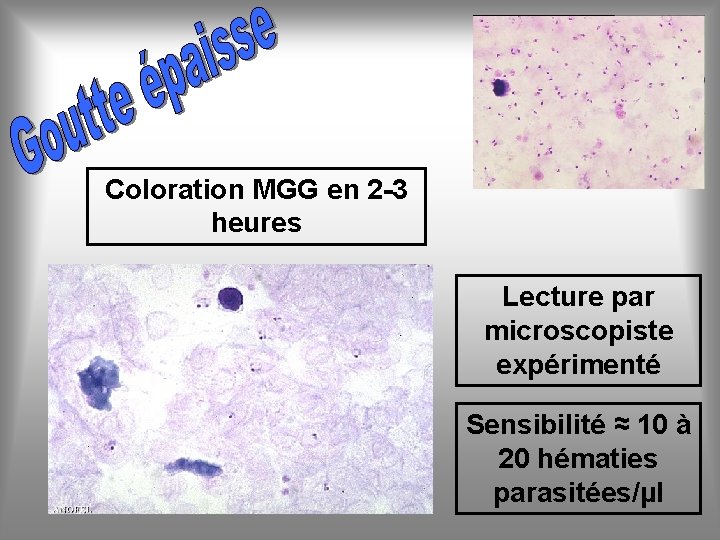
Coloration MGG en 2 -3 heures Lecture par microscopiste expérimenté Sensibilité ≈ 10 à 20 hématies parasitées/µl

Préparation 5 mn Nécessite centrifugeuse microscope à fluorescence Lecture de 3 mn Sensibilité ≈ 1 à 5 parasites/µl

ANTIGENEMIE Test Diagnostic Rapide (TDR) • Test rapide, délai de révélation 5 à 30 min • Ac monoclonaux génériques et spécifique • Sensibilité ≈ 100 parasites / µl pour P. falciparum • Faux négatifs fréquents avec P. ovale Doit être confirmé par la microscopie

• PCR : Laboratoire spécialisé • Parasitémie 0, 001 à 0, 3 parasites/µl • Identification d’espèce • Polyparasitisme • Epidémiologie

DELAIS RENDU RESULTAT • Rapidement (moins de 2 heures) • Si pas possible traitement sur la base du diagnostic clinique (cf traitement de réserve)

Autres formes cliniques • P. vivax, ovale présence d’hypnozoites hépatique accès de reviviscences (utilisation de la Primaquine) • P. malariae mécanisme peut connu, probablement parasitémie très faible indétectable persistante

ACCES PALUSTRE A FIEVRE PERIODIQUE/INTERMITTENTE • Triade classique: Frisson (1 h), chaleur (3 à 4 h), sueurs (2 à 4 h) • Correspond à la schizogonie érythrocytaire • Rythme des accès dépend de l’espèce • Fièvre tierce (J 1, J 3, J 5) P. vivax, ovale, P. falci • Fièvre quarte P. malariae • Répétition de ces accès anémie splénomégalie (rare infarctus splénique)

PALUDISME VISCERAL EVOLUTIF • Se voit chez les sujets qui n’arrivent pas à faire leur immunité sujets soumis à un contact fréquent avec le parasite • AEG, fébricule, subictère, SM, anémie • Diag: – recherche directe du parasite – Sérologie +++



ACCES SIMPLE Peut précéder l’accès grave P. falciparum +++++++

ACCES GRAVE • • Défaillance neuro (+++) Détresse respiratoire Défaillance cardio vasc Convulsions répétées Hémorragie Ictère (+++) Hemoglobinurie macroscopique • Anémie profonde (Hb < 7 g/dl) • Hypoglycémie < 2, 2 mmol/l • Acidose • Hyperlactatémie • Hyperparasitisme > 4% (+++) • Insuffisance rénale (+++) Hospitalisation en réanimation (ou surveillance continue)


PRISE EN CHARGE THERAPEUTIQUE EN FRANCE POUR P. FALCIPARUM
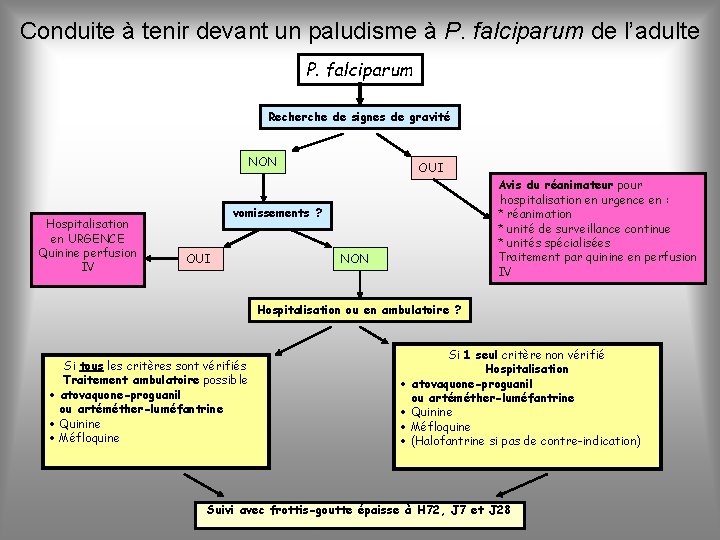
Conduite à tenir devant un paludisme à P. falciparum de l’adulte P. falciparum Recherche de signes de gravité NON Hospitalisation en URGENCE Quinine perfusion IV OUI Avis du réanimateur pour hospitalisation en urgence en : * réanimation * unité de surveillance continue * unités spécialisées Traitement par quinine en perfusion IV vomissements ? OUI NON Hospitalisation ou en ambulatoire ? Si tous les critères sont vérifiés Traitement ambulatoire possible · atovaquone-proguanil ou artéméther-luméfantrine · Quinine · Méfloquine Si 1 seul critère non vérifié Hospitalisation · atovaquone-proguanil ou artéméther-luméfantrine · Quinine · Méfloquine · (Halofantrine si pas de contre-indication) Suivi avec frottis-goutte épaisse à H 72, J 7 et J 28

CONDITION DU TRAITEMENT AMBULATOIRE POUR ADULTE • Diagnostic parasitologique fiable • Absence de facteur de risque de mauvaise observance • Absence de facteur de risques associés : isolement, patient âgé, pathologie associée (cardiaque), splénectomie, grossesse… • Proximité d’un hôpital avec contact médial fourni au patient • Disponibilité immédiate du traitement antipalustre • Suivi biologique possible H 72 et J 7 • Plaquettes>50. 000/mm 3, Hb>10 g/l, creat<150µmol/l • Parasitémie<2% Si un seul des critères n’est pas vérifié hospitalisation

SCHÉMA DE TRAITEMENT (ADULTE) - 1ère intention : - atovaquone-proguanil (Malarone®) - ou méfloquine (Lariam®) + antiémétique - ou arthéméther-luméfantrine (Riamet®, Coartem®) - 2ème intention : - quinine (Quinimax®, Surquina®) - dans des situations particulières et uniquement en hospitalisation halofantrine (Halfan®)
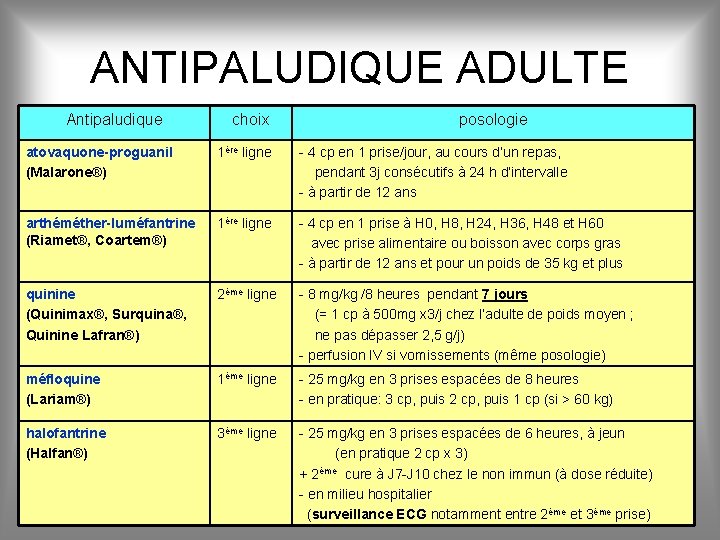
ANTIPALUDIQUE ADULTE Antipaludique choix posologie atovaquone-proguanil (Malarone®) 1ère ligne - 4 cp en 1 prise/jour, au cours d’un repas, pendant 3 j consécutifs à 24 h d’intervalle - à partir de 12 ans arthéméther-luméfantrine (Riamet®, Coartem®) 1ère ligne - 4 cp en 1 prise à H 0, H 8, H 24, H 36, H 48 et H 60 avec prise alimentaire ou boisson avec corps gras - à partir de 12 ans et pour un poids de 35 kg et plus quinine (Quinimax®, Surquina®, Quinine Lafran®) 2ème ligne - 8 mg/kg /8 heures pendant 7 jours (= 1 cp à 500 mg x 3/j chez l’adulte de poids moyen ; ne pas dépasser 2, 5 g/j) - perfusion IV si vomissements (même posologie) méfloquine (Lariam®) 1ème ligne - 25 mg/kg en 3 prises espacées de 8 heures - en pratique: 3 cp, puis 2 cp, puis 1 cp (si > 60 kg) halofantrine (Halfan®) 3ème ligne - 25 mg/kg en 3 prises espacées de 6 heures, à jeun (en pratique 2 cp x 3) + 2ème cure à J 7 -J 10 chez le non immun (à dose réduite) - en milieu hospitalier (surveillance ECG notamment entre 2ème et 3ème prise)

AVANT TRAITEMENT PAR QUININE • • VVP ECG Bilan pré-thérapeutique et bactériologique Glycémie

TRAITEMENT PAR QUININE • Quinine parentérale IV LENTE (perf sur 4 heures) avec apport de glucose • Relais per os dès que possible pour une durée totale de 7 jours • Si Asie du SE Amazonie association QUININE + doxycycline • Autre alternative: – Quinine IV + clindamycine IV pdt 3 j

SURVEILLANCE CLINIQUE ET PARA CLINIQUE TRAITEMENT PAR QUININE • Température Pouls TA (effet quinidine-like : hypo. TA, troubles de conduction, symptômes angineux, tachycardie ventriculaire) • ECG • Quininémie • Parasitémie à J 3 (et pas avant) • Glycémie toutes les 4 heures • Signes de surdosage en quinine = cinchonisme, paresthésies péri-buccales, nausées/vomissements, acouphènes, vertiges, céphalées, troubles visuels, baisse d’acuité auditive

SURVEILLANCE BIOLOGIQUE • H 72 (J 3) : parasitémie doit être inférieure à 25% de la valeur initiale • J 7 : la parasitémie doit être négative • J 28 (détection des rechutes tardives)

Paludisme autre que P. falciparum • Si absence de vomissement: – Nivaquine ® • Plusieurs possibilités : 5 cp/j pdt 5 j 6 cp J 1 et J 2 et 3 cp J 3 … • Si vomissements: Quinine IV • Possibilité de traitement des accès de reviviscence (P. vivax, P. ovale): Primaquine ATU





Le Paludisme…MERCI
- Slides: 67