PAD e MALATTIA CARDIOVASCOLARE Incontri Pitagorici di Cardiologia






















- Slides: 61

PAD e MALATTIA CARDIOVASCOLARE Incontri Pitagorici di Cardiologia 2010 1 -2 Ottobre - Crotone Agostino Talerico Unità Operativa Semplice di Angiologia Ospedale San Giovanni di Dio - Crotone

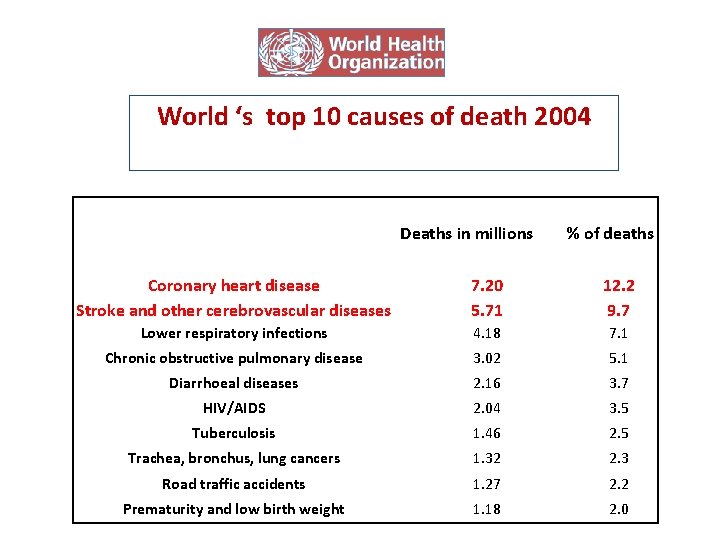
World ‘s top 10 causes of death 2004 Deaths in millions % of deaths Coronary heart disease Stroke and other cerebrovascular diseases 7. 20 5. 71 12. 2 9. 7 Lower respiratory infections 4. 18 7. 1 Chronic obstructive pulmonary disease 3. 02 5. 1 Diarrhoeal diseases 2. 16 3. 7 HIV/AIDS 2. 04 3. 5 1. 46 2. 5 Trachea, bronchus, lung cancers 1. 32 2. 3 Road traffic accidents 1. 27 2. 2 Prematurity and low birth weight 1. 18 2. 0 Poi ci sono. Tuberculosis gli anziani che non camminano

Aterotrombosi • Improvvisa e imprevedibile erosione o rottura di placca aterosclerotica con attivazione piastrinica e formazione di trombo rottura di placca erosione di placca Evento comune che provoca infarto miocardico, ictus ischemico, e morte vascolare

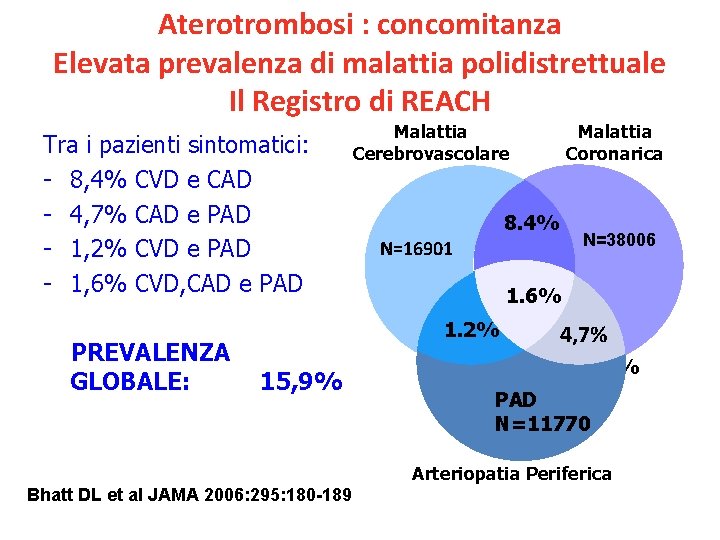
Aterotrombosi : concomitanza Elevata prevalenza di malattia polidistrettuale Il Registro di REACH Tra i pazienti sintomatici: - 8, 4% CVD e CAD - 4, 7% CAD e PAD - 1, 2% CVD e PAD - 1, 6% CVD, CAD e PAD PREVALENZA GLOBALE: Malattia Cerebrovascolare 8. 4% N=16901 N=38006 1. 6% 1. 2% 15, 9% Malattia Coronarica 4, 7% 11. 8% PAD N=11770 Arteriopatia Periferica Bhatt DL et al JAMA 2006: 295: 180 -189

Rischio di un secondo evento vascolare Aumento del rischio vs. popolazione generale Evento iniziale Infarto miocardico Ictus Infarto miocardico 5– 7 volte 1 3– 4 volte 2 2– 3 volte 2 9 volte 3 2– 3 volte 3 (inclusa la morte) Ictus (inclusa angina e morte improvvisa*) Arteriopatia obliterante periferica (incluso TIA) 4 volte 4 (inclusi solo IM fatale e altre morti CV†) * morte documentata entro 1 ora e attribuita a cardiopatia ischemica † inclusi solo IM fatali e altre morti cardiache; non sono inclusi gli IM non fatali 1. 2. 3. 4. Adult Treatment Panel II. Circulation 1994; 89: 1333– 1363. Kannel WB. J Cardiovasc Risk 1994; 1: 333– 339. Wilterdink JI, Easton JD. Arch Neurol 1992; 49: 857– 863. Criqui MH et al. N Engl J Med 1992; 326: 381– 386. 5

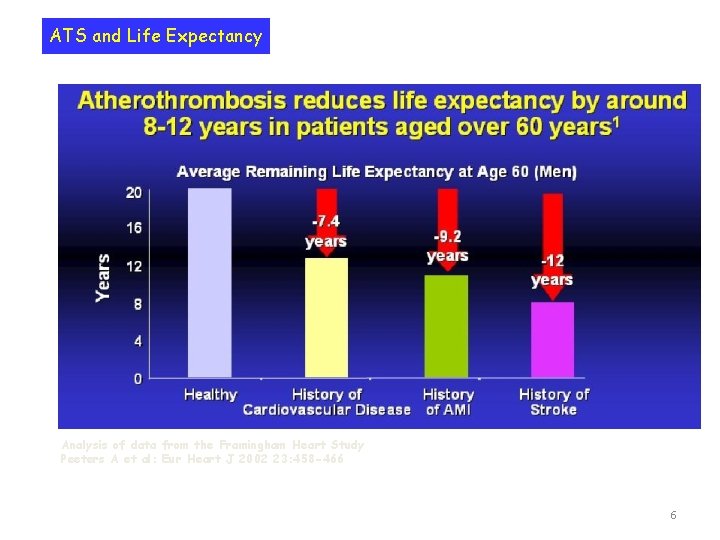
ATS and Life Expectancy Analysis of data from the Framingham Heart Study Peeters A et al: Eur Heart J 2002 23: 458 -466 6

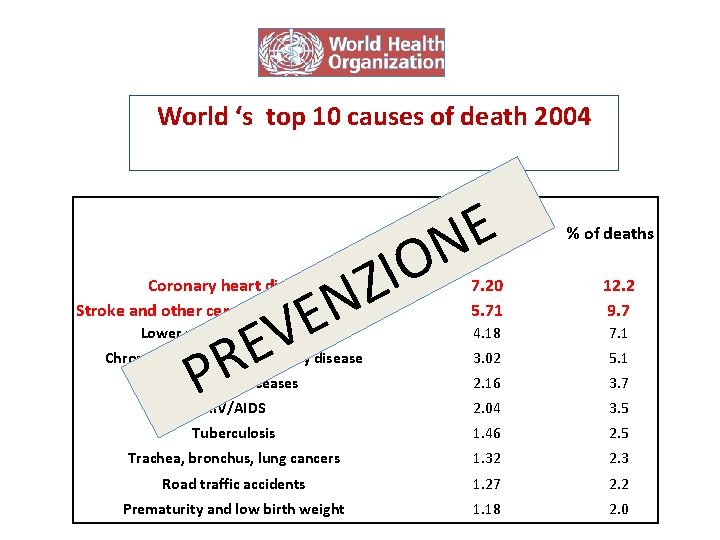
World ‘s top 10 causes of death 2004 E N O I Z N E V E PR Deaths in millions % of deaths Coronary heart disease Stroke and other cerebrovascular diseases 7. 20 5. 71 12. 2 9. 7 Lower respiratory infections 4. 18 7. 1 Chronic obstructive pulmonary disease 3. 02 5. 1 Diarrhoeal diseases 2. 16 3. 7 HIV/AIDS 2. 04 3. 5 1. 46 2. 5 Trachea, bronchus, lung cancers 1. 32 2. 3 Road traffic accidents 1. 27 2. 2 Prematurity and low birth weight 1. 18 2. 0 Poi ci sono. Tuberculosis gli anziani che non camminano

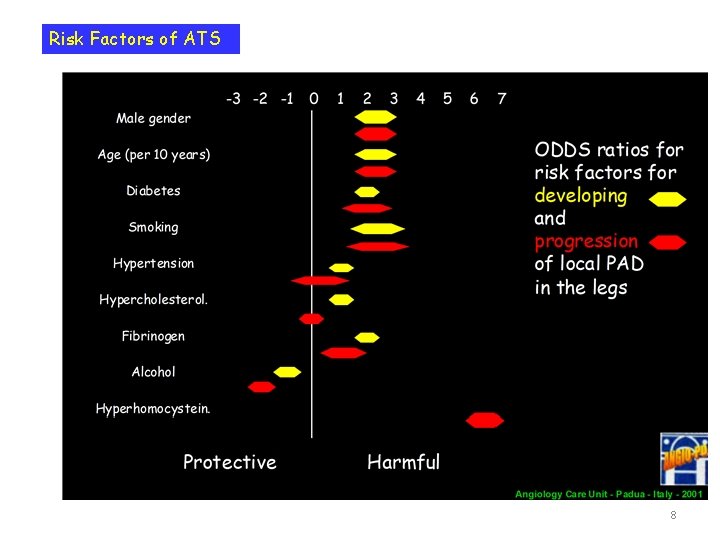
Risk Factors of ATS 8

Prevalence of Peripheral Arterial Disease PAD affects 12 % of the adult population - 20% of population aged > 70 1, 2 PAD is associated with 6 -fold increase in CV mortality - underrecognised and untreated 4 3 PAD requires simple, inexpensive, non invasive measurement for appropriate diagnosis, risk assessment and screening PAD Patients need aggressive risk-factor modification and pharmacological treatment 1 2 3 4 Nicolaides AN Symposium Nov 1997 Hiatt WR Circulation 1995 91: 1472 -1479 Criqui MH NEJM 1992 326: 381 -386 Hirsch AT JAMA 2001 286: 1317 -1324 9

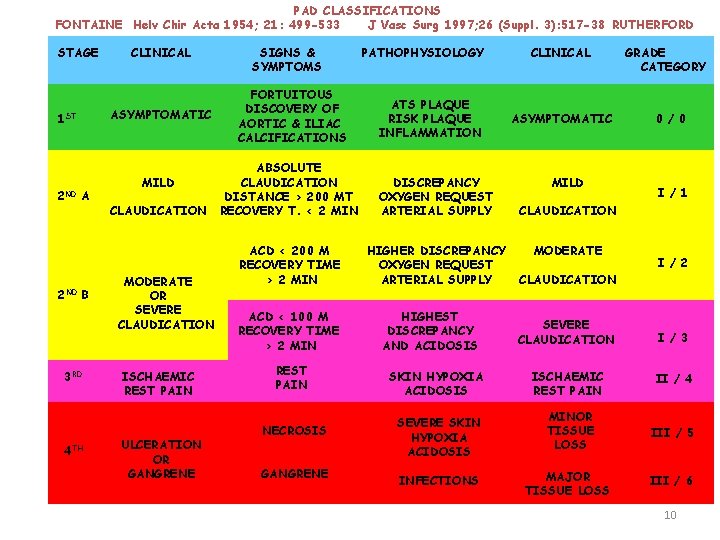
PAD CLASSIFICATIONS FONTAINE Helv Chir Acta 1954; 21: 499 -533 J Vasc Surg 1997; 26 (Suppl. 3): 517 -38 RUTHERFORD STAGE ASYMPTOMATIC 1 ST 2 ND CLINICAL A B 3 RD 4 TH MILD CLAUDICATION MODERATE OR SEVERE CLAUDICATION ISCHAEMIC REST PAIN ULCERATION OR GANGRENE SIGNS & SYMPTOMS FORTUITOUS DISCOVERY OF AORTIC & ILIAC CALCIFICATIONS PATHOPHYSIOLOGY ATS PLAQUE RISK PLAQUE INFLAMMATION ABSOLUTE CLAUDICATION DISTANCE > 200 MT RECOVERY T. < 2 MIN DISCREPANCY OXYGEN REQUEST ARTERIAL SUPPLY ACD < 200 M RECOVERY TIME > 2 MIN HIGHER DISCREPANCY OXYGEN REQUEST ARTERIAL SUPPLY ACD < 100 M RECOVERY TIME > 2 MIN REST PAIN NECROSIS GANGRENE HIGHEST DISCREPANCY AND ACIDOSIS SKIN HYPOXIA ACIDOSIS SEVERE SKIN HYPOXIA ACIDOSIS INFECTIONS CLINICAL ASYMPTOMATIC MILD GRADE CATEGORY 0 / 0 I / 1 CLAUDICATION MODERATE I / 2 CLAUDICATION SEVERE CLAUDICATION I / 3 ISCHAEMIC REST PAIN II / 4 MINOR TISSUE LOSS III / 5 MAJOR TISSUE LOSS III / 6 10

– Presentazione clinica della PAD • Asintomatica ( aterosclerosi occulta ) • Sintomatica ( claudicatio intermittens ) • CLI ( Ischemia critica cronica )

Ischemia Cronica Critica (CLI) - Dolori a riposo (notturni) da più di 15 giorni - Necessità di analgesici - Lesioni trofiche cutanee European Working Group CLI Circulation 1991 OUTCOME (1 anno) % NON RIVASCOL. 40 MORTE 20 AMPUT. MAGGIORE 20 SALVATAGGIO D’ARTO 0 RIVASCOL. 60 10 15 35 Dormandy J, Murray GD: Eur J Vasc Surg 1991 5 131 -3 12

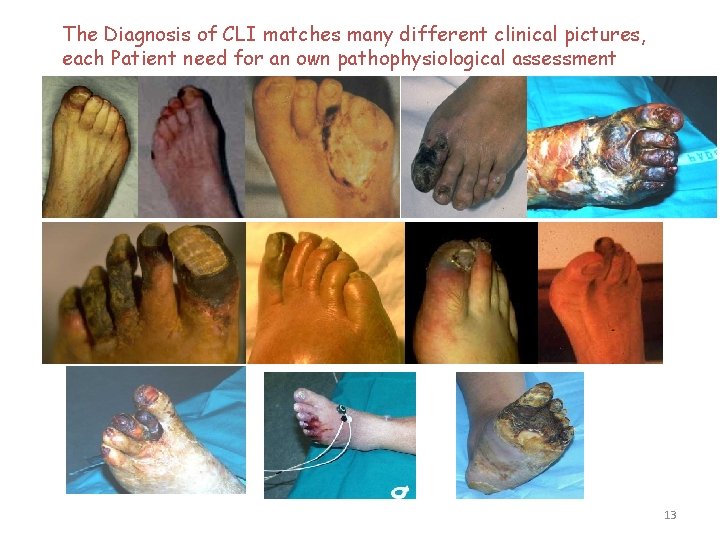
The Diagnosis of CLI matches many different clinical pictures, each Patient need for an own pathophysiological assessment 13

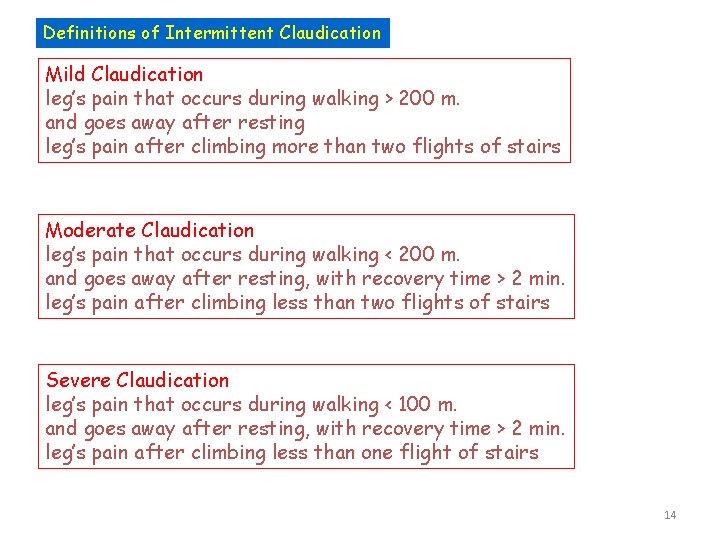
Definitions of Intermittent Claudication Mild Claudication leg’s pain that occurs during walking > 200 m. and goes away after resting leg’s pain after climbing more than two flights of stairs Moderate Claudication leg’s pain that occurs during walking < 200 m. and goes away after resting, with recovery time > 2 min. leg’s pain after climbing less than two flights of stairs Severe Claudication leg’s pain that occurs during walking < 100 m. and goes away after resting, with recovery time > 2 min. leg’s pain after climbing less than one flight of stairs 14

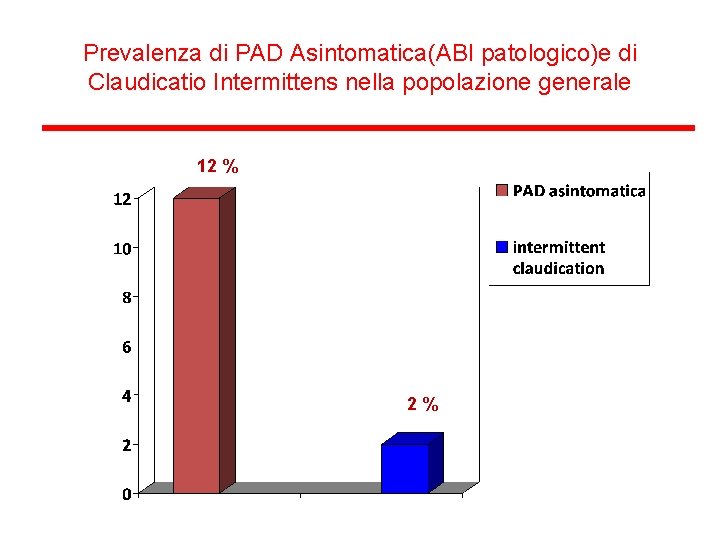
Prevalenza di PAD Asintomatica(ABI patologico)e di Claudicatio Intermittens nella popolazione generale 12 % 2%

– Raccomandazioni TASC 2 per lo sreening dei pazienti con PAD asintomatica • Soggetti con una storia, o visita medica , suggestiva di PAD( B ) • Pazienti a rischio PAD ( tra 50 e 69 anni con storia di diabete o fumo, o chiunque abbia più di 70 anni ) (A) • Pazienti con un Framingham risk score di 10% -20% in 10 anni ( B ) • Concomitanza di malattia carotidea cardiaca o renale

Sig. ra Maria • Donna • 60 anni • Madre deceduta per ictus • Padre vivente; cardiopatia ischemica • Impiegata • Sposta; due figli • Palestra 2 volte a settimana • Fuma 15 sigtte/die dall’età di 17 anni • Non diabetica • Colesterolo 230 mg/dl • LDL 110 mg/dl • Trigliceridi 201 mg/dl • BMI 28 • ECG negativo • PAO 140/80 mm. Hg

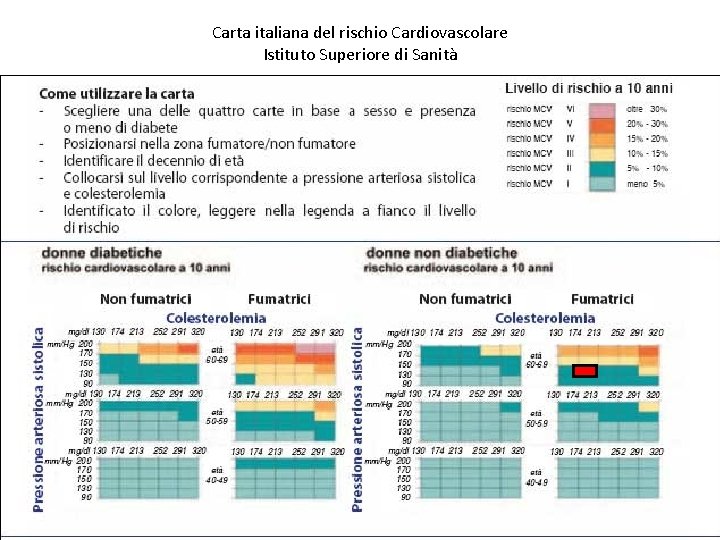
Carta italiana del rischio Cardiovascolare Istituto Superiore di Sanità

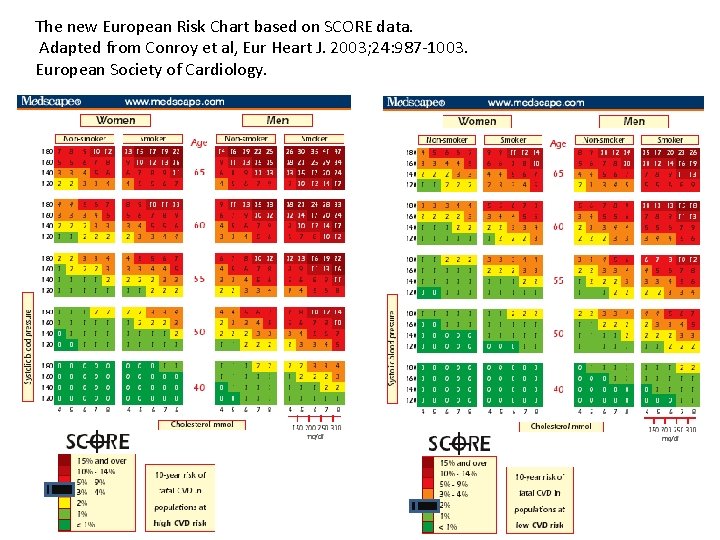
The new European Risk Chart based on SCORE data. Adapted from Conroy et al, Eur Heart J. 2003; 24: 987 -1003. European Society of Cardiology.

ATP III Risk categories (1) Established CHD and CHD risk equivalents (2) Multiple risk factors(2+) (3) Zero to one risk factor NCEP Report Adult Treatment Panel Scott M. Grundy Circulation. 2004; 110: 227 -239.

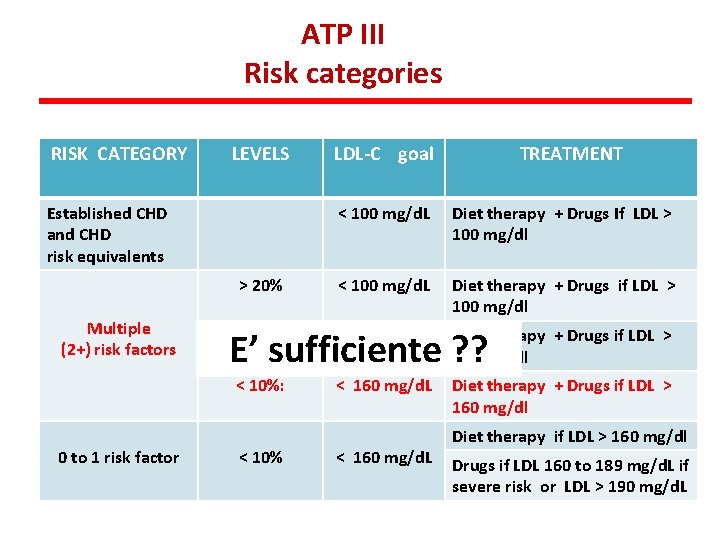
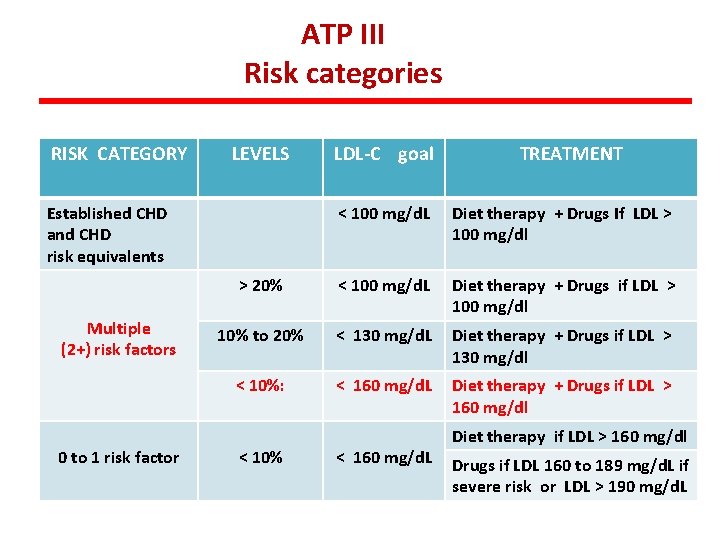
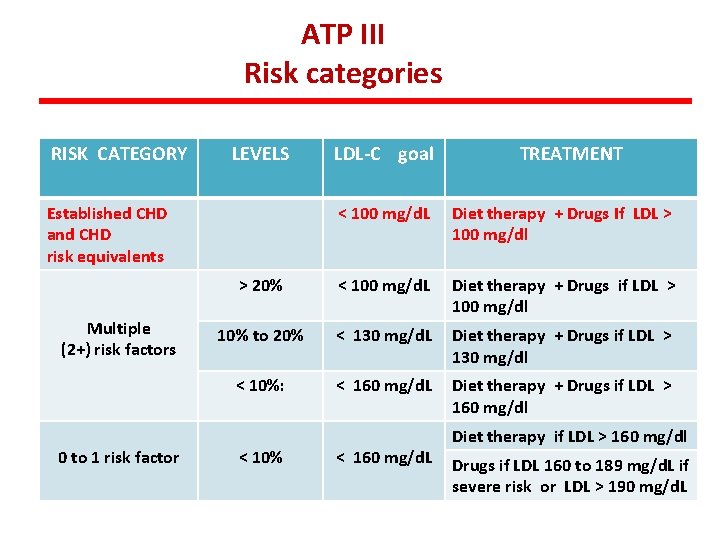
ATP III Risk categories RISK CATEGORY LEVELS Established CHD and CHD risk equivalents > 20% Multiple (2+) risk factors 0 to 1 risk factor LDL-C goal TREATMENT < 100 mg/d. L Diet therapy + Drugs If LDL > 100 mg/dl < 100 mg/d. L Diet therapy + Drugs if LDL > 100 mg/dl E’ sufficiente ? ? 10% to 20% < 130 mg/d. L Diet therapy + Drugs if LDL > 130 mg/dl < 10%: < 160 mg/d. L Diet therapy + Drugs if LDL > 160 mg/dl < 10% < 160 mg/d. L Diet therapy if LDL > 160 mg/dl Drugs if LDL 160 to 189 mg/d. L if severe risk or LDL > 190 mg/d. L

Sottoporre la paziente ad indagini per Aterosclerosi occulta, sarebbe una buona idea ? ?

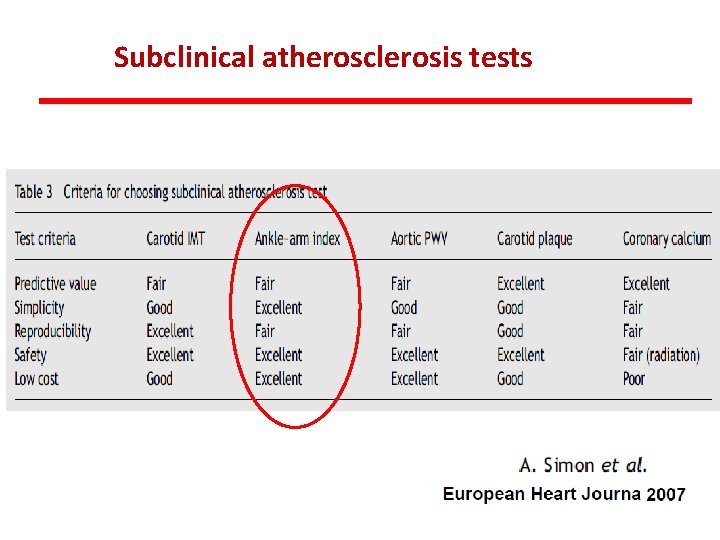
Subclinical atherosclerosis tests

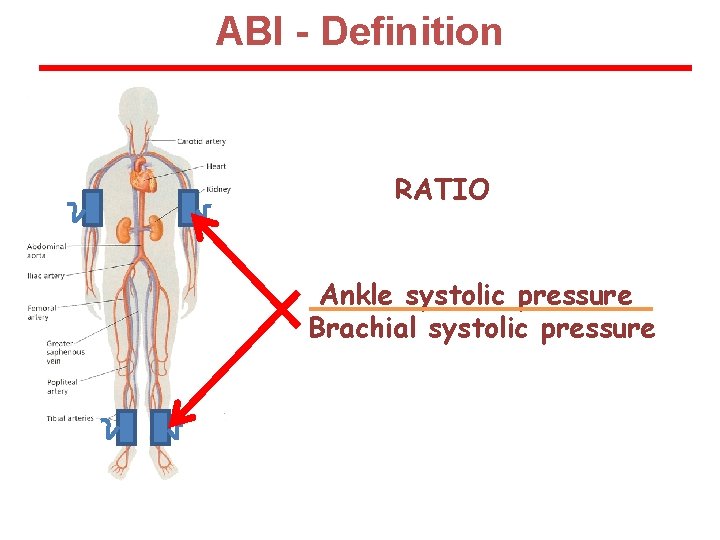
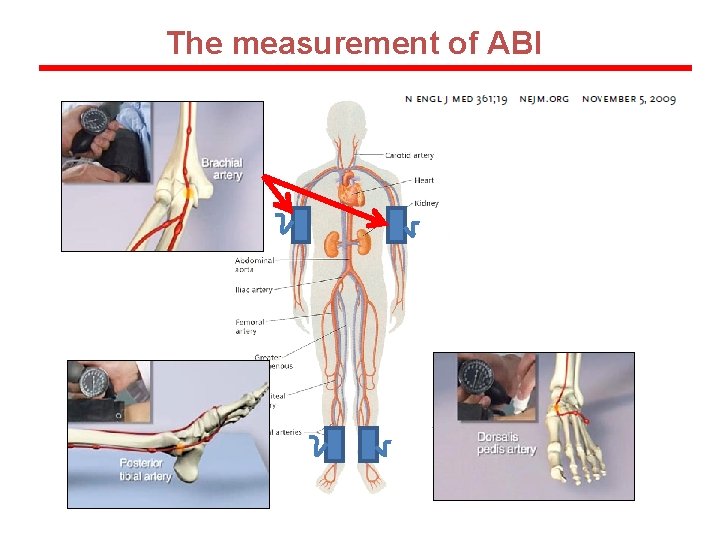
ABI - Definition RATIO Ankle systolic pressure Brachial systolic pressure

Equipment for measurement of Ankle/Brachial Index (ABI) Doppler CW Probe 8 m. Hz Sphygmomanometer

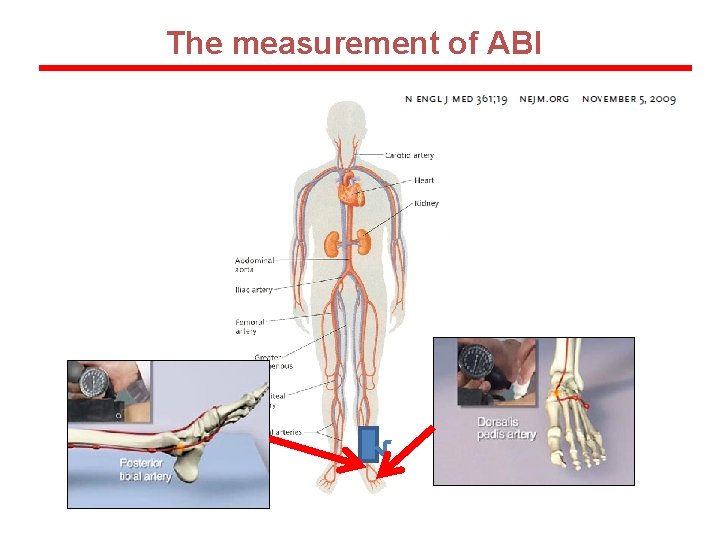
The measurement of ABI

The measurement of ABI

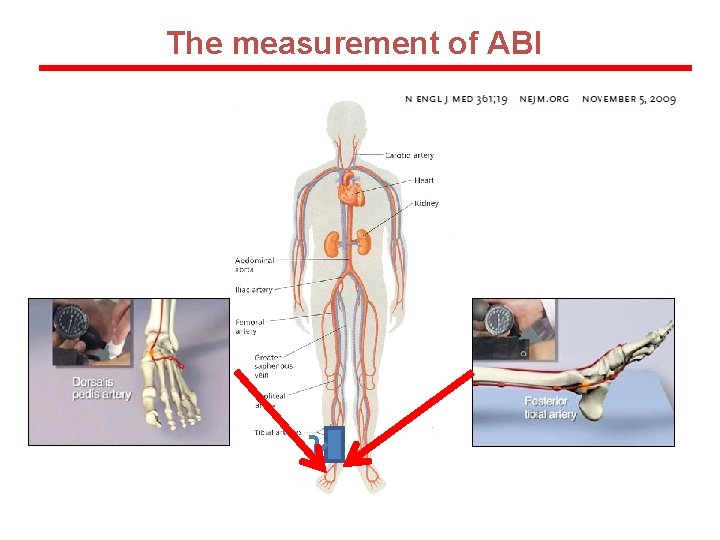
The measurement of ABI

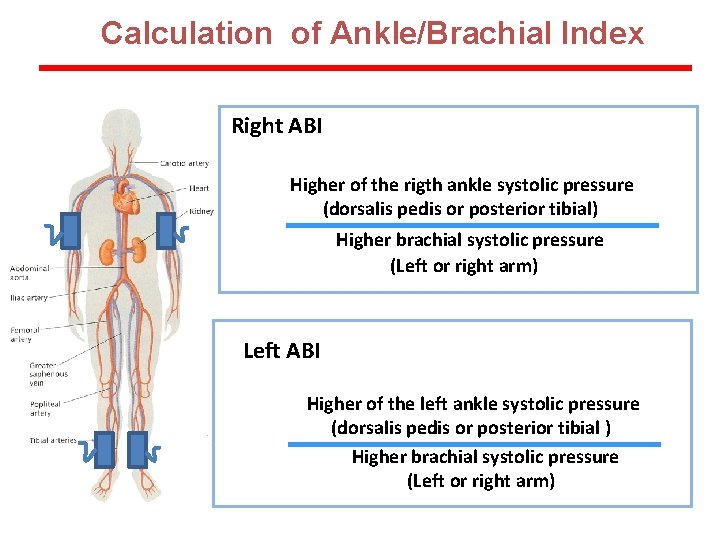
Calculation of Ankle/Brachial Index Right ABI Higher of the rigth ankle systolic pressure (dorsalis pedis or posterior tibial) Higher brachial systolic pressure (Left or right arm) Left ABI Higher of the left ankle systolic pressure (dorsalis pedis or posterior tibial ) Higher brachial systolic pressure (Left or right arm)

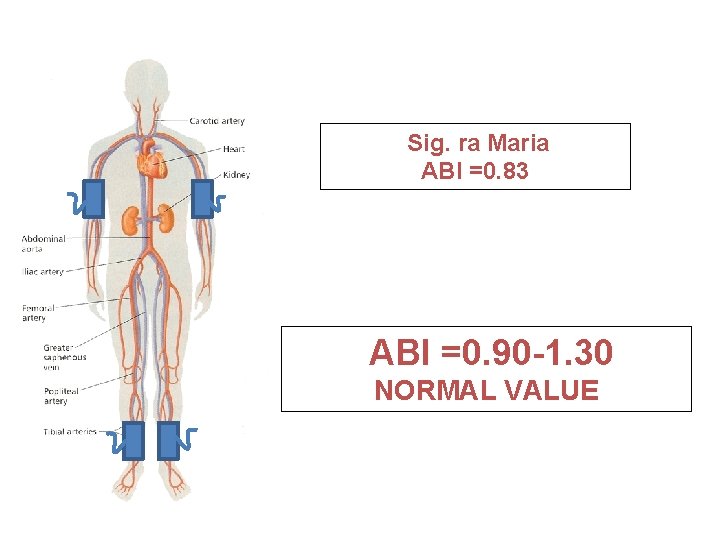
Sig. ra Maria ABI =0. 83 ABI =0. 90 -1. 30 NORMAL VALUE

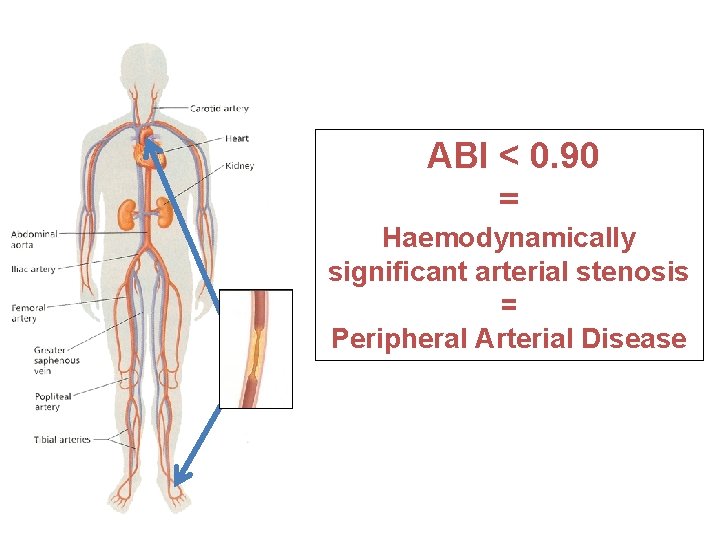
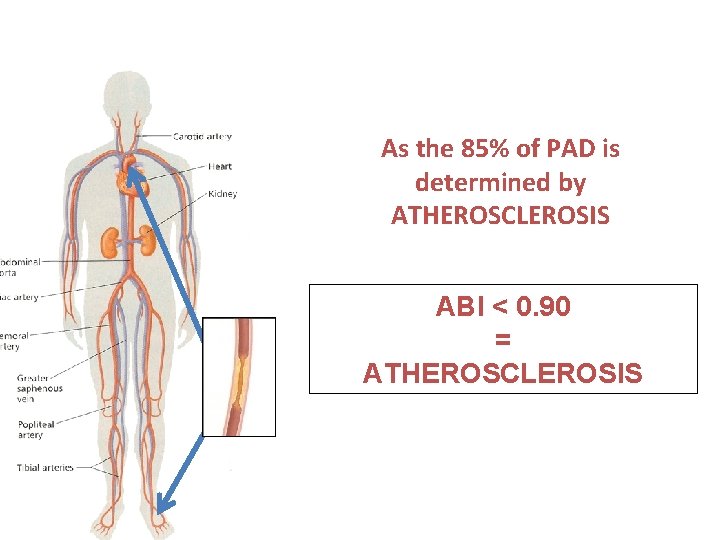
ABI < 0. 90 = Haemodynamically significant arterial stenosis = Peripheral Arterial Disease

As the 85% of PAD is determined by ATHEROSCLEROSIS ABI < 0. 90 = ATHEROSCLEROSIS

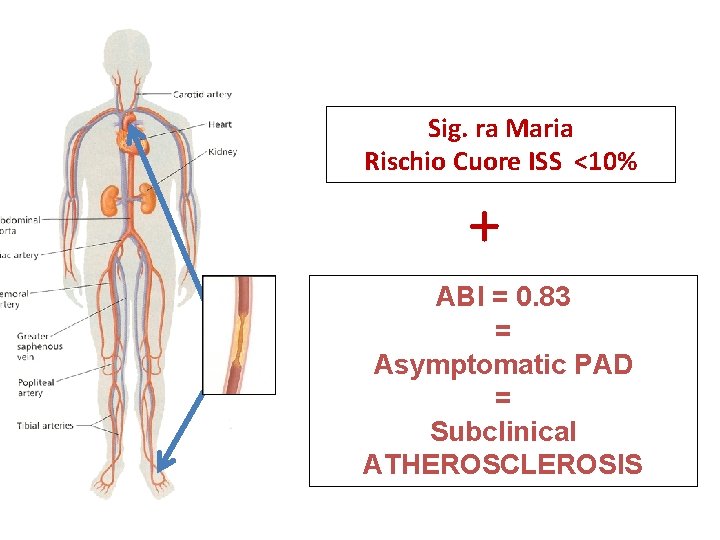
Sig. ra Maria Rischio Cuore ISS <10% + ABI = 0. 83 = Asymptomatic PAD = Subclinical ATHEROSCLEROSIS

ATP III Risk categories (1) Established CHD and CHD risk equivalents (2) Multiple risk factors(2+) (3) Zero to one risk factor NCEP Report Adult Treatment Panel Scott M. Grundy Circulation. 2004; 110: 227 -239.

ATP III Risk categories (1) Established CHD and CHD risk equivalents (2) Multiple risk factors(2+) (3) Zero to one risk factor NCEP Report Adult Treatment Panel Scott M. Grundy Circulation. 2004; 110: 227 -239.

ATP III Risk categories CHD risk equivalents include • Non coronary forms of clinical atherosclerotic disease • Diabetes • Multiple (2+) risk factors with 10 -year risk for CHD >20% All persons with CHD or CHD risk equivalents can be called high risk NCEP Report Adult Treatment Panel Scott M. Grundy Circulation. 2004; 110: 227 -239.

ATP III Risk categories RISK CATEGORY LEVELS Established CHD and CHD risk equivalents Multiple (2+) risk factors 0 to 1 risk factor LDL-C goal TREATMENT < 100 mg/d. L Diet therapy + Drugs If LDL > 100 mg/dl > 20% < 100 mg/d. L Diet therapy + Drugs if LDL > 100 mg/dl 10% to 20% < 130 mg/d. L Diet therapy + Drugs if LDL > 130 mg/dl < 10%: < 160 mg/d. L Diet therapy + Drugs if LDL > 160 mg/dl < 10% < 160 mg/d. L Diet therapy if LDL > 160 mg/dl Drugs if LDL 160 to 189 mg/d. L if severe risk or LDL > 190 mg/d. L

ATP III Risk categories RISK CATEGORY LEVELS Established CHD and CHD risk equivalents Multiple (2+) risk factors 0 to 1 risk factor LDL-C goal TREATMENT < 100 mg/d. L Diet therapy + Drugs If LDL > 100 mg/dl > 20% < 100 mg/d. L Diet therapy + Drugs if LDL > 100 mg/dl 10% to 20% < 130 mg/d. L Diet therapy + Drugs if LDL > 130 mg/dl < 10%: < 160 mg/d. L Diet therapy + Drugs if LDL > 160 mg/dl < 10% < 160 mg/d. L Diet therapy if LDL > 160 mg/dl Drugs if LDL 160 to 189 mg/d. L if severe risk or LDL > 190 mg/d. L

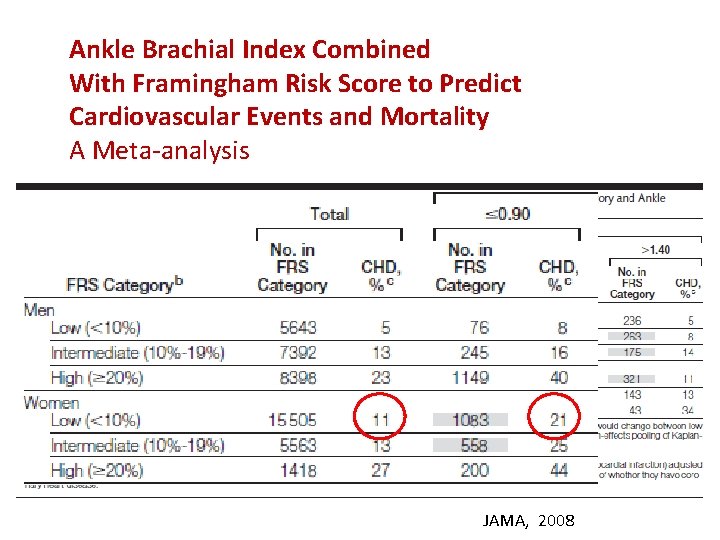
Ankle Brachial Index Combined With Framingham Risk Score to Predict Cardiovascular Events and Mortality A Meta-analysis JAMA, 2008

Algorithm for use of the ABI in the assessment of systemic risk in the population Secondary prevention: Primary prevention: Antiplatelet therapy LDL <2. 59 mmol/L (<100 mg/d. L) (<1. 81 mmol/L [<70 mg/d. L] in high risk); blood pressure <140/90 mm. Hg and <130/80 mm. Hg in diabetes/renal insufficiency. In diabetes, Hb. A 1 c <7. 0%. No antiplatelet therapy LDL <3. 37 mmol/L (<130 mg/d. L) except in diabetes where the LDL goal is <2. 59 mmol/L (<100 mg/d. L) even in the absence of CVD (cardiovascular disease); appropriate blood pressure (<140/90 mm. Hg and <130/80 mm. Hg in diabetes/renal insufficiency) L. Norgren et al TASC 2007

is The ABI a BIOmarker of Cardiovascular Risk ? SENSIBILITA’ 95% SPECIFICITA’ 100% Nel rivelare una malattia angiograficamente significativa Fowkes: Int J Epidemiol 1988

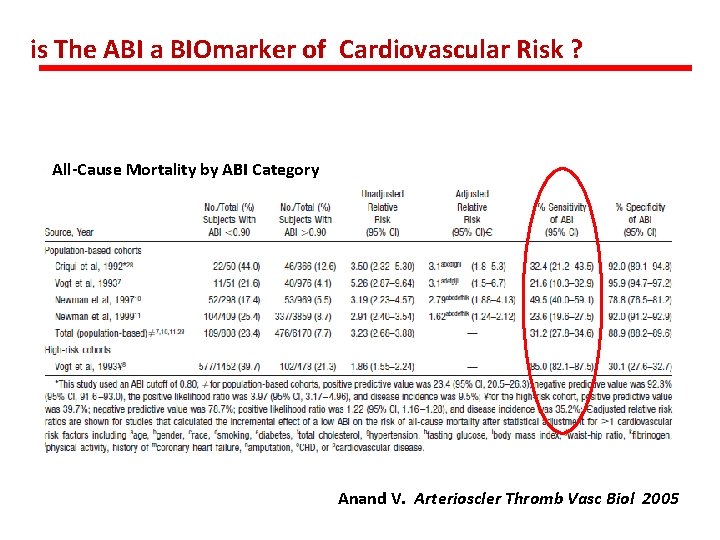
is The ABI a BIOmarker of Cardiovascular Risk ? All-Cause Mortality by ABI Category Anand V. Arterioscler Thromb Vasc Biol 2005

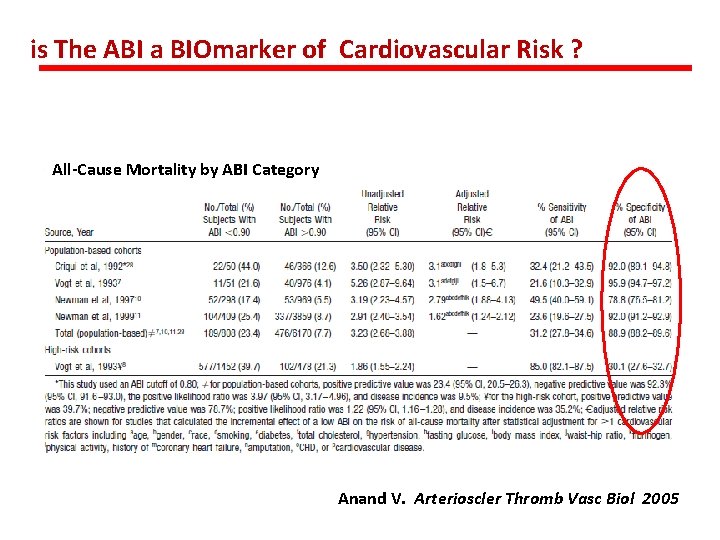
is The ABI a BIOmarker of Cardiovascular Risk ? All-Cause Mortality by ABI Category 0 Anand V. Arterioscler Thromb Vasc Biol 2005

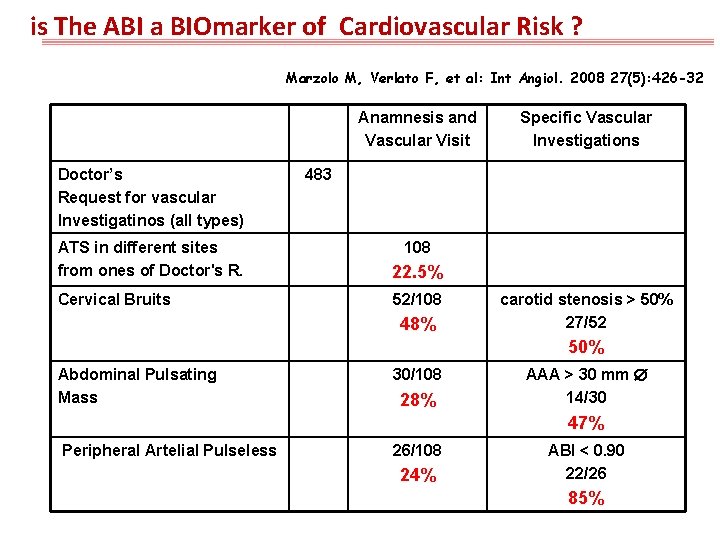
is The ABI a BIOmarker of Cardiovascular Risk ? Marzolo M, Verlato F, et al: Int Angiol. 2008 27(5): 426 -32 Anamnesis and Vascular Visit Doctor’s Request for vascular Investigatinos (all types) Specific Vascular Investigations 483 ATS in different sites from ones of Doctor's R. 108 22. 5% Cervical Bruits 52/108 48% carotid stenosis > 50% 27/52 50% Abdominal Pulsating Mass 30/108 28% AAA > 30 mm 14/30 47% Peripheral Artelial Pulseless 26/108 24% ABI < 0. 90 22/26 85%

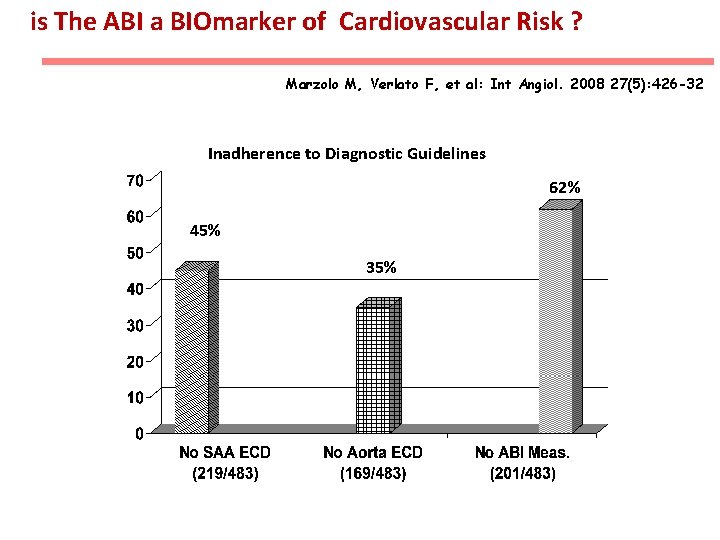
is The ABI a BIOmarker of Cardiovascular Risk ? Marzolo M, Verlato F, et al: Int Angiol. 2008 27(5): 426 -32 Inadherence to Diagnostic Guidelines 62% 45% 35%

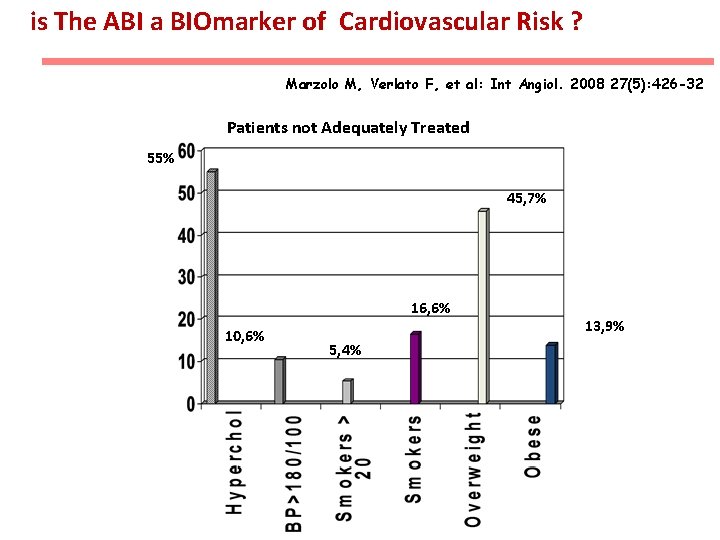
is The ABI a BIOmarker of Cardiovascular Risk ? Marzolo M, Verlato F, et al: Int Angiol. 2008 27(5): 426 -32 Patients not Adequately Treated 55% 45, 7% 16, 6% 10, 6% 5, 4% 13, 9%

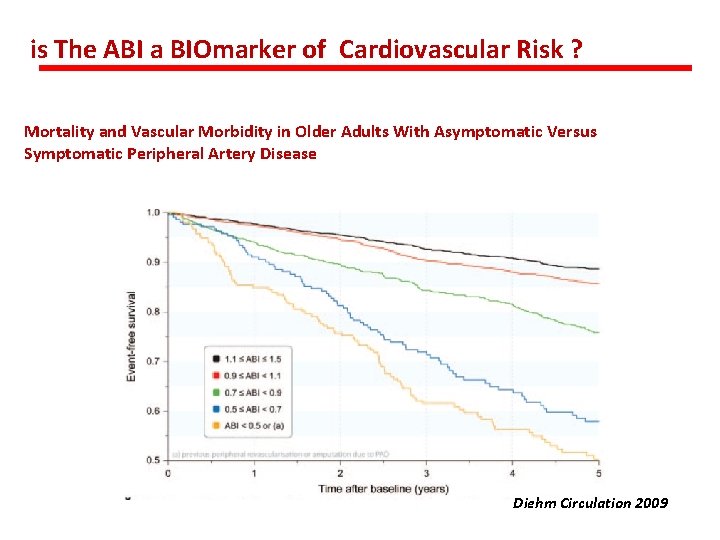
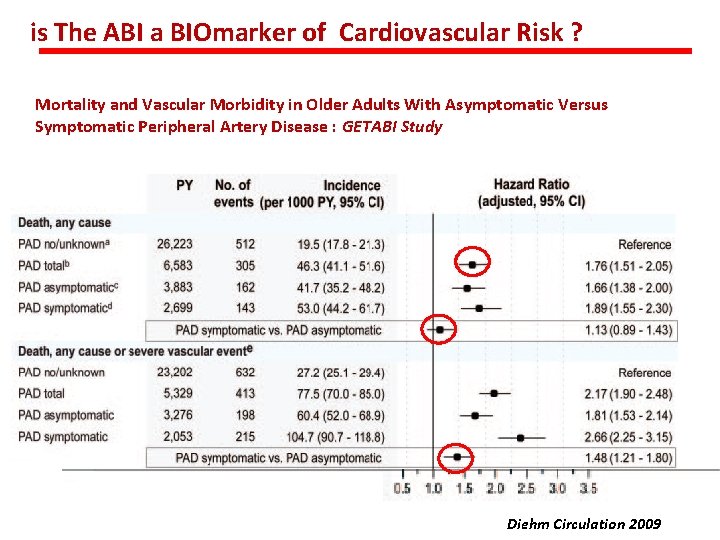
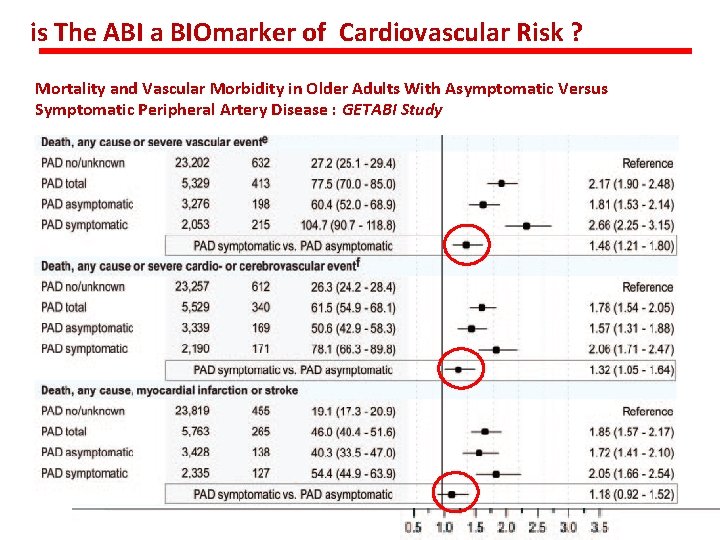
is The ABI a BIOmarker of Cardiovascular Risk ? Mortality and Vascular Morbidity in Older Adults With Asymptomatic Versus Symptomatic Peripheral Artery Disease Diehm Circulation 2009

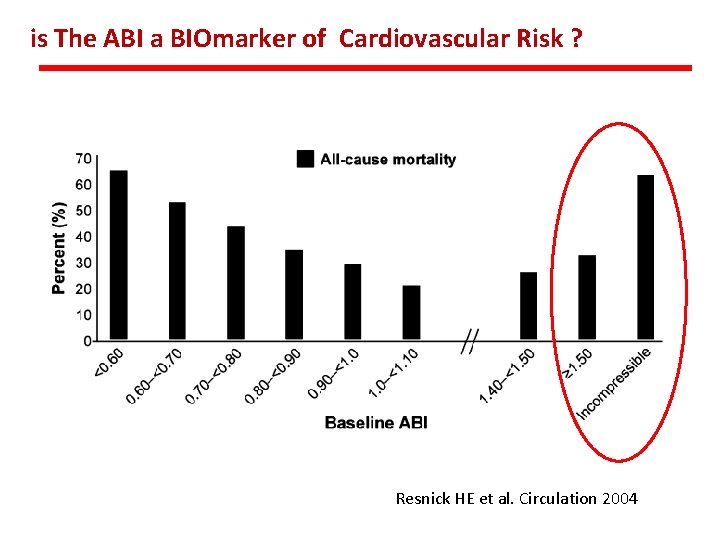
is The ABI a BIOmarker of Cardiovascular Risk ? Resnick HE et al. Circulation 2004

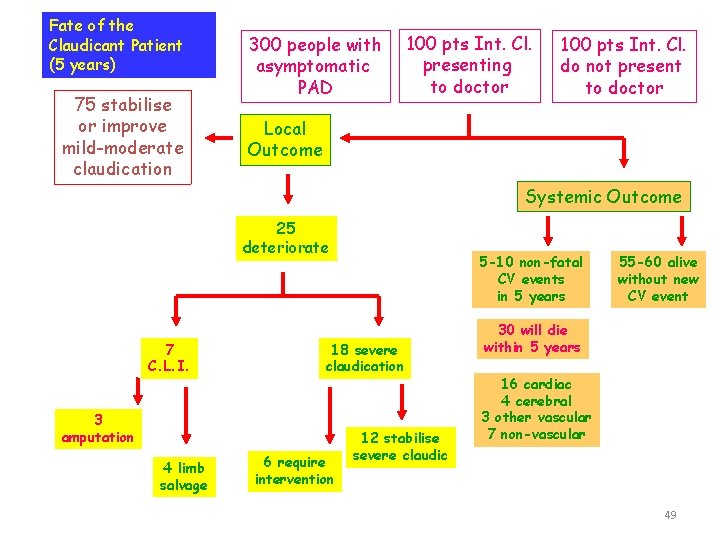
Fate of the Claudicant Patient (5 years) 75 stabilise or improve mild-moderate claudication 300 people with asymptomatic PAD 100 pts Int. Cl. presenting to doctor 100 pts Int. Cl. do not present to doctor Local Outcome Systemic Outcome 25 deteriorate 7 C. L. I. 18 severe claudication 3 amputation 4 limb salvage 5 -10 non-fatal CV events in 5 years 6 require intervention 12 stabilise severe claudic 55 -60 alive without new CV event 30 will die within 5 years 16 cardiac 4 cerebral 3 other vascular 7 non-vascular 49

Quanto è frequente il riscontro di aterosclerosi asintomatica inteso come ABI patologico ( <=0. 9 )nella popolazione ritenuta a rischio medio – basso ? • Studio GET ABI ( Germania ): 6. 880 soggetti consecutivi non selezionati che si riferivano all’ambulatorio del medico di famiglia età ≥ 65 anni. 12. 2 % • Studio YPSILON( Francia ): 2077 soggetti di età media 67 anni con 2 o più fattori di rischio ma senza malattia aterosclerotica conclamata 10. 4 % • Studio. PANDORA(Italia, Grecia, Francia, Svizzera, Belgio, Olanda)10500 soggetti ( donne età ≥ 55, uomini ≥ 45 ed almeno 1 fattore di rischio aggiuntivo ( escluso diabete ) 17. 8 %

Studio get. ABI - Studio Osservazionale : 344 Medici di Famiglia hanno selezionato 6. 880 pz. a prescindere dal motivo per vedere il medico nell’arco di 1 settimana prespecificata ( ottobre 2001 ) Senza PAD 5329 ( 79% ) - 6. 821 asintomatici 836 (12. 3%) Con PAD 1429 ( 21% ) sintomatici 593 (8. 7%)

is The ABI a BIOmarker of Cardiovascular Risk ? Mortality and Vascular Morbidity in Older Adults With Asymptomatic Versus Symptomatic Peripheral Artery Disease : GETABI Study Diehm Circulation 2009

is The ABI a BIOmarker of Cardiovascular Risk ? Mortality and Vascular Morbidity in Older Adults With Asymptomatic Versus Symptomatic Peripheral Artery Disease : GETABI Study

Conclusioni Pazienti con PAD( sintomatica o asintomatica ) Hanno un sostanziale aumento di rischio di Ictus ( apoploettico , ischemico, fatale ). I pazienti anziani nel setting di assistenza primaria devono essere sottoposti a screening per PAD per consentire un trattamento rigoroso dei fattori di rischio modificabili per ridurre il rischio di ictus ischemico e di altri eventi vascolari

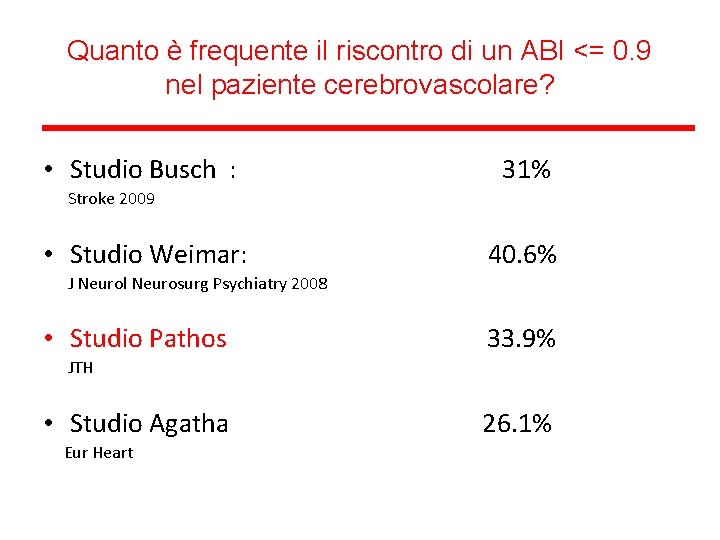
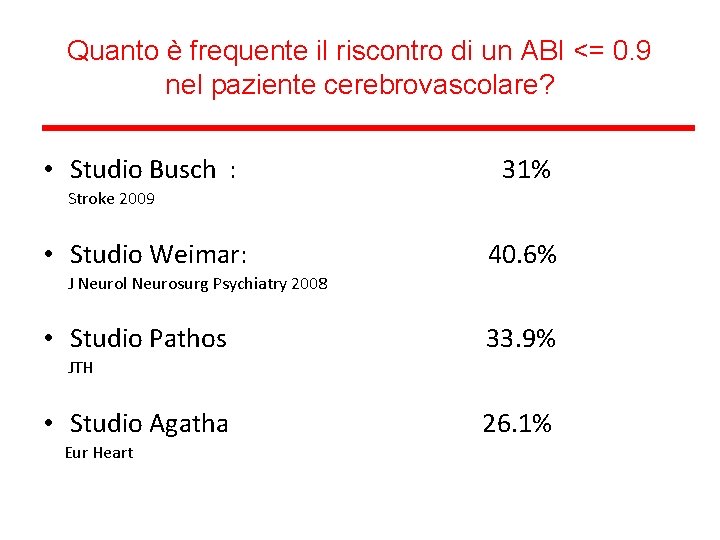
Quanto è frequente il riscontro di un ABI <= 0. 9 nel paziente cerebrovascolare? • Studio Busch : 31% Stroke 2009 • Studio Weimar: 40. 6% J Neurol Neurosurg Psychiatry 2008 • Studio Pathos 33. 9% JTH • Studio Agatha Eur Heart 26. 1%

Quanto è frequente il riscontro di un ABI <= 0. 9 nel paziente cerebrovascolare? • Studio Busch : 31% Stroke 2009 • Studio Weimar: 40. 6% J Neurol Neurosurg Psychiatry 2008 • Studio Pathos 33. 9% JTH • Studio Agatha Eur Heart 26. 1%

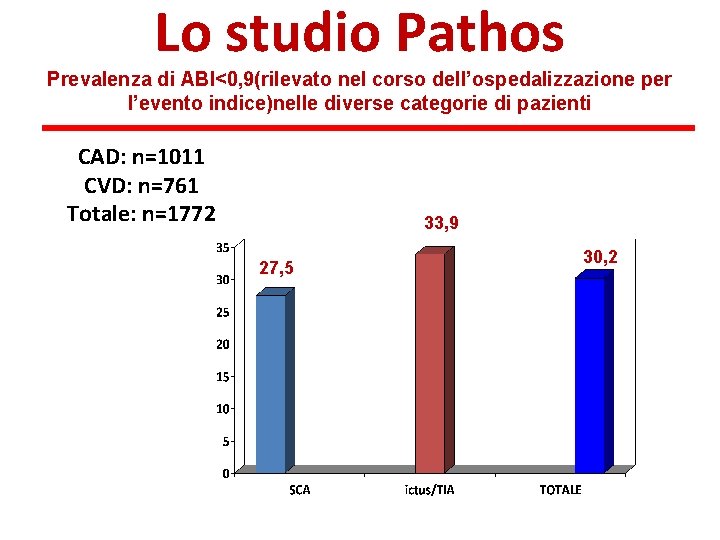
Lo studio Pathos Prevalenza di ABI<0, 9(rilevato nel corso dell’ospedalizzazione per l’evento indice)nelle diverse categorie di pazienti CAD: n=1011 CVD: n=761 Totale: n=1772 33, 9 27, 5 30, 2

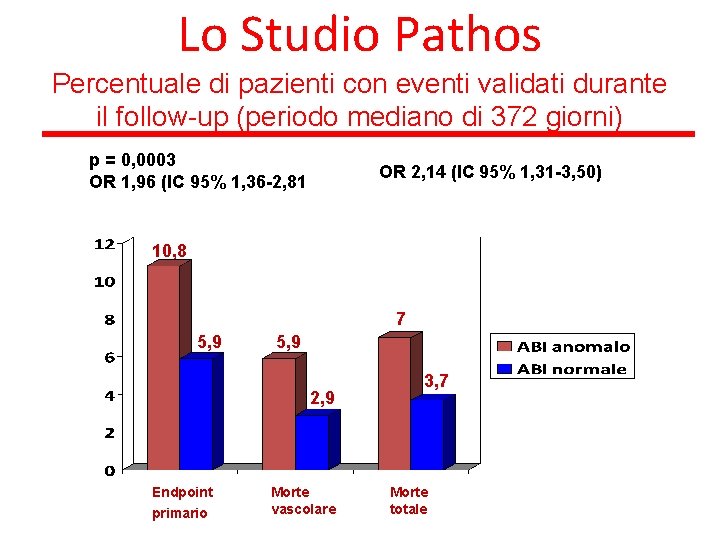
Lo Studio Pathos Percentuale di pazienti con eventi validati durante il follow-up (periodo mediano di 372 giorni) p = 0, 0003 OR 1, 96 (IC 95% 1, 36 -2, 81 OR 2, 14 (IC 95% 1, 31 -3, 50) 10, 8 7 5, 9 2, 9 Endpoint primario Morte vascolare 3, 7 Morte totale

Conclusioni Un Abi anormale potrebbe essere trovato in un terzo dei pazienti che hanno avuto sindromi coronariche acute o eventi cerebrovascolari , identifica una popolazione ad alto rischio di eventi cerebrovascolari fatali e non fatali entro un anno che dovrebbero essere strettamente monitorati e dovrebbero diventare bersaglio di un intervento terapeutico più aggressivo

ABI biomarker affidabile di rischio cardiovascolare -Tradizionalmente usato come strumento diagnostico e prognostico per la gestione della arteriopatia periferica ( PAD ) - Molti studi precedenti hanno dimostrato il suo valore come predittore di rischio C. V. Nel lungo periodo ( rischio primario ) - Studi più recenti hanno dimostrato che in paz CHD o equivalenti un ABI anomalo ( sintomatico o asintimatico )è associato ad un esito sfavorevole dopo un periodo di 4 -5 anni. - Lo studio Pathos ha dimostrato che una PAD sintomatica o asintomatica è fattore prognostico sfavorevole nel breve periodo.

Grazie per l’attenzione