P B H HBP Pautas de actuacin y

P B H HBP Pautas de actuación y seguimiento José María Molero Médico de Familia C. S. San Andrés (Madrid)
Autores P B H Francisco José Brenes Bermúdez Francisco Brotons Muntó SEMERGEN sem. FYC Jesús Castiñeiras Fernández AEU José Manuel Cozar Olmo AEU Antonio Fernández-Pro Ledesma SEMG Juan Antonio Martín Jiménez SEMG Mª Lourdes Martínez-Berganza Asensio SEMERGEN Bernardino Miñana López AEU José María Molero García sem. FYC

Clasificación de las recomendaciones en función del nivel de evidencia disponible según la Agency for Healthcare Research and Quality (AHRQ) P B H Niveles de Evidencia Ia. La evidencia científica procede de metaanálisis de ensayos clínicos controlados y . aleatorizados. Ib. La evidencia científica procede de al menos un ensayo clínico controlado y aleatorizado. Ib. IIa. La evidencia científica procede de al menos un estudio prospectivo controlado, bien IIa. diseñado y sin aleatorizar. IIb. La evidencia científica procede de al menos un estudio casi experimental, bien diseñado IIb. III. La evidencia científica procede de estudios descriptivos no experimentales, bien III. diseñados como estudios comparativos, de correlación o de casos y controles IV. La evidencia científica procede de documentos u opiniones de expertos y/o experiencias IV. clínicas de autoridades de prestigio Grados de Recomendación A. - Existe buena evidencia en base a la investigación para apoyar la recomendación. Recoge A. - niveles de evidencia Ia y Ib B. - Existe moderada evidencia en base a la investigación para apoyar la recomendación. B. - Recoge niveles de evidencia IIa, IIb y III. recoge el nivel de evidencia IV C. - La recomendación se basa en la opinión de expertos o en un panel de consenso. C. - X. - Existe evidencia de riesgo para esta intervención X. -
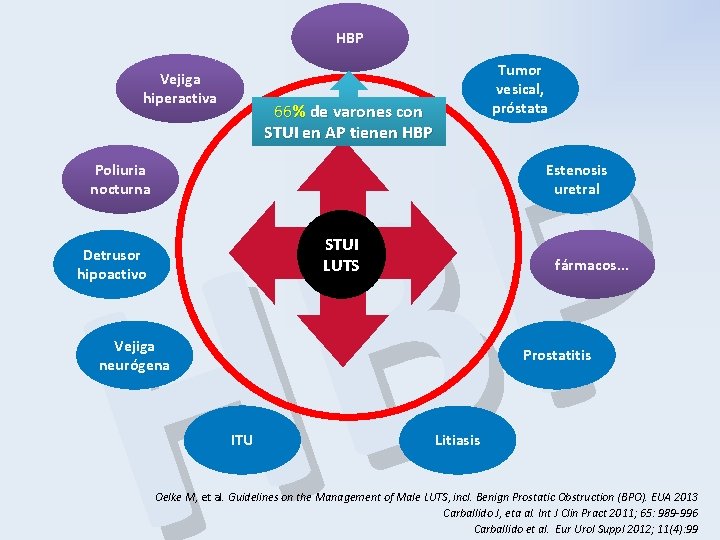
HBP Vejiga hiperactiva Tumor vesical, próstata P B H 66% de varones con STUI en AP tienen HBP Estenosis uretral Poliuria nocturna STUI LUTS Detrusor hipoactivo fármacos. . . Vejiga neurógena Prostatitis ITU Litiasis Oelke M, et al. Guidelines on the Management of Male LUTS, incl. Benign Prostatic Obstruction (BPO). EUA 2013 Carballido J, eta al. Int J Clin Pract 2011; 65: 989 -996 Carballido et al. Eur Urol Suppl 2012; 11(4): 99

Clasificación de los STUI - ICS (International Continence Society) P B H Llenado/irritativos Vaciado/obstructivos • • • (6) • • Urgencia Frecuencia Incontinencia Nocturia Chorro débil Micción en regadera Chorro intermitente Retardo Esfuerzo miccional Goteo terminal Posmiccionales • Sensación de vaciado incompleto • Goteo posmiccional EPIC survey (19. 165 hombres y mujeres, ≥ 18 años , 5 países) 62, 5% uno o más STUI • • 51, 3% STUI de llenado (48% nocturia, 11% urgencia) 25, 7% STUI de vaciado (14, 2% goteo terminal) 16, 9% postmiccionales (13, 5% vaciado incompleto) Triple asociación 25% Actas Urol Esp [online] 2005; vol. 29, n. 1: 16 -30 Irwin DE, Milsom I, Hunskaar S, et al. Results of the EPIC study. Eur Urol 2006; 50: 1306 -15
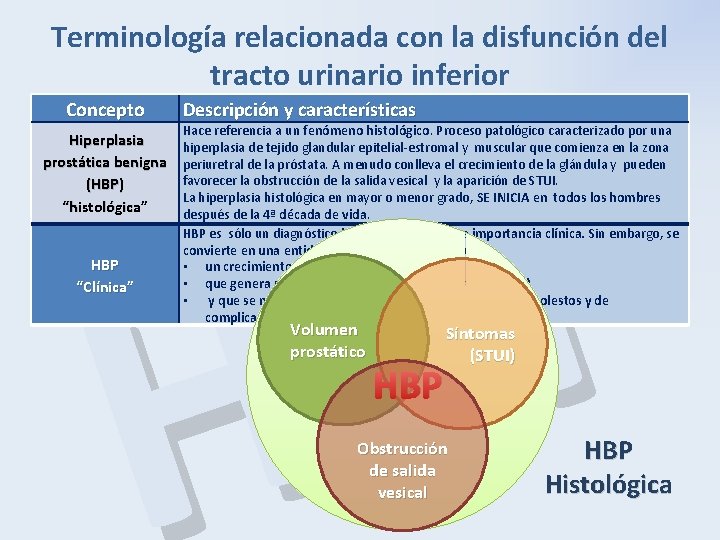
Terminología relacionada con la disfunción del tracto urinario inferior P B H Concepto Hiperplasia prostática benigna (HBP) “histológica” HBP “Clínica” Descripción y características Hace referencia a un fenómeno histológico. Proceso patológico caracterizado por una hiperplasia de tejido glandular epitelial-estromal y muscular que comienza en la zona periuretral de la próstata. A menudo conlleva el crecimiento de la glándula y pueden favorecer la obstrucción de la salida vesical y la aparición de STUI. La hiperplasia histológica en mayor o menor grado, SE INICIA en todos los hombres después de la 4ª década de vida. HBP es sólo un diagnóstico histológico, sin mucha importancia clínica. Sin embargo, se convierte en una entidad clínica cuando se asocia a • un crecimiento benigno de la próstata (BPE) • que genera una obstrucción a la salida de la orina (BOO) • y que se manifiesta clínicamente con una serie de STUI molestos y de complicaciones. Volumen prostático HBP Síntomas (STUI) Obstrucción de salida vesical HBP Histológica

Epidemiología de la HBP P B H Causa más común de la aparición de STUI en el varón Edad-dependiente. Prevalencia de la HBP histológica: • Rara en < 40 años (8% varones de 31 a 40 años) • 50% varones de 51 a 60 años • > 80% de varones >80 años El 50% de los pacientes con cambios histológicos van a presentar manifestaciones clínicas prostáticas y solicitar consejo médico (“HBP Clínica”) Prevalencia HBP clínica en Europa : • 14% de varones de 40 a 60 años • 30 -40% en mayores 60 años Escasa mortalidad Afectación de la calidad de vida Mobilidad importante por la progresión: empeoramiento de síntomas y aparición de complicaciones
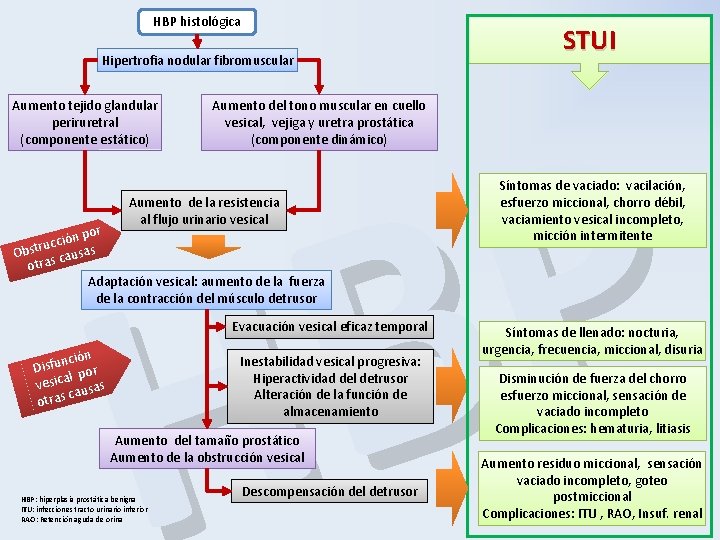
HBP histológica Hipertrofia nodular fibromuscular P B H Aumento tejido glandular periruretral (componente estático) Aumento del tono muscular en cuello vesical, vejiga y uretra prostática (componente dinámico) Aumento de la resistencia al flujo urinario vesical n por ó i c c u Obstr causas otras Adaptación vesical: aumento de la fuerza de la contracción del músculo detrusor Evacuación vesical eficaz temporal nción u f s i D l por a c i s ve usas a c s a otr STUI Inestabilidad vesical progresiva: Hiperactividad del detrusor Alteración de la función de almacenamiento Aumento del tamaño prostático Aumento de la obstrucción vesical HBP: hiperplasia prostática benigna ITU: infecciones tracto urinario inferior RAO: Retención aguda de orina Descompensación del detrusor Síntomas de vaciado: vacilación, esfuerzo miccional, chorro débil, vaciamiento vesical incompleto, micción intermitente Síntomas de llenado: nocturia, urgencia, frecuencia, miccional, disuria Disminución de fuerza del chorro esfuerzo miccional, sensación de vaciado incompleto Complicaciones: hematuria, litiasis Aumento residuo miccional, sensación vaciado incompleto, goteo postmiccional Complicaciones: ITU , RAO, Insuf. renal
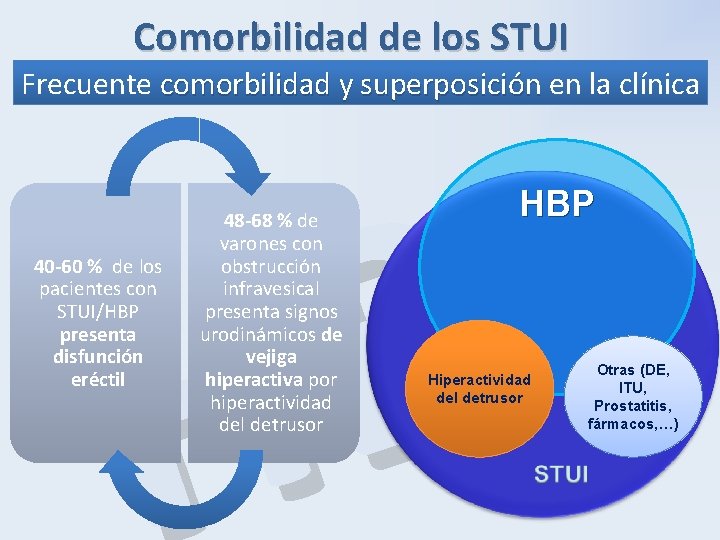
Comorbilidad de los STUI Frecuente comorbilidad y superposición en la clínica comorbilidad y superposición P B H 40 -60 % de los pacientes con STUI/HBP presenta disfunción eréctil 48 -68 % de varones con obstrucción infravesical presenta signos urodinámicos de vejiga hiperactiva por hiperactividad del detrusor HBP Hiperactividad del detrusor Otras (DE, ITU, Prostatitis, fármacos, …)

P B H
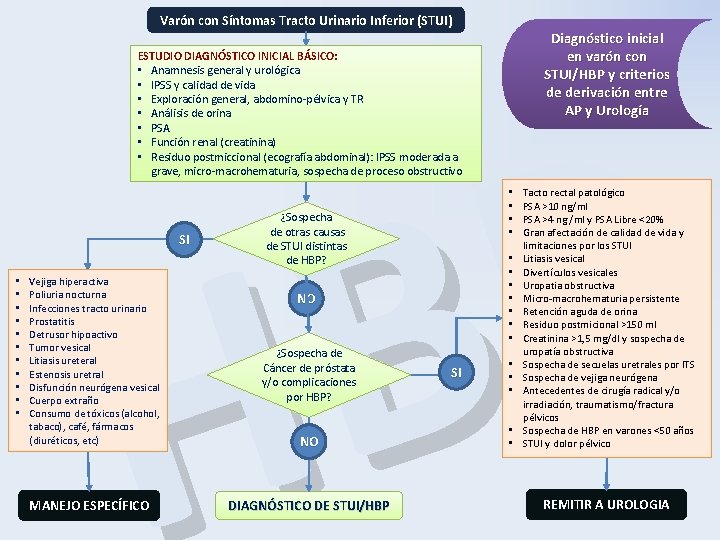
Varón con Síntomas Tracto Urinario Inferior (STUI) Diagnóstico inicial en varón con STUI/HBP y criterios de derivación entre AP y Urología ESTUDIO DIAGNÓSTICO INICIAL BÁSICO: • Anamnesis general y urológica • IPSS y calidad de vida • Exploración general, abdomino-pélvica y TR • Análisis de orina • PSA • Función renal (creatinina) • Residuo postmiccional (ecografía abdominal): IPSS moderada a grave, micro-macrohematuria, sospecha de proceso obstructivo P B H SI • • • Vejiga hiperactiva Poliuria nocturna Infecciones tracto urinario Prostatitis Detrusor hipoactivo Tumor vesical Litiasis ureteral Estenosis uretral Disfunción neurógena vesical Cuerpo extraño Consumo de tóxicos (alcohol, tabaco), café, fármacos (diuréticos, etc) MANEJO ESPECÍFICO • • ¿Sospecha de otras causas de STUI distintas de HBP? • • NO ¿Sospecha de Cáncer de próstata y/o complicaciones por HBP? NO DIAGNÓSTICO DE STUI/HBP SI • • • Tacto rectal patológico PSA >10 ng/ml PSA >4 ng /ml y PSA Libre <20% Gran afectación de calidad de vida y limitaciones por los STUI Litiasis vesical Divertículos vesicales Uropatia obstructiva Micro-macrohematuria persistente Retención aguda de orina Residuo postmicional >150 ml Creatinina >1, 5 mg/dl y sospecha de uropatía obstructiva Sospecha de secuelas uretrales por ITS Sospecha de vejiga neurógena Antecedentes de cirugía radical y/o irradiación, traumatismo/fractura pélvicos Sospecha de HBP en varones <50 años STUI y dolor pélvico REMITIR A UROLOGIA
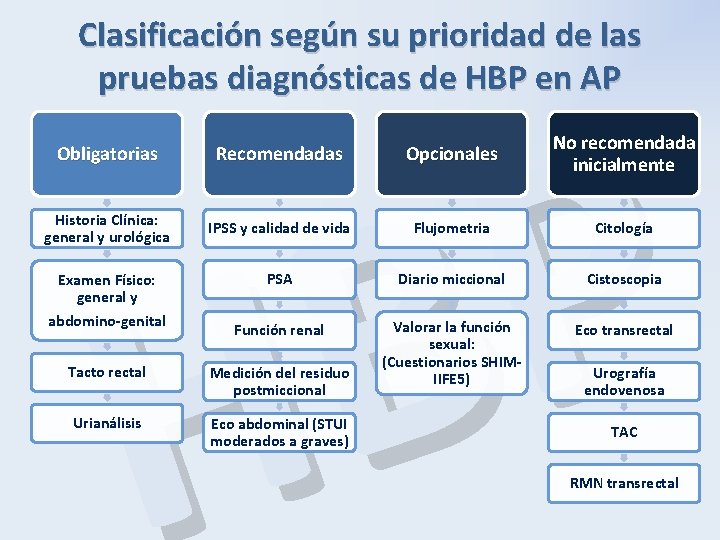
Clasificación según su prioridad de las pruebas diagnósticas de HBP en AP P B H Obligatorias Recomendadas Opcionales No recomendada inicialmente Historia Clínica: general y urológica IPSS y calidad de vida Flujometria Citología PSA Diario miccional Cistoscopia Función renal Valorar la función sexual: (Cuestionarios SHIM- IIFE 5) Eco transrectal Examen Físico: general y abdomino-genital Tacto rectal Medición del residuo postmiccional Urianálisis Eco abdominal (STUI moderados a graves) Urografía endovenosa TAC RMN transrectal

Valor de las pruebas en valoración diagnóstica inicial de STUI/HBP P B H Prueba complementaria Nd. E/Gd. R Anamnesis general y de los STUI IV/A Evaluación de la intensidad y afectación de calidad de vida de los STUI III/A Exploración física general y abdomino-pélvico-genital, con tacto rectal (TR) III/B Urinoanálisis (tira reactiva o sedimento) III/A Función renal III/A PSA (Antígeno Prostático Específico) Ib/A Hábitos miccionales y de ingesta de líquidos: diario miccional IIb/B Valoración de la función eréctil IV/B Flujometría IIb/B

Exámenes en el manejo inicial desde AP de pacientes con STUI Actuación diagnóstica Contenidos Nd. E Gd. R • Antecedentes personales y familiares Anamnesis general (especial interés en neurológicos, urológicos) • Características de los STUI y otros síntomas y acompañantes valoración de STUI • Fármacos (diuréticos, calcioantagonistas, y despistaje de antidepresivos, antihistaminicos) comorbilidad • Hábitos miccionales y de ingesta de líquidos urológica (+/-diario miccional) • Historia sexual del paciente IV/C Evaluar intensidad de STUI y calidad de • International Prostate Symptom Score (IPSS) vida III/B P B H Gravas S (chair) EAU Guidelines on the Management of Non-Neurogenic Male LUTS, incl. BPO, actualization 2014. Brenes FJ, et al. PAS: Hiperplasia Prostática Benigna. Madrid: ff. OMC, 2013.

Causas de STUI • • Hiperplasia benigna de próstata Estenosis uretral Infección de tracto urinario Litiasis uretral Cáncer de próstata Poliuria nocturna Hipoactividad del detrusor Hiperactividad del detrusor • Disfunción neurógena vesical (patología neurológica, diabetes, cirugía pélvica. . ) • Enfermedades sistémicas (diabetes) • Prostatitis • Tumor vesical • Cuerpo extraño uretral • Deformidad del pene • Otras… P B H STUI secundarios a fármacos y hábitos de vida • • • Diuréticos (aumento de la frecuencia miccional) Calcioantagonistas (disminuyen la contractibilidad vesical) Antidepresivos tricíclicos (aumento del tono prostático) Antihistamínicos de 1ª G (disminuyen la contractilidad vesical ) Irritantes vesicales: cafeína, alcohol, tabaco Consumo excesivo líquidos

Diagnóstico del paciente con STUI Exploración física P B H Identificar signos de patología nefrourológica • Exploración general: presencia/ausencia de edemas, fiebre u otros signos de afectación renal (puñopercusión). • Abdomen: descartar masas y globo vesical • Periné: tono muscular, sensibilidad y alteraciones de la inervación (reflejos anal superficial y bulbocavernoso) si se sospecha patología neurológica • Escroto: tamaño, consistencia y sensibilidad testicular, presencia de hidrocele, varicocele y masas induradas.

Tracto rectal Estimación del volumen prostático Grado I II IV P B H Volumen Ecografía 20 -29 cc 30 -49 cc 50 -80 cc > 80 cc Tacto rectal Pequeña (< 30 gr) “Castaña” Pequeña De la línea media hacia fuera hay aproximadamente 1 dedo. Grande (≥ 30 gr) “Castaña gallega o Grande Ciruela”. De la línea media hacia fuera hay más de 1 dedo, 2 dedos serían ya unos 40 gr. (por encima de 40 gr. El tacto rectal infraestima el tamaño

Diagnóstico de varones con STUI Pruebas complementarias P B H Uroanálisis: tira reactiva de orina +/- sistemático de orina, sedimento y anormales • Descartar otras patologías de STUI : litiasis o tumor vesical, ITU, estenosis uretrales Creatinina plasmática • 1% de riesgo de desarrollar insuficiencia renal en varón con STUI • Solicitar ecografía para descartar uropatía obstructiva, si creatinina >1, 5 Glucemia • Descartar diabetes como etiología de STUI

Determinación de PSA en Pacientes con STUI P B H Descartar la sospecha de cáncer de próstata Aporta información básica para la elección del tratamiento farmacológico • Indicador de volumen prostático • Indicador de progresión de la HBP Seguimiento durante el tratamiento con 5 ARIs • Indicador de cumplimiento terapéutico • Diagnóstico precoz de cáncer de próstata Gravas S (chair) EAU Guidelines on the Management of Non-Neurogenic Male LUTS, incl. BPO, actualization 2014. Brenes FJ, et al. PAS: Hiperplasia Prostática Benigna. Madrid: ff. OMC, 2013.
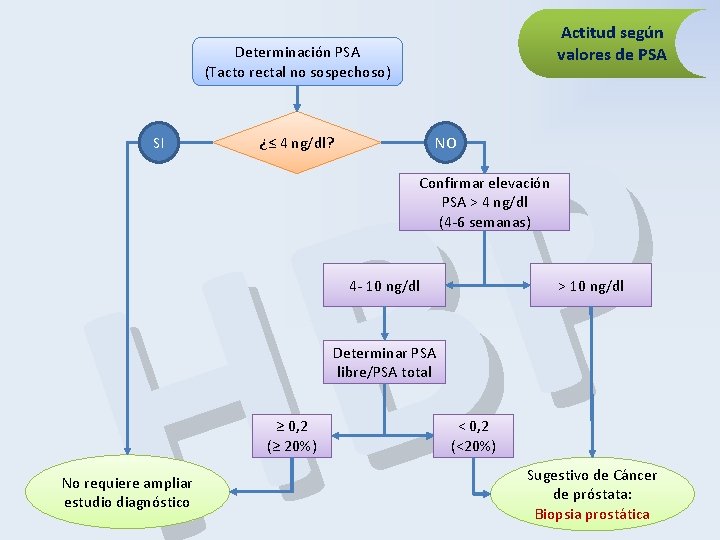
Actitud según valores de PSA Determinación PSA (Tacto rectal no sospechoso) P B H SI NO ¿≤ 4 ng/dl? Confirmar elevación PSA > 4 ng/dl (4 -6 semanas) 4 - 10 ng/dl > 10 ng/dl Determinar PSA libre/PSA total ≥ 0, 2 (≥ 20%) No requiere ampliar estudio diagnóstico < 0, 2 (<20%) Sugestivo de Cáncer de próstata: Biopsia prostática

Indicaciones de pruebas complementarias opcionales en estudio de STUI P B H ECOGRAFÍA Reno-Vésico-Prostática • Medir residuo postmiccional en paciente que requieren tratamiento farmacológico (sintomatología moderada/grave) • Microhematuria o macrohematuria • Sospecha de RPM patológico, obstrucción o globo vesical • Antecedentes de urolitiasis • Creatinina elevada • Sospecha de vejiga neurógena: antecedentes de traumatismo espinal, neuropatía u otras alteraciones neurológicas asociadas. • Necesidad de cuantificar residuo postmicional FLUJOMETRÍA • • Sintomatología severa Sospecha de obstrucción infravesical Previa cirugía por HBP Antecedentes de urolitiasis • Requiere un volumen miccional entre 150 ml - 500 ml • Qmax < 10 ml/s: indica obstrucciòn • Qmax 10 -15 ml/s en < 70 años: sospecha de obstrucción

P B H
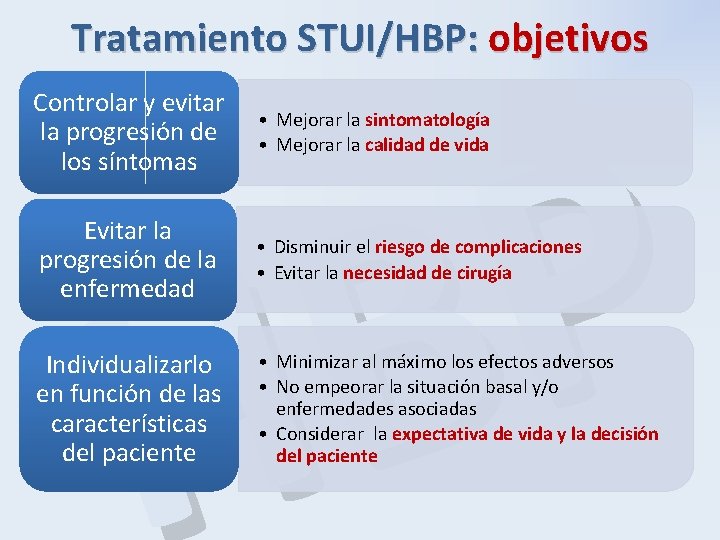
Tratamiento STUI/HBP: objetivos P B H Controlar y evitar la progresión de los síntomas • Mejorar la sintomatología • Mejorar la calidad de vida Evitar la progresión de la enfermedad • Disminuir el riesgo de complicaciones • Evitar la necesidad de cirugía Individualizarlo en función de las características del paciente • Minimizar al máximo los efectos adversos • No empeorar la situación basal y/o enfermedades asociadas • Considerar la expectativa de vida y la decisión del paciente

Tratamiento farmacológico P B H Bloqueantes de los receptores alfa-1 -adrenérgicos Inhibidores de la 5 alfa-reductasa (5 -ARI) Inhibidores de la fosfodiesterasa 5 (Tadalafilo) Combinaciones: • Alfa-bloqueantes con 5 -ARI • Alfa-bloqueantes con antimusacarínicos
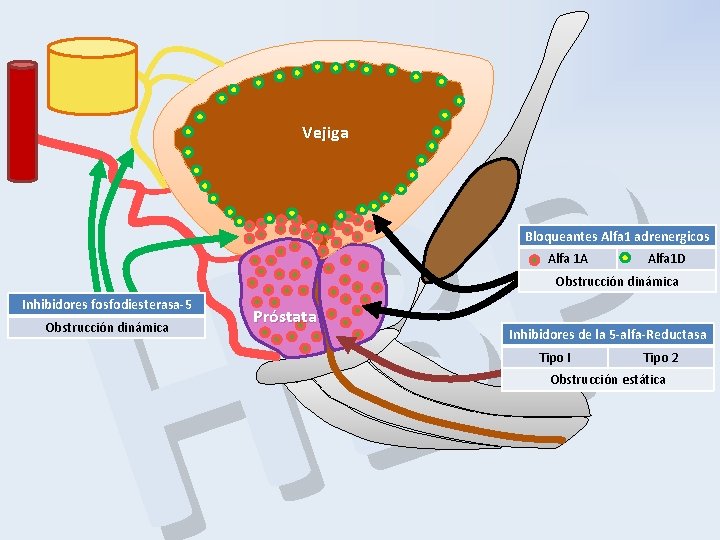
P B H Vejiga Bloqueantes Alfa 1 adrenergicos Alfa 1 A Alfa 1 D Obstrucción dinámica Inhibidores fosfodiesterasa-5 Obstrucción dinámica Próstata Inhibidores de la 5 -alfa-Reductasa Tipo I Tipo 2 Obstrucción estática
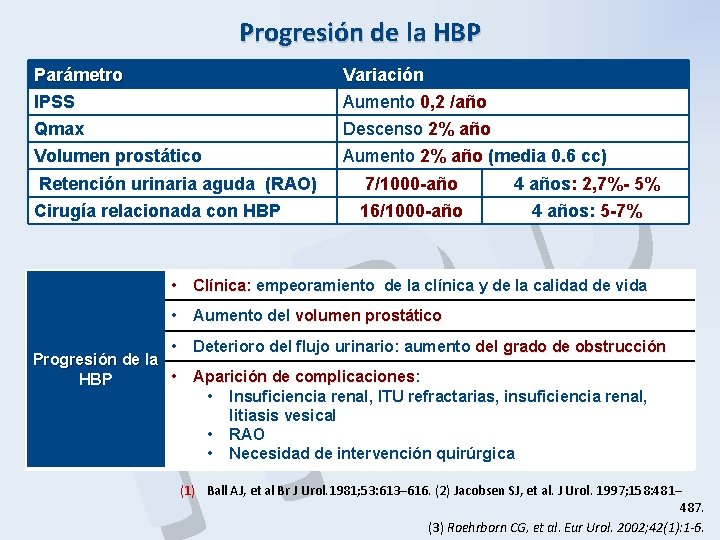
Progresión de la HBP Parámetro IPSS Qmax Variación Aumento 0, 2 /año P B H Descenso 2% año Volumen prostático Aumento 2% año (media 0. 6 cc) Retención urinaria aguda (RAO) 7/1000 -año 4 años: 2, 7%- 5% Cirugía relacionada con HBP 16/1000 -año 4 años: 5 -7% • Clínica: empeoramiento de la clínica y de la calidad de vida Clínica • Aumento del volumen prostático • Deterioro del flujo urinario: aumento del grado de obstrucción Progresión de la • HBP Aparición de complicaciones: Aparición de complicaciones • Insuficiencia renal, ITU refractarias, insuficiencia renal, litiasis vesical • RAO • Necesidad de intervención quirúrgica (1) Ball AJ, et al Br J Urol. 1981; 53: 613– 616. (2) Jacobsen SJ, et al. J Urol. 1997; 158: 481– 487. (3) Roehrborn CG, et al. Eur Urol. 2002; 42(1): 1 -6.
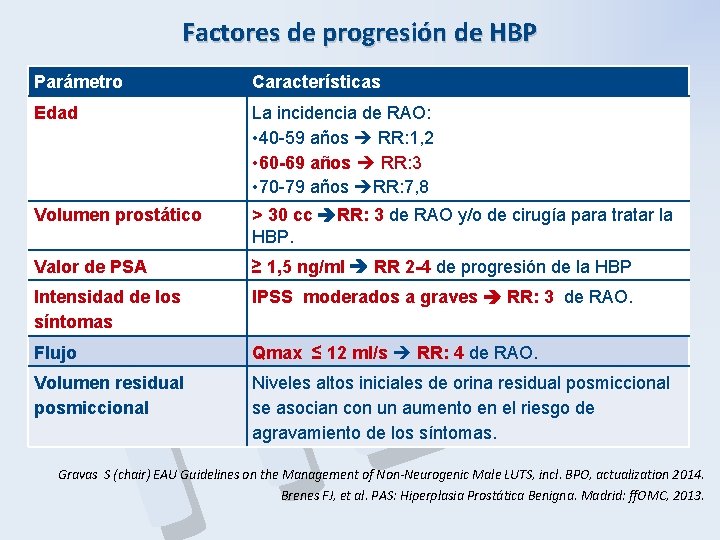
Factores de progresión de HBP Parámetro Edad Características P B H La incidencia de RAO: • 40 -59 años RR: 1, 2 • 60 -69 años RR: 3 • 70 -79 años RR: 7, 8 Volumen prostático > 30 cc RR: 3 de RAO y/o de cirugía para tratar la HBP. Valor de PSA ≥ 1, 5 ng/ml RR 2 -4 de progresión de la HBP Intensidad de los síntomas IPSS moderados a graves RR: 3 de RAO. Flujo Qmax ≤ 12 ml/s RR: 4 de RAO. Volumen residual posmiccional Niveles altos iniciales de orina residual posmiccional se asocian con un aumento en el riesgo de agravamiento de los síntomas. Gravas S (chair) EAU Guidelines on the Management of Non-Neurogenic Male LUTS, incl. BPO, actualization 2014. Brenes FJ, et al. PAS: Hiperplasia Prostática Benigna. Madrid: ff. OMC, 2013.
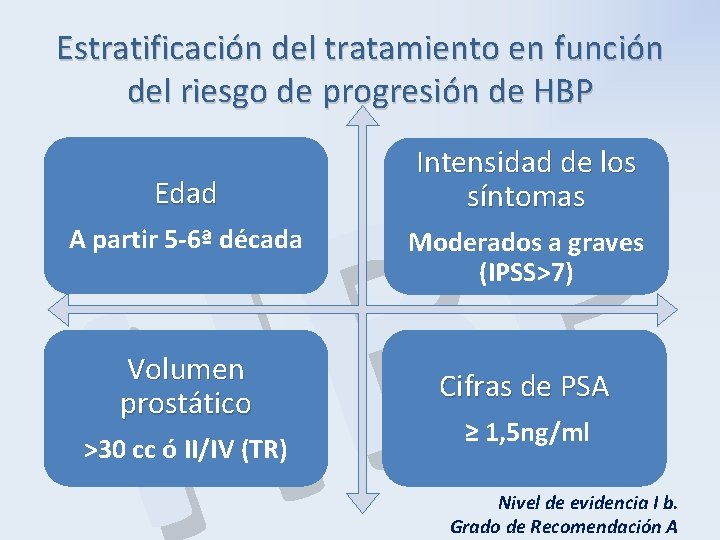
Estratificación del tratamiento en función del riesgo de progresión de HBP P B H Edad A partir 5 -6ª década Volumen prostático >30 cc ó II/IV (TR) Intensidad de los síntomas Moderados a graves (IPSS>7) Cifras de PSA ≥ 1, 5 ng/ml Nivel de evidencia I b. Grado de Recomendación A
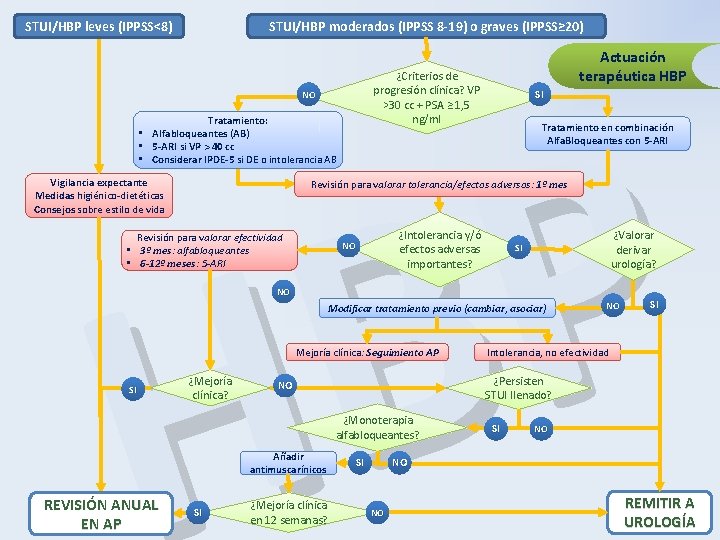
STUI/HBP leves (IPPSS<8) STUI/HBP moderados (IPPSS 8 -19) o graves (IPPSS≥ 20) Actuación terapéutica HBP ¿Criterios de progresión clínica? VP >30 cc + PSA ≥ 1, 5 ng/ml P B H NO Tratamiento: • Alfabloqueantes (AB) • 5 -ARI si VP > 40 cc • Considerar IPDE-5 si DE o intolerancia AB Vigilancia expectante Medidas higiénico-dietéticas Consejos sobre estilo de vida SI Tratamiento en combinación Alfa. Bloqueantes con 5 -ARI Revisión para valorar tolerancia/efectos adversos: 1º mes Revisión para valorar efectividad • 3º mes: alfabloqueantes • 6 -12º meses: 5 -ARI ¿Intolerancia y/ó efectos adversas importantes? NO ¿Valorar derivar urología? SI NO Modificar tratamiento previo (cambiar, asociar) Mejoría clínica: Seguimiento AP SI ¿Mejoría clínica? ¿Monoterapia alfabloqueantes? REVISIÓN ANUAL EN AP SI ¿Mejoría clínica en 12 semanas? SI Intolerancia, no efectividad ¿Persisten STUI llenado? NO Añadir antimuscarínicos NO SI SI NO NO NO REMITIR A UROLOGÍA
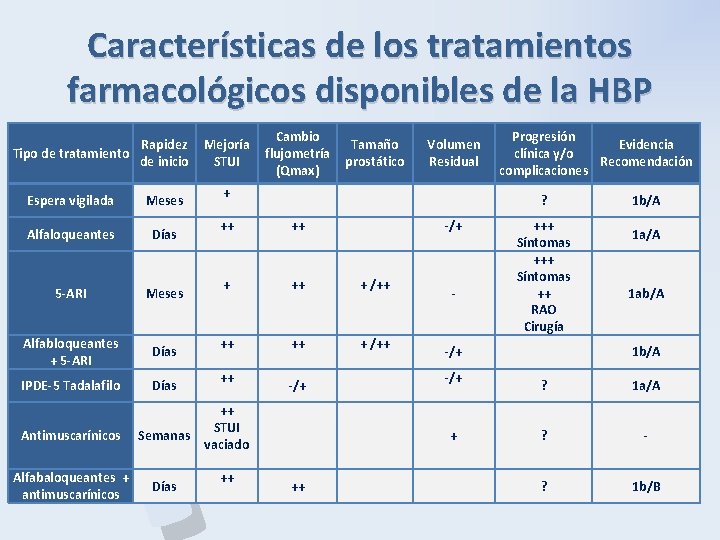
Características de los tratamientos farmacológicos disponibles de la HBP P B H Rapidez Mejoría Tipo de tratamiento de inicio STUI Espera vigilada Alfaloqueantes 5 -ARI Alfabloqueantes + 5 -ARI IPDE-5 Tadalafilo Antimuscarínicos Alfabaloqueantes + antimuscarínicos Meses Días Semanas Días Cambio flujometría (Qmax) Tamaño prostático Volumen Residual Progresión Evidencia clínica y/o Recomendación complicaciones + ++ ? ++ -/+ + + /++ - ++ ++ STUI vaciado ++ + /++ +++ Síntomas ++ RAO Cirugía -/+ 1 b/A -/+ ? 1 a/A + ? - ++ ? 1 b/B 1 b/A 1 ab/A

Tratamiento NO farmacológico de HBP P B H Espera vigilada • Varones: • Asintomáticos o síntomas leves • Con buena calidad de vida • Sin un aumento del tamaño de la próstata • Consejos sobre hábitos y estilos de vida • Nivel de evidencia Ia/Grado de recomendación A

Factores de riesgo modificables de progresión de los STUI en HBP P B H Aumentan el riesgo de LUTS/HBP y/o progresión • • • Niveles plasmáticos elevados de Dihidrotestosterona Síndrome metabólico Obesidad DM Dieta: aumento de la ingesta total de energía, del consumo total de proteínas , carnes rojas, grasas, leche y productos lácteos, cereales, pan, aves de corral, almidón • Inflamación Disminuyen el riesgo de LUTS/HBP y/o progresión • • Consumo de verduras Ejercicio regular Consumo regular de alcohol AINE Factores genéticos: se estima que los factores genéticos pueden contribuir en un 72% Factores genéticos: riesgo de desarrollar STUI moderados o graves entre los hombres mayores Parsons JK. Curr Bladder Dysfunct Rep, 2010; 5: 212– 218
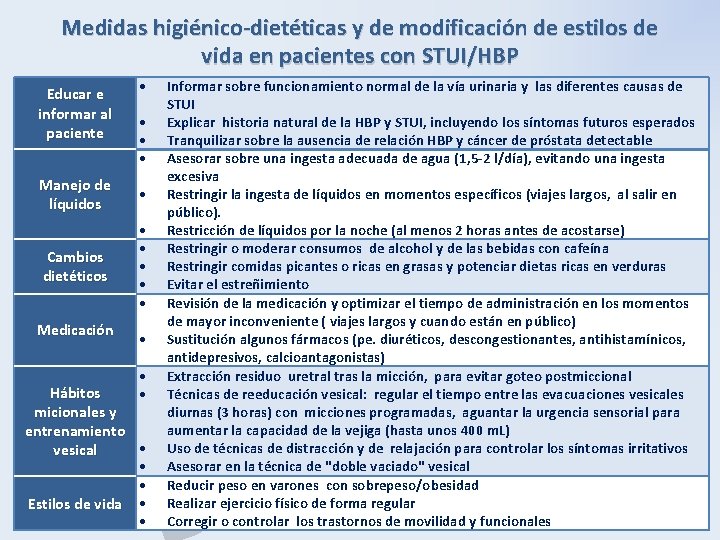
Medidas higiénico-dietéticas y de modificación de estilos de vida en pacientes con STUI/HBP Educar e informar al paciente Manejo de líquidos Cambios dietéticos Medicación P B H Hábitos micionales y entrenamiento vesical Estilos de vida Informar sobre funcionamiento normal de la vía urinaria y las diferentes causas de STUI Explicar historia natural de la HBP y STUI, incluyendo los síntomas futuros esperados Tranquilizar sobre la ausencia de relación HBP y cáncer de próstata detectable Asesorar sobre una ingesta adecuada de agua (1, 5 -2 l/día), evitando una ingesta excesiva Restringir la ingesta de líquidos en momentos específicos (viajes largos, al salir en público). Restricción de líquidos por la noche (al menos 2 horas antes de acostarse) Restringir o moderar consumos de alcohol y de las bebidas con cafeína Restringir comidas picantes o ricas en grasas y potenciar dietas ricas en verduras Evitar el estreñimiento Revisión de la medicación y optimizar el tiempo de administración en los momentos de mayor inconveniente ( viajes largos y cuando están en público) Sustitución algunos fármacos (pe. diuréticos, descongestionantes, antihistamínicos, antidepresivos, calcioantagonistas) Extracción residuo uretral tras la micción, para evitar goteo postmiccional Técnicas de reeducación vesical: regular el tiempo entre las evacuaciones vesicales diurnas (3 horas) con micciones programadas, aguantar la urgencia sensorial para aumentar la capacidad de la vejiga (hasta unos 400 m. L) Uso de técnicas de distracción y de relajación para controlar los síntomas irritativos Asesorar en la técnica de "doble vaciado" vesical Reducir peso en varones con sobrepeso/obesidad Realizar ejercicio físico de forma regular Corregir o controlar los trastornos de movilidad y funcionales

Tratamiento farmacológico de HBP P B H Agentes fitoterapéuticos • En el momento actual no existen suficientes datos para poder realizar una recomendación sólida a favor del uso de los extractos de fitoterapia como un tratamiento específico de los STUI/HBP. • Se precisan nuevos estudios en el futuro de cada clase de extractos por separado, incluso de las preparaciones comerciales de forma individualizada, con un diseño adecuado y una duración suficiente, para conocer las posibilidades terapéuticas de los distintos productos.

P B H

Tratamiento de los STUI/HBP: Bloqueantes α 1 -adrenérgicos P B H Mejoría sintomática rápida (2 -4 sem): 4 a 6 ptos. del IPSS Mejora la calidad de vida Mejoría flujométrica 1, 5 -3, 2 ml Qmáx Sin evidencia de superioridad clínica entre ellos NO modifican el volumen prostático NO descienden las cifras de PSA Reduce 45% el riesgo de la progresión sintomática No reducción de episodios de RAO, ni la necesidad de cirugía relacionada HBP Naslund MJ. Clin Ther 2007; 29 (1): 17 -25. Roehrborn CG. Rev Urol 2009; 11 (Suppl 1): S 1 -8. Djavan B, et al. Urology. 2004; 64: 1081– 8. Mc. Connell JD, et al. N Engl J Med. 2003; 349: 2387– 98. Roehrborn CG. BJU Int. 2006; 97: 734– 41.
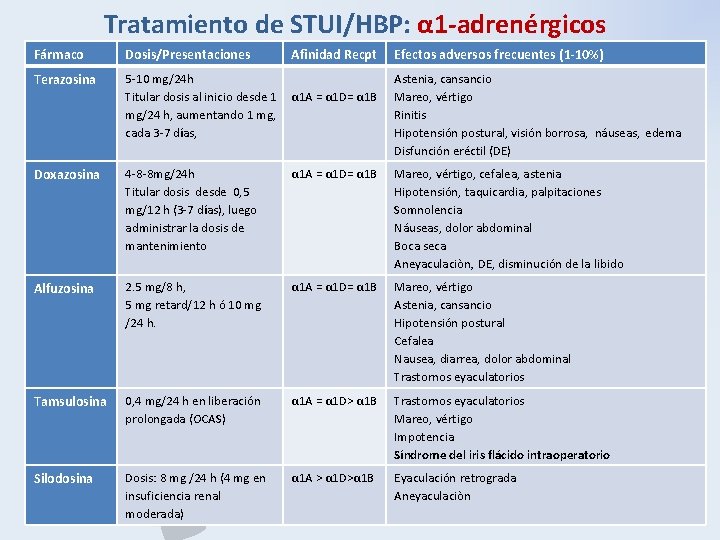
Tratamiento de STUI/HBP: α 1 -adrenérgicos Fármaco Dosis/Presentaciones Afinidad Recpt Efectos adversos frecuentes (1 -10%) Terazosina 5 -10 mg/24 h Titular dosis al inicio desde 1 α 1 A = α 1 D= α 1 B mg/24 h, aumentando 1 mg, cada 3 -7 días, Astenia, cansancio Mareo, vértigo Rinitis Hipotensión postural, visión borrosa, náuseas, edema Disfunción eréctil (DE) Doxazosina 4 -8 -8 mg/24 h Titular dosis desde 0, 5 mg/12 h (3 -7 días), luego administrar la dosis de mantenimiento α 1 A = α 1 D= α 1 B Mareo, vértigo, cefalea, astenia Hipotensión, taquicardia, palpitaciones Somnolencia Náuseas, dolor abdominal Boca seca Aneyaculaciòn, DE, disminución de la libido Alfuzosina 2. 5 mg/8 h, 5 mg retard/12 h ó 10 mg /24 h. α 1 A = α 1 D= α 1 B Mareo, vértigo Astenia, cansancio Hipotensión postural Cefalea Nausea, diarrea, dolor abdominal Trastornos eyaculatorios Tamsulosina 0, 4 mg/24 h en liberación prolongada (OCAS) α 1 A = α 1 D> α 1 B Trastornos eyaculatorios Mareo, vértigo Impotencia Síndrome del iris flácido intraoperatorio Silodosina Dosis: 8 mg /24 h (4 mg en insuficiencia renal moderada) α 1 A > α 1 D>α 1 B Eyaculación retrograda Aneyaculaciòn P B H

Tratamiento farmacológico de HBP P B H Bloqueantes de receptores alfa-1 -adrenérgicos • Preferentemente uroselectivos y de acción prolongada, son fármacos de 1ª línea en varones con STUI /HBP moderada a grave y próstatas de menor tamaño (< 40 cc). • Además son útiles para el uso intermitente en pacientes con intensidad fluctuante de los síntomas que no necesitan tratamiento a largo plazo. • Nivel de evidencia Ia/Grado de recomendación A

P B H

Inhibidores de la 5 -alfa-reductasa (5 -ARI) Finasteride Dutasteride P B H Inhibe la isoenzima 2 de la 5 AR (85 -90%) Inhibe las isoenzimas 1 y 2 de la 5 AR (85 -90%)) Reduce un 70% el nivel de DHT en plasma Reduce un 93% del nivel de DHT en plasma Efectos clínicos: • Mejoría moderada de los síntomas (6 puntos IPSS) • Reduce un 24% el tamaño prostático • Disminuye el riesgo de RAO (57 -68%) • Disminuye riesgo de cirugía (48 -64%) • Reducción del riesgo relativo de cáncer del 23 - 25% durante un periodo de 4 -7 años Mejora significativamente de los síntomas con Estudios realizados en pacientes con volumen prostático a partir de 40 cc prostático a partir de 30 cc No necesita ajuste dosis en ancianos. ni insuficiencia renal Respuesta terapéutica lenta. Efectos significativos entre 6 -12 meses (Finasteride) , 3 - 6 meses (dutasteride) Efectos adversos generales (20%)* Efectos adversos generales (17%) Esfera sexual (14%) Esfera sexual (11%) Disfunción eréctil (4, 5 -8%) Disfunción eréctil (6 -7%) Disminución de la libido (2, 6 -6, 4%) Disminución libido (1, 9 -3, 7%) Trastornos de la eyaculación (2, 3 -3, 7%) Trastorno Eyaculación (0, 5 -1, 8%) Vértigo (1%) Vértigo (< 1%) Cefalea (1%) Astenia (1%) Ginecomastia (1 -2%) Mastodinia (1%) Algún efecto cardiovascular (5, 7%)

Tratamiento farmacológico de HBP P B H Inhibidores de la 5 -alfa-reductasa (5 -ARI) • Recomendados para tratamiento a largo plazo, en varones con sintomatología moderada a grave, especialmente en aquellos con próstatas de mayor tamaño (>40 cc) • Nivel de evidencia Ib/Grado de recomendación A

P B H

Inhibidores de fosfodiseterasa 5. Tadalafilo 5 mg Autorizado para el tratamiento de STUI secundarios a HBP con/sin disfunción eréctil con/sin P B H Reducción significativa similar alfa-bloqueante de: • STUI/HBP (con/sin disfunción eréctil) • Calidad de vida Mejora la función sexual No parece modificar el flujo urinario No parece evitar la progresión hacia RAO, ni cirugía Buena tolerancia, pocos efectos 2 arios (12 meses) Escasa experiencia a largo plazo (3 -12 meses) Estudios combinación seguros y eficaces: 5 ARI, alfabloqueantes (menos estudios) Uso clínico : • STUI/HBP especialmente los afectos de disfunción eréctil • Asociados a alfabloquentes y/o 5 ARI: • Ausencia de respuesta • Efectos adversos de la esfera sexual relacionado con otros tratamientos (5 ARI) (1)Gucci M, et al. Eur Urol. 2012; 61(5): 994 -1003. (2)Singh DV, et al. J Sex Med. 2014; 11(1): 187 -96. (3)Yan H, et al J Sex Med. 2014; 11(6): 1539 -45. (4) Casabé A, et al. J Urol. 2014; 191(3): 727 -33

Tratamiento farmacológico de HBP P B H Tadalafilo 5 mg • Podría ser una opción en varones con STUI/HBP moderados a graves seleccionados, especialmente los afectos de disfunción eréctil • Nivel de evidencia Ia/Grado de recomendación A • También podrían emplearse como monoterapia en pacientes que no toleran los alflabloqueantes o asociados a 5 -ARI en varones que le empeora la función eréctil durante el tratamiento con 5 -ARI • Nivel de evidencia lla/Grado de recomendación B

P B H +
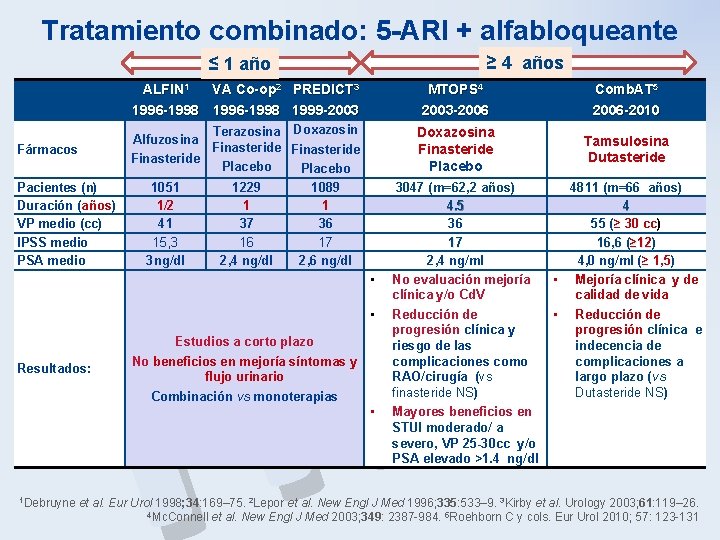
Tratamiento combinado: 5 -ARI + alfabloqueante ≥ 4 años ≤ 1 año Fármacos Pacientes (n) Duración (años) VP medio (cc) IPSS medio PSA medio P B H ALFIN 1 VA Co-op 2 PREDICT 3 1996 -1998 1999 -2003 MTOPS 4 2003 -2006 Comb. AT 5 2006 -2010 Terazosina Doxazosin Alfuzosina Finasteride Placebo 1051 1229 1089 1/2 1 1 41 37 36 15, 3 16 17 3 ng/dl 2, 4 ng/dl 2, 6 ng/dl Doxazosina Finasteride Placebo Tamsulosina Dutasteride • • Resultados: Estudios a corto plazo No beneficios en mejoría síntomas y flujo urinario Combinación vs monoterapias • 1 Debruyne 3047 (m=62, 2 años) 4. 5 36 17 2, 4 ng/ml No evaluación mejoría clínica y/o Cd. V 4811 (m=66 años) 4 55 (≥ 30 cc) 16, 6 (≥ 12) 4, 0 ng/ml (≥ 1, 5) • Mejoría clínica y de calidad de vida Reducción de • progresión clínica y riesgo de las complicaciones como RAO/cirugía (vs finasteride NS) Mayores beneficios en STUI moderado/ a severo, VP 25 -30 cc y/o PSA elevado >1. 4 ng/dl Reducción de progresión clínica e indecencia de complicaciones a largo plazo (vs Dutasteride NS) et al. Eur Urol 1998; 34: 169– 75. 2 Lepor et al. New Engl J Med 1996; 335: 533– 9. 3 Kirby et al. Urology 2003; 61: 119– 26. 4 Mc. Connell et al. New Engl J Med 2003; 349: 2387 -984. 5 Roehborn C y cols. Eur Urol 2010; 57: 123 -131
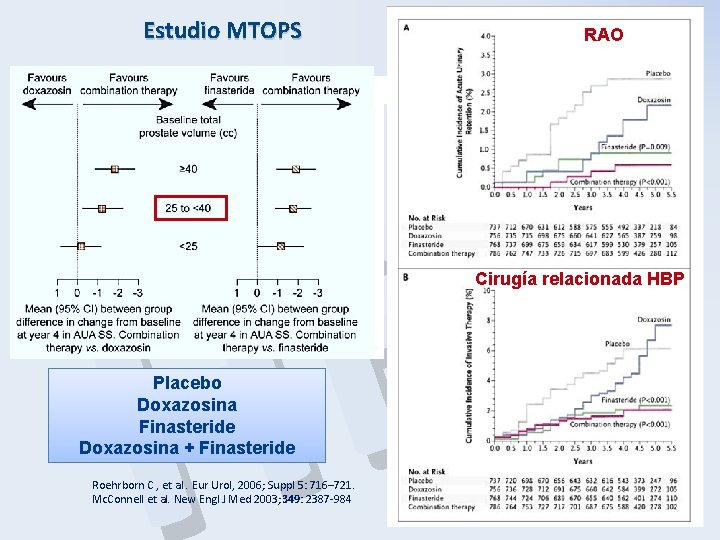
Estudio MTOPS RAO P B H Indecencia aumulada de Progresión síntomas Cirugía relacionada HBP Placebo Doxazosina Finasteride Doxazosina + Finasteride Roehrborn C , et al. Eur Urol, 2006; Suppl 5: 716– 721. Mc. Connell et al. New Engl J Med 2003; 349: 2387 -984
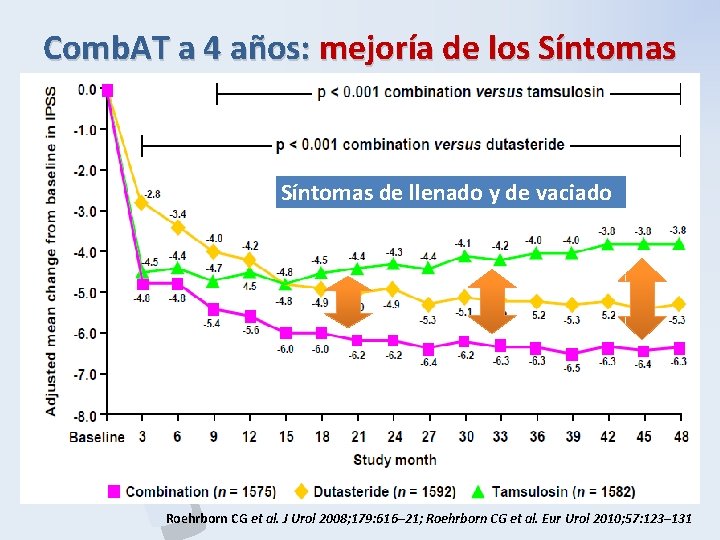
Comb. AT a 4 años: mejoría de los Síntomas P B H Síntomas de llenado y de vaciado Roehrborn CG et al. J Urol 2008; 179: 616– 21; Roehrborn CG et al. Eur Urol 2010; 57: 123– 131

Conclusiones del estudio Comb. AT (Dutasteride 0, 5 mg+ Tamsulosina 0, 4 mg durante 4 años) P B H Mejoría clínica y calidad de vida: Mejoría de los STUI de combinación vs monoterapias: • Significativamente superior desde el primer año § 3º mes vs dutasterida § 9º mes vs tamsulosina) • Entre el 2 -4º año: se mantiene vs. dutasterida y aumenta vs. Tamsulosina Complicaciones: Combinación reduce de forma significativa el riesgo • Progresión de progresión clínica frente a cualquiera de las clínica monoterapias • commpliaciones Combinación reduce el riesgo relativo de RAO o cirugía relacionada vs: • Frente a tamsulosina: 65, 8% (54, 7%, 74, 1%; p<0, 001) • Frente a dutasteride: 19, 6% (– 10, 9%, 41, 7%: ns) Roehrborn CG, et al. Eur Urol 2010 Jan; 57 (1): 123 -31 Roehrborn CG et al. BJU Int 2011 Mar; 107 (6): 946 -54. Keating GM. Drugs Aging 2012 1; 29 (5): 405 -19

HBP moderada en riesgo de progresión P B H HBP moderada en riesgo de progresión 2 grupos: Objetivos durante 2 años • IPSS 8 -19, VP ≥ 30 cc y PSA ≥ 1. 5 ng/m • sin tratamiento previo: (Naïve) • Pautas estilos de vida + Vigilancia expectante +/- tamsulosina (según evoluciònclínica y necesidad) • Pautas estilos de vida + Dutasteride/tamsulosina de inicio • Primario: mejoría sintomática (0 -24 m), del l IPSS • secundarios: progresión clínica, impacto en Cd. V y seguridad. Resultados. Est+DUT/TAM de inicio vs Est+DUT/TAM de inicio VE+Est +/-TAM según evoluciòn: VE+Est +/-TAM según evoluciòn • Mejoría significativa y rápida IPSS (-5, 4 vs. -3, 6 puntos, P <0, 001) • 43% reducción riesgo de progresion clínica : 29% vs 18% • Mejora significativa de Calidad de vida • 50 -61% VE precisaron tamsulosina (82% al 6º mes) • Perfil de seguridad consistente Roehrborn CG et al. 2 -Year CONDUCT study results. BJU Int. 2015 Jan 7. doi: 10. 1111/bju. 13033.

Tratamiento farmacológico de HBP Tratamiento combinado P B H Combinación de alfabloqueantes y 5 -ARIs • Recomendado como tratamiento a largo plazo (4 -7 años), en varones con STUI/HBP moderados a graves con otros factores de riesgo de progresión clínica: volumen prostático moderado/grande (≥ 30 cc medido por ecografía ó ≥ II/IV por TR) y PSA ≥ 1, 5 ng/ml. • Nivel de evidencia Ib/Grado de recomendación A

P B H

Tratamiento STUI/HBP: Antimuscarínicos P B H Diferentes estudios han demostrado la seguridad de los antimuscarínicos en pacientes con STUI/HBP • Mejora significativa de los STUI/HBP totales y los síntomas de llenado (urgencia y frecuencia miccional) • Mejora la calidad de vida • Eficacia y seguridad similar de los diferentes antimuscarínicos. Mejor tolerados en general los de más reciente aparición (tolterodina, solifenacina, fesoterodina) • Uso secuencial: varones con STUI/ HBP moderados a graves, con persistencia de los síntomas de almacenamiento a pesar del tratamiento con α-bloqueantes Seguridad: • Pocos eventos adversos, leve a moderados (sequedad de boca, estreñimiento). • Cambios en volumen residual postmiccional y Qmax, no clínicamente significativos • No incremento significativo de riesgo de RAO Xin Z, Huang Y, Lu J, Zhang Q, Chen C. . Urology. 2013; 82(2): 270 -7 ff. OMC, 2013; Oelke M, et al. EAU. Eur Urol. 2013; 64(1): 118 -40.

Solifenacina Succinato/Tamsulosina 6 mg/0, 4 mg P B H Indicaciones te rapéuticas • Tratamiento de los síntomas de llenado de moderados a graves (urgencia, aumento de la frecuencia miccional) y de los síntomas de vaciado asociados a la HBP en varones que no estén respondiendo adecuadamente al tratamiento con monoterapia Perfil de seguridad compatible con los de las monoterapias Efectos adversos frecuentes (1 -10%): • • • Boca seca Visión borrosa Gastrointestinales (dispepsia, estreñimiento, nausea) Trastorno de la eyaculación (incluyendo eyaculación retrógrada e insuficiencia eyaculatoria) Mareo Mayoría de intensidad leve a moderada Romancik M, et al. Drugs Today (Barc). 2014; 50(12): 803 -11

Tratamiento farmacológico de HBP Tratamiento combinado P B H Antimuscarínicos asociado a alfabloqueantes • 2ª línea de tratamiento en varones con síntomas moderados a graves, en los que persisten los síntomas de llenado, a pesar del tratamiento con alfabloqueantes • Nivel de evidencia Ib/Grado de recomendación B • En estos casos se recomienda usar en pacientes seleccionados, descartando situaciones que indiquen alto riesgo de obstrucción del tracto urinario inferior (Qmax <10 ml/s, residuo postmiccional >200 ml, síntomas graves, volumen prostático >50 cc o historia de RAO) cc o historia de RAO • Realizar un control preciso y periódico del RPM cada 4 -6 meses

P B H
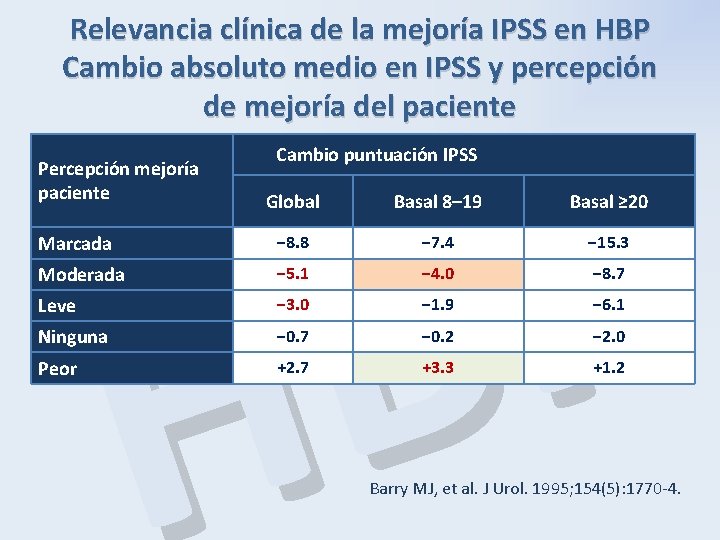
Relevancia clínica de la mejoría IPSS en HBP Cambio absoluto medio en IPSS y percepción de mejoría del paciente P B H Percepción mejoría paciente Marcada Moderada Leve Ninguna Peor Cambio puntuación IPSS Global Basal 8– 19 Basal ≥ 20 − 8. 8 − 7. 4 − 15. 3 − 5. 1 − 4. 0 − 8. 7 − 3. 0 − 1. 9 − 6. 1 − 0. 7 − 0. 2 − 2. 0 +2. 7 +3. 3 +1. 2 Barry MJ, et al. J Urol. 1995; 154(5): 1770 -4.
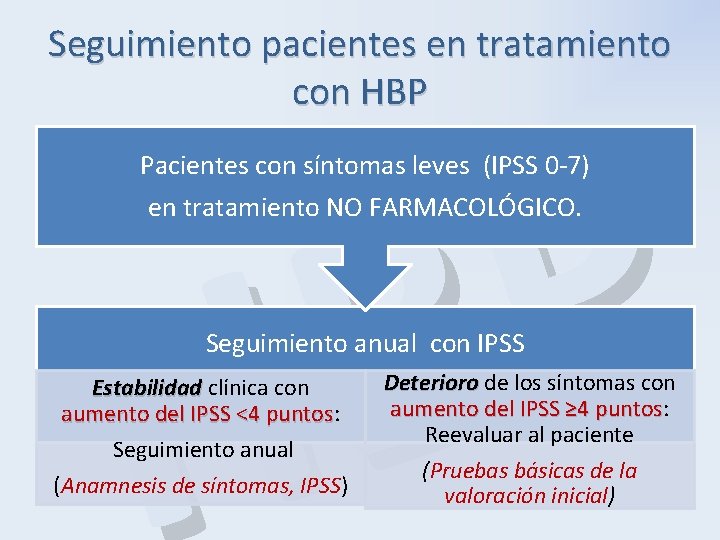
Seguimiento pacientes en tratamiento con HBP P B H Pacientes con síntomas leves (IPSS 0 -7) en tratamiento NO FARMACOLÓGICO. Seguimiento anual con IPSS Estabilidad clínica con Estabilidad aumento del IPSS <4 puntos: aumento del IPSS <4 puntos Seguimiento anual (Anamnesis de síntomas, IPSS) Deterioro de los síntomas con Deterioro aumento del IPSS ≥ 4 puntos: aumento del IPSS ≥ 4 puntos Reevaluar al paciente (Pruebas básicas de la valoración inicial)
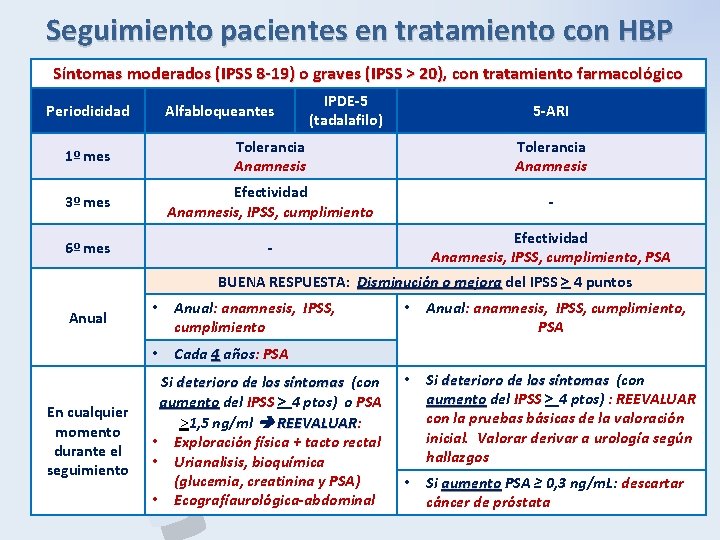
Seguimiento pacientes en tratamiento con HBP Síntomas moderados (IPSS 8 -19) o graves (IPSS > 20), con tratamiento farmacológico Periodicidad 1º mes 3º mes 6º mes P B H Alfabloqueantes IPDE-5 (tadalafilo) 5 -ARI Tolerancia Anamnesis Efectividad Anamnesis, IPSS, cumplimiento - - Efectividad Anamnesis, IPSS, cumplimiento, PSA BUENA RESPUESTA: Disminución o mejora del IPSS > 4 puntos mejora Anual En cualquier momento durante el seguimiento • Anual: anamnesis, IPSS, cumplimiento • Cada 4 años: PSA Si deterioro de los síntomas (con aumento del IPSS > 4 ptos) o PSA >1, 5 ng/ml REEVALUAR: REEVALUAR • Exploración física + tacto rectal • Urianalisis, bioquímica (glucemia, creatinina y PSA) • Ecografíaurológica-abdominal • Anual: anamnesis, IPSS, cumplimiento, PSA • Si deterioro de los síntomas (con aumento del IPSS > 4 ptos) : REEVALUAR con la pruebas básicas de la valoración inicial. Valorar derivar a urología según hallazgos • Si aumento PSA ≥ 0, 3 ng/m. L: descartar cáncer de próstata
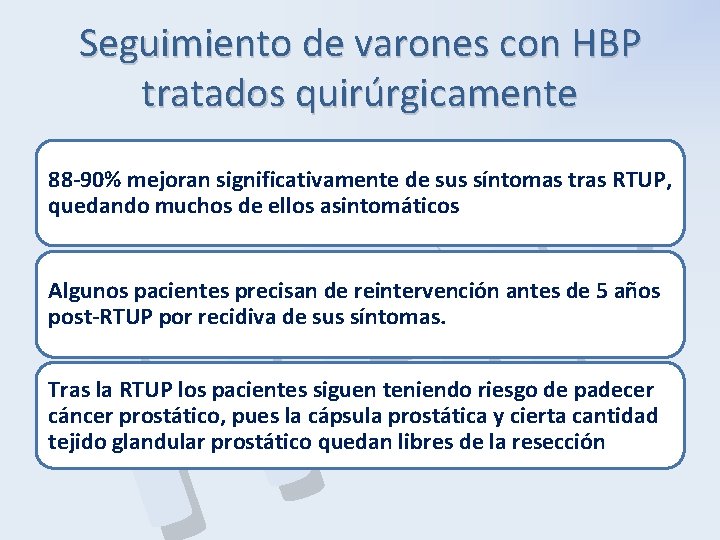
Seguimiento de varones con HBP tratados quirúrgicamente P B H 88 -90% mejoran significativamente de sus síntomas tras RTUP, quedando muchos de ellos asintomáticos Algunos pacientes precisan de reintervención antes de 5 años post-RTUP por recidiva de sus síntomas. Tras la RTUP los pacientes siguen teniendo riesgo de padecer cáncer prostático, pues la cápsula prostática y cierta cantidad tejido glandular prostático quedan libres de la resección

P B H

Criterios de derivación desde AP a atención urológica hospitalaria tras la valoración diagnóstica inicial P B H Sospecha de cáncer de próstata: Tacto rectal patológico PSA Total > 10 ng/ml PSA Total > 4 ng/ml y cociente PSA libre/PSA Total < 20% Necesidad de ampliación del estudio específico: Gran afectación calidad de vida y limitaciones por los STUI ó sintomatología grave Instrumentación uretral previa, con antecedentes o posibilidad de estenosis STUI no atribuible a la presencia de HBP ( patología vesical o rectal, estenosis uretral, cáncer de próstata, uretral o vesical) Sospecha de secuelas uretrales por infecciones transmisión sexual previas Posible disfunción vesical neurógena Patología neurológica concomitante que puede cursar con afectación vesical neurógena (enfermedad de Parkinson, esclerosis múltiple, accidente vásculo-cerebral, lesiones medulares, etc). Factores de riesgo de obstrucción (vaciamiento incompleto, micción por rebosamiento, enfermedad neurológica) Antecedentes de cirugía radical pélvica y/o irradiación y/o fractura pélvica o traumatismo genitourinario STUI en varones menores de 50 años Diagnóstico incierto

Criterios de derivación desde AP a atención urológica hospitalaria tras la valoración diagnóstica inicial P B H Sospecha clínica y/o detección de complicaciones relacionadas con la HBP: Urolitiasis Divertículos vesicales Hematuria persistente Uropatía obstructiva con/sin insuficiencia renal STUI/HBP y función renal alterada con sospecha de uropatía obstructiva (creatinina > 1, 5 mg/ml o filtrado glomerular disminuido) Residuo miccional aumentado ( > 150 cc) Pacientes con retención urinaria aguda o signos de retención crónica de orina STUI y dolor pélvico

Criterios de derivación de atención primaria a atención urológica hospitalaria durante el seguimiento P B H Pacientes con HBP no responden al tratamiento farmacológico o presenta una respuesta clínica insuficiente (descenso <4 puntos en el cuestionario IPSS): • Después de tres meses de tratamiento con alfa-bloqueantes. • Después de tres meses de tratamiento con IPDE-5. • Después de tres meses de tratamiento combinado de alfa-bloqueantes con antimuscarínicos. • Después de seis meses de tratamiento combinado de alfa-bloqueantes con 5 -ARI. • Después de seis a doce meses de tratamiento con 5 -ARI en monoterapia Imposibilidad de realizar el tratamiento farmacológico: contraindicaciones, rechazo del Imposibilidad de realizar el tratamiento farmacológico paciente Intolerancia al tratamiento farmacológico combinado: Alfabloquentes/5 ARI ó Intolerancia al tratamiento farmacológico combinado Alfabloquentes/antimuscarínicos Aparición de complicaciones o agravamiento de su patología durante el seguimiento complicaciones o agravamiento de su patología Varones tratados con 5 -ARI: elevación del PSA ≥ 0, 3 ng/m. L respecto al nivel más bajo Varones tratados con 5 -ARI PSA ≥ 0, 3 ng/m. L obtenido durante el tratamiento, confirmada y mantenida a las 4 -6 semanas Sospecha de necesidad de tratamiento quirúrgico

P B H Indicaciones absolutas de cirugía • • Retención urinaria recurrente, refractaria o crónica Retención aguda de orina que no recupera la micción espontánea. Macrohematuria severa recurrente Infección urinaria recurrente Litiasis y/o divertículos vesicales Incontinencia por rebosamiento Ureterohidronefrosis y/o insuficiencia renal por obstrucción secundaria a HBP

P B H
- Slides: 66