Otpienie demencja wedug ICD 10 Zesp spowodowany chorob

Otępienie /demencja/ –według ICD 10 • Zespół spowodowany chorobą mózgu zwykle o charakterze przewlekłym lub postępującym trwającym co najmniej 6 miesięcy • osłabienie zdolności przyswajania nowych informacji, myślenia, oceny, orientacji i funkcji językowych • świadomość nie jest zaburzona • pogorszenie funkcjonowania codziennego (ubieranie się, higiena osobista , jedzenia) • utrata kontroli emocjonalnych - chory łatwo staje się zniechęcony, płaczliwy lub drażliwy.

W MIARĘ STARZENIA SIĘ POPULACJI ROŚNIE LICZBA OSÓB Z ZESPOŁAMI OTĘPIENNYMI. WŚRÓD OSÓB POWYŻEJ 65 r. ż. OTĘPIENIE STWIERDZA SIĘ U OKOŁO 10% POPULACJI. NASTĘPNIE CZĘSTOŚĆ WYSTĘPOWANIA OTĘPIENIA PODWAJA SIĘ CO 5 LAT. SZACUJE SIĘ , ŻE NA CAŁYM ŚWIECIE OKOŁO 15 MILIONÓW LUDZI JEST DOTKNIĘTE TYM SCHORZENIEM.

Zaburzenia funkcji poznawczych NIEPOSTĘPUJĄCE ZESPOŁY ZABURZEŃ POZNAWCZYCH (np. ogniskowe zespoły poudarowe lub pourazowe) ZABURZENIA POZNAWCZE POTENCJALNIE ODWRACALNE (np. w trakcie zapalenia mózgu) ŁAGODNE ZABURZENIA PAMIĘCI (może to być początek zespołu otępiennego , ale nie spełnione jest jeszcze kryterium otepienia dotyczące bezradności w codziennym funkcjonowaniu) OTĘPIENIA (naczyniopochodne , zwyrodnieniowe)

Łagodne zaburzenia poznawcze – (Mild Cognitive Impairment - MCI) Stan przejściowy pomiędzy prawidłowym procesem starzenia się a otępieniem

Łagodne zaburzenia poznawcze - objawy • Skargi subiektywne na zaburzenia pamięci potwierdzone przez opiekuna • Pamięć i inne funkcje poznawcze zaburzone w stosunku do wieku i wykształcenia (to wymaga wykonania standaryzowanych testów poznawczych) • Zachowana podstawowa sprawność i aktywność w codziennym funkcjonowaniu

Łagodne zaburzenia poznawcze – c. d. Zapominanie nazwisk znajomych, terminu spotkań, mylenie miejsc (>1 x tydzień), konieczność robienia podstawowych notatek Zaburzenia uwagi i pamięci powodujące sytuacje zagrożenia (czajnik, gaz, odkręcony kran) Subiektywne skargi dotyczące funkcjonowania poznawczego w złożonych czynnościach społecznych (np. w banku, urzędzie )

Łagodne zaburzenia poznawcze – stan ryzyka przejścia w otępienie - u osób z MCI - 10 -15%, (w populacji ogólnej 1– 2%) w ciągu roku -u 20% z MCI w ciągu 2 lat - u 80% z MCI w ciągu 8 lat 100% w ciągu 10 lat - badania neuropatologiczne Morris i wsp.

Które funkcje poznawcze sa zaburzone w różnych typach otępienia • Choroba Alzheimera • pamięć krótkotrwała (epizodyczna) • afazja, apraksja, agnozja • funkcje przestrzenno-wzrokowe • Otępienie z ciałami Lewy’ego uwaga • funkcje przestrzenno-wzrokowe • funkcje czołowo-podkorowe – fluktuacje, omamy, pozapiramidowe • • Otępienie czołowo skroniowe • • funkcje wykonawcze uwaga myślenie abstrakcyjne zaburzenia językowe • (zaburzenia zachowania i osobowości) Otępienie naczyniopochodne • Poudarowe – wielozawałowe – z miejsca strategicznego • Podkorowe (spowolnienie psychoruchowe, wykonawcze)



ZESPOŁY MOGĄCE BYĆ MYLNIE ROZPOZNAWANE JAKO DEMENCJA A. Zespół zaburzeń pamięci związanych z wiekiem A. B. Depresja B. C. Psychozy endogenne C. D. Zaburzenia świadomości D. E. Ogniskowe zaburzenia poznawcze np. afazja






GDS - Globalna Skala Deterioracji Stadium 1 - Stan prawidłowy. Stadium 2 - Stan zgodny z wiekiem (Bardzo łagodne zapominanie położenia przedmiotów, nazw) Stadium 3 - Łagodne zaburzenia poznawcze (MCI) Stadium 4 -Wczesna Ch. A. (nie pamięta ważnych wydarzeń z tygodnia, nie potrafi zarządzać własnymi finansami). Stadium 5 - Umiarkowana Ch. A. (nie potrafi żyć samodzielnie, nie pamięta ważnych informacji - adresu, telefonu, imion wnuków, ma kłopoty z dobraniem ubrania do sytuacji). Stadium 6 -Nasilona Ch. A. -Wymaga pomocy przy codziennych czynnościach - myciu, jedzeniu, ubieraniu, nie pamięta imion najbliższych. Stadium 7 - Głęboka Ch. A. - Przestaje mówić, siedzieć a potem chodzić, kontrolować zwieracze.

Kryteria diagnostyczne otępienia typu alzheimerowskiego wg DSM-IV A. Rozwój licznych deficytów poznawczych przejawiających się przez: 1. zaburzenia pamięci (osłabiona zdolność do uczenia się nowych albo przypominania poprzednio wyuczonych informacji) 2. obecność jednego lub więcej z następujących objawów: a) afazja b)apraksja c)agnozja d)zaburzenia działań wykonawczych (planowanie, organizacja, abstrakcja) B. Zaburzenia te powodują znaczące zaburzenie funkcjonowania społecznego lub zawodowego i wykazują znaczne pogorszenie w równaniu z poprzednim poziomem funkcjonowania. C. Przebieg charakteryzuje się stopniowym początkiem i ciągłym narastaniem zaburzeń poznawczych D. Zaburzenia te nie są wywołane inną określoną przyczyną

Geny sprawczesnej postaci Choroby Alzheimera • mutacja b. APP - białka prekursorowego b-amyloidu - chromosom 21 • mutacja Preseniliny 1 - chromosom 14 • mutacja Preseniliny 2 - chromosom 1

Czynniki ryzyka późnej postaci Choroby Alzheimera 1) Czynniki genetyczne izoforma 4 genu apolipoproteiny E ( APOE -chromosom 19) 2) czynniki pozagenetyczne wiek choroba w najbliższej rodzinie wykształcenie przebyte urazy lub udary podwyższony poziom cholesterolu podwyższone wartości ciśnienia w wieku średnim (Honolulu-Asia Aging Study, Kungsholm project, Kivipelto BMJ 2001) i korzystny wpływ obniżenia ciśnienia (SYST-EUR, PROGRESS, HOPE) aktywność umysłowa

Zmiany neuropatologiczne charakterystyczne dla ch. Alzheimera • Tworzenie beta amyloidu • Hiperfosforylacja białka tau • Utrata kpmórek piramidowych kory
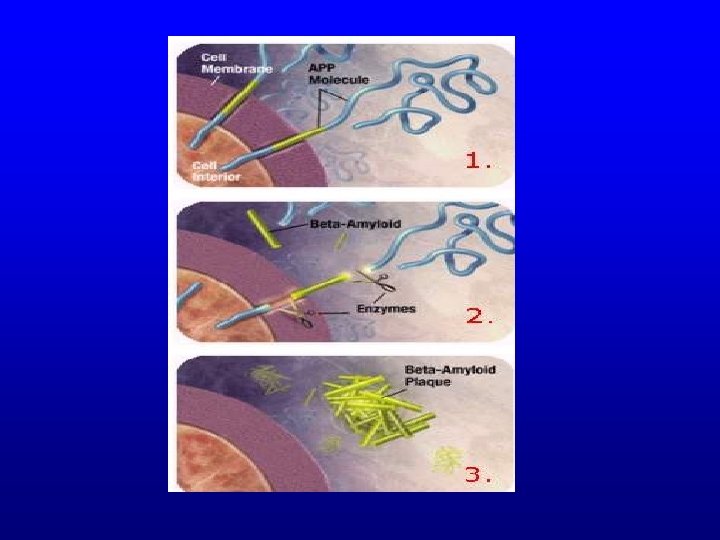
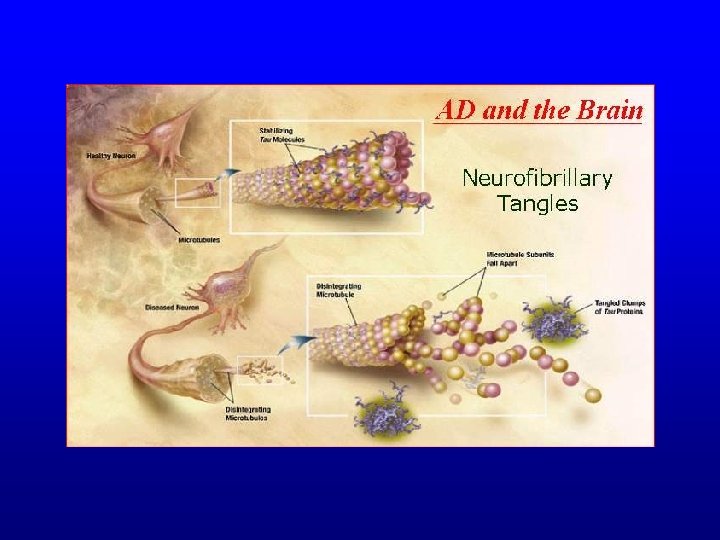
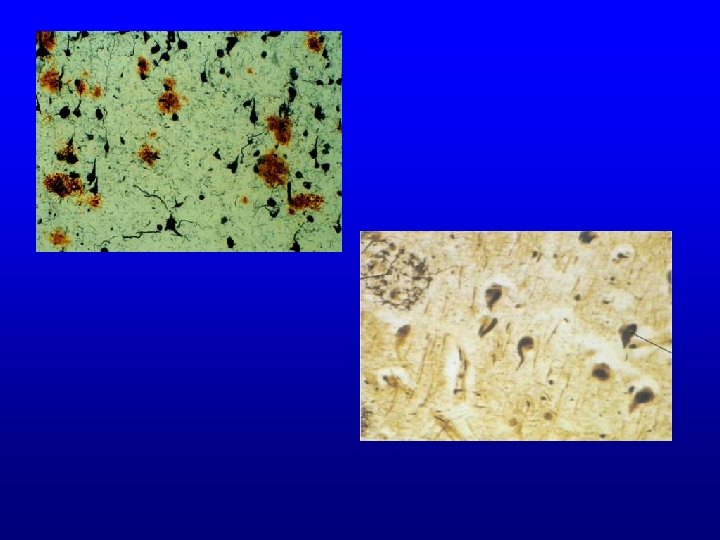


Biomarkery Choroby Alzheimera 1) Genetyczne biomarkery - mała wartość diagnostyczna 2) Poziom b-amyloidu we krwi -sprzeczne wyniki w PMR - mała swoistość (obniżenie) 3) Poziom białka tau w PMR - mała swoistość (podwyższenie) Najbardziej przydatne jednoczesne oznaczenie b-amyloidu i białka tau w PMR.

Zaburzenia neuroprzekaźników W chorobie Alzheimera dochodzi do zaburzeń neuroprzekazników: – obniżenia poziomu acetylocholiny w przestrzeni synaptycznej – podwyższonego poziomu kwasu glutaminowego w synapsie

Leczenie otępienia pierwotnego • Leki cholinergiczne : – Donepezil (Aricept, Donepex Yasnal, Cogiton 5 mg 10 mg) – Rivastigmina (Exelon 1, 5 mg 3 mg; 4, 5 mg; 6 mg; płyn) – Galantamina (Reminyl 4 mg, 8 mg, 12 mg, płyn) • Objawy niepożądane: • • z przewodu pokarmowego ( nudności, wymioty, biegunka, chudnięcie ) z ośrodkowego układu nerwowego ( zawroty, zmęczenie, bezsenność, pobudzenie) skurcze mięśniowe oraz Razem z b-blokerami i digoxiną - bradykardię Razem z neuroleptykami - pozapiramidowe Razem z lekami przeciwzapalnymi u osób z chorobą wrzodową - zaostrzenie.

Własności farmakologiczne różnych inhibitorów cholinesteraz. G 1 - hipokamp, l imbiczny , j. migdałowate G 4 - j. ogoniaste, drogi mostowe (sen) G 2, G 4 - obwód (kurcze mięśni)
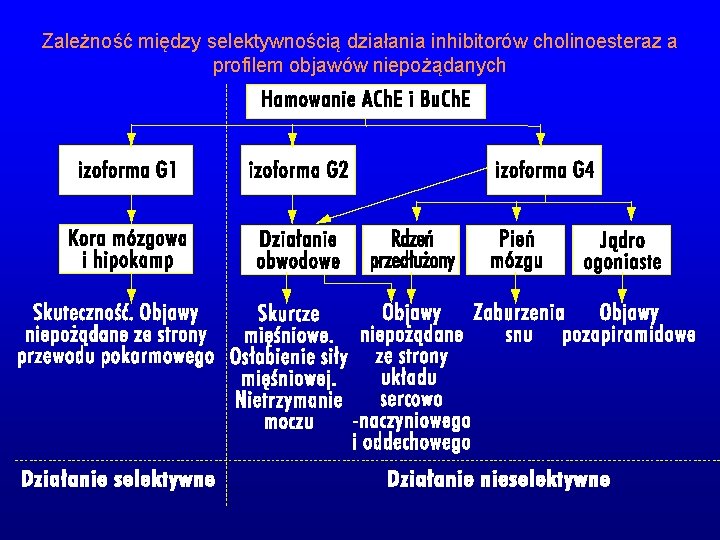
Zależność między selektywnością działania inhibitorów cholinoesteraz a profilem objawów niepożądanych

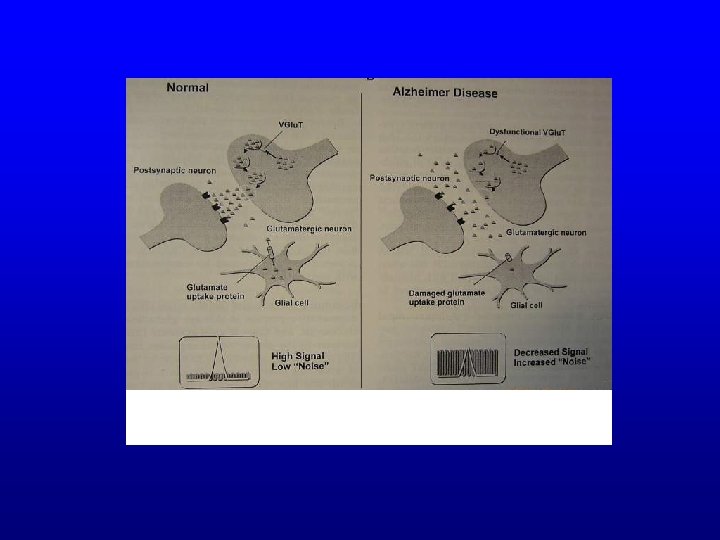
Kwas glutaminowy jest głównym aminokwasem pobudzającym w mózgu, związany jest z rejonami kory i hipokampa Bierze on udział w procesach uczenia się i zapamiętywania Jednym z najważniejszych receptorów aktywowanych przez kwas glutaminowy jest receptor NMDA (N-metylo-D -asparaginowy)

NMDA Nadmierne pobudzenie NMDA przez glutaminian w warunkach patologicznych ( zmniejszony wychwyt zwrotny i zwiększone wydzielanie - choroba Alzheimera) prowadzi do: – uszkodzenia neuronów – śmierci komórki nerwowej Memantyna blokuje patologiczne pobudzenie receptora NMDA, przy zachowaniu jego fizjologicznej działalności. 20 mg/dobę w dwóch dawkach średnio i zaawansowana Choroba Alzheimera Działania niepożądane : bóle i zawroty głowy, niepokój, halucynacje, zmęczenie.

Leczenie otępienia pierwotnego Memantyna ( Ebixa, Axura 10 mg) Objawy niepożądane zawroty bóle głowy zmęczenie splątanie omamy Nie zaleca się u chorych z padaczką ciężkimi zaburzeniami funkcji nerek po niedawnym zawale serca i niewyrównanej niewydolności serca niekontrolowanym nadciśnieniem
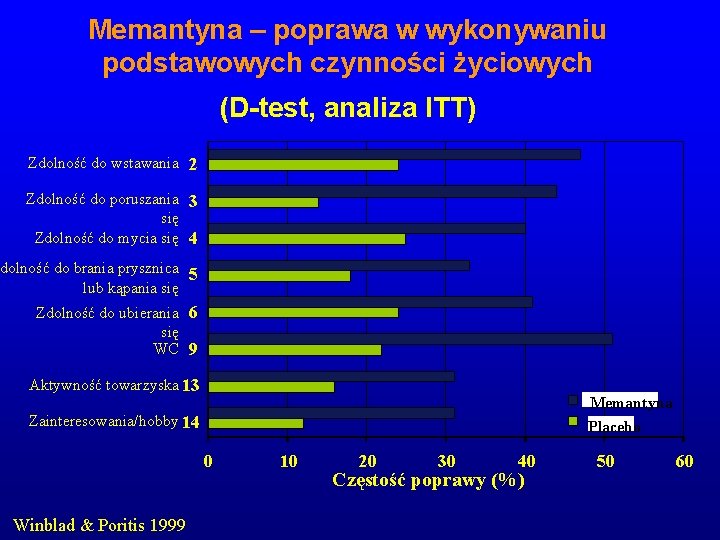
Memantyna – poprawa w wykonywaniu podstawowych czynności życiowych (D-test, analiza ITT) Zdolność do wstawania 2 Zdolność do poruszania 3 się Zdolność do mycia się 4 dolność do brania prysznica 5 lub kąpania się Zdolność do ubierania 6 się WC 9 Aktywność towarzyska 13 Memantyna Zainteresowania/hobby 14 Placebo 0 Winblad & Poritis 1999 10 20 30 40 Częstość poprawy (%) 50 60
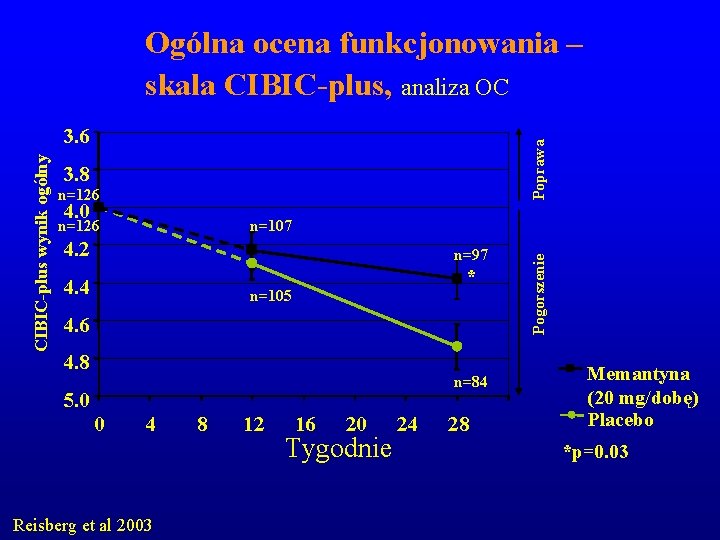
Ogólna ocena funkcjonowania – skala CIBIC-plus, analiza OC Poprawa 3. 8 n=126 4. 0 n=107 n=126 4. 2 n=97 4. 4 * n=105 4. 6 4. 8 n=84 5. 0 0 4 Reisberg et al 2003 8 12 16 20 Tygodnie 24 28 Pogorszenie CIBIC-plus wynik ogólny 3. 6 Memantyna (20 mg/dobę) Placebo *p=0. 03
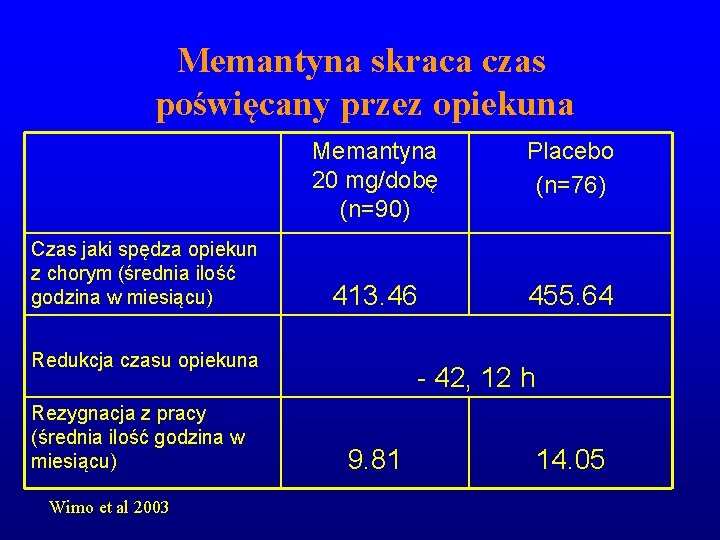
Memantyna skraca czas poświęcany przez opiekuna Czas jaki spędza opiekun z chorym (średnia ilość godzina w miesiącu) Memantyna 20 mg/dobę (n=90) Placebo (n=76) 413. 46 455. 64 Redukcja czasu opiekuna Rezygnacja z pracy (średnia ilość godzina w miesiącu) Wimo et al 2003 - 42, 12 h 9. 81 14. 05

Memantyna – choroba Alzheimer o lekkim i umiarkowanym nasileniu • 42 ośrodki USA, n=403 • Czas trwania – 24 tygodniowe badanie podwójnie ślepej próby kontrolowane placebo • Leczenie: – Memantyna 20 mg/dobę lub placebo • Skale – ADAS-cog, CIBIC-Plus • Skale 1 – ADCS-ADL 23, NPI • MMSE (22 -10) Peskind et al, Poster presented at AAGP 2004
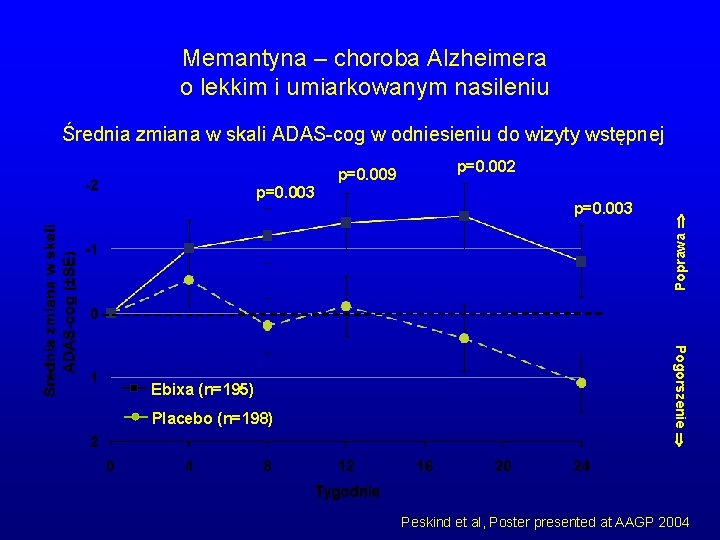
Memantyna – choroba Alzheimera o lekkim i umiarkowanym nasileniu Średnia zmiana w skali ADAS-cog w odniesieniu do wizyty wstępnej Placebo (n=198) p=0. 003 Pogorszenie Ebixa (n=195) p=0. 002 Poprawa p=0. 003 p=0. 009 Peskind et al, Poster presented at AAGP 2004
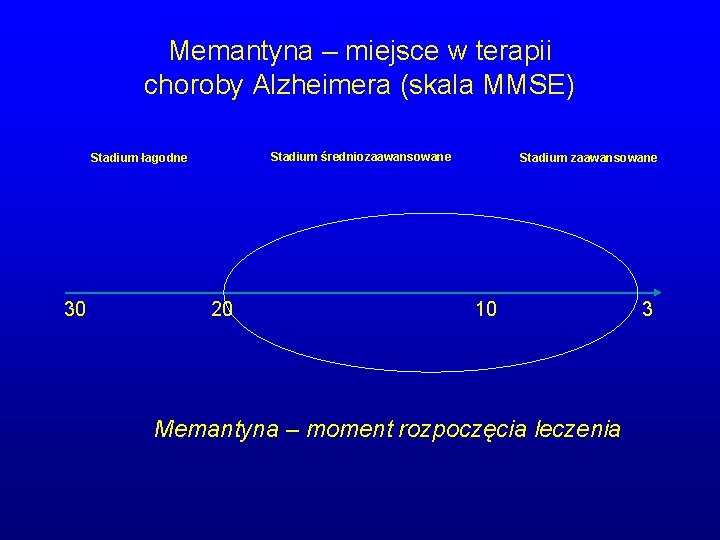
Memantyna – miejsce w terapii choroby Alzheimera (skala MMSE) Stadium średniozaawansowane Stadium łagodne 30 20 Stadium zaawansowane 10 Memantyna – moment rozpoczęcia leczenia 3

Inne leki stosowane w chorobie Alzheimera 1. Leki przeciwzapalne (indometacyna, kolchicyna, 1) prednison, cyklooksydaza-2 -COX-2) 2) 2. Statyny 2) 3. Estrogeny 3) 4. Neurotrofiny – czynnik wzrostu nerwów 4) 5. Wymiatacze wolnych rodników i antyoksydanty 5) (np. wit. E, preparaty Ginkgo biloba, selegilina) 6) 6. Leki nootropowe i poprawiające metabolizm mózgowy 7) (np. piracetam)

7. Leki poprawiające przepływ mózgowy (preparaty Gingko biloba, alkaloidy vinca, nicergolina, cinnarizina itd. ) Kwas acetylosalicylowy – leczenie antyagregacyjne 8. Leki obniżające tworzenie się białka tau i beta - amyloidu (cephalon)

Leczenie otępienia pierwotnego • Antydepresanty ( citalopram, sertralina ) • Neuroleptyki • Leki przeciwpadaczkowe (karbamazepina, kwas walproinowy)

Choroba Alzheimera a czynniki ryzyka chorób naczyniowych • Około 35% chorych z Ch. A ma zawały mózgu • rozwój Ch. A jest trzykrotnie przyśpieszony przez udar lub TIA • rozpoznanie Ch. A związane jest ze wzrostem ryzyka udaru Nadciśnienie tętnicze - zwiększa ryzyko Ch. A MP - 2 -krotnie zwiększa ryzyko Ch. A Hipercholesterolemia trwająca 15 -30 lat - zwiększa ryzyko Ch. A Cukrzyca - 2 -krotnie zwiększa ryzyko Ch. A Palenie - niejednoznaczny wpływ na Ch. A, zwiększa ryzyko zmian naczyniowych

Leczenie czynników ryzyka chorób naczyniowych u pacjentów z Ch. A wpływa korzystnie na objawy otępienia.

- Slides: 47