Ostre stany w alergologii i pneumonologii dr hab

Ostre stany w alergologii i pneumonologii dr hab. n. med. Adam Barczyk Katedra i Klinika Pneumonologii Śląskiego Uniwersytetu Medycznego w Katowicach

Punkty wykładu Anafilaksja. q Stan astmatyczny. q Ciężkie zaostrzenie POCh. P z niewydolnością oddechową. q Zator tętnicy płucnej. q Odma opłucnowa. q
Anafilaksja

Definicja i podział q Anafilaksja to ciężka, szybko rozwijająca się i zagrażająca życiu uogólniona lub systemowa reakcja z nadwrażliwości (dawniej reakcja alergiczna). q Podział: o Anafilaksja alergiczna Ig. E-zależna, o Anafilaksja alergiczna Ig. E-niezależna, o Anafilaksja niealergiczna.

Główne czynniki wywołujące q Pokarmy: orzeszki ziemne, orzechy drzew, mleko krowie, skorupiaki, jajo kurze, ryby, sezam, soja, owoce cytrusowe. q Leki: antybiotyki (szczególnie β-laktamy), NLPZ, omalizumab, preparaty alergenów, leki anestezjologiczne (leki zwiotczające), dekstran, surowice odpornościowe. q Jad owadów błonkoskrzydłych. q Lateks i środki kontrastowe. q Wysiłek: o czynnik bezpośredni; o czynnik towarzyszący: pokarmom, NLPZ, wysokiej ekspozycji na pyłki.

Objawy - uwagi q Wczesne objawy: o świąd: • twarzy (okolice oczu, ust, podniebienie, język, uszy), • dłoni, stóp i okolice narządów płciowych, o rumień. q Rozwijający się wstrząs anafilaktyczny: o RR, zapaść o zaburzenia świadomości. „Mroczki” przed oczami, zawroty głowy mogą zwiastować pełną utratę świadomości. q U dzieci dominują objawy ze strony układu oddechowego; u dorosłych ze strony układu krążenia. q

Leczenie – postępowanie natychmiastowe Zapewnij drożność dróg oddechowych. q ADRENALINA (amp. 1 mg; roztwór 1: 1000) 0, 2 -0, 5 mg (ml) i. m. w mięsień czworogłowy uda; można powtarzać co 5 -10 min. q Wezwij pomoc (zespół R). q Połóż chorego; unieś nogi. q Tlenoterapia z szybkością 10 -15 l/min. q Zapewnij dostęp do żyły; szybkie dożylne uzupełnianie płynów – 0, 9% Na. Cl, PWE + ew. dekstran, 5% albuminy – 5 -10 ml/kg w ciągu 5 min; jak najszybciej 2 -3 L; do 7 L. q Monitoruj: EKG, Sa. O 2, RR. q

Leczenie – dalsze postępowanie q Leki antyhistaminowe (H 1 + H 2): o anty-H 1 i. m. (rzadziej i. v. ): • klemastin 2 mg lub • antazolina (Phenazolinum) 100 mg, o anty-H 2 i. v. : • ranitydyna 50 mg w 20 ml 5% glukozy, podawać w ciągu 5 min. q Rozważ GKS systemowe: o hydrokortyzon 2, 5 -5 mg/kg/dawkę; o metylprednizolon (Solu-Medrol) 1 -2 mg/kg/dawkę lub o prednizolon (Fenicort 25 mg) 0, 5 -1 mg/kg/dawkę.

Stan astmatyczny
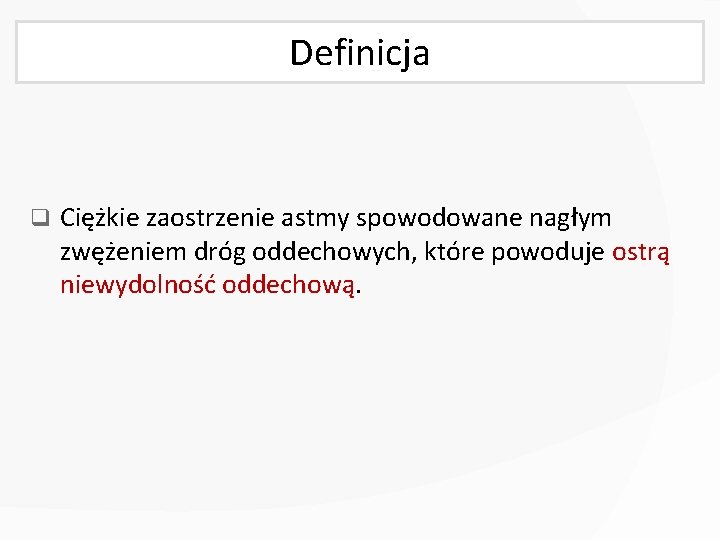
Definicja q Ciężkie zaostrzenie astmy spowodowane nagłym zwężeniem dróg oddechowych, które powoduje ostrą niewydolność oddechową.

Objawy q Wywiad: o Duszność, kaszel. o Zwiększony wysiłek oddechowy, pozycja ortopnoe, używanie mięśni dodatkowych. o Niepokój, lęk, mowa przerywana. q Badanie fizykalne: o Tachypnoe > 30 odd. /min; tachykardia > 120/min. o Tętno paradoksalne > 25 mm Hg. o Świsty. q Badania dodatkowe: o Sa. O 2 < 90%; Pa. O 2 < 60 mm Hg. o PEF < 50% wart. nal. lub najlepszych dla chorego.

Zagrożenie życia q Wywiad: o Splątanie, zaburzenia świadomości. o Wyczerpanie mięśni oddechowych, słaby wysiłek oddechowy, paradoksalna ruchomość przepony. q Badanie fizykalne: o Sinica. o Bradykardia, hipotonia, zaburzenia rytmu serca. o Cicha klatka piersiowa. q Badania dodatkowe: o Pa. CO 2 > 45 mm Hg. o PEF < 33% wart. nal. lub najlepszych dla chorego.

Leczenie pierwszego rzutu Tlenoterapia ciągła (Sa. O 2 > 92%) q SABA – salbutamol: q o nebulizacja: 2, 5 -5 mg co 15 -20 min lub rzadziej, maks. 10 mg/h, o MDI + spejser: 4 dawki po 100 ug co 10 min. q GKS: o i. v. co 4 -6 h: • hydrokortyzon 100 -200 mg lub • prednizolon (Fenicort) 25 mg, o p. o. 1 xd: prednizon (Enkorton) 30 -60 mg.

Leczenie drugiego rzutu q SAMA (w połączeniu z SABA) – ipratropium: o nebulizacja 0, 5 mg co 20 min lub o MDI + spejser: 4 dawki po 20 ug co 10 min. q Leki bronchodilatacyjne, systemowe: o teofilina (amp. 300 mg) i. v. , 0, 5 -1 amp. , ew. po 12 h, o salbutamol (amp. 0, 5 mg) s. c. , 1 amp. , ew. po 4 h, o adreanalina (amp. 1 mg; roztwór 1: 1000), s. c. 0, 3 mg co 20 min w ciągu godz. ; ostrożnie u osób >40 r. ż. lub z MIC). q Siarczan magnezu: o (amp. 2 g) jednorazowo i. v. w ciągu 20 min; ew. powtórzyć 1 x po 20 min.

Badania dodatkowe i monitorowanie q Badania dodatkowe: o RTG klatki piersiowej, q Monitorowanie: o Sa. O 2, o gazometria, o PEF, o K +.

Ciężkie zaostrzenie POCh. P z niewydolnością oddechową

Definicje Zaostrzenie POCh. P to ostro przebiegające nasilenie objawów oddechowych wykraczające poza normalną zmienność dobową i prowadzące do zmiany dotychczasowego leczenia. q Niewydolność oddechowa – stan, w którym zaburzenia wymiany gazowej w płucach powodują nieprawidłowy skład gazów krwi. q o Wyrazem niewydolności oddychania jest: • hipoksemia (Pa. O 2 < 60 mm Hg) lub • hiperkapnia (Pa. CO 2 > 45 mm Hg) o Postacie niewydolności oddechowej: • częściowa – obecna tylko hipoksemia, • całkowita – obecna hipoksemia i hiperkapnia.

Czynniki imitujące lub nasilające zaostrzenia Zapalenie płuc Zator tętnic płucnych Odma opłucnowa Zastoinowa niewydolność serca Wysięk opłucnowy Zaburzenia rytmu serca

Diagnostyka - wywiad q Główne: o duszności, o kaszlu, o objętości i/lub zmiana koloru plwociny, q Dodatkowe: o świsty, o ucisk w klatce piersiowej, o gorączka, o zmęczenie, o depresja, o bezsenność lub nadmierna senność

Diagnostyka – badanie fizykalne q Częste: o Tachykardia, tachypnoe. o Furczenia, rzężenia. q Dodatkowe: o Sinica. o Oddech przez zasznurowane ust. o Używanie mięśni dodatkowych, zaciąganie przestrzeni międzyżebrowych. o Objawy prawokomorowej niewydolności serca. q Zagrożenie życia: o Zaburzenia świadomości. o Paradoksalna ruchomość przepony. o Niestabilność hemodynamiczna.
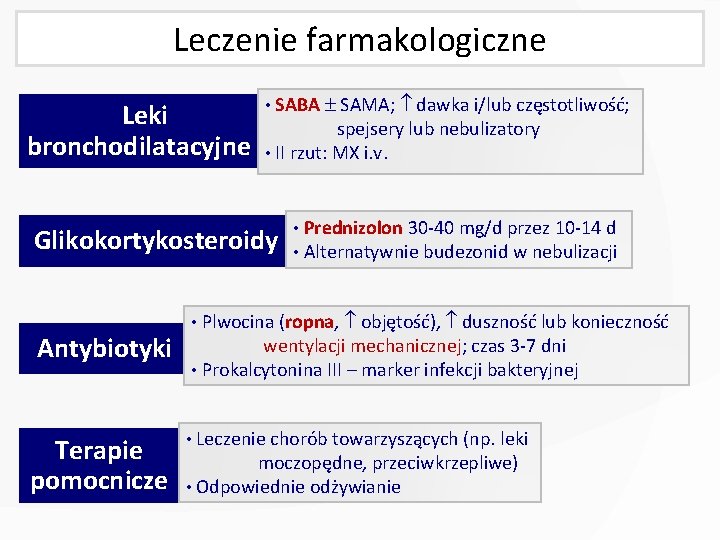
Leczenie farmakologiczne Leki bronchodilatacyjne • SABA SAMA; dawka i/lub częstotliwość; spejsery lub nebulizatory • II rzut: MX i. v. Glikokortykosteroidy Antybiotyki Terapie pomocnicze • Prednizolon 30 -40 mg/d przez 10 -14 d • Alternatywnie budezonid w nebulizacji • Plwocina (ropna, objętość), duszność lub konieczność wentylacji mechanicznej; czas 3 -7 dni • Prokalcytonina III – marker infekcji bakteryjnej • Leczenie chorób towarzyszących (np. leki moczopędne, przeciwkrzepliwe) • Odpowiednie odżywianie

Leczenie niewydolności oddechowej Tlenoterapia • Cel: Sa. O 2 > 90%, Pa. O 2 60 mm Hg. • Uwaga – retencja CO 2! • Gazometria po 30 -60 min. • Brak możliwości uzyskania PO 2 > 60 mm Hg pomimo wysokiego przepływu tlenu (szczególnie gdy RR) sugeruje możliwość występowania zatorowości płucnej.

Zator tętnicy płucnej (ZTP)

Definicja Zamknięcie t. płucnej lub jej gałęzi przez materiał zatorowy różnego pochodzenia. Towarzyszą mu zazwyczaj zaburzenia krążenia i oddychania o różnym nasileniu, łącznie ze wstrząsem kardiogennym. Powoduje ostrą niewydolność hipoksemiczną. ŻCh. ZZ (żylna choroba zakrzepowo-zatorowa) = ZŻG (zakrzepica żył głębokich kończyn dolnych) + ZTP

Stopnie ciężkości q Masywny ZTP - ostry ZTP + jeden z poniższych: o Utrzymujące się obniżenie RR: • Skurczowe RR < 90 mm Hg przez ≥ 15 min lub wymagające leczenia. • Brak innych przyczyn ZTP (np. zaburzeń rytmu serca, hipowolemii, sepsy lub ostrej niewydolności lewokomorowej serca). o Utrzymująca, głęboka bradykardia (AS < 40/min z objawami wstrząsu). o Brak pulsu. Submasywny ZTP – ostry ZTP bez obniżonego RR ale z obecnością niewydolności prawej komory serca lub zawału serca. q ZTP niskiego ryzyka – ostry ZTP inny niż wyżej wymienione q

Czynniki ryzyka ZTP q Silne: o złamanie (szyjki k. udowej; miednicy; kończyn długich); o wszczepienie endoprotezy s. biodrowego lub kolanowego; o duże operacje lub urazy; uszkodzenie rdzenia kręg. q Umiarkowane: o artroskopowa operacja kolana; wkłucie centralne; o nowotwór; niewydolność serca lub ukł. oddechowego; udar mózgu; połóg; o hormonalna terapia zastępcza; doustne leki antykoncepcyjne; o przebyta Ch. ZZ; trombofilia q Małe: o o odpoczynek w łóżku > 3 d; unieruchomienie w pozycji siedzącej; podeszły wiek; otyłość; zaawansowana ciąża; żylaki k. d. ; operacja laparoskopowa; leki (antypsychotyczne; fibraty) lot > 6 -8 h; każda podróż > 4 h.

Wywiad q Główne objawy: o duszność, o ból opłucnowy. q Objawy mniej typowe: o krwioplucie, kaszel, o ból lub obrzęk podudzi, o kołatanie serca, o utrata przytomności.

Objawy fizykalne Tachypnoe, tachykardia. q Trzeszczenia, osłabienie szmeru pęcherzykowego. q Akcentacja składowej płucnej tonu drugiego, nadmierne wypełnienie żył szyjnych. q Stany podgorączkowe. q

Leczenie początkowe q Heparyny drobnocząsteczkowe (HDCz) s. c. : o enoksaparyna (Clexane) 1 mg/kg co 12 h lub 1, 5 mg/kg co 24 h; o nadroparyna (Fraxiparine) 0, 1 ml/10 kg co 12 h, o dalteparyna (Fragmin) 100 j. m. /kg co 12 h lub 200 j. m. /kg co 24 h (maks. jednorazowo 18 tys. j. m. ) , o tinzaparin 175 j. m. /kg co 24 h (redukcja dawki przy klirensie kreatyniny <30 ml/min). q Fondaparinux (s. c. ) 7, 5 mg 1 xd (5 mg gdy waga < 50 kg; 10 mg gdy waga > 100 kg) q Heparyna niefrakcjonowana (HNF) i. v. : o bolus 80 j. m. /kg lub 5000 j. m. o następnie wlew ciągły i. v. 18 j. m. /kg/h lub 1000 j. m. /h q Leczenie HDCz s. c. lub HNF i. v. przez minimum 5 dni ORAZ do czasu gdy INR ≥ 2 przez co najmniej 24 h.

Leczenie trombolityczne q Wskazania: o masywny ZTP bez wysokiego ryzyka krwawienia, o wstrząs kardiogenny. q Wskazanie względne („submasywny ZTP”): o niewydolność prawej komory serca, o oporna na leczenie hipoksemia w przebiegu ZTP, u chorych z prawidłowym RR. q Zalecane podanie leku trombolitycznego: o przez żyłę obwodową niż przez cewnik do tętnicy płucnej, o krócej (np. 2 h) niż dłużej (np. 24 h), o Streptokinaza 250 tys. j. m. przez 30 min, a następnie 100 tys. j. m. /h przez 24 h, o t. PA, alteplaza (Actilyse) 100 mg przez 2 h.
Odma opłucnowa

Definicja i podział q Odma opłucnowa – gdy stwierdzana jest obecność powietrza w jamie opłucnowej. o Odma pourazowa o Odma jatrogenna o Odma samoistna: • pierwotna, • wtórna. q Odma prężna – obecność sprężonego powietrza w jamie opłucnowej powodującego upośledzenie czynności układu oddechowego lub krążenia.

Wywiad q Ból w klatce piersiowej: o ostry, bardzo silny, o nagłym początku, często o charakterze opłucnowym, jednostronny. q Duszność: o może się rozwijać stopniowo. q Rzadziej: o kaszel, o kołatanie serca. q W większości przypadków wystąpienie odmy nie było związane z wysiłkiem.

Badanie fizykalne Tachykardia – najczęstszy objaw. q Duża odma: q o szmer pęcherzykowy osłabiony, wypuk nadmiernie jawny, osłabienie drżenia głosowego, powłóczenie. q Odma prężna (j. w. +): o tachypnoe -> bradypnoe, RR, zaburzenia świadomości, o sinica, odma podskórna, poszerzenie żył szyjnych, o przesunięcie tchawicy, ew. uderzenia koniuszkowego na przeciwległą stronę, o zniesienie szmeru oddechowego, o po stronie przeciwległej: świsty, rzężenia.

Leczenie odmy prężnej Tlenoterapia ciągła – szybki przepływ. q Nakłucie ściany klatki piersiowej za pomocą igły/kaniuli (wenflonu): q o przy podejrzeniu odmy prężnej nie czekaj na RTG klp, szczególnie gdy narastają objawy niewydolność krążeniowooddechowej: • sinica, przesunięcie tchawicy, zniesienie szmeru oddechowego, • zaburzenia świadomości lub Sa. O 2 < 92% (na tlenie), • RR < 90 mm Hg, bradypnoe < 10 oddechów/minutę, o kaniula: • gruba (np. 14 G: śr. 2, 0 mm, dł. 4, 5 cm); • połączona ze strzykawką częściowo wypełnioną solą fizjologiczną.
- Slides: 35