Ostoporose Ostomalacie Ostopathies Dminralisantes Diffuses Bnignes ODDB Ce

Ostéoporose Ostéomalacie

Ostéopathies Déminéralisantes Diffuses Bénignes ODDB Ce sont : – Ostéoporose – Ostéomalacie – Hyperparathyroïdie Ce ne sont pas – Ostéopathies malignes • Myélome • Métastases – Ostéopathies infectieuses – Algodystrophies

Os minéralisé et tissu ostéoïde dans les différentes ODDB Ostéoporose : os qualité normale mais quantité réduite • travées plus fines, • rupture de ponts osseux augmentant fragilité os Ostéomalacie : os quantité normale mais qualité altérée • diminution de la fraction minéralisée • excès relatif de substance ostéoïde Hyperparathyroïdie : os quantité normale mais plages d’ostéolyse dans le tissu calcifié

Différences histologiques des ODDB OS NORMAL OSTEOÏDE OS CALCIFIE OSTEOPOROSE OSTEOMALACIE HYPERPARA -THYROIDIE

Rappels physiopathologiques

Le tissus osseux Rôle de charpente rigide (fraction organique) – Adaptée aux contraintes mécaniques – Remaniement osseux assurant cette adaptation Rôle métabolique (fraction minérale) – Réserve en Ca++ – Régulation phosphocalcique

Le tissus osseux Remaniement permanent – Résorption osseuse = Ostéoclastes – Formation osseuse = Ostéoblastes – Équilibre formation / résorption Mobilisation du calcium – Ostéocytes et Cellules bordantes – Incitations hormonales
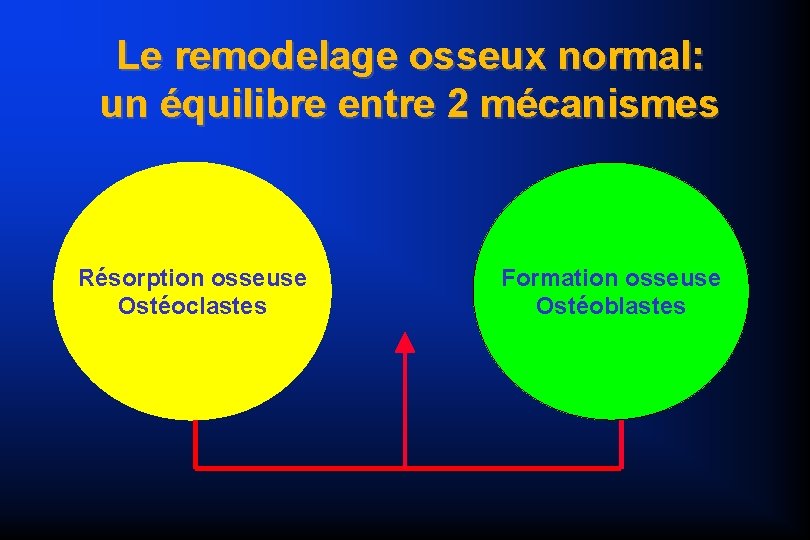
Le remodelage osseux normal: un équilibre entre 2 mécanismes Résorption osseuse Ostéoclastes Formation osseuse Ostéoblastes

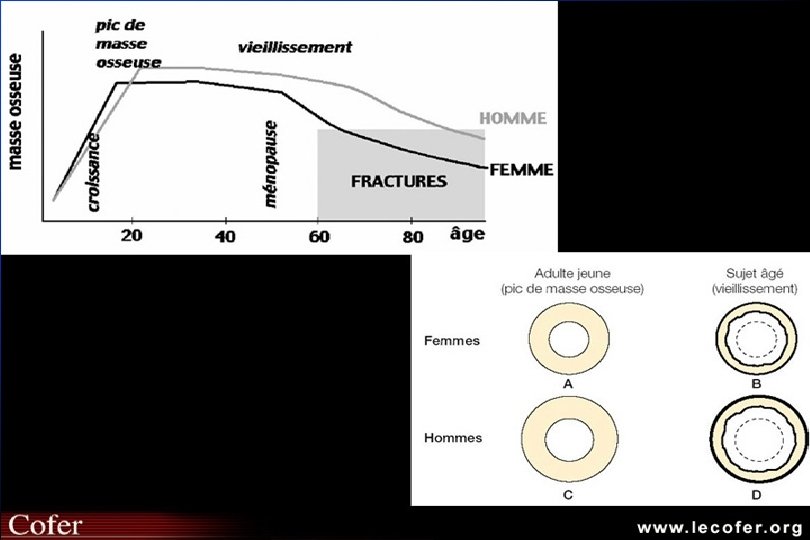
La masse osseuse Enfant / Ado. = augmentation progressive Adulte jeune = – maximum à la fin de la croissance – capital osseux H > F – constant plusieurs années

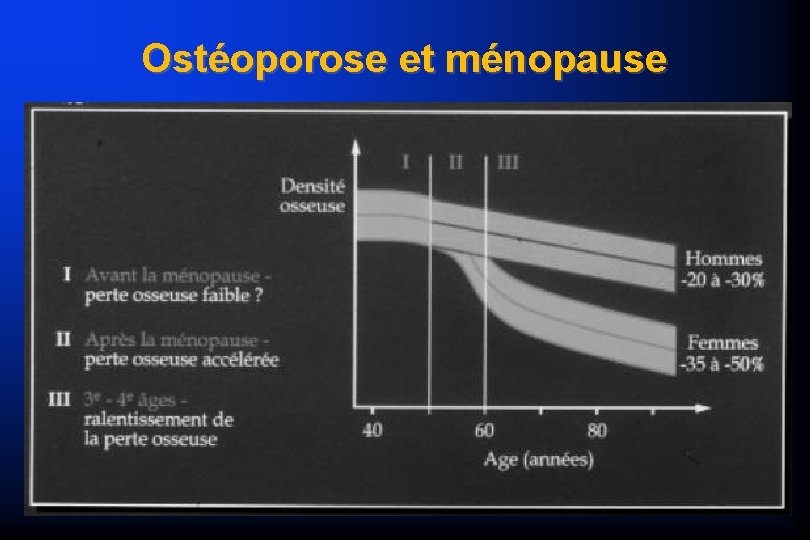
La masse osseuse Adulte âgé = diminution progressive – dés l’âge de 30 ans lentement – accélération à la ménopause et durant 4 à 5 ans – puis évolution lente

La masse osseuse Résorption stimulée par : • PTH, hormones thyroïdiennes • 1, 25 hydroxyvitamine D 3 • vitamines • facteurs locaux diminuée par : • calcitonine

La masse osseuse Formation Stimulée par : • œstrogènes, testostérone • hormone de croissance • insuline • PTH à faible dose et long terme • facteurs locaux Diminuée par : • glucocorticoïdes endo et exogènes

La masse osseuse facteurs influençant Génétiques Activité physique • sédentarité immobilisation = • activité = Apports alimentaires Hormones (cytokines, facteurs de croissance, prostaglandines)

Le Calcium : sa répartition Adulte de 70 KG = 1500 g – 99% Tissus osseux – 500 mg dans le sang Adulte jeune – contenu du tissu osseux FIXE – Ca libéré par résorption = Ca fixé par formation

Le Calcium : sa régulation L ’hormone parathyroïdienne (PTH) Puissant et rapide HYPERcalcémiant Augmente l ’ostéoclastose (résorption) Augmente réabsorption rénale Favorise le métabolite actif vit D Augmente réabsorption intestinale

Le Calcium : sa régulation La vitamine D Apport alimentaire D 3 synthétisée par la peau avec UV Apport thérapeutique Le métabolite 1, 25 -dihydroxivitamine D est actif

Le Calcium : sa régulation Vitamine D rôle HYPERcalcémiant Os – favorise ostéogenèse – stimule résorption avec PTH Intestin – augmente absorption active Ca Rein – augmente calciurie

Le Calcium : sa régulation La Thyro. Calcitonine sécrétion par thyroïde – stimulée par HYPERCa – inhibée par hypo. Ca action : – inhibition résorption osseuse – diminue les ostéoclastes – prévient l ’ostéolyse de la PTH

OSTEOPOROSE

Différences histologiques des ODDB OS NORMAL OSTEOÏDE OS CALCIFIE OSTEOPOROSE OSTEOMALACIE HYPERPARA -THYROIDIE

Ostéoporose Maladie générale du squelette caractérisée par : une masse osseuse basse et une altération de la microarchitecture du tissu osseux conduisant à une augmentation de la fragilité osseuse avec risque accru de fractures. Conférence Consensus Am J Med 1993

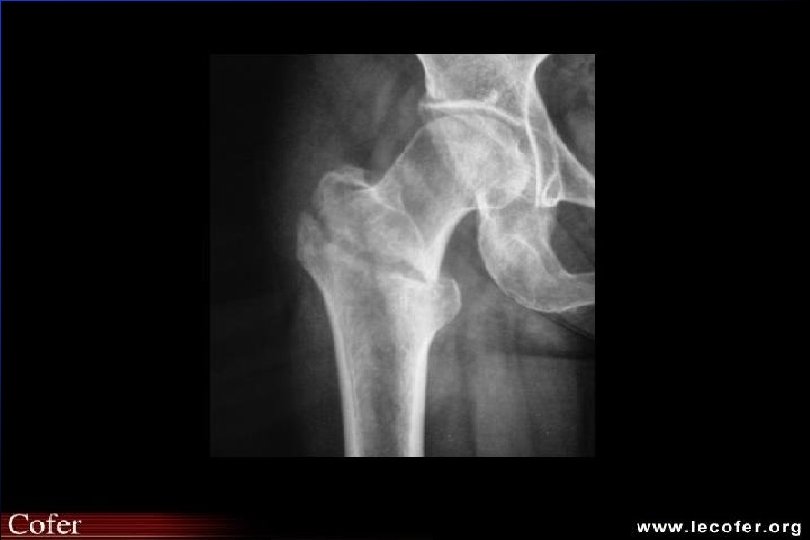
Ostéoporose Epidémiologie 1 femme sur 4 sex ratio F/H – 50 - 70 ans 6 / 1 40 % des F > 50 ans feront une fracture – 17 = tassement vertébral ou Pouteau-Colles – 18 = col du fémur

Ostéoporose Epidémiologie Impact médico-social actuellement une femme sur 3 et un homme sur 12 Après 50 ans, au moins une femme sur 3 et un homme sur 8 aura une fracture ostéoporotique Nombre de fractures de l‘extrémité supérieure du fémur devrait tripler d’ici 2050 en France, en raison de l’allongement de la durée de vie de la population.
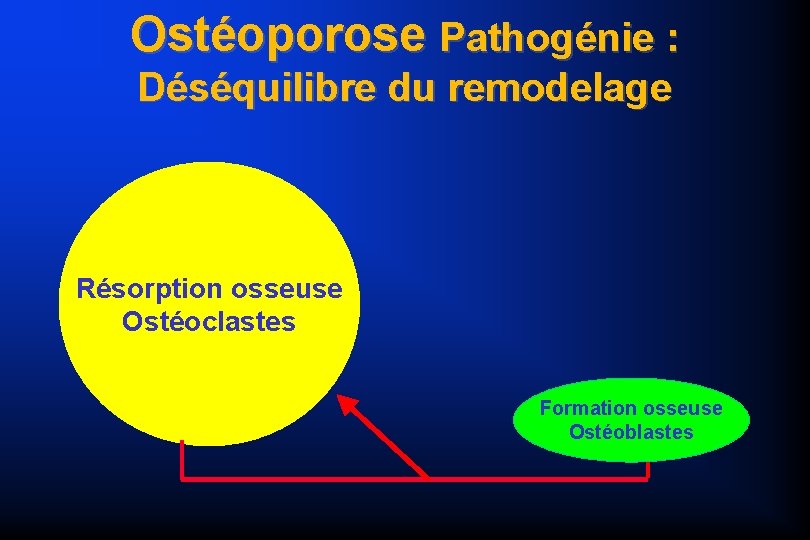
Ostéoporose Pathogénie : Déséquilibre du remodelage Résorption osseuse Ostéoclastes Formation osseuse Ostéoblastes

Ostéoporose Pathogénie Ostéoporose primitive (surtout post ménopausique) – – – augmentation remodelage osseux prédominance de la résorption perte os trabéculaire Ostéoporose sujet âgé (surtout carence Ca, vit D) – – – augmentation remodelage osseux diminution de la reconstruction perte os cortical

Ostéoporose Pathologie Hypercorticisme (Cushing, corticothérapie) – – – hypocalcémie ( Ca U, absorption digestive) bloque la formation, augmente la résorption ( PTH) Hypogonadisme – carence oestrogénique – carence en testostérone Autres (hyperparathyroïdie, hyperthyroïdie, …)

Ostéoporose Pathologie Rôles des apports alimentaires Diminution apports calciques Faible apport en Vitamine D diminuant absorption intestinal du calcium +++ chez le sujet âgé Alcoolisme

Ostéoporose Pathogénie Diminution activité physique Augmentation sécrétion PTH – réactionnelle à l ’hypocalcémie – favorise résorption +++ chez le sujet âgé

MAIS RETENIR Rôle fondamental de la carence oestrogénique Carence oestrogénique masse osseuse diminuée et perforation des travées diminution de la résistance mécanique
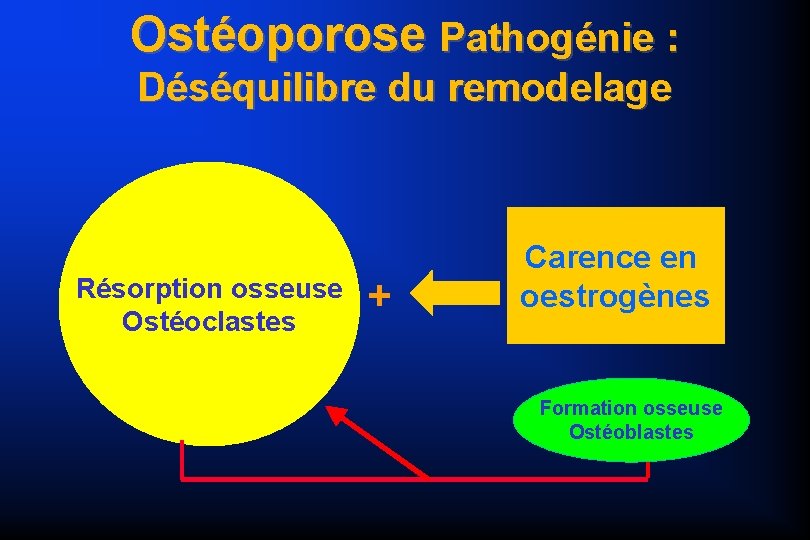
Ostéoporose Pathogénie : Déséquilibre du remodelage Résorption osseuse Ostéoclastes + Carence en oestrogènes Formation osseuse Ostéoblastes
Ostéoporose et ménopause

OSTEOPOROSE diagnostic

Ostéoporose Diagnostic Asymptomatique Tassements / fractures spontanés ou traumatiques Perte de taille hypercyphose, hyperlordose – => rachialgies mécaniques – => troubles statiques

Ostéoporose Diagnostic Asymptomatique donc dépistage des sujets à risques : – – – F blanches, famille, faible poids perte de taille > 3 cm à 65 ans facteurs endocriniens malabsorptions digestives maladies inflammatoires systémiques troubles nutrition, alcool, tabac

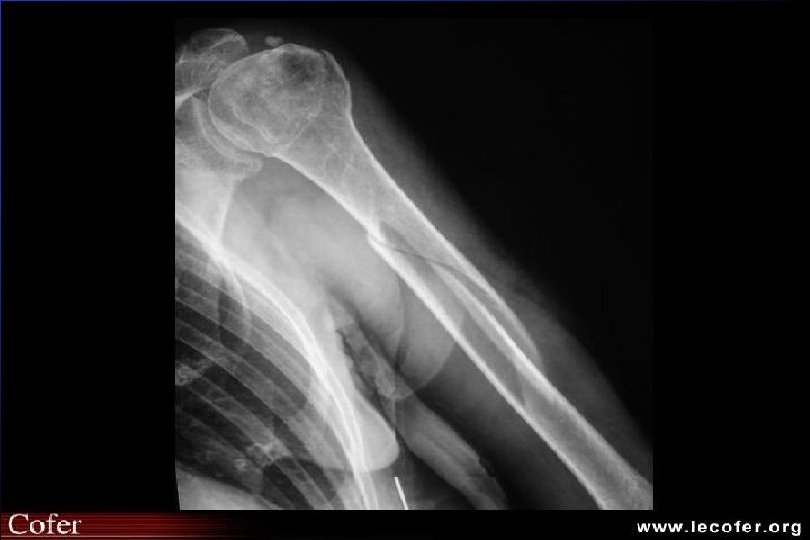
Fractures ostéoporotiques Fractures de Pouteau-Colles : pic d’incidence 40 -60 ans risque ultérieur de fracture vertébrale x 5 Fractures vertébrales : vers 65 ans 20 % de nouvelles fractures vertébrales dans l’année Fractures du col du fémur : vers 81 ans 10 % de fracture de la 2 e hanche à 5 ans “la fracture appelle la fracture”

Ostéoporose Radiologie Clichés standards – souvent suffisants – hyper transparence IRM – confirme caractère bénin – date le tassement scintigraphie – détecte précocement les fissures par insuffisances osseuses
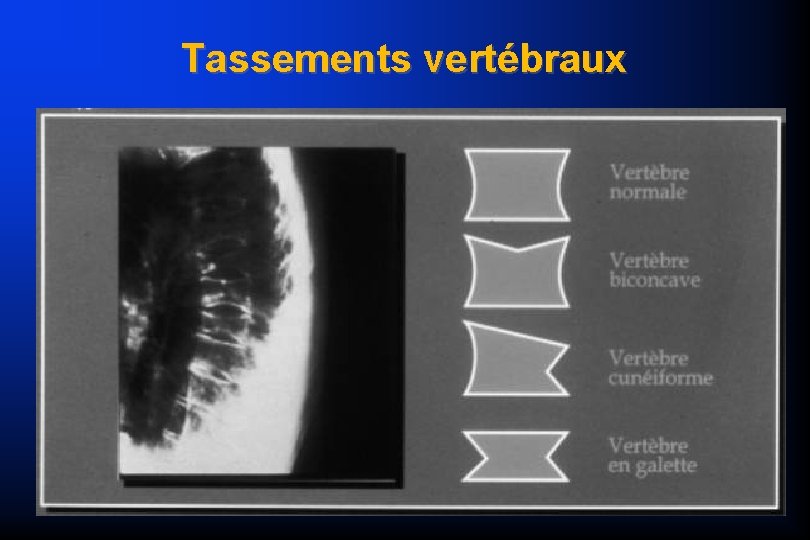
Tassements vertébraux
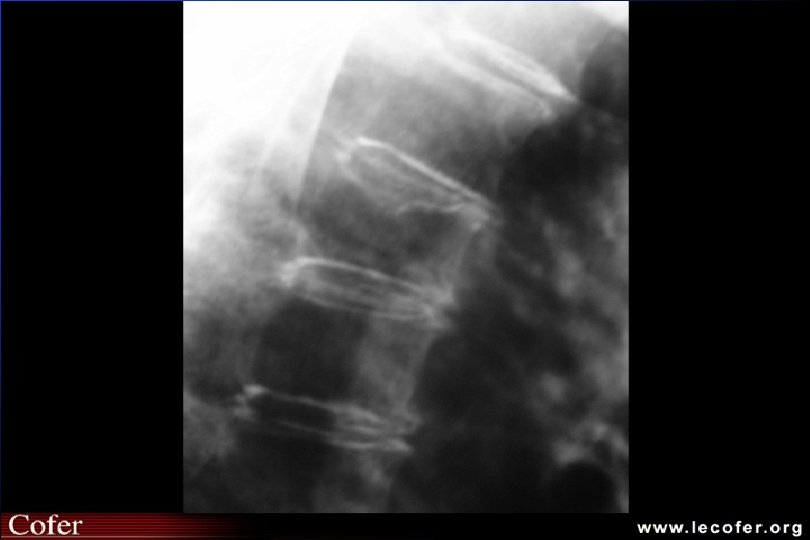
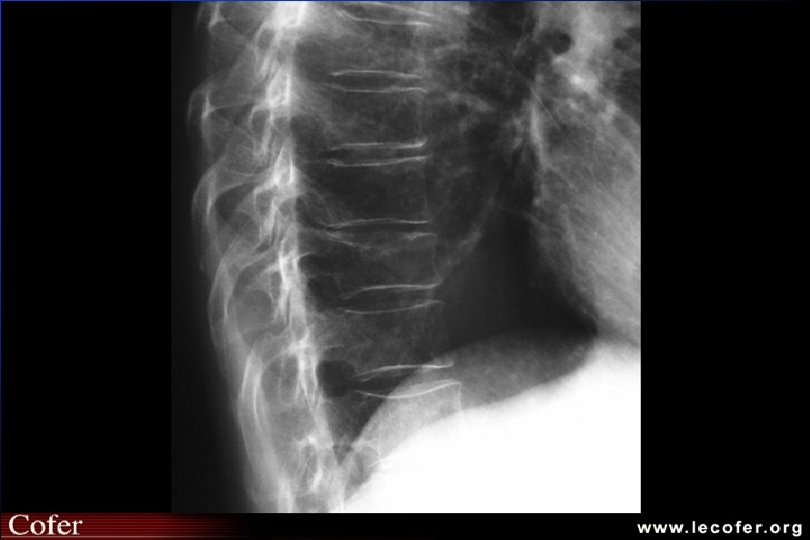
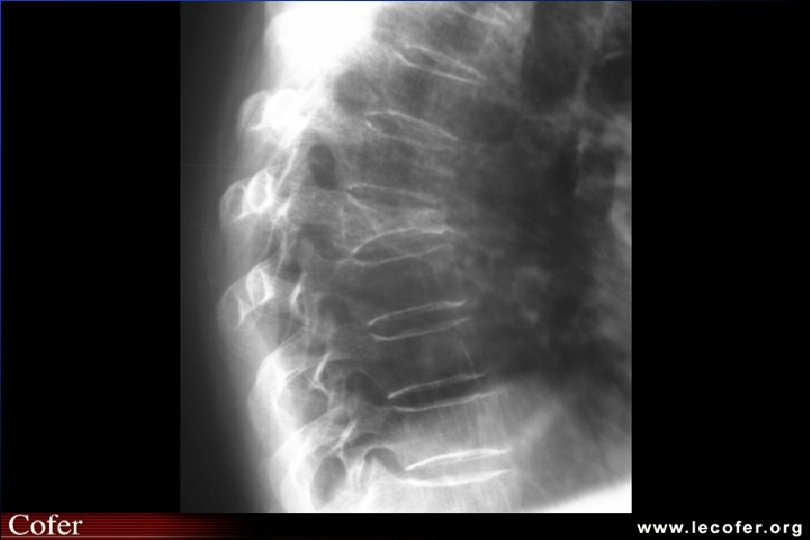
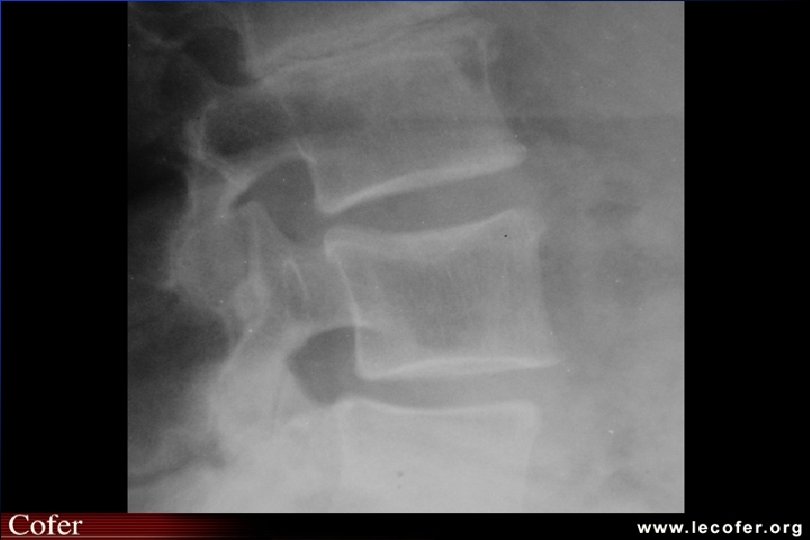
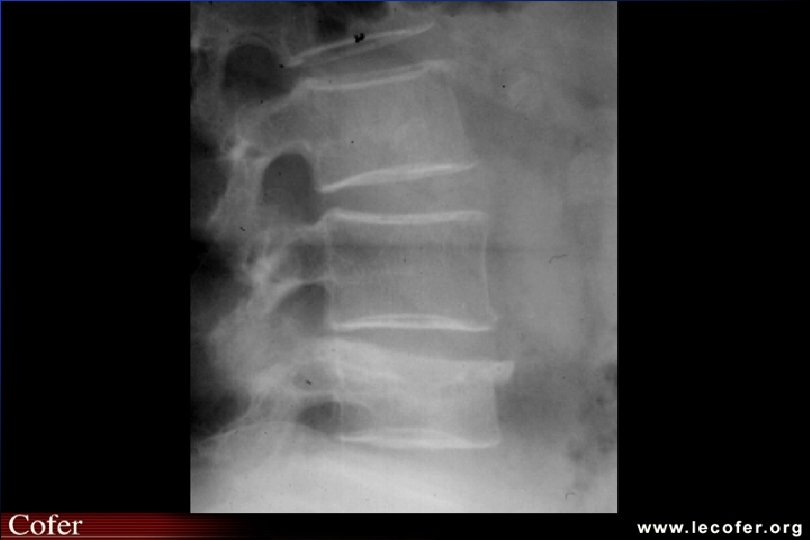
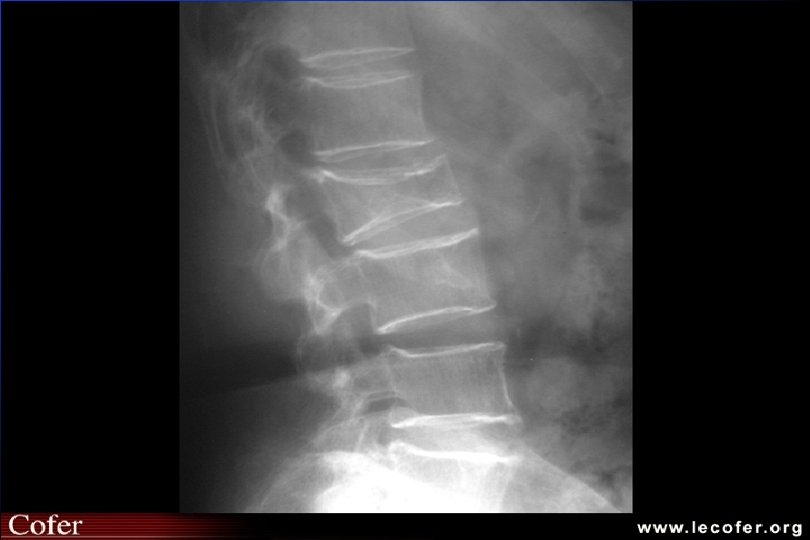
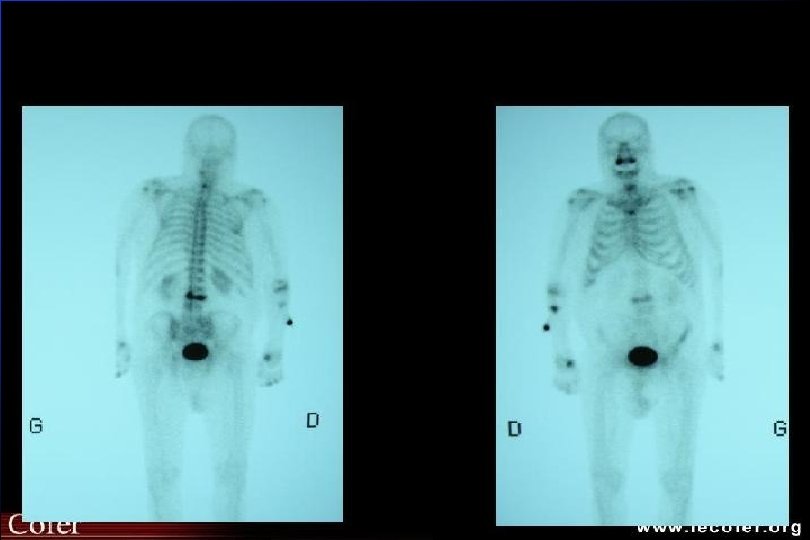

Ostéoporose ostéodensitométrie Affirme le diagnostic d ’ostéopathie décalcifiante diffuse MAIS NE FAIT PAS LE DIAG DU TYPE D ’OSTEOPATHIE DECALCIFIANTE Confirme - quantifie baisse densité minérale osseuse Suivi évolution (DMO tous les 2 ans)

Mesure de DMO lombaire
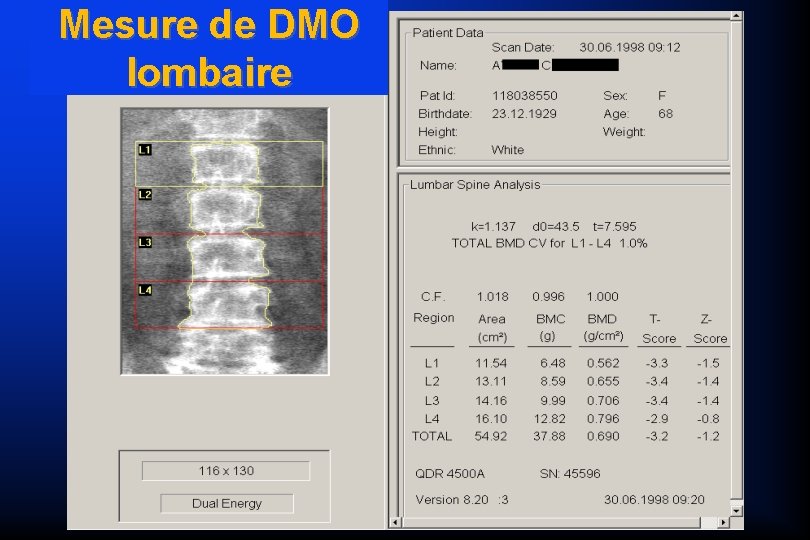
Mesure de DMO lombaire

Mesure de DMO fémorale
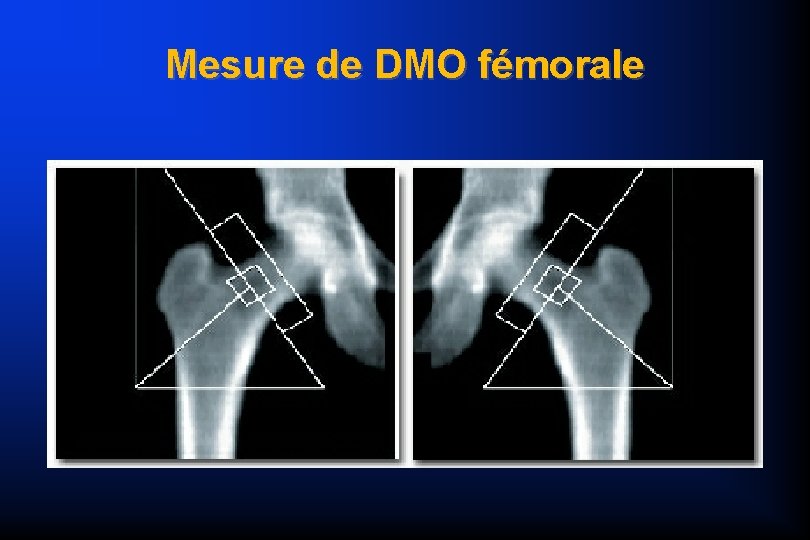
Mesure de DMO fémorale
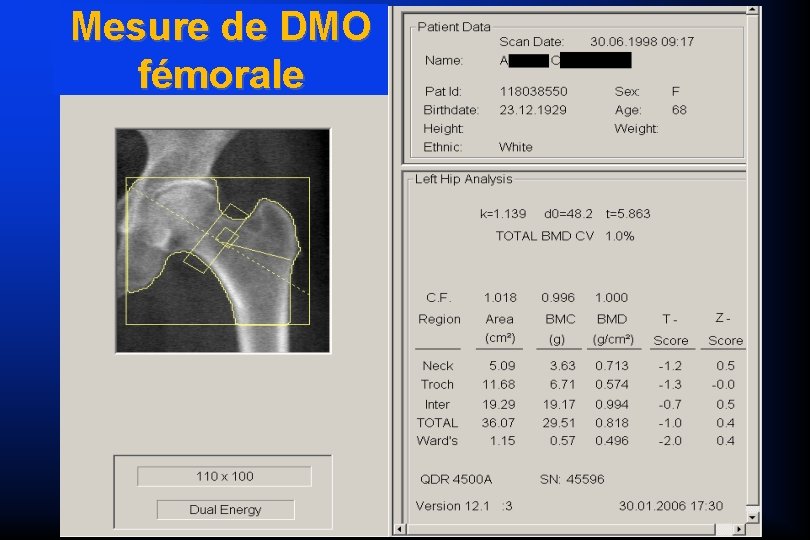
Mesure de DMO fémorale
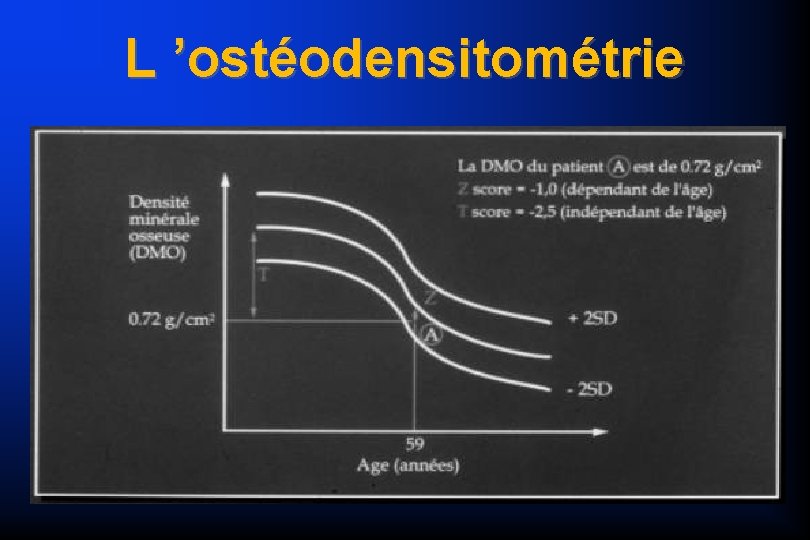
L ’ostéodensitométrie
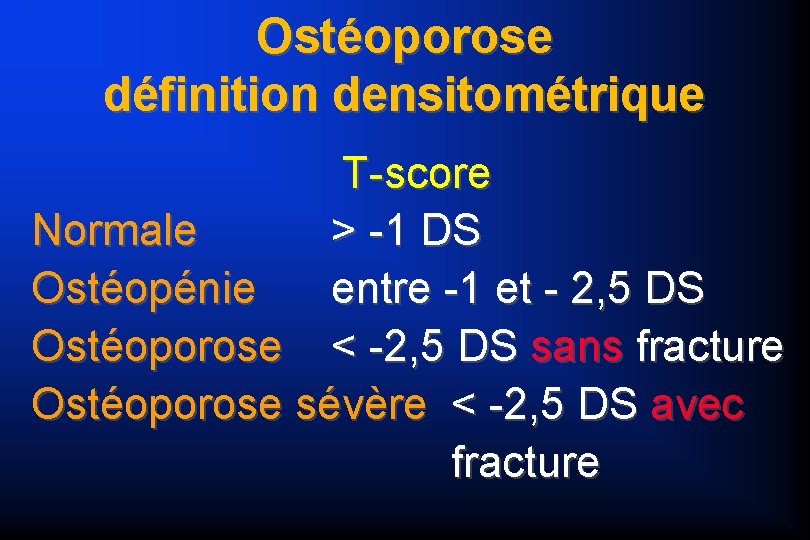
Ostéoporose définition densitométrique T-score Normale > -1 DS Ostéopénie entre -1 et - 2, 5 DS Ostéoporose < -2, 5 DS sans fracture Ostéoporose sévère < -2, 5 DS avec fracture
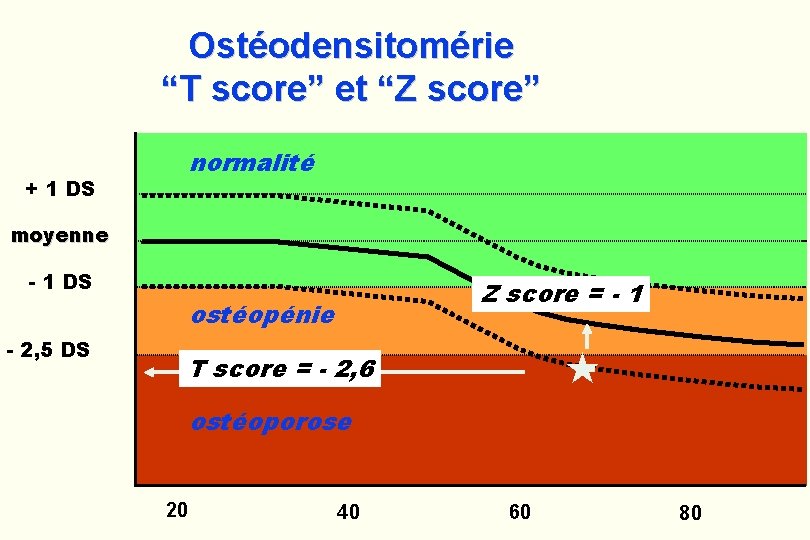
Ostéodensitomérie “T score” et “Z score” normalité + 1 DS moyenne - 1 DS - 2, 5 DS Z score = - 1 ostéopénie « T score = - 2, 6 ostéoporose 20 40 60 80

Ostéoporose Biologie VS, Ca U, P, Pal : Normaux Ca U et Pal : augmente transitoirement si fracture Sujet âgé : – dosage vitamine D

L’ostéoporose Une pathologie bénigne Mais grave

Gravité de l’ostéoporose vertébrale Douleurs : initialement très intenses (EVA 8) pendant 1 mois Handicap important persistant 6 à 7 mois Douleurs chroniques rachidiennes x 2, 4 au long cours avec dépression et anxiété augmentées Mortalité augmentée

Gravité des fractures de hanche Mortalité 20 % à 1 an si patiente vivant à domicile Mortalité 31 % à 1 an si patiente initialement institutionnalisée

Gravité des fractures de hanche Pour les survivants Entre 15 et 25% séjour en institution d’au moins 1 an après l’accident Entre 25 et 35% rent chez eux mais dépendants d’une tierce personne

Comment améliorer la prise en charge de l’OP Dépister l’ostéoporose chez les patientes à risque Identifier rapidement et traiter une ostéoporose fracturaire vertébrale Traiter les fractures de hanche pour éviter la fracture de la 2 e hanche

OSTEOPOROSE thérapeutiques

Traitements de l’ostéoporose Les antiosteoclastiques Calcitonine = n’a plus sa place CALCIUM - VITAMINE D combinés THS (traitement hormonal substitutif ) SERM Selective Estrogen Receptor Modulator raloxifène = EVISTA ®, OPTRUMA® (2003)

Traitements de l’ostéoporose Les antiosteoclastiques BISPHONATES = inhibiteurs résorption étidronate = DIDRONEL ® alendronate = FOSAMAX® (1996) risédronate = ACTONEL® (2000) ibandronate = BONVIVA® (2007)

Traitements de l’ostéoporose Les anaboliques osseux Le FLUOR = retiré du marché Teriparatide FORSTEO ® (2005) MAIS Contraignant sous cutané quotidienne stylo de manipulation complexe coût élevé PTH 1 -84 = PREOTACT ® (2007) vient d’arriver sur le marché Efficace sur fracture vertébrale

Traitements de l’ostéoporose Découplant positif Ranélate de strontium PROTELOS ® (2006) Diminue la résorption : la différenciation en ostéoclastes l’activité résorptive des ostéoclastes Augmente la formation : la réplication des ostéoblastes
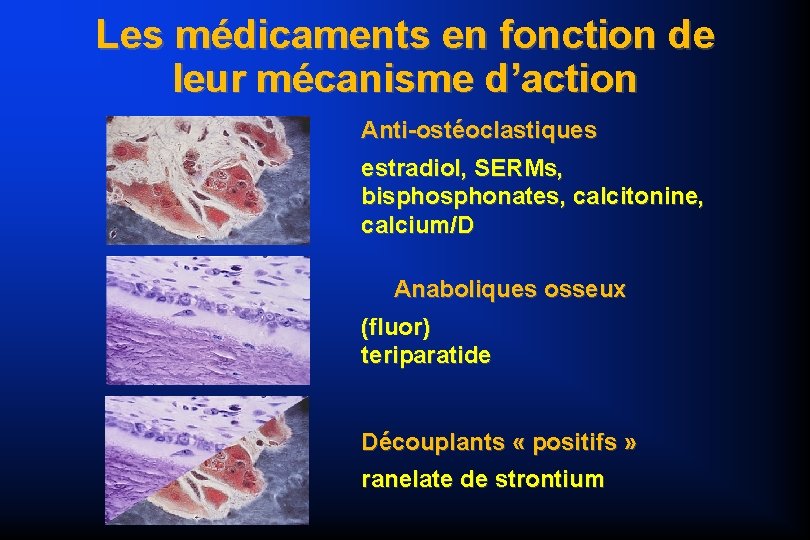
Les médicaments en fonction de leur mécanisme d’action Anti-ostéoclastiques estradiol, SERMs, bisphonates, calcitonine, calcium/D Anaboliques osseux (fluor) teriparatide Découplants « positifs » ranelate de strontium

OSTEOMALACIE

Différences histologiques des ODDB OS NORMAL OSTEOÏDE OS CALCIFIE OSTEOPOROSE OSTEOMALACIE HYPERPARA -THYROIDIE

Ostéomalacie Ostéopathie diffuse, raréfiante, fragilisante caractérisée par : un important retard de minéralisation de la matrice nouvellement formée conduisant à une augmentation de la fragilité osseuse avec risque accru de fractures.

Ostéomalacie Étiologie Carentielle d ’apport en vit. D et en Ca : – – – pays en voie de développement, migrants régime alimentaire exposition solaire insuffisante Carentielle par malabsorption vit. D et Ca – – – gastrectomie, résection du grêle, insuffisance pancréatique cirrhose biliaire primitive. . .

Ostéomalacie Étiologie Carentielle par augmentation des besoins – métastases condensantes Troubles du métabolismes vit. D – – – cirrhose sévère insuffisance rénale, syndrome néphrotique iatrogènes (anti-convulsivants) Résistance des organes cibles à la vit. D – (génétique)

Ostéomalacie Étiologie Troubles du métabolisme du phosphore par fuite rénale (hyperphosphaturie, hypophosphorémie) : – – – syndrome de Fanconi maladies héréditaires …

OSTEOMALACIE diagnostic

Ostéomalacie Diagnostic Douleurs : – – mécaniques, insidieuses, aggravation progressive pelvi-crurale Démarche douloureuse et précautionneuse – Erreur de diag = coxopathie Altération discrète de l’état général

Ostéomalacie Diagnostic Faiblesse musculaire proximale – impotence fonctionnelle – pesanteur Déformations et fractures = – complications tardives Signes de la maladie causale

Ostéomalacie radiologie standard Hypertransparence Contours flous Stries de Debray Looser Milkmann – Bassin, fémur, cotes Stades évolués déformations « malaciques » – Bassin en cœur de carte à jouer – Fémurs coxa vara
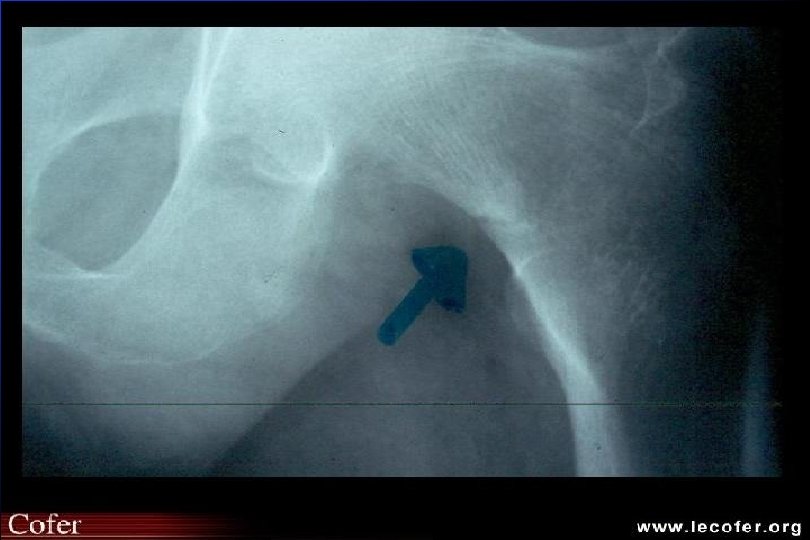
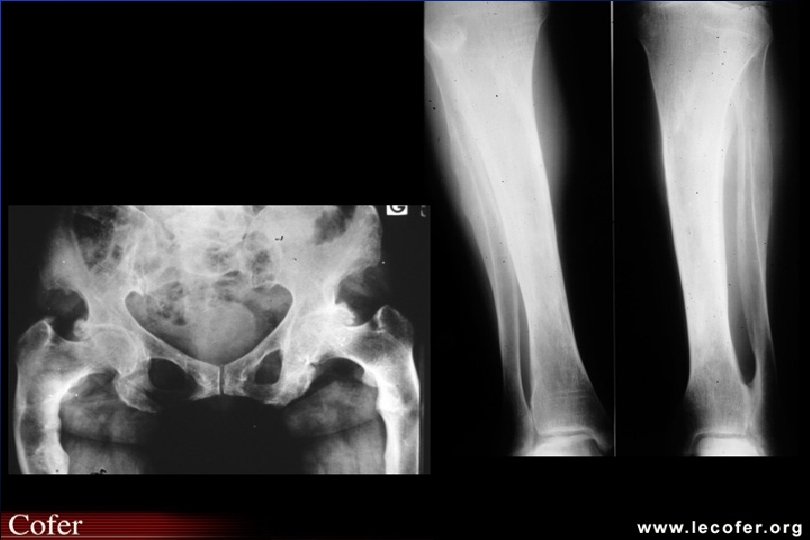

Ostéomalacie biologie Ostéomalacie par carence : calcium et phosphate sanguin mais inconstant PAL PTH Calciurie Carence en vitamine D

Ostéomalacie Evolution Impotence fonctionnelle – douleur – myopathie Déformations – tardives – formes sévères Fractures spontanées Arthropathies chroniques

Traitements de l’ostéomalacie VITAMINE D CALCIUM PHOSPHORE Traitement Pathologie Causale

Ostéoporose Ostéomalacie Le rôle infirmier Conseils hygièno - diététique Stimuler Soulager Rassurer Prévenir les chutes Prévention complication alitement

MERCI DE VOTRE ATTENTION
- Slides: 85