OSTEONEKROZ RTM 1 TANIM Kemiin kanlanmasnn bozulmas sonucu

OSTEONEKROZ RTM 1

TANIM Kemiğin kanlanmasının bozulması sonucu gelişen kemik ölümüdür Kemik yapıların ve kemik iliği nekrozunun görüldüğü patolojik bir olaydır Aseptik nekroz, avasküler nekroz, osteokondritis juvenilis, apofizitis, epifizitis gibi çeşitli adlar verilmektedir 2

En sık tuttuğu kemikler: El ve ayakların küçük kemikleri l Femur başı ve kondilleri l Humerus başıdır l Tüm yaş gruplarında görülebilir Çoğunlukla çocukluk ve gelişme çağında görülür 3

PATOFİZYOLOJİ Arterin mekanik bozulması Vasküler oklüzyon, kompresyon Artmış kemik iliği basıncı Primer hücre ölümü Koagülopati Değişmiş lipid metabolizması 4

ETYOLOJİ ATRAVMATİK NEDENLER: Kortikosteroid kullanımı İmmünsüpresyon Sistemik Lupus Eritematozus Romatoid Artrit Alkol bağımlılığı Orak hücreli anemi ve diğer hemoglobinopatiler Koagülasyon defektleri Gaucher hastalığı 5

Kronik pankreatit Disbarizm (Caisson hastalığı) Miyeloproliferatif hastalıklar Radyasyon Gebelik Gut hastalığı Astım 6

TRAVMATİK NEDENLER: Femur boyun kırığı Kalça dislokasyonları 7
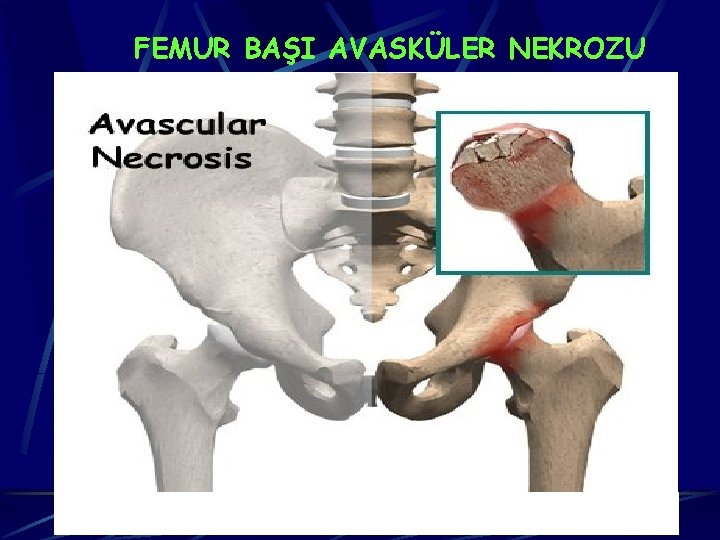
FEMUR BAŞI AVASKÜLER NEKROZU 8

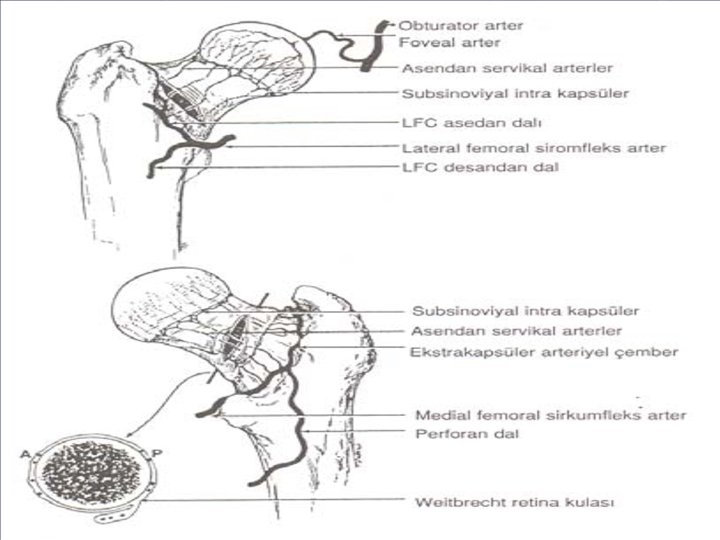
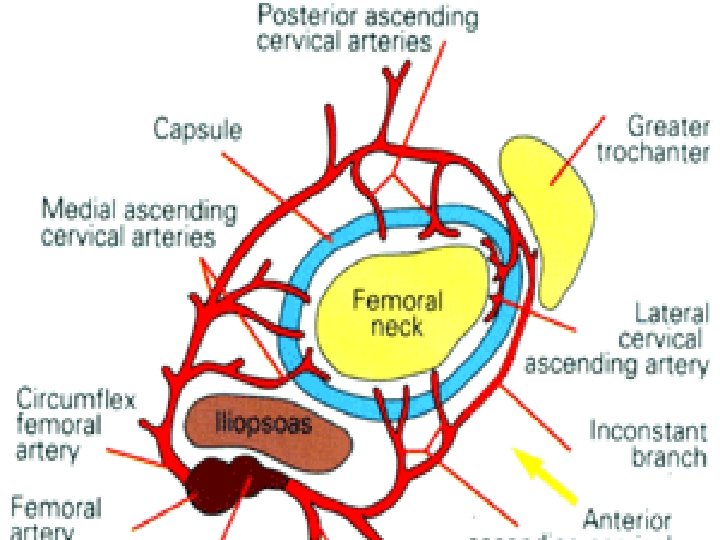
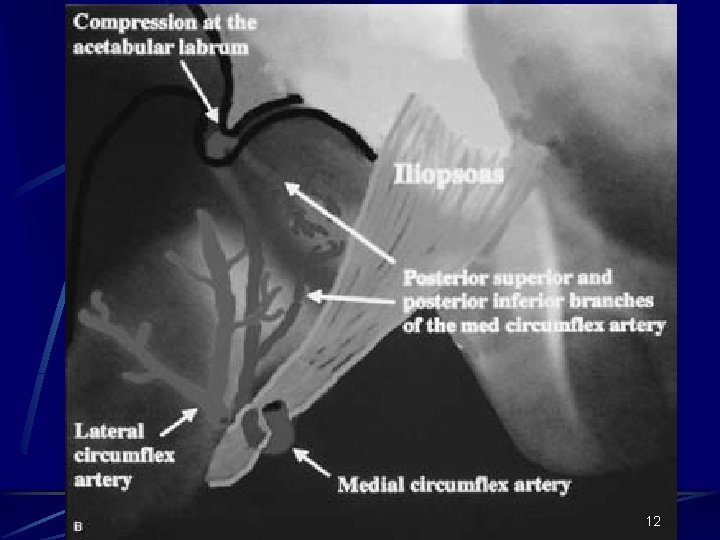
TRAVMATİK OSTEONEKROZ Femur boyun kırığı ya da kalça çıkığı dolaşımın mekanik olarak kesilmesine neden olur Özellikle femur başının superolateral kısmındaki lateral retinaküler damarların yırtılması ile ya da daha proksimalden superior kapital kırıkla lateral epifizial damarların hasarı sonucu dolaşım kesintiye uğrar Femur başını besleyen damarlar intrakapsüler ve extraosseöz olduğundan intrakapsüler basıncın arttığı hematom, tamponad gibi durumlarda dolaşım bozulur 9
10
11
12

ATRAVMATİK OSTEONEKROZ Hastanın risk faktörlerinden birine maruz kalması gerekmektedir Mekanizmalar: l l İntravasküler koagülasyon Tromboembolik olay Damar duvarı hasarı Damar basısına bağlı olarak meydana gelebilir En çok etkilenen yer: Superolateral femur başı Risk faktörü veya travma hikayesi olmayanlar idiopatik kabul edilir 13

ATRAVMATİK OSTEONEKROZ Kortikosteroid kullanımı atravmatik osteonekrozların en sık sebebidir Bolus dozlarda risk artışı yoktur Kesintisiz tedavide kümülatif doz olarak 2000 mg prednizon, eşik değeri oluşturur Renal transplantasyon sonrası kronik steroid kullananlarda osteonekroz prevalansı % 2050’dir Kardiak transplantasyon sonrası ise oran %3’dür Kortikosteroid alan RA ve SLE’li hastalarda da yüksek oranlar bildirilmiştir 14

ATRAVMATİK OSTEONEKROZ Alkoliklerde prevalansı %2 -5’dir %100’lük alkolden >400 ml/hf hızında 150 lt tüketim eşik değerdir Alkole bağlı hiperlipidemi ve karaciğerin yağlı infiltrasyonu ile sistemik yağ embolizasyonu veya intravasküler koagülasyona predispozisyon gösterilmiştir 15

ANATOMİK BÖLGEYE GÖRE: A. Artiküler aseptik nekrozlar 1 -Primer olarak artiküler ve epifizyel kıkırdağın tutulumu ve komşu enkondral ossifikasyon a. Humerus kapitilumu (Panner hastalığı) b. İkinci metatars başı (Freiberg hastalığı) 2 -Artiküler ve epifizyel kıkırdağın sekonder tutulumu (komşu kemiğin avasküler nekrozu sonucu) 16

ANATOMİK BÖLGEYE GÖRE: B. Non-artiküler aseptik nekrozlar 1 -Tendon yapışma yerlerinde (Osgood Schlatter hastalığı) 2 -Ligament yapışma yerlerinde (Vertebral halkalarda, epikondillerde) 3 -İmpakt bölgelerde (Sever hastalığı) C. Fiziyal aseptik nekrozlar 1 -Uzun kemiklerde (Tibia vara) 2 -Vertebralarda (Scheuermann hastalığı) 17

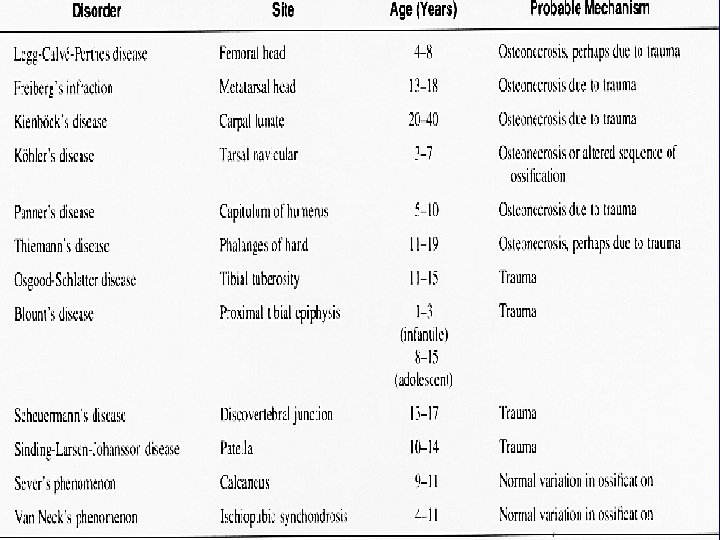
OLUŞMA YERLERİNE GÖRE ASEPTİK NEKROZLAR: Femur başı: Perthes-Calve-Legg Tarsal naviküler kemik: Köhler Metatars başı: Freiberg Karpal lunatum: Kienböck Vertebra son plak: Scheuermann Kalkaneus: Sever İskiopubik sindesmos: Van Neck 18
19

HİSTOPATOLOJİ: Osteonekroz kemik iliği elemanlarının, trabeküler ve subkondral kemiğin nekrozlarına yol açar Mikroskobik olarak nekroz zonu, başlangıçta inflamatuar hücreler ve lipofajlar ile sonra fibrovasküler tamir dokusu ile kaplanır Trabeküler bölgede pluripotent mezenşimal hücreler osteoblastlara dönüşerek yeni kemik oluşumunu başlatırlar 20

Stage 1 Subkondral kemik tamirinde ilk olarak nekrotik kemikte osteoklastik rezorbsiyon sonra osteoblastik depolanma olur Artiküler kartilaj, beslenmesini sinovial sıvıdan sağladığı için etkilenmez Kesitlerde kama şekilli infarkt zonları vardır Tipik olarak infarkt femur başının anterolateral kesimindedir 21

Stage 2 Nekrotik kemik iliği distrofik kalsifikasyon içeren avasküler fibröz doku ile yer değiştirir Mezenşimal hücrelerin osteoblastlara differansiasyonu durur Nekrotik zonun rezorbsiyonu yeni kemik depozisyonundan daha hızlı ilerler Kesitlerde infarkt sınırında skleroz artar 22

Stage 3 Nekrotik kemik tamir yeteneğini kaybeder Mikrofraktürler makrofraktürlere zemin hazırlar Kırık lateralden başlayıp subkondral tabaka ile alttaki nekrotik kemik arasına doğru ilerler Kemiği örten kıkırdakta düzensizlik vardır 23

Stage 4 Subkondral kırığın iyileşmemesi, femur başına repetatif yüklenmeler subkondral kemikte fragmantasyona, femur başının önce düzleşmesine sonra kollapsına öncülük eder Femur başı asferik hale gelir Progresif erozyon kollaps ve kıkırdak kaybı sonucu eklem yüzeyi uyumu bozulur Asetebuler yüzde dejeneratif değişiklikler meydana gelir 24

NEDEN BÜYÜME ÇAĞI? Osteokondrozların çoğu ilk dekadda gelişen kemiğin hala kartilaj model içerdiği dönemde ortaya çıkar Kartilajdaki hızlı ossifiye olan santral nukleusun mekanik basınç, hormonal ve nutrisyonel değişikliklere daha duyarlı olması; epifizyel hasar 25

TETİKLEYİCİ FAKTÖRLER? Aynı ailede birkaç kişide birden gözlenmesi Gelişim geriliği olan, iskelet maturasyonunun geciktiği çocuklarda sık görülmesi Bazı konjenital anomalili çocukların etkilenmesi Hipotiroidizm ve orak hücreli anemide benzer durumların gözlenmesi 26

TRAVMA? Travmanın başlatıcı veya süreçte rol oynayan bir faktör olduğu inkar edilemez: -Epifizyel ve apofizyel hasarın büyümenin pik yaptığı duyarlı dönemde olması -Fraktürlerin enkondral ossifikasyonu bozduğunu gösteren klinik çalışmalar 27

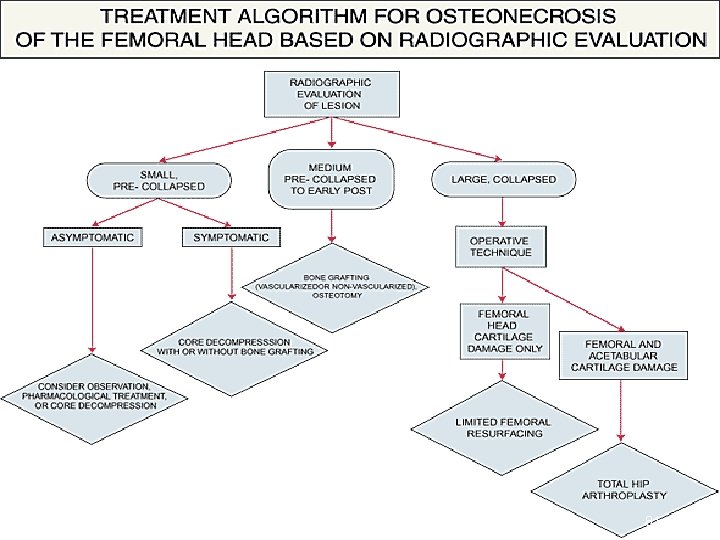
KLASİFİKASYON: Prognoz ve tedavi planını belirlemek amaçlı yapılır Lezyon büyüklüğünün ölçümü, kollaps miktarı, lezyon lokalizasyonu evrelendirmede kullanılır (MRI ve radyografilerde saptanır) 28

Büyük lezyonlar (femur başının %3040’ından fazla tutulumu) ve asetabulumun yük taşıyan bölümüne (lateral, santral) lokalize lezyonlar; küçük lezyonlar ve asetabulumun yük taşıyan medial kısmından daha fazla kollapsa eğilimlidir 29

MODİFİYE STEİNBERG KLASİFİKASYONU Stage 0: Asemptomatik, risk faktörü olan, normal görüntülemeli ancak daha önce diğer tarafa tanı konmuş hasta Stage 1: Normal radyoloji, anormal MR/sintigrafi Femur başı tutulum yüzdesine göre: A. %1 -25 hafif B. %26 -50 orta C. >%50 ciddi 30
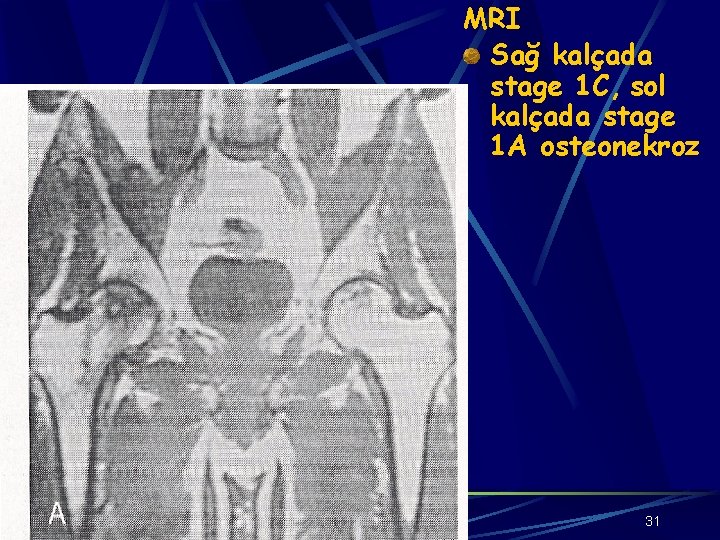
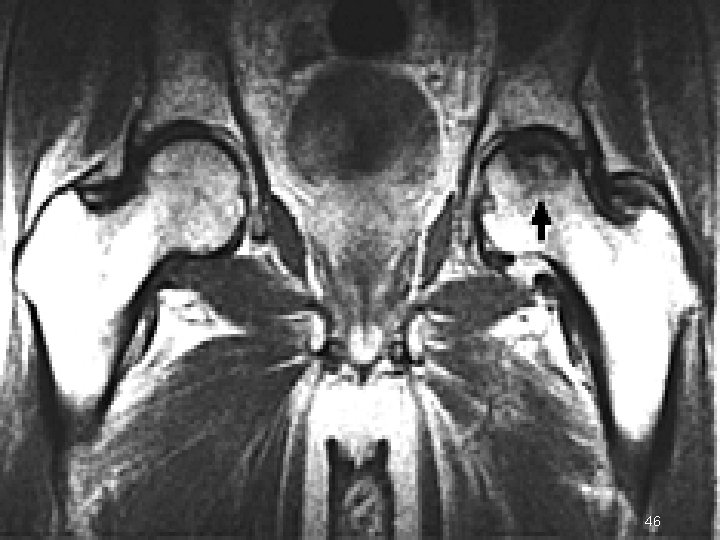
MRI Sağ kalçada stage 1 C, sol kalçada stage 1 A osteonekroz 31

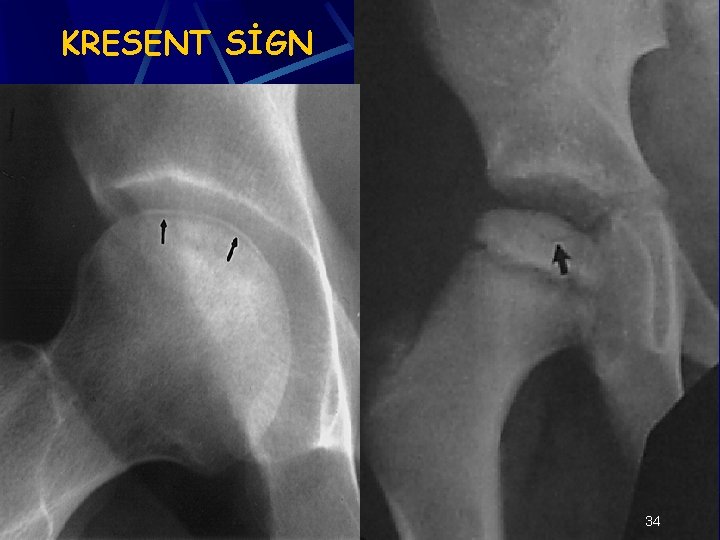
MODİFİYE STEİNBERG KLASİFİKASYONU Stage 2: Femur başında lusent ve sklerotik alanlar (Stage 2 A, 2 B, 2 C) Stage 3: Düzleşme olmaksızın subkondral fraktürler (kresent sign) (Stage 3 A, 3 B, 3 C) Stage 4: Femur başı düzleşmesine neden olan ya da segmental kollapsın görüldüğü subkondral fraktür (Stage 4 A, 4 B, 4 C) Stage 5: Eklem daralması ve/veya asetabuler değişiklikler Stage 6: İlerlemiş dejeneratif değişiklikler 32
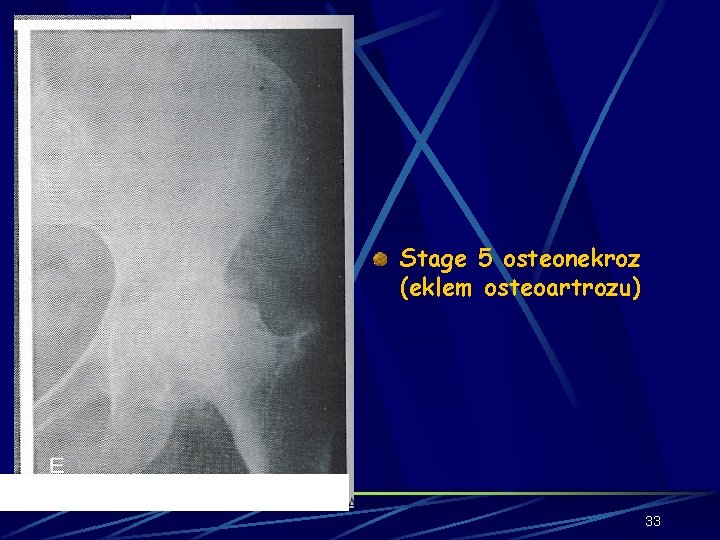
Stage 5 osteonekroz (eklem osteoartrozu) 33
KRESENT SİGN 34
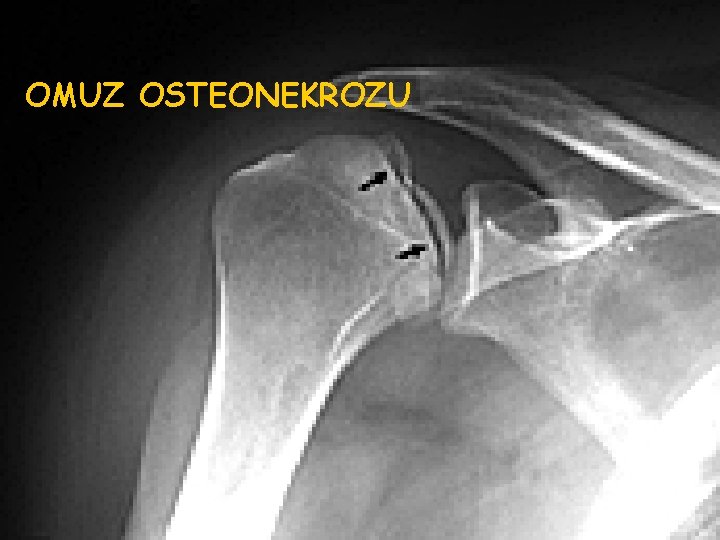
OMUZ OSTEONEKROZU 35
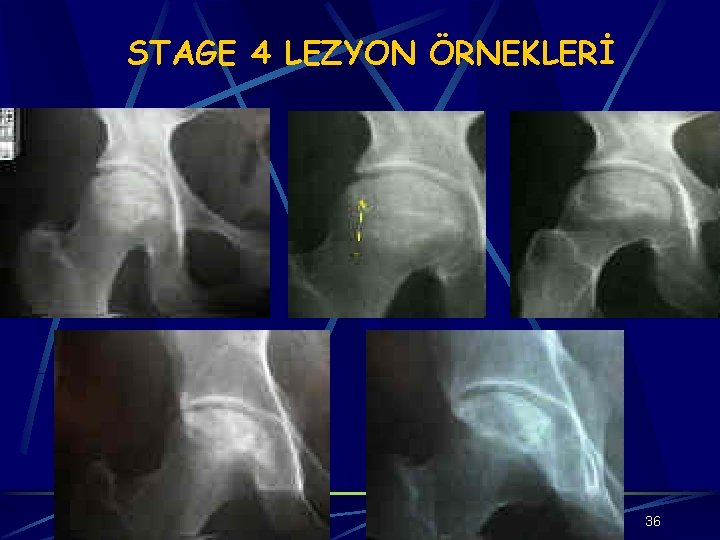
STAGE 4 LEZYON ÖRNEKLERİ 36

FİCAT VE ARLET EVRELEME SİSTEMİ Evre 1: Normal radyografi, anormal MRI, kemik scan veya fonksiyonel testler Evre 2: Anormal radyografiler (sklerotik değişiklikler) ve anormal MRI ve kemik sintigrafisi Evre 3: Femur başında yassılaşma veya subkondral kollaps Evre 4: Eklem aralığında daralma ve dejeneratif değişiklikler 37

Stage 3 ve 4 lezyonları birbirinden ayırmak zordur. Bu hastalarda artroskopi, MRI ve radyografilerden daha güvenilirdir Subkondral fraktürler CT ile görüntülenebilir 38

TANI-SEMPTOM VE BULGULAR: Hastalar kasıkta lokalize derin kalça ağrısı ve uyluk boyunca diz kapağına yayılan ağrı tariflerler Semptomlar fiziksel aktivite ve yük binmesiyle artar, istirahatle yatışır Fizik muayenede etkilenen kalça ROM’ları sınırlanmıştır, özellikle fleksiyon ve internal rotasyon ağrılıdır Yürüyüş antaljiktir Risk faktörleri açısından anamnez önemlidir, en sık görüleni steroid kullanımı ve alkolizmdir 39

TANI Görüntüleme çalışmaları anteroposterior ve frog-leg lateral radyografileri ile başlamalıdır Her iki grafi de nekrotik lezyonun yerini ve yayılımını gösterir Femur başı subkondral kırık frog-leg lateral radyografide tipik olarak görülür Çünkü bu pozisyonda asetabulum kenarının superpozisyonu önlenir Eğer radyografi tanımlayıcı lezyonu gösterirse ileri inceleme gerekmez Ancak karşı taraf kalça asemptomatik osteonekrozu ekarte etmek açısından incelenmelidir 40

TANI Semptomatik olup radyografisinde tanı konulamayan hastalarda seçenek MRI’dır Prekollaps basamaklarda en sensitif ve spesifik modalite MRI’dır MRI bulguları ile biyopsi örneklerini karşılaştıran bir çalışmada bulgular arasında çok iyi bir korelasyon olduğu gösterilmiştir Ek olarak MRI lezyonun büyüklüğü hakkında kantitatif olarak fikir verebilir 41

TANI-MRI Stage 1: Fokal kemik iliği ödemi, T 1’de düşük T 2’de yüksek sinyal intensitesi. Bu görüntü histolojik olarak kemik iliği ve kemik nekrozu ve erken fibrovasküler tamir doku invazyonu ile uyumludur Stage 2: Subkondral nekrotik lezyon değişken paternde olsa da sınır lezyonu ON için patognomoniktir. T 1 ağırlıklı görüntülerde lezyon düşük sinyalli bandla çevrilidir (yeni kemik oluşumu). T 2 ağırlıklı kesitlerde çift çizgi belirtisi görülür. Dıştaki koyu çizgi reaktif aralıktaki sklerotik yeni kemik oluşumunu gösterirken daha içteki açık çizgi hipervaskülarizasyonu gösterir 42
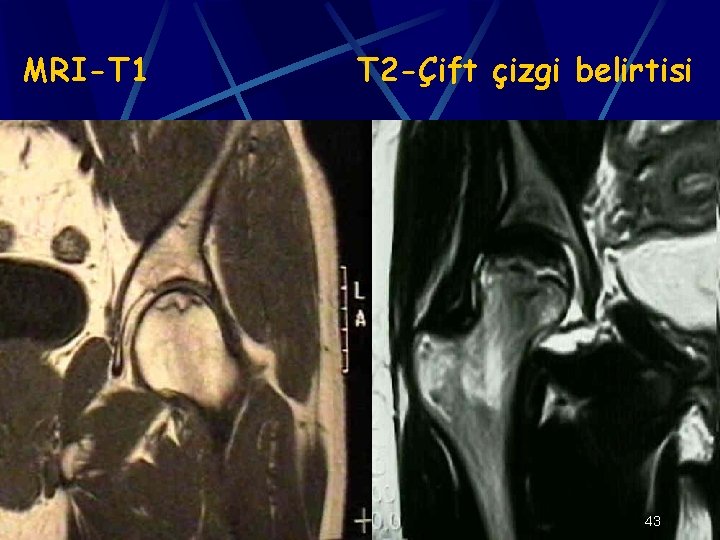
MRI-T 1 T 2 -Çift çizgi belirtisi 43

TANI-MRI Stage 3: Subkondral fraktürü gösterme bakımından MR, CT ve radyografi kadar sensitif değildir. Eklem sıvısının subkondral fraktüre girmesiyle yüksek intensiteli çizgi oluşabilir, buna kresent belirtisi denir. Stage 4: MRI’da nekrotik lezyon ve dejeneratif değişiklikler tespit edilebilir. 44
45
46

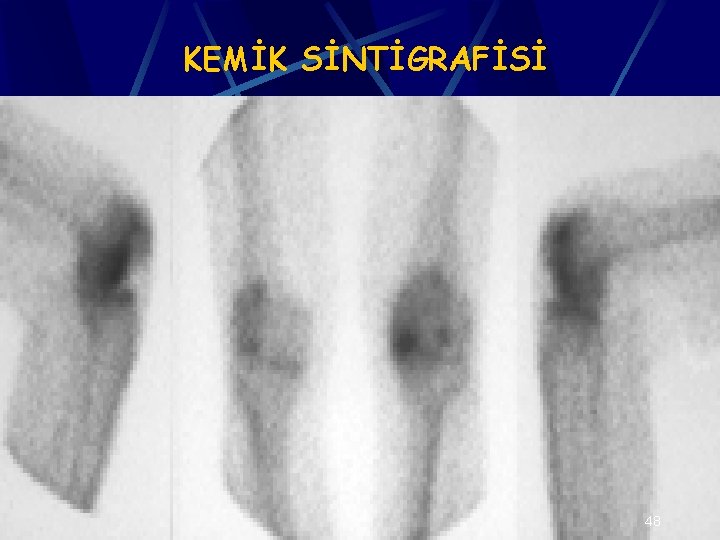
TANI-KEMİK SİNTİGRAFİSİ: Erken evrelerde MRI kadar sensitif ve spesifik değildir Multifokal hastalık tanısında ya da MRI yapılamıyorsa kullanılır Standart teknik 99 m Tc-MDP kullanılarak yapılan 3 fazlı sintigrafiyi kapsamalıdır Artmış uptake kemik metabolizmasının veya kemik formasyon ve rezorpsiyonun arttığını gösterir Azalmış uptake kemik metabolizmasının azaldığını, azalmış kan akımını veya her ikisini gösterir 47
KEMİK SİNTİGRAFİSİ 48

TANI-KEMİK SİNTİGRAFİSİ Stage 1 lezyonlarda uptake azalmıştır, femur başında fotopenik soğuk alan görülür. Non-spesifiktir, diğer kemik iliği hastalıklarında da görülebilir Stage 2 ve bazı stage 1 lezyonlarda femur başında artmış uptake görülür. Çoğunlukla ON’lu hastalarda görülmekle birlikte non-spesifiktir 49

TANI-KEMİK SİNTİGRAFİSİ Cold in hot spot: ON için patognomoniktir % 25 -50 hastada görülür Azalmış uptake olan sahanın artmış uptakeli bölge ile çevrilmesidir Kemik sintigrafisi stage 3 ve yukarısı lezyonlar için gereksizdir 50

TANI-CT Subkondral fraktür tespitinde değerli, stage 2 ve 3 lezyon ayrımında yararlıdır Taramada kullanılmaz. Çünkü stage 1 çoğu lezyonu atlar Stage 2 ve 3 lezyonlarda osteoliz ve sklerotik bir sahayı saran sklerotik kenar görülür CT stage 4 ve üstü lezyonların tanısında ve ayrımında gerekli değildir Femur başının superiorundaki küçük lezyonları gösterememesi CT’nin dezavantajıdır 51

KLİNİK SEYİR Hastalığın erken dönemlerinde kalçanın atravmatik ON’u asemptomatik olduğundan klinik seyrin tüm evreleri bilinmemektedir Asemptomatik yüksek riskli hastalarda görüntüleme metodları ile daha çok bilgi edinilir Semptomatik olup cerrahi prosedür uygulanmayan hastaların % 86’sı 3 -5 yıl içerisinde son evreye ulaşabilir 52

KLİNİK SEYİR Kollaps gelişme riskinin yüksek olduğu durumlar: Hastalığın ortaya çıkışında ileri evrede olması l Femur başının % 50’sinden fazlasını kaplayan lezyon l Femur başının antero-lateralinde lokalize lezyon l 53

KLİNİK SEYİR Benign seyir gelişmesinin yüksek olduğu durumlar: l l Femur başının %15’inden azını kaplayan lezyon Femur başının medial kısmında yer alan lezyon Prevalansı kesin belli değil. İnsidansı 10000 -15000/yıl (total kalça artroplastisine giden hastalardan rapor edilen) 54

KLİNİK SEYİR Bilateral kalça ON gelişme oranı %72 Bir kalçasında semptomatik ON olan hastaların diğer kalçasında asemptomatik ON görülme oranı % 42 Bir kalça ON’u olan hastalarda diğer kalça için asemptomatik period 4, 6 -5, 5 yıl arasındadır Asemptomatik unilateral ON’u olan ve diğer kalçada ON olmayan hastaların %2 -7, 8’inde ilerleyen 5 yılda diğer kalçada semptomatik ON gelişir 55

KLİNİK SEYİR Femur başı travmatik ON’unda femur boynu kırıklarına yönelik operasyonlardan sonra % 15 -30 ON gelişme riski vardır Yaşlı hastalarda kollaps sonrasında fonksiyonel durum yıllarca bozulmayabilir Femur başında geç segmental kollaps sonrası yaşlı hastaların yarısından daha azında artroplasti gerekiyor 56

TEDAVİ İdeal tedavi ağrıyı gidermek ve hastaya hayatı boyunca tam fonksiyon sağlayacak stabil eklem sağlamaktır Bu hedefleri en iyi sağlayan tedavi total kalça artroplastisidir Fakat başarısı yalnız yaşlı hastalarda mümkündür Genç hastalarda aseptik protez gevşemesi olur ve revizyon ameliyat yüzdesi yüksektir Genç hastalarda tam tedavi henüz tam mümkün olmadığından mevcut durumu korumaya yönelik tedavi seçenekleri uygulanmalıdır 57

TEDAVİ Femur başının atravmatik ON’unda 3 tedavi yaklaşımı vardır: Non-operatif tedavi l Femur başını koruyucu tedavi l Femur yüzeyinin yenilenmesi l Non operatif tedavi metodları Tolere edebildiği kadar yük verme l Koltuk değnekleri yardımıyla parsiyel yük verme l Yük vermeme l 58

TEDAVİ Femur başını koruyucu tedavi § Core dekompresyon § Elektriksel stimulasyon § İntertrokanterik osteotomi § Non-vaskülarize kemik greftleri § Vaskülarize kemik greftleri 59

TEDAVİ Femur yüzeyinin yenilenmesi Yüzey replasman artroplasti l Hemiartroplasti l Total kalça artroplasti l Prognoz: Medial kısımda lokalize lezyonlarda kollaps eğilimi daha düşük, eklem survivalı %80 -100 60

TEDAVİ: Risk faktörlerinden korunma tedavinin ilk basamağını oluşturmalıdır Alkol kötüye kullanımı azaltılmalı, steroid tedavisi mümkün olan en düşük dozda ve sürede yapılmalı, dalgıçların dalış kurallarına uyması sağlanmalıdır Koltuk değneği ve baston kullanılarak 2 -4 hafta süreyle kalçaya binen yükün azaltılması yalnızca kollaps riskinin en az olduğu medialdeki küçük lezyonlar için etkilidir 61

TEDAVİ: İlaç tedavisi: Lipid düşürücü ilaçlar Antikoagülanlar Bifosfonatlar (alendronat) İlioprost (prostasiklin analoğu, VD) 62

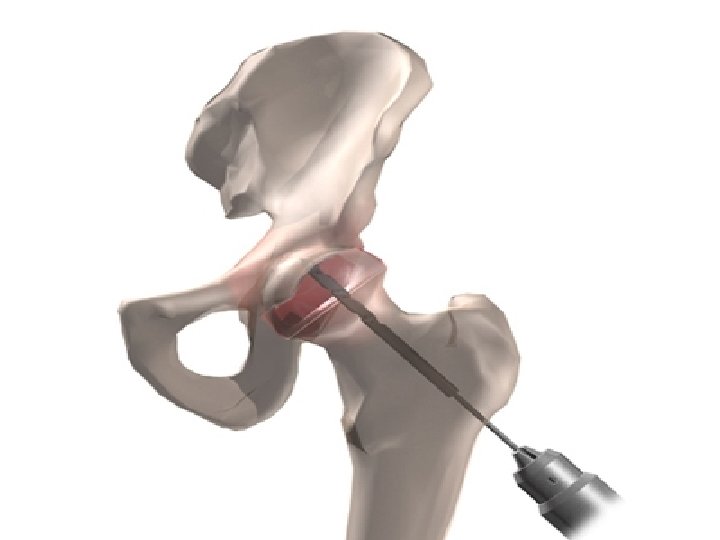
TEDAVİ-CORE DEKOMPRESYON Femur boynu ve başından kemiğin kor kısmının çıkartıldığı cerrahi bir prosedürdür Femur büyük trokanterin altındaki femoral korteksten açılarak kemiğin kor kısmı çıkartılır Kor dekompresyon intraosseöz basıncı düşürerek ağrıyı giderir, anjiogenezisi stimule ederek revaskülarizasyonu artırır Stage 1 ve 2 lezyonlar için önerilir 63
64

TEDAVİ-ELEKTRİKSEL STİMULASYON Primer tedavi olarak ya da kor dekompresyon veya kemik greft uygulamasına ek tedavi olarak uygulanır Osteogenesis ve neovaskülarizasyonu artırır, osteoklast ve osteoblast dengesini değiştirerek kemik kitlesini artırır Prekollaps lezyon veya subkondral fraktürü olan hastalar için tavsiye edilir 65

TEDAVİ-ELEKTRİKSEL STİMULASYON Elektriksel stimulasyon için 3 değişik metod vardır: l Direk akım l Kapasitans coupled akım l Pulse elektomagnetik alan 66

TEDAVİ-ELEKTRİKSEL STİMULASYON Direk akım stimulasyonda katod kor dekompresyon sonrası femur başına yerleştirilir Kor dekompresyon ve kemik greftleme ile birlikte kullanıldığı zaman klinik iyileşme sağladığı ve radyolojik progresyonu azalttığı gözlenmiş Ancak kor dekompresyon ve kemik greftleme ile karşılaştırıldığında tek başına kalça survivalını artırmaz 67

TEDAVİ-ELEKTRİKSEL STİMULASYON Kapasitans coupled akımda femur başı üzerindeki deriye elektrodlar yerleştirilir ve bir elektrik alan yaratılır Kor dekompresyon ve kemik greftleme ile birlikte kullanıldığında klinik, radyolojik progresyon ve survival üzerine etkisi yoktur 68

TEDAVİ-ELEKTRİKSEL STİMULASYON Pulse elektromagnetik alan (PEMF) bir bobin ve eksternal jeneratörden üretilen zamana göre değişen bir elektrik alandır, femur başı üzerindeki cilde yerleştirilir PEMF+kor dekompresyon uygulanmış hastalarda (6 yıllık bir çalışma) kalça survivalını artırdığı, radyolojik progresyonu azalttığı, klinik başarıyı artırdığı gösterilmiş 69

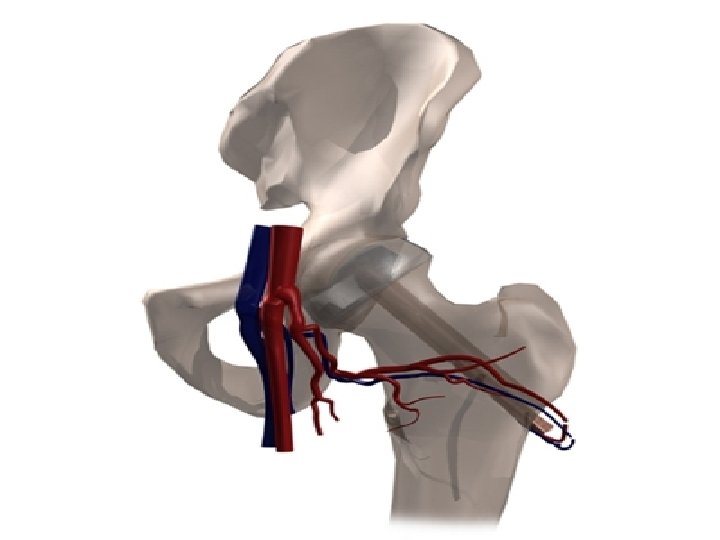
TEDAVİ-KEMİK GREFTİ Kor dekompresyon traktı boyunca femur başındaki nekrotik lezyon yerine sünger kemik grefti yerleştirilir Femur başı non-union kırıklarında uygulanmış, fakat daha sonra femur başı atravmatik osteonekroz için de kullanılmıştır Tibia veya fibuladan elde edilen otolog ve allojenik greftler kullanılır 70
71

TEDAVİ-KEMİK GREFTİ Bu prosedürün amacı subkondral kemiğe yapısal destek sağlamak, böylece kollapsı önlemektir Ağrıyı giderir Kemik grefti çevre kemikle birleşir, bazen inkomplet revaskülarizasyon olabilir Stage 1 ve 2 lezyonlar için önerilir 72

TEDAVİ-VASKÜLARİZE KEMİK GREFTİ Kor dekompresyon traktı boyunca femur boynu ve başına süngersi kemik grefti vasküler dalı ile konur Vasküler dal yakın bir damara anastomoz yapılır Fibula veya iliak krest kemik grefti için sıkça kullanılır Bu prosedürün amacı revaskülarizasyonu sağlamak ve greft ile çevre kemiğin birleşmesini sağlamaktır 73

TEDAVİ-FEMORAL OSTEOTOMİ Proksimal femurdaki osteonekrotik lezyonu asetabulumun yük binen bölgesinden uzaklaştırmak amaçlı kullanılır Çoğu lezyon anterosuperiordadır Rotasyonel osteotomiler ile iyi korunan posterior bölge asetabulumun yük binen kısmına getirilebilir Bu prosedür ile hem nekrotik lezyon üzerine yük binmez hem de kıkırdak yüzey değiştirilir 74

TEDAVİ-FEMORAL OSTEOTOMİ Subkondral kollapsı olan ve asetabuler dejenerasyonu olmayan (stage 3 ve 4) hastalarda önerilir Operasyon sonrası uzun bir süre yük verilmemesi gerekir Femur başının 1/3’ünden azını kaplayan lezyonlarda, nekrotik lezyonun tamamının veya tamamına yakınının asetabulumun yük binen kısmından uzaklaştırıldığı durumlarda ve steroidi kesen hastalarda başarı oranı yüksektir 75

TEDAVİ-RESURFACİNG ARTROPLASTİ Nekrotik materyal debride edilir ve femur başı yüzeyi metal ile kaplanır Femur başı kollabe olmuş (stage 4) vakalarda önerilir Bu prosedür ağrıyı azaltır ve total kalça artroplastisine gidecek hastalarda femur boynundaki kemiği korur Asetabulumda dejeneratif değişiklikler olması prosedürün uygulanması kontrendikedir Komplikasyonları: aseptik gevşeme, asetabuler protrüzyo 76

TEDAVİHEMİARTROPLASTİ Femur başı prostetik femur başı ile değiştirilir Stage 4 ve 5 lezyonlar için bu prosedür terkedilmiştir, çünkü mekanik başarısızlık, asetabuler protrüzyo ve kasık ağrısı çok miktarda görülmektedir 77

TEDAVİ-TOTAL KALÇA ARTROPLASTİSİ Hem femur başı hem de asetabuler yüzey prostetik komponent ile değiştirilir Amaç ağrıyı azaltmak ve fonksiyonları düzeltmektir Prosedürün komplikasyonları aseptik başarısızlık ve hastanın hayatı süresince en az bir revizyona ihtiyaç duymasıdır Erken dönem başarısızlığın sebebi: hastanın genç yaşta oluşu, renal hastalık, steroid kullanımı, alkolizme bağlı kemik kalitesinin kötü oluşudur 78

TEDAVİ TERCİHLERİ Stage 1’den 4 b’ye kadar vaskülarize kemik grefti uygun seçenektir Kor dekompresyon kabul edilebilir ancak vaskülarize kemik grefti kadar dayanıklı değil (özellikle stage 3 için) Non-vaskülarize kemik grefti asemptomatik stage 1 ve 2 için başarılı sonuçlar verir ancak 3 için yetersizdir 79

TEDAVİ TERCİHLERİ Stage 4 c lezyonlar için total kalça artroplastisi veya osteotomi Asemptomatik hastalarda sıkı takip, 3 ayda bir radyografi ve 6 -12 ayda bir MRI ile hastalık progresyonu takip edilir 80
81

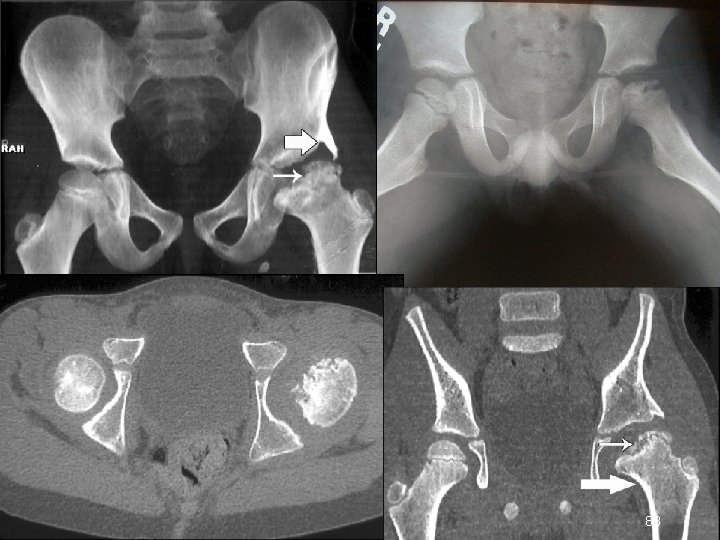
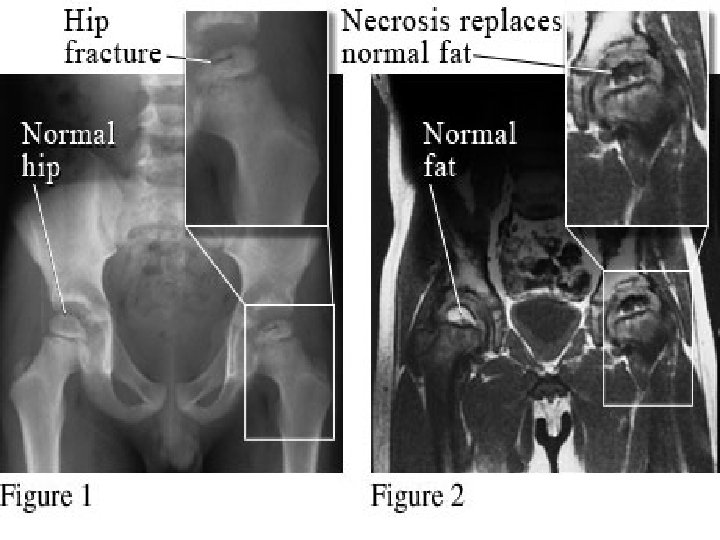
PERTHES-CALVE-LEGG HASTALIĞI Erişkinlerdeki idiopatik avasküler nekrozun juvenil formudur 2 -13 yaş arasındaki çocuklarda görülür Erkek/kadın: 4/1 % 10 bilateral görülür Hastalar topallama ve ağrıdan şikayet ederler. Ağrı genelde uyluk iç yüzü ve dizde hissedilir (obturator sinirin inerve ettiği alanda) 82
83
84

PERTHES-CALVE-LEGG HASTALIĞI Ağrının aktiviteyle artan, dinlenmeyle azalan bir karakteri vardır Abdüksiyon ve iç rotasyonun engellendiği bir hareket kısıtlılığı vardır Etkilenen kalçada fleksiyon-addüksiyon kontraktürü olabilir Uyluk kaslarında atrofi bulunur Alt ekstremitenin etkilenmesi ile hafif bir kısalma olabilir. Addüksiyon kontraktürü kısalığı daha da artırır 85

PERTHES-CALVE-LEGG HASTALIĞI Ayırıcı tanıda toksik sinovit, infeksiyon, juvenil RA, akut eklem romatizması, tbc, tümörler düşünülmelidir Tedavide ağırlık artışını en aza indirmek için yatak istirahati gerekir Ağırlık azaltıcı ortopedik cihazlar kullanılır Tedavide amaç normal bir femur başı, boynu ve asetabulum elde etmek; uyumlu, tam hareketli bir eklem elde etmek ve eklemi dejeneratif artritten korumaktır 86

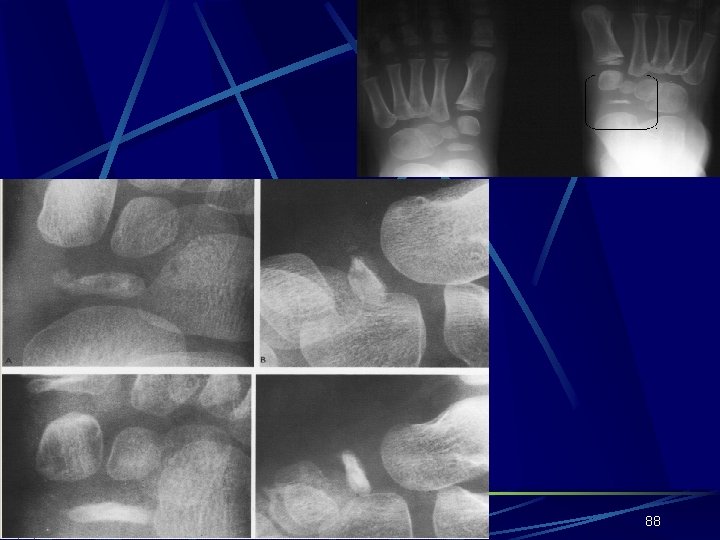
KÖHLER HASTALIĞI Tarsal naviküler kemiğe özgü düzleşme, skleroz ve düzensiz rarefaksiyon alanları ile karakterizedir Erkeklerde 6 kat daha fazladır Görülme yaşı 3 -8 yaştır 1/3’ünde iki taraflıdır Hastalar medial arkı rahatlatmak için ağırlıklarını ayağın lateral tarafına vererek antaljik topallama şeklinde yürürler 87
88

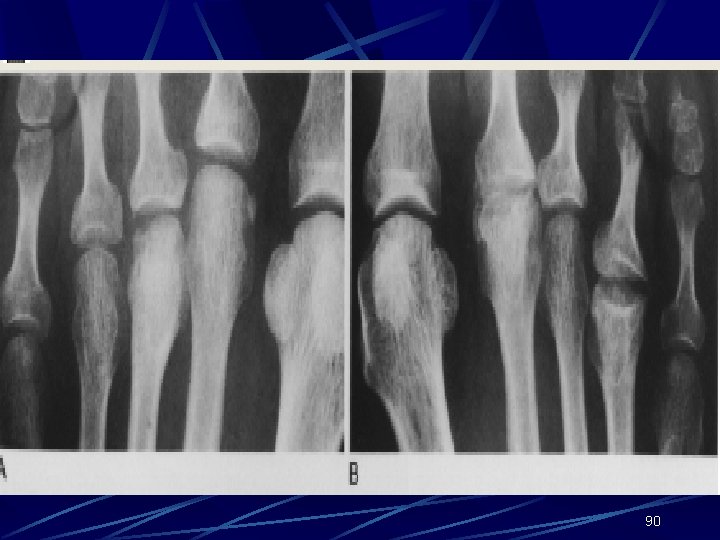
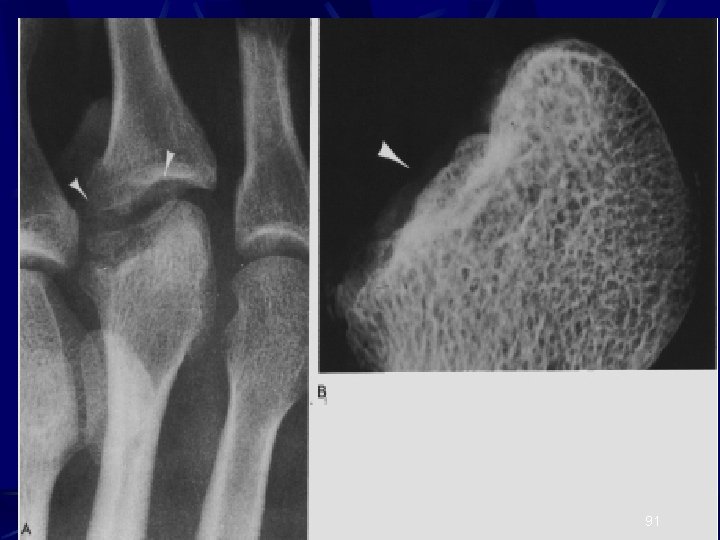
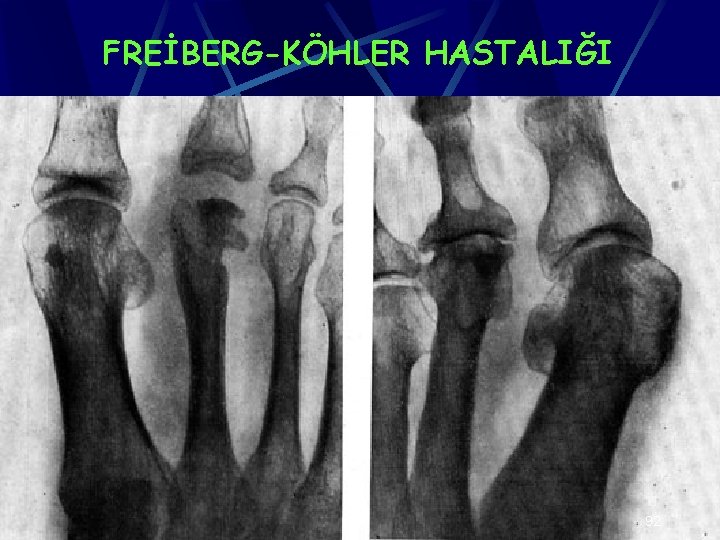
FREİBERG-KÖHLER HASTALIĞI 2. metatars başını tutan avasküler nekrozdur Kadınlarda 4 kat daha fazladır 16 -20 yaş arası görülür Metars başında ağrı ve ödem vardır Akut ağrılı dönemde ayak diz altı yürüme alçısında 3 -6 hafta korunur Fiziksel aktiviteler kısıtlanır 89
90
91
FREİBERG-KÖHLER HASTALIĞI 92

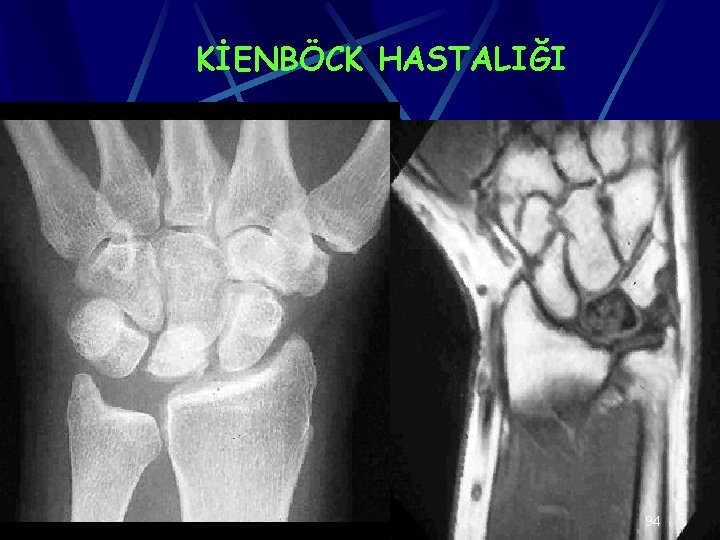
KİENBÖCK HASTALIĞI El bileğinin hiperekstansiyon zorlaması sonucu gelişen lunatumun aseptik nekrozudur 15 -40 yaş erişkinlerde görülür Erkeklerde daha fazla görülür El bileğinde ağrı, şişlik, ekstansiyonda kısıtlılık gelişir 93
KİENBÖCK HASTALIĞI 94

OSGOOD-SCHLATTER HASTALIĞI Patellar tendon üzerinde şişlik, hassasiyet, tibial tüberkülde genişleme ile karakterizedir Erkeklerde 11 -15, kızlarda 8 -13 yaşları arasında görülür Erkek/kadın: 3/1 dir. % 25 -50 bilateraldir Avasküler nekroz değildir. Büyüme döneminde gevşek olan kemik-kıkırdak yapışma bölgesinin kuadriseps kasının ani kasılmalarıyla yer tüberositas tibiadan ayrılmasıdır 95
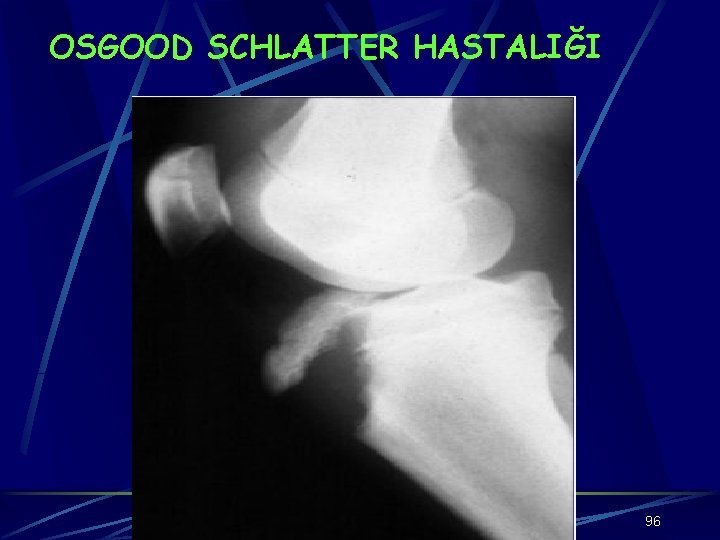
OSGOOD SCHLATTER HASTALIĞI 96
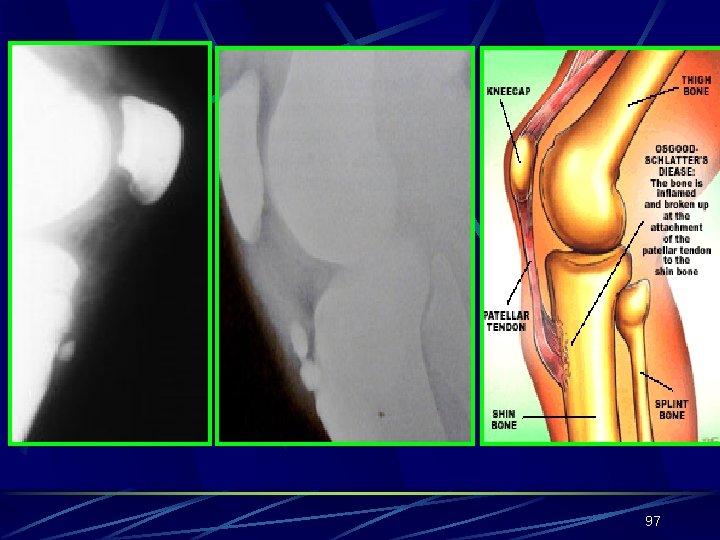
97

OSGOOD-SCHLATTER HASTALIĞI Hareketle artan, istirahatle geçen ağrı vardır Patellar tendon kalınlaşır, tüberositas tibia genişler Ekstansiyonda ve tam fleksiyonda ağrı artar Kendini sınırlar. 3 aylık hareket kısıtlılığı semptomları yatıştırır Şiddetli olgularda 3 ay silindirik alçı, spor yasağı uygulanır 98
- Slides: 98