Organisation de la lutte contre les IN en



























- Slides: 40

Organisation de la lutte contre les IN en France indicateurs et tableaux de bords ministériels Dr Thierry Fosse Département Hygiène Hospitalière Faculté de Médecine Université Côte d’Azur Service Hygiène et vaccinations CHU Nice Tél (04920)34255 fosse. t@chu-nice. fr DU Hygiène décembre 2019

La lutte contre les IAS en France. Le Comité de Lutte contre les Infections Nosocomiales (CLIN) § Circulaire du 18 octobre 1973 relative à la prévention des infections hospitalières mise en place des "CLI" après la résolution du Conseil de l'Europe (1972). § Le Comité de Lutte contre les Infections Nosocomiales ou CLIN devient obligatoire en 1988 pour les établissements publics et en 1999 pour l'hospitalisation privée. Ils doivent se doter d'une équipe opérationnelle d'hygiène hospitalière (EOHH) avant le 31 décembre 2001. § La loi Hôpital, Patient, Santé, Territoire (HPST) du 21 juillet 2009 (Art. L. 6144 -1 et 6161 -2) attribue à la Commission Médicale d'Etablissement (CME) l’élaboration de la politique d’amélioration continue de la qualité et de la sécurité des soins ainsi que des conditions d’accueil et de prise en charge des usagers (patients). 2 w w w. c h u - n i c e. f r

La lutte contre les IAS en France. Le Comité de Lutte contre les Infections Nosocomiales (CLIN) § Le décret n° 2010 -1408 du 12 novembre 2010 définit une "organisation de la lutte contre les évènements indésirables associés aux soins (EIAS) « directement placée sous la responsabilité du président de la CME dans les établissements publics (Conférence Médicale dans les établissements privés). Elle inclut la lutte contre les infections nosocomiales (LIN). § Un coordonnateur de la gestion des risques (Co. GR) est désigné par le directeur de l'établissement en concertation avec la CME. Il peut être administratif, paramédical ou médecin. § Une sous-section du décret renforce le rôle de l'équipe opérationnelle d'hygiène Hospitalière (EOHH) 3 w w w. c h u - n i c e. f r

Le dispositif de lutte contre les IAS en France: - Coordinationale par le réseau des 13 CPIAS en lien avec chaque ARS, Santé Publique France (5 missions CPIAS), la DGOS et l’HAS (indicateurs IAS) - Organisation et mise en œuvre locale des actions de gestion du risque infectieux par l’EOHH en lien avec la CME et la DG. - Ces actions sont coordonnées avec le référent infectiologue pour le bon usage des antibiotiques et le coordonnateur de la gestion des risques pour les évènements graves liés aux soins. - L’EOHH (et le CLIN) anime un réseau de correspondants (médicaux et paramédicaux) en charge de la prévention des IN au sein des services. - Les EOHH travaillent fréquemment en réseau à l’échelle régionale (ex parcours patient BHRe, endoscopie, Legionella. . ) avec autres ES, la mise en place de conventions (ex EMH avec Ehpad ou SSR) et les GHT.

Place EOHH dans la Gestion du Risque Infectieux Commission Médicale d’Etablissement (CME) ü Le responsable de l’Hygiène Hospitalière est membre de droit de la CME. Un CLIN, sous commission de la CME, permet de réunir les représentants des usagers et les correspondants des services cliniques, techniques et logistiques. ü Sous Commission des antibiotiques axée sur prise en charge patient infectieux avec le référent infectiologue de la CME, son équipe mobile et la pharmacie (bon usage médicaments). Direction générale et directions fonctionnelles ü Direction qualité (Indicateurs, certification) ü Coordonnateur gestion des risques (CGR; gestion des évènements graves liés aux soins, cartographie des risques). ü Cellule de crise ou CLIN exceptionnel (Gestion des épidémies, plan blanc avec DG, CME, direction des soins, CGR. . ) ü Suivi qualité de l’eau, de l’air et risques liés aux travaux avec Direction des travaux (Responsable risques techniques). Relation avec ARS et CPIAS (signalement IAS, épidémies)

Tableau de bord IN - Bilan standardisé ü La publication en 2004 du premier indicateur ICALIN a marqué le début de cette démarche. Il comprend désormais plusieurs indicateurs avec un recueil en alternance d’indicateurs devenus très nombreux : ~15 indicateurs pour la qualité et la sécurité des soins dans les établissements de santé appelés « QALHAS » sous le pilotage de la HAS. ~7 indicateurs du tableau de bord des infections nosocomiales sous le pilotage du Ministère de la santé (DGOS) (HAS en 2016) ü Depuis 2009, un texte officiel fixe les conditions dans lesquelles l’établissement de santé met à la disposition du public les résultats, publiés chaque année, des indicateurs de qualité et de sécurité des soins ainsi que les dispositions applicables en cas de non-respect de cette obligation. ü Ces indicateurs sont obligatoires par arrêté et rendus publics. Site d’information Scope Santé



« Indicateur Composite des Activités de Lutte contre les Infections Nosocomiales » (ICALIN. 2) ü Premier indicateur historique (2004). ü Objective l’organisation de la lutte contre les infections nosocomiales (IN) dans l’établissement, les moyens mobilisés et les actions mises en œuvre = base demandée pour la certification (processus maîtrise du risque infectieux) ü Il est calculé à partir de trois chapitres et 55 critères: ü 1. Organisation (politique et implication des instances, l’Equipe Opérationnelle d’Hygiène, l’information du patient et le signalement des infections nosocomiales ü 2. Les Moyens (Humains, Formation du personnel) rôle correspondants ü 3. Les Actions (Protocoles et évaluations, protection du personnel, hygiène des mains, précautions standard et complémentaires, Infections associées aux gestes invasifs, environnement, surveillance, analyse approfondie des causes d’un événement infectieux graves ü Saisie en ligne des données sur site national ATIH – Inspection de vérification possible par ARS (~5 ans).

« Indicateur Composite des Activités de Lutte contre les Infections Nosocomiales » (ICALIN. 2) ü Premier indicateur historique (2004). ü Objective l’organisation de la lutte contre les infections nosocomiales (IN) dans l’établissement, les moyens mobilisés et les actions mises en œuvre = base demandée pour la certification (processus maîtrise du risque infectieux) ü Il est calculé à partir de trois chapitres et 55 critères: ü 1. Organisation (politique et implication des instances, l’Equipe Opérationnelle d’Hygiène, l’information du patient et le signalement des infections nosocomiales ü 2. Les Moyens (Humains, Formation du personnel) rôle correspondants ü 3. Les Actions (Protocoles et évaluations, protection du personnel, hygiène des mains, précautions standard et complémentaires, Infections associées aux gestes invasifs, environnement, surveillance, analyse approfondie des causes d’un événement infectieux graves ü Saisie en ligne des données sur site national ATIH – Inspection de vérification possible par ARS (~5 ans).

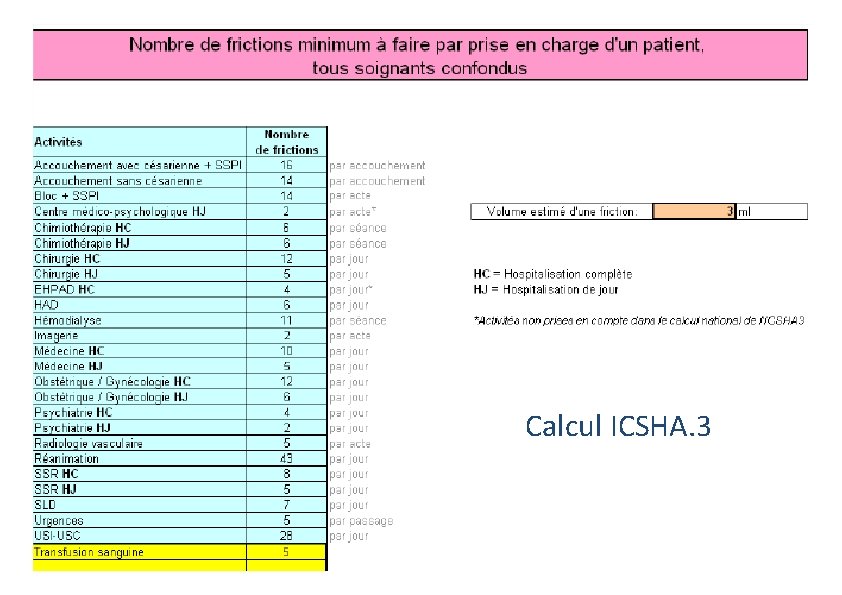
Indicateur de volume de produits hydro-alcooliques consommés (ICSHA) ICSHA. 3 bilan 2017 ü Publié depuis 2005, il est un marqueur indirect de la mise en œuvre effective de l’hygiène des mains http: //cclin-sudest. chu-lyon. fr/LIN/Rapports/ICSHA 2. pdf

Validité indicateur consommation Solutions hydroalcooliques (SHA) ü La consommation reflète l’utilisation (nombre opportunités hygiène des mains) même si elle ne permet pas de mesurer l’observance. ü L’usage des SHA assure une meilleure efficacité du geste d’hygiène des mains et favorise globalement une meilleure observance (temps court de désinfection des mains, disponibilité des distributeurs/flacons de SHA au plus près des soins). ü La majorité des établissements ont progressé depuis la mise en place de l’indicateur et une majorité à atteint l’objectif (exemple 90% des CHU sont classés en A) ce qui témoigne de la faisabilité et de l’acceptabilité de cette technique de désinfection des mains.

Calcul ICSHA. 3

Indicateur composite de lutte contre les infections du site opératoire ü Cet indicateur composite de lutte contre les infections du site opératoire (ICA-LISO) ne permet pas de mesurer la fréquence des infections du site opératoire mais objective l’organisation, les moyens et les actions mis en place en chirurgie ou en obstétrique pour lutter contre les infections du site opéré. ü ICA-LISO est composé de trois sous-chapitres et 15 critères relatifs : ü 1. à l’Organisation entre les chirurgiens, l’EOH et le CME. ü 2. aux Moyens en termes de système d’information : ü 3. aux Actions de prévention (protocoles préparation cutanée de l’opéré, antibioprophylaxie…), de surveillance des taux d’infection dans toutes les disciplines chirurgicales et d’évaluation des pratique. ISOORTHO en 2017 calculé à partir données d’activité transmises à l’ATIH

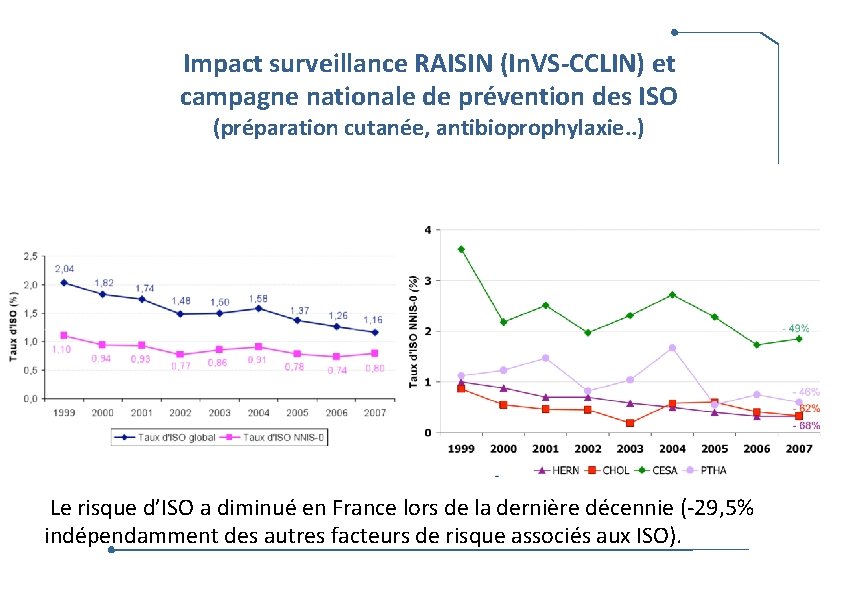
Impact surveillance RAISIN (In. VS-CCLIN) et campagne nationale de prévention des ISO (préparation cutanée, antibioprophylaxie. . ) Le risque d’ISO a diminué en France lors de la dernière décennie (-29, 5% indépendamment des autres facteurs de risque associés aux ISO).

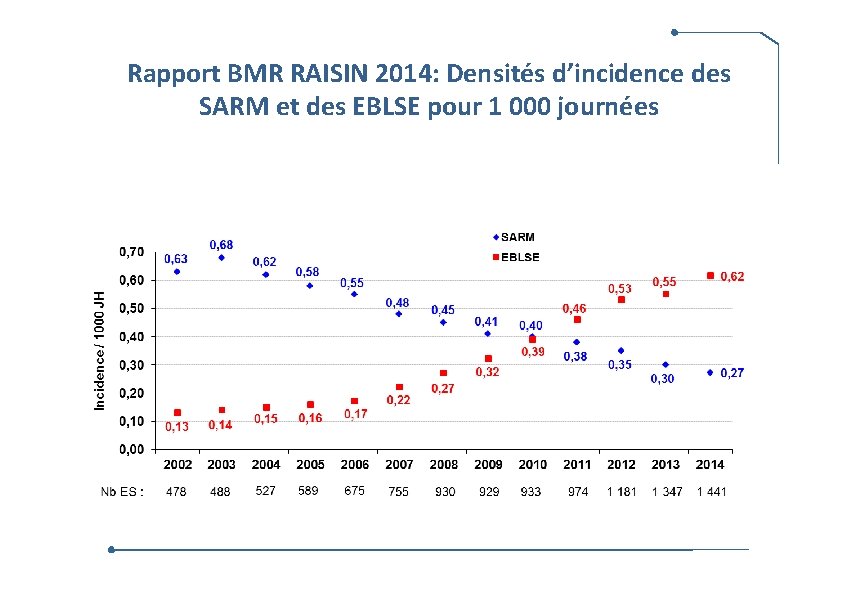
Rapport BMR RAISIN 2014: Densités d’incidence des SARM et des EBLSE pour 1 000 journées

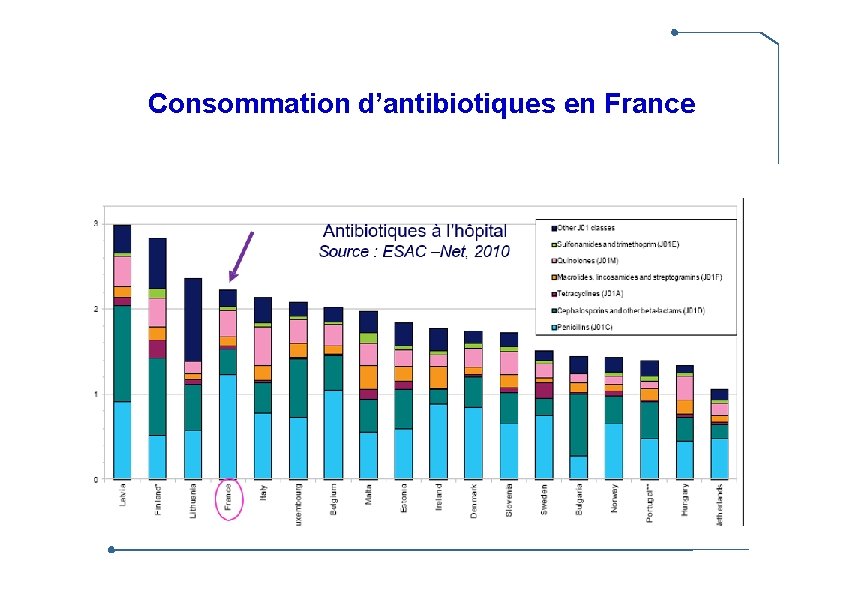
Consommation d’antibiotiques en France


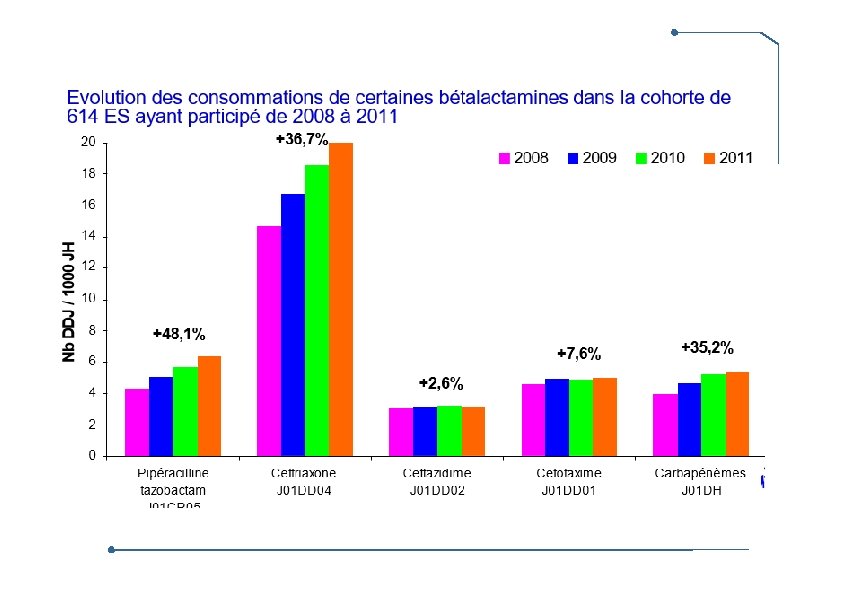
Bilan indicateurs de résultats (surveillances en réseau RAISIN) 2008 -2012

Indicateurs de résultats (futurs indicateurs? ) par établissement avec diffusion publique Afin d’améliorer l’information du public sur la performance des établissements de santé dans la lutte contre les infections nosocomiales, le Haut Conseil de Santé Publique (HCSP) français a sélectionné début 2012 cinq indicateurs de résultats, susceptibles de faire partie du tableau de bord annuel des établissements de santé en complément des indicateurs existants: ü Chirurgie prothétique de hanche ou de genou pour les patients considérés comme à risque faible (NNIS-0) ü Bactériémies liées aux cathéters veineux centraux (CVC) en réanimation ü Bactériémies liées aux CVC chez les nouveau-nés ü Bactériémies à Staphylococcus aureus résistant à la méticilline (SARM) ü Proportion de soignants vaccinés contre la grippe

Indicateurs 2018 ( données 2016 et 2017) • Indicateurs nationaux bilan LIN 2017 – ICATB. 2, ICSHA. 3 données 2017 et ICALIN. 2, ICALISO données 2016 – Contribution à IFAQ et publics www. scopesanté. fr • Autres indicateurs du processus gestion du risque infectieux (ARS, Compte Qualité HAS) – CPOM ARS (Legionella, signalement IAS) – Compte Qualité, choix CHU : BHRe, ISO. . • Groupe hygiène GHT 06: préparation certification commune… 2020 IAS : Infection associée aux soins ISO : Infections du site opératoire

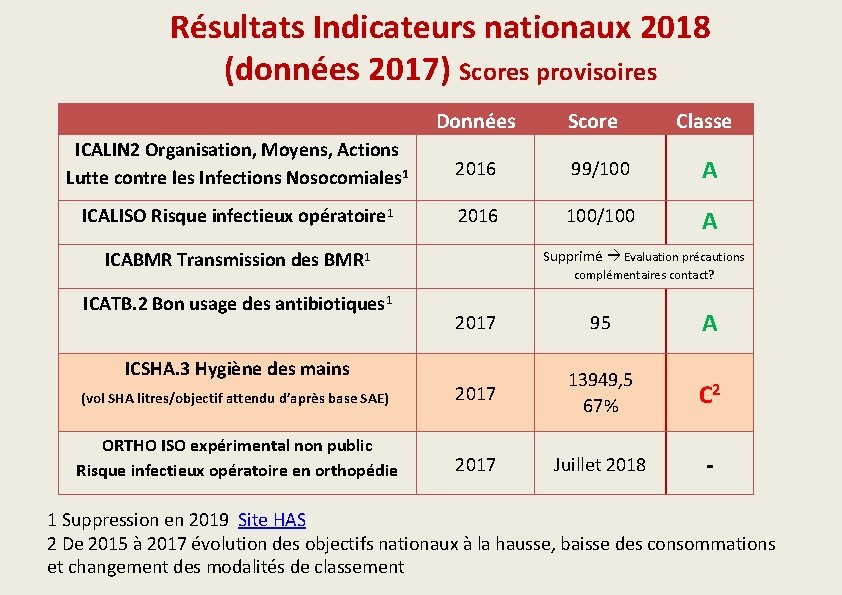
Résultats Indicateurs nationaux 2018 (données 2017) Scores provisoires Données ICALIN 2 Organisation, Moyens, Actions Lutte contre les Infections Nosocomiales 1 2016 99/100 A ICALISO Risque infectieux opératoire 1 2016 100/100 A Classe Supprimé Evaluation précautions ICABMR Transmission des BMR 1 ICATB. 2 Bon usage des antibiotiques 1 Score complémentaires contact? 2017 95 A (vol SHA litres/objectif attendu d’après base SAE) 2017 13949, 5 67% C 2 ORTHO ISO expérimental non public Risque infectieux opératoire en orthopédie 2017 Juillet 2018 - ICSHA. 3 Hygiène des mains 1 Suppression en 2019 Site HAS 2 De 2015 à 2017 évolution des objectifs nationaux à la hausse, baisse des consommations et changement des modalités de classement

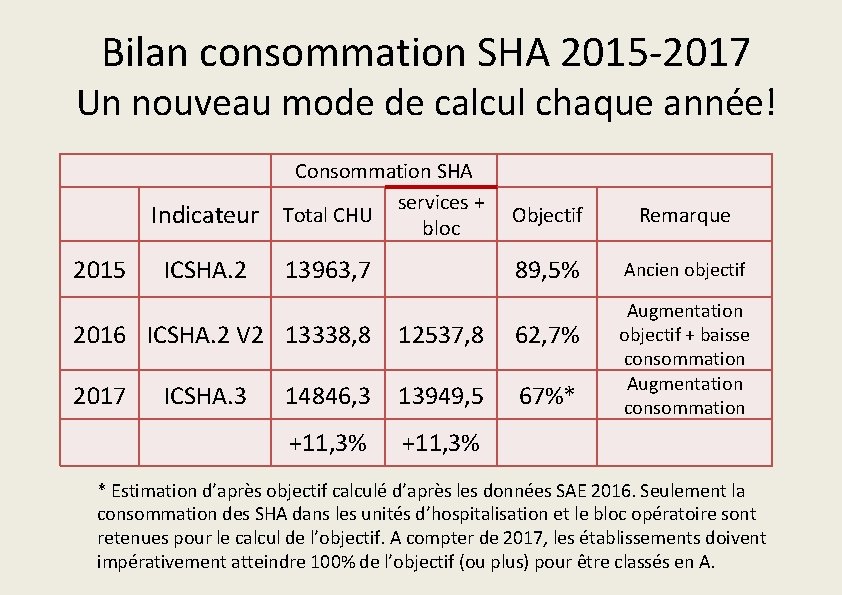
Bilan consommation SHA 2015 -2017 Un nouveau mode de calcul chaque année! Indicateur 2015 ICSHA. 2 Consommation SHA services + Total CHU bloc 13963, 7 Objectif Remarque 89, 5% Ancien objectif 2016 ICSHA. 2 V 2 13338, 8 12537, 8 62, 7% 2017 14846, 3 13949, 5 67%* +11, 3% ICSHA. 3 Augmentation objectif + baisse consommation Augmentation consommation * Estimation d’après objectif calculé d’après les données SAE 2016. Seulement la consommation des SHA dans les unités d’hospitalisation et le bloc opératoire sont retenues pour le calcul de l’objectif. A compter de 2017, les établissements doivent impérativement atteindre 100% de l’objectif (ou plus) pour être classés en A.

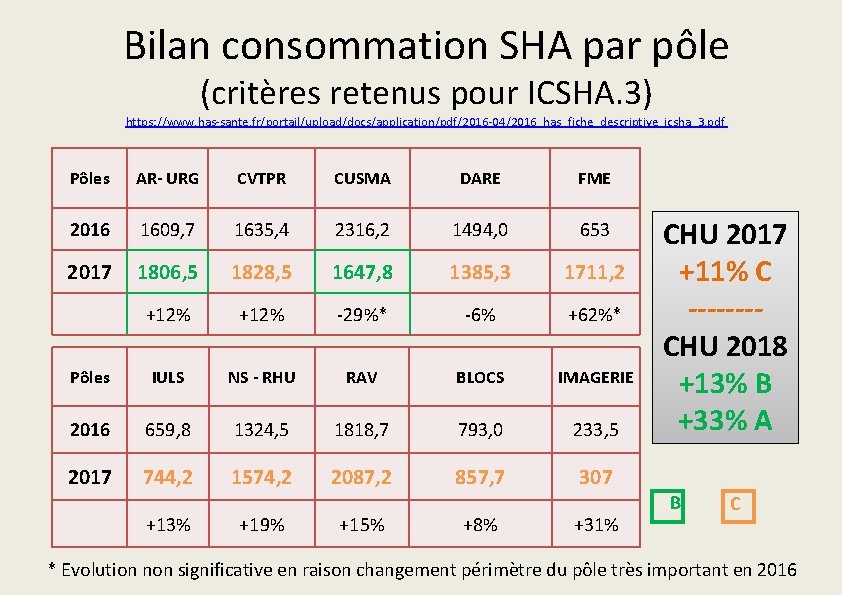
Bilan consommation SHA par pôle (critères retenus pour ICSHA. 3) https: //www. has-sante. fr/portail/upload/docs/application/pdf/2016 -04/2016_has_fiche_descriptive_icsha_3. pdf Pôles AR- URG CVTPR CUSMA DARE FME 2016 1609, 7 1635, 4 2316, 2 1494, 0 653 2017 1806, 5 1828, 5 1647, 8 1385, 3 1711, 2 +12% -29%* -6% +62%* Pôles IULS NS - RHU RAV BLOCS IMAGERIE 2016 659, 8 1324, 5 1818, 7 793, 0 233, 5 2017 744, 2 1574, 2 2087, 2 857, 7 307 +13% +19% +15% +8% +31% CHU 2017 +11% C -------CHU 2018 +13% B +33% A B C * Evolution non significative en raison changement périmètre du pôle très important en 2016

Indicateur infections du site opératoire après pose de prothèse totale de hanche ou de genou • ISO-ORTHO (ratio standardisé observé sur attendu). Restitution au début du 2 e semestre 2018. • Il est calculé automatiquement à partir des données du PMSI de l’année n-1. Restitué sous forme d’un graphe type funnel plot (entonnoir) accompagné d'outils pour cibler la prise en charge à investiguer par retour au dossier du patient. • L’analyse et la mise en place d’actions d’amélioration des pratiques cliniques en lien avec l’indicateur est à intégrer dans le programme qualité-gestion des risques et à valoriser dans le compte qualité de l’établissement. • Complète l'indicateur « Mesure des événements thromboemboliques après PTH ou PTG (ETE ORTHO) » restitué annuellement depuis décembre 2016.

Processus gestion du risque infectieux Rôle équipe opérationnelle Hygiène Hospitalière ü Définir une politique et un programme de prévention des infections associées aux soins (IAS). ü Mettre en œuvre les actions de MRI: rôle expertise et moyens de l’EOHH ü Évaluer le niveau de maîtrise du risque infectieux ü Gérer les événements indésirables (EI porteur de risque sans IAS) ü Déclarer les signalements des IAS en interne ü Déclarer les signalements des IAS en externe ü Gérer les signalements des IAS et mise en place actions correctives.

Définir une politique et un programme de prévention des IAS: La CME et l'EOHH proposent la politique Défaillance/ Dysfonctionnement (exemples) Analyse des causes Effet/ (causes Conséquence les plus fréquentes) (exemples) Barrière existante (exemples de barrières sécuritaires préconisées) Non prise en Défaut de compte de la prévention Absence de politique prévention des IAS. Une organisation de spécifique à IAS, par la CME et concertation est formalisée Défaut l'établissement la DG. d'implication entre l'EOH, la CME, la Politique théorique Absence CSIRMT et la coordination des ou objectifs non d'identification professionnel de la gestion des risques opérationnels ou non des risques pour associés aux soins s dans la réalisables définir les prévention priorités de la des IAS politique

Elaborer le programme: CLIN et EOH décline la politique en objectifs et en actions applicables sur le « terrain » . Défaillance/ Dysfonctionnement (exemples) Analyse des causes (exemples) Effet/ Conséquence (exemples) Barrière existante (exemples de barrières sécuritaires préconisées) Ratio de l'EOH respecté (IDE Défaut de 200 -400 lits et PH 400 -800 prévention lits ) Absence réelle Manque d'appui des IAS dans Le programme d’actions d'intégration des institutionnel à l'ES élaboré par la CME contient objectifs du l'EOHH Absence ou un volet relatif au programme dans le défaut programme pour la projet de Manque de d'implication prévention des IAS l’établissement lisibilité et de des Intégration des objectifs en Défaut de suivi du suivi des plans professionnel matière de prévention des plan d'actions d'action s dans la IAS, dans les contrats de prévention pôle (volet "qualité, gestion des IAS des risques)

Expertise EOHH: identifier les points critiques et évaluer le risque infectieux selon le secteur d’activité. Défaillance/ Dysfonctionnement Analyse des causes Effet/ Conséquence barrières sécuritaires préconisées Manque de Identification des risques connaissance des les plus critiques secteurs Disposer de cartographies Non dans les secteurs à risque Défaut d'évaluation concernés, maitrise du du risque information (Blocs opératoires, sites risque incomplète, interventionnels, …. ) où le manque risque infectieux est d'anticipation intégré.

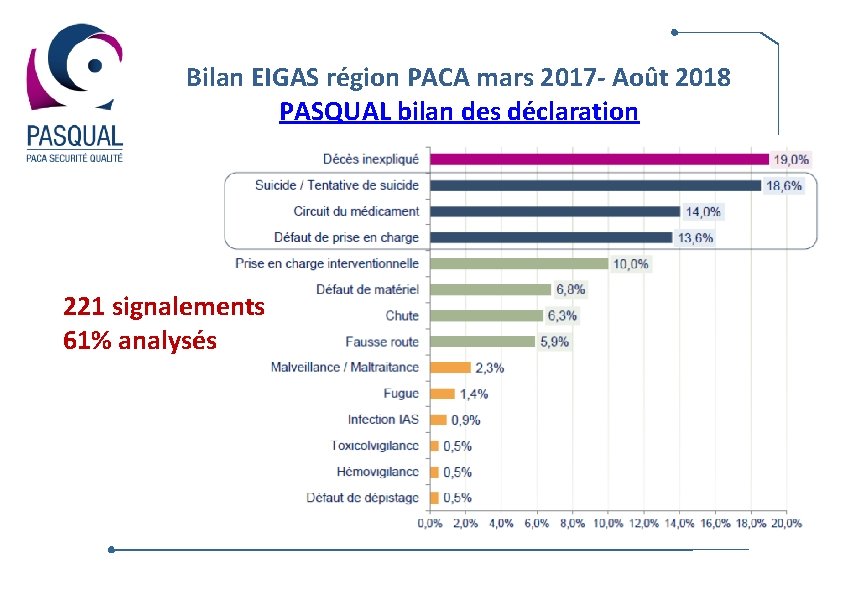
Bilan EIGAS région PACA mars 2017 - Août 2018 PASQUAL bilan des déclaration 221 signalements 61% analysés

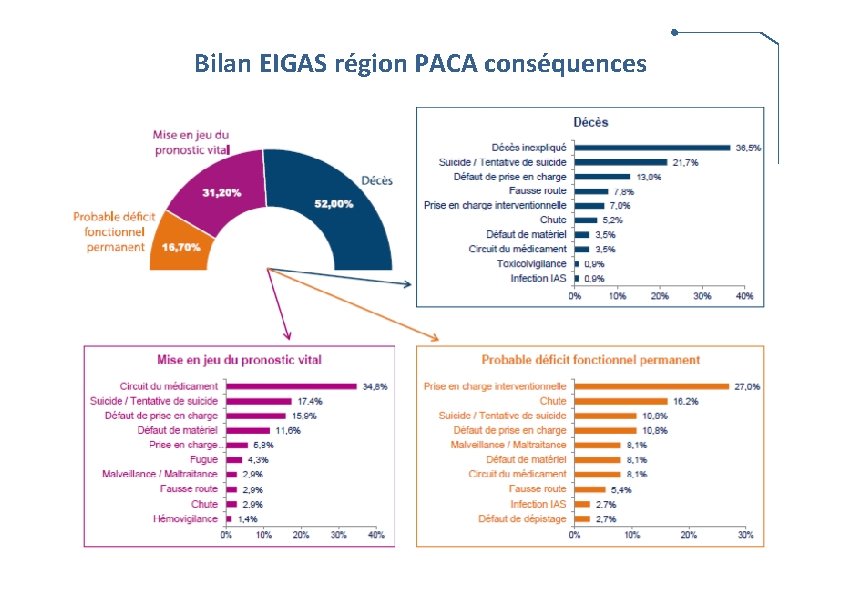
Bilan EIGAS région PACA conséquences

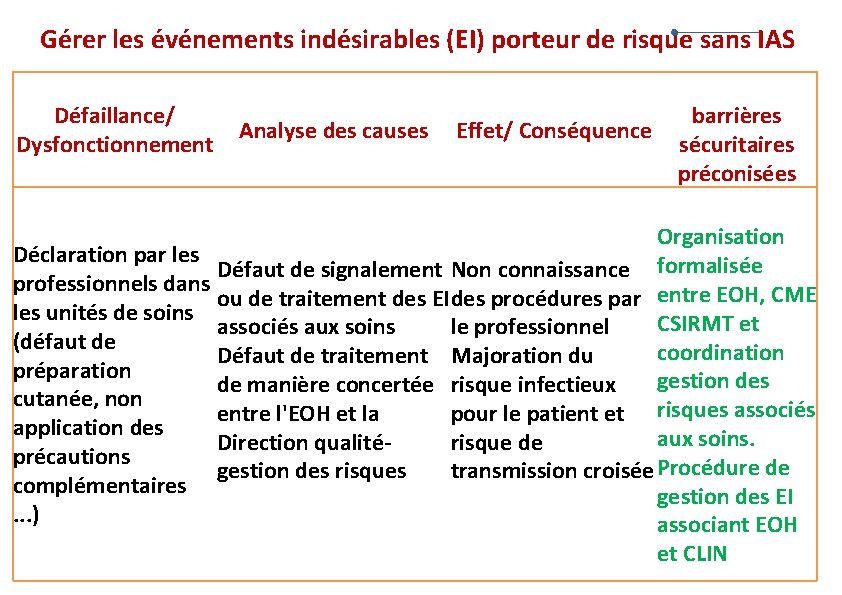
Gérer les événements indésirables (EI) porteur de risque sans IAS Défaillance/ Analyse des causes Effet/ Conséquence Dysfonctionnement barrières sécuritaires préconisées Organisation Déclaration par les Défaut de signalement Non connaissance formalisée professionnels dans ou de traitement des EI des procédures par entre EOH, CME les unités de soins CSIRMT et associés aux soins le professionnel (défaut de coordination Défaut de traitement Majoration du préparation de manière concertée risque infectieux gestion des cutanée, non entre l'EOH et la pour le patient et risques associés application des aux soins. Direction qualitérisque de précautions gestion des risques transmission croisée Procédure de complémentaires gestion des EI . . . ) associant EOH et CLIN

Adapter la gestion du risque infectieux au parcours du patient Nouveau plan national 2015 1. Développer la prévention des IAS tout au long du parcours de soins en impliquant les patients (ambulatoire, rééducation, maisons de retraite médicalisées. . ). 2. Renforcer la prévention et la maitrise de l’antibiorésistance dans l’ensemble des secteurs de soins 3. Réduire les risques infectieux associés aux actes invasifs tout au long du parcours de soins Suivi cathéters (ex. PICC line en soins en domicile) Suivi infections post-opératoires en ambulatoire Travail en réseau des EOHH et correspondants à l’échelle régionale (journées thématiques + annuelle avec CPIAS)

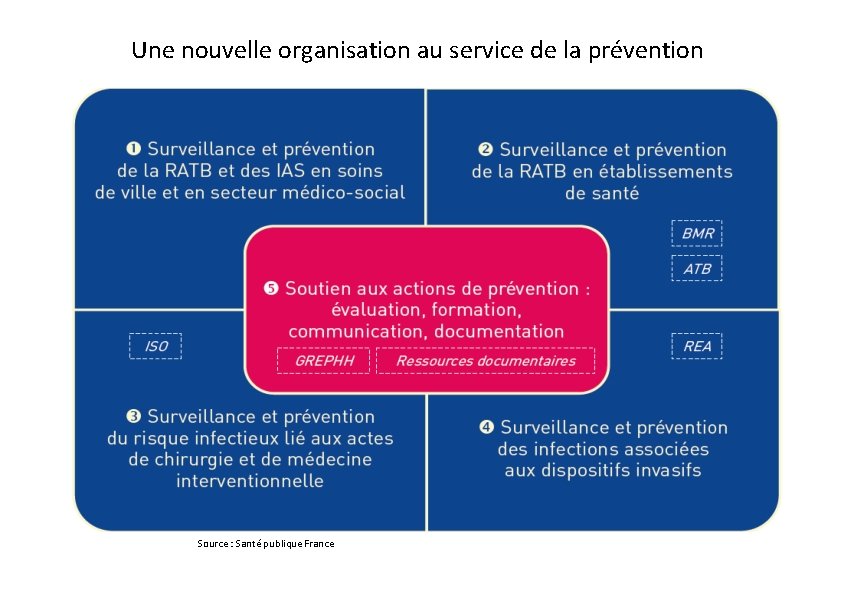
Une nouvelle organisation au service de la prévention Source : Santé publique France

Axe 1 PROPIAS Développer la prévention des infections associées aux soins tout au long du parcours de santé, en impliquant les patients et les résidents Calendrier prévisionnel Mission 5 Analyse fine des freins org. et indiv.

Axe 2 PROPIAS Renforcer la prévention et la maitrise de l’antibiorésistance dans l’ensemble des secteurs de l’offre de soins Surveillance et prévention de la résistance bactérienne aux antibiotiques en établissements de santé (SPARES) Surveillance et prévention de la résistance bactérienne aux antibiotiques (RATB) et des infections associées aux soins (IAS) en soins de ville et en secteur médico-social (PRIMO)

Axe 3 PROPIAS Réduire les risques infectieux associés aux actes invasifs tout au long du parcours de santé Surveillance et prévention du risque infectieux lié aux actes de chirurgie et de médecine interventionnelle (SPICMI) Surveillance et prévention des infections associées aux dispositifs invasifs (SPIADI)

Indicateurs HAS Tableau de bord 2019 ICSHA. 3 Reflet indirect Hygiène des mains (Public) 2019 ISO ORTHO infections PTG/PTH Données activités SIH (non public) Expérimentation: Les bonnes pratiques d’antibiothérapie « ATBIR » : taux de patients hospitalisés traités par antibiotiques 7 jours maximum pour une infection respiratoire basse, après audit de dossiers patients Les bonnes pratiques de précautions complémentaires contact « PCC » : taux de patients adultes ou enfants porteurs ou infectés par une BLSE, BHRE, SARM, Clostridium difficile ou gale pour lesquels la mise en place des précautions complémentaires contact a été réalisée selon les recommandations nationales, à partir de l’audit de dossiers patients L'évaluation de la vaccination antigrippale des professionnels de santé « VAG » : pourcentage de personnels hospitaliers vaccinés contre la grippe saisonnière.

Missions et compétences EOHH 1. Gérer signalements et Alertes 2. Surveillances - Evaluations 3. Gérer documentation – Animer et communiquer 4. Formation et recherche Travail en réseau des EOHH et correspondants en lien avec CPIAS)

Formation DU Hygiène et plus. . 1. Gérer signalements et Alertes: 1. Connaissances agents infectieux 2. Connaissance procédures et CAT en cas d’épidémie 3. Développer une expertise en GRI 2. Surveillances – Evaluations 1. Connaissance méthodes et protocoles 2. Connaissance et expérience mise en place et suivi surveillances en réseau et audits 3. Gérer documentation – Animer et communiquer 1 Connaissance et expérience outils 2 Développer expertise en formation et communication 4. Formation et recherche 1. Mémoire et stage DU hygiène 2. Travail en lien avec CPIAS, ARS, Santé Publique France, Instituts de formation et Sociétés savantes