OREILLONS 1 Agent causal virus ourlien fam Paramyxoviridae










































- Slides: 51

OREILLONS 1

§ Agent causal – virus ourlien (fam. Paramyxoviridae) § Epidémiologie (très contagieuse) - réservoir naturel humain - transmission par voie aérienne - infection asymptomatique une fois sur trois - contagiosité entre 2 j avant la parotidite et 5 j après 2

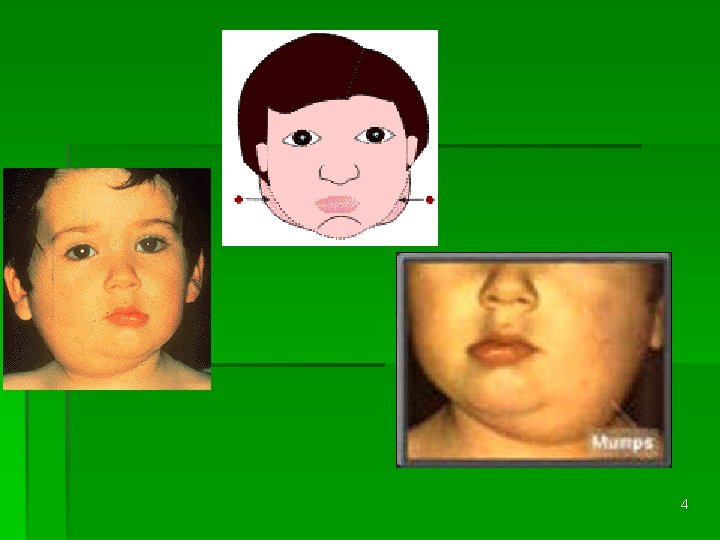
CLINIQUE § PAROTIDITE OURLIENNE - incubation – 21 j - début (24 – 48 h): syd. infectieux moderé, otalgies - d’abord unilatérale, puis bilatérale → déformation piriforme du visage - parotides douloureuses, de consistence élastique - turgescence et rougeur de l’oriffice de Stenon - adénopathies régionelles - atteinte possible des glandes sous-maxillaires et sublinguales - évolution favorable en 10 j 3

4

Autre formes cliniques § LOCALISATIONS GLANDULAIRES EXTRASALIVAIRES - orchite, ovarite, mastite - pancréatite - thyroïdite § LOCALISATION NEUROMENINGEE - méningite - encéphalite - névrite: surdité, cécité, paralysie faciale - myélite - polyradiculonévrite 5

§ COMPLICATIONS - azoospermie - diabète - séquelles neurologiques § DIAGNOSTIC – essentiellement clinique § DIAGNOSTIC DIFFERENTIEL - autre parotidites virales, bactériennes, médicamenteuse, toxique - lithiase salivaires - tumeurs § TRAITEMENT - symptomatique § PREVENTION – vaccin (ROR, Priorix) 6

MONONUCLEOSE INFECTIEUSE 7

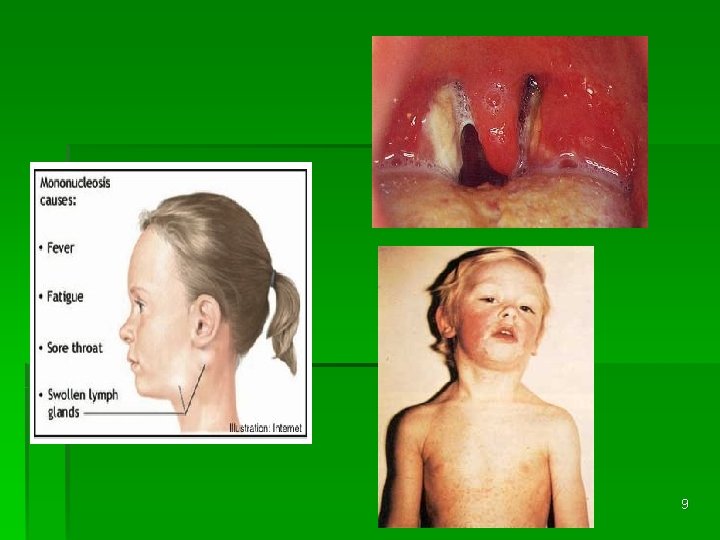
§ AGENT CAUSAL – virus d’Epstein-Barr (fam. Herpesviridae) = primo-infection § EPIDEMIOLOGIE – transmission salivaire § SYMPTOMATOLOGIE – incubation 30 – 50 j - asthénie profonde - fièvre - angine pultacée - œdème palpebral - adénopathies généralisées - splénomégalie - exanthème maculopapuleux après aminopénicilline (il ne s’agit pas d’allergie aux pénicillines) Evolution – guérison spontanée en 4 semaines 8

9

Autre manifestations § Hépatite § Rupture spontanée de rate § Anomalies hématologiques (anémie, purpura thrombopénique) § Atteintes neurologiques: encéphalite, polyradiculonévrite, paralysie faciale, méningite 10

§ DIAGNOSTIC - d’orientation - hémogramme – syd. mononucléosique (augmentation des éléments mononucléés – L + M – de plus de 50% et L hyperbasophiles) - cytolise hépatique - de confirmation – Ac spécifiques: la presence d’Ig M anti-VCA (Ag de la capside virale) et l’absence d’Ac anti-EBNA (Epstein-Barr Nuclear Antigen) § TRAITEMENT - symptomatique - manifestations sévères: corticothérapie (1 mg/k/j – 10 j avec décroissance progressive) § PREVENTION – il n’y a pas de mesures spécifiques (vaccin, Ig) 11

GRIPPE SAISONNIERE 12

§ Maladie aiguë virale très contagieuse qui évolue sur un mode épidémique § Généralement bénigne (personnes jeunes, sans comorbidités) § Morbidité et mortalité importante (personnes âgées ou souffrant de maladie chronique) 13

Les virus grippaux (fam. Orthomyxoviridae) § Virus ARN § Glycoprotéines de surface: neuraminidase (N) et hémagglutinines (H) § 3 types majeurs: A, B, C § La principale caracthéristique = grande variabilité génétique: les gènes codant pour les protéines de surface se modifient constamment par de mécanismes mal connus → ces modifications apparaissent en premier dans les pays d’Extreme. Orient permettant la préparation des souches vaccinales pour chaque campagne annuelle 14

§ Souches vaccinales dénommées selon: - type antigénique - hôte d’origine (s’il n’est pas l’homme) - origine géographique - numéro de la souche - année d’isolement - pour les souches A: nature des antigènes (N, H) § Physiopathologie: H se fixe au récepteur à la surface des cellules des voies respiratoires → pénétration intracellulaire → multiplication dans les cellules ciliées et à mucus de l’épithélium respiratoires → réaction inflammatoire sousmuqueuse 15

EPIDEMIOLOGIE § Répartition géographique varie selon les saisons § Réservoir naturel: les animaux (oiseaux, porcs, chevaux) pour le type A, l’homme pour les types B, C § Mode de transmission: directe par voie aérienne - contagiosité: 1 j avant et 6 j après le début § Modes épidémiques - cassures: changement antigénique brusque et complet d’une H ou/et N → grande rapidité et intensité de la diffusion de la maladie avec morbidité élevée = pandémie (tous les 15 ans) (“antigenic shift”) - glissement: évolution progressive et permanente des Ag du virus = épidémies saisonnieres et hivernales (“antigenic drift”) 16

CLINIQUE FORME HABITUELLE § Incubation – 48 h § Phase d’invasion: malaise, frissons, fièvre, céphalées, myalgies § Phase d’état = contrast entre l’intensité des signes généraux et fonctionnels et la pauvreté des signes physiques - signes généraux et fonctionnels - syd. infectieux: fièvre, tachycardie, frissons, asthénie, anorexie - syd. respiratoire: rhinorrhée, douleurs pharyngolaryngées, dysphagie, dysphonie, toux sèche douloureuse, brûlures rétrosternales - syd. algique: arthralgies et myalgies diffuses, céphalées frontales et rétro-orbitaires - signes physiques: injection conjonctivale, rougeur du pharynx, langue saburalle, râles sous-crépitants § Evolution: guérison en 7 j 17

COMPLICATIONS RESPIRATOIRES § Pneumonie virale primaire (souvent mortelle) § Pneumonie bactérienne secondaire (S. aureus, H. influenzae, pneumocoque, Klebsiella pneumoniae, E. coli, Pseudomonas aeruginosa) § Bronchite aiguë et exacerbation de bronchopneumopathie chronique obstructive/ décompensation d’asthme § Otite moyenne aiguë, sinusite COMPLICATIONS EXTRA-RESPIRATOIRES § Myocardite, pericardite § Méningite, encéphalite, polyradiculonévrite, syndrome de Reye § Hépatite § Insuffisance rénale 18

ELEMENTS PARACLINIQUES § Les modifications de l’hémogramme et de la radiographie du thorax ne sont pas caracthéristiques (parfois normales) § Détection directe des Ag viraux (ELISA) ou des fragments de génome (PCR) § Réaction de fixation du complément, réaction d’inhibition de l’hémagglutination (2 prélèvements à 2 semaines d’intervalle pour prouver la montée du taux des Ac = titre x 4) § Culture 19

TRAITEMENT § Antiviral: inhibiteurs de la N (Oseltamivir=Tamiflu, Zanamivir) § Symptomatique: repos, hydratation correcte, alimentation équilibrée, antipyretiques, sédatifs de la toux PREVENTION § Chimioprophylaxie § Vaccination 20

HEPATITES VIRALES 21

§ Infections systémiques atteignant préférentiellement le foie § Virus hépatotropes: A, B, C, D, E, G § Virus potentiellement hépatotropes: HSV, VVZ, EBV, CMV, arbovirus, fièvres hemorragiques 22

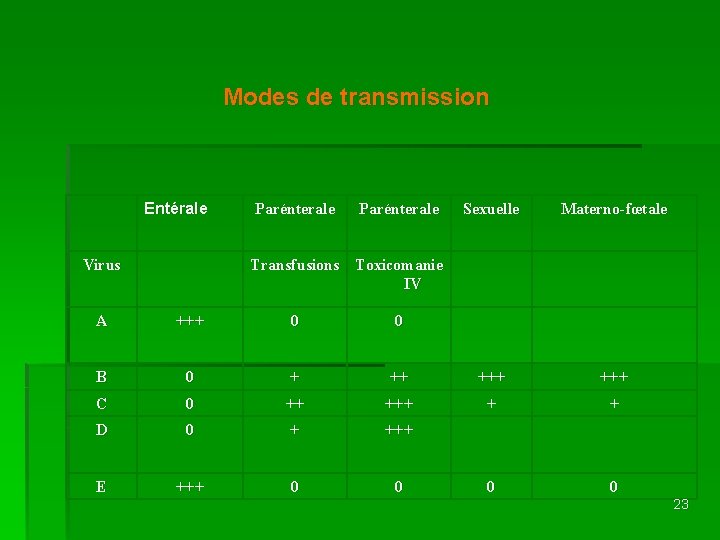
Modes de transmission Entérale Virus Parénterale Sexuelle Materno-fœtale Transfusions Toxicomanie IV A +++ 0 0 B 0 + ++ +++ C 0 ++ + + D 0 + +++ E +++ 0 0 23

HEPATITE VIRALE A 24

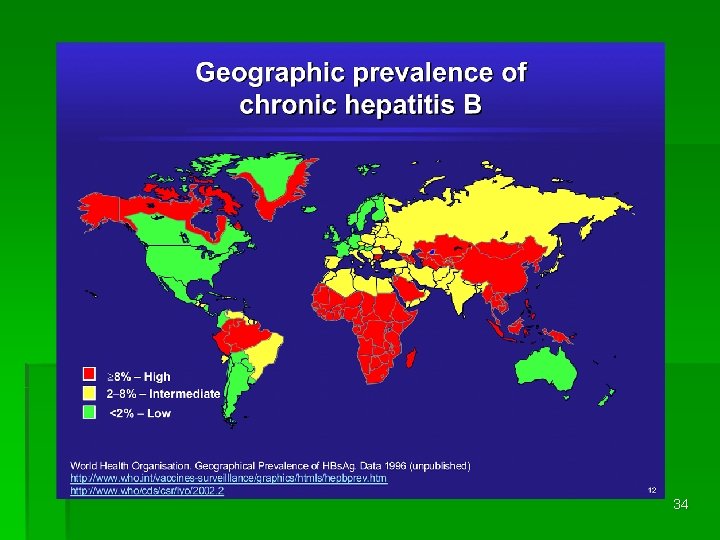
Virus de l‘hépatite A (VHA) § § § Virus ARN – fam. Picornaviridae Réservoir humain Transmission par voie digestive Caractère endémique ou épidémique Infection de l‘enfant et de l‘adulte jeune Fréquence liée aux mauvaises conditions d‘hygiène § Immunité spécifique solide et durable 25

Clinique § Formes asymptomatiques plus fréquentes chez l‘enfant § Gravité augmente avec l‘âge § Incubation 2 -6 semaines § Excrétion fécale (contagiosité) maximale juste avant l‘apparition des symptomes (disparaissant vers le j 10 après le début de l‘ictère) 26

FORMES AVEC ICTERE § PHASE PREICTERIQUE - Début digestif (anorexie, nausée, douleurs de l‘hypocondre droit) - Début neurologique (asthénie) - Début pseudo-grippal (fièvre, céphalées, myalgies) - Début rheumatismale (arthralgies) - Début éruptif - Début pseudo-chirurgicale § PHASE ICTERIQUE = l ‘ictère accompagne d ‘une décoloration des selles et d ‘urines foncées, hépatomégalie ± splénomégalie !!! Les signes du début disparaissent dans les jours qui suivent l ‘installation de l ‘ictère FORMES ANICTERIQUES reduites aux seules manifestations extra-hépatiques 27

Laboratoire § BILAN HEPATIQUE § Cytolyse hépatique = élévation des transaminases (TGP>TGO) (→ 100 fois les valeurs normales) § Rétention biliaire = élévation de la bilirubine (bilirubine conjuguée prédominente) § Insuffisance hépatique (le temps de prothrombine: IP<50% fait craindre une forme fulminante) § Syndrome infammatoire: élévation des gammaglobulines § SEROLOGIE § Ig anti – VHA (apparaissent précocement dès les premiers signes cliniques) 28

Evolution § Rapidement favorable (21 j) § Plus rarement § Formes prolongées (il n ‘y a pas de passage à une forme chronique) § Formes cholestatiques § Rechute (après une remission apparement complète) § Formes fulminantes sont exceptinnelles 29

§ TRAITEMENT - symptomatique § PROPHYLAXIE - vaccination (HAVRIX, TWINRIX=VHA + VHB) 30

HEPATITE VIRALE B 31

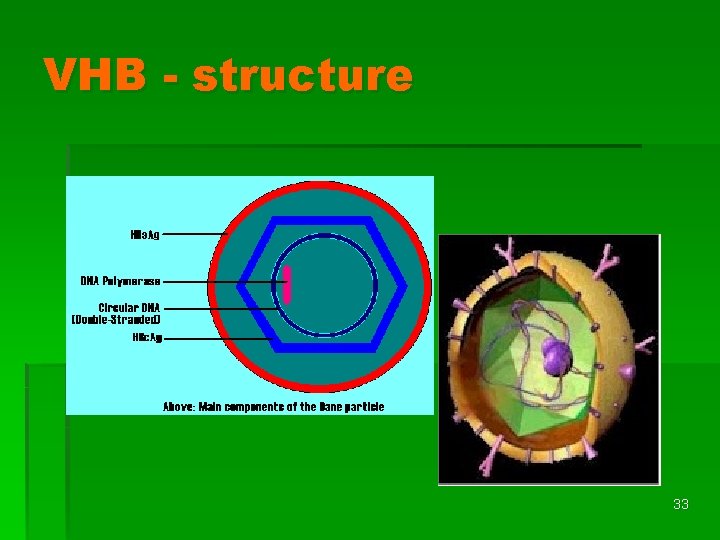
Virus de l ‘hépatite B (VHB) § Fam. Hepadnaviridae § Virion complet infectant = particule de Dane (l ‘enveloppe entourant la capside) § A l ‘interieur de la capside: ADN, ADNpolymérase, protéine kinase § Structure antigénique: Ag HBs (enveloppe), Ag HBe, Ag HBc 32

VHB - structure 33

34

35

Modes de transmission - VHB § PARENTERALE: la virémie importante (jusqu ‘à 100 millions particules infectieuses par ml de sérum) et prolongée explique la forte contagiosité et le mode de transmission essentiellement parentérale (100 x >HIV) - polytransfusés, hémodialysés, toxicomans intraveineux - professions particulièrement exposées: personnel médical et paramédical = maladie professionelle chez les personnels soignants et la vaccination anti-VHB exigée pour cette population § SEXUELLE § MERE-ENFANT - hépatite aiguë chez la femme enceinte ou dans la période néonatale - à la survenue d ‘une grossesse chez une femme infectée chronique !!! Le risque pour le nouveau-né d ‘être infecté est faible en l ‘absence de replication virale chez la mère, mais ≈90% lorsqu ‘il y a présence d‘Ag HBe chez la mère 36

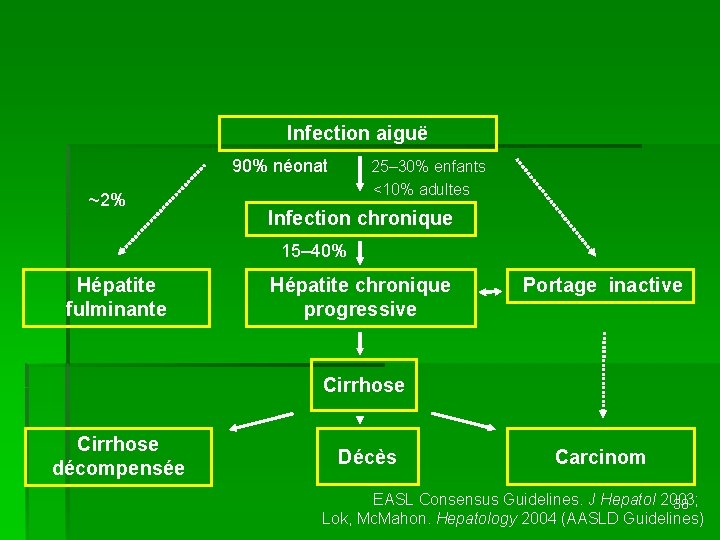
PHYSIOPATHOLOGIE - la multiplication virale peu cytopathogène par elle-même: la réaction immune (RI) de l ‘hôte à l ‘infection explique l ‘extraordinaire polymorphisme de l ‘hépatite - 4 types de relation hôte/VHB: § RI FORTE = L ‘élimination des virus circulants et des hépatocytes infectées → l ‘hépatite aiguë qui guérit (si la RI est suraiguë → nécrose hépatocellulaire → hépatite fulminante) § RI FAIBLE, MAIS ADAPTEE = l ‘infection reste asymptomatique et évolue vers la guérison § RI FAIBLE ET INADEQUATE = tolérance partielle combinant la réplication prolongée du VHB (Ag HBs persistant) et une destruction à bas bruit du tissu hépatique → hépatite chronique → cirrhose → carcinome hépatocellulaire § RI NULLE = porteurs chroniques asymptomatiques tolérant une réplication parfois massive du VHB 37

Infection aiguë 90% néonat ~2% 25– 30% enfants <10% adultes Infection chronique 15– 40% Hépatite fulminante Hépatite chronique progressive Portage inactive Cirrhose décompensée Décès Carcinom EASL Consensus Guidelines. J Hepatol 2003; 38 Lok, Mc. Mahon. Hepatology 2004 (AASLD Guidelines)

Clinique § FORME COMMUNE AIGUE - incubation 4 -28 semaines - 90% asymptomatique - analogue l ‘hépatite A, d ‘évolution plus prolongée § AUTRE FORMES AIGUES - cholestatique - prolongée - à rechute - fulminante (1% des hepatites B) = encéphalopathie plus IP inferieur à 30% (troubles de conscience jusqu ‘à coma, syndrome hémoragique) (en l ‘absence de transplantation hépatique est mortelle dans des 80% des cas) § FORME CHRONIQUE - portage chronique de l ‘Ag HBs pendant plus de 6 mois - manifestations extra-hépatiques (atteinte articulaire, glomerulonéphrite, périartérite noueuse) 39

Laboratoire § BILAN HEPATIQUE § TESTS VIROLOGIQUES Ag HBs – Ac anti HBs Ag HBe – Ac anti HBe - - Ac anti HBc (Ag HBc pas dosé, étant uniquement intrahépatique) ADN viral sérique (PCR) Interpretation Ag HBs = infection en cours ou portage chronique Ag HBe = infection en cours – multiplication virale importante; son absence n ‘élimine pas une infection virale chronique (mutants pré-C) Ac anti-HBs = guérison – protection (spontanée ou vaccination, titre > 10 m. U/ml) Ac anti-HBc Ig M = infection recente (aiguë) Ac anti-HBc Ig G et Ag HBs (-) = infection ancienne Ac anti-HBc Ig G et Ag HBs (+) = infection chronique 40

Traitement § Forme aiguë commune - mesures diététiques, repos à lit - symptomatique § Forme fulminante: traitement de l’œdème cérébral, de l’hypoglicémie, du collapsus, contrôle de la diurèse, de l’équilibre hydroélectrolytique et des troubles de coagulation § Formes chroniques - antiviraux (LAMIVUDINE, ENTECAVIR) - immunomodulateurs (INTERFERON-α, PEGINTERFERON-α-2 a) 41

Prevention § VACCINATION - vaccin ne contient que l’Ag HBs - ex. ENGERIX, TWINRIX (VHA+VHB) § SEROTHERAPIE = immunoglobulines anti-HBs - enfants nés de mères Ag HBs+ - exposition accidentelle au sang HBs+ d’un sujet nonvacciné § LIMITATION DES ACTES A RISQUE DE TRANSMISSION = respect absolu des précautions universelles chez les personnes soignants, préservatifs, attention à piercing ou tatouage, échange des seringues à toxicomans 42

HEPATITE VIRALE C 43

Le virus de l’hepatite C § ARN – fam. Flaviviridae § Passage fréquente à la chronicité (85%) § Transmission parentérale – transfusion, toxicomanie, matériel contaminé (y compris médical) par du sang infecté/mal sterilisé; d’autre modes avec effraction cutanée ou muqueuse (piercing, tatouage, acupuncture, percement des oreilles) 44

45

46

47

Clinique § § Incubation 15 -90 j Hépatite aiguë – peu symptomatique, anicterique A la phase aigue: élévation moderée des transaminases En phase chronique - des fluctuations des transaminases (avec des périodes plus ou moins prolongées) - manifestations auto-immunes extra-hépatiques - cryoglobulinémie mixte - vascularite - syndrome sec - hépatite auto-immune - glomerulonéphrite - Ac antithyroïde, facteur rhumatoïde 48

§ TRAITEMENT - l’arrêt de la consommation d’alcool - éviter les substances avec toxicité hépatique - médicaments: INTERFERON PEGYLE + RIBAVIRINE § PROPHYLAXIE - test de dépistage chez les donneurs de sang - il n’y a pas de vaccin ou Ig spécifiques - l’utilisation partagée de tout objet de toilette: rasoir, brosse à dents, matériel de détartrage dentaire, coupe-ongles, ciseaux, matériel d’épilation 49

HEPATITE DELTA § VHD – un virus défectif à ARN utilisant l’enveloppe du VHB § Transmission voisine de celle du VHB § Prévention = prévention de l’hépatite B § Diagnostic sérologique - Ac anti-VHD, Ag VHD - Ag HBs § 2 circonstances § CO-INFECTION = infection simultanée par le VHB et le VHD qui se manifeste comme une hépatite B classique (risque augmenté d’hépatite fulminante) § SURINFECTION par le VHD d’une hépatite B chronique: elle provoque une hépatite aiguë évoluant vers une hépatite chronique active ou cirrhose qui vient compliquer l’hépatite chronique B 50

HEPATITE VIRALE E § § VHE – virus ARN (Calicivirus) Contamination par voie entérale (Asie, Afrique) Diagnostic: Ig M anti-VHE Evolution en règle bénigne (les formes graves à mortalité élevée chez les femmes enceintes) 51