Opflgning efter primr behandling for operabel brystkrft Frdig

Opfølgning efter primær behandling for operabel brystkræft Færdig med operation, kemoterapi og strålebehandling, hvad nu? Kræftafdelingen, Århus 02. 06. 2015 overlæge Inger Højris

Onkologisk behandling af operabel brystkræft Efter operation for brystkræft drøftes den opererede patients videre behandling på multidisiplinære konference (kirurgen, radiologen, patologen, kræftlægen m. fl. ) Anbefalingen om efterbehandling sker på baggrund af landsdækkende retningslinjer - DBCG – ud fra viden om prognosen og effekten af behandling men behandlingen vil være individuel under hensyntagen til den enkelte (hvor stor er risikoen for genopblussen, andre sygdomme, holdning til behandling etc. )

Den enkelte patients behandling er forskellig. Nogen får flere former for behandling end andre. Nogle behandlinger kræver hyppig kontakt med personalet. Kemoterapi 6 behandlinger med 3 ugers interval. Ses hver gang af sygeplejerske og ved 4. behandling samt 3 uger efter afslutning af læge HER 2 rettet behandling (Herceptin) Hver 3. uge i et et år. Ses hver gang af sygeplejerske samt 34 gange af læge Stråleterapi 3 -7 uger. Ses dagligt af strålesygeplejerske og evt. af læge til afslutning Endokrin terapi (tamoxifen eller letrozol) 5 -10 år. Ses hver 6 -12 måned

Efter operation for brystkræft er langt de fleste patienter RASKE Men har en større eller mindre risiko for recidiv/genopblussen, som reduceres ved adjuverende behandling = efterbehandling � Under den adjuverende behandling med kemoterapi, strålebehandling og trastuzemab er der en relativt tæt kontakt mellem patient og kræftafdelingen. Det er nødvendigt for at kunne give behandlingen � Men når den adjuverende behandling er afsluttet eller der kun er antihormonbehandling tilbage, hvorfor så opfølgning?

Hvad er dit ønske for indholdet ved opfølgning – hvad har du brug for?

� 2015 har Sundhedsstyrelsen har sammen med Danske Regioner og relevante faggrupper udarbejdet anbefalinger vedrørende opfølgning for kræft - herunder brystkræft � Tidligere fulgte vi alle patienter med brystkræft i 10 år efter operation og kaldte det kontrol – det er slut nu � Fremefter vil der i samarbejde med patienten blive udarbejdet en INDIVIDUEL plan for OPFØLGNING for den enkelte ca. 2 år efter operationen for brystkræft

FORMÅL med opfølgning efter primær behandling for operabel brystkræft Forbedre overlevelsen o o o Screening for en ny brystkræft Opspore et recidiv/tilbagefald i det opererede bryst/lymfeknuder Tidlig påvisning af et recidiv/tilbagefald Evaluere behandlingen o o o Senkomplikationer/bivirkninger til den primære kræftbehandlingidentificere og afhjælpe Bivirkninger til antihormoner behandling Kvalitetskontrol/sikring af behandlingen Rehabilitering o o o Fysiske, psykiske, sociale problemstillinger – identificere og afhjælpe Rådgive/henvise til kommunale tilbud samt genoptræning Motivation til livsstilsændringer (motion, sund kost, vægttab mv)

FORMÅL med opfølgning efter primær behandling for operabel brystkræft er at: Forbedre overlevelsen Ø Ø Screening for en ny brystkræft Opspore et recidiv/tilbagefald i det opererede bryst/lymfeknuder Tidlig påvisning af recidiv/tilbagefald Denne del af opfølgningen og tankerne herom er årsag til både angst, lettelse og tryghed hos mange patienter Hvad er egentlig fakta om dette delformål og hvilke undersøgelser anbefales

Hvilke undersøgelser tænker du der skal foretages i opfølgningsforløbet?

Sundhedsstyrelsens opfølgningsprogram anbefaling: Ø Patienten bør tilbydes deltagelse i et mammografiprogram Ø Fraset mammografi bør der uden symptomer på tilbagefald ikke planlægges undersøgelser mhp. opsporing af tilbagefald Ø Patienten bør have en fremskyndet adgang til udredning ved mistanke om tilbagefald

Mammografi anbefaling til kvinder opereret for brystkræft u Kvinder < 50 år: årlig klinisk mammografi – svar af røntgen læge u Kvinder 50 -70 år: mammografi hvert 2. år i screening – svar fra screeningsenheden u Kvinder 70 -80 år: mammografi hvert 2. år – rekvirering og svar fra kræftafdelingen eller e. l. u Efter brystbevarende operation foretages klinisk mammografi første gang efter 18 måneder hos 50 -80 årige Og så selvfølgelig hvis der er mistanke om, at der er noget galt – uanset om du næsten lige har fået foretaget mammografi

Hvorfor er der forskel på mammografi tilbuddet til unge og ældre? Brystvæv besta r af ba de kirtelvæv og fedtvæv. Yngre kvinder har mere kirtelvæv end ældre. Na r hormonproduktionen ophører med alderen, er der tendens til, at kirtelvævet forsvinder og erstattes af fedtvæv. Mammografi er bedst til at finde kræft i fedtvæv. Ultralyd er bedst til at finde forandringer i kirtelvæv. Hos kvinder med meget kirtelvæv kan det være svært at se pa en mammografi, om der er tegn pa brystkræft. Derfor suppleres der med ultralydsscanning.

Fraset mammografi bør der uden symptomer på tilbagefald ikke planlægges undersøgelser mhp. opsporing af tilbagefald Der er ingen blodprøve, som kan afsløre metastaserende brystkræft Rutinescanninger øger ikke overlevelsen, det giver unødig stråledosis, nervøsitet, falsk tryghed og kræver en del ressourcer. Hvis man har symptomer, som kunne give mistanke om metastaser, skal derimod være hurtig adgang til undersøgelser, når man tidligere er behandlet for kræft Man kan enten ringe til vores ambulatorium eller til e. l.

Har du i dit forløb haft bekymring om tilbagefald af din sygdom? Hvad mærkede/følte du og hvordan valgte du at håndtere det

Hvad skal du være opmærksom på……. Hvis noget er anderledes for dig og giver anledning til bekymring Lad din egen læge eller os hjælpe med at sortere i hvad der skal undersøges Kræftpatienter er ikke hypokondere – de har blot lært af deres erfaringer!
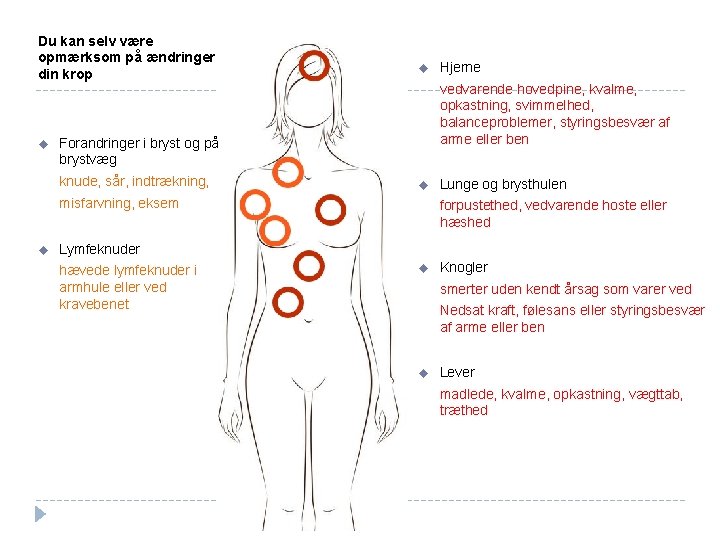
Du kan selv være opmærksom på ændringer i din krop u u vedvarende hovedpine, kvalme, opkastning, svimmelhed, balanceproblemer, styringsbesvær af arme eller ben Forandringer i bryst og på brystvæg knude, sår, indtrækning, u misfarvning, eksem u Hjerne Lunge og brysthulen forpustethed, vedvarende hoste eller hæshed Lymfeknuder hævede lymfeknuder i armhule eller ved kravebenet u Knogler smerter uden kendt årsag som varer ved Nedsat kraft, følesans eller styringsbesvær af arme eller ben u Lever madlede, kvalme, opkastning, vægttab, træthed
- Slides: 16