ocukluk a Santral Sinir Sistemi Tmrleri Prof Dr

























- Slides: 48

Çocukluk Çağı Santral Sinir Sistemi Tümörleri Prof. Dr. Nurdan Taçyıldız Ankara Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı

Çocukluk Çağı Maligniteleri Sosyo-ekonomik olarak gelişmiş Batı ülkelerinde • Akut lösemi • Santral sinir sistemi tümörleri • Malign lenfomalar • Nöroblastoma • Wilms tümor • Yumuşak doku sarkomları • Malign kemik tümörleri • Germ hücre tümörleri • Retinoblastoma • Hepatik tümörler Malcom A. S. et al. Childhood cancer: incidence, survival and mortality. In Pizzo PA, Poplack DG (eds): Principles and Practice of Pediatric Oncology. , 2002

Ülkemizde Çocukluk Çağı Malignitelerinin Sıklığı • Akut lösemi • Malign lenfomalar • SSS tümörleri • Nöroblastoma • Yumuşak doku sarkomları • Wilms tümörü • Germ hücreli tümörler • Malign kemik tümörleri • Retinoblastoma • Diğer tümörler T. Kutluk: First National Pediatric Cancer Registry in Turkey. A Turkish Pediatric Oncology Group (TPOG). Study Pediatr Blood and Cancer. 43(4): 452, 2004

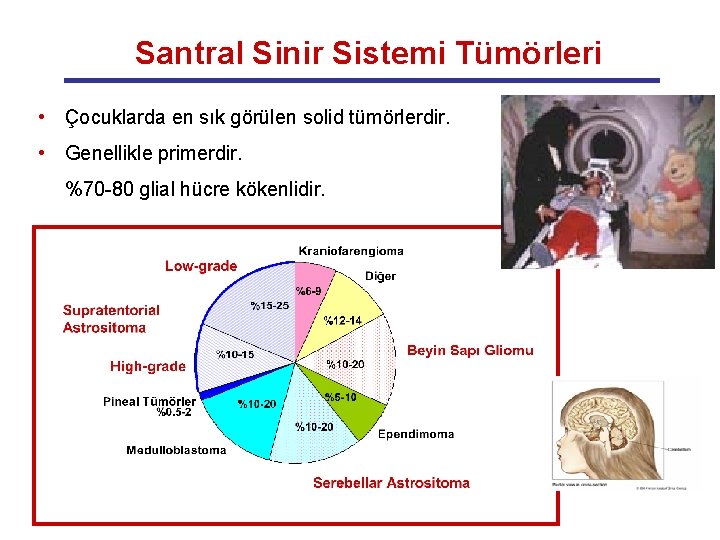
Santral Sinir Sistemi Tümörleri • Çocuklarda en sık görülen solid tümörlerdir. • Genellikle primerdir. %70 -80 glial hücre kökenlidir.

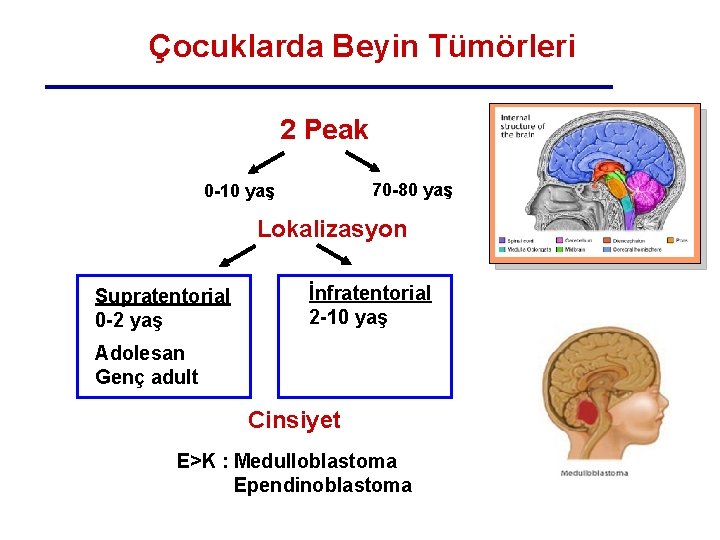
Çocuklarda Beyin Tümörleri 2 Peak 70 -80 yaş 0 -10 yaş Lokalizasyon Supratentorial 0 -2 yaş İnfratentorial 2 -10 yaş Adolesan Genç adult Cinsiyet E>K : Medulloblastoma Ependinoblastoma

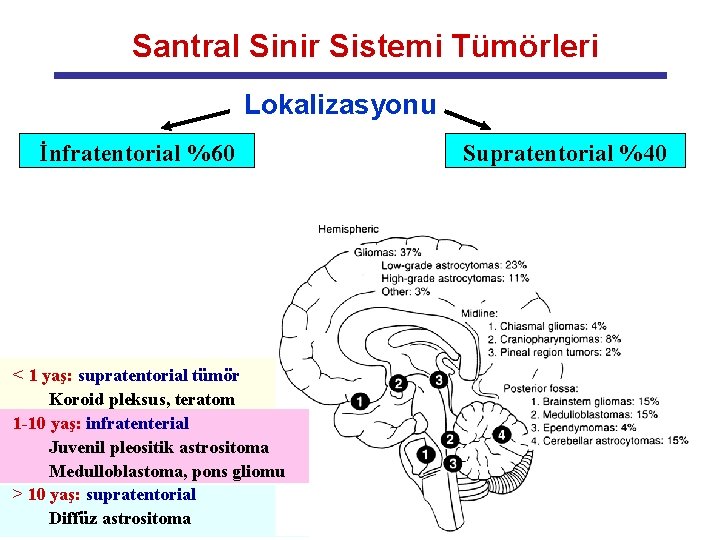
Santral Sinir Sistemi Tümörleri Lokalizasyonu İnfratentorial %60 < 1 yaş: supratentorial tümör Koroid pleksus, teratom 1 -10 yaş: infratenterial Juvenil pleositik astrositoma Medulloblastoma, pons gliomu > 10 yaş: supratentorial Diffüz astrositoma Supratentorial %40

Çocukluk Çağı Beyin Tümörlerinin Görülme Sıklığı Lokalizasyon ve histoloji Supratentorial Low-grade glioma Ependymoma High-grade glioma Primitif nöroekdodermal tümör (PNET) Diğerleri Sella / kiasma Kraniofarenjioma Optik sinir glioma Toplam Infratentorial Cerebellum Meduloblastoma Astrocytoma Ependymoma Beyin Sapı Glioma Diğer Toplam Sıklık (%) 16 3 5 3 2 6 5 40 20 18 6 14 2 60

• Beyin tümörlerinin patolojik klasifikasyonunda – Hücrelerin embryonik özellikleri ve – Histolojik orjinleri esas alınır. • Tümörlerin grade’leri için 1. Sellüler poliforfizm 2. Mitotik indeks 3. Anaplazi ve nekroz 4. MIB-1 index’i dikkate alınır.

Çocuklarda SSS Tümörlerinde Belirlenen 2 Risk Faktörü 1. Genetik predispozisyon: – Beyin tömürlerinin <%10 oluşturur. – Otozomal dominant geçişli sendromlar – Spesifik genlerde somatik mutasyonlar gösterilmiş. 2. İonize radyasyon • İmmünsupresyon (primer-sekonder) • Çevresel faktörler – Mobil telefonlar – Viruslar

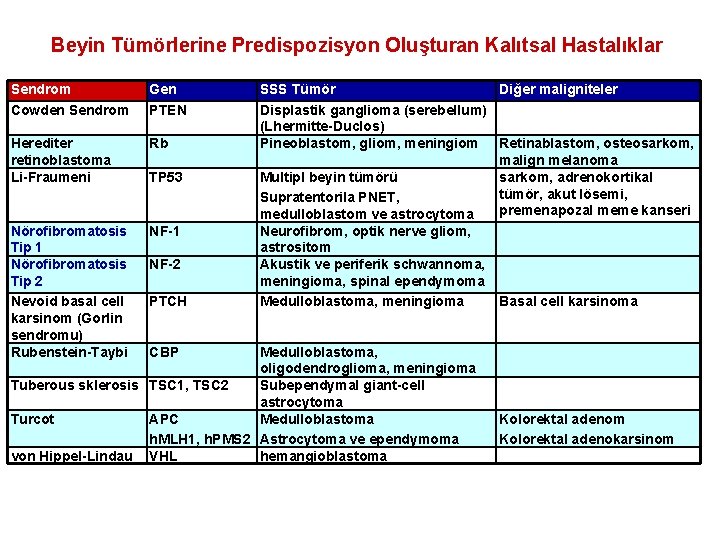
Beyin Tümörlerine Predispozisyon Oluşturan Kalıtsal Hastalıklar Sendrom Cowden Sendrom Gen PTEN Herediter retinoblastoma Li-Fraumeni Rb Nörofibromatosis Tip 1 Nörofibromatosis Tip 2 Nevoid basal cell karsinom (Gorlin sendromu) Rubenstein-Taybi NF-1 TP 53 NF-2 PTCH SSS Tümör Diğer maligniteler Displastik ganglioma (serebellum) (Lhermitte-Duclos) Pineoblastom, gliom, meningiom Retinablastom, osteosarkom, malign melanoma Multipl beyin tümörü sarkom, adrenokortikal tümör, akut lösemi, Supratentorila PNET, premenapozal meme kanseri medulloblastom ve astrocytoma Neurofibrom, optik nerve gliom, astrositom Akustik ve periferik schwannoma, meningioma, spinal ependymoma Medulloblastoma, meningioma Basal cell karsinoma CBP Medulloblastoma, oligodendroglioma, meningioma Tuberous sklerosis TSC 1, TSC 2 Subependymal giant-cell astrocytoma Turcot APC Medulloblastoma h. MLH 1, h. PMS 2 Astrocytoma ve ependymoma von Hippel-Lindau VHL hemangioblastoma Kolorektal adenom Kolorektal adenokarsinom

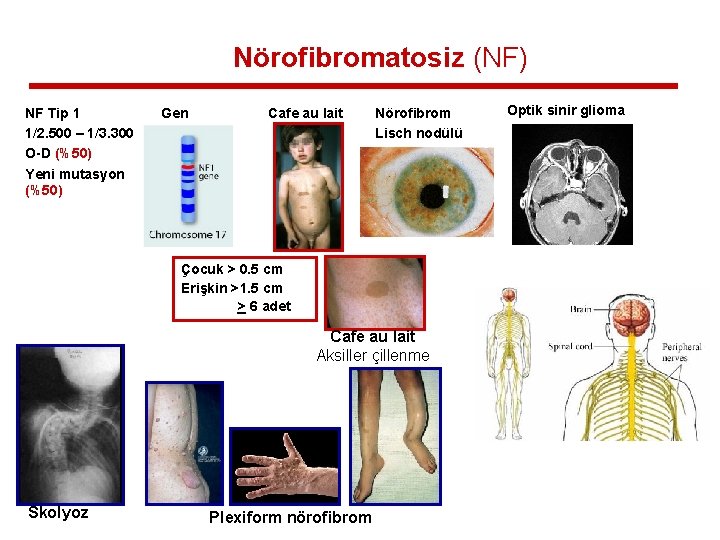
Nörofibromatosiz (NF) NF Tip 1 1/2. 500 – 1/3. 300 O-D (%50) Yeni mutasyon (%50) Gen Cafe au lait Nörofibrom Lisch nodülü Çocuk > 0. 5 cm Erişkin >1. 5 cm > 6 adet Cafe au lait Aksiller çillenme Skolyoz Plexiform nörofibrom Optik sinir glioma

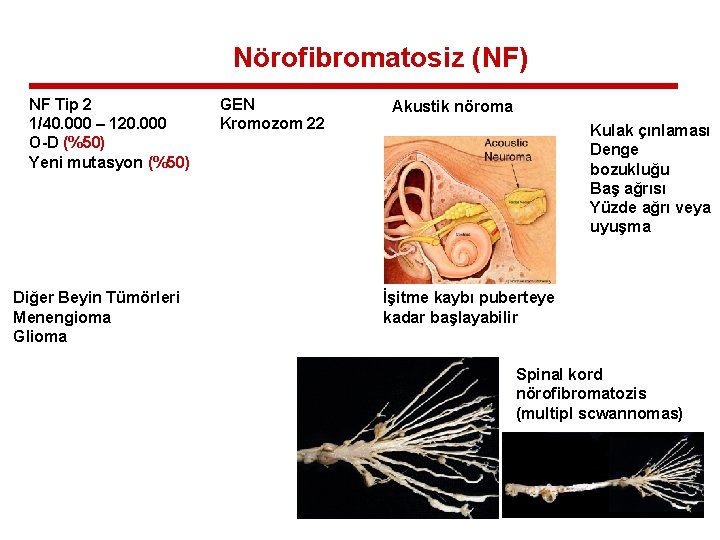
Nörofibromatosiz (NF) NF Tip 2 1/40. 000 – 120. 000 O-D (%50) Yeni mutasyon (%50) Diğer Beyin Tümörleri Menengioma Glioma GEN Kromozom 22 Akustik nöroma Kulak çınlaması Denge bozukluğu Baş ağrısı Yüzde ağrı veya uyuşma İşitme kaybı puberteye kadar başlayabilir Spinal kord nörofibromatozis (multipl scwannomas)

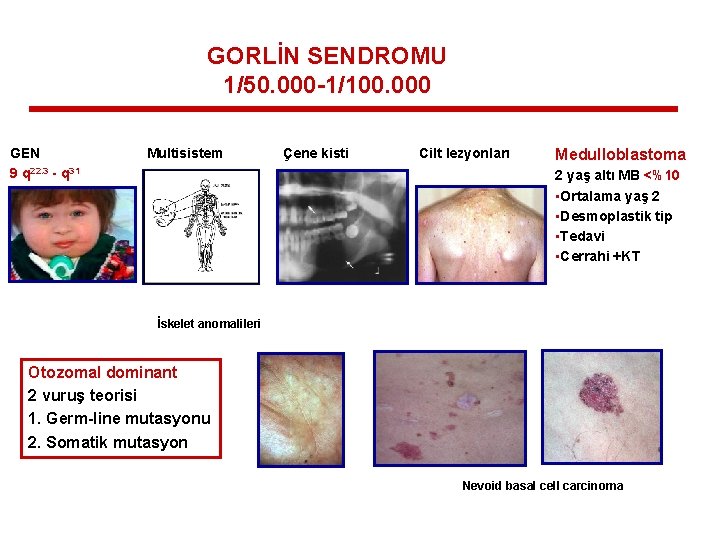
GORLİN SENDROMU 1/50. 000 -1/100. 000 GEN 9 q 22. 3 - q 31 Multisistem Çene kisti Cilt lezyonları Medulloblastoma 2 yaş altı MB <%10 • Ortalama yaş 2 • Desmoplastik tip • Tedavi • Cerrahi +KT İskelet anomalileri Otozomal dominant 2 vuruş teorisi 1. Germ-line mutasyonu 2. Somatik mutasyon Nevoid basal cell carcinoma

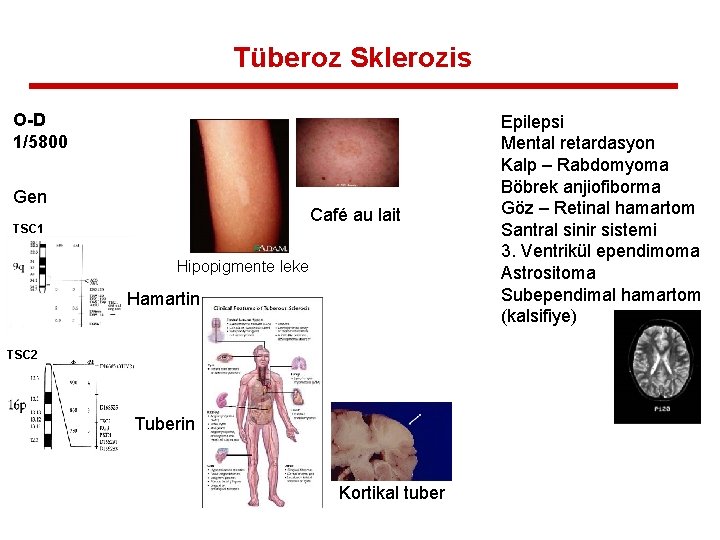
Tüberoz Sklerozis O-D 1/5800 Gen Café au lait TSC 1 Hipopigmente leke Hamartin TSC 2 Tuberin Kortikal tuber Epilepsi Mental retardasyon Kalp – Rabdomyoma Böbrek anjiofiborma Göz – Retinal hamartom Santral sinir sistemi 3. Ventrikül ependimoma Astrositoma Subependimal hamartom (kalsifiye)

Çocuklarda SSS Tümörlerinde Belirlenen Risk Faktörleri • İonize radyasyon • 1940 -1950 • Düşük doz radyoterapi (Tinia capitis) • Profilaktik kranial RT (Akut Lenfoblastik Lösemi) 22 -34 yıl Gliom Menengiom Sinir kılıfı tümörleri High-grade astrositoma menengioma

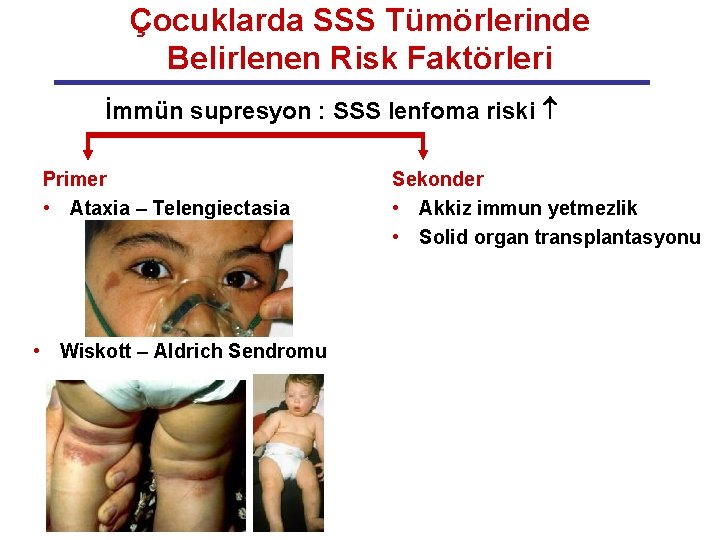
Çocuklarda SSS Tümörlerinde Belirlenen Risk Faktörleri İmmün supresyon : SSS lenfoma riski Primer • Ataxia – Telengiectasia • Wiskott – Aldrich Sendromu Sekonder • Akkiz immun yetmezlik • Solid organ transplantasyonu

Li-Fraumeni Sendromu-1 • F. P. Li, J. F. Freemeni, Jr. : Soft-tissue sarcomas, breast cancer and other neoplasm's: A familial syndrome? Annals of Internal Medicine, Philadelphia, October 1969, 71 (4): 747 -752. • F. P. Li, J. F. Freemeni, Jr. : Rhabdomyosarcoma in children: Epidemiologic study and identification of a familial cancer syndrome. Journal of the National Cancer Institute, Cary, NC, 1969, 43: 1365 -1373. • F. P. Li, J. F. Fraumeni, Jr. , J. J. Mulvihill: A cancer family syndrome in twenty-four kindreds. Cancer Research, September 15, 1988, 48 (18): 5358 -5362. • D. Malkin, F. P. Li, L. C. Strong, J. F. Fraumeni, Jr. , C. E. Nelson, D. H. Kim, J. Kassel, M. A. Gryka, F. Z. Bischoff, M. A. Tainsky, S. H. Friend: Germ line p 53 mutations in a familial syndrome of breast cancer, sarcomas, and other neoplasms. Science, Washington, November 30, 1990, 250 (4985): 1233 -1238. • F. P. Li, J. E. Garber, S. H. Friend, et al: Recommendations on predictive testing for germ line p 53 mutations among cancer-prone individuals. Journal of the National Cancer Institute, August 5, 1992, 84 (15): 1156 -1160.

Li-Fraumeni Sendromu-2 • • Otozomal dominant, nadir bir sendrom Kansere predispozisyon var – – – Meme Ca Over Ca Osteosarkom Liposarkom Lösemi Melanom – – – Kolon Ca • Pankreas Ca Adrenal korteks Ca Mide Uterus Farenks Beyin tümörü – Astrostoma – menengioma Tanı Kriterleri: • < 45 yaş sarkom gelişmesi • < 45 yaş 1. derece akrabalarında herhangi bir kanser gelişmesi • < 45 1. ve 2. derece akrabalarında sarkom gelişmesi • Çocukluk çağı: • Beyin tümörlerinde %2 -10 • Osteosarkomda %2 -3 • Rabdomiosarkom %9 Li-Fraumeni Sendromu • Adrenokortikal Ca %50 -100 • Multipl tümör gelişmesinde %7 -20

SSS Tümörlerinin Biyolojisi Multistep Multiple dominant oncogene’lerin aktive olması Resessive tumor supresse edici genlerin inaktivasyonu Germline mutasyon: • SSS tümörlerinin küçük bir bölümü • Kansere predispozisyon (Kalıtsal) • Somatik yeni mutasyon: Tümör hücrelerinde

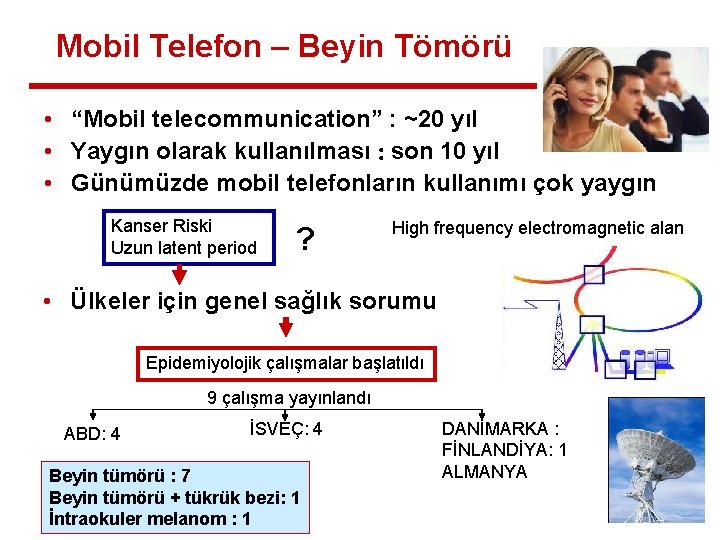
Mobil Telefon – Beyin Tömörü • “Mobil telecommunication” : ~20 yıl • Yaygın olarak kullanılması : son 10 yıl • Günümüzde mobil telefonların kullanımı çok yaygın Kanser Riski Uzun latent period ? High frequency electromagnetic alan • Ülkeler için genel sağlık sorumu Epidemiyolojik çalışmalar başlatıldı 9 çalışma yayınlandı ABD: 4 İSVEÇ: 4 Beyin tümörü : 7 Beyin tümörü + tükrük bezi: 1 İntraokuler melanom : 1 DANİMARKA : FİNLANDİYA: 1 ALMANYA

Mobil Telefon ve Kanser • Hardell L, Mild KH, and Carlberg M. Further aspects on cellular and cordless telephones and brain tumours. Int J Oncol 22: 399 -407, 2003 • Mild KH, Hardell L, Mundi M and Mattsson MO. Mobil telephones and cancer. Is there really no evidence of an association? (Review) Int J Mol Medicine 12: 67 -72, 2003 • Kundi M, Mild KH, Hardell L, Mattson MO. Mobile telephones and cancer. A review of epidemiological evidence. J Toxicol Environ Health B Crit Rev 2004; 7: 351 -384. • Hardell L, Mild KH, And Carlberg M. Case-control study on the case of cellular and cordless phones and the risk for malignant brain tumors. Int J Radiat Biol. 2002; 78 (10): 931 -936

Mobil Telefon - Beyin Tümörü Epidemiyolojik Çalışmalar -1 Çalışma Tip Rothan ve ark. Cohort 1996 ABD Popülasyon Bulgular Otomobil %23 Fark bulunmamış Cep telefonu: %19 Bilinmeyen: %58 Yorum İzlem kısa Non informative Hardell ve ark. Registry-based Beyin tömür: 209 1999, 2001, case - control Kontrol : 425 2001 İSVEÇ risk artımı Ø Hasta sayısı az izlem kısa Multivaryon + Analiz : laterizasyon ile anlamlı beraberlik + Muscat ve ark. Hastane – based case – 2000, control ABD Risk artışım Ø Lateralizasyon + Nöro-epitelioma (OR 2, 1) Beyin tüm 469 Kontrol 422 Kısa izlem

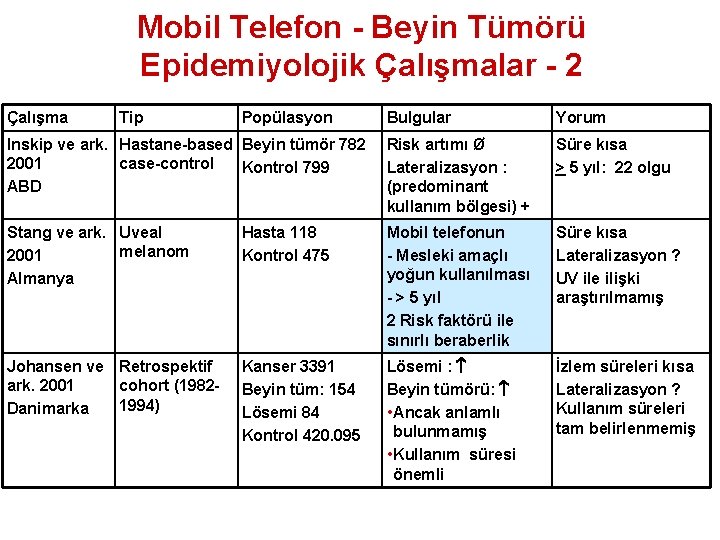
Mobil Telefon - Beyin Tümörü Epidemiyolojik Çalışmalar - 2 Çalışma Tip Popülasyon Bulgular Yorum Inskip ve ark. Hastane-based Beyin tümör 782 2001 case-control Kontrol 799 ABD Risk artımı Ø Lateralizasyon : (predominant kullanım bölgesi) + Süre kısa > 5 yıl: 22 olgu Stang ve ark. Uveal melanom 2001 Almanya Hasta 118 Kontrol 475 Mobil telefonun - Mesleki amaçlı yoğun kullanılması - > 5 yıl 2 Risk faktörü ile sınırlı beraberlik Süre kısa Lateralizasyon ? UV ile ilişki araştırılmamış Johansen ve Retrospektif ark. 2001 cohort (19821994) Danimarka Kanser 3391 Beyin tüm: 154 Lösemi 84 Kontrol 420. 095 Lösemi : Beyin tümörü: • Ancak anlamlı bulunmamış • Kullanım süresi önemli İzlem süreleri kısa Lateralizasyon ? Kullanım süreleri tam belirlenmemiş

Mobil Telefon - Beyin Tümörü Epidemiyolojik Çalışmalar - 3 Çalışma Tip Popülasyon Muscat ve ark 2002 ABD Hastane - kayıt Hasta 90 Case – control Kontrol: 86 Akustik nöroma Bulgular Yorum Mobil telefon kullanımı Süre çok kısa >2 yıl anlamlı risk artışı var Lateralizasyon var Hardell ve ark. Kayıt Beyin tümörü: 1429 • Analoque telefon ile risk yüksek 2002 Case – control Kontrol: 1470 • Süre önemli İsveç • Akustik nöroma • Lateralizasyon ® predominant kullanım bölgesi önemli Mobil telefon kanser riski : En fazla akustik nöroma Uveal melanoma gelişmesi açısından önemli bulunuyor. • Latent periodun uzaması (daha uzun takip) • Mobil telefon kullanma süresinin uzun olması (yoğun kullanım) en önemli risk faktörleri • Predominant kullanım bölgesi

Epidemiyolojik çalışma sonuçlarından kesin bir bilgi çıkarılamadı: 1. Mobil telefon kullanım süreleri risk belirlenmesi açısından kısa 2. Hasta sayıları az 3. Metod farklılıkları mevcut (telefon tipi, süre, yoğunluk) 4. Mobil telefon teknolojisindeki değişikler (gelişmeler) çalışmaları güçleştiriyor. 1. Jenerasyon: anoloque telefon 2. Jenerasyon: digital 3. Jenerasyon: bluetooth, internet bağlantısı gibi…

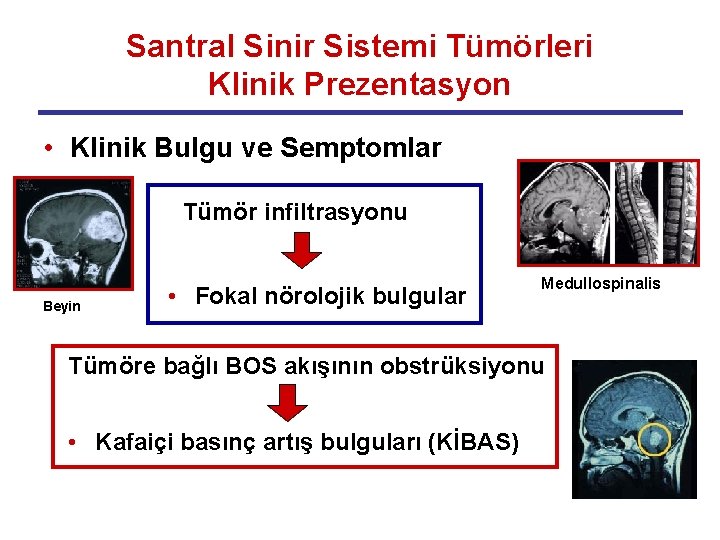
Santral Sinir Sistemi Tümörleri Klinik Prezentasyon • Klinik Bulgu ve Semptomlar Tümör infiltrasyonu Beyin • Fokal nörolojik bulgular Medullospinalis Tümöre bağlı BOS akışının obstrüksiyonu • Kafaiçi basınç artış bulguları (KİBAS)

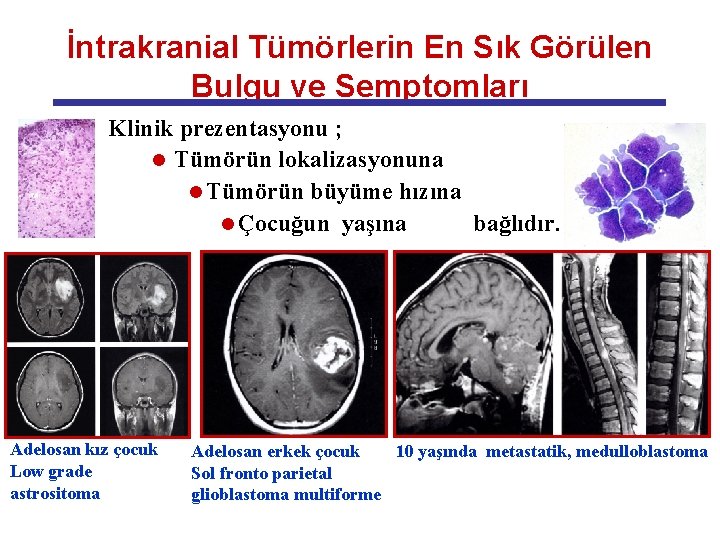
İntrakranial Tümörlerin En Sık Görülen Bulgu ve Semptomları Klinik prezentasyonu ; l Tümörün lokalizasyonuna l Tümörün büyüme hızına l Çocuğun yaşına bağlıdır. Adelosan kız çocuk Low grade astrositoma Adelosan erkek çocuk 10 yaşında metastatik, medulloblastoma Sol fronto parietal glioblastoma multiforme

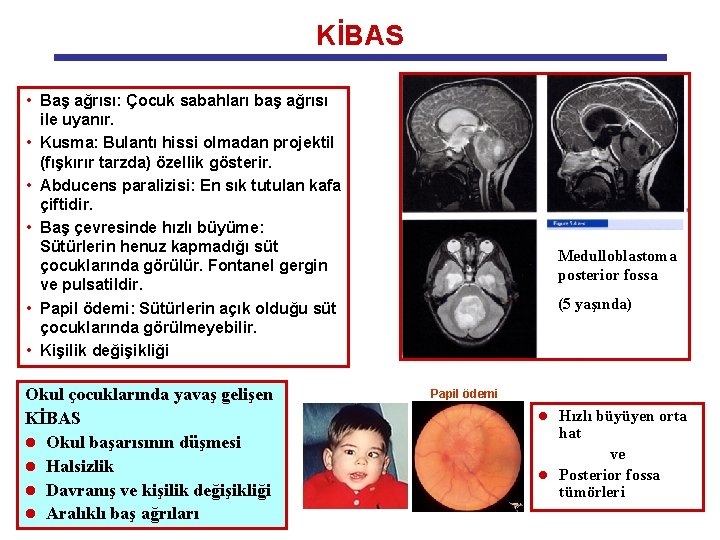
KİBAS • Baş ağrısı: Çocuk sabahları baş ağrısı ile uyanır. • Kusma: Bulantı hissi olmadan projektil (fışkırır tarzda) özellik gösterir. • Abducens paralizisi: En sık tutulan kafa çiftidir. • Baş çevresinde hızlı büyüme: Sütürlerin henuz kapmadığı süt çocuklarında görülür. Fontanel gergin ve pulsatildir. • Papil ödemi: Sütürlerin açık olduğu süt çocuklarında görülmeyebilir. • Kişilik değişikliği Okul çocuklarında yavaş gelişen KİBAS l Okul başarısının düşmesi l Halsizlik l Davranış ve kişilik değişikliği l Aralıklı baş ağrıları Medulloblastoma posterior fossa (5 yaşında) Papil ödemi Hızlı büyüyen orta hat ve l Posterior fossa tümörleri l

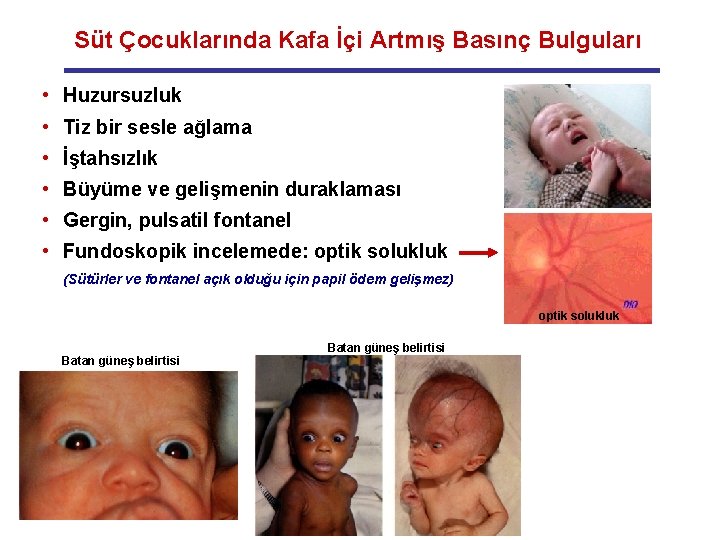
Süt Çocuklarında Kafa İçi Artmış Basınç Bulguları • Huzursuzluk • Tiz bir sesle ağlama • İştahsızlık • Büyüme ve gelişmenin duraklaması • Gergin, pulsatil fontanel • Fundoskopik incelemede: optik solukluk (Sütürler ve fontanel açık olduğu için papil ödem gelişmez) optik solukluk Batan güneş belirtisi

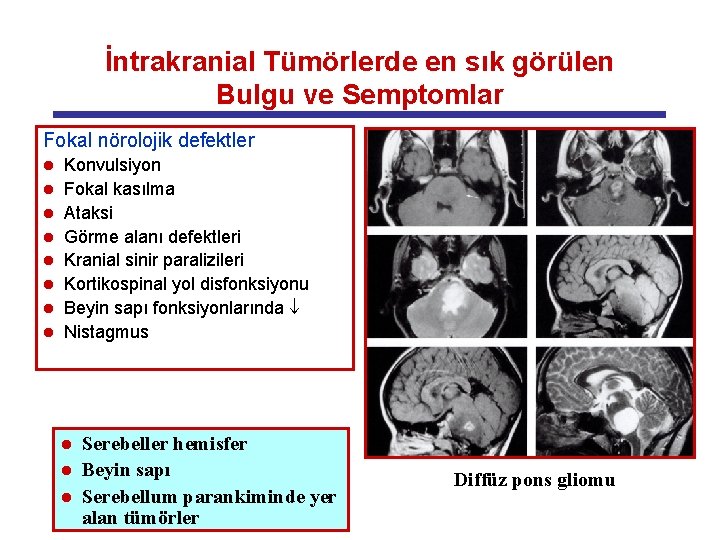
İntrakranial Tümörlerde en sık görülen Bulgu ve Semptomlar Fokal nörolojik defektler l l l l Konvulsiyon Fokal kasılma Ataksi Görme alanı defektleri Kranial sinir paralizileri Kortikospinal yol disfonksiyonu Beyin sapı fonksiyonlarında ¯ Nistagmus Serebeller hemisfer l Beyin sapı l Serebellum parankiminde yer alan tümörler l Diffüz pons gliomu

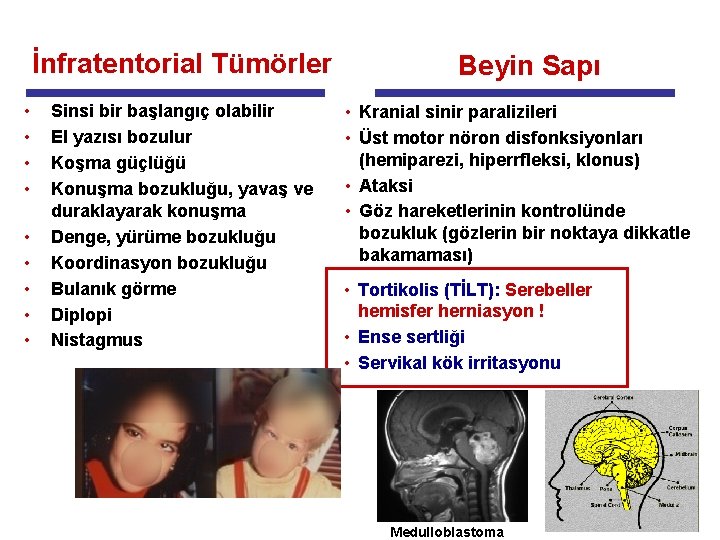
İnfratentorial Tümörler • • • Sinsi bir başlangıç olabilir El yazısı bozulur Koşma güçlüğü Konuşma bozukluğu, yavaş ve duraklayarak konuşma Denge, yürüme bozukluğu Koordinasyon bozukluğu Bulanık görme Diplopi Nistagmus Beyin Sapı • Kranial sinir paralizileri • Üst motor nöron disfonksiyonları (hemiparezi, hiperrfleksi, klonus) • Ataksi • Göz hareketlerinin kontrolünde bozukluk (gözlerin bir noktaya dikkatle bakamaması) • Tortikolis (TİLT): Serebeller hemisfer herniasyon ! • Ense sertliği • Servikal kök irritasyonu Medulloblastoma

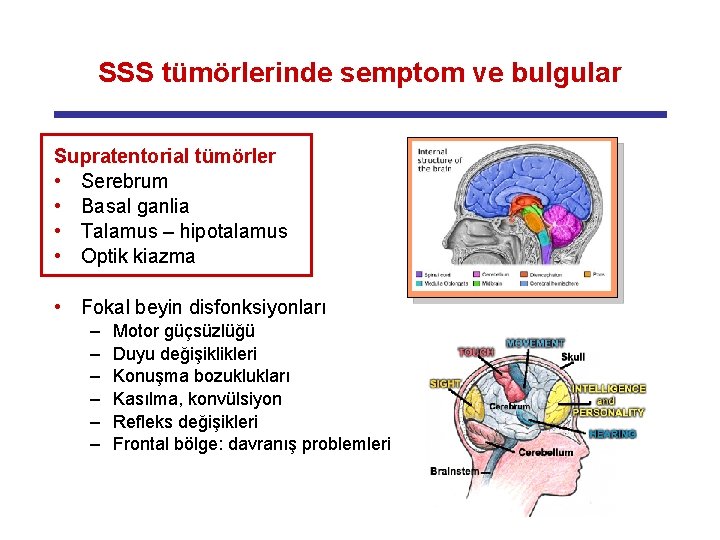
SSS tümörlerinde semptom ve bulgular Supratentorial tümörler • Serebrum • Basal ganlia • Talamus – hipotalamus • Optik kiazma • Fokal beyin disfonksiyonları – – – Motor güçsüzlüğü Duyu değişiklikleri Konuşma bozuklukları Kasılma, konvülsiyon Refleks değişikleri Frontal bölge: davranış problemleri

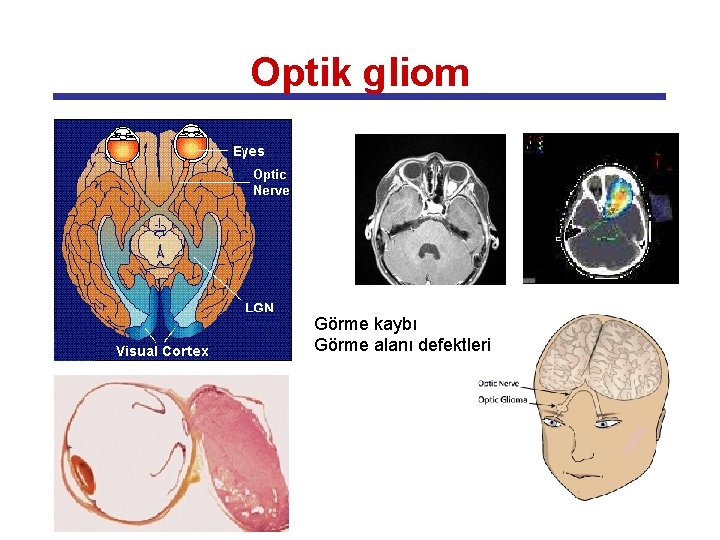
Optik gliom Görme kaybı Görme alanı defektleri

Tanı Yöntemleri Computed Tomograhpy (CT) • Beyin tümörlerinin %95’i belirlenebilir. • Kemik lezyonları • Tümör içinde kalsifikasyonların belirlenmesi • Stabil olmayan hastalarda daha kısa sürede tamamlanması nedeniyle tercih edilir. • Posterior fossa tümörlerinde MRI tercih edilmelidir.

Magnetic Resonance Imaging (MRI) 1 • İonize radyasyona maruz kalınmaz • Temporal lob tümörlerinde ve • Posterior fossa • Multiplaner görüntü sağladığı için cerrahi yaklaşımın planlanmasında tercih edilir • Farklı sekanslarda anatomik ve patolojik yorumlar yapılması mümkün olur – T 1 ağırlıklı görüntüler anatomik – T 2 ağırlıklar patolojik yaklaşımlar için kullanılır. • Fonksiyonel MRI ile motor bölgelerin haritası çıkarılabilir.

Magnetic Resonance Imaging (MRI) 2 • MRI + kontrast madde [gadolinium diethylenetri aminepentaacetic acid dimeglumine (Gd-DTPA)] – Beyin tümörlerinde kan-beyin bariyeri bozulduğu için ayrıntılı bilgi verir. – Tümör çevresindeki ödem ve – Tümör içerisindeki kistik ve solid alanlar daha iyi görülür. – Rezidüel tümör ve – gliosis (skar) dokusunun birbirinden ayırt edilmesine yardımcı olur.

Magnetic Resonance Angiography • Preoperatif inceleme – Normal anatomik vasküler yapılar – Tümör vaskülaritesi – Dural sinüs oklüzyonu incelenebilir.

Magnetic Resonance Spectroscopy (MRS) • Beyin tümörlerinde tanı ve izlemde kullanılan yeni bir yöntem • Malign tümör Nekroz bölgesi Ayırt edilmesini sağlar • Creatine / Cholin N-acetyl aspartacte / Cholin Oranları hesaplanır • MRS + MRI birlikte yorumlanırsa Preoperatif Postoperatif Tümör tipi hakkında Rezidüel tümör Postoperatif değişiklikler bilgi verebilir.

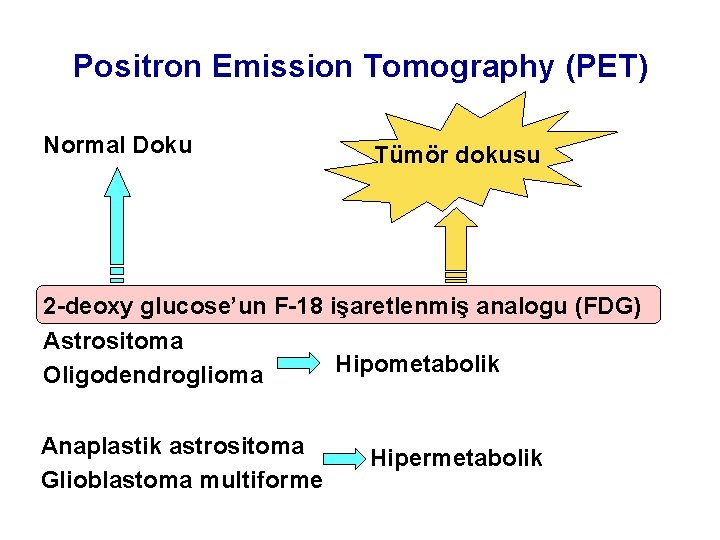
Positron Emission Tomography (PET) Normal Doku Tümör dokusu 2 -deoxy glucose’un F-18 işaretlenmiş analogu (FDG) Astrositoma Hipometabolik Oligodendroglioma Anaplastik astrositoma Glioblastoma multiforme Hipermetabolik

PET • Beyin tümörlerinde – – Tümör malignite derecesi Prognoz Uygun biyopsi bölgelerinin belirlenmesi Rekürrens tümör – Nekroz Skar dokusu RT ve KT alan Ödem bölgelerinin hastalarda ayırt edilmesini sağlar. Rekürrens tümör – postoperatif değişikliklerin ayırt edilmesinde yardımcı olur.

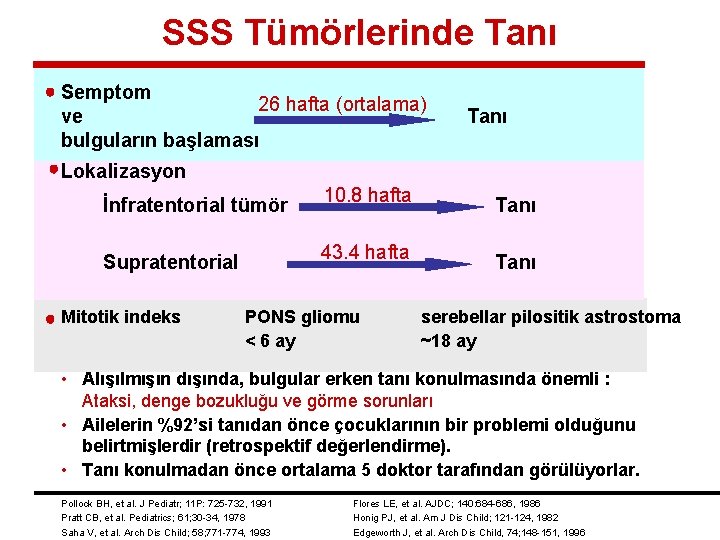
SSS Tümörlerinde Tanı Semptom 26 hafta (ortalama) ve bulguların başlaması Tanı Lokalizasyon İnfratentorial tümör 10. 8 hafta Tanı Supratentorial 43. 4 hafta Tanı Mitotik indeks PONS gliomu < 6 ay serebellar pilositik astrostoma ~18 ay • Alışılmışın dışında, bulgular erken tanı konulmasında önemli : Ataksi, denge bozukluğu ve görme sorunları • Ailelerin %92’si tanıdan önce çocuklarının bir problemi olduğunu belirtmişlerdir (retrospektif değerlendirme). • Tanı konulmadan önce ortalama 5 doktor tarafından görülüyorlar. Pollock BH, et al. J Pediatr; 11 P: 725 -732, 1991 Pratt CB, et al. Pediatrics; 61; 30 -34, 1978 Saha V, et al. Arch Dis Child; 58; 771 -774, 1993 Flores LE, et al. AJDC; 140: 684 -686, 1986 Honig PJ, et al. Am J Dis Child; 121 -124, 1982 Edgeworth J, et al. Arch Dis Child, 74; 148 -151, 1996

Çocukluk Çağı Beyin Tümörlerinde Tedavi Yaklaşımı • Cerrahi • Radyoterapi Primer tedavi modelleri • Kemoterapi • İlk kullanım: Cerrahi + RT ® Nüks Beyin Tümörlerinde Hastaların yaşam süreleri uzamış

Santral Sinir Sistemi Tümörlerinde Tedavi Yaklaşımları CERRAHİ • Histopatolojik inceleme ve genetik çalışmalar için doku örneğinin alınması (Doku biyopsisi) • En az nörolojik morbidite ile maksimum düzeyde tümörün çıkarılması (Gross total resection) • BOS obstrüksiyonu nedeniyle artmış kafa içi basıncının düşürülmesi • Pre-operatif Deksametozon – Tümör çevresindeki ödemi azaltır – Fokal semptomlar geriler • Endoskopik veya standart ventrikulostomi: Intrakranial basıncı düşürür. Stereotactic biyopsi ® Derin ortahat tümörleri için kullanılmaktadır.

Radyoterapi • RT: Lokal kontrol amacıyla uygulanır. High-grade Beyin Tümörleri: (mikroskopik – makroskopik residu) • RT ® external beam: conventional field ® conformal RT: Normal beyin dokusunun daha az ışın almasını sağlar (%30). • Çocuklarda RT bağlı geç yan etkiler fazla – Conformal RT tercih edilmeli – <3 yaş : RT ertelenmeli – <3 yaş : RT dozu azaltılabilir. (medullablastoma kraniospinal RT dozu 1/3 azaltılıyor) Halen üzerinde çalışmaların devam ettiği tedavi yaklaşımları: • Brachytherapy • Stereotactic radiosurgery • Fractionated stereotactic radiosurgey

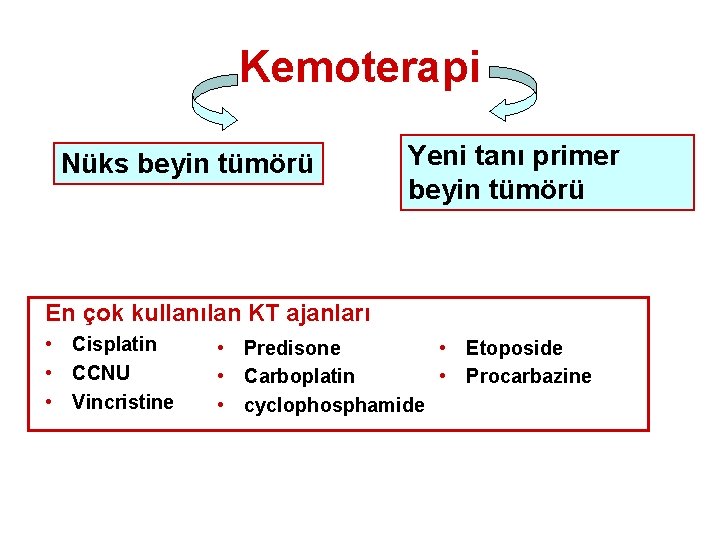
Kemoterapi Nüks beyin tümörü Yeni tanı primer beyin tümörü En çok kullanılan KT ajanları • Cisplatin • CCNU • Vincristine • Predisone • Etoposide • Carboplatin • Procarbazine • cyclophosphamide

Kemoterapide Güncel Yaklaşım • Kemoterapi Adjuvant 1. Büyüme hızı yüksek Yeni Tanı Beyin Tümörü Mitotik index yüksek 2. Üç yaşından küçük çocuklarda RT ertelenmesi 3. RT dozlarının azaltılmasına imkan vermesi amacıyla 4. RT + KT prognozu iyileştirir 3 yaşından küçük çocuklarda beyin gelişimi henüz tamamlanmadığı için RT bağlı önemli komplikasyonlar gelişmektedir.

Astrositoma • Yeni tanı progressive low grade • Rekürrens low-grade • High Grade astrositoma Cerrahi + RT + KT • • Beyin sapı gliomu Ependimoma Optik gliom : Progresyon Germ hücreli tümörler

Medullo Blastoma Yüksek risk grubu: – Pozitif BOS + – Medullospinalis yayılımı + – Rezidü kitle > 1. 5 cm 2 – Large-cell anaplastik – <3 yaş Orta risk grubu: – Posterior fossa da sınırlı – Andiferansiye – >3 yaş Cerrahi Kranio-spinal RT KT Kranio-spinal RT dozununun azaltılması imkanını veriyor