OCUKLARDA LER YAAM DESTE KURSU RTM BOZUKLUKLARI Bu

ÇOCUKLARDA İLERİ YAŞAM DESTEĞİ KURSU RİTİM BOZUKLUKLARI

Bu dersin amaçları: • Kardiyak arreste neden olabilecek durumları tanımlamak • Sık karşılan ritim bozukluklarını tanımlamak • SVT’yi ST’den ayırdetmek • SVT tedavisinde vagal manevrayı uygulamak • Şok ile beraber olan ritim bozukluklarını tanımlamak ve tedavisini yapmak

Giriş • Kardiyak arrestin en sık nedeni solunum yetmezliğidir • Solunum yetmezliği devam ederse kalpte ritim bozuklukları gelişir • Eğer daha önce iyi bir çocukta aniden kollaps ve şok gelişirse bu durumdan BİRİNCİL olarak KARDİYAK ARİTMİ sorumlu olabilir.

Aritmi için yüksek risk oluşturan durumlar • • Elektrolit bozuklukları Miyokardit Doğumsal / kazanılmış hastalıkları Aritmi hikayesi Uzamış QT sendromu İlaç doz aşımı Travma Ciddi hipotermi

Kalp Hızı Çok hızlı: – bebeklerde >220/dk – çocuklarda >180/dk Çok yavaş: – bebeklerde <80/dk – çocuklarda <60/dk
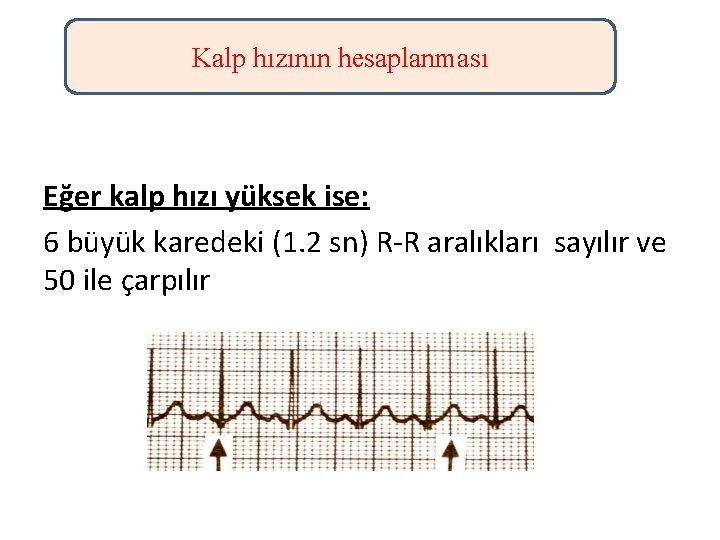
Kalp hızının hesaplanması Eğer kalp hızı yüksek ise: 6 büyük karedeki (1. 2 sn) R-R aralıkları sayılır ve 50 ile çarpılır

Kalp hızının hesaplanması Eğer kalp hızı yavaşsa: iki R dalgası arasındaki büyük karelerin sayısı 300’e bölünür
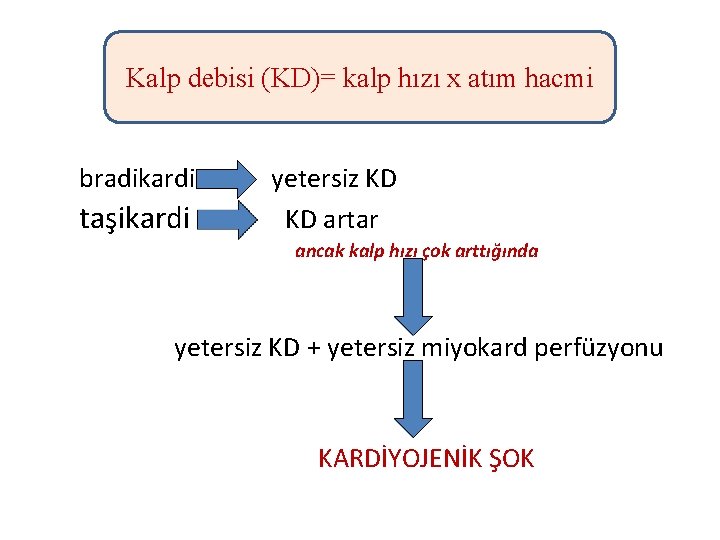
Kalp debisi (KD)= kalp hızı x atım hacmi bradikardi taşikardi yetersiz KD KD artar ancak kalp hızı çok arttığında yetersiz KD + yetersiz miyokard perfüzyonu KARDİYOJENİK ŞOK

Anormal ritmlerin sınıflandırılması A. B. C. Bradiaritmiler Taşiaritmiler 1. Sinüs taşikardisi (ST) 2. Supraventriküler taşikardi (SVT) 3. Ventriküler taşikardi (VT) Nabızsız arrest 1. Asistol 2. Nabızsız elektriksel aktivite (NEA) 3. Ventriküler fibrilasyon (VF)/VT

Ritm bozukluklarının değerlendirilmesi – Ritim var mı; varsa hızlı mı, yavaş mı ? – QRS kompleksi dar veya geniş mi? – Perfüzyon bozukluğu var mı ? – EKG’sinde başka özellik var mı?
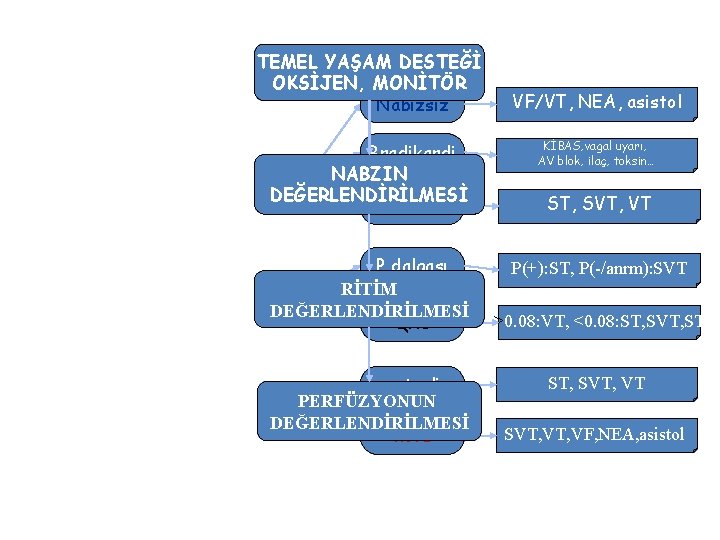
TEMEL YAŞAM DESTEĞİ OKSİJEN, MONİTÖR Nabızsız Bradikardi NABZIN DEĞERLENDİRİLMESİ Taşikardi P dalgası RİTİM DEĞERLENDİRİLMESİ QRS yeterli PERFÜZYONUN DEĞERLENDİRİLMESİ kötü VF/VT, NEA, asistol KİBAS, vagal uyarı, AV blok, ilaç, toksin… ST, SVT, VT P(+): ST, P(-/anrm): SVT >0. 08: VT, <0. 08: ST, SVT, ST ST, SVT, VT, VF, NEA, asistol
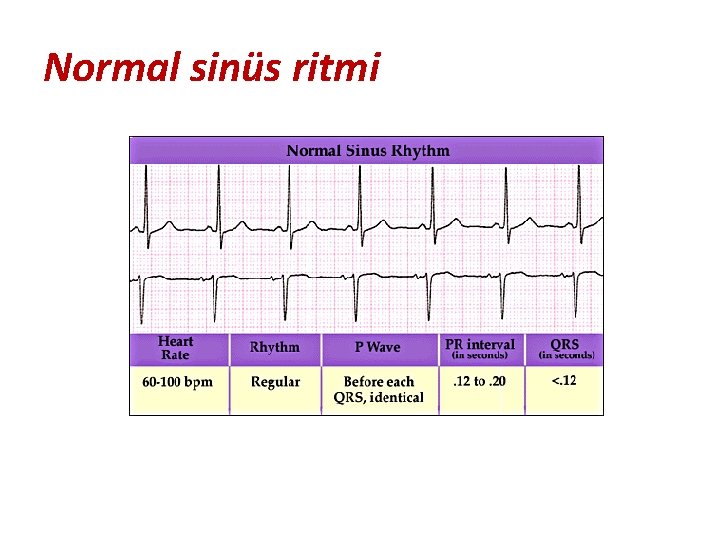
Normal sinüs ritmi

ARİTMİLERDE TEDAVİ İLKELERİ A. Farmakolojik olmayan tedaviler 1. Elektriksel girişimler Defibrilasyon Kardiyoversiyon Pil takma 2. Mekanik girişimler Vagal manevra Perikardiyosentez B. Farmakolojik tedaviler

ELEKTRİKSEL TEDAVİ GİRİŞİMLERİ Defibrilasyon – EKG ile senkronize değil – Nabızsız ritimlerde kullanılır (VF ve nabızsız VT) • Doz: 2 J/kg, etkili olmazsa daha sonra 4 J/kg Kardiyoversiyon – EKG ile senkronize – Nabzın hissedildiği aritmilerde kullanılır (semptomatik VT ve SVT) • Doz: 0. 5 -1 J/kg, etkili olmazsa 2 J/kg (sedasyon yapılabilir)

DEFİBRİLASYON (Myokardın asenkron depolarizasyonu) • Doğru kaşıklar seçilmelidir. – Bebek (10 kg yada 1 yaş altı): 4. 5 cm, çocuk: veya 10 kg’ın üstüne erişkin kaşıklar (8 -10 cm) kullanılabilir • Kaşıklar yerleştirilmelidir. – Anterolateral: orta aksiller hat apeks - klavikula altı sternum sağı – Anteroposterior: sternum alt bölüm sol – sol skapula altı • Kaşıklar iyi temas etmelidir. – Elektrod jeli kullanılmalı (USGjelleri, alkol ve tuzlu su yeterince iletken değil) • Doğru enerji seçilmelidir. – 2 -4 J/kg arasında • Güvenlik – Görevliler hastaya ya da sedyeye değmemelidir.

RİTİM BOZUKLUKLARI

BRADİARİTMİLER • Bradiaritminin en sık nedeni hipoksidir • Diğer nedenler ise: nodal veya ventriküler ritm, AV blok, aşırı vagal uyarı, hipotermi, toksinler/ilaçlar, konjenital kalp blokları/kalp nakli, miyokardit, santral sinir sistemi patolojileri
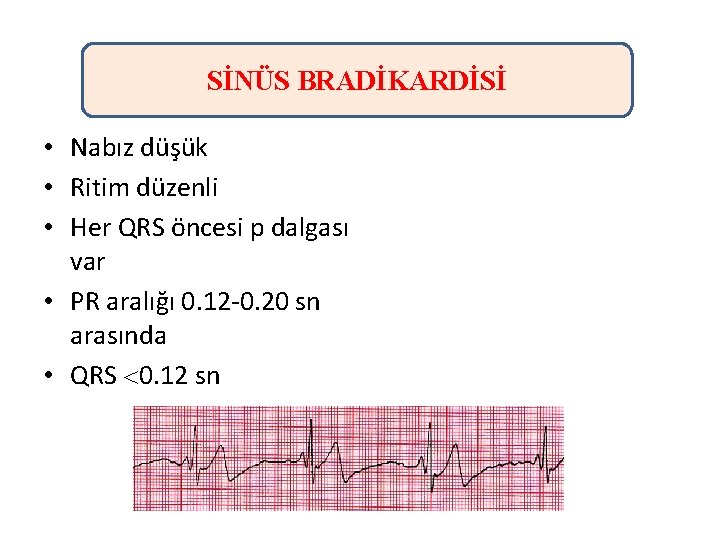
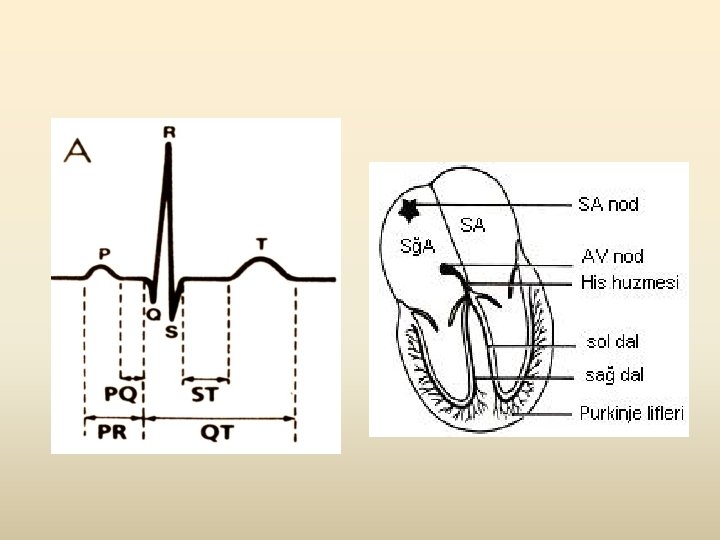
SİNÜS BRADİKARDİSİ • Nabız düşük • Ritim düzenli • Her QRS öncesi p dalgası var • PR aralığı 0. 12 -0. 20 sn arasında • QRS 0. 12 sn

Bradikardinin tedavisi • Araştır ve ABC’ yi sağla, oksijen ver, monitörize et • Yeterli perfüzyon varsa: gözle, konsultasyonu düşün • Yeterli perfüzyon yoksa: Kalp masajına başla ve epinefrin ver • Epinefrin 1: 10. 000 solüsyondan 0, 01 mg/kg (0, 1 ml/kg) İV/İO her 3 -5 dakikada bir • Epinefrin 1: 1000 solüsyondan 0, 1 mg/kg (0, 1 ml/kg) ET her 3 -5 dakikada bir • Nabızsız arrest gelişirse Nabızsız arrest algoritmini takip et
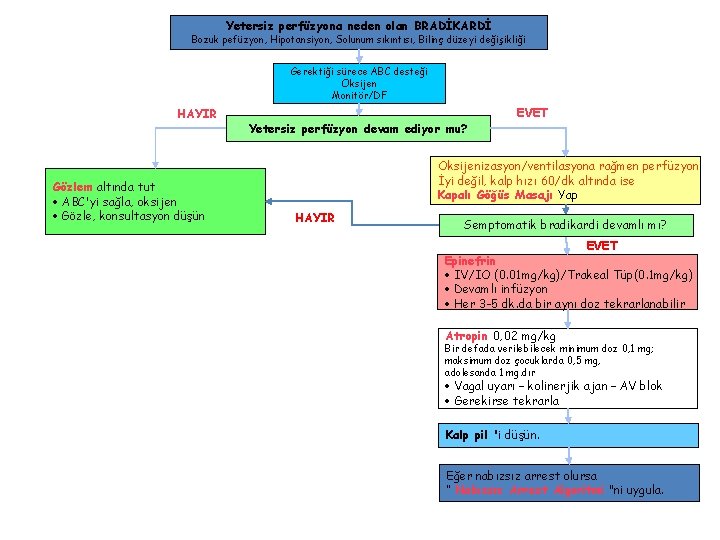
Yetersiz perfüzyona neden olan BRADİKARDİ Bozuk pefüzyon, Hipotansiyon, Solunum sıkıntısı, Bilinç düzeyi değişikliği Gerektiği sürece ABC desteği Oksijen Monitör/DF HAYIR Gözlem altında tut ABC'yi sağla, oksijen Gözle, konsultasyon düşün Yetersiz perfüzyon devam ediyor mu? EVET Oksijenizasyon/ventilasyona rağmen perfüzyon İyi değil, kalp hızı 60/dk altında ise Kapalı Göğüs Masajı Yap HAYIR Semptomatik bradikardi devamlı mı? EVET Epinefrin IV/IO (0. 01 mg/kg)/Trakeal Tüp(0. 1 mg/kg) Devamlı infüzyon Her 3 -5 dk. da bir aynı doz tekrarlanabilir Atropin 0, 02 mg/kg Bir defada verilebilecek minimum doz 0, 1 mg; maksimum doz çocuklarda 0, 5 mg, adolesanda 1 mg. dır Vagal uyarı – kolinerjik ajan – AV blok Gerekirse tekrarla Kalp pil 'i düşün. Eğer nabızsız arrest olursa “ Nabızsız Arrest Algoritmi "ni uygula.

Bradikardinin Tedavisi • Vagal tonus, primer AV blok varsa atropin yap • Atropin 0, 02 mg/kg İV/İO/ET (çocuklarda en az 0, 1 mg/en fazla 0, 5 mg ve adolesanlarda 1 mg) Vagal uyarılarda, AV blokta ve kolinerjik ilaç toksitesinde birden fazla uygulanabilir

Bradikardinin Tedavisi • Kalp pili düşün (Kalp bloğunda/kalp naklinde, ilaç aşırı dozunda) • Olası nedeni tedavi et: 5 H, 5 T

Olası Nedenleri (5 H, 5 T) akılda bulundur ve tdv et • • Hipoksi Hipovolemi Hipotermi Hiper/hipokalemi/hipo glisemi veya diğer metabolik durumlar • Hidrojen iyonları (asidoz) • Tamponad (Kardiyak) • Tansiyon Pnömotoraks • Toksin/ilaç aşırı dozu • Tromboemboli (pulmoner) • Travma


Taşiaritmiler: Hızlı ve Dar kompleksli ise (ST/SVT ayrımı) SİNÜS TAŞİKARDİSİ (ST) • Öyküde tanımlanabilir bir neden saptanabilir (ateş, travma, ağrı, stres, dehidratasyon) • P dalgası normaldir • Kalp hızı aktivite ile değişir • R-R değişken/ PR aralığı sabittir • Kalp hızı bebeklerde <220/dk, çocuklarda <180/dk • • • SUPRAVENTRİKÜLER TAŞİKARDİ (SVT) Öykü ile uyumlu (özgül değil) P dalgası yoktur veya anormaldir Kalp hızı aktivite ile değişmez Ani değişiklikler olabilir Kalp hızı bebeklerde >220/dk, çocuklarda >180/dk
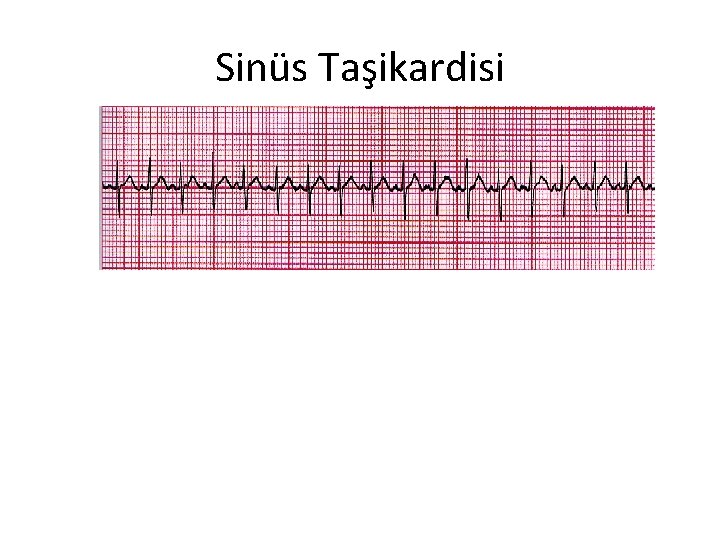
Sinüs Taşikardisi

Supraventriküler Taşikardi

ST’de Tedavi ALTTA YATAN NEDENİ TEDAVİ ET!!

Olası Nedenleri (5 H, 5 T) akılda bulundur ve tdv et • • Hipoksi Hipovolemi Hipotermi Hiper/hipokalemi/hipo glisemi veya diğer metabolik durumlar • Hidrojen iyonları (asidoz) • Tamponad (Kardiyak) • Tansiyon Pnömotoraks • Toksin/ilaç aşırı dozu • Tromboemboli (pulmoner) • Travma

SVT

SVT’nin Tedavisi (Perfüzyon yeterli ise) • Vagal manevra, yüze buz uygulama, ıkınma, balon şişirme * Çocuklarda karotis masajından ve oküler basıdan kaçının
Bebeklerde Vagal Manevra

SVT’nin Tedavisi (Perfüzyon yeterli ise) • Konsultasyonu düşün • Adenozin 0, 1 mg/kg İV (ilk doz en fazla 6 mg) ve hızlı bolus şeklinde (etki görülmezse doz 2 katına çıkılır) • Eğer başarılı olunamazsa, senkronize kardiyoversiyon uygula • Eğer yine başarılı olunamazsa, digoksin, -blokörler, Ca+2 kanal blokörler, (* bebeklerde verapamil kontrendike)
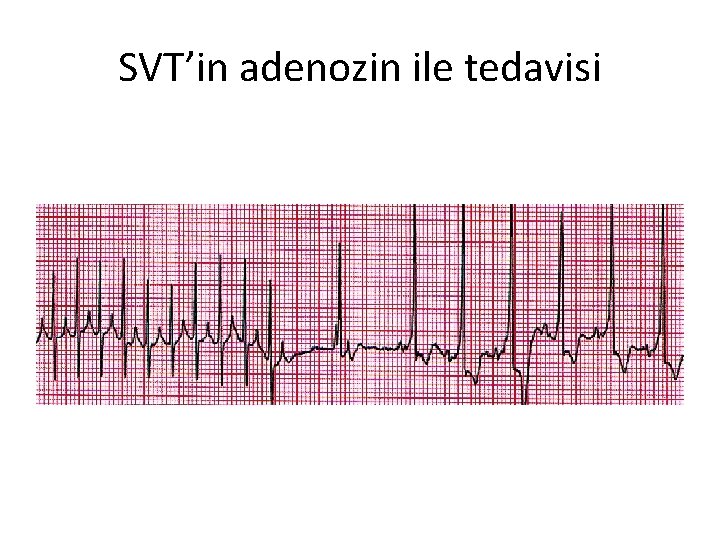
SVT’in adenozin ile tedavisi
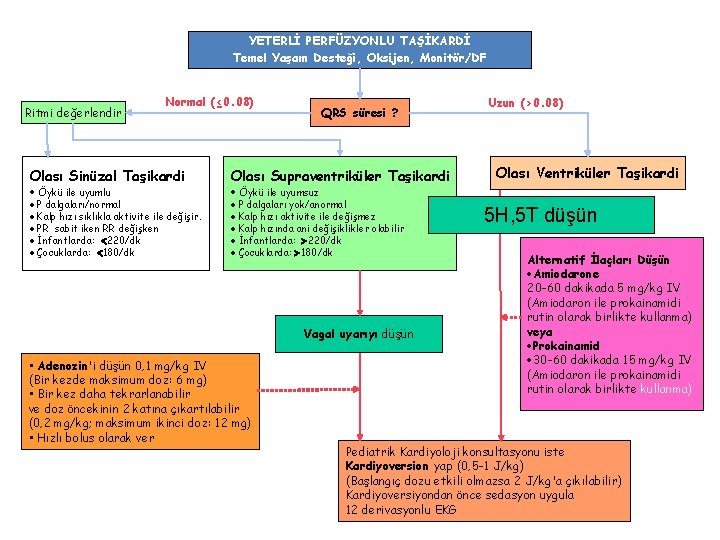
YETERLİ PERFÜZYONLU TAŞİKARDİ Temel Yaşam Desteği, Oksijen, Monitör/DF Ritmi değerlendir Normal (≤ 0. 08) Olası Sinüzal Taşikardi Öykü ile uyumlu P dalgaları/normal Kalp hızı sıklıkla aktivite ile değişir. PR sabit iken RR değişken İnfantlarda: 220/dk Çocuklarda: 180/dk QRS süresi ? Olası Supraventriküler Taşikardi Uzun (>0. 08) Olası Ventriküler Taşikardi Öykü ile uyumsuz P dalgaları yok/anormal Kalp hızı aktivite ile değişmez Kalp hızında ani değişiklikler olabilir İnfantlarda: 220/dk Çocuklarda: 180/dk Vagal uyarıyı düşün • Adenozin'i düşün 0, 1 mg/kg IV (Bir kezde maksimum doz: 6 mg) • Bir kez daha tekrarlanabilir ve doz öncekinin 2 katına çıkartılabilir (0, 2 mg/kg; maksimum ikinci doz: 12 mg) • Hızlı bolus olarak ver 5 H, 5 T düşün Alternatif İlaçları Düşün Amiodarone 20 -60 dakikada 5 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma) veya Prokainamid 30 -60 dakikada 15 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma) Pediatrik Kardiyoloji konsultasyonu iste Kardiyoversion yap (0, 5 -1 J/kg) (Başlangıç dozu etkili olmazsa 2 J/kg'a çıkılabilir) Kardiyoversiyondan önce sedasyon uygula 12 derivasyonlu EKG

SVT’nin Tedavisi (Perfüzyon yetersiz ise) • Acil kardiyoversiyon veya • Adenozin (İV/İO)
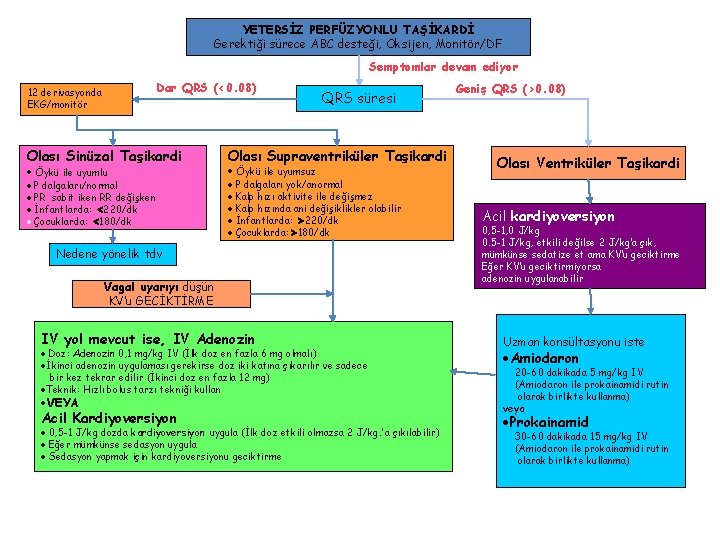
YETERSİZ PERFÜZYONLU TAŞİKARDİ Gerektiği sürece ABC desteği, Oksijen, Monitör/DF Semptomlar devam ediyor Dar QRS (<0. 08) 12 derivasyonda EKG/monitör Olası Sinüzal Taşikardi Öykü ile uyumlu P dalgaları/normal PR sabit iken RR değişken İnfantlarda: 220/dk Çocuklarda: 180/dk QRS süresi Olası Supraventriküler Taşikardi Öykü ile uyumsuz P dalgaları yok/anormal Kalp hızı aktivite ile değişmez Kalp hızında ani değişiklikler olabilir İnfantlarda: 220/dk Çocuklarda: 180/dk Nedene yönelik tdv Vagal uyarıyı düşün KV’u GECİKTİRME Geniş QRS (>0. 08) Olası Ventriküler Taşikardi Acil kardiyoversiyon 0, 5 -1, 0 J/kg 0. 5 -1 J/kg, etkili değilse 2 J/kg’a çık, mümkünse sedatize et ama KV’u geciktirme Eğer KV’u geciktirmiyorsa adenozin uygulanabilir IV yol mevcut ise, IV Adenozin Uzman konsültasyonu iste VEYA 20 -60 dakikada 5 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma) veya Doz: Adenozin 0, 1 mg/kg IV (İlk doz en fazla 6 mg olmalı) İkinci adenozin uygulaması gerekirse doz iki katına çıkarılır ve sadece bir kez tekrar edilir (İkinci doz en fazla 12 mg) Teknik: Hızlı bolus tarzı tekniği kullan Acil Kardiyoversiyon 0, 5 -1 J/kg dozda kardiyoversiyon uygula (İlk doz etkili olmazsa 2 J/kg. 'a çıkılabilir) Eğer mümkünse sedasyon uygula Sedasyon yapmak için kardiyoversiyonu geciktirme Amiodaron Prokainamid 30 -60 dakikada 15 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma)

Ventriküler Taşikardi • • Geniş QRS, açıklanana dek VT kabul edilmelidir Çocukluk yaş grubunda nadirdir Genellikle altta yatan bir kalp hastalığı vardır Kalp atım hızı >120/dk’dır
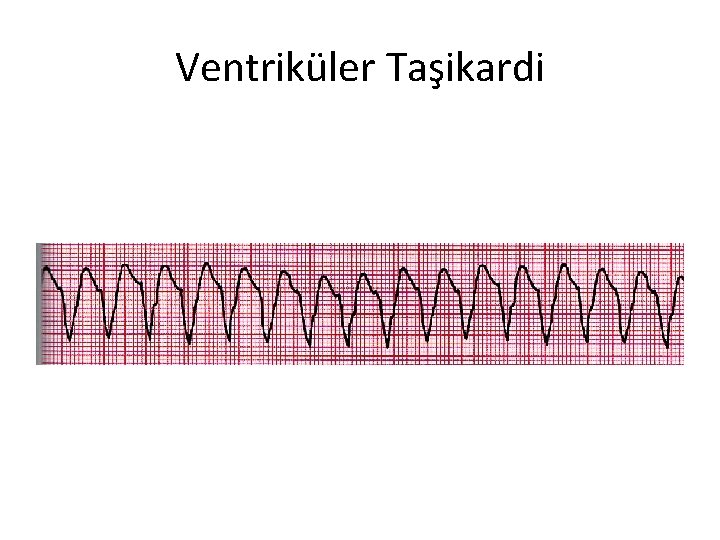
Ventriküler Taşikardi

VT’nin Tedavisi (Perfüzyon yeterli ise) – Olası nedenleri (5 H, 5 T) tedavi et – İlaç uygula: Amiodaron 5 mg/kg İV 20 -60 dk. da Prokainamid 15 mg/kg İV 30 -60 dk. da – Gerekirse sedasyonla kardiyoversiyon (0, 5 J/kg-2 J/kg)
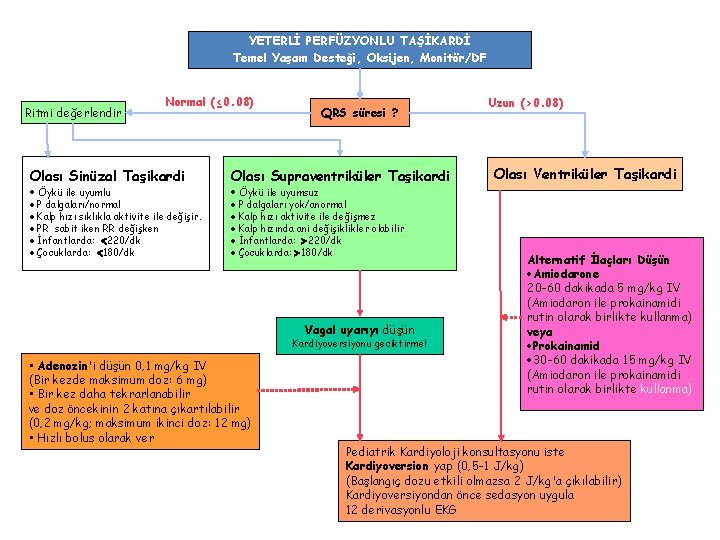
YETERLİ PERFÜZYONLU TAŞİKARDİ Temel Yaşam Desteği, Oksijen, Monitör/DF Ritmi değerlendir Normal (≤ 0. 08) Olası Sinüzal Taşikardi Öykü ile uyumlu P dalgaları/normal Kalp hızı sıklıkla aktivite ile değişir. PR sabit iken RR değişken İnfantlarda: 220/dk Çocuklarda: 180/dk QRS süresi ? Olası Supraventriküler Taşikardi Uzun (>0. 08) Olası Ventriküler Taşikardi Öykü ile uyumsuz P dalgaları yok/anormal Kalp hızı aktivite ile değişmez Kalp hızında ani değişiklikler olabilir İnfantlarda: 220/dk Çocuklarda: 180/dk Vagal uyarıyı düşün Kardiyoversiyonu geciktirme! • Adenozin'i düşün 0, 1 mg/kg IV (Bir kezde maksimum doz: 6 mg) • Bir kez daha tekrarlanabilir ve doz öncekinin 2 katına çıkartılabilir (0, 2 mg/kg; maksimum ikinci doz: 12 mg) • Hızlı bolus olarak ver Alternatif İlaçları Düşün Amiodarone 20 -60 dakikada 5 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma) veya Prokainamid 30 -60 dakikada 15 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma) Pediatrik Kardiyoloji konsultasyonu iste Kardiyoversion yap (0, 5 -1 J/kg) (Başlangıç dozu etkili olmazsa 2 J/kg'a çıkılabilir) Kardiyoversiyondan önce sedasyon uygula 12 derivasyonlu EKG

VT’nin Tedavisi (Nabız var, perfüzyon yetersiz ise) • ACİL senkronize kardiyoversiyon (0, 5 J/kg-2 J/kg) CEVAP ALINAMAZSA • İlaç tedavisi: Amiodaron 5 mg/kg İV 20 -60 dk. da Prokainamid 15 mg/kg İV 30 -60 dk. da Amiodaron ve prokainamidin ikisini birlikte rutin olarak kullanma
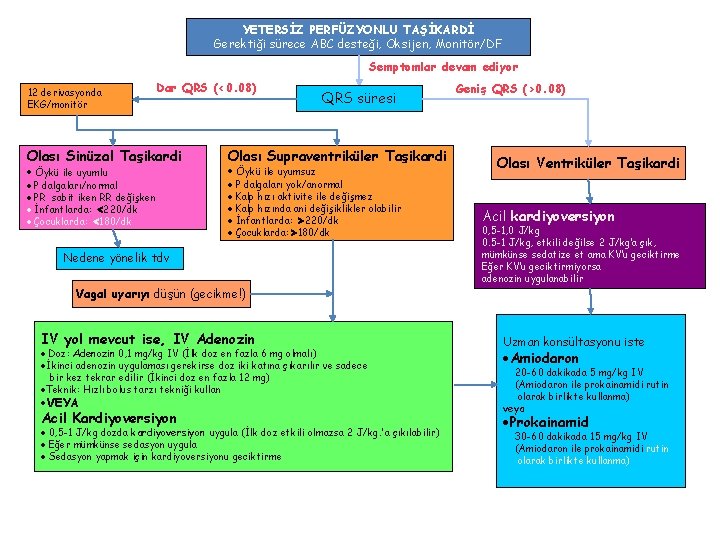
YETERSİZ PERFÜZYONLU TAŞİKARDİ Gerektiği sürece ABC desteği, Oksijen, Monitör/DF Semptomlar devam ediyor 12 derivasyonda EKG/monitör Dar QRS (<0. 08) Olası Sinüzal Taşikardi Öykü ile uyumlu P dalgaları/normal PR sabit iken RR değişken İnfantlarda: 220/dk Çocuklarda: 180/dk QRS süresi Olası Supraventriküler Taşikardi Öykü ile uyumsuz P dalgaları yok/anormal Kalp hızı aktivite ile değişmez Kalp hızında ani değişiklikler olabilir İnfantlarda: 220/dk Çocuklarda: 180/dk Nedene yönelik tdv Geniş QRS (>0. 08) Olası Ventriküler Taşikardi Acil kardiyoversiyon 0, 5 -1, 0 J/kg 0. 5 -1 J/kg, etkili değilse 2 J/kg’a çık, mümkünse sedatize et ama KV’u geciktirme Eğer KV’u geciktirmiyorsa adenozin uygulanabilir Vagal uyarıyı düşün (gecikme!) IV yol mevcut ise, IV Adenozin Uzman konsültasyonu iste VEYA 20 -60 dakikada 5 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma) veya Doz: Adenozin 0, 1 mg/kg IV (İlk doz en fazla 6 mg olmalı) İkinci adenozin uygulaması gerekirse doz iki katına çıkarılır ve sadece bir kez tekrar edilir (İkinci doz en fazla 12 mg) Teknik: Hızlı bolus tarzı tekniği kullan Acil Kardiyoversiyon 0, 5 -1 J/kg dozda kardiyoversiyon uygula (İlk doz etkili olmazsa 2 J/kg. 'a çıkılabilir) Eğer mümkünse sedasyon uygula Sedasyon yapmak için kardiyoversiyonu geciktirme Amiodaron Prokainamid 30 -60 dakikada 15 mg/kg IV (Amiodaron ile prokainamidi rutin olarak birlikte kullanma)


Nabızsız arrest 1. Asistol 2. Nabızsız elektriksel aktivite (NEA) 3. VF/VT
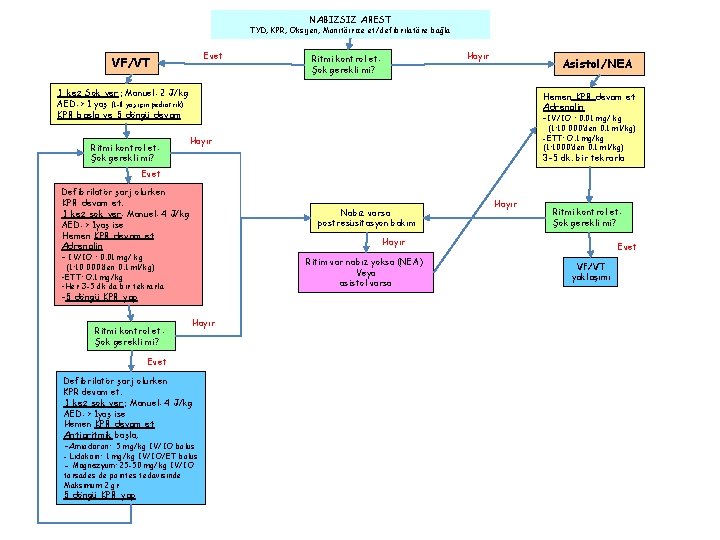
NABIZSIZ AREST TYD, KPR, Oksijen, Monitöirize et/defibrilatöre bağla Evet VF/VT Hayır Ritmi kontrol et: Şok gerekli mi? Asistol/NEA 1 kez Şok ver: Manuel: 2 J/kg AED: > 1 yaş (1 -8 yaş için pediatrik) KPR başla ve 5 döngü devam Ritmi kontrol et: Şok gerekli mi? Hemen KPR devam et Adrenalin -IV/IO : 0. 01 mg/ kg (1: 10 000’den 0. 1 ml/kg) -ETT: O. 1 mg/kg (1: 1000’den 0. 1 ml/kg) Hayır 3 -5 dk. bir tekrarla Evet Defibrilatör şarj olurken KPR devam et. 1 kez şok ver: Manuel: 4 J/kg AED: > 1 yaş ise Hemen KPR devam et Adrenalin - IV/IO : 0. 01 mg/ kg Nabız varsa postresüsitasyon bakım Ritim var nabız yoksa (NEA) Veya asistol varsa (1: 10 000’den 0. 1 ml/kg) -5 döngü KPR yap Hayır Evet Defibrilatör şarj olurken KPR devam et. 1 kez şok ver: Manuel: 4 J/kg AED: > 1 yaş ise Hemen KPR devam et Antiaritmik başla; -Amiodaron: 5 mg/kg IV/IO bolus - Lidokain: 1 mg/kg IV/IO/ET bolus - Magnezyum: 25 -50 mg/kg IV/IO torsades de pointes tedavisinde Maksimum 2 gr 5 döngü KPR yap Ritmi kontrol et: Şok gerekli mi? Hayır -ETT: O. 1 mg/kg -Her 3 -5 dk da bir tekrarla Ritmi kontrol et: Şok gerekli mi? Hayır Evet VF/VT yaklaşımı
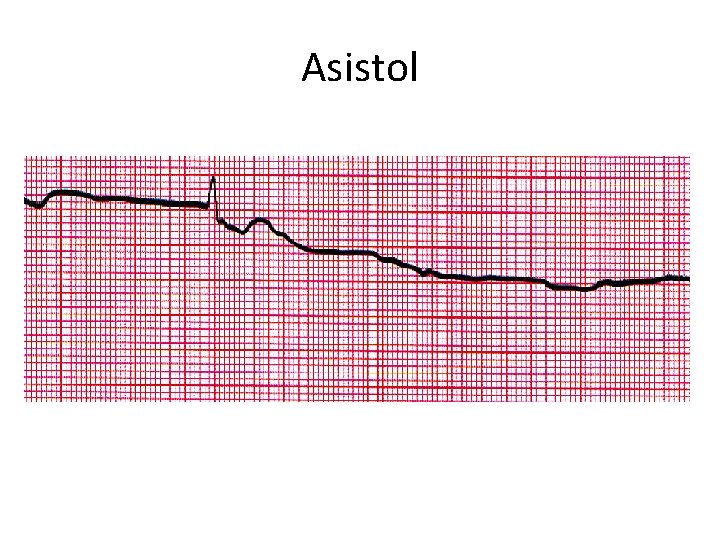
Asistol

Asistolün Tedavisi • Epinefrin 1: 10. 000 solüsyondan 0, 01 mg/kg (0, 1 ml/kg) İV/İO her 3 -5 dakikada bir tekrarlanabilir

Nabızsız Elektriksel Aktivite (NEA) • Nabız alınamaz ancak EKG’de elektriksel aktivite gözlenir

NEA’nin Tedavisi Asistole benzer şekilde tedavi edilir • • Hipoksi Hipovolemi Hipotermi Hiper/hipokalemi Tamponad (Kardiyak) Tansiyon Pnömotoraks Toksin/ilaç aşırı dozu Tromboemboli veya diğer metabolik (pulmoner) durumlar • Travma • Hidrojen iyonları (asidoz) • •
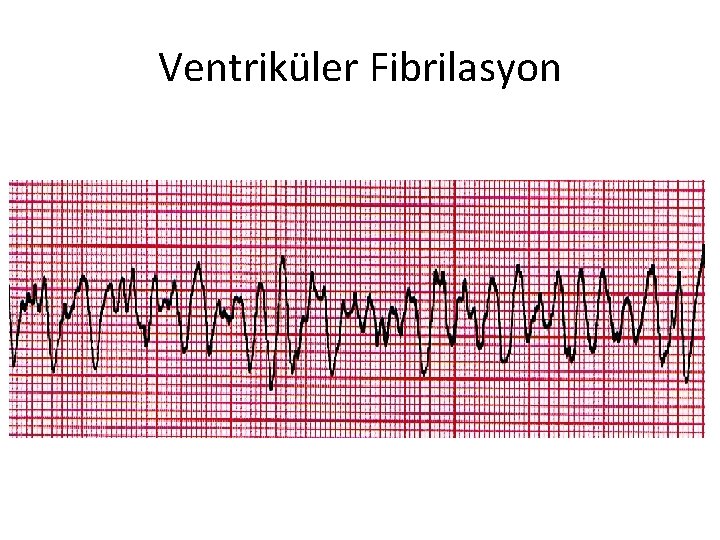
Ventriküler Fibrilasyon
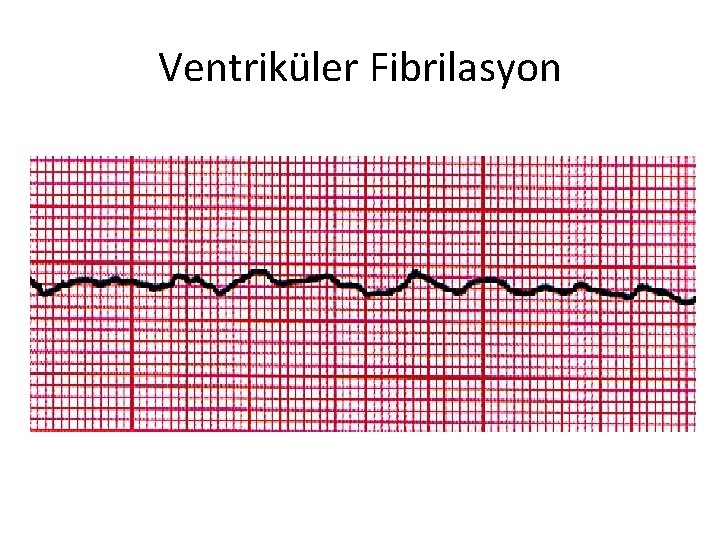
Ventriküler Fibrilasyon
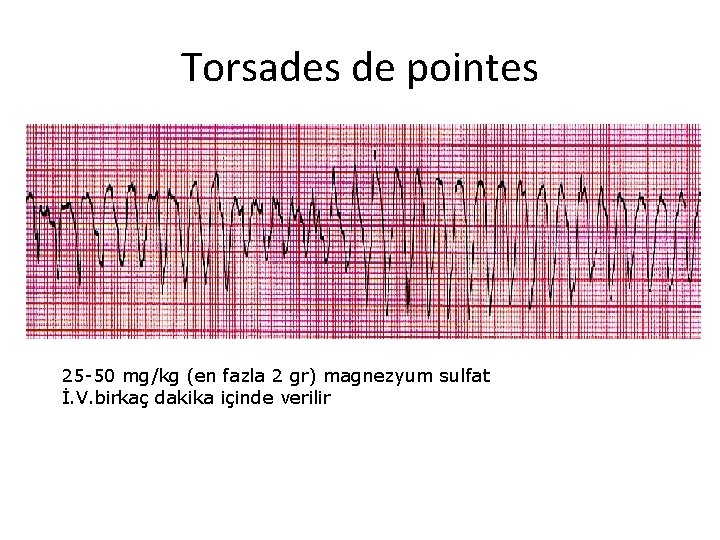
Torsades de pointes 25 -50 mg/kg (en fazla 2 gr) magnezyum sulfat İ. V. birkaç dakika içinde verilir

Otomatik Eksternal Defibrilatör (AED) • Hastane dışında, nabız alınamayan aritmilerde ve erişkinlerde kullanılır

Otomatik Eksternal Defibrilatör (AED) Kullanımı ü Erişkinlerde hastane öncesi kullanımı defibrilasyon süresini kısaltıyor ve yaşam süresini belirgin olarak iyileştiriyor ü 2000 ü < 8 yaş: önerilmiyor ü > 8 yaş: ritim tesbiti için ü > 8 yaş: defibrilasyon (VF/nabızsız VT) ü 2002 (ILCOR)-2005 PALS ü 1 -8 yaş nabızsız hastalarda kullanılabilir. İdeal olarak çocuk dozu (50 J) oluşturan cihazlar kullanılmalı (Sınıf IIb) ü < 1 yaş kullanımı için yeterli veri yok (VF/VT ile sinüs taşikardisini ayırd etmez)

Sorular
- Slides: 58