Occlusion intestinale maligne non rscable prise en charge

Occlusion intestinale maligne non résécable : prise en charge palliative Dr Vincent GAMBLIN

Introduction • Occlusion chez patient aux antécédents de cancer non nécessairement synonyme d’occlusion néoplasique • En soins palliatifs : 3 à 6% – probablement sous-estimée – fréquence élevée carcinose péritonéale- siège souvent imprécis – mécanisme polymorphe • Tableaux cliniques multiples rarement typiques • Obstacles partiels ou complets • En soins palliatifs : cancers responsables : • Cancers colorectaux 50 -68% • Ovariens 27 -45% • Incidence • 5 -51% cancers ovaire • 4. 4 -24% cancers colorectaux

Etiologies (1) • Tumeur endo ou extraluminale • Carcinose péritonéale • Occlusion sur bride • Occlusion sur lésion radique (grêle ou colite radique) • Troubles de la motricité intestinale par iléus fonctionnel : • Infiltration maligne (mésentère, muscles intestinaux, plexus coeliaque) • Neuropathie paranéoplasique (cancer poumon)

Etiologies (2) • Troubles de la motricité intestinale par iléus fonctionnel (suite): • Troubles métaboliques (hypokaliémie, hypercalcémie, acidose, insuffisance rénale) • Troubles endocriniens (hypothyroïdie, hyperparathyroïdie) • Perturbations neurovégétatives (diabète, Parkinson…) • Médicaments (opiacés, psychotropes…) • Affections satellites (foyer septique intrapéritonéal, pancréatite aiguë, colique néphrétique) • Cas particulier de la constipation : risque d’état subocclusif, voire véritable occlusion (fécalome)

Signes cliniques et radiologiques • 3 signes sur 6 nécessaires au diagnostic : • Douleurs : coliques abdominales • Vomissements de stase : au moins deux par jour • Arrêt des gaz depuis 12 h ou plus • Absence de matières fécales depuis 72 h ou plus (TR élimine le fécalome) • Météorisme abdominal • Niveaux hydroaériques ou absence d’aérocolie à l’ASP • Le scanner confirme le diagnostic avec précisions sur la localisation, l’étiologie et la gravité
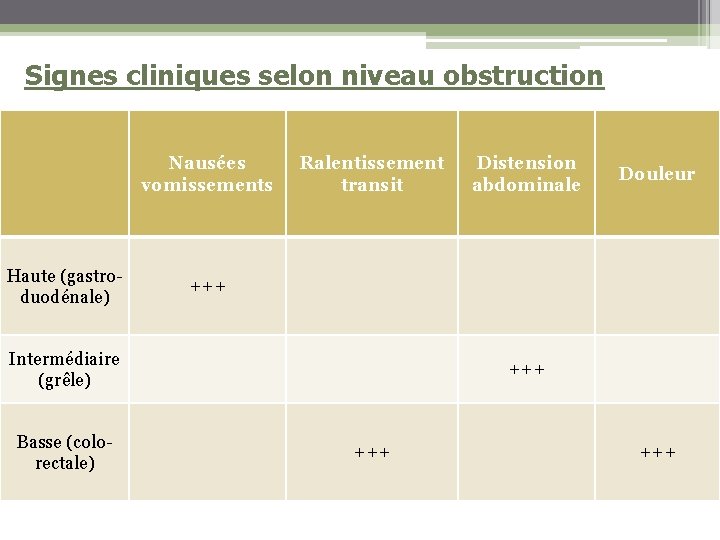
Signes cliniques selon niveau obstruction Nausées vomissements Haute (gastroduodénale) Ralentissement transit Douleur +++ Intermédiaire (grêle) Basse (colorectale) Distension abdominale +++ +++

Signes cliniques Tableau clinique rarement complet Douleurs et vomissements pratiquement toujours présents Arrêt des matières et des gaz souvent imprécis Polymorphisme lié à la chronicité habituelle de l’installation Distinguer : • Occlusions à ventre ballonné : intestin dilaté en amont de l’obstacle, pouvant bénéficier d’un geste chirurgical • Occlusions à ventre plat : soit occlusions très hautes complètes, soit carcinose péritonéale empêchant toute dilatation intestinale • Palpation : masses tumorales, nodules de carcinose • • • Evolution : longtemps bien tolérée, survie moyenne de 18 jours à 3. 7 mois • Répercussion psychologique +++

Conduite à tenir thérapeutique (1) • Toujours se poser la question d’une indication chirurgicale • Avis +++ • Gestes : • Résection • Stomie • Indications rares : • Mortalité élevée : 30 à 40% • Complications fréquentes (27 à 90%) • Distinguer : • Facteurs favorables - défavorables

Facteurs favorables à la chirurgie • Occlusion brutale • Occlusion ne succédant pas à une période prolongée de sub-occlusion • Coliques abdominales nettes • Occlusion à ventre météorisé • Peu ou pas de masses tumorales palpables • Occlusion basse • Occlusion segmentaire sur l’ASP avec importante distension aérique d’un segment intestinal • Etat général relativement conservé • Malade et famille demandeurs de chirurgie et acceptant l’intervention

Facteurs défavorables à la chirurgie • Occlusion chronique progressive sans météorisme abdominal • Occlusion à ventre plat • Nombreuses masses abdominales palpées • ASP : nombreux petits niveaux répartis sur le grêle et le colon, grisaille abdominale • Ascite abondante nécessitant des ponctions itératives • Radiothérapie abdominale ou pelvienne antérieure • Métastases à distance (pulmonaires), épanchement pleural • AEG, OMS élevé, patient âgé de plus de 65 ans, dénutrition, cachexie

Contre-indications absolues à la chirurgie • Chirurgie antérieure ayant fait la preuve d’un cancer métastatique diffus • Obstacles intestinaux complets ou partiels multiples • Ascite massive de reconstitution rapide • Occlusion sur carcinose péritonéale • Métastases extra-abdominales responsables de symptômes difficiles à contrôler • En général, toute prise en charge palliative exclusivement symptomatique

Place des endoprothèses • Très peu d’indications en soins palliatifs • Tumeur colique : • Prothèses digestives non utilisées au long cours • Seulement pour lever l’occlusion en prévision chirurgie dans les 8 à 10 jours (risque de perforation) • Tumeurs pancréatiques ou duodénales : • Pose de prothèse au long cours • Pose par voie endoscopique • Rapide et le plus souvent bien tolérée • Dérivation chirurgicale • En cas d’échec de la pose de prothèse

Conduite à tenir thérapeutique (2) • Sonde naso-gastrique (à discuter au cas par cas) : • • • Si vomissements majeurs et incoercibles (>3/jour) Eviter si non indispensable Presque toujours nécessaire en cas d’occlusion haute Autant que possible de courte durée (<3 jours) Toujours à discuter avec le patient+++ • Réhydratation parentérale • Antalgiques selon recommandations internationales et selon clinique, par voir IV ou SC avec ou sans PCA : ne pas craindre paliers III ! • Corticothérapie : Solumédrol (Méthylprednisolone) ou équivalent : 1 à 4 mg/kg/24 h en IV le matin, pendant 5 jours. Voie SC possible en 2 fractions en 2 points différents

Conduite à tenir thérapeutique (3) • Antiémétiques : • Haldol (Halopéridol) 1 à 5 mg / 8 -12 h ou en continu par 24 h en SAP, SC ou IV • ou Largactil (Chlorpromazine) 25 à 50 mg / 8 -12 h ou en continu en SAP, SC ou IV • Primpéran (Métoclopramide) et autres stimulants de la motricité oesogastro-duodénale sont contre-indiqués en cas de syndrome occlusif complet et d’obstacle haut • Les sétrons (Kytril, Zophren) ne sont pas donnés en première intention dans cette indication

Conduite à tenir thérapeutique (4) • Antisécrétoires et antispasmodiques anticholinergiques : Scopolamine (hyoscine hyobromide) 0. 25 à 0. 5 mg / 8 h en SC ou IV ou de préférence Scoburen (butylbromure de scopolamine) 40 à 80 mg / 8 h SC ou IV ou en continu en SAP • Inhibiteurs de la pompe à proton (Mopral, Inipomp…) donnés par certaines équipes. De fait très souvent prescrits en association avec les corticoïdes • Soins de bouche +++ • Maintien possible hydratation et alimentation PO a minima selon tolérance. Privilégier qualité de vie et confort

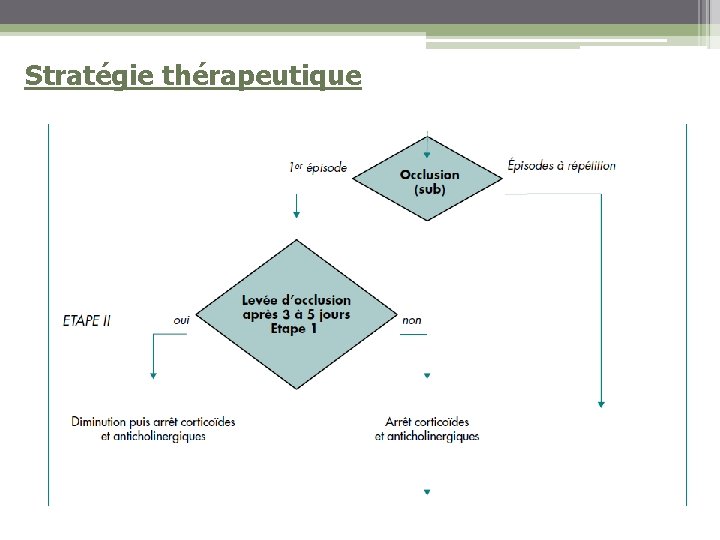
Conduite à tenir thérapeutique (5) • Après 5 jours de traitement : • Levée de l’occlusion : diminution puis arrêt corticoïdes et antisécrétoires • Non levée de l’occlusion : • Arrêt des vomissements : réduction (arrêt ? ) corticoïdes, maintien autres traitements • Poursuite des vomissements : Arrêt corticoïdes et antisécrétoires, introduction Sandostatine (Octréotide - titration sur 6 jours) 3 * 100 g /j ou 2 * 200 g /j (ambulatoire), SC, IV, SAP pendant 3 jours

Conduite à tenir thérapeutique (6) • Après 3 jours de traitement : • Arrêt des vomissements : recherche de la posologie minimale efficace de Sandostatine et relais forme LP • Poursuite des vomissements : • Sandostatine : 3 * 200 g /j ou 2 * 300 g /j (ambulatoire) SC, IV, SAP pendant 3 jours • Si pas de contrôle à J 7 : arrêt Sandostatine, discuter indication de gastrostomie chirurgicale ou endoscopique (carcinose et ascite non CI mais risque complications)

Conduite à tenir thérapeutique (7) • Relais Sandostatine LP : • 100 g * 3 /j LP 20 mg toutes les 4 semaines • 200 g * 3 /j LP 30 mg toutes les 4 semaines • A la première injection de Sandostatine LP : continuer Sandostatine à la même posologie pendant 7 à 10 jours • Sandostatine : prévention occlusion complète et définitive en cas d’épisodes itératifs de sub-occlusion ? • Alternative : Somatuline LP (Lanréotide) chaque 14 jours

Conduite à tenir thérapeutique (8) • Questions en suspens : • Corticoïdes : réduction/arrêt si non levée occlusion ? • Probablement ne pas poursuivre si inefficacité sur symptômes… • Sandostatine en 1ère intention ?

Stratégie thérapeutique
Stratégie thérapeutique
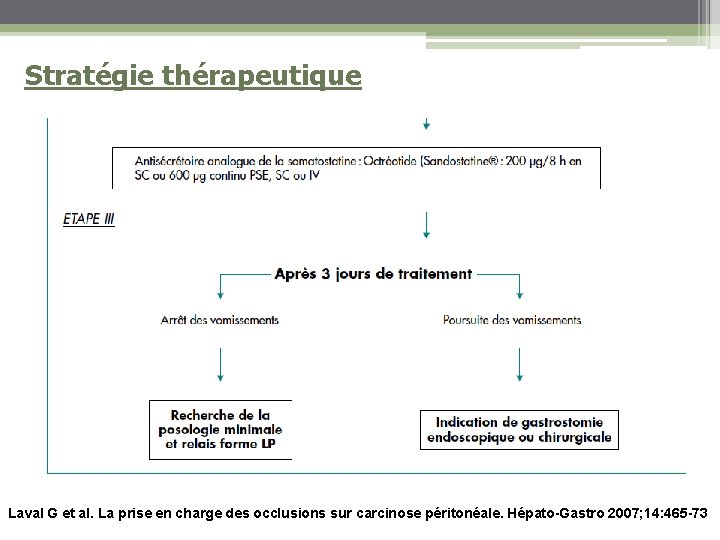
Stratégie thérapeutique Laval G et al. La prise en charge des occlusions sur carcinose péritonéale. Hépato-Gastro 2007; 14: 465 -73

Hydratation/alimentation • Hydratation • Diminution en fin de vie de la sensation de soif et des besoins hydriques • Apport quotidien 500 à 1000 cc suffisants • Soins de bouche +++ • Alimentation • Diminution en fin de vie de la sensation de faim et des besoins nutritionnels • Alimentation orale non contre-indiquée si occlusion basse (ou si bien tolérée ie sans vomissement), en petite quantité et sans résidu • Nutrition parentérale peut être utile si OMS<3 et/ou espérance de vie > 3 mois
- Slides: 23