Obligaiunile medicului de familie n domeniul ftiziopneumologiei A

Obligațiunile medicului de familie în domeniul ftiziopneumologiei A. Ustian, d. s. m, conferențiar universitar 1 Release by Med. Torrents. com

Epidemiologia TB se ocupă cu studierea : răspândirii TB populaţiei(umane/bovine), cauzele înrăutăţirii situaţie epidimiologice , sursele de infecţie, căile/mecanizmul de transmitere TB , factorii de risc care duc la înbolnăvirea celor infectaţi, şi contribuie la elaborarea şi înfăptuirea acţiunilor concrete de luptă cu această infecţie în condiţiile respective.

Indicatorii epidimiologici în TB Morbiditate Mortalitate Ne indică nr. de cazuri de boală(prin TB) şi care sunt exprimaţi prin 2 indicatori: numarul de decese- în decurs de 1 an-raportat la 100. 000 populatie Incidenţa Prevalenţa TB caz nou decurs de 1 an -raportat la 100. 000 populaţie TB existente la moment -raportat la 100. 000 populaţie
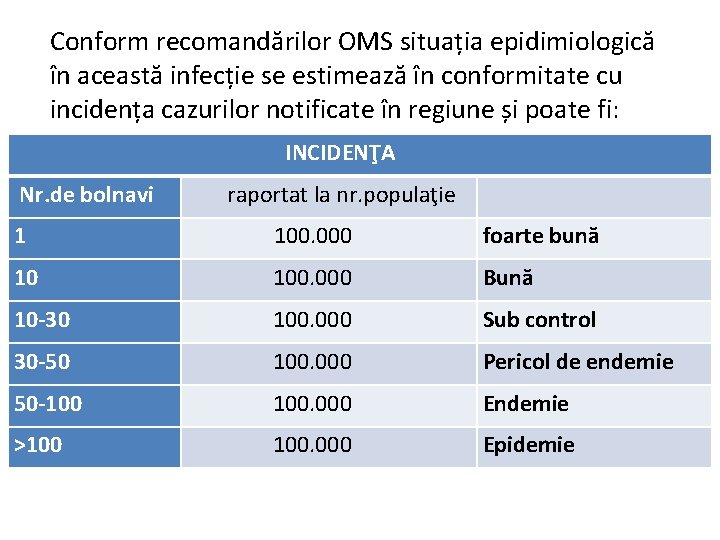
Conform recomandărilor OMS situația epidimiologică în această infecție se estimează în conformitate cu incidența cazurilor notificate în regiune și poate fi: INCIDENŢA Nr. de bolnavi raportat la nr. populaţie 1 100. 000 foarte bună 10 100. 000 Bună 10 -30 100. 000 Sub control 30 -50 100. 000 Pericol de endemie 50 -100 100. 000 Endemie >100 100. 000 Epidemie
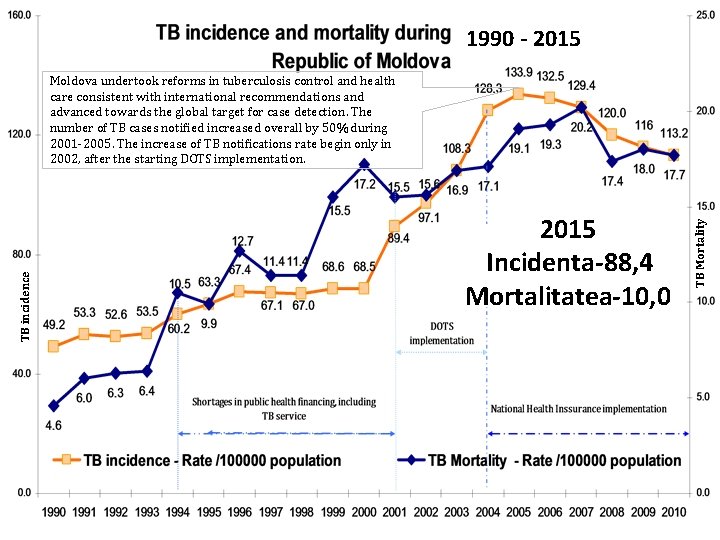
1990 - 2015 Incidenta-88, 4 Mortalitatea-10, 0 TB Mortality TB incidence Moldova undertook reforms in tuberculosis control and health care consistent with international recommendations and advanced towards the global target for case detection. The number of TB cases notified increased overall by 50% during 2001 -2005. The increase of TB notifications rate begin only in 2002, after the starting DOTS implementation.

• În 2012 incidența TB cazuri noi, în RM raportată la 100 de mii de locuitori constituie 114, 8 persoane. • În 2012 din cauza TBC au decedat 512 locuitori ai RM. • În 2012, au fost înregistraţi 827 de bolnavi cu MDR-TB.
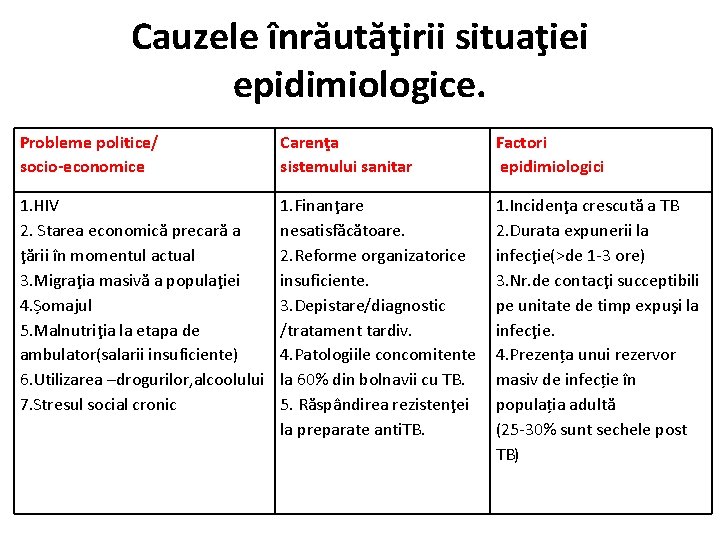
Cauzele înrăutăţirii situaţiei epidimiologice. Probleme politice/ socio-economice Carenţa sistemului sanitar Factori epidimiologici 1. HIV 2. Starea economică precară a ţării în momentul actual 3. Migraţia masivă a populaţiei 4. Șomajul 5. Malnutriţia la etapa de ambulator(salarii insuficiente) 6. Utilizarea –drogurilor, alcoolului 7. Stresul social cronic 1. Finanţare nesatisfăcătoare. 2. Reforme organizatorice insuficiente. 3. Depistare/diagnostic /tratament tardiv. 4. Patologiile concomitente la 60% din bolnavii cu TB. 5. Răspândirea rezistenţei la preparate anti. TB. 1. Incidenţa crescută a TB 2. Durata expunerii la infecţie(>de 1 -3 ore) 3. Nr. de contacţi succeptibili pe unitate de timp expuşi la infecţie. 4. Prezența unui rezervor masiv de infecție în populația adultă (25 -30% sunt sechele post TB)

Strategiile OMS în controlul TBC sunt : DOTS 2001 -2005 STOP TB 2006 -6014 The End TB 2015 Program Național de control al TB pentru anii 2016 -2020 reprezinta un complex de masuri medicale şi administrative, orientate spre crearea şi funcţionarea a unui program de diagnosticare şi tratament al tuberculozei, care este accesibil pentru toata populaţia.

Scopul programului Programului Național : reducerea poverii tuberculozei în RM, prin scăderea incidenței și mortalității , în conformitate cu Obiectivele de Dezvoltare ale Mileniului şi obiectivele Parteneriatului “Stop. TB”

OBIECTIVELE PROGRAMULUI q Depistarea a 70% din bolnavii eliminatori de bacili prin examinarea simptomaticilor la adresare cu microscopia sputei la BAAR. q Vindecarea a 85% din cazurile noi de tuberculoză pulmonară microscopic pozitive în momentul precizării diagnosticului.

Obligațiunile medicului de familie: Depistarea pasiva a persoanelor suspecte de TB din rândul „simptomaticilor” şi direcţionarea lor către serviciul ftiziopneumologic Îndeplinirea anchetelor epidimiologice și asanarea focarelor de TB Examinarea activă a persoanelor din grupurile cu risc sporit de îmbolnăvire de tuberculoză și contingentelor periclitate Administrarea tratamentului antituberculos în faza de continuare ( sau în faza intensivă) sub observare direct(DOT), cu respectarea strictă a indicaţiilor ftiziopneumologului și monitorizarea tratamentului. Depistarea şi raportarea medicului ftiziopneumolog coordonator teritorial al PNCT a cazurilor de întrerupere a tratamentului şi consilierea pacientului în vederea reîntoarcerii imediate în tratament.

Supravegherea tratamentului, depistarea efectelor adverse şi raportarea acestora către secţia "Autorizare medicamente, evaluare clinică şi farmacovigilenţă" a Agenţiei Medicamentului din RM şi serviciului ftiziopneumologie; Asigurarea suportului social pentru pacienţii cu tuberculoză Profilaxia specifică(vaccinărea şi revaccinării BCG, chimioprofilaxia) Educaţia sanitară a bolnavilor de tuberculoză şi a familiilor acestora, cât şi a întregii populaţii din teritoriu, implicând în aceste acţiuni comunitatea şi autorităţile publice locale. Colaborarea cu reţeaua lucrătorilor sociali pentru a acoperire cu servicii păturile vulnerabile a populaţiei, inclusiv implicarea lor în depistarea tuberculozei. Implicarea membrilor societăţii (membrii familiei, vecini, reprezentanţi ai cultelor, lucrătorii sociali şi ai primăriilor etc. ) în scopul asigurării aderenţei la tratament.

Depistarea TB la nivelul AMP se va realiza prin 2 metode: METODA PASIVĂ (PRIN ADRESARE) METODA ACTIVĂ (PROFILACTIC)

Prima obligațiune a medicului de familie este: 1. Depistarea pasiva a persoanelor suspecte de TB din rândul „simptomaticilor” şi direcţionarea lor către serviciul ftiziopneumologic

Metoda pasivă (prin adresare) SCOP: prevede identificarea persoanelor simptomatice în momentul adresării la lucrătorul medical. Include : pacienţii care prezintă simptome sugestibile pentru tuberculoză și vor fi obligatoriu direcţionaţi către medicul FP teritorial, unde vor fi investigaţi în vederea confirmarii diagnosticului.

Pasii depistarii pasive 1. Clinic(date subiective , date obiective) A) acuzele s-m intoxicatie, s-m bronhopulmonar,
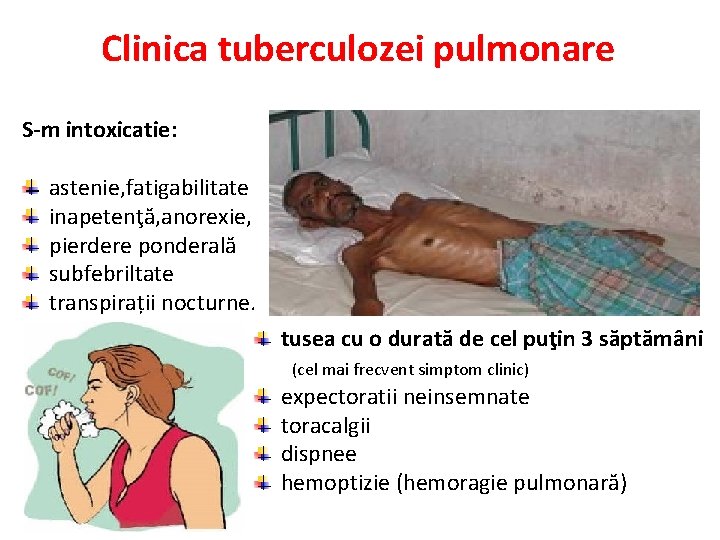
Clinica tuberculozei pulmonare S-m intoxicatie: astenie, fatigabilitate inapetenţă, anorexie, pierdere ponderală subfebriltate S-m bronhopulmonar: transpirații nocturne. tusea cu o durată de cel puţin 3 săptămâni (cel mai frecvent simptom clinic) expectoratii neinsemnate toracalgii dispnee hemoptizie (hemoragie pulmonară)

B) Istoricul bolii Debutul bolii Măștile tuberculozei MASTILE TUBERCULOASE: Pseudogripal Pseudobronsic Pseudopneumonic Laringiana(în TB disiminată) Pleuritică Hemoptoica Neuro-vegetativa Atralgica Diareica

C)Anamneza Aprecierea factorilor de risc sporit de îmbolnavire. Factorii de risc Epidemiologici Medico –biologici Socio-economici

Epidimiologici 1. Contacții(familiari, de rudenie, vecini, servici) Bolnavul cu ТВ pulmonară: -bacilifer(BAAR+) -abacilari(BAAR-) TB extrarespiratorie -TB renala (urina infectata) -TB osteo-articulara (apariția fistulelor) -TB ganglionilor limfatici periferici – cu cazeificare și formarea fistulelor Animalele bolnave( mastita TB), care răspândesc infecţia : -prin produsele alimentare (lactate) -sau în timpul îngrijirii animalelor 2. Persoanele cu “Sechele post. TB “ (la scaderea imunității-reactivare)

Medico-biologici Include persoane cu comorbiditati favorizante ca: 1. Alcoolizm cronic 2. Narcomanie, toxicomania 3. HIV-infectia 4. Ap. resp (BPCO, boli cronice nespecifice a sist. respirator , Boli profesionale) 5. Ap. digestiv (Ulcer, Afectiuni hepatice) 6. Sist. renal (Insuficienta renala cronica) 7. Sist. endocrin (Diabet zaharat) 8. Sist. imun (pers. imunocompromise, ce primesc GC, citostatice sau alte preparate imunosupresoare) 9. Neoplazii maligne 10. Boli hematologice(leucemii , limfoame) 11. Persoanele cu greutate scăzută (10% sau mai mult sub greutatea ideală) 12. Transplantul de organe 13. Copii nevaccinati sau cu cicatrice postvaccinala mai mica de 3 mm, copii cu retard fizic, copii cu infectii respiratorii fregvente(> de 4 ori pe an) 14. Gravidele(si perioada de lauzie) 15. Boli psihice

Socio-economici Legati de alimentatie Vegetarienii Celibatarii Concubinii Divortatii Pensionarii Invalizii Somerii Legati de trai Legati de servici Boschetarii Determinate de conditiile Detinutii nocive de munca: (si persoanele venite din penetenciare) Migrantii Apartamente Ciobenii (aglomerate, umede, întunecate, neaerate) Vacarii Refugiatii Maturatorii de strada Noxele profesionale: pulberi agresive, reagenti cimici agresivi, radiatii ionizante, suprasolicitari psiho-fizice

D)Efectuarea examenului fizic Starea generala Date percutorii, palpatorii şi stetoacustice în dependența de forma tuberculozei. Reacţii paraspecifice (preponderent la copii) eritem nodos pe gambe, cherato-conjuctivita flictenuloasa etc) Adenopatie periferică

Al 2 -lea pas în depistarea pasivă 2. Paraclinic Colectarea sputei

Cel mai frecvent simptom al TB pulmonare este tusea persistentă timp de 3 săptămâni sau mai mult, de obicei însoţită de expectoraţii Tuturor persoanelor care acuza acest simptom, trebuie sa li se examineze sputa prin metoda microscopică, cu colectarea a 2 probe de spută timp de 2 zile consecutive.

Dacă pacientul nu elimină spută Alte materiale patologice: Lavajul bronşic Tubajul gastric Produsele recoltate la bronhoscopie Sputa indusă TB extrapulmonară exsudatul pleural lichidul cefalorahidian ţesutul afectat urina etc.
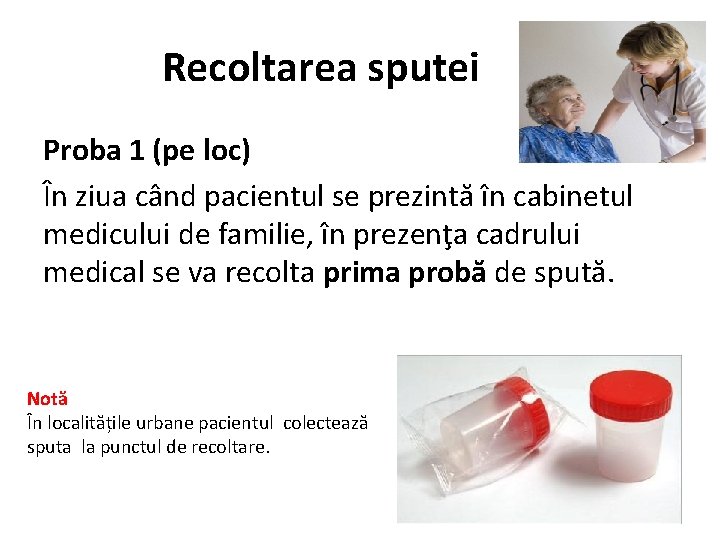
Recoltarea sputei Proba 1 (pe loc) În ziua când pacientul se prezintă în cabinetul medicului de familie, în prezenţa cadrului medical se va recolta prima probă de spută. Notă În localitățile urbane pacientul colectează sputa la punctul de recoltare.

Proba 2 (proba matinală) Este recoltată îtru-un container steril la domiciliu, dimineața, imediat după trezire.
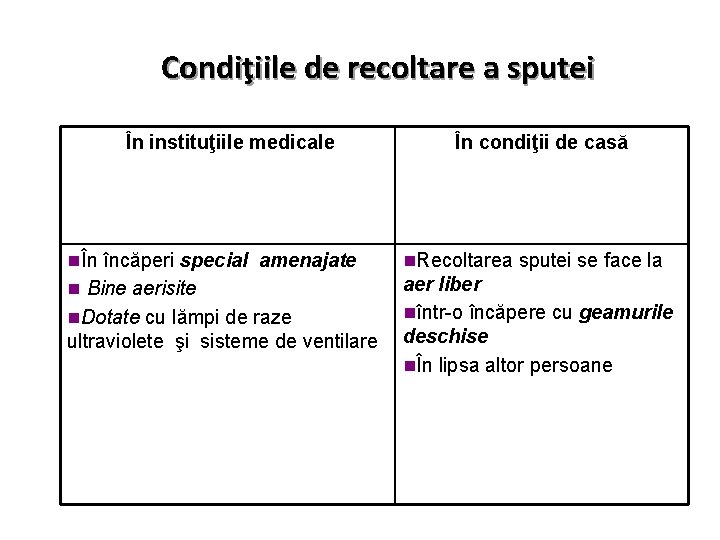
Condiţiile de recoltare a sputei În instituţiile medicale În condiţii de casă nÎn încăperi special amenajate n. Recoltarea sputei se face la n Bine aerisite aer liber nîntr-o încăpere cu geamurile deschise nÎn lipsa altor persoane n. Dotate cu lămpi de raze ultraviolete şi sisteme de ventilare
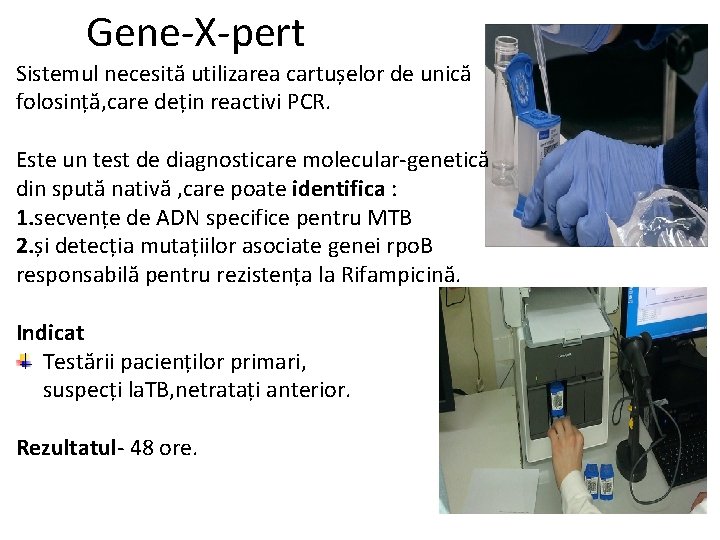
Gene-X-pert Sistemul necesită utilizarea cartușelor de unică folosință, care dețin reactivi PCR. Este un test de diagnosticare molecular-genetică din spută nativă , care poate identifica : 1. secvențe de ADN specifice pentru MTB 2. și detecția mutațiilor asociate genei rpo. B responsabilă pentru rezistența la Rifampicină. Indicat Testării pacienților primari, suspecți la. TB, netratați anterior. Rezultatul- 48 ore.
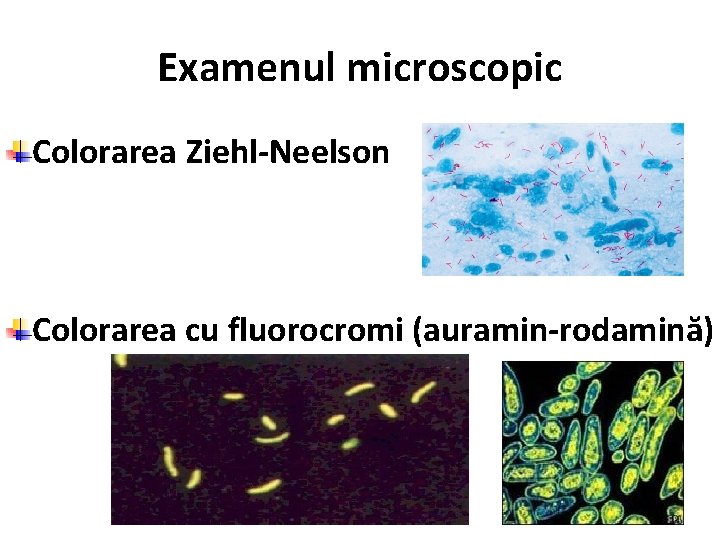
Examenul microscopic Colorarea Ziehl-Neelson Colorarea cu fluorocromi (auramin-rodamină)
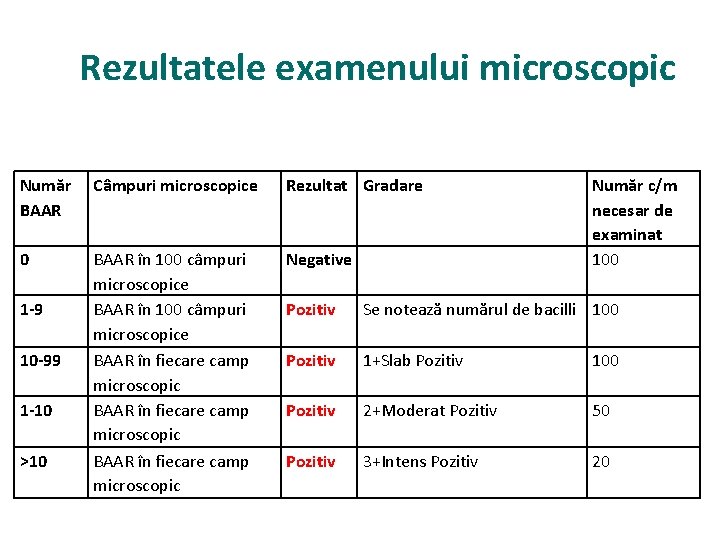
Rezultatele examenului microscopic Număr BAAR Câmpuri microscopice Rezultat Gradare 0 BAAR în 100 câmpuri microscopice BAAR în fiecare camp microscopic Negative 1 -9 10 -99 1 -10 >10 Număr c/m necesar de examinat 100 Pozitiv Se notează numărul de bacilli 100 Pozitiv 1+Slab Pozitiv 100 Pozitiv 2+Moderat Pozitiv 50 Pozitiv 3+Intens Pozitiv 20
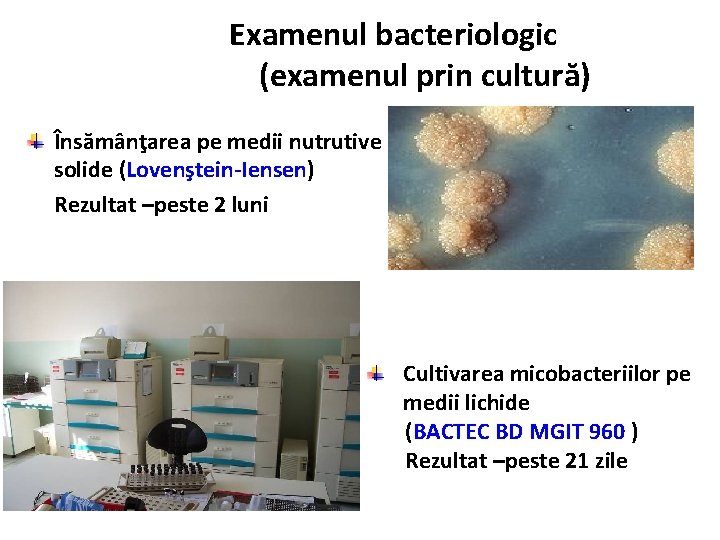
Examenul bacteriologic (examenul prin cultură) Însămânţarea pe medii nutrutive solide (Lovenştein-Iensen) Rezultat –peste 2 luni Cultivarea micobacteriilor pe medii lichide (BACTEC BD MGIT 960 ) Rezultat –peste 21 zile

“Reacţia de polimerizare în lanţ” (polymerase chain reaction – PCR) Permite amplificarea în milioane de exemplare a unor fragmente de ADN din regiuni selectate ale genomului. Pentru început, trebuie cunoscute două secvenţe scurte de nucleotide, situate la capetele segmentului, care urmează a fi amplificat. Pe baza acestor secvenţe se produc (sau se obţin) aşa numiţii praimeri, care prezintă din sine nişte molecule (fragmente) scurte de ADN, complementare la aceste secvenţe de nucleotide. Rezultatul –peste 4 -5 zile
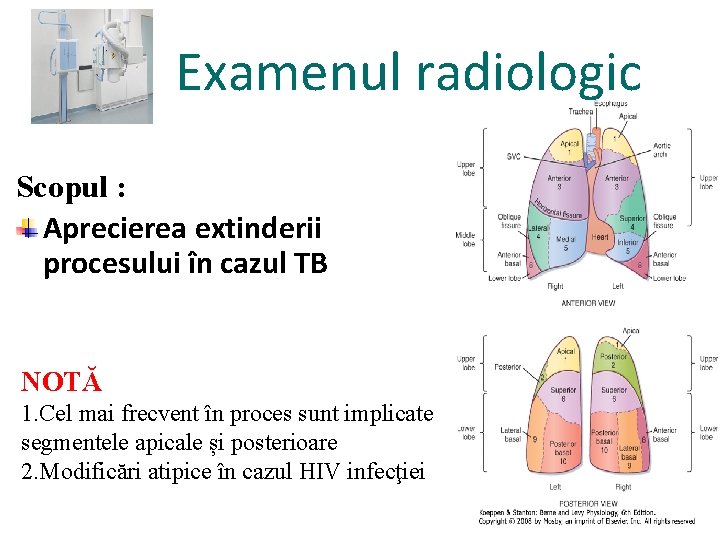
Examenul radiologic Scopul : Aprecierea extinderii procesului în cazul TB NOTĂ 1. Cel mai frecvent în proces sunt implicate segmentele apicale și posterioare 2. Modificări atipice în cazul HIV infecţiei

În cazul suspecției bolnavului la TBC este îndreptat la medicul ftiziopneumolog!!!

A doua obligațiune a medicului de familie este: Îndeplinirea anchetelor epidimiologice și asanarea focarelor de TB

PROFILAXIA SANITARĂ Include diferite măsuri pentru asanarea focarului de TB. În focarul de TB pleacă o echipă constituită din 3 persoane: Medicul epidimiolog Medicul ftiziopneumolog Medicul de familie

Focarul de tuberculoză reprezintă anturajul bolnavului de tuberculoză şi persoanele din contact la domiciliu şi/sau la locul de muncă
Focare de Încă p mun erea, ap tuberculoză a c locu ă, dorm rtamen tu it ie activ şte sau orul com l, locul d îş itate e u a un i desfăşo n în car boln e a av d ră e TB. entru p n u m ari, t o e c h l c u s r o o sau b i Dormit r e i n o z ri se av TB. o n t l i c o n b u n m stat u i p e d a + unde s + + ă n u ad e s are c r , e o l n u e r soa pent gram r e p e e TB a pro cazii. d l pu vul d un lte o u r m o G a c n u a l n c î o u b a la nare ne sa o vizi leviziu e de t că i a , d te ş tre a rte ungi les în u c rel i a u a a i/s cte p i, m ş ă ta tar ios s a c con loca tag ază tre con e r e Înt oriz te în avul fav cven boln fre pii şi co Clasa sa u descop şcoala în care eri s-a persona t un elev sau c in l cu TB formă c eva din ontagio asă. Gru bov pul de îng inele perso r d bov ijitori e TBC ane, c a ine i) la fer (mulg re îng lor ă bol m r nav ele d torii ş ijesc e d i e e T izola BC. re a

La baza aprecierii focarului stau următoarele criterii gradul eliminării de MBT, prin microscopie prezenţa printre contacţi a copiilor, adolescenţilor, gravidelor condiţii sanitaro-igienice respectarea de către bolnav a regimul igienosanitar În dependenţă de riscul epidemiologic focarele se împart în 3 grupe.

Focar grupa I (deosebit de nefavorabile) Bolnavii cu forme distructive de TB, eliminatori permanenţi de MBT, locuitori permanenţi ai apartamentelor comunale sau cămine. În familia bolnavului sunt copii, adolescenţi, gravide. Familia locuieşte în condiţii precare, bolnavul şi persoanele din preajma sa nu respectă regulile de conduită igienică. Pacient HIV pozitiv cu tuberculoză evolutivă. Bolnav cu tuberculoză cu rezistenţă la medicamente. Bolnavul cu stat microbiologic necunoscut la care diagnosticul de TB a fost stabilit postmortem.

Focar grupa II (relativ nefavorabile) Bolnavul elimină MBT scund, procesul TB este stabil. În familia pacientului sunt persoane adulte, lipsesc factorii agravanţi. Pacientul este un eliminator de bacili convenţional, însă în familia sa sunt copii şi există factori agravanţi.

Focar grupa III ( potenţial periculoase) Pacientul este eliminator de bacili convenţional. În familia bolnavului sunt numai persoane adulte. Pacientul şi persoanele din jur îndeplinesc toate măsurile sanitaro-igienice necesare pentru profilaxia TB.

Evidenţa TB • după depistarea Cazului Nou de tuberculoză evolutivă (inclusiv recidivă) se asigură informarea Centrelor de Medicina Preventivă prin îndeplinirea şi transmiterea formularului 060 -e, pentru completarea Registrului de evidenţă a bolilor infecţioase • după depistarea Cazului de tuberculoză evolutivă cu eliminare de MBT (inclusiv recidivă) în timp de 24 ore se informează Centrul Medicina Preventivă prin completarea “Fişei de declaraţie urgentă” – formularul 058 -e • nu mai târziu de 3 zile(48 -72 ore) de la primirea fişei de declaraţie urgentă se efectuează ANCHETA EPIDEMIOLOGICĂ

ANCHETA EPIDEMIOLOGICĂ (AE) un element de strategie în controlul TB recomandat de OMS, de rând cu tratamentul corect şi examinarea contacţilor Difiniție AE – reprezintă complex de măsuri şi acţiuni, care urmăreşte descoperirea precoce a persoanelor, care fac parte dintr-un lanţ de transmitere a infecţiei (lanţul epidemiologic) Scop : Prevenirea transmiterii infecţiei prin reducerea intervalului dintre depistarea unor cazuri de îmbolnăvire şi aplicarea tratamentului antituberculos

ANCHETA EPIDEMIOLOGICĂ (AE) poate fi: DESCENDENTĂ (AED) ASCENDENTĂ (AEA)

AE ASCENDENTĂ Scopul acestei anchete este depistarea sursei de îmbolnăvire (infecţie). Se declanşează în toate cazurile de îmbolnăvire pentru un copil (0 -18 ani) suspectat de TBC, cu reacţie tuberculinică pozitivă pentru stabilirea filiaţiei infecţiei. precum şi în cazurile de tuberculoză la adulţi la care îmbolnăvirea ar putea fi condiţionată de profesie (ex. personal medical, zooveterinar). NOTĂ Identificarea unui bolnav de TBC pulmonară cu care persoana infectată a avut contact este un argument epidimiologic inportant în favoarea diagnosticului de TB

AE DESCENDENTĂ Scopul: Identificarea tuturor contacților pe care un bolnav de TBC ia infectat sau îmbolnăvit, mai ales copii din focar. Este obligatorie și se declanșează cu ocazia diagnosticării unui caz de TBC pulmonară la adult (“caz index”)

Definiţii Contact = se consideră persoana care este în preajma unui bolnav de TB contagios, la distanţa necesară unei conversaţii, o durată de cel puţin 4 ore. Contactul intradomiciliar = persoana care convețuiește cu bolnavul de TB contagios (doarme , manancă cel puţin o masa/zi în casă cu pacientul de TB) Contact extradomiciliar(apropiate)=persoana care a venit în contact cu un bolnav de TB contagios, mai mult de o zi în ultimele 3 luni, anterioare diagnosticării. Contact ocazional(în troilebus, avion, etc)
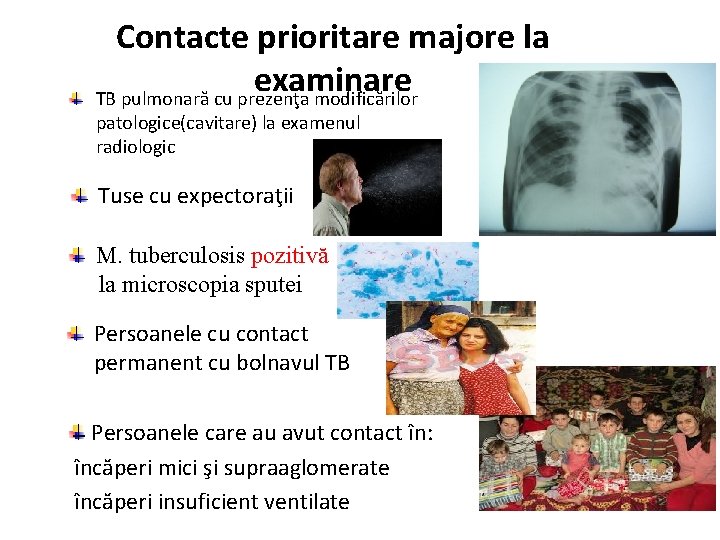
Contacte prioritare majore la examinare TB pulmonară cu prezenţa modificărilor patologice(cavitare) la examenul radiologic Tuse cu expectoraţii M. tuberculosis pozitivă la microscopia sputei Persoanele cu contact permanent cu bolnavul TB Persoanele care au avut contact în: încăperi mici şi supraaglomerate încăperi insuficient ventilate

Examinarea contacților Contactii de prioritate majoră sunt examinaţi timp de 7 zile dupa depistare, Contacţii de prioritate medie timp de 14 zile

Determinarea perioadei infecţioase Conform opiniei experţilor se recomandă perioada să fie de 3 luni pînă la stabilirea diagnosticului TB În cazurile grave – 1 an

Investigația contacţilor se efectuează printre contactele extradomiciliare atunci când “cazul index” are oricare dintre următoarele caracteristici: ü TB pulmonară cu frotiul sputei microscopic pozitiv ü TB MDR sau TB XDR (confirmată sau suspectă) ü HIV pozitiv ü vîrsta ≺de 5 ani

În regiunile cu prevalenţa HIV înaltă se recomandă ca toate contactele intradomiciliare şi extradomiciliare să fie consiliate și testate pentru HIV Toate persoanele de contact intradomiciliar a unui “caz index”, care este HIV pozitiv să fie consiliate și testate pentru HIV Persoanele cu HIV din contact TB extradomiciliar şi neidentificate cu TB activă în rezultatul evaluării clinice necesită tratament preventiv al infecţiei tuberculoase latente conform recomandărilor ghidurilor OMS

Măsurile antiepidemice in focar izolarea bolnavului şi iniţierea tratamentului prin spitalizare întreruperea transmiterii infecţiei prin efectuarea dezinfecţiei terminale şi/sau instruirea dezinfecţiei curente determinarea hotarelor focarului şi cercului contacţilor examinarea contacţilor administrarea chimioprofilaxiei abordarea ameliorării condiţiilor socio-economice educaţia sanitară

Se aplica DEZINFECTIA TERMINALA A LOCUINTEI în caz de izolare a bolnavului în spital și DEZINFECȚIA CURENTA în cazul tratamentului la domiciliu. Sunt sterilizate toate obiectele de uz personal ale bolnavilor. Scuipăturile se fierb cu soda 2% timp de 20 de minute sau cu clorura de var 10 -20%, cloramina 5% etc. Vesela se dezinfecteaza prin fierbere, la fel lenjeria de corp si de pat. Incaperea se dezinfecteaza cu aldehida formica 40%- 24 de ore, dupa prealabila etanșeizare(închidere ermetică). Hainele, cărtile sau alte obiecte degradabile se expun la lumina solara sau raze ultraviolete. Dezinfectia terminala se face prin varuire, spalarea pardoselei și a lemnariei cu soda, pulverizarea de cloramina 5%, aerisire si insolatie cateva zile.

STOP TB Educatia sanitara Educația sanitara are un rol deosebit de important în profilaxia tuberculozei și se adreseaza atat populatiei receptive, cat si bolnavului însasi, care trebuie conștientizat de importanța tuturor masurilor care se iau in legatura cu boala sa. Pot fi utilizate mijloace scrise: afise, brosuri, pliante distribuite in locuri publice sau mijloace audio-vizuale. Televiziunea, datorita enormei prize la public, poate juca un rol mai activ decat in prezent prin angajarea de discutii si interviuri cu personalități medicale, sau alcatuirea de simple anunțuri și clipuri publicitare. Un rol deosebit in educatia antituberculoasa îl are medicul de familie, medicul pneumoftiziolog la cabinet și personalul sanitar ori de care ori in activitatea sa vine în contact bolnavul sau anturajul acestuia sau în misiuni deliberate.

A treia obligațiune a medicului de familie este: Examinarea activă a persoanelor din grupurile cu risc sporit de îmbolnăvire de tuberculoză și contingentelor periclitante
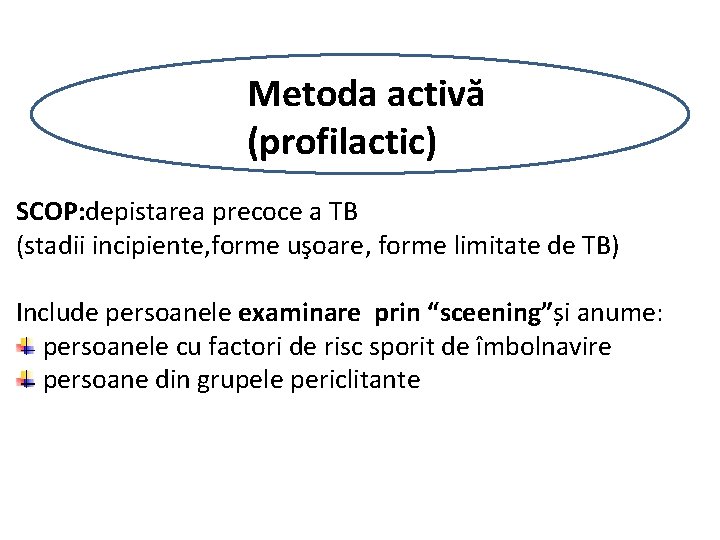
Metoda activă (profilactic) SCOP: depistarea precoce a TB (stadii incipiente, forme uşoare, forme limitate de TB) Include persoanele examinare prin “sceening”și anume: persoanele cu factori de risc sporit de îmbolnavire persoane din grupele periclitante

Examenul activ( profilactic ) prin metoda Radiografia OCT (digitală sau convențională) a. Conform ord. ms 1080 di 13/10/2014 sunt stabilite urmatoarele GRUPE CU RISC SPORIT de inbolnavire : v. Contactii , adulti si copii , cu pacientii de TB pulmonara depistati in cadrul anchetei epidimiologice; v. Persoanele cu sechele posttuberculoase v. Persoanele cu infecția HIV; v. Persoane cu imunitate compromisă care efectuiază tratament imunosupresiv; v. Pacienți cu afecțiuni psihice in scopul internării

b. Persoanele care necesită VIGILENȚĂ sporită în TB v. Contacții cu bolnavi de TB v. Persoanele din categorii social-defavorizate (persoanele fără loc stabil de trai, șomerii, zilierii, migranții –interniși externi, refugiații externi, persoanele cu venituri mici) v. Persoanele cu maladii pulmonare cronice nespecifice și fumători activi v. Pesoanele cu consum abuziv de alcool, consumatori de droguri v. Persoanele cu diabet zaharat v. Persoanele cu Insuficiență renală cronică v. Persoanele cu gastrectomie sau bay-pass jejiuno-ileal v. Gravidele cu simptome sugestive penru TB v. Lăuzele v. Copii nevaccinați BCG v. Angajații instituțiilor : închisori , aziluri, instituții de îngrijiri paliative, centre de plasament, instituții specializate FP.

Grupele periclitante Angajatii din institutiile de copii: -lucratorii medicali, infermierele… (din maternitati, sectii de copii) -educatorii, dadacile… (din cresa, gradinita) -profesorii, angajanții auxiliar… (din scoli medii, gimnaze, licee, colegii, institutii superioare) Angajatii din sfera alimentara: -bucatarii, brutar -ospătării -vinzatorii (magazine, piata) Angajatii din sfera deservirii sociale: -as/sociali -frizerii -cibotarii -soferii(taxistii) -lucratori de la bai, saune, hoteluri…

Grupele periclitante Radiografia pulmonară standart (digitală sau convențională) se efectuiază: q la angajare q o dată în an Conform ord. ms 1491 din 29/12/2014 se stabilesc următoarele grupe periclitante: 1. Personalul din institutiile medico-sanitare a)Personalul medical din secții de nou născuți, spitale, secții de pediatrie b)Personalul medical din centrele de reabilitare și recuperare, centre de plasament pentru copii 2. Personalul din instituțiile de învățămînt: a)Personalul din instituțiile antipreșcolară și învățămînt preșcolar b)Persoanele din instituții de învățămînt primar
Pasii depistarii active (profilactic) 1. la adulti- Radiografia OCT ( la angajare, anual)

Copii, adolescenți (0 -18 ani) IDR Mantoux 2 UN, strict i/d !!! dacă este pozitiv se efectuiază: Radiografia OCT(ansablu, profil), la necesitate-TC(a mediastinului)

Indicaţii pentru testul tuberculinic Copii din contact cu bolnavi TB (contact familiar sau cu rude, la şcoală etc. ) Copii cu semne clinice sugestive pentru TB Pacienţii cu infecţie HIV
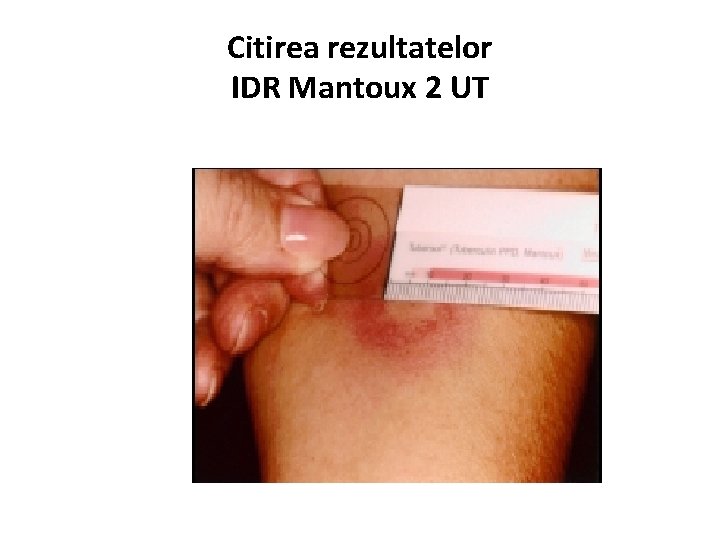
Citirea rezultatelor IDR Mantoux 2 UT

Citirea rezultatelor IDR Mantoux 2 UT Negativă: • Prezenţa unui punct numai la locul inoculării tuberculinei • Prezenţa hiperemiei • Prezenţa papulei numai până la 4 mm (inclusiv) la cei nevaccinaţi şi până la 9 mm (inclusiv) la cei vaccinaţi

Citirea rezultatelor IDR Mantoux 2 UT Pozitivă: • Prezenţa papulei de 5 mm la nevaccinaţi şi 10 mm la cei vaccinaţi până la 16 mm (inclusiv) la copii şi până la 20 mm (inclusiv) la maturi

Citirea rezultatelor IDR Mantoux 2 UT Hiperergică: • Diametrul papulei – 17 mm şi mare la copii şi adolescenţi; 21 mm şi mare la maturi • Reacţia veziculonecrotică • Limfangită şi/sau adenopatie regională

Viraj tuberculinic • IDR Mantoux 2 UT pozitivă, apărută pentru prima dată în urma primoinfecţiei tuberculoase

Următoarele 4 -6 obligațiuni a medicului de familie sunt legate de tratament : Administrarea tratamentului antituberculos în faza de continuare ( sau în faza intensivă) sub observare direct(DOT), cu respectarea strictă a indicaţiilor ftiziopneumologului și monitorizarea tratamentului. Depistarea şi raportarea medicului ftiziopneumolog coordonator teritorial al PNCT a cazurilor de întrerupere a tratamentului şi consilierea pacientului în vederea reîntoarcerii imediate în tratament. Supravegherea tratamentului, depistarea efectelor adverse şi raportarea acestora către secţia "Autorizare medicamente, evaluare clinică şi farmacovigilenţă" a Agenţiei Medicamentului din RM şi serviciului ftiziopneumologie;

Regimul bolnavului de TB: I-regim de pat pentru formele grave de TB și complicații-hemoragie pulmonară, pneumotorax spontan. II-regim limitat pentru formele evolutive de TB cu stări satisfăcătoare ale organizmului. III-regim general pentru perioade de stabilizare a procesului. Dieta bolnavului de TB –masa N 11 (regim dietetic consistent)-diversă, bogată în proteine și vitamine. 75

CLASIFICAREA MEDICAMENTELOR ANTITUBERCULOASE Medicamente de linia 1 Izoniazidă (HIN, H) Rifampicină (RMP, R) Pirazinamidă (PZM, Z) Etambutol (EMB, E) Streptomicină (SM, S) 76

Medicamentele antituberculoase Principalele medicamente anti. TB Mecanism de acţiune Forma medicamentoasă Dozele recomandate mg/kg Forma de livrare Doza Bactericid Comprimate 100 mg, 300 mg 5 (300 mg/zi) Bactericid Comprimate capsule 150 mg, 300 mg 10 (600 mg/zi) Pirazinamida(Z) Bactericid Comprimate 500 mg 25 (1, 5 g/zi) Streptomicina(S) Bactericid Pulbere pentru injecţii, în flacoane 1 g 15 (1, 0 g)* Izoniazida(H) Rifampicina(R) Etambutol (E) Bacteriostatic Comprimate 100 mg, 400 mg Administrare zilnică 15 (1, 2 g)*

Reacțiile adverse a preparatelor de linia I se împart în : alergice, toxice și mixte. ele pot fi : minore și majore. Izoniazid Afecţiuni hepatice (transaminazele cresc de 2 -5 ori, ihter) Spazmarea vaselor coronariene, intracraniene, periferice (tahicardie, cefalee, parestezii) Erupţii cutanate Ginecomastia(la bărbați) Neuropatie periferică (apare datorită analogiei structurale a Izoneazidei cu Piridoxina, aceasta antagonizând competitiv piridoxal fosfatul) 78

Rifampicina Afecţiuni hepatice (ihter, transaminazele cresc de 2 -5 ori, urina e/e întunecată) Anemia hemolitică Trombocitopenie Bloc hepato-renal(vomă, ihter, anurie) 79

Pirazinamida Afecţiuni hepatice Atralgii(cedează la analgetice) Tulburări digestive (greaţă, vomă, pirozis, diaree) Hiperuricemie(guta) 80
Etambutol Neurită optică *scade acuitatea vizuală, *scade câmpul visual, *modificări în percepţia culorilor) NOTĂ Ø Consultația oftalmologului Ø Este contraindicat copiilor până la vârsta preșcolară. 81

Streptomicina Dereglari ale aparatului vestibular(grețuri, instabilitatea mersului). Neurotoxicitate (afect. nervul acustic prin scăderea auzului, surditate) Nefrotoxicitate Erupţii cutanate Şoc anafilactic Notă Contraindicat gravidelor!!! 82

Medicamentele antituberculoase De rezervă sau de linia a II-a Tioamide Aminoglicoside Fluorochinolone Cicloserina PAS Ele sunt : scumpe, greu accesibile, mai puţin eficace greu de tolerat, indicate în special pentru tratamentul cazurilor de MDR TB 83
84
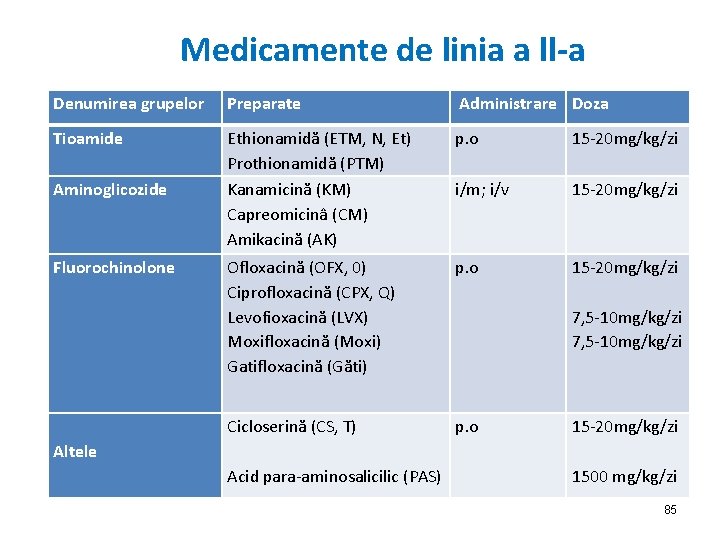
Medicamente de linia a ll-a Denumirea grupelor Preparate Administrare Doza Tioamide Ethionamidă (ETM, N, Et) Prothionamidă (PTM) Kanamicină (KM) Capreomicinâ (CM) Amikacină (AK) p. o 15 -20 mg/kg/zi i/m; i/v 15 -20 mg/kg/zi Fluorochinolone Ofloxacină (OFX, 0) Ciprofloxacină (CPX, Q) Levofioxacină (LVX) Moxifloxacină (Moxi) Gatifloxacină (Găti) p. o 15 -20 mg/kg/zi 7, 5 -10 mg/kg/zi Altele Cicloserină (CS, T) p. o Acid para-aminosalicilic (PAS) 15 -20 mg/kg/zi 1500 mg/kg/zi Aminoglicozide 85

Pentru tratamentul bolnavilor MDR preparatele anti. TB se împart în 5 grupe: 1 grupă Preparate perorale din linia 1 Pirazinamida Etambutol Rifabutina 2 grupă (preparate ingectabile) Aminoglicozide Kanamicin Amicacin Capreomicin Streptomicin 86
3 grupă Fluorchinolone Levofloxacin Moxifloxacin Ofloxacin 4 grupă (cu acț. bacteriostatică) Tioamide Etionamida(Eto) Protionamida(Pto) Alte preparate: PAS (acid para-aminosalicilic) Cycloserina 87

5 grupă prep. cu rol necunoscute Bedaqulina Delamanida. Clofazimina(Cfz) Linezolida(Lzd) Clofazimina(Cfz) Amoxicilina/clavulanate(Amx/Clv) Tioacetazon(Thz) Imipenem/cilastatin(Ipm/Cln) Izoniazida (doza mare 16 -20 mg/kg/corp/zi) Claritromicina(Clr) 88

Ritmuri şi condiţii de administrare ZILNIC *care avantajul unor doze mici, *mai bine tolerate de pacienţi. Este recomandat în faza iniţială, intensivă a tratamentului şi în unele situaţii în faza de consolidare. 89

Ritmuri şi condiţii de administrare ZILNIC *care avantajul unor doze mici, *mai bine tolerate de pacienţi. Este recomandat în faza iniţială, intensivă a tratamentului şi în unele situaţii în faza de consolidare. 90

Faza intensivă este prima fază de tratament durează 2 -3 luni administrarea 4 -5 preparate antituberculoase în funcţie de regimul de tratament indicat bolnavului. Tratamentul în condiţii de staţionar, sau în condiţii de ambulator. Scop: Nimicirea rapidă a M. tuberculosis Prevenirea apariţiei rezistenţei Bolnavul devine necontagios 91

Faza de continuare este a doua fază de tratament durează 4 -5 luni Se reduce administrarea la 2 -3 preparate anti. TB în comparație cu prima fază, intensivă de tratament Tratamentul în condiţii de ambulator, indiferent de categoria bolnavului. Scop: De a acţiona asupra formelor persistente ale M. tuberculosis Sanarea focarului în organul afectat 92
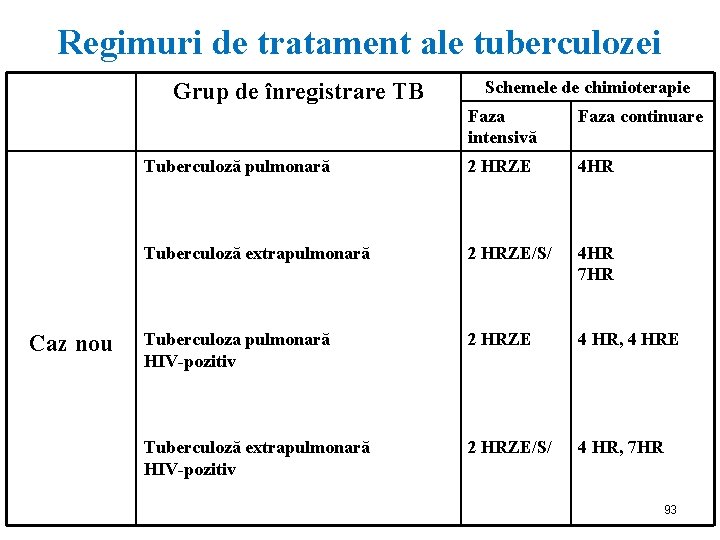
Regimuri de tratament ale tuberculozei Grup de înregistrare TB Caz nou Schemele de chimioterapie Faza intensivă Faza continuare Tuberculoză pulmonară 2 HRZE 4 HR Tuberculoză extrapulmonară 2 HRZE/S/ Tuberculoza pulmonară HIV-pozitiv 2 HRZE 4 HR 7 HR 4 HR, 4 HRE Tuberculoză extrapulmonară HIV-pozitiv 2 HRZE/S/ 4 HR, 7 HR 93

Grup de Schemele de chimioterapie înregistrare Faza TB intensivă continuare Retratament Recidivă 2 HRZES/ 5 HRE Eşec 1 HRZE Abandon 94

Grup de înregistrare TB TB rezistentă Pentru acest grup sunt sugerate regimuri standardizate sau regimuri individuale de tratament 95

Monitorizarea tratamentului bacteriologica a ridicarii medicamentelor radiologica evolutia clinica a pacientului 96

Monitorizarea microbiologică Dacă pacientul este clasificat în: atunci examenul sputei se va efectua la: cazuri noi sfârşitul lunii a 2 -a-examen microscopic (dacă frotiul a fost pozitiv la sfârşitul lunii a 2 -a, trebuie repetat ex. microscopic la luna a 3 , în caz pozitiv se efectuiază ex. bacteriologic cu TSM) începutul luni a 5 -a-examen microscopic (dacă frotiul a fost pozitiv , trebuie efectuat examen bacteriologic cu TSM) sfârşitul tratamentului (începutul luni a 6 -a) -examen microscopic (dacă frotiul a fost pozitiv , trebuie efectuat examen bacteriologic cu TSM) cu microscopie pozitivă cazuri noi cu microscopie negativă cazuri de retratament numai sfârşitul luni a 2 -a sfârşitul luni a 3 -a (sfârşitul luni a 4 -a , dacă frotiul a fost pozitiv la sfârşitul luni a 3 -a) sfârşitul luni a 5 -a sfârşitul tratamentului (începutul luni a 8 -a)

Evaluarea tratamentului anti. TB Vindecat Bolnavul, cu cel puţin 2 examene de spută microscopie negative dintre care: unul la 5 luni şi următorul la încheierea tratamentului standardizat 98

Tratamentul încheiat Bolnavul, care : a efectuat întreaga cură de tratament standardizat, dar care NU a fost examinat microscopic direct la sfârşitul tratamentului 99

Eşec terapeutic Bolnavul, care la examenul direct al sputei rămâne sau devine din nou pozitiv la 5 luni de tratament sau mai târziu; sau devine BAAR pozitiv după 2 luni tratament 100

Tratament întrerupt (ABANDON) Bolnavul, care a întrerupt administrarea tuberculostaticelor pentru cel puţin 2 luni consecutive din durata tratamentului 101

Deces Bolnavul decedat din orice cauză în cursul tratamentului antituberculos. 102

Transfer Bolnavul transferat : în alt raion (la alt ftiziopneumolog), la care NU se poate stabili rezultatul final al tratamentului 103

Tipuri de rezistență la preparatele anti. TB Rezistența primară se constată la bolnavii cu TB cazuri noi , care *în trecut nu au primit în mod sigur un tratament antituberculos *sau l-au primit nu mai mult de 1 lună. Rezistența secundară(achiziționată) apare în procesul tratamentului anti. TB, *de obicei în rezultatul devierilor de la schemele de tratament și *al greșelilor în utilizarea preparatelor; *întreruperi în tratament etc. Rezistența secundară se apreciază după o lună de tratament anti. TB la bolnavii cazuri noi sau la bolnavii care au primit tratament anterior(recidive, reactivări). 104

Monorezistența este definită ca rezistență la un singur preparat anti. TB. Polirezistența este definită ca rezistență la 2 sau mai multe preparate anti. TB (excluzând combinația INH+RNP). Multirezistența –MDR este un tip specific de rezistență la INH+RNP, cu sau fără rezistență la alte preparate anti. TB. 105

XDR-TB este definită cel puțin la rifampicină și izoniazidă din cadrul preparatelor anti. TB de linia I (și care definiția de MDR-TB) și adițional rezistență la oricare preparat din seria fluorchinolone și cel puțin unul din trei preparate injectabile din linia II, utilizate țn tratamentul TB(capreomicină, kanamicină, sau amicacină). 106

Strategii tratament TB MDR Standardizat – nu este Test la Sensibilitate (TS). Regim medicamentos standard la toţi pacienţii Individual - bazat pe rezultate test sensibilitate la preparate linia I şi II Empiric – fără TS efectuat, regim adaptat pentru fiecare bolnav 107

Regimul de tratament TB MDR în RM Regim standardizat, recomandat de OMS: Faza intensivă în staţionar - 6 luni Cm, Eth, Z, FQ, Cs, (PAS) Faza continuare – 18 luni: Eth, Z, FQ, Cs, (PAS) DOT 108

Preparate noi în TB Bedaquiline 100 mg Denumirea comercială-Sirturo Grupa antimicobacteriane Diarylquinoline. Mecanizmul de acțiune Bedaquiline afectează pompa de protoni a micobacteriei, și anume ATP sintetaza(adenozin 5'-trifosfat), o enzimă care este esențială pentru producerea de energie în Mycobacterium tuberculosis. Indicații TB muti. DR(MDR) Administrare Se administrează la adulți (≥ 18 ani) în tratament combinat cu încă cel puțin 3 -4 preparate anti. TB la care pacientii MDR-TB izolat a fost dovedit a fi sensibile in vitro. Inițial 400 mg(4 comprimate), o dată în zi , în timpul mesei, timp de 1 -2 săptămâni, mai apoi din săptămâna a 3 -a până în a 24 săptămână(6 luni) câte 200 mg(2 comprimate)de 3 ori pe săptămână(cu cel puțin 48 ore între doze)doza maximală pe săptămână 600 mg. Reacții adverse Frecvent-greață, atralgii, cefalee , hemoptizie, prelungirea intervalului Q-T, mai rar-creșterea transaminazelor, amilazemiei, toracalgii, anorexie, erupții cutanate 109

PA-824 nitro-imidazol-oxazină Delamanid Meropenem Linezolid 300 mg+Claritromicină(este un macrolid ce mărește eficacitatea Linezolidei) 110

Administrarea preparatelor antituberculoase DIRECTĂ OBSERVARE De către personalul medical ( în spital sau ambulator) Inregistrare în: Fişa de tratament a tuberculozei TB 01 111

Scopurile tratamentului antituberculos Să vindece bolnavul de TB Să prevină *efectele tardive ale bolii *sau moartea prin tuberculoză Să prevină recidiva Să reducă transmiterea bolii 112

PRINCIPIILE DE TRATAMENT începerea tratamentului rapid după depistare tratament strict supravegheat la ambele faze ale tratamentului tratamentul complex cu 4 -5 preparate conform categoriei DOTS la apariţia fenomenelor adverse sau a polirezistenţei –individualizarea tratamentului 113

respectarea duratei tratamentului de 6 -8 luni asigurarea complianței bolnavului la tratament *direct cu bolnavul, *cu persoana de contact, *cu lucrătorul social, *cu administraţia publică locală, *metode individuale de conlucrare etc. tratamentul bolilor asociate, acordarea ajutorului material (pentru îmbunătăţirea alimentaţiei şi condiţiilor de trai) 114

A 7 obligațiune a medicului de familie este : Asigurarea suportului social pentru pacienţii cu TBC Ø CNAM 35 lei /per zi (1085 lei lunar) la pacienti DOTS clasic pachet alimentar în formă de bon , cu care merge la magazinul indicat și își alege produsele dorite , cu excepţia băuturilor alcoolice și tutun. Ø AFI -980 lei lunar la pacienți DOTS plus MDR, XDR În RM deasemenea sau deschis Centrele Comunitare în zece raioane(Straseni, Orhei, Rezina, Glodeni, Ungheni, Hancesti, Ialoveni, Criuleni, Cahul, Rabnita).

A 8 obligațiune a medicului de familie este : Profilaxia specifică vaccinărea chimioprofilaxia
Vaccinul BCG • este al II vaccin care se introduce copilului nou-născut la a 3 -5 zi de viaţă în maternitate • unica revaccinare în R. Moldova vârsta - 7 ani (în clasa I)

Vaccinul BCG • Doza pentru vaccinare - 0, 05 ml

Locul introducerii vaccinului BCG • treimea superioară a braţului stâng, în locul de inserare a m. deltoid • vaccinul BCG se introduce strict intradermal

Contraindicaţii la vaccinarea BCG reacţiile anafilactice, alergice copii suferinzi de boli acute cu febră traume natale gravă (s-m convulsiv la nou-născut) imunodeficienţa primară afecţiuni generalizate BCG manifeste la alţi copii în familie erupţii cutanate difuze

la anularea contraindicaţiei până la vârsta de 2 luni vaccinarea se efectuează (în policlinică) fără testarea tuberculinică prealabilă după împlinirea vârstei de 2 luni vaccinarea se efectuează (în policlinică) doar copiilor cu proba tuberculinică negativă

Reacţiile locale normale aspectul cojii de portocală în locul introducerii vaccinului la o lună se formează o papulă la 3 luni – o pustulă cu crustă, care cade la 1 an - cicatrice cu dimensiuni 4 -8 mm

Contraindicaţii la revaccinarea BCG copii cu reacţii pozitive la tuberculină stările acute cu febra bolile cronice în perioada de acutizare copii cu complicaţii la vaccinare afecţiuni cutanate difuze Imunodeficienţa primară

Cauzele dezvoltării complicaţiilor BCG reactogenitatea mărită a vaccinului imunitatea scăzută a copilului încălcarea tehnicii de introducere a vaccinului

Complicaţiile imunizării BCG (conform clasificării OMS) I categorie: leziuni cutanate locale: Limfadenita, Abces rece, Ulcer cutanat II categorie: infecţia BCG persistentă şi diseminată fără sfârşit letal : Lupus eritematos, Osteita, Uveita III categorie: infecţia BCG diseminată afectarea generalizată cu sfârşit letal IV categorie: sindromul post-BCG: Eritem nodos, Erupţii cutanate, Cicatricea cheloidă
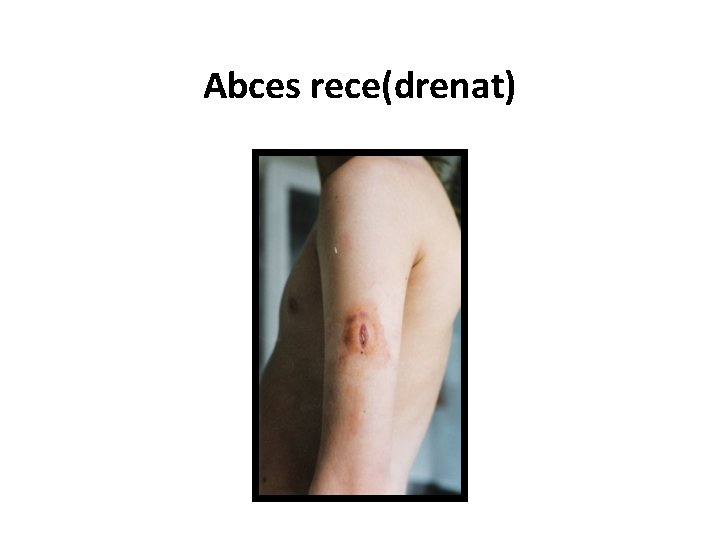
Abces rece(drenat)

ULCER CUTANAT
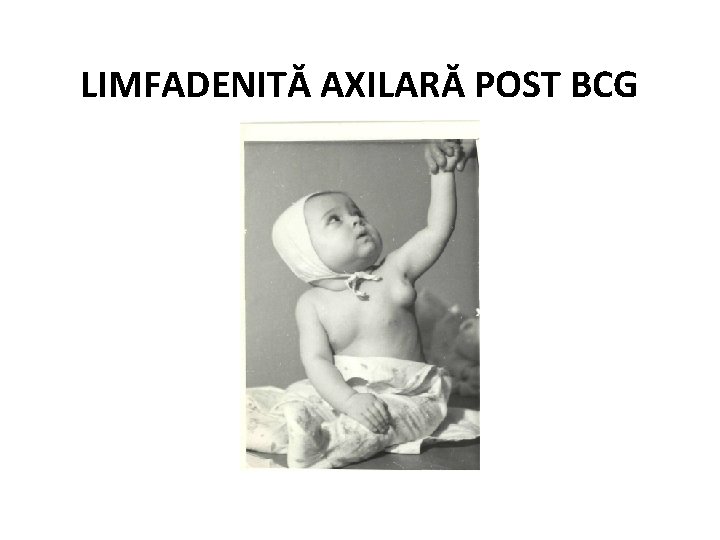
LIMFADENITĂ AXILARĂ POST BCG
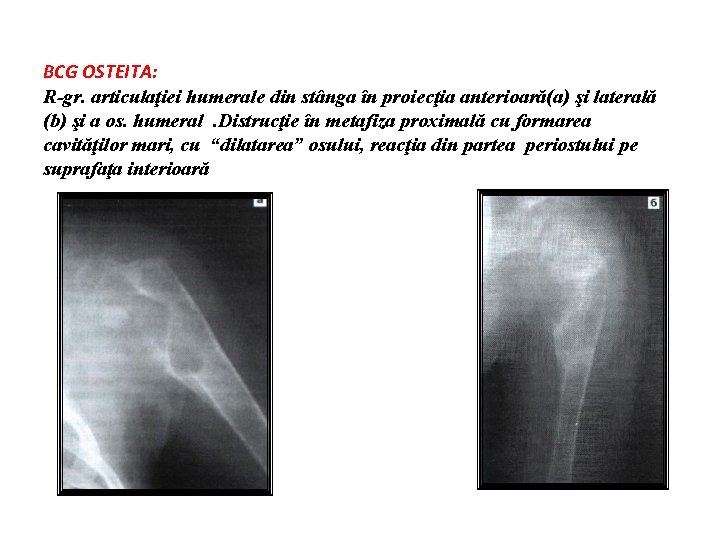
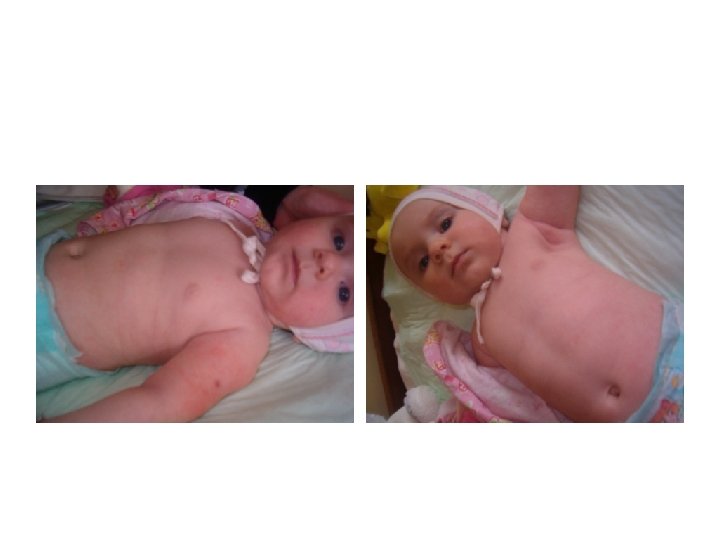
BCG OSTEITA: R-gr. articulaţiei humerale din stânga în proiecţia anterioară(a) şi laterală (b) şi a os. humeral. Distrucţie în metafiza proximală cu formarea cavităţilor mari, cu “dilatarea” osului, reacţia din partea periostului pe suprafaţa interioară
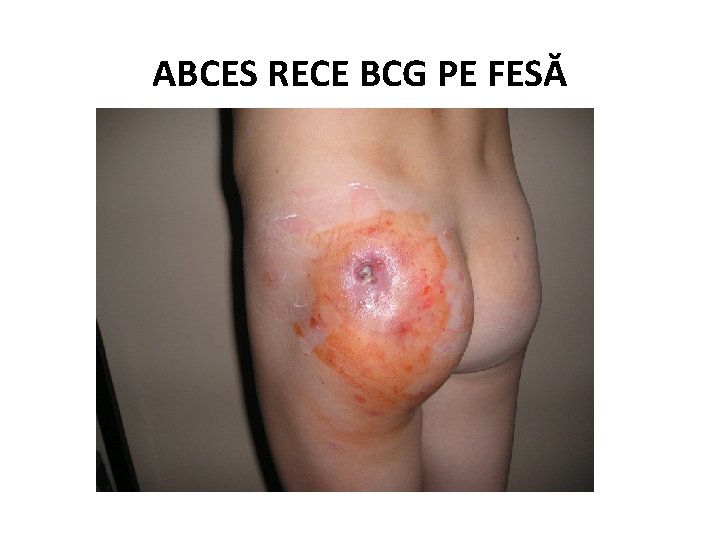
ABCES RECE BCG PE FESĂ
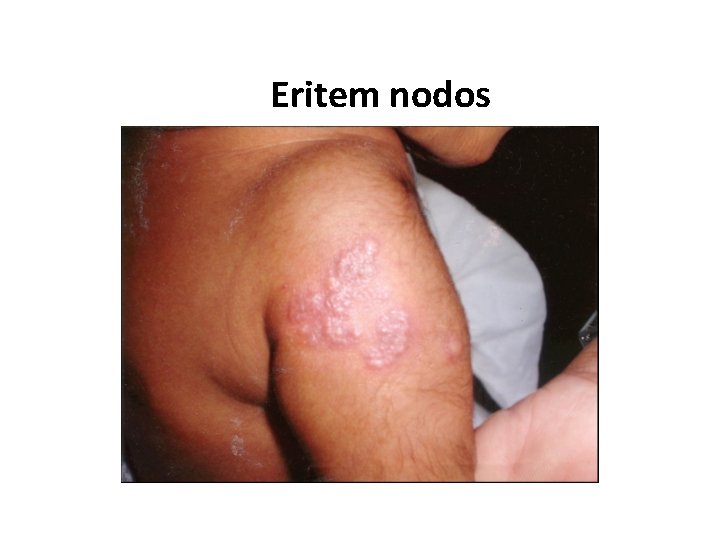
Eritem nodos
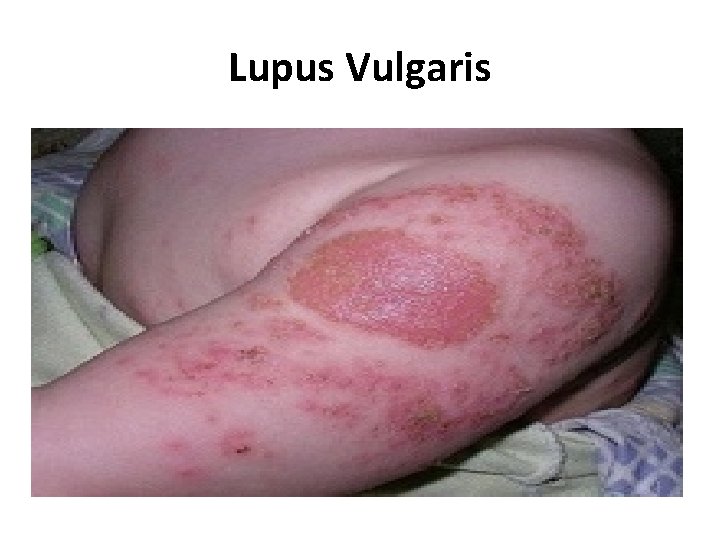
Lupus Vulgaris


CICATRICE CHELOIDĂ

CHIMIOPROFILAXIA • Chimioprofilaxia primară are ca scop prevenirea infectării cu MBT in focarul de tuberculoză şi se efectuează copiilor neinfectaţi (IDR Mantoux 2 UT negativă) • Chimioprofilaxia secundară se indică copiilor infectaţi (IDR Mantoux 2 UT pozitivă) previne îmbolnăvirea de tuberculoză (Chimioterapie preventivă)

Indicatii: copiilor sub 18 ani din focare de TB. Persoane HIV infectate Contraindicaţii : TB activă Reacţii adverse grave la H Antecedente de profilaxie corectă Boală hepatică cronică gravă/semne clinice de hepatită activă

Metodica Se administrează Izoniazida (H) în doză - 10 mg/kg, zilnic o priză în zi Ø dacă testul tuberculinic rămîne/devine negativ după 3 luni (cînd se repetă), chimioprofilaxia se întrerupe Ø dacă testul tuberculinic rămîne pozitiv după 3 luni (cînd se repetă) chimioprofilaxia se prelungeşte încă pentru 3 luni

A 9 obligațiune a medicului de familie este : Educaţia sanitară a bolnavilor de tuberculoză şi a familiilor acestora, cât şi a întregii populaţii din teritoriu, implicând în aceste acţiuni comunitatea şi autorităţile publice locale. În Anexa 15 din protocolul clinic național Ghidul pentru pacient –curs de instruire pentru bolnavi, rude și persoanele acestora

A 10 -11 obligațiune a medicului de familie este : Colaborarea cu reţeaua lucrătorilor sociali pentru a acoperire cu servicii păturile vulnerabile a populaţiei, inclusiv implicarea lor în depistarea tuberculozei. Implicarea : membrilor societăţii membrii familiei, vecini, reprezentanţi ai cultelor, lucrătorii sociali şi ai primăriilor ONG-uri Centrele comunitare în scopul asigurării aderenţei la tratament.

- Slides: 141