Objectifs Dfinir et comprendre les diffrentes vigilances Cibler


Objectifs • Définir et comprendre les différentes vigilances • Cibler l’implication des professionnels de santé • Connaître les conduites à tenir

Pré - requis • Cours d’hygiène (précautions standards. . ) • Module DROLE, (Déontologie Responsabilité Organisation Législation Ethique) Cours de pharmacologie Cours des Dr Léo et Dr Py (transfusion), Cours sur le chariot d’urgence Cours des Infirmiers de Réanimation chirurgicale Cours des infirmiers de Réanimation médicale Cours de l’infirmière coordinatrice hospitalière – prélèvements et dons organes • Décret du 29 juillet 2004 du CSP • Loi du 4 mars 2002 (droits du patient) • • •

introduction Qu’est ce que la vigilance ?

Définition Vigilance • « Surveillance soutenue et attentive » (dictionnaire Larousse) Mais encore …. • Vigilances sanitaires ?

Définition • La vigilance sanitaire a pour but la surveillance des incidents ou risques liés à l’utilisation des produits de santé : médicaments, dispositifs médicaux, produits sanguins labiles … afin de maintenir un haut niveau de sécurité des soins • Les différentes vigilances sanitaires ?

Imaginons : • Madame V 40 ans, est hospitalisée en réanimation chirurgicale suite à un AVP • Elle est intubée, ventilée, sédatée • KTC KTA SNG , drain • Hémoglobine à 7 => PM transfusion de 2 culots globulaires • PM : antalgiques , Morphine , Insuline (PSE), antibiotiques…

• -Vous arrivez dans le service, quelle est la première chose que vous faites ? – LAVAGE DES MAINS I) INFECTIOVIGILANCE

• Madame V reçoit des médicaments • Y a-t-il des effets indésirables inattendus ? II)PHARMACOVIGILANCE

• Madame V doit avoir une transfusion sanguine de 2 culots globulaires • précautions particulières ? ? ? III) HEMOVIGILANCE

• Avant l’arrivée de cette patiente, il faut s’assurer que la chambre est prête et que tout le matériel est fonctionnel • Tout au long de son hospitalisation : surveillance du bon fonctionnement de tout le matériel : IV) MATERIOVIGILANCE

• Madame va devoir être greffée • Y a-t-il des effets secondaires ou des incidents de greffe ? V)BIOVIGILANCE

Infectiovigilance Hemovigilance Pharmacovigilance Matériovigilance Biovigilance Les autres…

Rôle de l’ AFSSAPS Agence Française de Sécurité Sanitaire des Produits de Santé • Coordination des vigilances (sauf Infectiovigilance CCLIN) au niveau national • L’ organisation des veilles sanitaires assure : - l’efficacité - la qualité - la sécurité - le bon usage des produits de santé

Législation • Depuis la loi n° 98 -535 du 1 er juillet 1998, c’est l’AFSSAPS qui assure la mise œuvre des systèmes de vigilances relatifs aux produits à finalité sanitaires destinés à l’homme ( article L 5311 -2 CSP)

INFECTIOVIGILANCE

Infectiovigilance - Relève du CCLIN dont les missions ont pour objet la surveillance et la lutte contre les infections nosocomiale y compris la prévention de la résistance bactérienne aux antibiotiques

CCLIN • Centre de Coordination de la lutte contre les Infections Nosocomiales • • • - Surveillances des : IN, des BMR et des antibiotiques, - épidémiologie des IN, - gestion des signalements externes des IN, - expertise en hygiène hospitalière, - enquêtes et évaluations des pratiques, - documentation mise à la disposition des acteurs de terrain au CHRO : -Comité de Lutte contre les Infections Nosocomiales et les Infections Liées aux Soins (CLINILS) -Equipe Opérationnelle d'Hygiène (EOH) ( cadre Mme Rimbault) retour

Infection Nosocomiale - RAPPEL • Les infections nosocomiales sont les infections contractées dans un établissement de santé. • Une infection est dite nosocomiale ou hospitalière, si - elle est absente lors de l'admission du patient à l’hôpital et - qu'elle se développe 48 heures au moins après l'admission. • Le délai de 48 h s'allonge jusqu'à 30 jours dans le cas d'infections de site opératoire, et jusqu'à un an s'il y a mise en place de matériel prothétique. •

• Concrètement Comment se met en place « notre » Infectiovigilance dans un service ?

Précautions standards Hygiène des mains par: -Lavage simple des mains - Friction SHA • • • Protection individuelle Gants Tablier Masques lunettes

En réanimation • à l’arrivée et 1 x par semaine : Ecouvillonnage : c'est le fait de frotter un écouvillon (coton tige) à l'endroit à étudier (gorge, oreille, anus etc. . . ) – Envoyé en bacteriologie. A la recherche des BMR Escherichia Coli ; Staphylococcus aureus ; Pseudomonas aéruginosa

Les principales infections nosocomiales en réanimation – les infections urinaires (IU) ; – les pneumopathies ; – les infections du site opératoire ; – les infections sur KT vasculaire ;
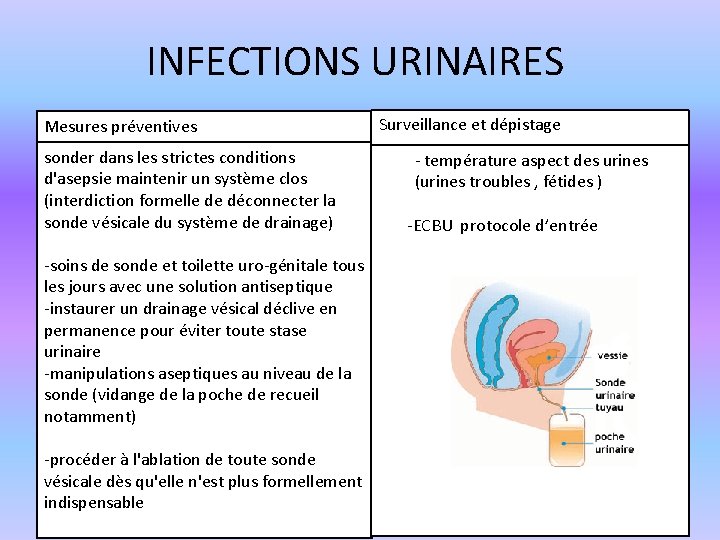
INFECTIONS URINAIRES Mesures préventives sonder dans les strictes conditions d'asepsie maintenir un système clos (interdiction formelle de déconnecter la sonde vésicale du système de drainage) -soins de sonde et toilette uro-génitale tous les jours avec une solution antiseptique -instaurer un drainage vésical déclive en permanence pour éviter toute stase urinaire -manipulations aseptiques au niveau de la sonde (vidange de la poche de recueil notamment) -procéder à l'ablation de toute sonde vésicale dès qu'elle n'est plus formellement indispensable Surveillance et dépistage - température aspect des urines (urines troubles , fétides ) -ECBU protocole d’entrée

Pneumopathies Mesures préventives -aspirations de l'oropharynx et du nasopharynx à réaliser régulièrement après avoir effectué des lavages avec du sérum physiologique -les aspirations bronchiques sont à effectuer en fonction de l'état d'encombrement bronchique, en utilisant la technique " non contact " (utilisation de sondes stériles et de compresses stériles) -les canules de trachéotomie doivent être changées dans de strictes conditions d'asepsie Surveillance et dépistage o o Température aspect et abondance des aspirations constantes respiratoires (sat. O 2, coloration cutanée) Rx pulmonaire +/- fibroscopie bronchique (acte médical

Infection sur catheter Mesures préventives -mettre en place le dispositif intra vasculaire dans de strictes conditions d'hygiène et d'asepsie (acte médical) Surveillance et dépistage ° température ° état local (écoulement purulent ? ) -protéger par un pansement occlusif stérile +/- prélèvement bactériologique et mise en culture du KTC et KTA daté (réfection toutes les 72 h) -tout pansement souillé ou non occlusif doit être changé sans délai -changer l'ensemble des tubulures toutes les 72 h (changement quotidien de la tubulure de nutrition parentérale)
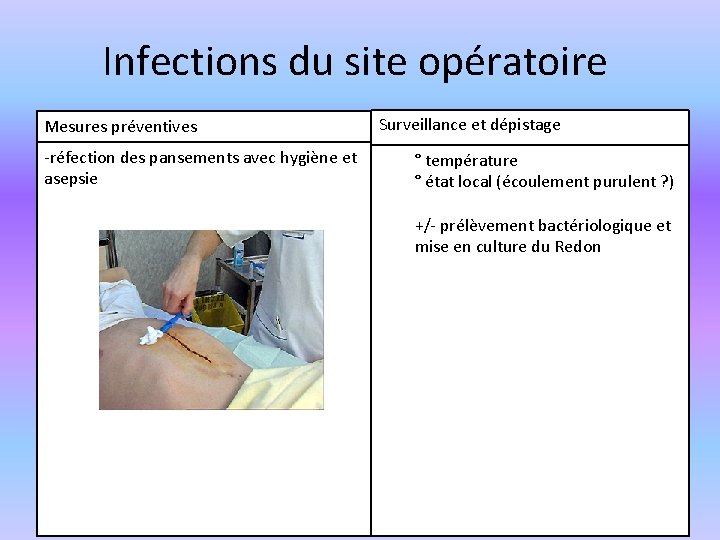
Infections du site opératoire Mesures préventives -réfection des pansements avec hygiène et asepsie Surveillance et dépistage ° température ° état local (écoulement purulent ? ) +/- prélèvement bactériologique et mise en culture du Redon

Conséquences des infections nosocomiales • Le patient en réanimation est déjà dans un état préoccupant ; il est fragile avec de nombreuses défaillances viscérales. • L'infection vient se surajouter, aggravant la situation : les soins sont plus importants, le traitement devient plus lourd, le patient est parfois mis en isolement. La charge de travail du personnel s'en trouve augmentée. La lourdeur du traitement et les précautions employées majorent l'angoisse du patient et de ses proches.

PHARMACOVIGILANCE
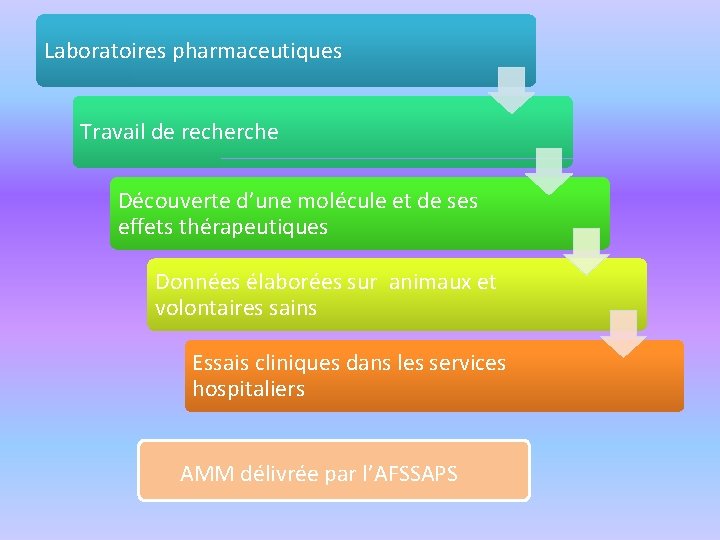
Laboratoires pharmaceutiques Travail de recherche Découverte d’une molécule et de ses effets thérapeutiques Données élaborées sur animaux et volontaires sains Essais cliniques dans les services hospitaliers AMM délivrée par l’AFSSAPS

• « La pharmacovigilance a pour objet la surveillance et la prévention du risque d’effet indésirable grave et/ou inattendu résultant de l’utilisation des médicaments et produits à usage humain » ( article R 5121 -150 du CSP) • La pharmacovigilance vise donc à garantir la sécurité d’emploi des médicaments. • Elle s’appuie sur une base réglementaire nationale et européenne : lois, décrets, directives, bonnes pratiques de pharmacovigilance publiées par arrêtés.

A l’échelon local • La pharmacovigilance repose sur l’obligation légale de signalement par les professionnels de santé de tout effet indésirable grave ou inattendu (R 5121 -170 du CSP) • Effet indésirable inattendu : effet indésirable dont la nature, la sévérité ou l’évolution ne correspondent pas aux informations contenues dans le Résumé des Caractéristiques du Produit. • Effet indésirable grave : Effet indésirable grave - Létal ou susceptible de mettre la vie en danger - Entraînant une invalidité ou une incapacité importante ou durable - provoquant ou prolongeant une hospitalisation - se manifestant par une anomalie ou une malformation congénitale.

A l’échelon local - suite • Les industriels et entreprises du médicament établissent des déclarations (selon les modalités décrites dans les articles R 5121 -171 à 178 du CSP) • Les patients ou/et associations de patients souhaitant déclarer un effet indésirable grave ou inconnu doivent s’adresser à leur médecin traitant.

A l’échelon régional • Ces signalements spontanés doivent être adressés à l’un des 31 Centres Régionaux de Pharmaco. Vigilance ayant chacun leur compétence géographique. • Ces CRPV sont situés dans des structures hospitalières. • Pour le Loiret: CRPV du CHU de Tours

A l’échelon national • L’AFSSAPS coordonne l’activité des CRPV. • La Commission Nationale de Pharmacovigilance est chargée de proposer les mesures appropriées.

Quand déclarer ? • IMMEDIATEMENT pour les effets graves ou inattendus. • PAS de délai défini pour les effets indésirables autres que le professionnel de santé aura jugés pertinent de signaler.

Comment déclarer ? • A l’aide de la fiche de Pharmacovigilance


Prévention et maîtrise du risque évaluation du risque intrinsèque d’un produit évaluation des risques extrinsèques: conditions pratiques de prescription et d’utilisation (=vigilance qui concerne toutes les étapes de la manipulation et du bon usage du médicament)

VIGILANCE, VIGILANCE … • L’IDE est responsable du contrôle de la prescription , de la préparation , de la distribution , de l’administration du médicament au patient et de la surveillance des traitements. • L’IDE se doit de savoir observer et détecter tout effet indésirable non connu ou grave, en assurer la traçabilité, répondre aux exigences de la pharmacovigilance et informer le patient.

VIGILANCE, VIGILANCE … • Petit zoom sur les principales causes d’erreurs d’administration : - médicaments mal orthographiés ou illisibles - rangement inapproprié - mauvaise correspondance entre le nom du médicament et sa DCI - absence de vérification de la date de péremption - erreurs sur le dosage - erreurs sur le malade (confusion dans les numéros de lit…. ) - oubli de l’inscription de la prise effectuée ( qui peut être renouvelée par l’équipe suivante …) - inscription avant la prise puis non réellement administré

VIGILANCE, VIGILANCE … • Quelques points importants : • L’armoire à pharmacie, lieu de stockage, doit être facilement accessible aux soins, être suffisamment éloignée du public, fermée à clé. Coffre des toxiques dans l’armoire à pharmacie • Respecter les conseils de rangement , ne pas déconditionner (date de péremption et n°de lot)

ACTUALITES • Des médicaments sur la sellette • MEDIATOR : scandale de santé publique

HEMOVIGILANCE

Hémovigilance • -gérer les activités transfusionnelles • Assurer: - la régulation de l'approvisionnement - la distribution - les conseils transfusionnels - la traçabilité - le signalement d'incidents transfusionnels et le suivi épidémiologique des donneurs.

Transfusion sanguine • Rôle Ide • Avant la transfusion • Commande • Bilan pré transfusionnel • A LA RECEPTION DU OU DES PRODUITS • AVANT DE TRANSFUSER AU LIT DU PATIENT IMPERATIVEMENT • CONTROLE ULTIME AU LIT DU PATIENT • PENDANT LA TRANSFUSION • A LA FIN DE LA TRANSFUSION • CONDUITE A TENIR EN CAS D’INCIDENT • TRANSFUSION EN CAS D’URGENCE VITALE • suite

• AVANT LA TRANSFUSION • - vérifier que le patient soit informé / fiche de consentement • -vérifier l’abord veineux • -détermination du groupe • -faire RAI s’ils ont plus de 72 h • COMMANDE • -joindre une copie de la carte de groupe • -joindre le RAI • - joindre la prescription médicale (choix du produit/niveau d’urgence)

• • • • A LA RECEPTION DU OU DES PRODUITS -Je vérifie - l’exactitude du service concerné -identité du patient : nom, prénom, nom de jeune fille, date de naissance -identité sur la fiche de distribution nominative -concordance des produits livrés et la prescription médicale -la date de péremption du produit -l'intégrité de la poche et l'aspect du produit AVANT DE TRANSFUSER je préviens le patient je m'assure qu'un médecin est présent dans le service et peut intervenir à tout moment

• • • • AU LIT DU PATIENT IMPERATIVEMENT Je vérifie la concordance de: - l’identité du receveur: nom, prénom date de naissance, nom de jeune fille et l'identité sur la fiche de distribution nominative -vérifie la carte de groupe et la poche -je vérifie les tests ultimes pour les concentrés globules rouges -je vérifie la date de péremption du dispositif du contrôle ultime -je note la date, le nom du patient, le numéro de la poche -je teste le sang du receveur -je teste le sang de la poche donneur -je vérifie la concordance des réactions entre la poche et le patient -si les réactions ne sont pas concordantes, je refais le contrôle ultime, j'appelle le médecin

• • • • J’assure la surveillance et la traçabilité: - je contrôle les paramètres cliniques: température, tension artérielle, pulsations -je branche la transfusion -je reste auprès du malade 15 minutes -je remplis la fiche de retour des informations -je complète toutes les colonnes du dossier transfusionnel -je transcris sur le dossier du malade : Les paramètres cliniques de départ L’heure de début de la transfusion Le type de produit -je surveille les signes des effets secondaires ou des réactions anormales (frisson, fièvre, détresse respiratoire, allergie, douleur, trouble digestif) Je demande au patient de me prévenir s’il ressent un effet inhabituel, qu’il ne se sent pas bien -je contrôle les paramètres cliniques avant de sortir de la chambre -j’adapte le débit en fonction de l’état du patient -je contrôle les paramètres cliniques toutes les 30 minutes

• • • • EN FIN DE TRANSFUSION -Je retourne la fiche de renseignement à l’hémovigilance -Je conserve la poche 24 h dans son emballage (dans un sac DASRI avec l’heure, la date et jusqu’à quel moment la garder) -Je conserve le carton test pendant 24 h CONDUITE A TENIR EN CAS D’INCIDENTS -arrêt de la transfusion -tél au médecin - assurer les 1 ers soins -prévenir ETS dans les 8 h -mettre le chariot à porter de mains

• Transfusion en cas d'urgence vitale (Sur prescription médicale uniquement et selon la procédure définie entre l'établissement de santé et L'ETS) • - Prélever un tube pour les RAI • -Commande en précisant l’urgence vitale (PM) • -Débuter la transfusion pour un groupe 0 rhésus négatif • -si les RAI sont positifs, 72 h pour faire une injection anti. D sur PM.

• Film hemo - tout sur la transfusion 2’ 20/02/10 magazine de la santé

TEST
Test 1 Pouvez vous transfuser ? OUI NON

Test 2 Pouvez vous transfuser ? OUI NON

Test 3 Pouvez vous transfuser ? OUI NON
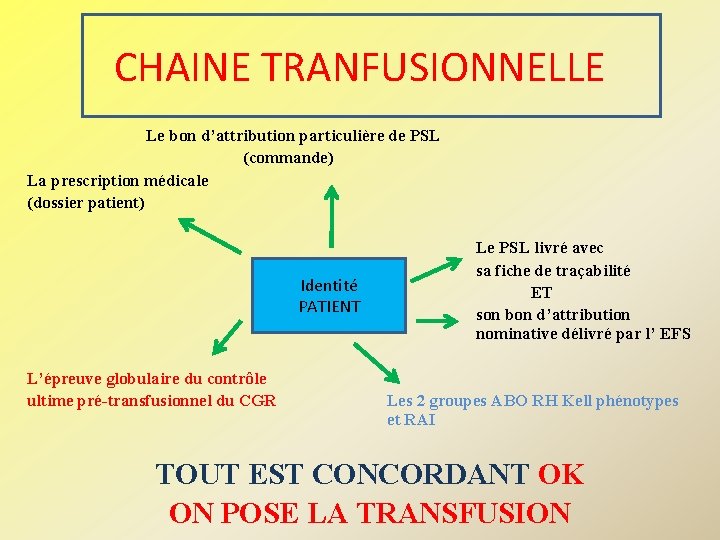
CHAINE TRANFUSIONNELLE Le bon d’attribution particulière de PSL (commande) La prescription médicale (dossier patient) Identité PATIENT L’épreuve globulaire du contrôle ultime pré-transfusionnel du CGR Le PSL livré avec sa fiche de traçabilité ET son bon d’attribution nominative délivré par l’ EFS Les 2 groupes ABO RH Kell phénotypes et RAI TOUT EST CONCORDANT OK ON POSE LA TRANSFUSION

• TOUTE DISCORDANCE • ON NE POSE PAS LA TRANSFUSION • ON ALERTE UN MEDECIN

MATERIOVIGILANCE

• La matériovigilance concerne, par définition, les dispositifs médicaux • L’utilisation des dispositifs médicaux peut être à l’origine d’incidents de différents niveaux de gravité. Incidents non graves Incidents ou risques graves

Qu’entend on par dispositifs médicaux (défini dans article L 665 -3 CSP) • Les appareils médicaux (ex PSE, ECG, Pompe IVAC …) y compris les appareils d’imagerie er de diagnostic (ex appareil d’échographie) • Tous les produits consommables à usage unique délivré en pharmacie (ex tubulure de perfusion) • Tous les accessoires nécessaires au fonctionnement des appareils médicaux (ex capteur de Sp. O 2) • Dispositifs conçus pour être implantés dans le corps humain x ex (ex: pacemaker) • Y compris les accessoires et logiciels intervenant dans son fonctionnement.

La matériovigilance a pour objet la surveillance des incidents ou des risques d'incidents résultant de l'utilisation des dispositifs médicaux. Le but étant de: -recenser leur dysfonctionnement - d’en évaluer les conséquences dans les plus brefs délais et - d’en déclencher les mesures préventives et/ou les actions correctives appropriées afin de garantir la qualité et la sécurité des soins.

• Il s’agit : • Soit en prévention d’un incident de la maintenance et révision du matériel • Soit en cas de dysfonctionnement =incident non grave du signalement et réparation • Soit en cas d’incident grave du signalement à l’échelon national AFSSAPS

• Concrètement Comment se met en place « notre » Matériovigilance dans un service ?

Exemples • En Prévention : • Vérification par l’ide du chariot d’urgence tous les matins, en réanimation 1 fois par mois dans les autres services. • En Réa chir, 1 IDE de coupure est détachée pour vérifier le matériel de chaque box (check list-datéesignée) : Lit avec rampe PSE, SCOPE, RESPIRATEUR, CHARIOT IDE

Le Chariot d’urgence- RAPPELS • Emplacement connu de tous • Facile d’accès, mobile et autonome • Dotation de base et organisation à connaître le défibrillateur doit avoir sa place sur le chariot d’urgences • vérifié régulièrement selon un planning d’entretien , daté et signé par l’ide (traçabilité) • plombé et numéroté • Il ne doit pas être utilisé dans la vie courante du service retour

En cas d’incident non grave • Ces incidents n’ont pas entrainé ou ne sont pas susceptible d’entraîner une dégradation grave de l’état de santé du patient, de l’utilisateur ou d’un tiers • Exemple • Un pousse seringue sonne et ne fonctionne pas correctement. Que doit faire l’ide ? • Faire toutes les vérifications du matériel ( l’erreur affichée, le branchement, le câble, que la seringue est bien adaptée au PSE, qu’’il n’y a pas d’erreur de manipulation (la seringue trop ou pas assez serrée ), fuite du médicament. . Si rien n’y fait et que le problème n’est pas résolu : Remplacer le PSE par un matériel qui fonctionne et …. fiche de signalement d’incident

Comment signaler ? • a- Niveau local : Dans un établissement de santé, tout professionnel de santé ( AS , IDE, médecin, cadre) constatant un dysfonctionnement doit le signaler par une feuille de signalement (et par le biais d’un logiciel informatique au CHRO) • Doit être noté: La date Le nom du service demandeur le nom du professionnel et sa fonction le matériel et le symptôme (la panne) ex : ne pas marquer ECG / HS Toujours décrire la panne: par exemple : ECG s’arrête dès la mise en marche N° d’inventaire du matériel

Pour les appareils médicaux : (PSE , pompe Ivac, pompe à morphine, défibrillateur, ECG) : - demande transmise au service biomédical, composé d’ingénieurs et de techniciens. - le technicien vient cher le matériel et le rapporte au service ou c’est le service qui s’organise avec les coursiers ou la réparation se fait dans le service. • - Au CHRO Possibilité de suivre l’avancement du dépannage par le logiciel ( en cours, fini, si irréparable…). - le matériel en cours de dépannage n’est jamais remplacé par le service biomédical, c’est au service de suivre son stock et de tracer son matériel • D’où l’importance de remplir une fiche de signalement rapidement

• pour le matériel de pharmacie ( pansements, aiguilles, …) - remplir feuille de signalement pour rendre un lot de matériel défectueux. - à donner à la pharmacie Fiche de signalement materiovigilance

• FEUILLE SIGNALEMENT MATERIO

En cas d’incident ou risque grave En cas d’incident ou de risque grave • b-Niveau national : • tout incident ou risque d’incident grave doit être signalé sans délai à l’Afssaps (L. 5212 -2 et R. 5212 -14), par le responsable matériovigilance de l’établissement de santé par le formulaire « signalement d’un incident ou risque d’incident » cerfa Il existe guide pour déclaration • Est considéré comme incident ou risque d’incident grave tout incident ou risque d’incident mettant en cause un DM ( dispositif médical) ayant entraîné ou susceptible d’entraîner la mort ou la dégradation grave de l’état de santé d’un patient, d’un utilisateur ou d’un tiers.

RETOUR

En cas d’incident ou de risque grave • Exemples d’incidents : • Rupture de tête céramique de prothèses totales de hanches. • Barrières de lit. • Accidents observés sur chambres à cathéters implantables. • Ayant entraîné • Exemples : Décès, menace du pronostic vital, incapacité permanente ou importante, Hospitalisation ou prolongation d ’hospitalisation, Nécessité d’intervention médicale ou chirurgicale

• La déclaration d’un incident grave est une obligation légale • La non déclaration d’un incident peut être passible d’amende voire de peine de prison.

• Cela implique donc que tout utilisateur de DM est un membre responsable de la chaîne de matériovigilance et que sa responsabilité est engagée en cas de non signalement d’un problème qu’il a lui même constaté ou dont il a été témoin. • Travaille d’équipe : Compétence AS : dans référentiel des compétences de l’Aide soignante Unité 6 : « Repérer toute anomalie dans le fonctionnement des appareils médicaux et alerter »
• BIOVIGILANCE

Définition Biovigilance • système de surveillance qui assure la sécurité sanitaire des organes, tissus, cellules, d’origine humaine, utilisés à des fins thérapeutiques, depuis le prélèvement jusqu’au suivi des patients transplantés et des donneurs vivants. • Sont exclus les PSL • • Décret N° 2003 -1206 du 12/12 /2003 relatif à l’organisation de la biovigilance et Décret N° 2007 -1110 du 17/07/2007 relatif à la biovigilance et l’hémovigilance
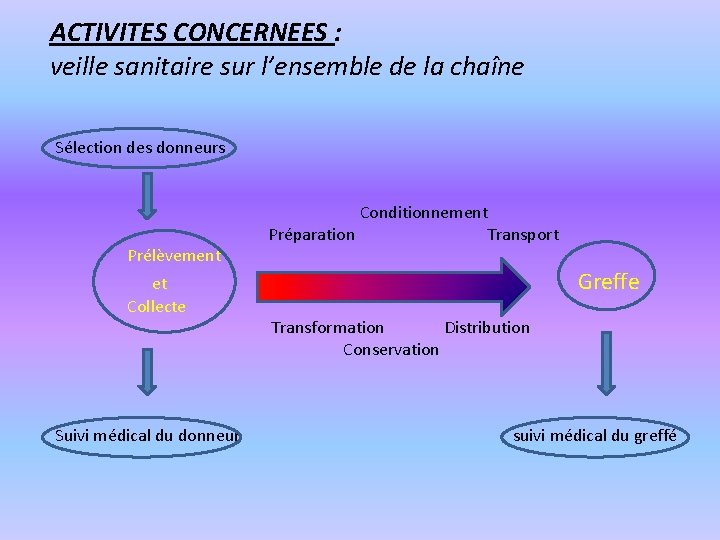
ACTIVITES CONCERNEES : veille sanitaire sur l’ensemble de la chaîne Sélection des donneurs Conditionnement Préparation Transport Prélèvement et Greffe Collecte Transformation Distribution Conservation Suivi médical du donneur suivi médical du greffé

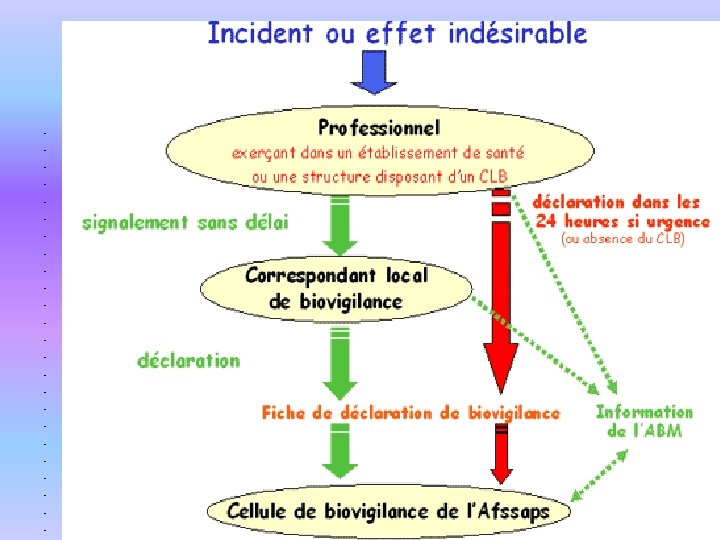
LIEU et CORRESPONDANT Chaque établissement de santé exerçant des activités de prélèvement, de collecte, de préparation ou de greffes d’organes, de tissus ou de cellules, est concerné par cette vigilance et doit nommer un correspondant local de biovigilance.

SIGNALEMENT • SIGNALEMENT sans délai, de tout incident ou effet secondaire, constaté par le ou les professionnels de santé au correspondant local de biovigilance.


Incidents et effets indésirables Bilan biovigilance 2009/organes 74 signalements d’évènements indésirables -Incidents déclarés à l’AFSSAPS ( 48) : Tumeur/donneur 11 Autres 2 Qualification du Donneur non Conforme 3 Non-conformité du Liquide de Conservation Contamination Mycologique du Liquide de conservation 31


CONCLUSION • Dans les soins de tous les jours les différentes vigilances sont en interaction afin de maintenir la qualité du soin et la sécurité du patient Conduites IDE à tenir • • • Vigilance Respect des règles d’asepsies Respect des protocoles Respect des traçabilités Signalement des incidents et des effets secondaires sans délai (obligation légale)

Compétences • 1 : évaluer une situation clinique et établir un diagnostic dans le domaine infirmier • 4 : mettre en œuvre des actions visées diagnostiques et thérapeutiques • 5 : initier et mettre en œuvre des soins éducatifs et préventifs • 6 : communiquer et conduire une relation dans un contexte de soin • 7 : analyser la qualité des soins et améliorer sa pratique professionnelle • 8 : recher et traiter des données professionnelles et scientifiques • 9 : organiser et coordonner des interventions soignantes • 10 : informer et former des professionnels et des personnels en formation

MERCI de votre attention !

SOURCES • Code de la Santé Publique • « Pharmacie et surveillance infirmière » de Denis Stora- 4 e édition - Editions Lamarre - « Nouveaux cahiers de l’Infirmière » n° 26 Pharmacologie et soins infirmiers - 2 e édition- MASSON Editions - « Transfusion Vigilances » Dossiers Maloine de l’infirmière - de M-F. Brun et Ch Prudhomme - Editions MALOINE - www. leem. org/lesentreprisesdumédicament - www. hemovigilance. org - www. afssaps. fr • www. centre. santé. gouv. fr • www. materiovigilance. org • www. agence-biomedecine. fr, • Mme HALLOT correspondante locale de biovigilance et coordinatrice des prélèvements des organes et tissus au CHRO • www. cclin. fr • www. infirmier. com
- Slides: 91