Nveis de saturao de oxignio e valores de










































- Slides: 46

Níveis de saturação de oxigênio e valores de pressão parcial de oxigênio em recém-nascidos recebendo oxigênio na Unidade de Cuidados Intensivos: valores entre 85 -93% são aceitáveis? 17/6/2008 Lucas Emanuel de Lima Azevedo Larissa Macedo de Camargo Marianna Costa Pereira Coordenação: Paulo Margotto ESCS – Internato Pediatria 2008 www. paulomargotto. com. br

Níveis de saturação de oxigênio e valores de pressão parcial de oxigênio em recém-nascidos recebendo oxigênio na Unidade de Cuidados Intensivos: valores entre 85 -93 são aceitáveis? (Pulse Oxygen Saturation Levels and Arterial Oxygen Tension Values in Newborns Receiving Oxygen Therapy in the Neonatal Intensive Care Unit: Is 85% to 93% an Acceptable Range? ) Armando Castillo, MDa, Augusto Sola, MDb, Hernando Baquero, MDc, Freddy Neira, MDc, Ramiro Alvis, MDc, Richard Deulofeut, MD, MPHd and Ann Critz, MDa a Division of Neonatal-Perinatal Medicine, Emory University, Atlanta, Georgia b Mid-Atlantic Neonatology Associates and Atlantic Neonatal Research Institute, Morristown Memorial Hospital, Morristown, New Jersey c Department of Pediatrics, University of the North, Barranquilla, Colombia d Pediatrix Medical Group, Neonatology, Dallas, Texas Pediatrics 2008; 121: 882 -889

Introdução Monitorização da saturação de oxigênio (Sp. O 2) tem sido realizada no mundo desde os anos 80; Sp. O 2 é considerada o 5º sinal vital; O conhecimento dos profissionais de saúde que trabalham em Unidades de Tratamento Intensivo Neonatal (UTINs) sobre oxigenação de recém-nascidos (RN) é insuficiente: é estimado que mais de 75% dos neonatologistas apresentam conhecimento inadequado;

Introdução Variáveis desconhecidas por alguns profissionais de saúde: Curva de dissociação de oxihemoglobina; Concentração de hemoglobina fetal; Efeito Bohr; Conceitos de pressão parcial de um gás para atingir saturação de 50% (P 50); Equação do gás alveolar;

Introdução A Sp. O 2 normal em RN saudáveis em ar ambiente é > 93% e varia de acordo com a idade pós-natal; Atualmente não se sabe os níveis ótimos de Sp. O 2 para RN que recebem oxigenioterapia, sendo que estes valores variam entre diferentes centros e entre crianças; Em algumas UTINs, a administração de O 2 tem como objetivo manter valores de Sp. O 2 iguais às de RN saudáveis em ar ambiente, mas isto pode conduzir a períodos de hiperoxemia; Não se sabe também o valor normal para Pa. O 2; com base no P 50, saturação e conteúdo de O 2, acredita-se que uma Pa. O 2 > 40 mm. Hg seja adequada às necessidades tissulares durante a vida neonatal;

Introdução Publicações anteriores: Academia Americana de Pediatria: sugere que valores de pressão parcial de oxigênio (Pa. O 2) acima de 80 -90 mm. Hg pode ser considerado hiperoxemia, mas estes valores não tem base científica; Reynolds e Yu: sugeriram valores de limite inferior e superior para Sp. O 2, 85 e 90% respectivamente, para RN com angústia respiratória aguda, mas tais valores não foram validados; Outros estudos: sugeriram que fosse evitado níveis de Sp. O 2 > 95% para RN pré termo em uso de O 2 suplementar;

Introdução Publicações anteriores: Estudo de 2003: mostrou que a monitorização da Sp. O 2, a fim de evitar níveis entre 95% e 100% e grandes flutuações nestes valores, era associada com menores taxas de morbidade em crianças < 1500 g; Saugstad: informou que valores baixos de Sp. O 2 na primeira semana de vida de pré-termos podem evitar complicações, além de melhorar o crescimento; Estudo em 2006: mostrou que menores níveis de Sp. O 2 estão associados a melhor prognóstico para RN muito baixo peso; Estudo recente: valores baixos de Sp. O 2 diminuem a severidade de retinopatia da prematuridade;

Introdução Objetivo: Definir a relação entre Pa. O 2 e Sp. O 2 durante a prática clínica em UTINs; Hipóteses (válidas para prática em UTINs): A Sp. O 2 entre 85% e 93% não pode estar associada com níveis de Pa. O 2 < 40 mm. Hg; Sp. O 2 entre 94% e 100% seria um risco, e poderia causar stress oxidativo em crianças com oxigenioterapia;

Métodos Trabalho prospectivo, não intervencionista, comparando leituras de Sp. O 2 não invasiva e valores de Pa. O 2 obtidos de amostras arteriais de neonatos em 7 UTINs (5 nos Estados Unidos e 2 na Colômbia – todas situadas ao nível do mar), entre julho de 2005 e novembro de 2006; Aprovado pelos comitês de ética da “Emory University” e “University of the North”; Não houve exigências quanto a consentimento livre e esclarecido porque não ocorreu nenhuma mudança nas condutas, nenhuma amostra sanguínea adicional foi obtida, e os participantes não eram identificados;

Métodos Amostras arteriais: Foram obtidas, conforme indicado por neonatologistas, através de cateteres arteriais previamente inseridos para manejo clínico; Somente de crianças sem rápida deterioração;

Métodos Monitorização da Sp. O 2: Os sensores de monitorização deveriam estar no mesmo território dos cateteres arteriais; As leituras dos monitores foram realizadas com precisão por um dos investigadores que estava presente durante a coleta de sangue arterial; A leitura era feita somente se a Sp. O 2 permanecesse estável durante 60 s antes e depois da coleta da amostra de sangue, sendo aceitável uma variação da mesma de apenas 1%;

Métodos O seguimento foi feito comparando a Sp. O 2 com a respectiva Pa. O 2 da amostra coletada; Cada participante do estudo deveria ter no mínimo uma comparação entre Pa. O 2/Sp. O 2, e não poderia haver mais que 10 por indivíduo; As Sp. O 2 e Pa. O 2 eram mensuradas nos próprios aparelhos de cada UTIN;

Métodos O estudo inclui a priori 100 crianças, com um máximo de 1000 amostras comparativas; Para análise e comparação foi selecionado: Pa. O 2 40 mm. Hg: valor baixo; Pa. O 2 80 mm. Hg: valor alto; Estas escolhas foram baseadas no P 50, saturação e conteúdo de O 2;

Métodos Critérios de exclusão: Anomalias maiores; Mudanças clínicas agudas; Mudanças da Sp. O 2 >1% durante a coleta de sangue arterial; OBS: confirmação ecocardiográfica de ducto arterioso patente não era critério de exclusão;

Métodos Dados demográficos: Idade gestacional; Peso ao nascimento; Gênero; Diagnóstico; Idade pós natal na ocasião do estudo; Os dados discretos foram resumidos em proporções e freqüências; e os dados contínuos em médias, medianas, desvios padrões e alvos;

Métodos Feitos gráficos para Pa. O 2 e Sp. O 2, calculando as relações lineares e curvilíneas entre eles; Significância estatística com P< 0, 05; Análise estatística usando Windows SPSS 13. 0;

Resultados 976 amostras Sp. O 2/Pa. O 2 dos 122 participantes A Idade Gestacional foi de 29. 2± 5. 2 s Peso pós-natal 1338 ± 871, 5 g A mediana de idade pós-natal no momento da coleta foi de 3 dias (1– 38 dias) A localização do cateter arterial foi pós-ductal para 88, 2% das amostras A mediana FIO 2 no momento da colheita foi 0, 34 (intervalo: 0, 21 – 1, 0) 41% dos casos FIO 2 0, 25 - 0, 40 14% dos casos FIO 2 > 0, 70.

Resultados 976 amostras 18% (176 amostras) RN respiração ao ar ambiente (FIO 2: 0, 21) 82% (800 amostras) RN recebendo oxigenoterapia O número médio de amostras por caso foi de 8± 2, 9, mediana de 9 por criança Número médio de amostras por centro 141 Número médio de indivíduos por centro 15

Resultados Sp. O 2 < 85% 56 amostras (Pa. O 2 = 43, 5 mm. Hg) Sp. O 2 85% a 93% 390 amostras (Pa. O 2 = 58, 5 mm. Hg) Sp. O 2 > 93% 530 amostras (Pa. O 2 = 94 mm. Hg) Obs. : p< 0, 001, significância estatística entre Pa. O 2

Resultados Obs. : 3 bebês p. O 2 valores < 85% suplemento de oxigênio

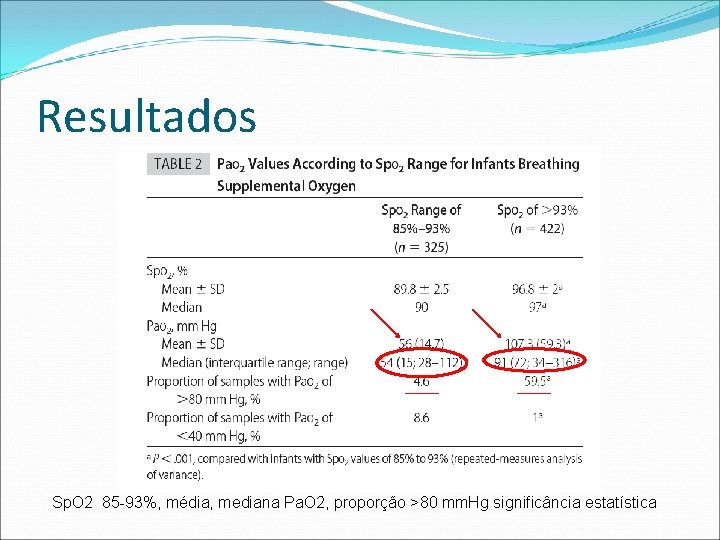
Resultados Sp. O 2 85 -93%, média, mediana Pa. O 2, proporção >80 mm. Hg significância estatística

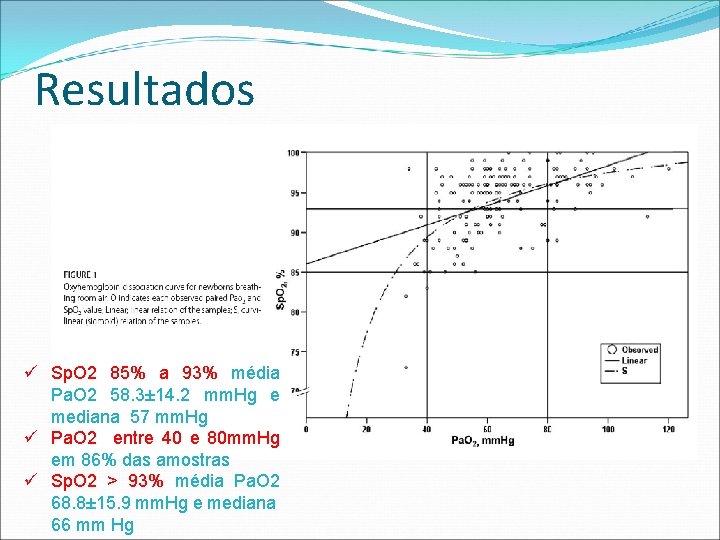
Resultados ü Sp. O 2 85% a 93% média Pa. O 2 58. 3± 14. 2 mm. Hg e mediana 57 mm. Hg ü Pa. O 2 entre 40 e 80 mm. Hg em 86% das amostras ü Sp. O 2 > 93% média Pa. O 2 68. 8± 15. 9 mm. Hg e mediana 66 mm Hg

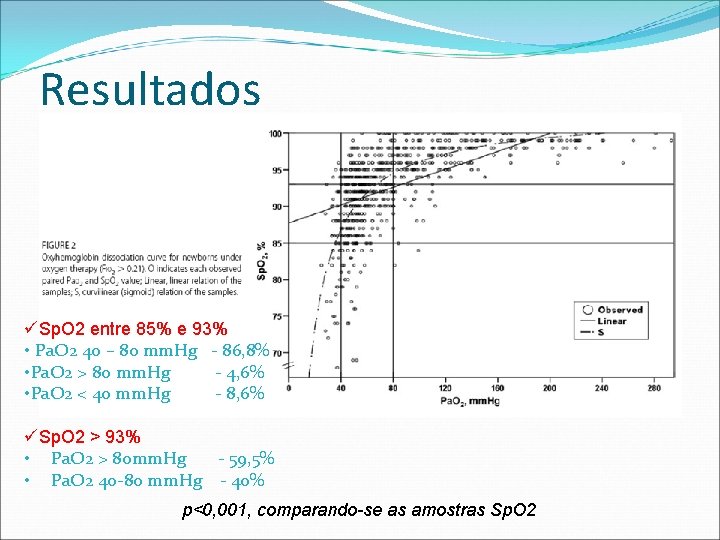
Resultados üSp. O 2 entre 85% e 93% • Pa. O 2 40 – 80 mm. Hg - 86, 8% • Pa. O 2 > 80 mm. Hg - 4, 6% • Pa. O 2 < 40 mm. Hg - 8, 6% üSp. O 2 > 93% • Pa. O 2 > 80 mm. Hg - 59, 5% • Pa. O 2 40 -80 mm. Hg - 40% p<0, 001, comparando-se as amostras Sp. O 2

Resultados

DISCUSSÃO

Discussão Primeira estudo neonatal, multicêntrico, prospectivo da relação entre Pa. O 2 e Sp. O 2, utilizando diferentes monitores a nível do mar. Sp. O 2 entre 85% e 93% estão raramente associados com Pa. O 2 < 40 mm. Hg; Este intervalo esta muito menos freqüente associado a Pa. O 2 < 80 mm. Hg que o intervalo entre 94% a 100%;

Discussão Poucos estudos comparam a relação entre Sp. O 2 e Pa. O 2 e o objetivo destes era relacionar a Sp. O 2 com hiperoxemia. Sugerem o limite superior de Sp. O 2 ser 94% ou 95%; De 325 amostras de obtidas de infantes com Sp. O 2 entre 85% e 93%: 86, 8% o valor da Pa. O 2 estava entre 40 e 80 mm. Hg; 4, 6% Pa. O 2 > 80 mm. Hg; 28 (8, 6%) Pa. O 2 < 40 mm. Hg; 82% Sp. O 2 entre 85% a 90%; Reavaliados e todos apresentaram Pa. O 2 maior que 40 mm. H após aumento discreto na Fi. O 2.

Discussão Quando Sp. O 2 > 93% valores maiores Pa. O 2 > 80 mm. Hg ocorreram em aproximadamente 60% dos pacientes em oxigenioterapia*; 29 (16, 5%) amostras de pacientes em ar ambiente tiveram Pa. O 2 > 80 mm. Hg, sendo que 25 destas apresentavam Sp. O 2 > 93%. *Pa. O 2 pode ocorrer em infantes que estão em ar ambiente, geralmente quando há redução na pressão alveolar de CO 2, aumento da pressão alveolar de oxigênio, e existe adequado fluxo sanguíneo pulmonar e mínimo shunt extrapulmonar e intrapulmonar.

Discussão Pontos fortes do estudo: 1. 2. Multicêntrico; Prospectivo; Pontos fracos do estudo: 1. 2. 3. 4. 5. Não avaliar Pa. CO 2, p. H, temperatura, concentração de hemoglobina fetal e adulta, níveis de 2, 3 -DPG, número de transfusões*; Relação entre tempo após transfusão e coleta de sangue*; Não padronizar gasômetros**; Não incluir cidades em altas altitudes; Não incluir situações de dessaturação aguda, baixa perfusão, ou analisar alarme falso ou leitura errada dos monitores***. *Na pratica estes variáveis geralmente não são consideradas como importante e os cuidadores seguem apenas a Sp. O 2; **Possibilitou generalizar os resultados do estudo; ***Não era objetivo do estudo.

Discussão Calibração dos oxímetros é preconizada pela FDA; Diferença qualidade dos monitores de oximetria; Novo estudo para avaliar relação entre Sp. O 2 e Pa. O 2 em diferentes monitores sob condições clínicas estáveis e analise similar em altas altitudes; Não tem relato científico sobre qual é a Pa. O 2 ótima em cada situação clínica e cada infante.

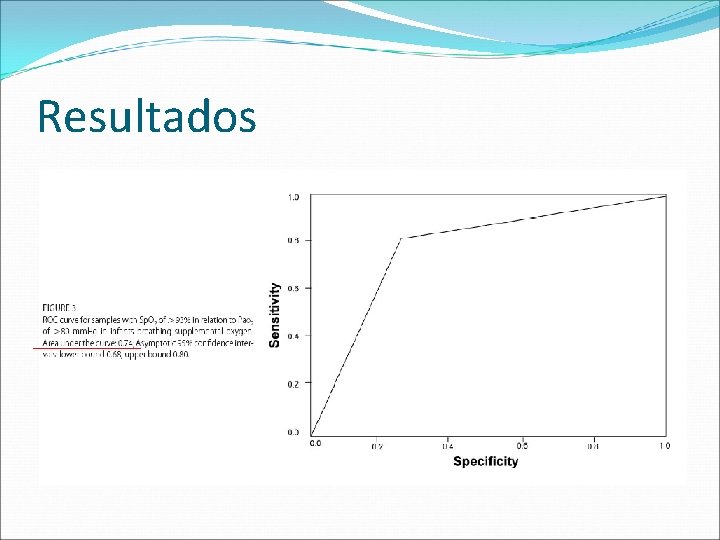
Discussão A curva ROC mostrou que os valores Sp. O 2 não é 100% sensível ou específica para determinar níveis de Pa. O 2 maior que 80 mm. Hg. Porém a área de 0, 74 suporta o conceito de vários investigadores de potencial hiperoxemia com Sp. O 2 maior ou igual a 94%. Pa. O 2 > 80 mm. H ocorreu em 36, 7% dos pacientes com Sp. O 2 entre 94% a 96%, mas ocorreu em 80% dos que estavam com Sp. O 2 maior ou igual a 97%. Sugere que Pa. O 2 > 80 mmg é significativamente maior quando Sp. O 2 >96%. 5 amostras estavam com Pa. O 2 < 40 mm. Hg quando Sp. O 2 estava entre 91% e 93%. Balancear o beneficio potencial de redução da hiperoxemia ou hipoxemia em relação a manutenção estrita de uma valor de Sp. O 2.

Discussão É improvável que possam identificar um único, preciso e ideal valor de Sp. O 2 ou Pa. O 2 para cada indivíduo durante todo o tempo utilizando a tecnologia atual; É provável que o valor de Sp. O 2 varie baseado em vários fatores, incluindo, monitor usado, idade gestacional, idade pós-concepcional, diagnóstico e condições clínicas, p. H, Pa. CO 2 temperatura, concentração de hemoglobina total e fetal, 2, 3 -DPG, transfusões, e outros fatores; A distribuição de O 2 e oxigenação de tecido depende muito menos de nível de Pa. O 2 que de outros fatores como, concentração de hemoglobina, alterações na hemoglobina, conteúdo de oxigênio, débito cardíaco, e fluxo sanguíneo regional, entre outros. O conhecimento sobre o potencial benefício de reduzir hiperoxemia e hipoxemia precisam ser balanceados com a mudança na manutenção de alvo específico de Pa. O 2.

Discussão Muitas coisas a respeito de dano causado pela hiperoxemia precisa ser aprendidas, visto que a , provável, única causa de hiperoxemia e hiperóxia é o médico. Métodos melhores de avaliação da oxigenação tecidual e “estado de redução alterado” podem vir a ser disponibilizados na prática, identificando conseqüências da hiperoxemia e hiperoxia.

Discussão Na grande maioria dos casos não há necessidade de manter Sp. O 2>93% na prática para manter a Pa. O 2 suficiente para a necessidades orgânicas. Do contrário aumentaria o risco de exposição a hiperoxemia e seus efeitos delétérios já relatados por vários autores Não se advoga valores entre 85 e 93% como a melhor variação; o objetivo foi determinar se esta variação tem alto risco para clara e persistente hipoxemia, uma preocupação na prática clínica Foi investigado se a curto e/ou longo prazo o resultados eram afetados por esse escolha arbitrária de alvo de Sp. O 2 sendo que não foram encontrados efeitos adversos importantes e houve melhora importante dos resultados; Pacientes do sexo feminino tem melhores benefícios 42, e isto vai de encontro ao fato que não existe um único valor melhor para todos os paciente todo o tempo.

Conclusão Sp. O 2 entre 85% e 93% reduzem as taxas de Pa. O 2 > 80 mm. Hg e não esta associado com significante hipoxemia em neonatos com O 2 suplementar; Larga proporção de valores de Pa. O 2 > 80 mm. Hg foram visto em pacientes com Sp. O 2 > 93%; Sp. O 2 entre 85% e 93% parecem suficientes para manter normoxemia na maioria do tempo durante o curso precoce na UTIN. Objetivo futuro e encontrar um limite seguro de Sp. O 2 ou melhorar a tecnologia para que os médicos eliminem tanto a hipoxemia quanto a hiperoxemia durante o período neonatal precoce.

ABSTRACT OBJECTIVE. Our aim was to define the relationship of Pa. O 2 and pulse oxygen saturation values during routine clinical practice and to evaluate whether pulse oxygen saturation values between 85% and 93% were associated with Pa. O 2 levels of <40 mm. Hg. METHODS. Prospective comparison of Pa. O 2 and pulse oxygen saturation values in 7 NICUs at sea level in 2 countries was performed. The Pa. O 2 measurements were obtained from indwelling arterial catheters; simultaneous pulse oxygen saturation values were recorded if the pulse oxygen saturation values changed <1% before, during, and after the arterial gas sample was obtained. RESULTS. We evaluated 976 paired Pa. O 2/pulse oxygen saturation values in 122 neonates. Of the 976 samples, 176 (18%) from infants breathing room air had a mean pulse oxygen saturation of 93. 9 ± 4. 3% and a median of 95. 5%. The analysis of 800 samples from infants breathing supplemental oxygen revealed that, when pulse oxygen saturation values were 85% to 93%, the mean Pa. O 2 was 56 ± 14. 7 mm. Hg and the median 54 mm. Hg. At this pulse oxygen saturation level, 86. 8% of the samples had Pa. O 2 values of 40 to 80 mm. Hg, 8. 6% had values of <40 mm. Hg, and 4. 6% had values of >80 mm. Hg. When the pulse oxygen saturation values were >93%, the mean Pa. O 2 was 107. 3 ± 59. 3 mm. Hg and the median 91 mm. Hg. At this pulse oxygen saturation level, 39. 5% of the samples had Pa. O 2 values of 40 to 80 mm. Hg and 59. 5% had values of >80 mm. Hg. CONCLUSIONS. High Pa. O 2 occurs very rarely in neonates breathing supplemental oxygen when their pulse oxygen saturation values are 85% to 93%. This pulse oxygen saturation range also is infrequently associated with low Pa. O 2 values. Pulse oxygen saturation values of >93% are frequently associated with Pa. O 2 values of >80 mm. Hg, which may be of risk for some newborns receiving supplemental oxygen.

Referências do artigo: Sola A, Chow L, Rogido M. Pulse oximetry in neonatal care in 2005: a comprehensive state of the art review [in Spanish]. An Pediatr (Barc). 2005; 62 (3): 266 – 281[Cross. Ref][Medline] Mower WR, Sachs C, Nicklin E, et al. Pulse oximetry as a fifth pediatric vital sign. Pediatrics. 1997; 99 (5): 681 – 686[Abstract/Free Full Text] Neff TA. Routine oximetry: a fifth vital sign? Chest. 1988; 94 (2): 227 Sola A. Education in neonatal oxygenation has been insufficient: a need for darning. Presented at the Pediatric Academic Societies meeting; May 5– 8, 2007; Toronto, ON, Canada Salyer JW. Neonatal and pediatric pulse oximetry. Respir Care. 2003; 48 (4): 386 – 396[Medline] Jubran A. Pulse oximetry. Crit Care. 1999; 3 (2): R 11 – R 17[Cross. Ref][ISI][Medline] Richard D, Poets CF, Neale S, Stebbens VA, Alexander JR, Southall DP. Arterial oxygen saturation in preterm neonates without respiratory failure. J Pediatr. 1993; 123 (6): 963 – 968[Cross. Ref][ISI][Medline] Poets CF, Stebbens VA, Lang JA, O'Brien LM, Boon AW, Southall DP. Arterial oxygen saturation in healthy term neonates. Eur J Pediatr. 1996; 155 (3): 219 – 223[Cross. Ref][ISI][Medline]

Toth B, Becker A, Seelbach-Gobel B. Oxygen saturation in healthy newborn infants immediately after birth measured by pulse oximetry. Arch Gynecol Obstet. 2002; 266 (2): 105 – 107[Cross. Ref][Medline] Levesque BM, Pollack P, Griffin BE, Nielsen HC. Pulse oximetry: what's normal in the newborn nursery? Pediatr Pulmonol. 2000; 30 (5): 406 – 412[Cross. Ref][ISI][Medline] Rabi Y, Yee W, Chen SY, Singhal N. Oxygen saturation trends immediately after birth. J Pediatr. 2006; 148 (5): 590 – 594[Cross. Ref][ISI][Medline] Kamlin CO, O'Donnell CP, Davis PG, Morley CJ. Oxygen saturation in healthy infants immediately after birth. J Pediatr. 2006; 148 (5): 585 – 589[Cross. Ref][ISI][Medline] Wilkinson AR, Phibbs RH, Gregory GA. Continuous in vivo oxygen saturation in newborn infants with pulmonary disease: a new fiberoptic catheter oximeter. Crit Care Med. 1979; 7 (5): 232 – 236[ISI][Medline] Wilkinson AR, Phibbs RH, Heilbron DC, Gregory GA, Versmold HT. In vivo oxygen dissociation curves in transfused and untransfused newborns with cardiopulmonary disease. Am Rev Respir Dis. 1980; 122 (4): 629 – 634[ISI][Medline] Paky F, Koeck CM. Pulse oximetry in ventilated preterm newborns: reliability of detection of hyperoxaemia and hypoxaemia, and feasibility of alarm settings. Acta Paediatr. 1995; 84 (6): 613 – 616[ISI][Medline] Poets CF, Wilken M, Seidenberg J, Southall DP, von der Hardt H. Reliability of a pulse oximeter in the detection of hyperoxemia. J Pediatr. 1993; 122 (1): 87 – 90[ISI][Medline] American Academy of Pediatrics, American College of Obstetricians and Gynecologists. Guidelines for Perinatal Care. 5 th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2002: 246

Reynolds GJ, Yu VY. Guidelines for the use of pulse oximetry in the non-invasive estimation of oxygen saturation in oxygen-dependent newborn infants. Aust Paediatr J. 1988; 24 (6): 346 – 350[ISI][Medline] Chow LC, Wright KW, Sola A, CSMC Oxygen Administration Study Group. Can changes in clinical practice decrease the incidence of severe retinopathy of prematurity in very low birth weight infants? Pediatrics. 2003; 111 (2): 339 – 345[Abstract/Free Full Text] Saugstad OD. Oxygen for newborns: how much is too much? J Perinatol. 2005; 25 (suppl 2): S 45 –S 49[Cross. Ref][Medline] Deulofeut R, Critz A, Adams-Chapman I, Sola A. Avoiding hyperoxia in infants <1250 g is associated with improved short- and long-term outcomes. J Perinatol. 2006; 26 (11): 700 – 705[Cross. Ref][ISI][Medline] Askie LM, Henderson-Smart DJ. Restricted versus liberal oxygen exposure for preventing morbidity and mortality in preterm or low birth weight infants. Cochrane Database Syst Rev. 2001; (4): CD 001077 Vanderveen DK, Mansfield TA, Eichenwald EC. Lower oxygen saturation alarm limits decrease the severity of retinopathy of prematurity. J AAPOS. 2006; 10 (5): 445 – 448[Medline] Hagadorn JI, Furey AM, Nghiem TH, et al. Achieved versus intended pulse oximeter saturation in infants born less than 28 weeks' gestation: the AVIOx study. Pediatrics. 2006; 118 (4): 1574 – 1582[Abstract/Free Full Text] Baeckert P, Bucher HU, Fallenstein F, Fanconi S, Huch R, Duc G. Is pulse oximetry reliable in detecting hyperoxemia in the neonate? Adv Exp Med Biol. 1987; 220 : 165 – 169[Medline] Adams JM, Murfin K, Gullikson M. Detection of hyperoxemia in neonates by a new pulse oximeter. Neonatal Intensive Care. 1994; 7 (3): 42 – 45[Medline]

Bohnhorst B, Peter CS, Poets CF. Detection of hyperoxaemia in neonates: data from three new pulse oximeters. Arch Dis Child Fetal Neonatal Ed. 2002; 87 (3): F 217 –F 219[Abstract/Free Full Text] Bucher HU, Fanconi S, Baeckert P, Duc G. Hyperoxemia in newborn infants: detection by pulse oximetry. Pediatrics. 1989; 84 (2): 226 – 230[Abstract/Free Full Text] Workie FA, Rais-Bahrami K, Short BL. Clinical use of new-generation pulse oximeters in the neonatal intensive care unit. Am J Perinatol. 2005; 22 (7): 357 – 360[Cross. Ref][ISI][Medline] Robertson FA, Hoffman GM. Clinical evaluation of the effects of signal integrity and saturation on data availability and accuracy of Masimo SE and Nellcor N-395 oximeters in children. Anesth Analg. 2004; 98 (3): 617 – 622[Abstract/Free Full Text] Sola A, Chow L, Rogido M. Retinopathy of prematurity and oxygen therapy: a changing relationship [in Spanish]. An Pediatr (Barc). 2005; 62 (1): 48 – 63[Cross. Ref][Medline] Suzuki YJ, Forman HJ, Sevanian A. Oxidants as stimulators of signal transduction. Free Radic Biol Med. 1997; 22 (1– 2): 269 – 285[Cross. Ref][ISI][Medline] Felderhoff-Mueser U, Bittigau P, Sifringer M, et al. Oxygen causes cell death in the developing brain. Neurobiol Dis. 2004; 17 (2): 273 – 282[Cross. Ref][ISI][Medline] Handley S, Wang XP, Sola A, et al. Hyperoxia causes oxidative stress and increases neural stem cells proliferation in the murine developing brain. E-PAS. 2006; 59 : 5168. 6

Spector LG, Klebanoff MA, Feusner JH, Georgieff MK, Ross JA. Childhood cancer following neonatal oxygen supplementation. J Pediatr. 2005; 147 (1): 27 – 31[Cross. Ref][ISI][Medline] Sola A, Deulofeut R, Rogido M. Oxygen and oxygenation in the delivery room. J Pediatr. 2006; 148 (4): 564 – 565[ISI][Medline] Døhlen G, Carlsen H, Blomhoff R, Thaulow E, Saugstad OD. Reoxygenation of hypoxic mice with 100% oxygen induces brain nuclear factor- B. Pediatr Res. 2005; 58 (5): 941 – 945[Cross. Ref][ISI][Medline] Vento M, Asensi M, Sastre J, et al. Hyperoxemia caused by resuscitation with pure oxygen may alter intracellular redox status by increasing oxidized glutathione in asphyxiated newly born infants. Semin Perinatol. 2002; 26 (6): 406 – 410[Cross. Ref][ISI][Medline] Saugstad OD. Oxygen toxicity at birth: the pieces are put together. Pediatr Res. 2003; 54 (6): 789[Cross. Ref][ISI] Maniscalco WM, Watkins RH, Roper JM, Staversky R, O'Reilly MA. Hyperoxic ventilated premature baboons have increased p 53, oxidant DNA damage and decreased VEGF expression. Pediatr Res. 2005; 58 (3): 549 – 556[Cross. Ref][ISI][Medline] Sola A, Rogido MR, Deulofeut R. Oxygen as a neonatal health hazard: call for détente in clinical practice. Acta Paediatr. 2007; 96 (6): 801 – 812[ISI][Medline] Deulofeut R, Golde D, Sola A. Treatment-by-gender effect when aiming to avoid hyperoxia in preterm infants in the NICU. Acta Paediatr. 2007; 96 (7): 990 – 994[ISI][Medline]

This article has been cited by other articles: A. Sola Oxygen for the Preterm Newborn: One Infant at a Time Pediatrics, June 1, 2008; 121(6): 1257 - 1257. [Full Text] [PDF]

Consultem também: Oxigênio: 50 anos de incertezas Autor(es): José Maria Lopes (RJ). Realizado por Paulo R. Margotto

Oximetria de pulso/ capnografia Autor(es): Paulo R. Margotto

Avaliação da severidade clínica do recém-nascido com desconforto respiratório Autor(es): Paulo R. Margotto

Dr. Paulo R. Margotto; Ddos Larissa, Mariana e Lucas