Nutriia i dieta n bolile digestive la copil

Nutriţia şi dieta în bolile digestive la copil Conf. Dr. Lucia Livia Slăvescu Clinica pediatrie II, UMF “Iuliu Haţieganu” Cluj-Napoca

Pentru o creştere şi dezvoltare normală, pentru a favoriza anabolismul, proces metabolic ce caracterizează vârsta copilului, este nevoie de o alimentaţie adecvată, ştiinţifică. Nutriţia defectuoasă, respectiv malnutriţia, duce nu numai la o insuficientă dezvoltare fizică, ci şi la alterarea imunocompetenţei, de unde repetatele şi gravele infecţii, precum şi la o sistare a multiplicării celulelor sistemului nervos central, ceea ce influenţează negativ dezvoltarea mintală. Alimentaţia sugarului cuprinde: 1. alimentaţia naturală – exclusiv cu lapte de mamă; 2. alimentaţia artificială cu lapte de vacă sau lapte praf (1 - formulă clasică, 2 -semiadaptată, 3 -adaptată sau umanizată); 3. alimentaţia mixtă – lapte de mamă + lapte de vacă sau lapte praf; 4. diversificare.
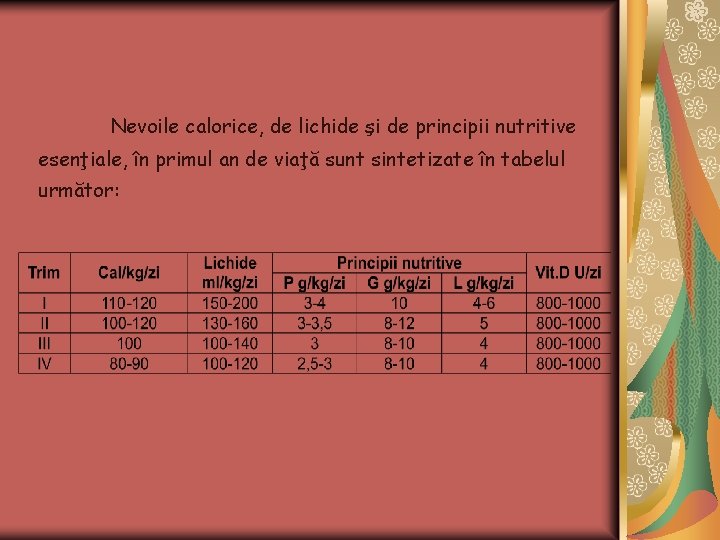
Nevoile calorice, de lichide şi de principii nutritive esenţiale, în primul an de viaţă sunt sintetizate în tabelul următor:

Principii fundamentale în alimentaţia sugarului sănătos 1. Obligativitatea-necesitatea alimentaţiei naturale. 2. Înţărcarea se va face între 8 -10 luni, nu mai devreme de 6 luni şi nu mai târziu de 12 luni. 3. În cazul imposibilităţii asigurării alimentaţiei naturale se recurge la: alimentaţie mixtă, preferându-se tehnica administrării laptelui praf clasic, semiadaptat sau laptele de vacă modificat, în completarea mesei insuficiente de lapte matern; alimentaţia artificială. În acest caz se va fololsi laptele praf. Concentraţia laptelui obişnuit va fi de : 8% în prima lună, 10% în următoarele 2 -3 luni şi 12, 5% din luna 3 -4 -a + 5% zaharat.

În mod excepţional se alimentează sugarul cu lapte de vacă neacidulat. Astfel în prima lună: lapte de vacă 1/2 cu adaos de apă de orez 2 -3%+zahăr 5%, de la o lună lapte de vacă 2/3 cu făină de orez 2 -3%+5% zahăr, iar de la 4 luni lapte de vacă integral+5% zahăr. 4. Raţia alimentară se calculează în funcţie de nevoile calorice, de necesarul de lichide, de asigurarea principiilor nutritive esenţiale, conform tabelului. Numărul meselor în care se va repartiza cantitatea totală de alimente este următorul: 6 -7 mese în prima lună; 6 mese până la 2 ½ -3 luni şi greutate de 5 kg; 5 mese după 3 -3 ½ luni şi peste greutate de 5 kg;

Raţia zilnică poate fi calculată astfel: Pentru sugarii alimentaţi natural se poate utiliza formula lui Finkelstein: în primele 10 zile de viaţă: raţia=(Z-1) x 70 pentru născuţii cu 3000 -3250 g; raţia=(Z-1) x 80 pentru născuţii cu peste 3250 g; în care Z=numărul zilelor de viaţă peste 10 zile de viaţă stabilirea raţie alimentare se face conform nevoilor de calorii şi lichide/24 de ore. Pentru cei alimentaţi artificial se va da diluţia sau concentraţia corespunzătoare vârstei, fără să se depăşească 700 -800 ml lapte de vacă integral/24 de ore sau lapte praf.

5. Diversificarea alimentaţiei necesită respectarea strictă a următoarelor reguli: Orice aliment nou se introduce numai în perioada în care sugarul este complet sănătos; Introducerea oricărui aliment nou se face progresiv, tatonându-se cu ocazia fiecărei noi trepte cantitative, toleranţa digestivă; Se administrează, indiferent de natura alimentului, numai cu linguriţa; Nu se introduc niciodată simultan două sau mai multe alimente noi; La primele semne de apariţie a tulburărilor digestive, se suprimă alimentul nou introdus, care nu se readministrează decât odată cu normalizarea tranzitului intestinal.

Refluxul gastroesofagian (RGE) Definiţie: întoarcerea unei cantităţi de conţinut gastric în esofag, care conduce la manifestări: Respiratorii (wheezing recurent, tuse cronică, apnee cu cianoză, stridor, pneumonie); Gastrointestinale (esofagită, malnutriţe); Neurocomportamentale (agitaţie, arcuire, hiperextensia gâtului) Alimentaţia: Îngroşarea laptelui; Prânzuri mici şi repetate; Eliminarea alimentelor care scad presiunea SEI sau cresc aciditatea gastrică (alimente grase, băuturi carbogazoase, citrice, roşii);

Gastritele Definiţie: prezenţa infiltratului inflamator la nivelul mucoasei gastrice (fără a exista obligator corespondenţă clinică). În funcţie de tipul infiltratului inflamator se disting: Gastrite acute: infiltrat cu polimorfonucleare (inflamaţie acută): Gastrite cronice: infiltrat cu mononucleare (inflamaţie cronică). Regim dietetic: Evitarea alimentelor care declanşează durerea; Evitarea alimentelor iritante pentru mucoasa gastrică (condimente, murături, ceai, cafea, băuturi acidulate, alcoolul, prăjeli, afumături); Dietă bogată în fibre alimentare (contribuie la legarea acizilor biliari şi au acţiune asupra concentraţiei de pepsină) şi acizi graşi esenţiali (sunt precursori ai prostaglandinelor);

Diareea acută Definiţie: emisia a 3 -5 sau mai multor scaune în 24 ore sau accelerarea tranzitului intestinal care depăşeşte de 2 sau mai multe ori numărul obişnuit de scaune din timpul ultimelor 4 săptămâni anterioare. Gastroenterocolita acută: Definiţie: boală cu debut acut, cu durată mai puţin de 10 zile, care evoluază cu febră, scaune diareice şi vărsături, la care nu se detectează altă cauză (infecţii urinare, infecţii respiratorii, septicemie, etc. )

Diaree acută pierdere de apă şi electroliţi deshidratare acută + tulburări ale echilibrului acidobazic. Sindromul de deshidratare acută (SDA) – gravitate apreciată în funcţie de pierderea “acută” în greutate: 1. Diaree acută “simplă” sau “uşoară” (SDA cu pierdere 0 -5% din greutatea corporală); 2. Diareea acută formă medie (SDA cu pirdere 6 -10% din greutatea corporală); 3. Diareea acută formă severă (SDA cu piredere peste 10% din greutatea corporală).

Etiologia gastroenterocolitei acute: Virusuri: Rotavirus, Adenovirus, Astrovirus, Norwalk-like, Calicivirus; Bacterii: Salmonella, Shigella, E. coli, Campylobacter jejunii, Clostridium difficile, Enterobacter, Klebsiella, Pseudomonas, Yersinia; Protozoare: Criptosporidium, Giardia lamblia, Entamoeba histolytica; Toxiinfecţii alimentare : toxina stafilococică

Dieta NU se va întrerupe alimentaţia naturală. Unii autori au renunţat la dieta clasică în enterocolitele copilului, recomandând, după o scurtă periodă de dietă “hidrică“, realimentarea precoce cu formula folosită înainte de boală, renunţând la dieta de tranziţie. Perioada de regim hidric nu trebuie să depăşească 24 h. Se administrează 150 – 200 ml/kg/24 h fără a depăşi 1000 ml/zi la sugar.

1. Regim dietetic în diareea uşoară şi medie, gastroenterocolită acută Rehidratarea este cel mai important în primele 6 -12 ore cu soluţii polielectrolitice: -GESOL (la 1 L apă): 3, 5 g Na. Cl ; 2, 5 g Na. HCO 3 ; 1, 5 g KCl şi 20 g glucoză -Pedyalite (la 1 L apă): Na 45 m. Eq; 20 m. Eq K; 35 m. Eq Cl; 30 m. Eq citrat; 25 g dextroză -Lytren: glucoză 9 g; dextrin maltoză 42 g; Na 42 m. Eq; K 25 m. Eq; Cl 40 m. Eq; citrat 19 g; - Humana Electrolyt: glucoză 16 g; dextrin maltoză 2, 8 g; Na 1, 39 g/l; K 0, 78 g/l; Cl 1, 76 g/l; În primele 4 - 6 ore se administrează 50 – 100 ml/kg apoi, în urmatoarele 12 ore, restul, suplimentându-se cu 10 ml/kg pentru fiecare scaun lichid.

Realimentarea se va face treptat respectând principiul reintroducerii progresive a alimentaţiei anterioare îmbolnăvirii. La profilul etiologic al enterocolitelor acute ale copilului în Romania considerăm necesară menţinerea dietei de tranziţie. După rehidratare, până la normalizarea scaunului (4 -7 zile), se foloseşte Humana HN Prebiotic ca dietă specială (concentraţia şi cantitatea sunt recomandate de medic); sugarii < 6 luni alimentaţi natural – menţinerea alimentaţiei la sân, “la cerere”; sugarii < 6 luni alimentaţi exclusiv / predominent lactat – aliment de tranziţie (morcov, mucilagiu de orez, lapte praf dietetic – Humana HN Prebiotic, Milupa HN 25, NAN HA); sugarii > 6 luni alimente recunoscute ca antidiareic;

Din experienţa ultimei periode, cea mai frecventă cauză de eşec în tratamentul enterocolitelor acute severe este realimentarea precoce, realizată intempestiv. După agresiunea agentului etiologic asupra mucoasei intestinale se produc modificări care constituie substratul sindromului postenteritic: ·deficite de dizaharidaze; ·deficit imun local –suprapopulare bacteriană jejunală; ·sensibilizare secundară la alergeni alimentari. Dieta de tranziţie evită încărcarea osmotică, se va evita administrarea de lactoză şi sucroză. În funcţie de severitatea episodului enterocolitic iniţial şi de terenul pacientului se va evita pe o perioadă glutenul şi laptele de vacă.

2. Rehidratarea parenterală în gastroenterocolita acută severă şi SDA Indicaţii: deshidratarea gr. III deshidratarea de orice grad asociată cu : -şoc; -vărsături incoercibile; -stare toxică; -hemoragie digestivă; -comă, convulsii sau alte semne de suferinţă nervos centrală; -meteorismul abdominal important.

Necesarul perfuzabil este de : • 40 -60 ml/kg/zi la prematur; • 80 -100 ml/kg/zi la nou-născutul la termen; • 100 -120 ml/kg/zi la sugarul sub 6 luni; • 80 -100 ml/kg/zi la sugarul peste 6 luni. La copilul peste 1 an necesarul se aproximează după formula: 80 -3 x vârsta = ml/kg/zi, sau la orice vârsta, necesarul perfuzabil este de 1500 ml/m 2/zi. La această cantitate trebuie adăugat, în prima zi, jumătate din pierderile estimate.

Pentru simplitate se va administra 150 ml/kg/zi în trei fracţiuni: • 50 ml/kg în primele 4 h; • 50 ml/kg în următoarele 8 h; • 50 ml/kg în ultimele 12 h. 1 ml soluţie apoasă= XX picături La sugarul cu colaps se recomandă administrarea în bolus a 10 -20 ml/kg, care se poate repeta după 30 -45 min. până la reluarea diurezei şi recolorarea tegumentelor.

Cauzele diareelor la copil (după Hugot şi Cezard) I. Cauze infecţioase: Øinfecţii enterale; Øenteropatii post infecţioase; Øinfecţii parenterale; II. Context medico – chirurgical evocator: Øcauze medicamentoase: antibiotice, laxative; Øcauze medicale: endocrinopatii, boli hepatice, boli metabolice; Øcauze chirurgicale: rezecţii intestinale, intestin scurt; deficite imune, etc. ). III. Cauze neonatale: Øenterocolita ulcero-necrozantă, Øinfecţia. IV. Maldigestia (insuficienţa pancreatică externă): Ømucoviscidoza, Ølipomatozele, etc.

V. Malabsorbţia (cauzele principale): Øatrofiile vilozitare, Ømalabsorbţia glucide, lipide, zinc, folat, vitamina B 12, Øintestinul scurt, etc. VI. Diaree cu enteropatie exudativă: Øalergia la proteinele laptelui de vacă; Øboala celiacă; Øgastroenterita cu eozinofile, etc. VII. Diarei secretorii. VIII. Colitele. IX. Cauze funcţionale: Øsindromul colonului iritabil, Øconstipaţia.

Tratamentul dietetic în diareea cronică Include măsuri specifice fiecărei entităţi, întrucît sunt cuprinse în diareea cronică o multitudine de boli: ØÎn deficitul de lactază secundar sau primar: • Preparate fără lactoză pe o anumită perioadă de timp (Al 110, Alfaré), apoi dacă este posibil • Înlocuirea cu preparate cu cantităţi mici de lactoză (Milupa HN 25, etc) • Preparate de lapte cu prebiotic ( Humana SL, BL) ØÎn IDPLV - preparate din soia sau preparate din carne mixată când se dezvoltă şi intoleranţa la soia, etc. ØÎn celiakie – excluderea glutenului (a gliadinei) pentru 6 -12 luni sau toată viaţa în funcţie de vârstă, aspectul clinic şi histopatologic; ØÎn FC – dietă hiperproteică, hipolipidică, dar suficientă caloric.

Terminologie ü alactazie primară ü alactazia congenitală (intoleranţa la lactoză este evidentă din prima zi de viaţă) ü intoleranţa la lactoză (se referă la simptomatologia gastro-intestinală (diaree, crampe abdominale) apărută după ingestia unei cantităţi variabile de lapte ü malabsorbţia lactozei (implică deteriorarea fiziologică a hidrolizei lactozei )

Clasificare (după Lebenthal) 1. Deficit primar de lactază Congenital (enzima absentă, histologie normală) Hipolactazia primară cu debut tardiv (copil mare, adult)

2. Deficit secundar de lactază ü Boli ale mucoasei intestinului subţire - boala celiacă; - gastroenterocolita acută severă virală (rotavirus); - diareea intractabilă a sugarului; - colonul iritabil; - ulcerul duodenal. ü Alte boli cu implicaţii intestinale - fibroza chistică de pancreas; - hepatita virală; - colita ulcerativă. ü Stări de nutriţie precară - marasm; - kwashiokor; - inaniţie. ü După antibiotice ü Cauze anatomice organice - sindromul intestinului scurt; - stare postgastrectomie.

Tratamentul în deficitul de lactază În lumina datelor prezentate o dată ce diagnosticul de deficit de lactază a fost stabilit pare oportună introducerea terapiei, chiar dacă simptomele de intoleranţă la lactoză sunt de intensitate mică. Optim ar fi să se acţioneze în aşa fel încât să se reducă consecinţele deficitului de lactază şi în acelaşi timp să nu apară efectele secundare ale dietei restrictive.

1. Intoleranţa primară la lactoză (deficit congenital în lactază) Este excepţională; Impune respectarea pe viaţă a regimului fără lactoză; Alimente excluse: Laptele de mamă; Laptele de vacă sau orice preparat clasic, semiadaptat sau adaptat de lapte praf şi derivatele sale; Toate preparatele pentru sugari pe bază de lapte praf (vacă), preparate cu reziduri de lactoză; Toate medicamentele care au excipienţi lactoza; Alimente permise: Preparate dietetice pentru uz infantil pe bază de proteine de soia (Humana SL – îmbogăţit cu constituenţi esenţiali de origine animală: metionină, taurină, L-carnitină); Preparatele fără lactoză (Al 110, NAN fără lactoză); Alimente autorizate în regimul fără PLV, inclusiv formule hipoalergenice (NAN H. A. 1 şi 2)

2. Intoleranţa primară la lactoză de tip adult Este legată de deficit “dobândit” Se tratează printr-un regim restrictiv de lactoză. Intoleranţa la lactoză este variabilă de la un individ la altul. Regimul de “inducţie” constă într-un regim strict, apoi introducerea progresivă a laptelui din momentul ameliorării simptomatologiei, cu scopul testării gradului de toleranţă al pacientului. Schema alimentară trebuie să respecte la început recomandările regimului preconizat în alactazia congenitală.

Ø Unii pacienţi beneficiază de dietă în care laptele este parţial sau total înlocuit de către iaurt. Ø Deşi tehnologia producerii iaurtului determină un conţinut în lactoză al acestuia cu 30% mai mult decât conţine laptele da vacă, iaurtul este bine tolerat datorită prezenţei bacteriilor conţinând lactază (Lactobacillus bulgaricus, Streptococus thermophilus). Ø Deficitul de lactază poate fi de asemenea compensat prin administrarea substitutivă a unor produşi farmacologici conţinând aceste enzime, care sunt obţinuţi din drojdie de bere şi fungi.

3. Intoleranţă secundară la lactoză Alimente excluse: Laptele de vacă şi derivaţii; Alimentele preparate din comerţ conţinând lapte de vacă; Medicamentele al căror excipient este lactoza; După episoadele de diaree este necesară uneori şi evitarea temporară a proteinelor din gluten, lapte şi soia; Alimente permise: Laptele de mamă trebuie administrat fracţionat; Se va permite la început un lapte fără lactoză de tip NAN fără lactoză, care va fi înlocuit cu un preparat cu conţinut scăzut de lactoză de tip Milupa HN 25, după care se trece la introducerea progresivă a laptelui normal; Dacă vârsta permite, lactoza se va introduce progresiv, ca în cazul intoleranţei de tip adult.

După gastroenteritele acute grave, revenirea la normal a activităţii lactazei intestinale are loc dupa circa 4 luni. Tratamentul acut constă din alimentarea sugarului cu preparate dietetice lipsite de lactoză. Produsele de lapte pot conţine şi ele urme de lactoză, iar iaurtul conţine o cantitate apreciabilă, dar uneori este surpinzător de bine tolerat.

După dispariţia simptomelor, următoarele alimente pot fi introduse progresiv: brânzeturi “dure” şi “moi”, iaurturi: prezenţa bacteriilor “lactice” producătoare de lactază ameliorează toleranţa la lactoză, alimente “compuse” în care, printre ingrediente este şi lapte de vacă sau lactoză (unt, margarină, biscuiţi, etc. ) Limita toleranţei cantitative pentru aceste alimente este apreciată prin reapariţia simptomelor imediat ce toleranţa este depăşită. Această toleranţă fracţionarea aportului. poate fi ameliorată prin

DPLA si bolile cronice ØReducerea laptelui din dietă efect nefavorabil in metabolismul Ca frecvenţei osteoporozei Ømecanism insuficient cunoscut neoplasme Øreducerea sulfaţilor în hidrogen sulfhidric + pasajul intestinal rapid colită ulcerativă

Alergia la proteinele laptelui de vacă Definiţie: alergia la proteinele laptelui de vacă se caracterizează printr-o reacţie de hipersensibilitate care afectează răspunsul imun şi este generată de proteinele laptelui de vacă. Reacţia alergică poate apărea imediat sau cu întârziere şi se manifestă clinic la nivelul: ü pielii (urticarie, rash morbiliform, eczemă), ü tractului gastrointestinal (vărsături postprandiale, colici, vărsături, diaree) ü aparatului respirator (wheezing). Alimentaţia: Ø excluderea din alimentaţie a preparatelor care conţin proteine din laptele de vacă; Ø folosirea preparate de lapte H. A. sau starter, a căror proteină a suferit o hidroliză parţială (NAN H. A. 1 şi 2) Ø preparate de lapte în care proteina a suferit o hidroliză foarte importantă, corespund formulelor care ar putea fi calificate ca “analergice” (Alfare); Ø preparate din soia;

Alimente recomandate: La sugarul alimentat cu lapte de mamă, dar cu risc (antecedente familiale şi personale alergice), se va da o perioadă cât mai lungă lapte de mamă, iar mamei i se va recomanda să nu se alimenteze cu lapte de vacă, existând şi în acest mod riscul de sensibilizare; Se vor utiliza preparatele hipoalergenice (Alfare, Al-soy, NAN H. A. ), adaptând concret toleranţei copilului; Se recomandă în momentul diversificării carnea, peştele, ouăle, cu condiţia evitării laptelui şi a derivatelor în timpul preparării lor; Dintre cereale se recomandă mai ales făina de orez, porumb, cartof, mai puţin făina de grâu (! Sensibilizări duble sau triple); Alimente excluse: Laptele de vacă integral, semiecremat sau total ecremat; Orice preparat cu lapte praf, iaurt, brânzeturi, deserturi lactate; Formulele industriale, conservele care conţin lapte;

Boala celiacă Definiţie: boală cronică a intestinului subţire, caracterizată prin malabsorbţie progresivă cu denutriţie apărută după consum de făinoase ce conţin gluten, la persoane susceptibile genetic. Alimentaţie: Excluderea glutenului din alimentaţie – sunt interzise toate alimentele care conţin făină de grâu, orz, ovăz, secară (pâine, biscuiţi, paste făinoase, griş, produse de patiserie, budinci, produse de cofetărie, diverse preparate industriale pe care nu se precizează că nu conţin gluten); Se recomandă administrarea de Ca, preparate de Fe, vitamine (A, D, E, K, grup B, acid folic); Dacă există diaree de fermentaţie se impune excluderea lactozei la începutul intervalului şi administrarea de preparate dietetice de lapte, sărace în lactoză; Dacă diareea se asociază cu anorexie, stare de nutriţie precară, se recomandă alimentaţie semielemantală pe sondă nazo-gastrică;

Boala inflamatorie cronică intestinală (BICI) Definiţie: BICI reunesc 2 boli cronice idiopatice, colita ulcerativă (CU) şi boala Crohn (BC), cu manifestări predominant intestinale şi ocazional extraintestinale, caracterizate printr-un proces inflamator cronic în peretele intestinal, care persistă “ca un foc care mocneşte”, întreţinând evoluţia cronică, cu remisiuni şi exacerbări acute imprevizibile. Alimentaţie: Aport nutritiv de 140% (energetic şi proteic) faţă de necesarul calculat pentru talie şi vârstă (hiperalimentaţie) şi suplimentare cu minerale şi vitamine (corectarea deficienţelor nutriţionale); Cantitate mică de reziduu şi grăsimi, lipide sub forma de trigliceride cu lanţ mediu; Evitarea proteinelor laptelui de vacă şi eventual administrarea de lapte sărac în lactoză pentru cazurile cu intoleranţă la lapte;

Hiperalimentaţia Se realizează prin metode adaptate la toleranţa digestivă, tipul şi gravitatea leziunilor (stricturi, fistule, malabsorbţie) 1. Creşterea aportului voluntar; 2. Suplimentarea cu formule elementale administrate pe sonda nazogastrică; 3. Alimentaţie exclusiv pe sondă prin tehnici enterale sau gastrostomă; 4. Nutriţia parenterală totală (aport minim p. o. pentru susţinerea biofuncţională a epiteliului digestiv); 5. Completarea regimului alimentar cu formule speciale (Modulen – are efecte antiinflamatoare crescute, conţine 100% cazeină, bogat în TGF ß 2, citokine antiinflamatorii)

Sindromul intestinului iritabil (SII) Definiţie: SII este o combinaţie de simptome gastrointestinale cronice sau recurente, asociind în manieră variabilă: durerea abdominală, distensia abdominală şi modificarea tranzitului intestinal, neexplicabile prin anomalii sructurale sau biologice. Alimentaţie: Adecvat vârstei, cu orar regulat al meselor şi încurajarea exerciţiului fizic; Excluderea laptelui în intoleranţa la lactoză asociată; Evitarea legumentelor şi fructelor fermentescibile în cazurile cu distensie abdominală predominentă (ceapă, fasole, ţelină, struguri, caise, prune); Evitarea ingestiei de dulciuri concentrate pe “stomacul gol”; Alternanţa grăsimi-proteine poate ameliora contracţiile colonice dezordonate (grăsimile stimulează motilitatea propulsivă, aminoacizii inhibă răspunsul anormal gastrocolic) în cazurile cu durere abdominală;

Constipaţia Definiţie: tulburare a tranzitului intestinal, cu întirzierea acestuia, sau ca şi emisia cu dificultate a unor scaune mai dure. Alimentaţia: Asigurarea aportului corespunzător de fibre alimentare şi lichide; Fibrele alimentare constituie principala “substanţă de balast” prin faptul că rămân nedigerate (prin acţiunea osmotică cresc volumul bolului fecal şi stimulează peristaltismul intestinal); Supliment de fibre prin administrarea de preparate pe bază de tărâţe de grâu (pâine integrală), posologia adaptat în funcţie de vârstă;

Fibroza chistică Definiţie: boală genetică cu transmitere autosomal recesivă, determinată de o singură genă mutantă care antrenează o disfuncţie a celulelor epiteliale secretoare, boala fiind caracterizată prin: secreţii vâscoase intestinale şi pulmonare, secreţie excesivă de sare în lacrimi, insuficienţă pancreatică cauzată de obstrucţia ductului pancreatic prin mucus, infertilitate masculină, şi uneori insuficienţă hepatică. Alimentaţia: Alimentaţie hipercalorică numai în timpul sau după o infecţie; Grăsimile să asigure 40% din sursa energetică zilinică, cu acizi graşi esenţiali 2 -5%, se preferă acizii graşi polinesaturaţi; Aport suplimentar de enzime (Creon); Suplimentare orală cu lichide energetice (există pierderi mari energetice, până la 120 -150% din aportul alimentar), Aport de vitamine A, D, E cu monitorizarea concentraţiei; În caz de malnutriţie accentuată alimentaţie parenterală totală, alimentaţie nocturnă pe sondă nazo-gastrică cu formule hiperenergetice, sau prin gastrostomie/infuzie prin jejunostomie.
- Slides: 41