Nowotwory ukadu moczowego Klinika Hematologii Onkologii i Chorb

Nowotwory układu moczowego Klinika Hematologii, Onkologii i Chorób Wewnętrznych AM

Rak gruczołu krokowego

EPIDEMIOLOGIA RAKA PROSTATY • Druga przyczyna zachorowań, trzecia przyczyna zgonów na nowotwory złośliwe w Polsce • Stały wzrost zachorowań • Głównie 8 dekada życia, niezwykle rzadko < 50. roku życia • Część chorych nawet z meta ma długie przeżycie i umiera z przyczyn niezależnych

RAK PROSTATY CZYNNIKI RYZYKA • wiek • wywiad rodzinny - gdy krewny 1 -szej linii, ryzyko rośnie 2 x, gdy 2 krewnych 1 -szej linii – 9 x • rasa: czarna > biała > żółta • położenie geograficzne: najczęściej Skandynawia, USA, najrzadziej Daleki Wschód • dieta bogatotłuszczowa • zaburzenia hormonalne

RAK PROSTATY OBJAWY • Trudności w oddawaniu moczu – Częstomocz – Nykturia – Mikcja przerywana, oddawanie moczu kroplami – Zwężenie strumienia moczu – Parcie na mocz – Całkowite zatrzymanie moczu

RAK PROSTATY PATOMORFOLOGIA • Prawie zawsze gruczolakorak • Stan przedrakowy: – Śródnabłonkowy nowotworowy rozrost gruczołu krokowego (PIN, prostatic intraepithelial neoplasia) – Rozpoznanie high grade PIN wskazaniem do powtórzenia biopsji: u 50% współistnieje rak

METODY DIAGNOSTYCZNE • Wywiad – Objawy niecharakterystyczne, jak w łagodnym przeroście gruczołu krokowego • Badanie per rectum (PR) – Pozwala na wykrycie 30 -50% nowotworów, jednak na ogół o wyższym stopniu zaawansowania. Pomija grupę nadającą się do radykalnego leczenia

METODY DIAGNOSTYCZNE • Określenie stężenia PSA w surowicy – Stężenie PSA > 4 ng/ml jest nieprawidłowe i budzi podejrzenie raka – Prawdopodobieństwo raka rośnie wraz ze PSA i wynosi odpowiednio 10, 25 i 50 -60% przy stężeniach PSA <4, 4 -10 i >10 ng/ml – Stężenie < 4 ng/ml nie wyklucza raka – Inne przyczyny PSA: rozrost łagodny stercza, zapalenie, ejakulacja, zabiegi urologiczne

METODY DIAGNOSTYCZNE • Normy wiekowe PSA (Oesterling i wsp. ): – < 50 rż. – 50 -59 lat – 60 -69 lat – 70 -79 lat 0 -2, 5 ng/ml 0 -3, 5 ng/ml 0 -4, 5 ng/ml 0 -6, 5 ng/ml

METODY DIAGNOSTYCZNE • Ultrasonografia przezodbytnicza (ang. transrectal ultrasound; TRUS) – Najczęściej hypoechogeniczne ognisko lub ogniska w strefie obwodowej – Niska swoistość, wykrywa ok. 20% raków – Służy głównie do kontroli biopsji i planowania radioterapii

METODY DIAGNOSTYCZNE Biopsja systemowa pod kontrolą TRUS • Wskazania: – nieprawidłowy wynik PR – PR (-) i PSA > 10 ng/ml – PR (-) i PSA 4 -10 ng/ml: postępowanie zależy od wskaźnika f/t PSA (free/total) oraz od gęstości PSA: PSAD (PSAD oblicza się dzieląc t. PSA przez objętość stercza w cm 3): • gdy f/t PSA < 0, 18 lub PSAD > 0, 15 – biopsja konieczna

METODY DIAGNOSTYCZNE Biopsja – Biopsja gruboigłowa z podejrzanych miejsc + 6 wkłuć (biopsje sekstansowe) – Rozpoznanie nowotworu, ocena stopnia miejscowego zaawansowania i złośliwości histologicznej (liczba Gleasona)

METODY DIAGNOSTYCZNE • Skala stopnia złośliwości gruczołu krokowego wg Gleasona: – ocena utkania guza z uwzględnieniem budowy struktur gruczołowych i architektury zmian nowotworowych w skali 1 do 5 a następnie zsumowanie dwóch najczęściej występujących – Dobra korelacja ze stopniem zaawansowania raka i rokowaniem

METODY DIAGNOSTYCZNE • Jeśli biopsja prostaty pozytywna ocena zaawansowania TNM – CT j. brzusznej i miednicy – Scyntygrafia kości

BADANIA PRZESIEWOWE • Kontrowersje czy skrining oparty na PSA i PR i leczenie tak wykrytych raków ma wpływ na umieralność i wydłuża przeżycie całkowite – prowadzone badania • Taki skrining wykrywa głównie raki w których najlepsza postawa to watchful waiting • Narodowy Instytut Raka USA i komitet doradczy Unii Europejskiej nie zalecają prowadzenia skriningu raka prostaty


CZYNNIKI ROKOWNICZE • Zaawansowanie kliniczne • Wiek chorego (śmiertelność wyższa u młodych) • Wskaźnik Gleasona – ≥ 7 → niekorzystny czynnik rokowniczy • Stężenie i dynamika PSA

METODY LECZENIA • Ścisła obserwacja • Leczenie operacyjne: prostatektomia radykalna z limfadenektomią • Radioterapia • Hormonoterapia • Chemioterapia

METODY LECZENIA • Podstawą do planowania leczenia jest TNM • Podział na 3 grupy chorych: 1. Z rakiem ograniczonym do prostaty 2. Z rakiem ograniczonym do miednicy (naciekanie poza stercz) 3. Z rakiem rozsianym
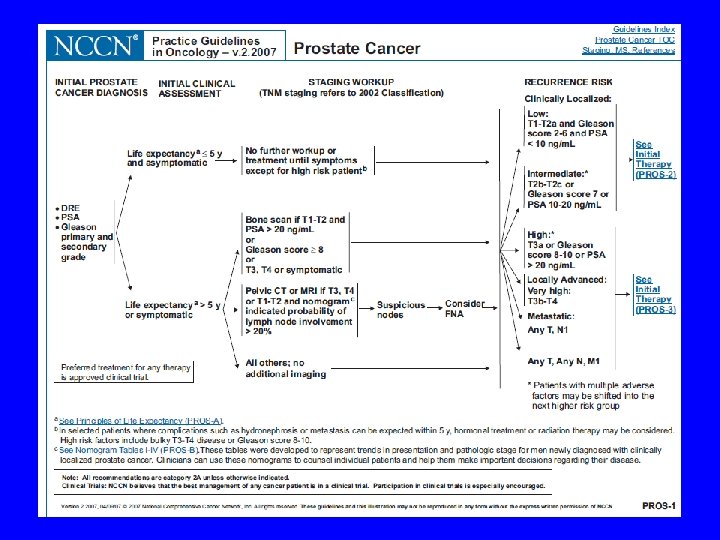



RAK OGRANICZONY DO PROSTATY 1. Obserwacja (watchful waiting) • Wiek >70 lat • Gleason 2 -4 • Wolny PSA (< 1 ng/ml w ciągu roku) • Kontrola PSA i PR co 3 miesiące 2. Leczenie radykalne: prostatektomia lub radioterapia: metody równoważne

LECZENIE OPERACYJNE • Powikłania: – Śródoperacyjne: krwawienie, uszkodzenie ściany odbytnicy – Pooperacyjne: wyciek moczu, nietrzymanie moczu, zaburzenia potencji • Rokowanie: przeżycie 10 -letnie po radykalnej prostatektomii wynosi ok. 90% gdy Gleason 2 -4, 50% gdy Gleason 8 -10, średnio 80%. Brak doszczętności 2 -4 x prawdopodobieństwo przeżycia.

LECZENIE OPERACYJNE • Po operacji spadek PSA do zera w 21 -30 dni po radykalnej prostatektomii. Gdy nie spada - obecność przerzutów lub nieradykalność zabiegu radioterapia

RADIOTERAPIA W LECZENIU RAKA GRUCZOŁU KROKOWEGO • Metody radioterapii raka stercza: – Napromienianie wiązką zewnętrzną: EBRT trójwymiarowe napromienianie konformalne oraz modulacja intensywności napromieniania (IMRT) umożliwiają podanie wyższych dawek i poprawę skuteczności – Brachyterapia: źródło promieniowania w obrębie gruczołu krokowego • Przed radioterapią leczenie hormonalne w celu ↓ objętości guza

RADIOTERAPIA W LECZENIU RAKA GRUCZOŁU KROKOWEGO Powikłania • Ostre: ze strony odbytnicy (ból, biegunka, tzw. próżne stolce) i pęcherza moczowego (częstomocz, bolesne oddawanie moczu) • Późne: przewlekłe biegunki, krwawienia z odbytnicy, zapalenia pęcherza moczowego, krwiomocz, zaburzenia erekcji u 40 -60% (po leczeniu operacyjnym u 80%)

RAK NACIEKAJĄCY POZA STERCZ • Napromienianie poprzedzone hormonoterapią

RAK ROZSIANY • Podstawa: leczenie hormonalne • Cel: wykluczenie wpływu androgenów na prostatę, co prowadzi do zahamowania wzrostu guza i cofania się zmian nowotworowych • Metody: – kastracja chirurgiczna – analogi LHRH – antyandrogeny – całkowita blokada androgenowa

LECZENIE HORMONALNE Kastracja chirurgiczna • Zalety: skuteczna (w ciągu kilku godzin obniżenie stężenia androgenów), tania, niewielkie ryzyko powikłań • Wady: nieodwracalność, niekorzystne skutki psychologiczne

LECZENIE HORMONALNE Analogi LHRH • Blokują receptory gonadotropowe w przysadce • Początkowo wzrost wydzielania LH i FSH i androgenów (zjawisko przejściowego zaostrzenia: tumor flare, 2 -3 tyg. ) • Działania niepożądane: osłabienie libido, impotencja • Preparaty: goserelina (Zoladex), buserelina (Superfact), leuprorelina (Lucrin depot)

LECZENIE HORMONALNE Antyandrogeny • Blokują wiązanie testosteronu i dihydrotestosteronu z receptorem androgenowym, ale stężenia gonadotropin i wtórnie stężenia testosteronu • W monoterapii lub w skojarzeniu z analogami LHRH krótko dla zapobieżenia tumor flare lub przewlekle jako element całkowitej blokady androgenowej • Preparaty: flutamid (Flutamid, Fugerel), bicalutamid (Casodex) • Działania niepożądane: ginekomastia, uszkodzenie wątroby, uporczywe biegunki, zachowane libido

LECZENIE HORMONALNE Maksymalna blokada androgenowa – Połączenie analogów LHRH i antyandrogenów – Nie jest skuteczniejsza od monoterapii a. LHRH lub orchidektomii

CHEMIOTERAPIA W ZAAWANSOWANYM RAKU PROSTATY • Wskazania do chemioterapii: hormonooporny, objawowy rak prostaty – Mitoksantron: CR + PR ok. 9% – Docetaksel w badaniach III fazy ↑ przeżycie o 2 miesiące i zmniejsza dolegliwości bólowe

Rak pęcherza moczowego

Rak pęcherza moczowego epidemiologia • stanowi 3% wszystkich nowotworów złośliwych (trzecia przyczyna zachorowań na nowotwory złośliwe u mężczyzn) • najczęściej rozpoznawany w 7. dekadzie życia • mężczyźni > kobiety (2: 1) • biali > czarni (2: 1)

Rak pęcherza moczowego czynniki ryzyka • palenie papierosów • trucizny przemysłowe, gł. aminy aromatyczne: barwniki anilinowe, benzydyna, nitrozaminy; częstsze zachorowania wśród pracowników przemysłu gumowego • leki: cyklofosfamid, fenacetyna • przewlekłe stany zapalne • przebyte napromienianie miednicy • zakażenia motylicą

Rak pęcherza moczowego objawy • • Bezbolesny krwiomocz, często ze skrzepami Częstomocz Bolesne parcie Bóle w podbrzuszu
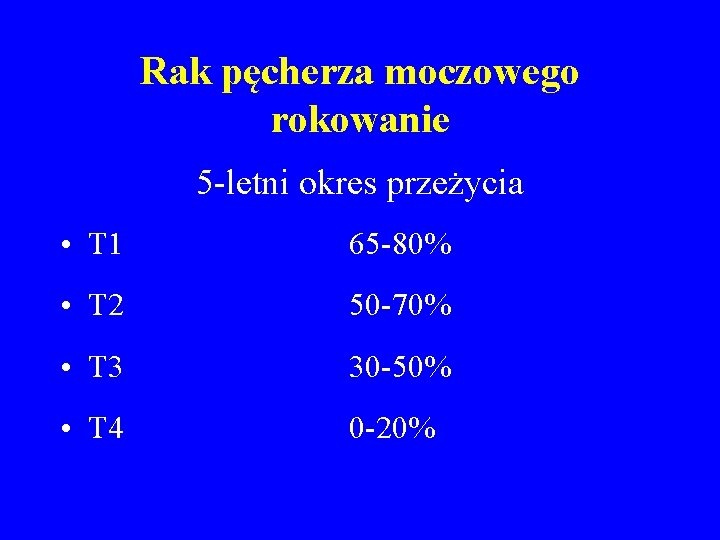
Rak pęcherza moczowego rokowanie 5 -letni okres przeżycia • T 1 65 -80% • T 2 50 -70% • T 3 30 -50% • T 4 0 -20%

Rak pęcherza moczowego diagnostyka • Badanie ogólne i cytologiczne moczu (nowe testy: antygen raka pęcherza BTA, białko NMP 22) • USG jamy brzusznej • Cystoskopia w znieczuleniu ogólnym z pobraniem wycinków • CT j. brzusznej, rtg kl. piersiowej

Rak pęcherza moczowego patologia • 90 -95% raki z komórek przejściowych (raki urotelialne) – rak śródbłonkowy (carcinoma in situ, CIS, Tis) • 3 -7% raki gruczołowe • < 3% raki płaskonabłonkowe

Ocena zaawansowania klinicznego Ocena stopnia naciekania ściany pęcherza 1. Raki powierzchowne: • • nienaciekające: Ta (nieinwazyjny rak brodawczakowaty), Tis – rak in situ naciekające wyłącznie śluzówkę: T 1 2. Raki inwazyjne: naciekają głębiej

Rak pęcherza moczowego leczenie Powierzchowny rak pęcherza moczowego 70 -80% wszystkich raków pęcherza moczowego u 50 -80% nawroty • elektroresekcja przezcewkowa (TUR) • uzupełniająca terapia dopęcherzowa: – immunoterapia BCG lub chemioterapia dopęcherzowa (mitomycyna, doksorubicyna, cytostatyki III generacji: gemcytabina, taksany) • Tis: BCG dopęcherzowo przez 6 tyg.

Rak pęcherza moczowego leczenie Rak inwazyjny (M 0): • Radykalna cystektomia - standard • Cht neoadjuwantowa z cisplatyną: redukcja śmiertelności o 15 -25%, ale w Europie nie jest standardem • Cht adjuwantowa: bez wpływu na przeżycie • Zabiegi oszczędzające pęcherz: radiochemioterapia → po 3 tyg cystoskopia → jeśli CR to kontynuacja, jeśli guz naciekający to cystektomia Wyniki: CR u 60 -80%, 3 OS jak przy cystektomii

Rak pęcherza moczowego leczenie Rak pęcherza moczowego w stadium rozsianym (stopień IV) • Chemioterapia i/lub paliatywna radioterapia • Mediana przeżycia 12 -30 miesięcy

Rak nerki

Rak nerki epidemiologia • częstość: 1 -3% wszystkich nowotworów złośliwych, 3, 5/100 000/rok, 9 -ty nowotwór złośliwy u mężczyzn, 12 -ty u kobiet • mężczyźni: kobiety = 2: 1 • wiek: najczęściej po 40 rż, gł. 6. dekada życia

Rak nerki czynniki ryzyka • palenie papierosów (u palaczy ryzyko 40% większe) • dieta bogatobiałkowa • otyłość (głównie u kobiet) • związki chemiczne: azbest, kadm • pracownicy garbarni, fabryk butów • występowanie rodzinne • Zwyrodnienie wielotorbielowate nerek • choroba von Hippel-Lindau: naczyniak siatkówki, hemangioblastoma móżdżku, torbiele trzustki

Rak nerki patologia • > 90% gruczolakoraki z nabłonka proksymalnych kanalików nerkowych – jasnokomórkowy – ziarnistokomórkowy – wrzecionowatokomórkowy

Rak nerki przerzuty • • Węzły chłonne Płuca Wątroba Kości

Rak nerki objawy • Klasyczna triada objawów: krwiomocz, ból, wyczuwalny guz występuje coraz rzadziej (< 10%) • Często brak objawów lub objawy niecharakterystyczne • Objawy paraneoplastyczne: nadciśnienie tętnicze, rzuty gorączki, czerwienica, hiperkalcemia

Rak nerki diagnostyka • Badanie podstawowe – USG jamy brzusznej, następnie tomografia komputerowa • Ocena zaawansowania: rtg kl. piersiowej, ewent. scyntygrafia kości • Biopsja nerki – nie • Laparotomia zwiadowcza

Rak nerki leczenie Leczenie chirurgiczne • radykalna nefrektomia: usunięcie nerki, powięzi Garota, nadnercza oraz górnej części moczowodu, usunięcie okolicznych węzłów chłonnych dyskusyjne - głównie dla oceny stopnia zaawansowania

Rak nerki leczenie • częściowa nefrektomia: – guz 4 cm lub mniejszy (T 1 a) – konieczność wykonania zabiegu oszczędzającego: • guz jedynej nerki • guzy obustronne • upośledzenie czynności nerek • M 1: nefrektomia + usunięcie pojedynczych przerzutów np. w płucach, wątrobie

Rak nerki leczenie Radioterapia • Uzupełniająca radioterapia – kontrowersyjna, bo rak oporny na promieniowanie jonizujące – nieradykalność zabiegu, zwł. przechodzenie nacieku poza torebkę nerki, zajęcie regionalnych węzłów chłonnych • Radioterapia paliatywna: jako jedyne leczenie gdy przeciwwskazania do operacji lub przerzuty do kości lub mózgu

Rak nerki leczenie Leczenie systemowe • immunoterapia: – IL-2 + IFN-alfa + 5 -FU - odpowiedź u 10 -20%, nie poprawia przeżycia – HD IL-2: dopuszczona przez FDA w USA, duża toksyczność, RR – 15% z czego 8% CR – u 80% CR > 10 lat • chemioterapia – bez znaczenia

Rak nerki leczenie Terapia celowana • Obecnie do leczenia raka nerki zarejestrowane są 2 inhibitory kinaz tyrozynowych – sunitinib (Sutent): ↑ czasu przeżycia do progresji w porównaniu z IFNα (11 mies. versus 5 mies) – sorafenib (Nexavar) • W badaniach obiecujacy bewacizumab (p/monoklonalne p/VEGFR)

Rak nerki leczenie • przeszczepianie allogenicznych komórek macierzystych po kondycjonowaniu niemieloablacyjnym • szczepienia komórkami dendrytycznymi? • Il-12?

Rak nerki rokowanie • • 5 -letnie przeżycie po nefrektomii: T 1 -2 >80% T 3 -4, N (+) 10 -20% M 1 0 -20%

Inne nowotwory nerek • Gruczolak nerki – Stan przedrakowy – Wskazanie do nefrektomii • Onkocytoma – Gruczolak kwasochłonny – Może występować w różnych gruczołach: śliniankach, tarczycy, nadnerczu – nefrektomia

Rak jądra

Rak jądra epidemiologia • częstość występowania: 1% nowotworów złośliwych u mężczyzn • wiek: może wystąpić w każdym wieku, częściej między 15 - 35 i po 60 r. ż. W grupie mężczyzn 20 -40 lat najczęstszy nowotwór złośliwy • u białych 6 -krotnie częstszy niż u rasy czarnej i ras orientalnych, najwięcej przypadków w Danii, najmniej na Dalekim Wschodzie • 2 -3% guzów jąder występuje u dzieci

Rak jądra czynniki ryzyka • niezstąpienie jąder: 10 -40 razy częściej – w 10% nowotwór rozwija się w zstąpionym jądrze • nowotwór jądra w wywiadzie: u 1 -2% wyleczonych w drugim jądrze rozwinie się nowotwór (ryzyko 500 razy większe) • zespół feminizujących jąder: 40 razy częściej, często obustronnie, zespół Klinefeltera, zespół Downa • znaczenie niepewne: zapalenie jądra (świnka? ), uraz

Rak jądra objawy • Niebolesne powiększenie jądra • Uczucie „ciężkości” po stronie chorego jądra • Rzadziej: – Wodniak jądra – Bóle brzucha – Ginekomastia • Podejrzane: – Przedłużające się mimo leczenia antybiotykiem zapalenie najądrza – Nadmierne dolegliwości po niewielkim urazie moszny

Rak jądra postępowanie • Badanie przedmiotowe (guz jądra, węzły chłonne) • USG dopplerowskie jąder • Oznaczenie markerów – -HCG – AFP – LDH • Badanie hist-pat całego jądra usuniętego z dostępu pachwinowego • Biopsja – nie! • Gdy rak: ocena zaawansowania

Rak jądra patologia • Nowotwory zarodkowe (97%) - wywodzą się z nabłonka rozrodczego – nasieniaki (seminoma) • w nasieniakach -HCG – nienasieniaki (nonseminoma): • W nienasieniakach oba markery -HCG i AFP mogą być podwyższone • U 60 -70% pacjentów zajęcie węzłów lub meta w chwili rozpoznania

Rak jądra patologia • Nowotwory wywodzące się ze sznurów płciowych – stromalne (1%) • Inne nowotwory: przerzutowe (np. czerniaka, z płuc, prostaty), chłoniaki, rakowiak, mięsaki, mesothelioma, guzy rzadkie, np. torbiel skórzasta

Rak jądra przerzuty • Głównie na drodze chłonnej do zaotrzewnowych węzłów chłonnych • Rzadziej drogą krwionośną: płuca, opłucna, wątroba, kości

Rak jądra postępowanie • Leczenie rozpoczyna się od wycięcia chorego jądra (jest to głównie zabieg diagnostyczny) z cięcia przez kanał pachwinowy, które poprzedza się oznaczeniem markerów nowotworowych. • Dalsze postępowanie zależy od histologicznego typu nowotworu, stadium zaawansowania oraz stopnia ryzyka

Rak jądra leczenie po orchidektomii Nasieniaki: • Wczesny stopień zaawansowania: Uzupełniająca radioterapia węzłów okołoaortalnych i miednicznych • Nowotwory zaawansowane: chemioterapia Nienasieniaki • Wczesny stopień zaawansowania: limfadenektomia zaotrzewnowa • Nowotwory zaawansowane: chemioterapia

Rak jądra leczenie nawrotów • Nawroty u 20 -30%, gł. źle rokujące nienasieniaki • Standard: chemioterapia • Przeszczepianie komórek krwiotwórczych – u chorych opornych na cisplatynę 5 -10% całkowitych remisji – u chorych nawrotowych, ale nie opornych na cisplatynę 50 % remisji

Rak jądra powikłania leczenia • Chirurgii – zaburzenia wytrysku • Radioterapii – wczesne: nudności, zaczerwienienie skóry, przemijające zmniejszenie spermatogenezy – późne: oligospermia, wtórne nowotwory, zaburzenia ze strony p. pokarmowego (choroba wrzodowa, krwotoczne zapalenie jelit) • Chemioterapii – przewlekła niewydolność nerek, ototoksyczność, włóknienie płuc, oligo-, azoospermia (30% chorych, z czego 25% trwale), wtórne nowotwory
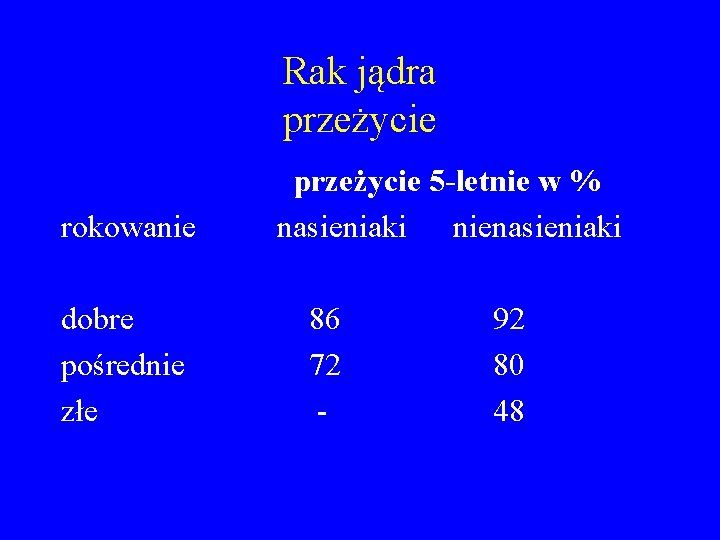
Rak jądra przeżycie rokowanie dobre pośrednie złe przeżycie 5 -letnie w % nasieniaki nienasieniaki 86 72 - 92 80 48

Rak zarodkowy o lokalizacji pozajądrowej • Najczęściej śródpiersie, również szyszynka, okolica nadsiodłowa, przestrzeń zaotrzewnowa, kość krzyżowa i guziczna • Rozpoznanie – biopsja z zajętego miejsca + USG dopplerowskie jąder (ew. biopsja, ale nie rutynowo, w razie wątpliwości czy nie jest to późny przerzut) • Leczenie: chemioterapia
- Slides: 74