NOTIONS DE PHARMACOLOGIE FORMES DES MEDICAMENTS NON INJECTABLES

NOTIONS DE PHARMACOLOGIE FORMES DES MEDICAMENTS NON INJECTABLES

PLAN 1/ Le Médicament : A) Définitions B) Présentation du médicament C)Terminologie D) Origines des principes actifs 2/ Le Cadre Législatif 3/ La présentation des médicaments 4/ Les classes de médicaments 5) La Surveillance aide-soignante 6) Le circuit du médicament

DEFINITION « On entend par médicament toute substance ou composition présentée comme possédant des propriétés curatives ou préventives à l'égard des maladies humaines ou animales, ainsi que toute substance ou composition pouvant être utilisée chez l'homme ou chez l'animal ou pouvant leur être administrée, en vue d'établir un diagnostic médical ou de restaurer, corriger ou modifier leurs fonctions physiologiques en exerçant une action pharmacologique, immunologique ou métabolique » . Article L. 5111 -1 du Code de la Santé publique.

La Présentation du médicament Le médicament est composé : -D'une ou plusieurs substances actives ayant : un effet pharmacologique démontré et un intérêt thérapeutique prouvé cliniquement. -D’un ou plusieurs excipients qui sont : toute substance autre que le principe actif et qui compose le médicament : eau, saccharose, amidon, cellulose… L’excipient facilite la préparation, la conservation, ou l’administration de la substance active

La forme galénique La présentation la mieux adaptée au traitement d’une maladie. Elle peut-être sous forme de comprimés, gélules, sachets, suppositoires, solutions buvables, suspensions injectables… Le choix de la forme du médicament est déterminé par : -le choix de la voie d’administration(orale, injectable, cutanée, , ) -la stabilité du produit, l’organe à atteindre -la quantité à administrer -l’âge du patient -la vitesse d’action désirée Une même molécule peut exister sous différentes formes: comprimé, poudre, suppositoire, sirop: ex: le paracétamol ou doliprane

La terminologie Un médicament contient au moins une substance active qui peut être désignée par : -Sa DCI : Dénomination commune internationale ou nom générique dans tous les pays du monde : exemple : Aspirine -Sa dénomination commerciale : nom donné à la substance active par la firme pharmaceutique : Aspégic ® - Kardégic ® -Sa dénomination chimique: molécules constituant la substance active l’acide acétylsalicylique

L’ AMM : l’autorisation de mise sur le marché Pour être commercialisé, le médicament fabriqué industriellement doit faire l'objet d'une autorisation de mise sur le marché délivrée, pour la France, par l'Agence Française de Sécurité Sanitaire des Produits de Santé (AFSSAPS). - Les laboratoires pharmaceutiques déposent auprès de cette autorité un dossier de demande d'AMM qui sera évaluée selon des critères scientifiques de qualité, de sécurité et d’efficacité.

Le médicament générique -Lorsqu’un laboratoire découvre une nouvelle molécule, il dépose un brevet auprès des autorités compétentes. -Le brevet protège sa découverte et sa copie durant 20 ans. A la fin de cette période de 20 ans, le brevet expire et la molécule est mise à disposition du domaine public. -A partir de cet instant, tout autre établissement pharmaceutique peut fabriquer et vendre des médicaments avec cette même molécule

Le médicament copié remplit les mêmes critères de qualité, d’efficacité et de sécurité que le médicament original. Par ailleurs, toute la chaîne de fabrication et de distribution fait l’objet de contrôles aussi nombreux et rigoureux, que le médicament soit un générique ou non. Le principal avantage des génériques est leur coût.

La posologie La quantité et le rythme de distribution du médicament. Elle dépend de la maladie et tient compte de l'âge du malade, de son poids et de certains facteurs physiologiques : fonction rénale, fonction hépatique. Elle ne doit en aucun cas être modifiée sans avis médical.

La pharmacocinétique L’étude des actions de la substance active du médicament sur l’organisme La substance active du médicament va être absorbée, distribuée dans l'organisme, métabolisée (transformée), puis éliminée de l'organisme. Elle conditionne les modalités de la prise du médicament : -orale, rectale, intraveineuse (forme galénique) -le nombre de prises journalières (posologie) - l’horaire des prises (posologie)

L’indication du médicament La ou les maladies pour lesquelles le médicament est utilisé et présente une efficacité démontrée

La contre-indication du médicament La ou les situations où la prise du médicament peut se révéler dangereuse. Une distinction : -Les contre-indications relatives où le rapport bénéfice/risque de la prise du médicament reste acceptable. (marge thérapeutique) -Les contre-indications absolues où le médicament ne doit pas être pris

L’origine des principes actifs des médicaments Plantes (feuilles ou racines) : Substance végétale Animal (organes ou glandes ): substance animale Humaine (Ac) : Substance humaine Bactéries – Virus : Substance bactériologique Chimique : substance Synthétique Génie Génétique: substance biotechnologique

LE CADRE LEGISLATIF La distribution de médicaments relève du rôle propre de l’infirmier visé à l’article R 4311 -5 du Code de la Santé Publique. Elle comporte trois étapes successives destinées à assurer la sécurité du circuit du médicament : - La préparation en unité de soins (sur prescription) - La distribution aux patients. - La vérification de la prise des médicaments. L’infirmier peut éventuellement déléguer cette dernière étape à un aide-soignant, qu’il encadre, et dans la mesure des connaissances dont dispose ce dernier (compétences théoriques et pratiques).

L’aide-soignant participe à l’aide aux soins réalisés par l’infirmier, et notamment dans la prise de médicaments sous forme non injectable. L’aide-soignant s’assure de la bonne prise des traitements par le malade Cas particuliers : • Les soins à domicile : le médecin prescripteur doit signaler sur l’ordonnance que le traitement est un acte de la vie courante et qu’il peut être donné par un auxiliaire paramédical, en l’absence d’une infirmière.

La PRESENTATION DES MEDICAMENT La Gélule Le principe actif est à l’intérieur de l’enveloppe. Le Comprimé Peut contenir un ou plusieurs principes actifs. Le comprimé est avalé ou croqué, dissous ou désagrégé dans de l’eau. D’autres comprimés doivent rester dans la bouche pour y libérer le principe actif (comprimé à sucer ou sublingual).

LES MÉDICAMENTS BUVABLES Sont buvables avec ou sans ajout d’eau (sous forme de sachet-dose de poudre, gouttes, ampoules, sirops) LE SPRAY Flacon liquide que l’on pulvérise (fines gouttelettes). On donne d’autres appellations au spray : atomiseur, pulvérisateur, inhalateur, vaporisateur

LES PATCHS : se présentent sous forme d’un timbre (ou patch) que l’on applique directement sur la peau. LE SUPPOSITOIRE : Est destiné à être introduit dans le rectum. Il délivre sa substance active par absorption à travers la muqueuse rectale.

LE COLLYRE ET LE GEL OPHTALMIQUE Tube de gel ou Flacon de liquide qui s’appliquent sur la conjonctive de l'oeil.

Les CLASSES de MEDICAMENTS

Les ANTIBIOTIQUES (anti: contre bios: vie =contre la vie des bactéries) 1/Luttent contre les maladies infectieuses dues à des bactéries: >Inhibent la multiplication des bactéries: bacteriostatiques >Tuent les bactéries : bactericides 2/Préviennent les complications infectieuses lors de certaines interventions chirurgicales lourdes(orthopédies) 3/Sont innefficaces contre les virus

Le mode d’action des antibiotiques est étudié en laboratoire sur différents prélèvements: Sang ( sérologies, hémocultures ) Urines( examen cytobactériologique des urines ou ECBU) Crachats( examen cytobactériologique des crachats) LCR ( examen cytobactériologique du LCR) Le résultat de ces analyses est l’obtention d’un antibiogramme. Liste d’antibiotiques présentant une sensibilité au germe responsable de l’infection. Elle permet au médecin de prescrire l’antibiotique le plus adapté à lutter contre la bactérie responsable de la pathologie infectieuse. -

La notion de résistance Incapacité pour un antibiotique à agir de manière efficace sur un germe donné : inefficacité de l’antibiotique ou résistance du germe à l’antibiotique. La résistance naturelle du germe Elle existe d’emblée si le germe ne présente pas de sensibilité à l’antibiotique donné Ex. les BGN sont naturellement R aux macrolides (par imperméabilité membranaire) La résistance acquise du germe due à l’emploi abusif d’ATB: plus d’effet sur des germes antérieurement sensibles. 1/résistance due à l’apparition de germes mutants dus aux tt ATB lui-même: – Résultat d’une prise de trop courte durée de l’ATB – ou d’une automédication répétitive 2/Résistance croisée dans une même famille (ex R à toutes les pénicillines)

Pour éviter au maximum les résistances -Pratiquer un antibiogramme avant tout traitement (quand cela est possible) -Respecter la durée de l’antibiothérapie -Éviter l’automédication

Les effets indésirables Les allergies - rougeurs, urticaires, éruptions cutanées - œdème de Quincke L’allergie à la pénicilline doit être mentionnée sur un document que le patient a toujours avec lui. Les réactions digestives -nausées, vomissements , diarrhée Les réactions spécifiques à chaque classe d’antibiotique
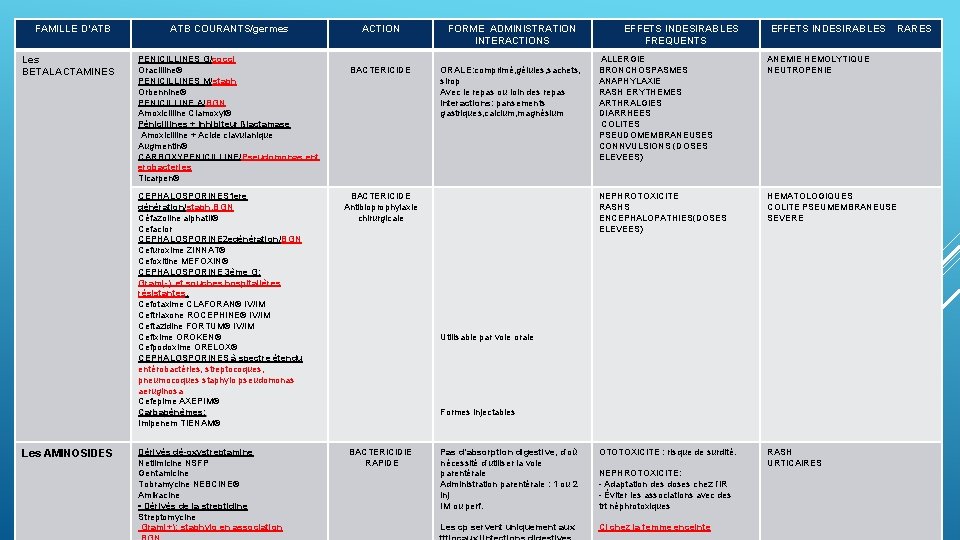
FAMILLE D’ATB Les BETALACTAMINES ATB COURANTS/germes PENICILLINES G/cocci Oracilline® PENICILLINES M/staph Orbennine® PENICILLINE A/BGN Amoxicilline Clamoxyl® Pénicillines + Inhibiteur ßlactamase Amoxicilline + Acide clavulanique Augmentin® CARBOXYPENICILLINE/Pseudomonas, ent erobacteries Ticarpen® FORME ADMINISTRATION INTERACTIONS BACTERICIDE ORALE: comprimé, gélules, sachets, sirop Avec le repas ou loin des repas Interactions: pansements gastriques, calcium, magnésium EFFETS INDESIRABLES FREQUENTS Dérivés dé-oxystreptamine Netilmicine NSFP Gentamicine Tobramycine NEBCINE® Amikacine • Dérivés de la streptidine Streptomycine Gram(+): staphylo en association EFFETS INDESIRABLES ANEMIE HEMOLYTIQUE NEUTROPENIE NEPHROTOXICITE RASHS ENCEPHALOPATHIES(DOSES ELEVEES) HEMATOLOGIQUES COLITE PSEUMEMBRANEUSE SEVERE Pas d’absorption digestive, d’où nécessité d’utiliser la voie parentérale Administration parentérale : 1 ou 2 inj IM ou perf. OTOTOXICITE : risque de surdité. RASH URTICAIRES Les cp servent uniquement aux CI chez la femme enceinte BACTERICIDE Antibioprophylaxie chirurgicale Utilisable par voie orale Formes injectables BACTERICIDIE RAPIDE RARES ALLERGIE BRONCHOSPASMES ANAPHYLAXIE RASH ERYTHEMES ARTHRALGIES DIARRHEES COLITES PSEUDOMEMBRANEUSES CONNVULSIONS (DOSES ELEVEES) Les principales familles d’antibiotiques CEPHALOSPORINES 1 ere génération/staph, BGN Céfazoline alphatil® Cefaclor CEPHALOSPORINE 2 egénération/BGN Cefuroxime ZINNAT® Cefoxitine MEFOXIN® CEPHALOSPORINE 3ème G: Gram(-), et souches hospitalières résistantes, Cefotaxime CLAFORAN® IV/IM Ceftriaxone ROCEPHINE® IV/IM Ceftazidine FORTUM® IV/IM Cefixime OROKEN® Cefpodoxime ORELOX® CEPHALOSPORINES à spectre étendu CEPHALOS entérobactéries, streptocoques, pneumocoques staphylo pseudomonas aeruginosa Cefepime AXEPIM® Carbapénèmes: Imipenem TIENAM® Les AMINOSIDES ACTION NEPHROTOXICITE: - Adaptation des doses chez l’IR - Éviter les associations avec des trt néphrotoxiques
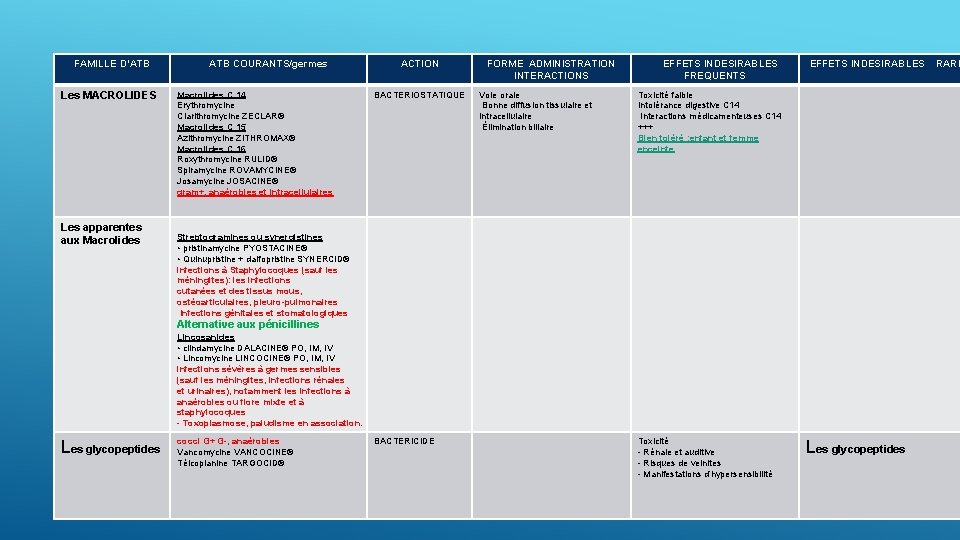
FAMILLE D’ATB Les MACROLIDES ATB COURANTS/germes Macrolides C 14 Erythromycine Clarithromycine ZECLAR® Macrolides C 15 Azithromycine ZITHROMAX® Macrolides C 16 Roxythromycine RULID® Spiramycine ROVAMYCINE® Josamycine JOSACINE® gram+, anaérobies et intracellulaires ACTION BACTERIOSTATIQUE FORME ADMINISTRATION INTERACTIONS Voie orale Bonne diffusion tissulaire et intracellulaire Élimination biliaire EFFETS INDESIRABLES FREQUENTS EFFETS INDESIRABLES Toxicité faible Intolérance digestive C 14 Interactions médicamenteuses C 14 +++ Bien toléré : enfant et femme enceinte Quinolones a spectre large J Les apparentes aux Macrolides Streptogramines ou synergistines • pristinamycine PYOSTACINE® • Quinupristine + dalfopristine SYNERCID® infections à Staphylocoques (sauf les méningites): les infections cutanées et des tissus mous, ostéoarticulaires, pleuro-pulmonaires Infections génitales et stomatologiques Alternative aux pénicillines Lincosanides • clindamycine DALACINE® PO, IM, IV • Lincomycine LINCOCINE® PO, IM, IV infections sévères à germes sensibles (sauf les méningites, infections rénales et urinaires), notamment les infections à anaérobies ou flore mixte et à staphylocoques - Toxoplasmose, paludisme en association. Les glycopeptides cocci G+ G-, anaérobies Vancomycine VANCOCINE® Téicoplanine TARGOCID® BACTERICIDE Toxicité - Rénale et auditive - Risques de veinites - Manifestations d’hypersensibilité Les glycopeptides RARE
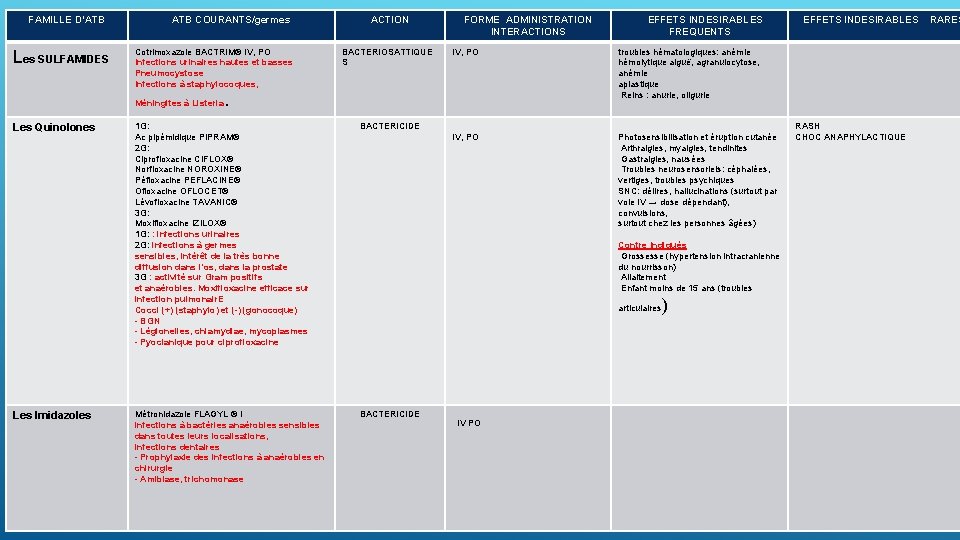
FAMILLE D’ATB Les SULFAMIDES ATB COURANTS/germes Cotrimoxazole BACTRIM® IV, PO Infections urinaires hautes et basses Pneumocystose Infections à staphylocoques, Méningites à Listeria Les Quinolones Les Imidazoles ACTION BACTERIOSATTIQUE S FORME ADMINISTRATION INTERACTIONS IV, PO troubles hématologiques: anémie hémolytique aiguë, agranulocytose, anémie aplastique Reins : anurie, oligurie IV, PO Photosensibilisation et éruption cutanée Arthralgies, myalgies, tendinites Gastralgies, nausées Troubles neurosensoriels: céphalées, vertiges, troubles psychiques SNC: délires, hallucinations (surtout par voie IV → dose dépendant), convulsions, surtout chez les personnes âgées) . 1 G: Ac pipémidique PIPRAM® 2 G: Ciprofloxacine CIFLOX® Norfloxacine NOROXINE® Péfloxacine PEFLACINE® Ofloxacine OFLOCET® Lévofloxacine TAVANIC® 3 G: Moxifloxacine IZILOX® 1 G: : infections urinaires 2 G: infections à germes sensibles, intérêt de la très bonne diffusion dans l’os, dans la prostate 3 G : activité sur Gram positifs et anaérobies. Moxifloxacine efficace sur infection pulmonair. E Cocci (+) (staphylo) et (-) (gonocoque) - BGN - Légionelles, chlamydiae, mycoplasmes - Pyocianique pour ciprofloxacine BACTERICIDE Métronidazole FLAGYL ® I infections à bactéries anaérobies sensibles dans toutes leurs localisations, infections dentaires - Prophylaxie des infections à anaérobies en chirurgie - Amibiase, trichomonase BACTERICIDE EFFETS INDESIRABLES FREQUENTS Contre Indiqués Grossesse (hypertension intracranienne du nourrisson) Allaitement Enfant moins de 15 ans (troubles articulaires IV PO ) EFFETS INDESIRABLES RASH CHOC ANAPHYLACTIQUE RARES
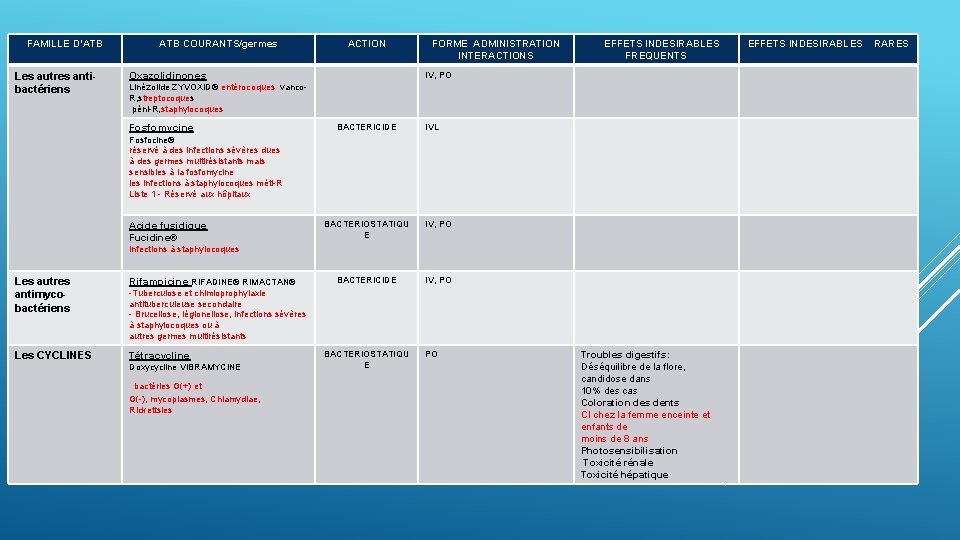
FAMILLE D’ATB Les autres antibactériens ATB COURANTS/germes ACTION FORME ADMINISTRATION INTERACTIONS EFFETS INDESIRABLES FREQUENTS IV, PO Oxazolidinones Linézolide ZYVOXID® entérocoques vanco. R, streptocoques péni-R, staphylocoques Fosfomycine BACTERICIDE IVL Fosfocine® réservé à des infections sévères dues à des germes multirésistants mais sensibles à la fosfomycine les infections à staphylocoques méti-R Liste 1 - Réservé aux hôpitaux Acide fusidique Fucidine® BACTERIOSTATIQU E IV, PO BACTERICIDE IV, PO infections à staphylocoques Les autres antimycobactériens Rifampicine RIFADINE® RIMACTAN® Les CYCLINES Tétracycline -Tuberculose et chimioprophylaxie antituberculeuse secondaire - Brucellose, légionellose, infections sévères à staphylocoques ou à autres germes multirésistants Doxycycline VIBRAMYCINE bactéries G(+) et G(-), mycoplasmes, Chlamydiae, Rickettsies BACTERIOSTATIQU E PO Troubles digestifs: Déséquilibre de la flore, candidose dans 10% des cas Coloration des dents CI chez la femme enceinte et enfants de moins de 8 ans Photosensibilisation Toxicité rénale Toxicité hépatique EFFETS INDESIRABLES RARES

La surveillance d’un patient sous antibiotique 1/Dépister et prévenir les incidents et accidents: effets indésirables 2/ Evaluer l’efficacité du traitement

I/Dépister et prévenir les incidents et accidents: effets indésirables a/Les accidents d’intolérance L’Hypersensibilité En cas de réintroduction d’une molécule chez un patient ayant déjà un antécédent allergique avec la même molécule. >Accidents pouvant être immédiats, spectaculaires et souvent graves: - choc anaphylactique avec chute de tension, dyspnée, sensation de malaise: = urgence vitale > manifestations cutanéomuqueuses avec urticaire généralisé, oedème de Quincke = urgence vitale

Prévention et dépistage • Interrogatoire systématique avant le début du tt sur des réactions antérieures connues, sur un terrain allergique. • surveillance des personnes pendant les heures qui suivent l ’administration, à la recherche d’un signe évocateur : TA, urticaire, oedème • les accidents peuvent être secondaires et apparaître entre le 3ème et 12ème jour: réactions cutanées, érythème pigmenté (exposition au soleil)

b/Les accidents toxiques 1/Les accidents rénaux • signes cliniques: diminution de la diurèse • signes biologiques: urée et créatinine • contrôle: ionogramme sanguin

2/Les Accidents neurosensoriels Vertiges Hypoacousie Convulsions

3/Les accidents hépatiques Contrôle biologique: dosage des transaminases (ASAT, ALAT) et bilirubine Troubles ioniques ou métaboliques: Hypocalcémie, hypokaliémie, et apport sodé augmenté Surveillance clinique: TA, pouls, conscience Contrôle biologique: ionogramme sanguin

4/Les Accidents digestifs liés à l’activité antibactérienne • Intolérance locale: effet direct sur la muqueuse digestive: anorexie, nausées, vomissements, gastralgies • Diarrhées dues à la destruction de la flore saprophyte - Prévention: yaourts, ultra levure • Surinfection mycosique (Candida albicans) dues à la modification de la flore saprophyte locale et d’une carence en vitamine B Apparition d’un muguet buccal, mycose génitale • Colite pseudomembraneuse - Plus rarement, la destruction de la flore intestinale entraine une entérocolite de pronostic grave due au développement d’un germe anaérobie strict (Clostridium difficile)

II/Evaluer l’efficacité du traitement • Signes cliniques généraux: fièvre et signes accompagnateurs • Signes cliniques locaux: douleurs, inflammation, aspect pansement, radiologie pulmonaire, etc • Signes cliniques spécifiques de la pathologie • Signes biologiques

LES ANTICOAGULANTS Un anticoagulant est un médicament qui va empêcher la coagulabilité naturelle du sang, Le patient coagulera moins vite mais son sang gardera la même viscosité >Prévient l’apparition d’une thrombose dans les situations à risque(alitement prolongé, traumatismes membres inférieurs , chirurgie du bassin. . ect >Empêche l’extension d’un caillot déjà constitué ou la formation de nouveaux caillots Ils ne peuvent pas réduire ou faire disparaitre les thrombus constitués Les thrombolytiques peuvent liser un caillot : sont utilisés dans un contexte hospitalier en situation d’urgence Les antiagrégants plaquettaires (Aspégic), bien qu’ayant des effets similaires, ne sont pas considérés, habituellement, comme des anticoagulants.

Les MEDICAMENTS Les héparines Accélèrent l’action d’un inhibiteur de la coagulation normalement présent dans le sang L’héparine est inactivée dans le tube digestif: expliquant sa voie d’administration parentérale L’héparine standard: héparine sodique, caliciparine Les héparines fractionnées: lovenox®, fraxiparine® Les antivitamines K Dépriment l’action de la vitamine K indispensable à la fabrication de certains facteurs de la coagulation Ils sont administrés par voie orale Coumadine, Sintrom, Préviscan Les anti-agrégants plaquettaires S’opposent à la formation des plaquettes et donc à la formation ou à l’extension d’un caillot Sont administrés par voir orale Kardégic, Persantine, Ticlid

Les risques/effets indésirables -La survenue de complications hémorragiques >Saignements minimes: Gingivorragies, hématurie, saignement au point d’injection, Les injections IM sont proscrites >Hémorragies graves: hématomes profonds Hémarthrose Saignement d’une lésion pré-existente (ulcère à l’estomac) Hémorragie post-opèratoire

La surveillance Recher les signes de saignements: -Saignement des gencives -Ecchymose -Sang dans les urines -Selles trop noires L’AS doit immédiatement transmettre oralement à l’IDE et l’inscrire dans le dossier de soins du patient

LES ANTALGIQUES OU ANALGÉSIQUES Les antalgiques sont des médicaments destinés à réduire ou supprimer la douleur. L’OMS a classé les antalgiques en trois « paliers » , selon leur action sur le processus douloureux : Palier 1 : douleur faible ou modérée ( ce sont les non morphiniques : paracétamol, aspirine, ibuprofène. . . ) Palier 2 : forte douleur (ce sont les morphiniques faibles : Codéine-paracétamol, Tramadol…) Palier 3 : douleur extrême et rebelle aux antalgiques de niveau 2 (ce sont les agonistes morphiniques : Morphine, Fentanyl, Nubain, Temgésic).

LES ANTI-INFLAMMATOIRES Vont combattre une inflammation - Les anti-inflammatoires stéroïdiens ou corticoïdes : sont utilisés lors d’inflammation importante (polyarthrite rhumatoïde, allergies graves) et les - anti-inflammatoires non stéroïdiens : le terme « non stéroïdien » est utilisé pour les distinguer des corticoïdes (aspirine – ibuprofène)

LES DIURÉTIQUES : Vont augmenter et stimuler la sécrétion urinaire (les mictions seront fréquentes

LES HYPOGLYCÉMIANTS Ce sont les médicaments qui font baisser la glycémie.

LES ANTIÉMÉTIQUES Un antiémétique agit contre les nausées et/ou les vomissements

LES LAXATIFS Accélèrent le transit intestinal (contre la constipation). Ils sont pris par voie orale ou par voie rectale (lavements, suppositoires ou microlavements). (Forlax, Duphalac, Normacol, Lansoyl, Microlax…).

LES ANTI-ULCÉREUX Sont utilisés dans le traitement ou la prévention de l’ulcère gastroduodénal.

LES ANTIACIDES Vont protéger la muqueuse gastrique (Ne pas les confondre avec les antiulcéreux).

Surveillance Aide-soignante De la bonne prise des médicaments Des paramètres vitaux (Pouls – TA - Température) L’efficacité ou non du traitement (Ex : antalgique grâce à l’EVA) La conformité du régime alimentaire (pauvre en sel…. ) : Ex – dans la prise des corticoïdes Mesurer la diurèse si surveillance (dans la prise des traitements Diurétiques Signaler tout signe : Trouble digestif (douleur, brûlure gastrique – diarrhée – constipation – nausées – vomissements) Réactions cutanées – troubles de la conscience (somnolence) – Signes d’hypoglycémie : agitation, sueur…. Saignement (éduquer le patient ) : gingivorragie , hématurie, hématome d’apparition spontanée …. Ex: les anticoagulants

LE CIRCUIT DU MEDICAMENT: Le médicament est une prescription médicale La délivrance se fait par le pharmacien La préparation et la distribution du médicament se fait par l’IDE L’aide soignant surveille la bonne prise ou aide à la prise du médicament (dans le cadre de la collaboration IDE/AS)
- Slides: 52