NLGA Basisinformationen zu Pocken Dr M Pulz Themen

NLGA Basisinformationen zu Pocken Dr. M. Pulz

Themen • Erreger • Geschichte der Pocken • derzeitige Situation weltweit • Diagnostik • Krankheitsbild und –verlauf NLGA

Erreger der Pocken: Variola -Virus NLGA • großes, umhülltes DNA-Virus, 200 x 300 m • einziger natürlicher Wirt: Mensch • hohe Virulenz, ca. 30 % Letalität bei Ungeimpften

Geschichte der Pocken NLGA • in China bereits 1700 v. Chr. bekannt • Auftreten in Europa mit dem Arabereinfall im 7. Jhdt. und mit den Kreuzzügen • große Bedeutung im Preußen des 18. Jahrhunderts • 1874: Pflicht zur Pockenschutzimpfung (Reichsimpfgesetz) - Erstimpfung im frühen Kindesalter - Wiederholungsimpfung im 12. Lebensjahr • alte BRD: 94 Fälle (10 Todesfälle) von 1947 – 1972 • letzter Pockenfall in der BRD: 1972 in Hannover • 1977: letzter Pockenfall weltweit in Somalia • 1979: Pocken gelten für die WHO als ausgerottet • 1976: Aufhebung des Pockenimpfgesetzes in der BRD

Derzeitige Situation (1) NLGA • kein Pockenfall weltweit seit 1977 • weltweit Thematisierung des Themas „Pocken“ nach dem 11. 09. 2001 und insbesondere vor Ausbruch des Irakkriegs • Etablierung von Pockenalarmplänen und Bevorratung mit Pockenimpfstoffen in allen großen Industriestaaten

Derzeitige Situation (2) • gegenwärtig in Deutschland keine Pockenschutzimpfungen vorgesehen • Impfungen im militärischen und zivilen Bereich durchgeführt in den USA (bis August 2003 ca. 38 000 Mitarbeiter des Gesundheitswesens), Israel und Großbritannien • Impfungen von Personen, die direkt in den Herstellungsprozess von Pockenimpfstoffen und Vaccinia-Immunglobulin eingebunden sind, in den Niederlanden und Frankreich NLGA
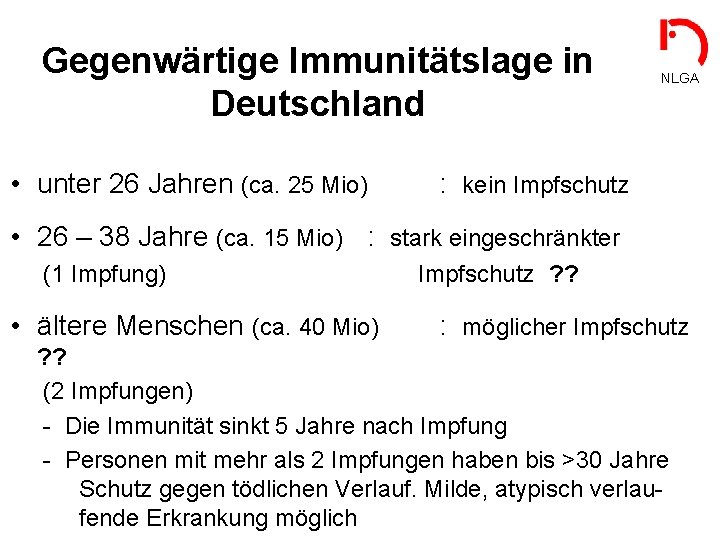
Gegenwärtige Immunitätslage in Deutschland • unter 26 Jahren (ca. 25 Mio) NLGA : kein Impfschutz • 26 – 38 Jahre (ca. 15 Mio) : stark eingeschränkter (1 Impfung) • ältere Menschen (ca. 40 Mio) Impfschutz ? ? : möglicher Impfschutz ? ? (2 Impfungen) - Die Immunität sinkt 5 Jahre nach Impfung - Personen mit mehr als 2 Impfungen haben bis >30 Jahre Schutz gegen tödlichen Verlauf. Milde, atypisch verlaufende Erkrankung möglich

Übertragungswege NLGA • direkt von Mensch zu Mensch - über Speicheltropfen (Aerosole) - durch Kontakt mit Pocken-Effloreszenzen die höchste Ansteckungsgefahr besteht während der ersten Krankheitswoche (hohe Viruskonzentration im Speichel) • über unbelebte Gegenstände (z. B. Wäsche)

Einschätzung der Kontagiosität (Henderson, 2002) Ansteckungsrate bei Haushaltskontakten: • Pocken 58 % • Windpocken 74 % • Masern 76 % NLGA
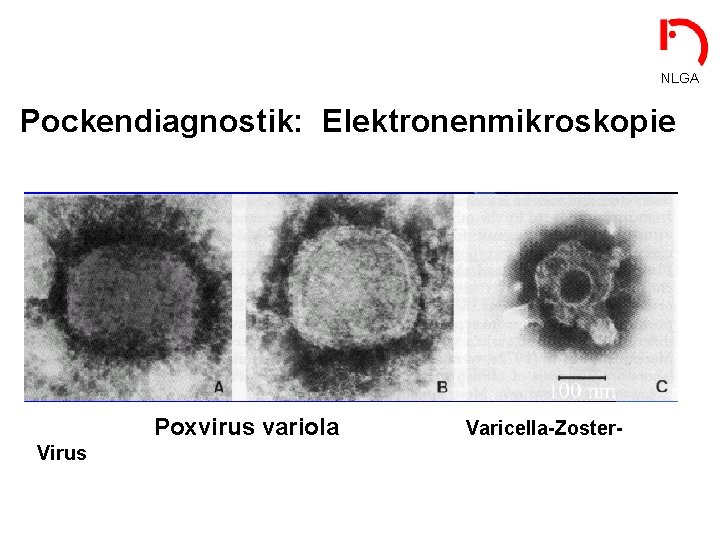
NLGA Pockendiagnostik: Elektronenmikroskopie Poxvirus variola Virus Varicella-Zoster-
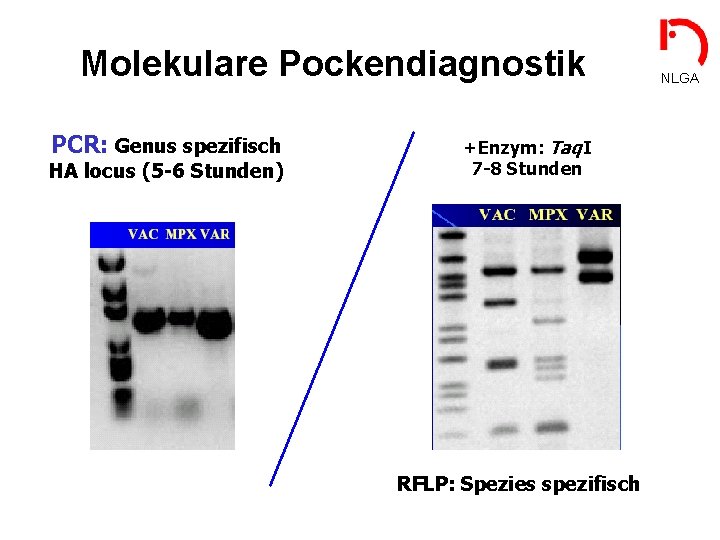
Molekulare Pockendiagnostik PCR: Genus spezifisch HA locus (5 -6 Stunden) +Enzym: Taq. I 7 -8 Stunden RFLP: Spezies spezifisch NLGA

Krankheitsbild • Inkubationszeit: NLGA (erste Virämie) - 12 -13 Tage (7 -17) - meist symptomlos - keine Infektiosität • Prodromi: (zweite Virämie) - 1 – 4 Tage - schweres Krankheitsbild (hohes Fieber, Kopf- und Rückenschmerzen) - beginnende Infektiosität • Exanthematisches Krankheitsstadium: - hohe Infektiosität - Effloreszenzen zeigen gleiches Entwicklungsstadium Infektiöse Pockenkranke sind schwer krank
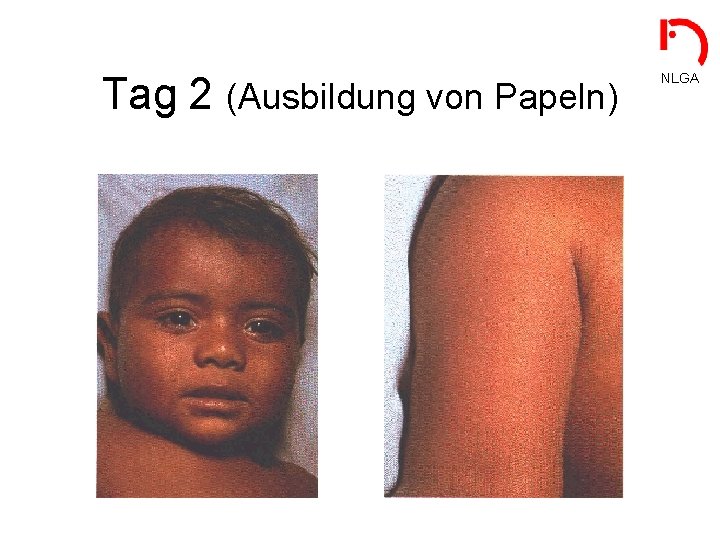
Tag 2 (Ausbildung von Papeln) NLGA
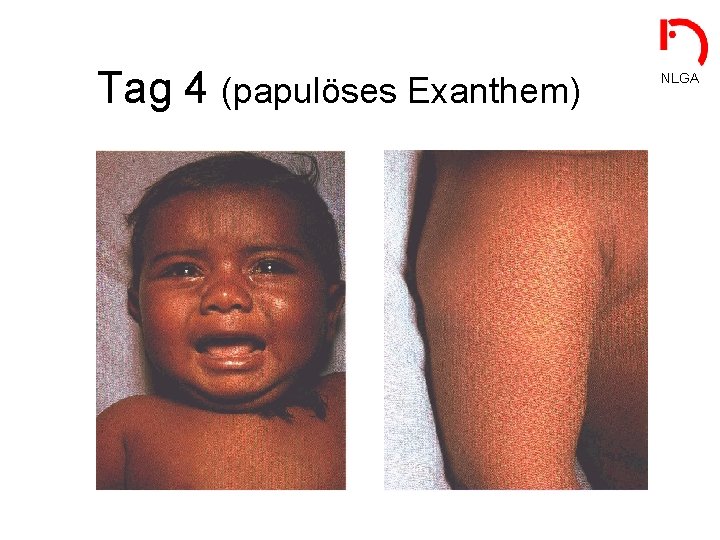
Tag 4 (papulöses Exanthem) NLGA
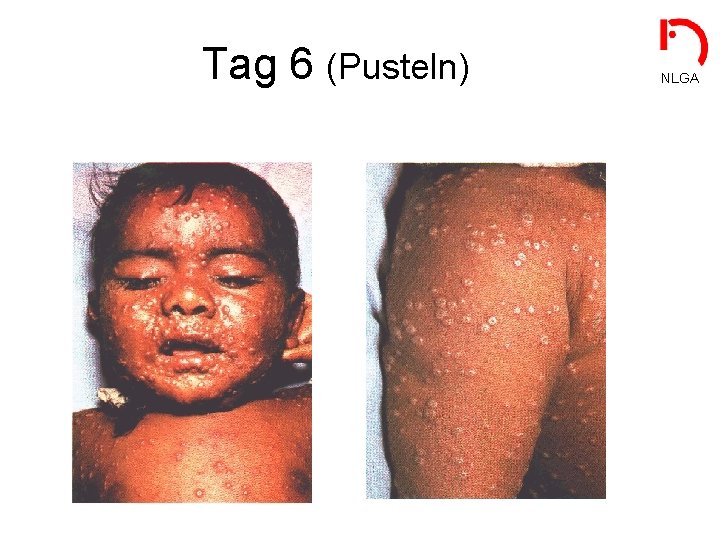
Tag 6 (Pusteln) NLGA
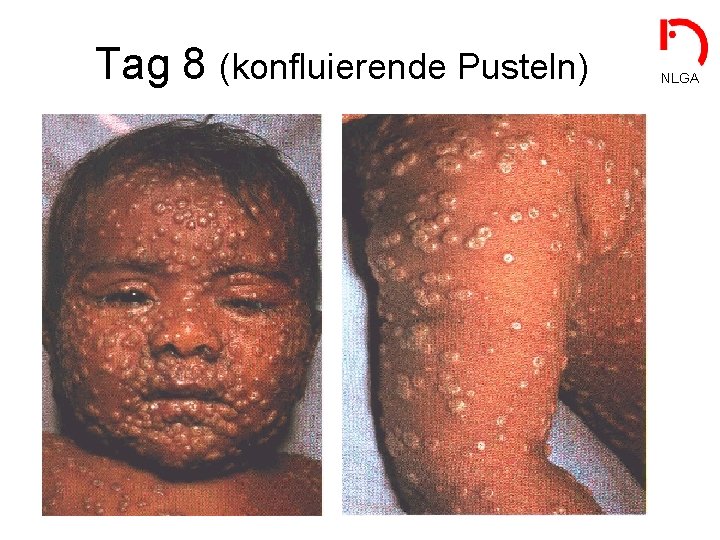
Tag 8 (konfluierende Pusteln) NLGA
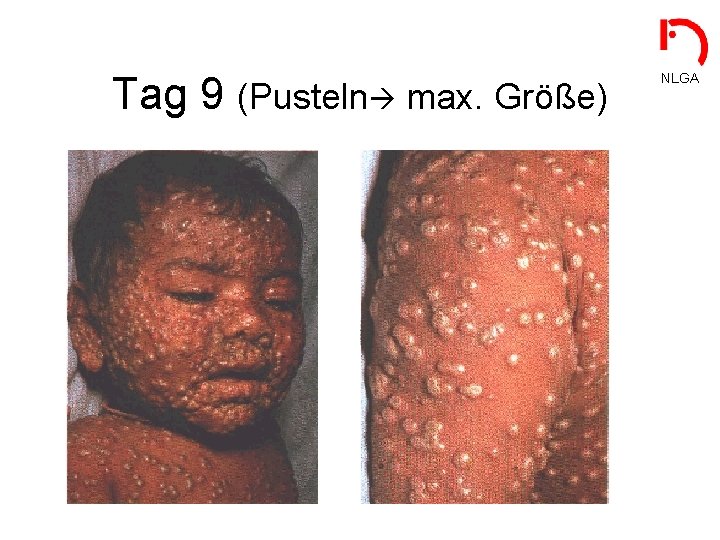
Tag 9 (Pusteln max. Größe) NLGA
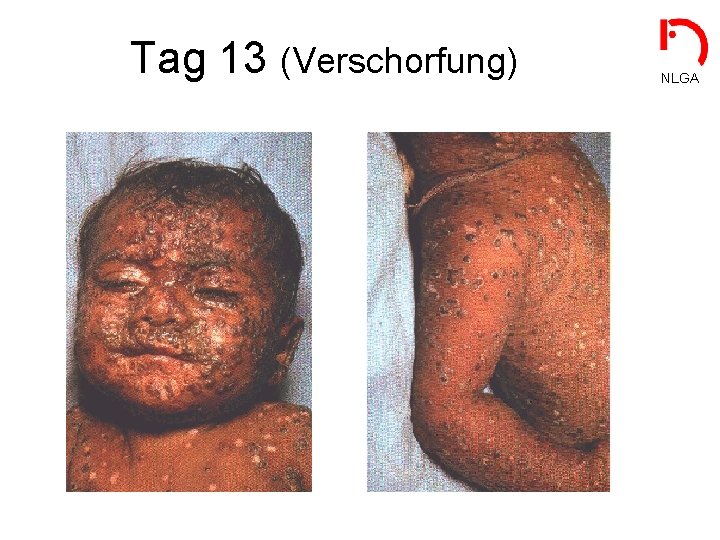
Tag 13 (Verschorfung) NLGA
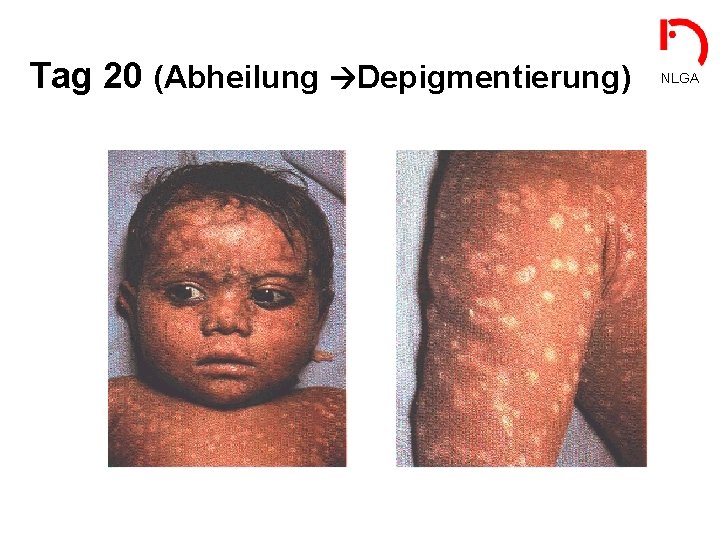
Tag 20 (Abheilung Depigmentierung) NLGA
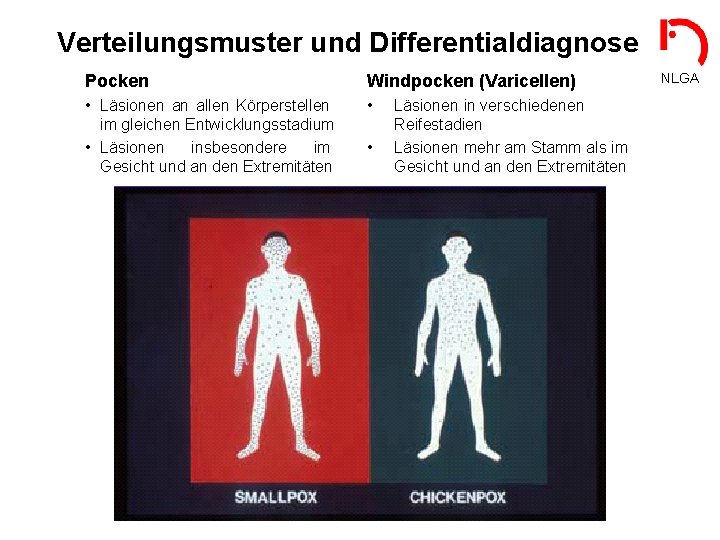
Verteilungsmuster und Differentialdiagnose Pocken Windpocken (Varicellen) • Läsionen an allen Körperstellen im gleichen Entwicklungsstadium • Läsionen insbesondere im Gesicht und an den Extremitäten • • Läsionen in verschiedenen Reifestadien Läsionen mehr am Stamm als im Gesicht und an den Extremitäten NLGA

Falldefinitionen des CDC Hauptkriterien • Fieber über 39°C 1 bis 4 Tage vor Auftreten des Exanthems mit Kopf- und Rückenschmerzen • Klassische Pocken-Läsionen der Haut • Exanthem im gleichen Stadium NLGA

Geplante EU-Falldefinitionen NLGA • Klinisches Bild: Erkrankung einsetzend mit akut auftretendem persistierendem Fieber > 38°C, gefolgt von einem Hautausschlag charakterisiert durch Bläschen oder harte Pusteln im gleichen Reifestadium ohne andere erkennbare Ursache und mit überwiegend zentrifugaler Verteilung • Laborkriterien: - Isolierung des Variola-Virus aus klinischem Untersuchungsmaterial - Identifizierung des Virus mittels PCR mit anschließender Sequenzierung aus klinischem Untersuchungsmaterial - EM-Nachweis von Variola-Virus in klinischem Untersuchungsmaterial
- Slides: 22