Nhim trng bng bi nhng vi khun a

Nhiễm trùng ổ bụng bởi những vi khuẩn đa kháng thuốc Philippe Montravers Hôpital Bichat-Claude Bernard, APHP UFR Paris Diderot, Paris 7, PRESS Paris Cité Sorbonne FRANCE

Đa kháng thuốc và những nhiễm trùng ổ bụng Thách thức hiện tại Vi khuẩn Gram dương Vi khuẩn Gram âm • Enterococci E faecium • Enterobacteriaceae E coli Klebsiella pneumoniae Other Enterobacteriaceae • Non fermenting GNB P aeruginosa Acinetobacter http: //www. ecdc. europa. eu/en/healthtopics/antimicrobial_resistance/database

Họ beta-lactamase* Penicillinases Penicillin family – Ampicillin, piperacillin, Ticarcillin ( and 1 st gen ceph) Cephalosporinases cephalosporins thế hệ 1 và 2 ( and ampicillin ± inhib) Beta-lactamases phổ rộng Cephalosporins thế hệ 3 và 4 Amp C Tât cả beta-lactams ngoại trừ carbapenems *Additional mechanisms such as efflux or loss of membrane permeability
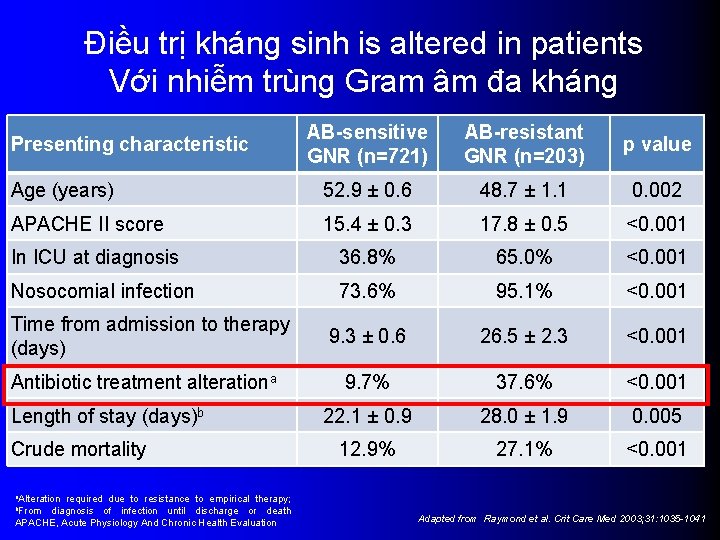
Điều trị kháng sinh is altered in patients Với nhiễm trùng Gram âm đa kháng AB-sensitive GNR (n=721) AB-resistant GNR (n=203) p value Age (years) 52. 9 ± 0. 6 48. 7 ± 1. 1 0. 002 APACHE II score 15. 4 ± 0. 3 17. 8 ± 0. 5 <0. 001 In ICU at diagnosis 36. 8% 65. 0% <0. 001 Nosocomial infection 73. 6% 95. 1% <0. 001 9. 3 ± 0. 6 26. 5 ± 2. 3 <0. 001 9. 7% 37. 6% <0. 001 22. 1 ± 0. 9 28. 0 ± 1. 9 0. 005 12. 9% 27. 1% <0. 001 Presenting characteristic Time from admission to therapy (days) Antibiotic treatment alterationa Length of stay (days)b Crude mortality a. Alteration required due to resistance to empirical therapy; diagnosis of infection until discharge or death APACHE, Acute Physiology And Chronic Health Evaluation b. From Adapted from Raymond et al. Crit Care Med 2003; 31: 1035 -1041
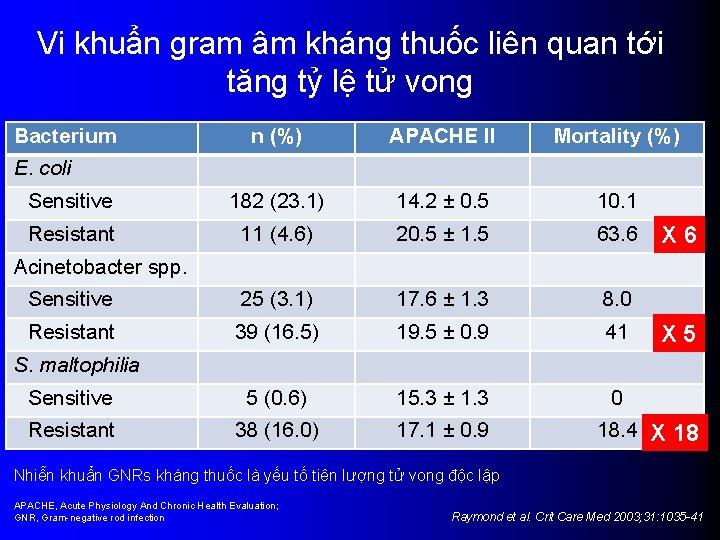
Vi khuẩn gram âm kháng thuốc liên quan tới tăng tỷ lệ tử vong Bacterium n (%) APACHE II Mortality (%) Sensitive 182 (23. 1) 14. 2 ± 0. 5 10. 1 Resistant 11 (4. 6) 20. 5 ± 1. 5 63. 6 Sensitive 25 (3. 1) 17. 6 ± 1. 3 8. 0 Resistant 39 (16. 5) 19. 5 ± 0. 9 41 Sensitive 5 (0. 6) 15. 3 ± 1. 3 0 Resistant 38 (16. 0) 17. 1 ± 0. 9 E. coli X 6 Acinetobacter spp. X 5 S. maltophilia 18. 4 X 18 Nhiễn khuẩn GNRs kháng thuốc là yếu tố tiên lượng tử vong độc lập APACHE, Acute Physiology And Chronic Health Evaluation; GNR, Gram-negative rod infection Raymond et al. Crit Care Med 2003; 31: 1035 -41

CTX-M ß-lactamases phổ rộng Trên thế giới CTX-M-15 / 3 CTX-M came late CTX-M-15 now spreading CTX-M-2 CTX-M-15 / 3 CTX-M-9/14 CTX-M-15 / 3 CTX-M-2 Israel Hawkey & Jones JAC 2009; 64 Suppl 1: i 3 -10

Hậu quả lạm dụng sử dụng Cephalosporin thế hệ 3 Third-generation cephalosporins Lạm dụng Klebsiella spp. E. coli with ESBL Enterococcus spp. Ko bao phủ Kháng thuốc Carbapenems Phát triển Acinetobacter spp. Fungi, yeast Bernstein JM, Campbell GD. Chest. 1999; 115(suppl): 1 S-2 S. Glycopeptides Chọn lọc VR Enterococci
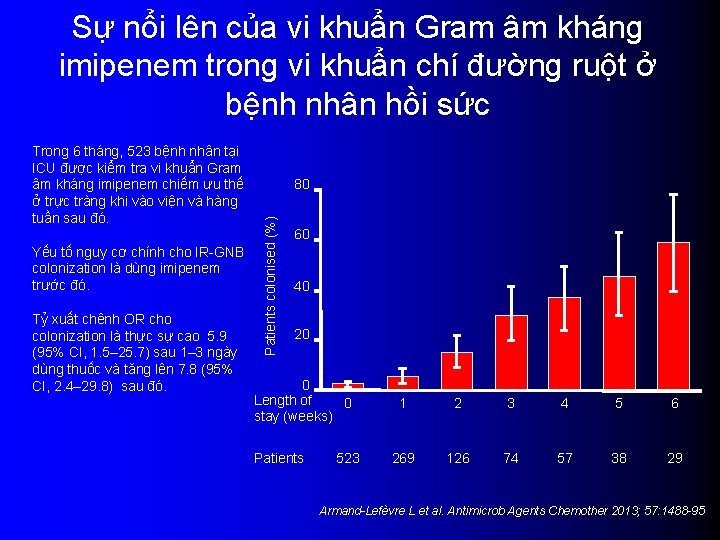
Sự nổi lên của vi khuẩn Gram âm kháng imipenem trong vi khuẩn chí đường ruột ở bệnh nhân hồi sức Yếu tố nguy cơ chính cho IR-GNB colonization là dùng imipenem trước đó. Tỷ xuất chênh OR cho colonization là thực sự cao 5. 9 (95% CI, 1. 5– 25. 7) sau 1– 3 ngày dùng thuốc và tăng lên 7. 8 (95% CI, 2. 4– 29. 8) sau đó. 80 Patients colonised (%) Trong 6 tháng, 523 bệnh nhân tại ICU được kiểm tra vi khuẩn Gram âm kháng imipenem chiếm ưu thế ở trực tràng khi vào viện và hàng tuần sau đó. 60 40 20 0 Length of 0 stay (weeks) Patients 523 1 2 3 4 5 6 269 126 74 57 38 29 Armand-Lefèvre L et al. Antimicrob Agents Chemother 2013; 57: 1488 -95

Cơ chế kháng Carbapenem ở Enterobacteriaceae Sản xuất Carbapenemase Mất tính thấm màng ngoài cùng (porin loss) Lớp A (serine) KPC Lớp D (serine) OXA-48 + ESBL / Tạo Amp. C • Mức đề kháng thấp Lớp • Ko thể di chuyển • Trường hợp lẻ tẻ hoặc bùng phát nhỏ B (metallo) IMP VIM NDM KPC, K. pneumoniae-producing serine carbapenemases; NDM, New Delhi metallo-beta-lactamase

Cơ chế kháng Carbapenem ở Enterobacteriaceae Sản xuất Carbapenemase Mất tính thấm màng ngoài cùng (porin loss) + ESBL / Tạo Amp. C • Có thể đề kháng cao hơn • Có thể di chuyển • Kết hợp với dòng vi khuẩn có khả năng cao di chuyển chéo • Mức đề kháng thấp • Ko thể di chuyển • Bùng phát lớn • Trường hợp lẻ tẻ hoặc bùng phát nhỏ • Epidemic diffusion

Họ beta-lactamase Penicillinases Penicillin family – Ampicillin, piperacillin, Ticarcillin ( and 1 st gen ceph) Cephalosporinases cephalosporins thế hệ 1 và 2 ( and ampicillin ± inhib) Extended spectrum beta-lactamases Cephalosporins thế hệ 3 và 4 Amp C Tất cả beta-lactams ngoại trừ carbapenems Carbapenemases Carbapenems Metallo-beta-lactamases Tất cả beta-lactams bao gồm cả carbapenems
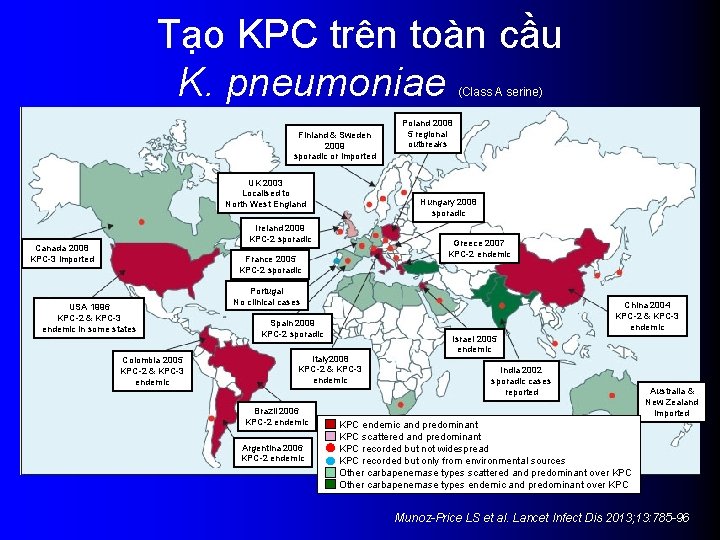
Tạo KPC trên toàn cầu K. pneumoniae (Class A serine) Finland & Sweden 2009 sporadic or imported UK 2003 Localised to North West England Hungary 2008 sporadic Ireland 2009 KPC-2 sporadic Canada 2008 KPC-3 imported Greece 2007 KPC-2 endemic France 2005 KPC-2 sporadic USA 1996 KPC-2 & KPC-3 endemic in some states Colombia 2005 KPC-2 & KPC-3 endemic Poland 2008 5 regional outbreaks Portugal No clinical cases China 2004 KPC-2 & KPC-3 endemic Spain 2009 KPC-2 sporadic Italy 2008 KPC-2 & KPC-3 endemic Brazil 2006 KPC-2 endemic Argentina 2006 KPC-2 endemic Israel 2005 endemic India 2002 sporadic cases reported Australia & New Zealand imported KPC endemic and predominant KPC scattered and predominant KPC recorded but not widespread KPC recorded but only from environmental sources Other carbapenemase types scattered and predominant over KPC Other carbapenemase types endemic and predominant over KPC Munoz-Price LS et al. Lancet Infect Dis 2013; 13: 785 -96
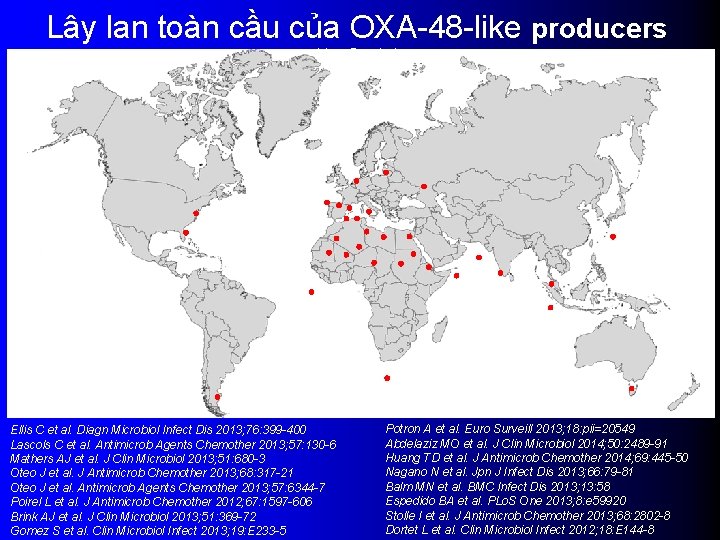
Lây lan toàn cầu của OXA-48 -like producers (class D serine) Ellis C et al. Diagn Microbiol Infect Dis 2013; 76: 399 -400 Lascols C et al. Antimicrob Agents Chemother 2013; 57: 130 -6 Mathers AJ et al. J Clin Microbiol 2013; 51: 680 -3 Oteo J et al. J Antimicrob Chemother 2013; 68: 317 -21 Oteo J et al. Antimicrob Agents Chemother 2013; 57: 6344 -7 Poirel L et al. J Antimicrob Chemother 2012; 67: 1597 -606 Brink AJ et al. J Clin Microbiol 2013; 51: 369 -72 Gomez S et al. Clin Microbiol Infect 2013; 19: E 233 -5 Potron A et al. Euro Surveill 2013; 18: pii=20549 Abdelaziz MO et al. J Clin Microbiol 2014; 50: 2489 -91 Huang TD et al. J Antimicrob Chemother 2014; 69: 445 -50 Nagano N et al. Jpn J Infect Dis 2013; 66: 79 -81 Balm MN et al. BMC Infect Dis 2013; 13: 58 Espedido BA et al. PLo. S One 2013; 8: e 59920 Stolle I et al. J Antimicrob Chemother 2013; 68: 2802 -8 Dortet L et al. Clin Microbiol Infect 2012; 18: E 144 -8
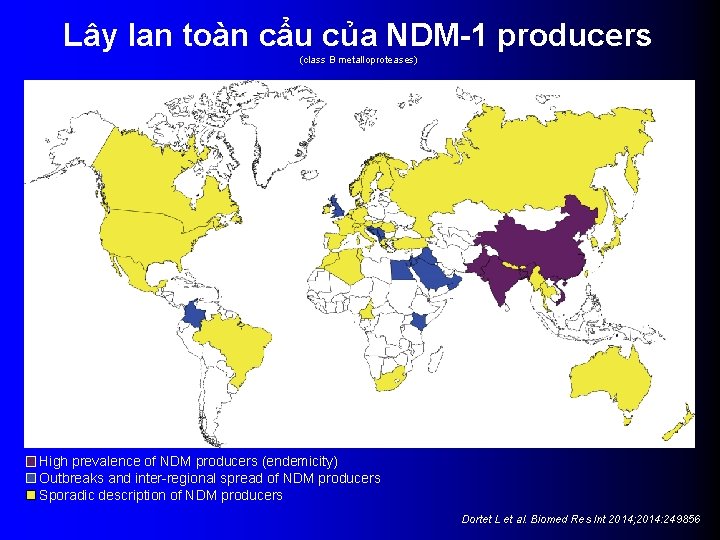
Lây lan toàn cẩu của NDM-1 producers (class B metalloproteases) High prevalence of NDM producers (endemicity) Outbreaks and inter-regional spread of NDM producers Sporadic description of NDM producers Dortet L et al. Biomed Res Int 2014; 2014: 249856
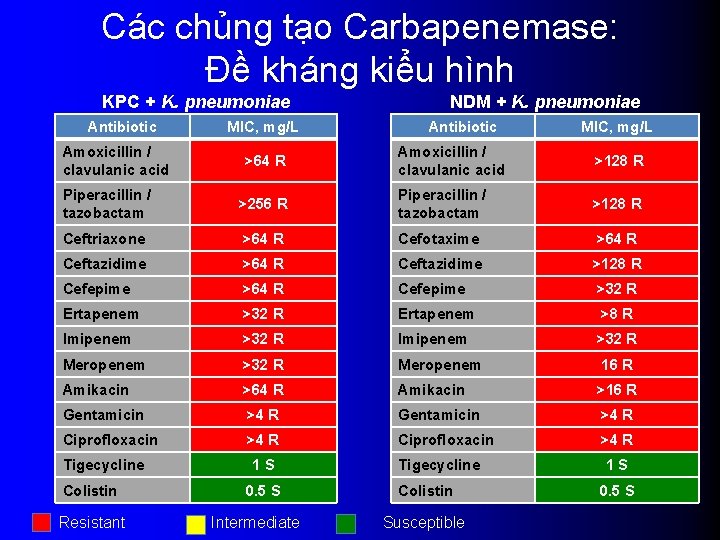
Các chủng tạo Carbapenemase: Đề kháng kiểu hình KPC + K. pneumoniae Antibiotic Amoxicillin / clavulanic acid MIC, mg/L >64 R NDM + K. pneumoniae Antibiotic MIC, mg/L Amoxicillin / clavulanic acid >128 R Piperacillin / tazobactam >256 R Piperacillin / tazobactam >128 R Ceftriaxone >64 R Cefotaxime >64 R Ceftazidime >128 R Cefepime >64 R Cefepime >32 R Ertapenem >8 R Imipenem >32 R Meropenem 16 R Amikacin >64 R Amikacin >16 R Gentamicin >4 R Ciprofloxacin >4 R Tigecycline Colistin Resistant 1 S 0. 5 S Intermediate Tigecycline Colistin Susceptible 1 S 0. 5 S

Hướng dẫn u Mỹ về quản lý nhiễm trùng phức tạp trong ổ bụng Nhiều khuyến cáo • USA : IDSA/SIS 2004 et 2010 • Belgium IDAB 2006 • Germany Paul Ehrlich Society 2007 • World Society of Emergency Surgery 2010 • World Society of Emergency Surgery 2013 • France new guidelines september 2014
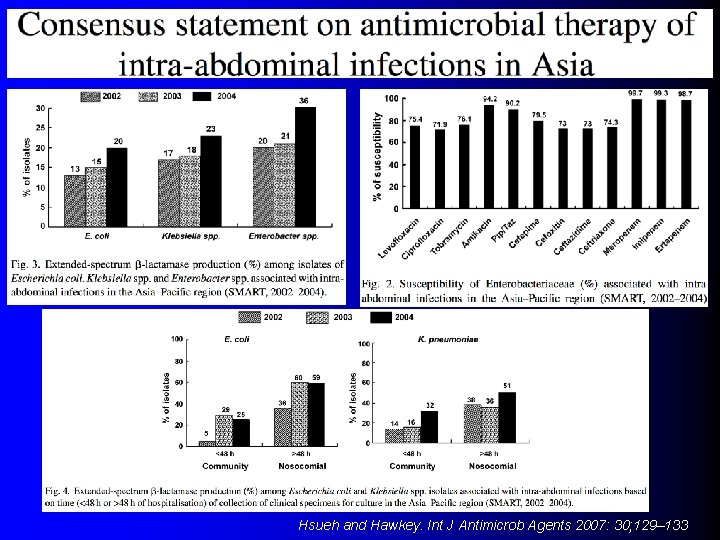
Hsueh and Hawkey. Int J Antimicrob Agents 2007: 30; 129– 133

Hsueh and Hawkey. Int J Antimicrob Agents 2007: 30; 129– 133

Những chủng MDR đã thay đổi như thế nào trong những năm qua?
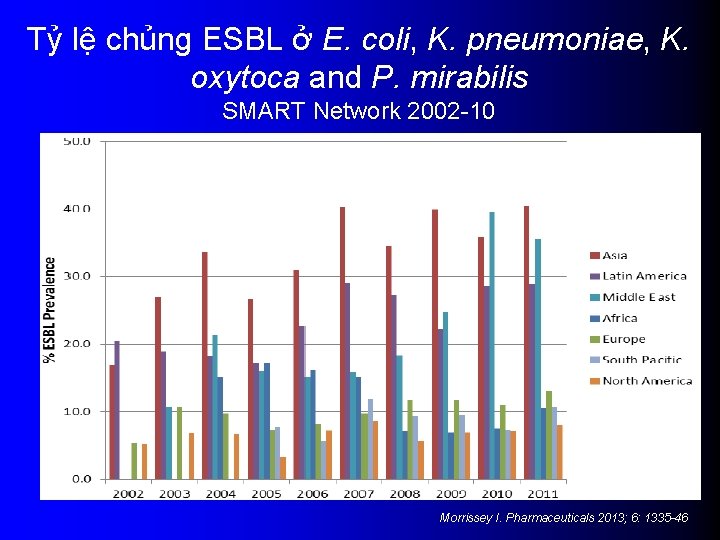
Tỷ lệ chủng ESBL ở E. coli, K. pneumoniae, K. oxytoca and P. mirabilis SMART Network 2002 -10 Morrissey I. Pharmaceuticals 2013; 6: 1335 -46
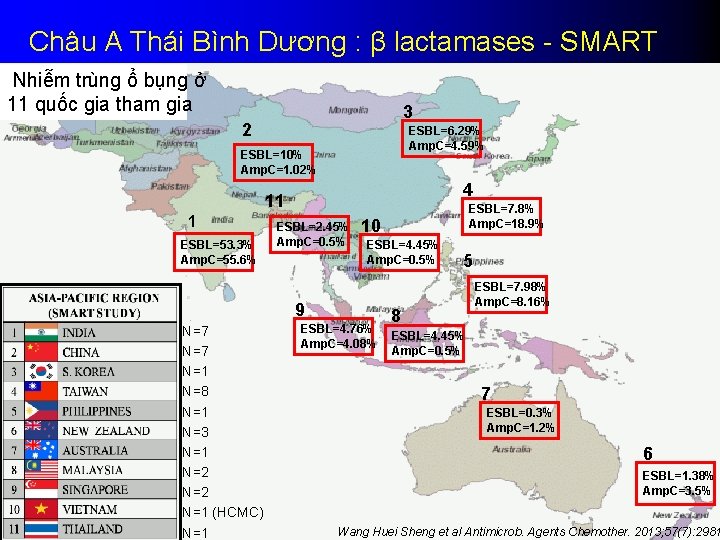
Châu A Thái Bình Dương : β lactamases - SMART Nhiễm trùng ổ bụng ở 11 quốc gia tham gia 3 2 ESBL=6. 29% Amp. C=4. 59% ESBL=10% Amp. C=1. 02% 4 11 1 ESBL=53. 3% Amp. C=55. 6% ESBL=2. 45% Amp. C=0. 5% 10 ESBL=4. 45% Amp. C=0. 5% 9 N=7 N=1 N=8 N=1 N=3 N=1 N=2 N=1 (HCMC) N=1 ESBL=7. 8% Amp. C=18. 9% ESBL=4. 76% Amp. C=4. 08% 5 8 ESBL=7. 98% Amp. C=8. 16% ESBL=4. 45% Amp. C=0. 5% 7 ESBL=0. 3% Amp. C=1. 2% 6 ESBL=1. 38% Amp. C=3. 5% Wang Huei Sheng et al Antimicrob. Agents Chemother. 2013; 57(7): 2981
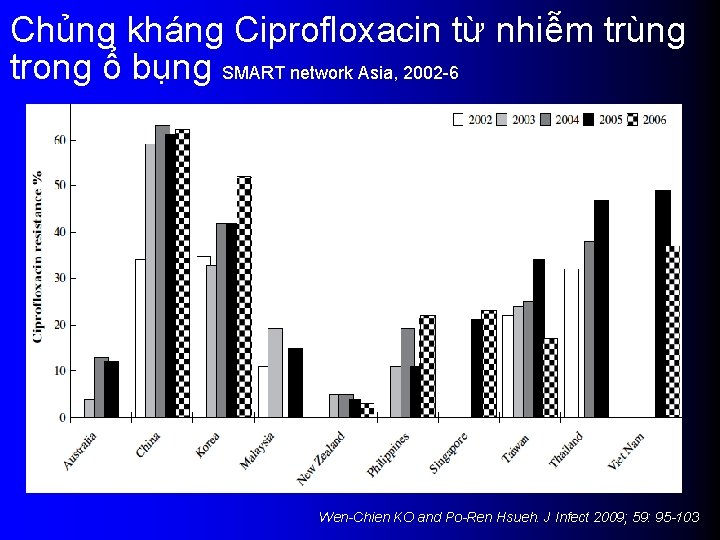
Chủng kháng Ciprofloxacin từ nhiễm trùng trong ổ bụng SMART network Asia, 2002 -6 Wen-Chien KO and Po-Ren Hsueh. J Infect 2009; 59: 95 -103
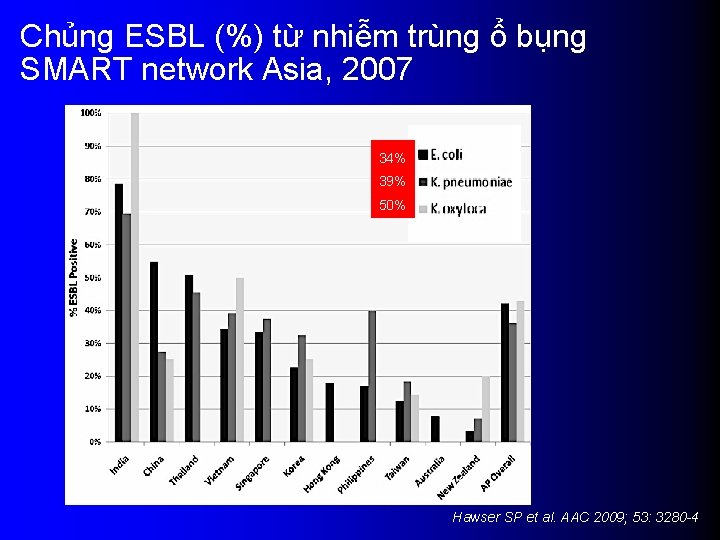
Chủng ESBL (%) từ nhiễm trùng ổ bụng SMART network Asia, 2007 34% 39% 50% Hawser SP et al. AAC 2009; 53: 3280 -4
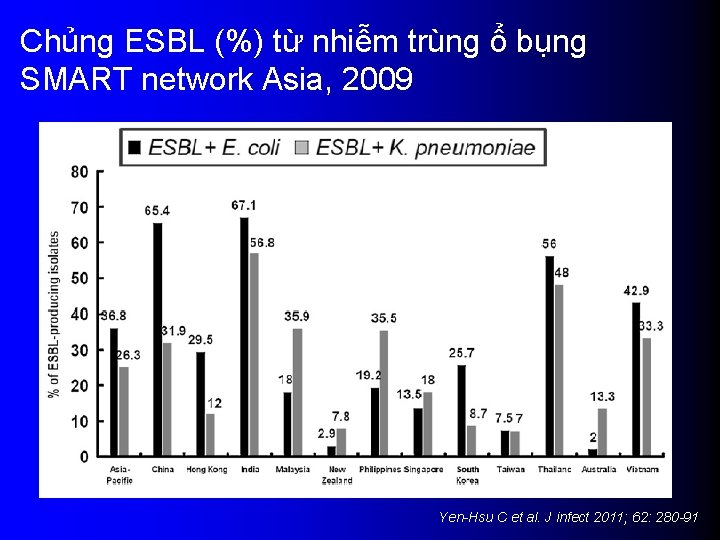
Chủng ESBL (%) từ nhiễm trùng ổ bụng SMART network Asia, 2009 Yen-Hsu C et al. J infect 2011; 62: 280 -91
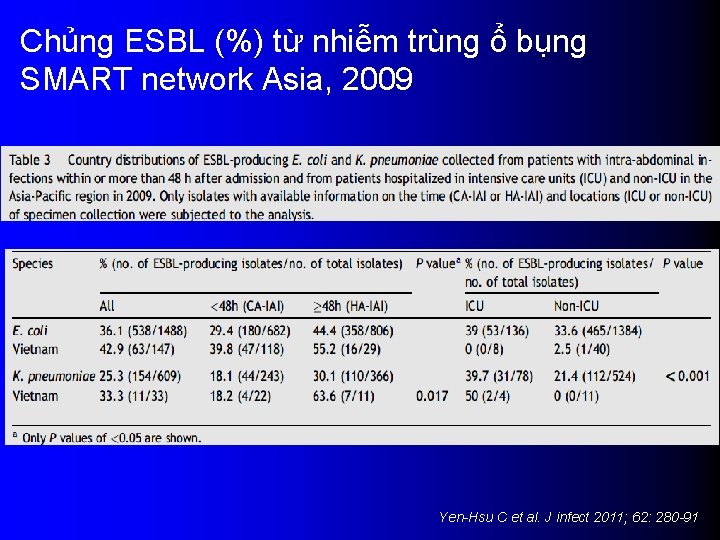
Chủng ESBL (%) từ nhiễm trùng ổ bụng SMART network Asia, 2009 Yen-Hsu C et al. J infect 2011; 62: 280 -91
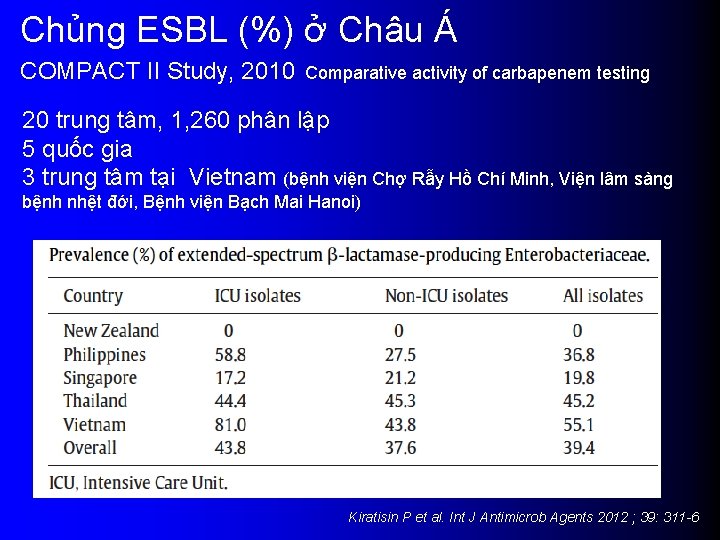
Chủng ESBL (%) ở Châu Á COMPACT II Study, 2010 Comparative activity of carbapenem testing 20 trung tâm, 1, 260 phân lập 5 quốc gia 3 trung tâm tại Vietnam (bệnh viện Chợ Rẫy Hồ Chí Minh, Viện lâm sàng bệnh nhệt đới, Bệnh viện Bạch Mai Hanoi) Kiratisin P et al. Int J Antimicrob Agents 2012 ; 39: 311 -6
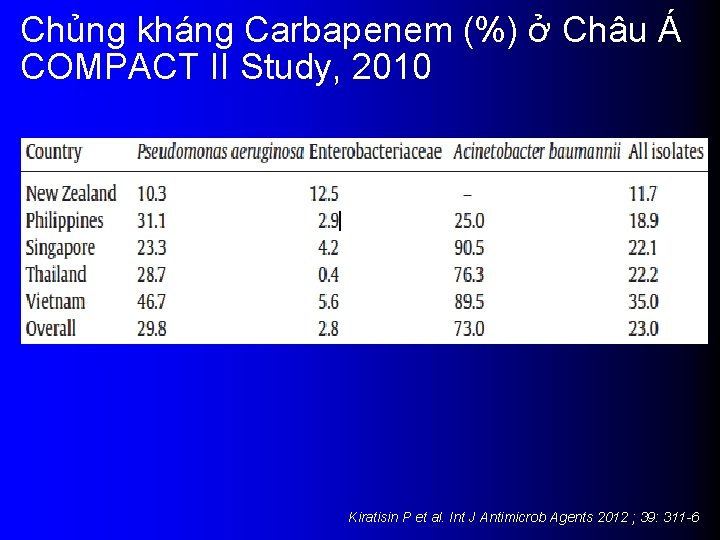
Chủng kháng Carbapenem (%) ở Châu Á COMPACT II Study, 2010 Kiratisin P et al. Int J Antimicrob Agents 2012 ; 39: 311 -6

Chủng ESBL (%) từ nhiễm trùng ổ bụng SMART network Asia, 2009 -11 4 trung tâm Hà Nội : Bạch Mai, Việt Đức HCM: Chợ Rẫy, Bình Dân 905 phân lập nhiễm trùng ổ bụng đến từ phần lớn bệnh nhân ICU Abscess (15. 7%), Ruột thừa (34. 7%), Ruột non, đai tràng, dạ dày (11. 8%), Túi mật, gan (15. 4%), Dịch ổ bụng (15. 3%), những nguồn khác Biedenbach DJ et al. Diagn Microbiol Infect Dis 2014 ; 79: 463 -7
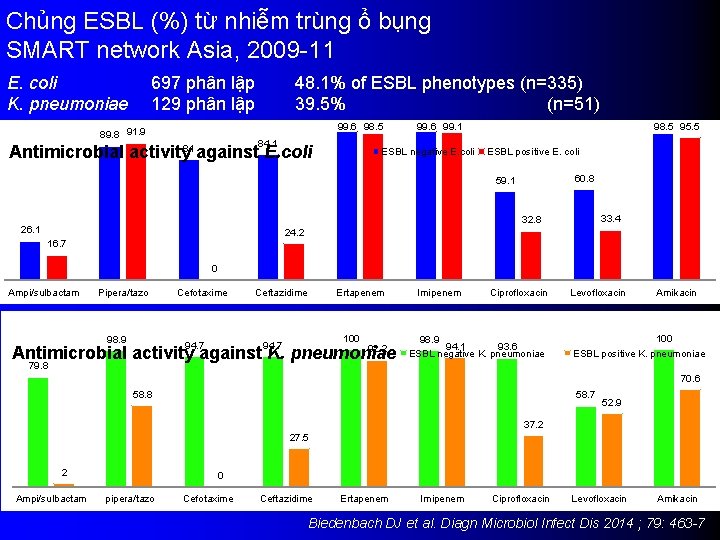
Chủng ESBL (%) từ nhiễm trùng ổ bụng SMART network Asia, 2009 -11 E. coli K. pneumoniae 697 phân lập 129 phân lập 48. 1% of ESBL phenotypes (n=335) 39. 5% (n=51) 99. 6 98. 5 89. 8 91. 9 84. 1 Antimicrobial activity 81 against E. coli 99. 6 99. 1 ESBL negative E. coli 98. 5 95. 5 ESBL positive E. coli 60. 8 59. 1 33. 4 32. 8 26. 1 24. 2 16. 7 0 Ampi/sulbactam Pipera/tazo 98. 9 Cefotaxime 94. 7 Ceftazidime Ertapenem 100 94. 7 Antimicrobial activity against K. pneumoniae 92. 2 Imipenem Ciprofloxacin 98. 9 94. 1 93. 6 ESBL negative K. pneumoniae Levofloxacin Amikacin 100 ESBL positive K. pneumoniae 79. 8 70. 6 58. 8 58. 7 52. 9 37. 2 27. 5 2 Ampi/sulbactam 0 pipera/tazo Cefotaxime Ceftazidime Ertapenem Imipenem Ciprofloxacin Levofloxacin Amikacin Biedenbach DJ et al. Diagn Microbiol Infect Dis 2014 ; 79: 463 -7

J Assoc Physicians India 2011; 59 : 285

Solomkin J et al. Clin Infect Dis 2010; 50: 133 -164

Tăng nguy cơ của các tác nhận kháng thuốc Dịch tễ học và sinh thái học cục bộ (CAI and HCAI) Canton R et al. Rev Esp Quimioter 2011; 24: 223 -32 Nejmi H et al. Med Mal Infect 2010. 110 -15 Solomkin J et al. Clin Infect Dis 2010; 50: 133 -164 Thời gian nằm viện trước mổ dài (CAI) Điều trị kháng sinh trước mổ (CAI or HCAI) Vi khuẩn kháng thuốc tại thời điểm can thiệp ban đầu (HCAI) Solomkin J et al. Clin Infect Dis 2010; 50: 133 -164

Hiệp hội Phẫu thuật Cấp cứu Thế giới 2013 Sartelli M et al. World Journal of Emergency Surgery 2013; 8: 3

Hiệp hội Phẫu thuật Cấp cứu Thế giới 2013 Sartelli M et al. World Journal of Emergency Surgery 2013; 8: 3
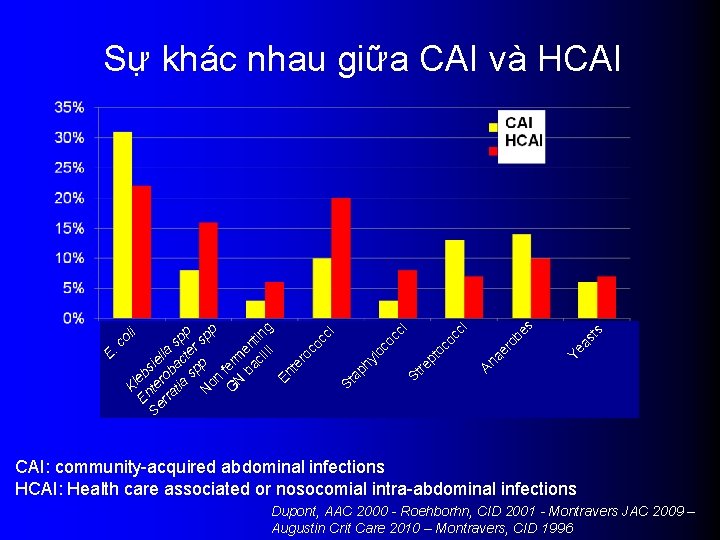
ts Ye as E. co Kl li En eb Se te sie rra rob lla tia ac sp sp ter p N p spp on G ferm N ba en ci tin lli g En te ro co cc i St ap hy lo co cc i St re pt oc oc ci An ae ro be s Sự khác nhau giữa CAI và HCAI CAI: community-acquired abdominal infections HCAI: Health care associated or nosocomial intra-abdominal infections Dupont, AAC 2000 - Roehborhn, CID 2001 - Montravers JAC 2009 – Augustin Crit Care 2010 – Montravers, CID 1996
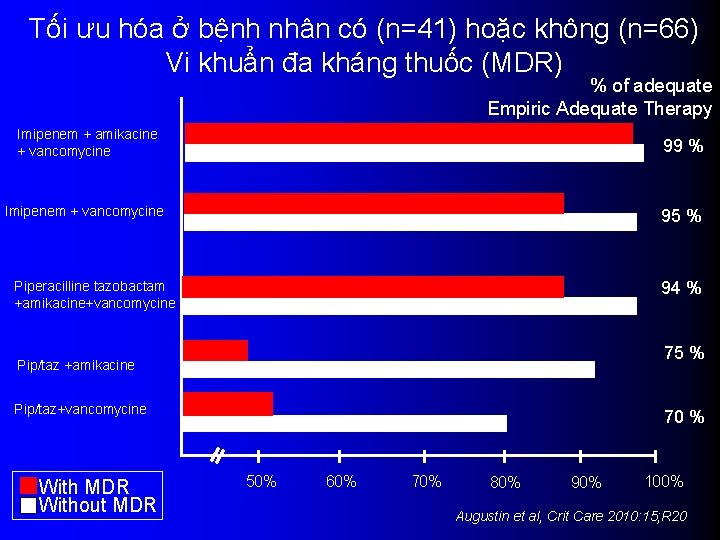
Tối ưu hóa ở bệnh nhân có (n=41) hoặc không (n=66) Vi khuẩn đa kháng thuốc (MDR) % of adequate Empiric Adequate Therapy Imipenem + amikacine + vancomycine 99 % Imipenem + vancomycine 95 % Piperacilline tazobactam +amikacine+vancomycine 94 % 75 % Pip/taz +amikacine Pip/taz+vancomycine With MDR Without MDR 70 % 50% 60% 70% 80% 90% 100% Augustin et al, Crit Care 2010: 15; R 20

Hiệp hội Phẫu thuật Cấp cứu Thế giới 2013 Sartelli M et al. World Journal of Emergency Surgery 2013; 8: 3
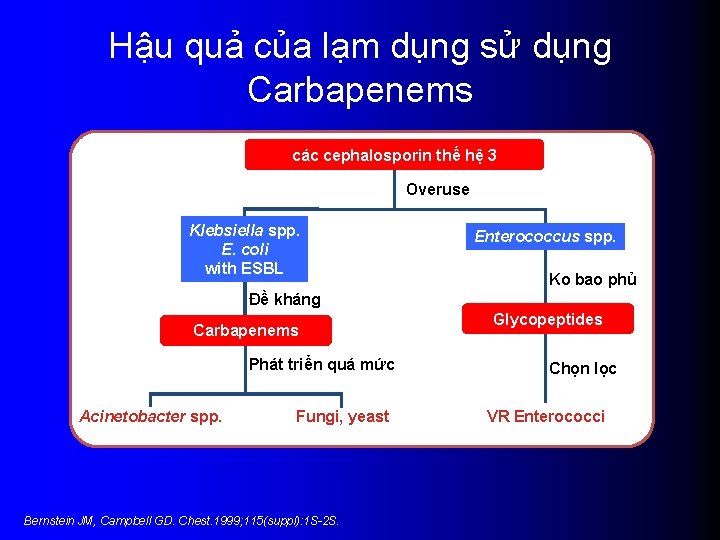
Hậu quả của lạm dụng sử dụng Carbapenems các cephalosporin thế hệ 3 Overuse Klebsiella spp. E. coli with ESBL Enterococcus spp. Ko bao phủ Đề kháng Carbapenems Phát triển quá mức Acinetobacter spp. Fungi, yeast Bernstein JM, Campbell GD. Chest. 1999; 115(suppl): 1 S-2 S. Glycopeptides Chọn lọc VR Enterococci
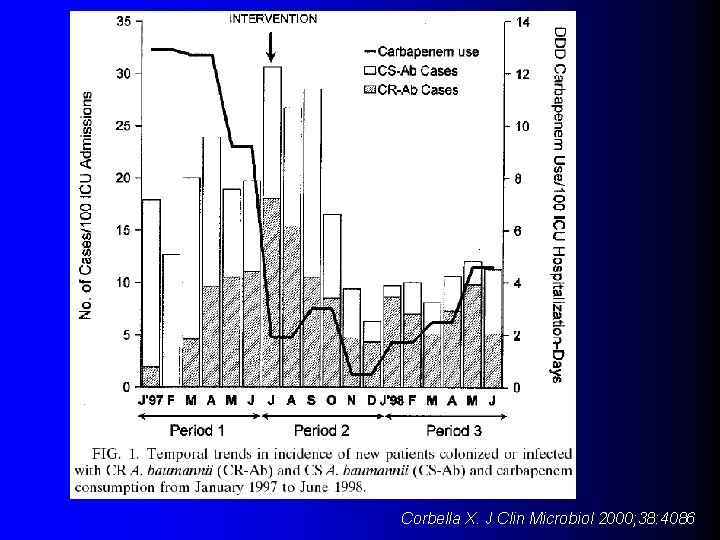
Corbella X. J Clin Microbiol 2000; 38: 4086

Kết luận • Vi khuẩn đa kháng thuốc MDR được ghi nhận có tỷ lệ cao ở Châu Á, về cơ bản liên quan đến chủng ESBL • Các cuộc điều tra vi sinh tầm khu vực hoặc quốc gia là quan trọng để tìm ra những phác đồ điều trị theo kinh nghiệm • Những vấn đề thường xuyên và phức tạp ở HCAI • Lựa chọn điều trị nên dựa vào kết quản cấy vi sinh • Phân tích địa phương để tìm ra những phác đồ theo kinh nghiệm • Việc sử dụng rộng rãi carbapenems dẫn tới ảnh hưởng chọn lọc và sinh thái chính
- Slides: 41