NHIM KHUN HUYT LIN QUAN N CATHETER NGOI



















- Slides: 46

NHIỄM KHUẨN HUYẾT LIÊN QUAN ĐẾN CATHETER NGOẠI BIÊN (PVC_BSI) Phan Thị Hằng 1

Mục tiêu 1. 2. 3. 4. 5. Khái niệm về nhiễm khuẩn huyết liên quan đến catheter Tần suất mắc bệnh. Tác hại của nhiễm khuẩn huyết liên quan đến catheter Tiêu chuẩn chẩn đoán Sinh bệnh học Phòng ngừa

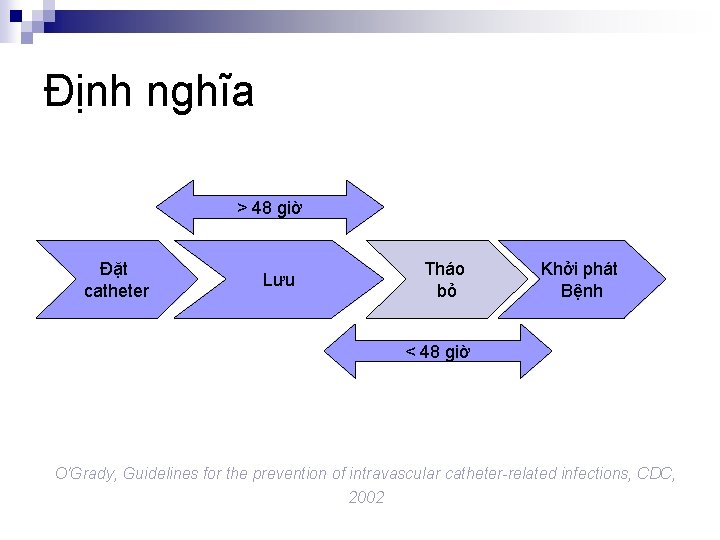
Định nghĩa > 48 giờ Đặt catheter Tháo bỏ Lưu Khởi phát Bệnh < 48 giờ O'Grady, Guidelines for the prevention of intravascular catheter-related infections, CDC, 2002

Evidence-Based Guidelines 4

Nhiễm khuẩn huyết bệnh viện n Khoa săn sóc tích cực nhi: 3. 8 đến 11. 3/1000 catheterngày BVHV: 15. 3/1000 catheter-ngày ¨ BV nhi đồng 1: 7. 5/1000 catheter-ngày ¨ n n Chiếm gần 1/3 nhiễm khuẩn bệnh viện ở nhi [1] Đối với người lớn: 12 trường hợp/năm, có 10 trường hợp là TSG (có sử dụng Nicardipine) [1] Minimizing catheter-related bloodstream infections: one unit's approach. Adv Neonatal Care, 2009. 2] O'Grady, Guidelines for the prevention of intravascular catheter-related infections, CDC, 2002 5

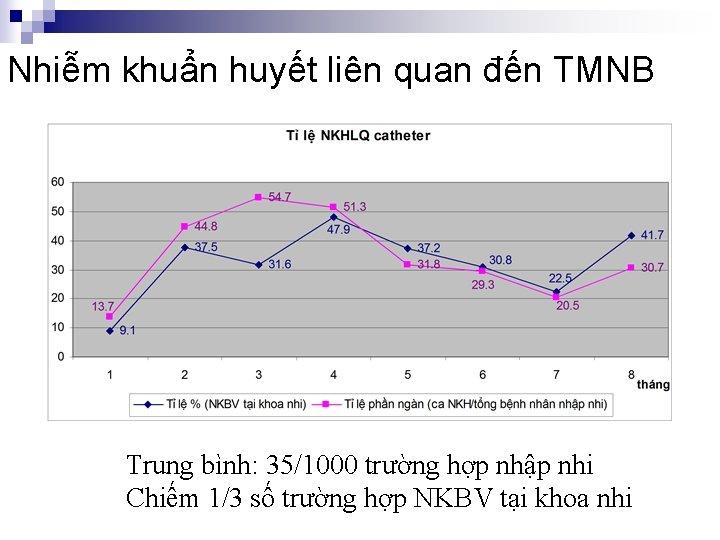
Nhiễm khuẩn huyết liên quan đến TMNB Trung bình: 35/1000 trường hợp nhập nhi Chiếm 1/3 số trường hợp NKBV tại khoa nhi

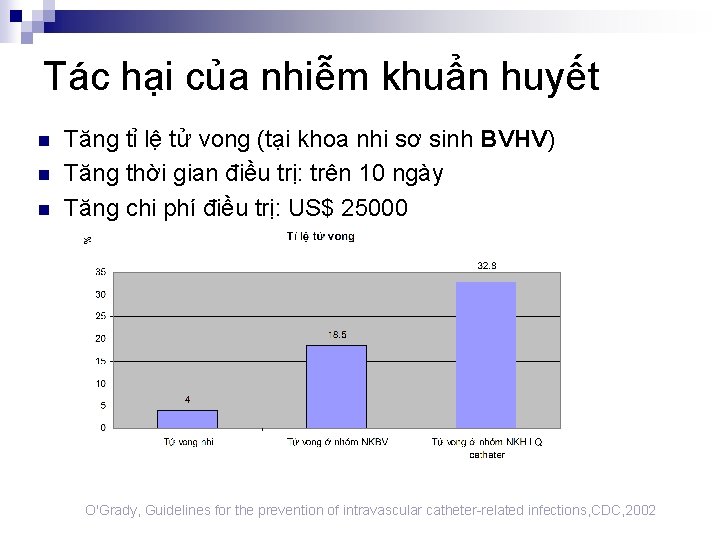
Tác hại của nhiễm khuẩn huyết n n n Tăng tỉ lệ tử vong (tại khoa nhi sơ sinh BVHV) Tăng thời gian điều trị: trên 10 ngày Tăng chi phí điều trị: US$ 25000 O'Grady, Guidelines for the prevention of intravascular catheter-related infections, CDC, 2002

Nhiễm khuẩn huyết cận lâm sàng (BSI-LCBI) Tiêu chuẩn 1 Bệnh nhân có 1 hoặc nhiều hơn 1 kết quả cấy dương tính Và Vi khuẩn cấy từ máu không liên quan đến nhiễm khuẩn ở vị trí khác Tiêu chuẩn 2 n Bệnh nhân có ít nhất 1 trong những triệu chứng sau: Sốt (>38°C), lạnh run, tụt huyết áp Và n Các triệu chứng của NKH và kết quả cấy máu dương tính không liên quan đến nhiễm khuẩn ở những nơi khác Và n Nếu kết quả cấy là vi khuẩn vấy nhiễm ở da phải từ 2 mẫu cấy riêng biệt Horan. Am J Infect Control 2008; 36: 309

Nhiễm khuẩn huyết lâm sàng (BSI-CSEP) CDC: chỉ sử dụng tiêu chuẩn chẩn đoán nhiễm khuẩn huyết trên lâm sàng cho trẻ sơ sinh và nhũ nhi. Không dùng tiêu chí chẩn đoán này cho người lớn và trẻ em n Trẻ dưới 1 tuổi có ít nhất 1 dấu hiệu lâm sàng hoặc triệu chứng không ghi nhận là do nguyên nhân khác: sốt (>38°C hậu môn), hạ thân nhiệt (<37°C hậu môn), cơn ngưng thở, hoặc nhịp tim chậm n Và chưa cấy máu hoặc cấy máu âm tính n Và không có biểu hiện rõ ràng của nhiễm trùng từ cơ quan khác n Và Bác sĩ điều trị như nhiễm khuẩn huyết

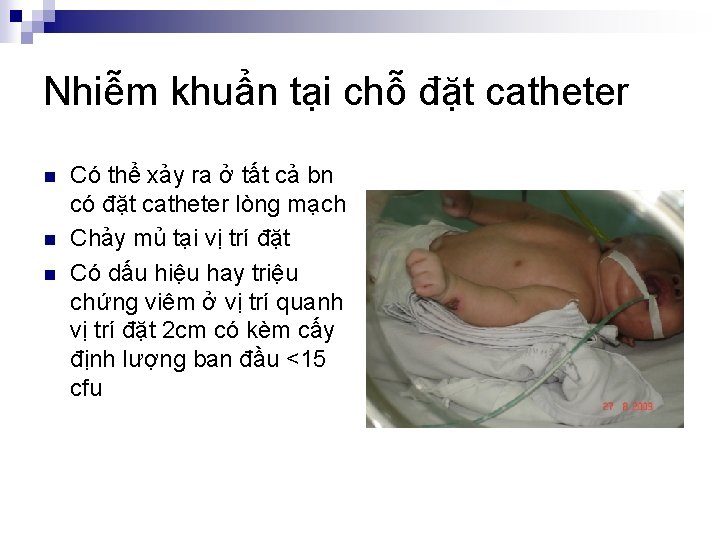
Nhiễm khuẩn tại chỗ đặt catheter n n n Có thể xảy ra ở tất cả bn có đặt catheter lòng mạch Chảy mủ tại vị trí đặt Có dấu hiệu hay triệu chứng viêm ở vị trí quanh vị trí đặt 2 cm có kèm cấy định lượng ban đầu <15 cfu

Yếu tố nguy cơ gây NKH n Nhân viên y tế ¨ Quá n tải Tỉ lệ bé: điều dưỡng > 7, tăng nguy cơ nhiễm MRSA lên 16 lần ¨ Thiếu kĩ năng chuyên môn Không đảm bảo các NTVK trong quá trình đặt, bảo quản và chăm sóc catheter Haley RW, Bregman DA. The role of understaffing and overcrowding in recurrent outbreaks of staphylococcal infection in a neonatal specialcare unit. J Infect Dis 1982; 145(6): 875 -85. [1] Cimiotti, J. P. , et al, Arch Pediatr Adolesc Med, 2006 [2] Haley, R. W. and D. A. Bregman, J Infect Dis, 1982 11

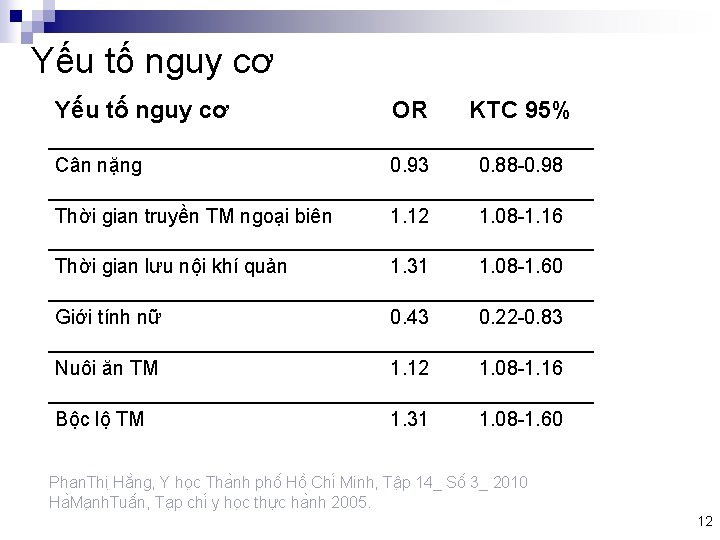
Yếu tố nguy cơ OR KTC 95% Cân nặng 0. 93 0. 88 -0. 98 Thời gian truyền TM ngoại biên 1. 12 1. 08 -1. 16 Thời gian lưu nội khí quản 1. 31 1. 08 -1. 60 Giới tính nữ 0. 43 0. 22 -0. 83 Nuôi ăn TM 1. 12 1. 08 -1. 16 Bộc lộ TM 1. 31 1. 08 -1. 60 Phan. Thi Hă ng, Y ho c Tha nh phô Hô Chi Minh, Tâ p 14_ Sô 3_ 2010 Ha Ma nh. Tuâ n, Ta p chi y ho c thư c ha nh 2005. 12

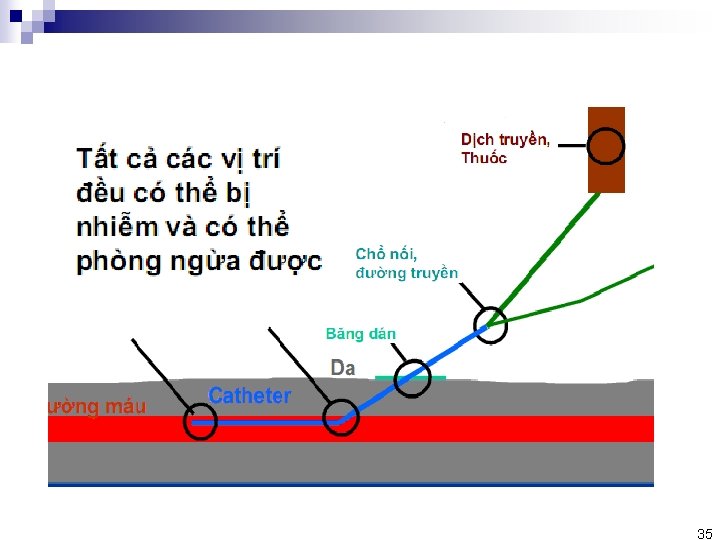
Mạch máu vốn được bảo vê an toàn khỏi tác nhân bên ngoài 13

Đặt catheter NB -> Phá vỡ rào cản bảo vệ -> Tạo điều kiện cho vk xâm nhập trực tiếp vào máu 14

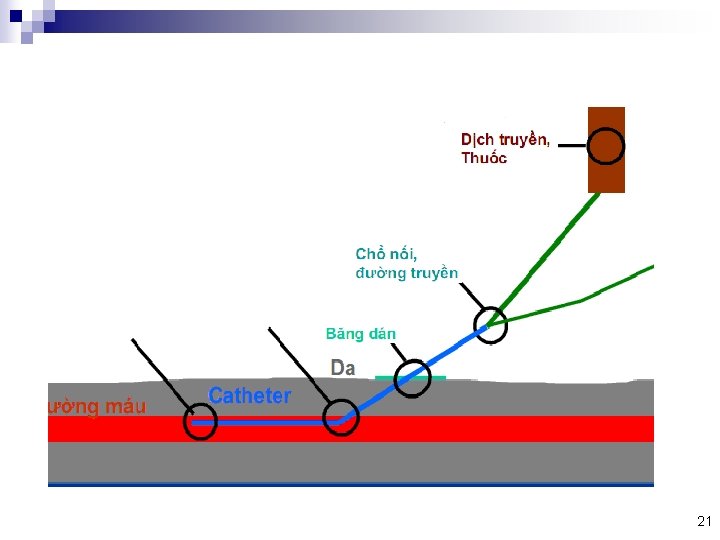
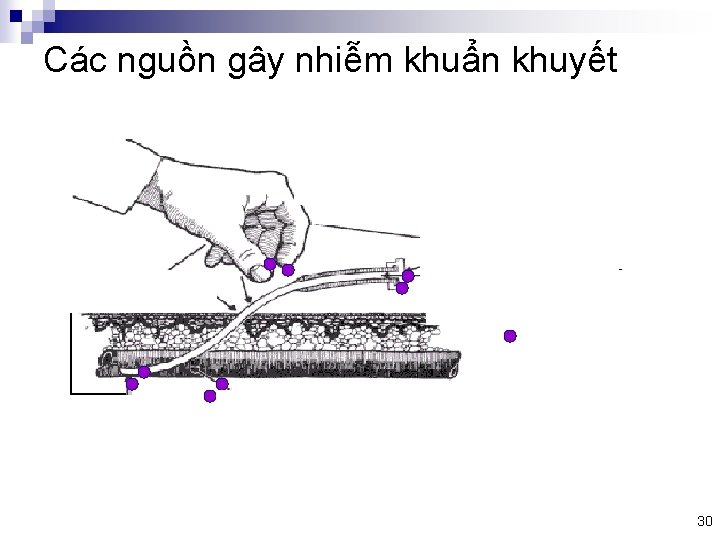
Các nguồn gây nhiễm khuẩn khuyết 15

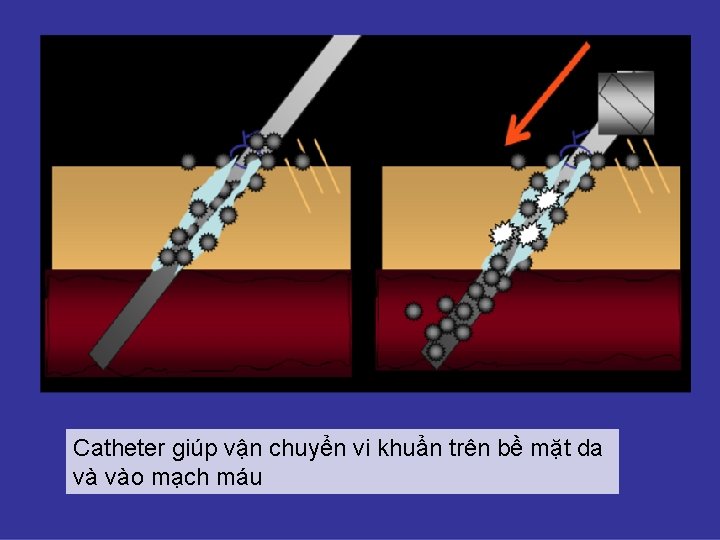
Catheter giúp vận chuyển vi khuẩn trên bề mặt da và vào mạch máu

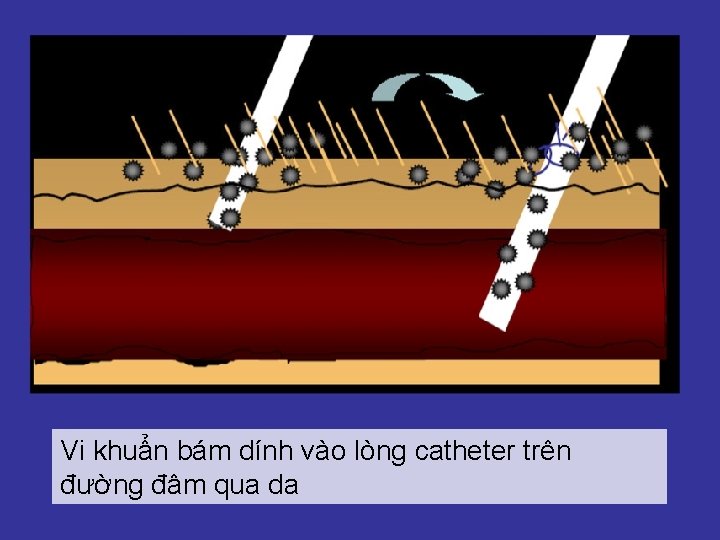
Vi khuẩn bám dính vào lòng catheter trên đường đâm qua da

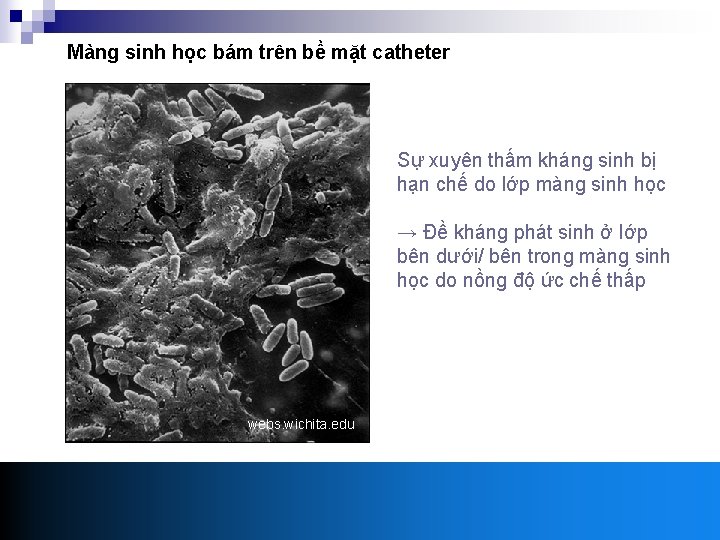
Màng sinh học bám trên bề mặt catheter Sự xuyên thấm kháng sinh bị hạn chế do lớp màng sinh học → Đề kháng phát sinh ở lớp bên dưới/ bên trong màng sinh học do nồng độ ức chế thấp webs. wichita. edu

Tác nhân gây nhiễm khuẩn huyết http: //www. pediatrics. org/cgi/content/full/115/4/868 21/01/2011 19

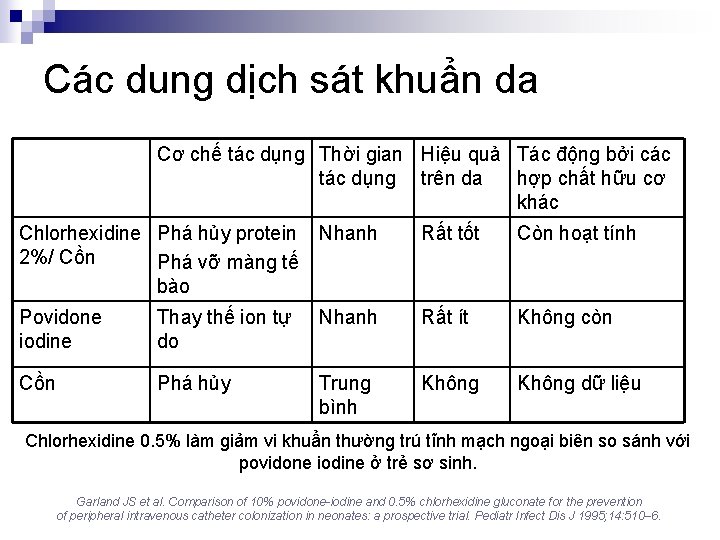
Các dung dịch sát khuẩn da Cơ chế tác dụng Thời gian Hiệu quả Tác động bởi các tác dụng trên da hợp chất hữu cơ khác Chlorhexidine Phá hủy protein 2%/ Cồn Phá vỡ màng tế bào Nhanh Rất tốt Còn hoạt tính Povidone iodine Thay thế ion tự do Nhanh Rất ít Không còn Cồn Phá hủy Trung bình Không dữ liệu Chlorhexidine 0. 5% làm giảm vi khuẩn thường trú tĩnh mạch ngoại biên so sánh với povidone iodine ở trẻ sơ sinh. Garland JS et al. Comparison of 10% povidone-iodine and 0. 5% chlorhexidine gluconate for the prevention of peripheral intravenous catheter colonization in neonates: a prospective trial. Pediatr Infect Dis J 1995; 14: 510– 6.

21

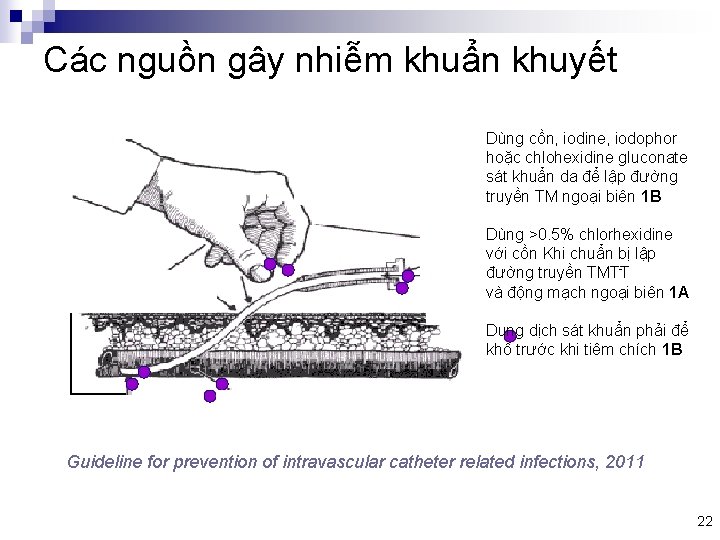
Các nguồn gây nhiễm khuẩn khuyết Dùng cồn, iodine, iodophor hoặc chlohexidine gluconate sát khuẩn da để lập đường truyền TM ngoại biên 1 B Dùng >0. 5% chlorhexidine với cồn Khi chuẩn bị lập đường truyền TMTT và động mạch ngoại biên 1 A Dung dịch sát khuẩn phải để khô trước khi tiêm chích 1 B Guideline for prevention of intravascular catheter related infections, 2011 22


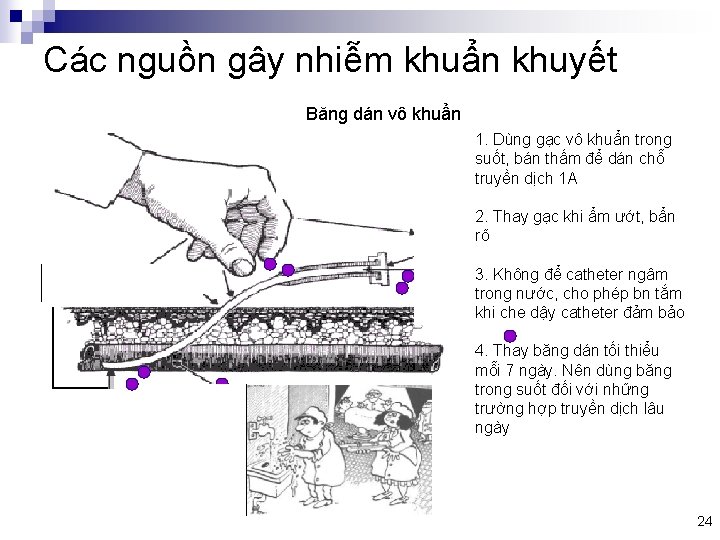
Các nguồn gây nhiễm khuẩn khuyết Băng dán vô khuẩn 1. Dùng gạc vô khuẩn trong suốt, bán thấm để dán chỗ truyền dịch 1 A 2. Thay gạc khi ẩm ướt, bẩn rõ 3. Không để catheter ngâm trong nước, cho phép bn tắm khi che dậy catheter đảm bảo 4. Thay băng dán tối thiểu mỗi 7 ngày. Nên dùng băng trong suốt đối với những trường hợp truyền dịch lâu ngày 24

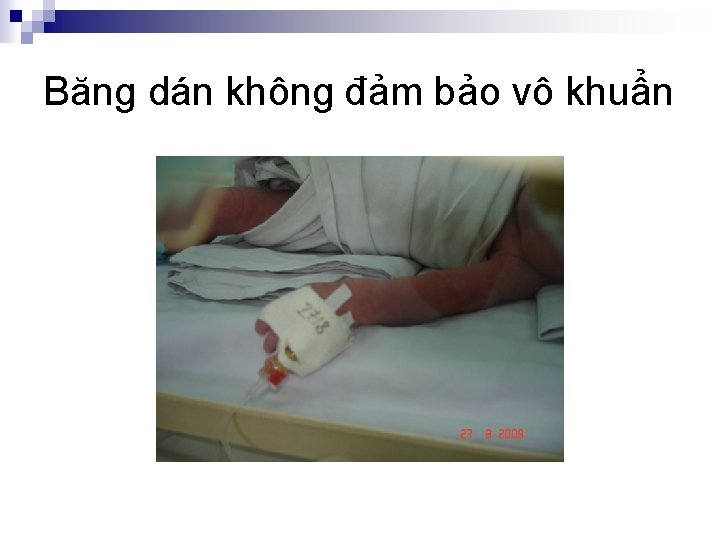
Băng dán không đảm bảo vô khuẩn

Các nguồn gây nhiễm khuẩn khuyết 26


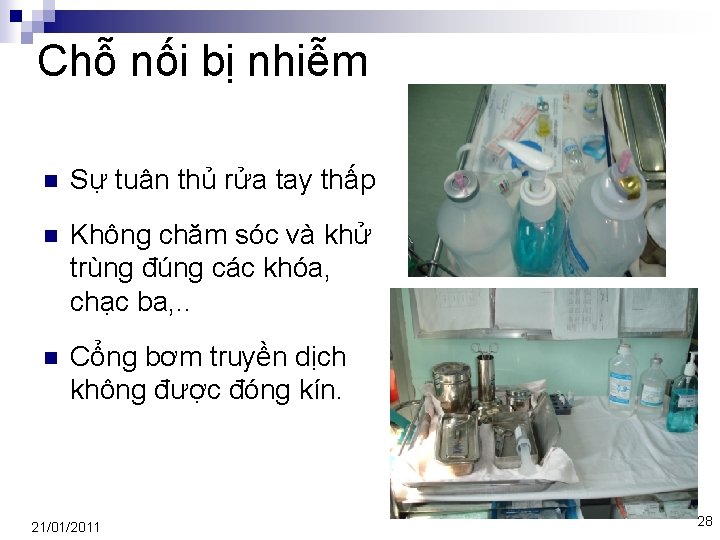
Chỗ nối bị nhiễm n Sự tuân thủ rửa tay thấp n Không chăm sóc và khử trùng đúng các khóa, chạc ba, . . n Cổng bơm truyền dịch không được đóng kín. 21/01/2011 28


Các nguồn gây nhiễm khuẩn khuyết 30



Thuốc và dịch truyền bị nhiễm n Dung dịch dùng nhiều lần. n Quy trình pha thuốc hở không đảm bảo vô khuẩn. n Môi trường tiến hành pha thuốc dễ lây nhiễm. Vonberg, R. P. and P. Gastmeier, Hospital-acquired infections related to contaminated substances. J Hosp Infect, 2007. 65(1): p. 15 -23. 33

Thuốc và dịch truyền bị nhiễm Vonberg, R. P. and P. Gastmeier, Hospital-acquired infections related to contaminated substances. J Hosp Infect, 2007. 65(1): p. 15 -23.

35

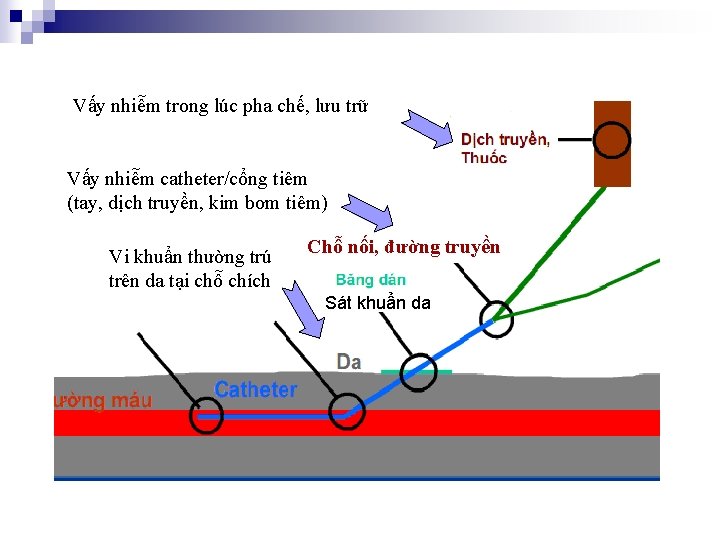
Vấy nhiễm trong lúc pha chế, lưu trữ Vấy nhiễm catheter/cổng tiêm (tay, dịch truyền, kim bơm tiêm) Vi khuẩn thường trú trên da tại chỗ chích Chỗ nối, đường truyền Sát khuẩn da

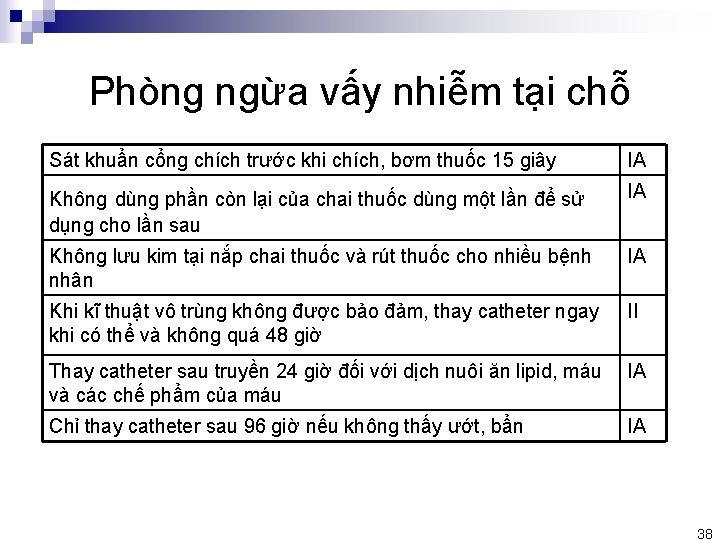
Phòng ngừa vấy nhiễm tại chỗ Việc lập đường truyền phải được thực hiện bởi NVYT được huấn luyện chuyên biệt về cách đặt và chăm sóc các đường truyền tĩnh mạch IA Đảm bảo phương pháp vô khuẩn trong suốt quá trình đặt và chăm IA sóc catheter lòng mạch Thực qui trình vệ sinh tay đúng cách và đúng chỉ định IA Sát khuẩn da bằng dung dịch sát khuẩn: cồn, Povidone iodine, chlorhexidine 2% IA Sử dụng băng dán vô khuẩn để che phủ vị trí đặt catheter IA

Phòng ngừa vấy nhiễm tại chỗ Sát khuẩn cổng chích trước khi chích, bơm thuốc 15 giây IA Không dùng phần còn lại của chai thuốc dùng một lần để sử dụng cho lần sau IA Không lưu kim tại nắp chai thuốc và rút thuốc cho nhiều bệnh nhân IA Khi kĩ thuật vô trùng không được bảo đảm, thay catheter ngay khi có thể và không quá 48 giờ II Thay catheter sau truyền 24 giờ đối với dịch nuôi ăn lipid, máu và các chế phẩm của máu IA Chỉ thay catheter sau 96 giờ nếu không thấy ướt, bẩn IA 38

Catheter tĩnh mạch rốn n Tháo bỏ catheter đm rốn nếu thấy có dấu hiệu nhiễm khuẩn huyết, thuyên tắc II n Sát khuẩn rốn bằng các dung dịch sát khuẩn IB ¨ n Tránh dùng tinh dầu iodine (có thể sử dụng povidone iodine) Tháo bỏ ngay catheter tĩnh mạch rốn ngay khi không còn dùng đến, có thể dùng tối đa trong 14 ngày (TMR) hoặc 5 ngày (ĐMR) trong đk vô khuẩn II

Đánh giá việc cần thiết của lưu catheter NB hàng ngày n Một nghiên cứu về catheter mạch ngoại biên (PVC) cho thấy ¨ ¨ ¨ ¨ 52% BN có một PVC 33% PVC được dán băng không đúng 52% PVC sai vị trí 46% PVC không sử dụng trong 24 giờ 23% PVC không bao giờ được sử dụng 23% PVC không rõ mục đích 12% PVC có viêm tĩnh mạch 6% PVC có thâm nhiễm Thomas et al JHI 2006 40

Các biện pháp giúp làm giảm các biến chứng do đặt catheter NB n Xác định nhu cầu lưu catheter NB tiếp tục n Tháo bỏ catheter ngay khi có dấu hiệu chảy máu hoặc viêm n Kiểm tra sự nguyên vẹn của băng dán n Tháo bỏ catheter ngay khi không có chỉ định lưu tiếp tục n Thực hành rửa tay trước và sau tất cả các thủ thuật lập và chăm sóc đường truyền tĩnh mạch 41

Cần tiến hành n n n Huấn luyện điều dưỡng về kĩ thuật lập và chăm sóc đường truyền tĩnh mạch. Giám sát sự tuân thủ các kĩ thuật vô khuẩn Tăng cường kiểm tra các đường truyền tĩnh mạch Trang bị băng dán vô khuẩn, sát khuẩn cổng chích Không tái sử dụng các dung dịch pha tiêm cho nhiều lần sử dụng Nhắc nhở diều dưỡng ghi rõ thông tin: tên người thực hiện, thời gian đặt và tháo catheter, những lần thay băng. 42

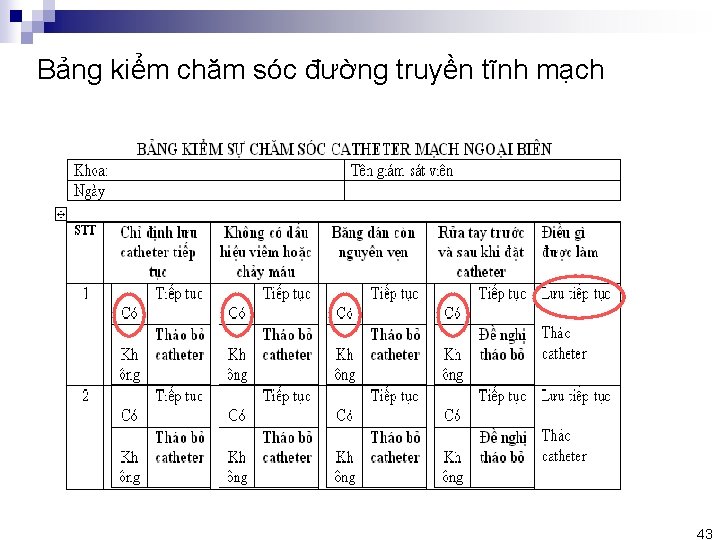
Bảng kiểm chăm sóc đường truyền tĩnh mạch 43

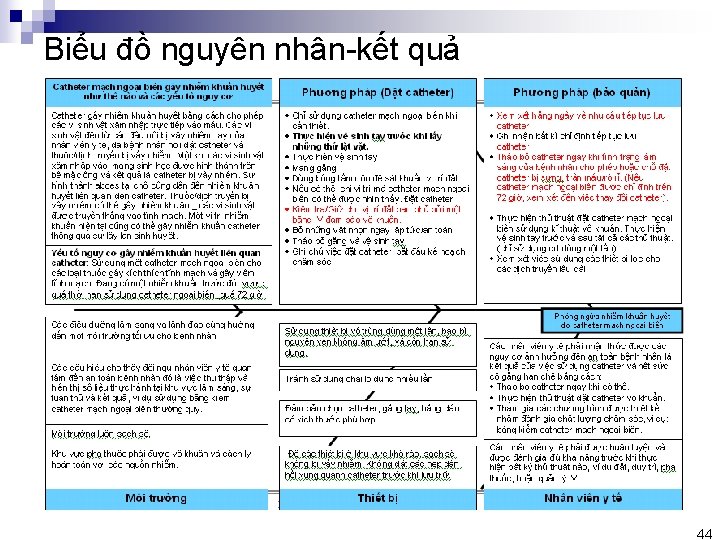
Biểu đồ nguyên nhân-kết quả 44

Giám sát Kết cục cần giám sát: Tỉ lệ nhiễm khuẩn huyết có liên quan đến catheter # Số trường hợp có triệu chứng của NKH* # Tổng số ngày lưu catheter NB X 1000 * Surveillance Definitions for Primary BSIs, National Nosocomial Infections Surveillance System 45

46