Neutropenia febril Sistemticas de guardia Hospital Pirovano 2015

Neutropenia febril Sistemáticas de guardia Hospital Pirovano 2015

Introducción La fiebre en un paciente con neutropenia por supresión de MO de cualquier causa es una emergencia clínica debido a que estos pacientes tienen alto riesgo de desarrollar una infección grave. En los pacientes con neutropenia inducida por QT o trasplante de células hematopoyéticas el riesgo de infección es conocido, mientras que cuando la causa de la neutropenia no está clara el riesgo es muy variable. El desafío se encuentra en determinar qué pacientes con neutropenia debida a otra causa se encuentran en riesgo de desarrollar una infección y cuál es su capacidad para responder a ella.

Fiebre T° oral > 38, 3°C T° > 38 °C sostenida por más de 1 hora. Neutropenia Neutrófilos < 500/ml ◦ Recuento que se espera descienda a <500 en las próximas 48 hs. ◦ Neutropenia funcional

Neutropenia febril En general se considera neutropenia febril a: ◦ Neutropenia inducida por quimioterapia ◦ Febril ◦ Sin foco En esta situación aplican las guías (IDSA). En los pacientes que no reúnan estas condiciones no es posible extrapolar las recomendaciones de las guías.

Neutropenia inducida por QT febril sin foco (IDSA) I) Buscar foco ◦ Anamnesis ◦ Examen físico ◦ Estudios complementarios HC x 2 tele. Rx tórax de buena técnica F y P

Neutropenia inducida por QT febril sin foco (IDSA) II) Estratificar al paciente neutropénico según tenga alto o bajo riesgo de tener una infección. v. Alto rieso: § Neutropenia esperada profunda (<100 cel /ml) y prolongada (>7 días) § Comorbilidades significativas: • hipotensión • Mucositis oral o GI que dificulta la deglución o causa diarrea severa • cambios neurológicos o del sensorio nuevos. • Infección asociada a catéter. • Nuevo infiltrado pulmonar o hipoxemia, o comorbilidad pulmonar asociada. § Evidencia de insuficiencia hepática (transaminasas x 5) o renal (Cl Cr < 30) Ø Internación Terapia EV o PTZ / carbapenemo o +/- vancomicina v. Bajo riesgo: § Se espera que la neutropenia resuelva en 7 días y sin comorbilidades, con función hepática y renal normales. § Medio social apropiado. § MASC > 21 Ø Ambulatorio o Terapia VO amox – clavulánico + ciprofloxacina
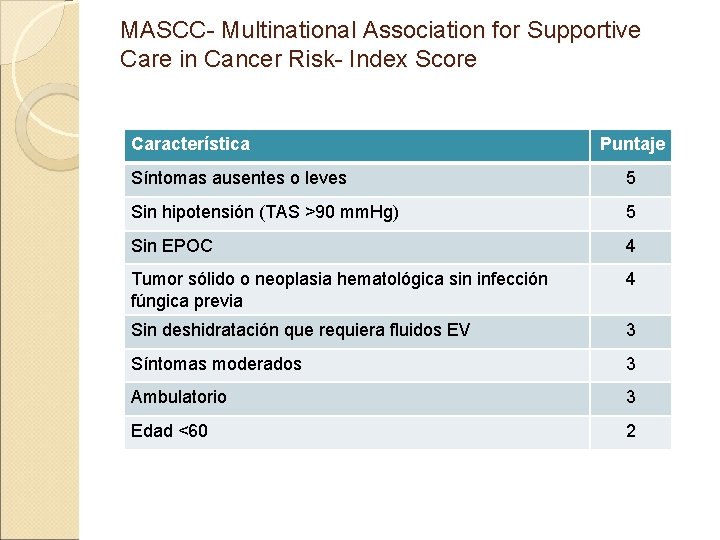
MASCC- Multinational Association for Supportive Care in Cancer Risk- Index Score Característica Puntaje Síntomas ausentes o leves 5 Sin hipotensión (TAS >90 mm. Hg) 5 Sin EPOC 4 Tumor sólido o neoplasia hematológica sin infección fúngica previa 4 Sin deshidratación que requiera fluidos EV 3 Síntomas moderados 3 Ambulatorio 3 Edad <60 2

Indicaciones de vancomicina en tratamiento empírico Inestabilidad hemodinámica u otra evidencia de sepsis severa Neumonía documentada por radiografía Hemocultivos positivos para bacterias gram + (antes de su tipificación y del resultado de antibiograma) Sospecha clínica de infección asociada a catéter Infección de piel o partes blandas en cualquier sitio Colonización por SAMR, Streptococcus pneumoniae R a penicilina Mucositis severa, si se usó profilaxis con fluoroquinolonas y si se utilizó ceftazidime como terapia empírica.

Clinical Practice Guideline for the Use of Antimicrobial Agents in Neutropenic Patients with Cancer: 2010 Update by the Infectious Diseases Society of America Alison G. Freifeld 1, Eric J. Bow 9, Kent A. Sepkowitz 2, Michael J. Boeckh 4, James I. Ito 5, Craig A. Mullen 3, Issam I. Raad 6, Kenneth V. Rolston 6, Jo-Anne H. Young 7, and. John R. Wingard 8 1 Department of Medicine, University of Nebraska Medical Center, Omaha, Nebraska of Medicine, Memorial Sloan-Kettering Cancer Center, New York 3 Department of Pediatrics, University of Rochester Medical Center, Rochester, New York 4 Vaccine and Infectious Disease Division, Fred Hutchinson Cancer Research, Seattle, Washington 5 Division of Infectious Diseases, City of Hope National Medical Center, Duarte, California 6 Department of Infectious Diseases, Infection Control and Employee Health, The University of Texas M. D. Anderson Cancer Center, Houston, Texas 7 Department of Medicine, University of Minnesota, Minneapolis, Minnesota 8 Division of Hematology/Oncology, University of Florida, Gainesville, Florida 9 Departments of Medical Microbiology and Internal Medicine, the University of Manitoba, and Infection Control Services, Cancer Care Manitoba, Winnipeg, Manitoba, Canada Correspondence: Alison G. Freifeld, MD, Immunocompromised Host Program, Dept of Medicine, University of Nebraska Medical Center, Omaha, NE 68198 -5400 (afreifeld{at}unmc. edu). 2 Department Hasta acá lo que dicen las guías…
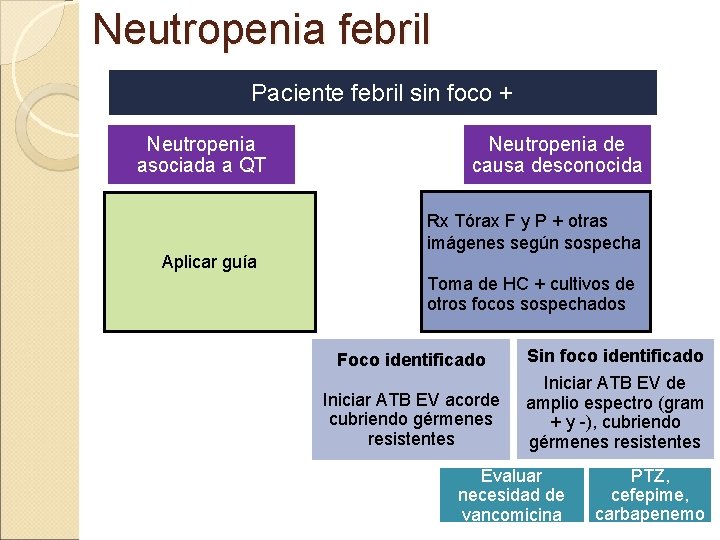
Neutropenia febril Paciente febril sin foco + Neutropenia asociada a QT Aplicar guía Neutropenia de causa desconocida Rx Tórax F y P + otras imágenes según sospecha Toma de HC + cultivos de otros focos sospechados Foco identificado Sin foco identificado Iniciar ATB EV acorde cubriendo gérmenes resistentes Iniciar ATB EV de amplio espectro (gram + y -), cubriendo gérmenes resistentes Evaluar necesidad de vancomicina PTZ, cefepime, carbapenemo

Neutropenia - Mecanismos Disminución de la producción en MO. Ej: defecto congénito, neoplasia hematológica que infiltra la MO, toxicidad de MO (por QT u otras drogas), déficit nutricional. Redistribución de los neutrófilos circulantes al endotelio vascular o tejidos como bazo (marginación) en casos de hiperesplenismo. Destrucción aumentada: enfermedades autoinmunes, reacción ante drogas.

Causas de neutropenia Neutropenia constitucional (+++) (ej neutropenia familiar benigna) Inducida por drogas Déficits nutricionales Colagenopatías (autoinmune) Post infecciones Enfermedades hematológicas congénitas Enfermedades hematológicas adquiridas (ej mielodisplasia) Neutropenia crónica idiopática. La causa más común de neutropenia leve es la constitucional y la inducida por drogas (dependiente de la dosis). La neutropenia aguda y severa en el adulto en ausencia de trombocitopenia y anemia concomitantes, casi siempre es causada
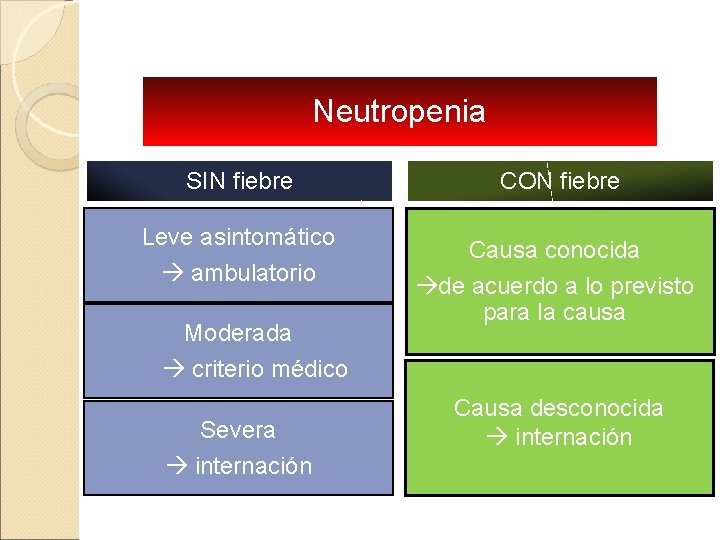
Neutropenia SIN fiebre Leve asintomático ambulatorio Moderada criterio médico Severa internación CON fiebre Causa conocida de acuerdo a lo previsto para la causa Causa desconocida internación

Examen físico Buscar signos que orienten hacia alteraciones subyacentes ◦ Trastornos neurológicos o psiquiátricos (déficits ác. fólico, B 12, alcoholismo, HIV). ◦ Infamación de articulaciones (colagenopatías). ◦ Linfadenopatías - esplenomegalia: sospecha de neoplasia hematológica (ej linfoma). También puede encontrarse en infecciones por EBV, CMV, brucelosis, paludismo, leishmaniasis. ◦ Rash: colagenopatías, fármacos. ◦ Signos de infección: pueden no ser aparentes debido a la neutropenia. La fiebre puede ser el único signo de infección. Indagar sobre nuevos síntomas. Buscar úlceras orales o genitales, gingivitis.

Estudios complementarios v Laboratorio completo (especial HMG, renal, hepato). Buscar otras citopenias. Ej neutropenia asociada a anemia o trombocitopenia déficit de ác fólico-B 12, alteración primaria de MO, trastorno autoinmune. ERS, PCR. Imágenes Rx Tórax TAC Tx, abdomen, pelvis, senos paranasales, encéfalo según sospecha clínica. v

Cultivos • HC x 2 : de no existir vía, ambos por venopunción v uno de cada lumen de VVC o vía periférica + 1 por venopunción Si la fiebre persiste luego de inciado el tto ATB empírico, se deben tomar nuevos juegos de HC a las 48 hs. Luego de esto, a pesar de persistir la fiebre, no se recomienda seguir tomando HC a menos que haya un cambio significativo en la clínica. Si la fiebre cede y luego vuelve a aparecer se tomarán nuevas muestras. Cultivos de otros sitios sospechados de foco (frotis de materia fecal, UC, partes blandas, LCR, esputo/BAL).

Tratamiento v De inicio: Todo paciente neutropénico debe recibir tratamiento antibiótico en forma endovenosa sin demoras. Ø Neutropenia febril + foco documentado tratar según el foco identificado cubriendo gérmenes resistentes. Ø Neutropenia febril sin foco ATB empírico de amplio espectro que cubra gram (+) y (-) incluyendo gérmenes resistentes. Monoterapia con β lactámico anti pseudomonas: cefepime, PTZ, carbapenemo. Considerar epidemiologia respecto a los patógenos causantes de infecciones en pacientes neutropénicos y patrones de resistencia locales. Tomar en cuenta rescates en cultivos previos. Otros ATB (vancomicina, amikacina, fluoroquinolona) se agregan ante complicaciones (hipotensión, neumonía) o si se sospecha resistencia. Vancomicina: no como primera línea. Sólo cuando existe una sospecha específica.

Tratamiento Considerar modificar el esquema en caso de sospechar patógeno resistente, inestabilidad hemodinámica o rescate de bacteria resistente en cultivos. • Factores de riesgo para resistencia: – infección o colonización previa por el organismo. – Tratamiento en institución con alta endemicidad. SAMR: vancomicina, linezolid, daptomicina. • EVR: linezolid, daptomicina • BLEEs: carbapenemo • KPCs: polimixina-colistin o tigeciclina. •

Tratamiento En caso de neutropenia en contexto de infección, de identificarse un foco no drenado es fundamental proceder a su evacuación. La recuperación del freno medular y el cese de la fiebre sólo serán posibles una vez evacuado el foco. Se deberá continuar con tratamiento ATB empírico hasta recibir resultado del cultivo de la colección.

Cuidados generales Lavado de manos: es la medida más efectiva en la prevención de infecciones. Precauciones estándar de barrera cuando se realizan exámenes de rutina, y las mismas precauciones que en el resto de los pacientes cuando se prevé contacto con fluidos. Receptores de HSCT deberían estar en habitaciones individuales con equipos que filtren el aire 12 veces/hora y “filtracion HEPA” El resto de los pacientes neutropénicos pueden ubicarse en habitaciones compartidas. Dieta: los alimentos deben estar bien cocidos, deben evitarse comidas que fueron cocinadas sin conocerse las medidas de higiene. Pueden incluirse frutas y verduras crudas bien lavadas. Deben evitarse las plantas y las flores frescas o arreglos con flores desecadas (se ha aislado Aspergillus). Los animales domésticos que hayan estado en contacto con instituciones veterinarias para recibir tratamientos deben mantenerse alejados de los pacientes neutropénicos. Debe prestarse especial atención a las lesiones en la piel, revisar diariamente toda la superficie incluyendo cavidad oral y genitales. Está contraindicado el uso de termómetros rectales, enemas, exámenes rectales, tampones. Se recomienda el lavado de dientes con cepillos suaves al menos 2 veces por día, siendo opcional el uso de crema dental. Personal de salud: deben fomentarse “políticas de exclusión laboral” para alentar a

Bibliografía Alison G. Freifeld, Clinical Practice Guideline for the Use of Antimicrobial Agents in Neutropenic Patients with Cancer: 2010 Update by the Infectious Diseases Society of America Nancy Berliner, Approach to the adult with unexplained neutropenia - Rec de Up. To. Date, Nov 11, 2014. Nancy Berliner, Management of the adult with nonchemotherapy-induced neutropenia - Rec de Up. To. Date, Apr 28, 2014.
- Slides: 21