Neurosonologia fonaments i aplicacions Unitat de Neurologia Laboratori

Neurosonologia: fonaments i aplicacions Unitat de Neurologia Laboratori de Neurosonologia. Hospital Verge dels Lliris. Alcoi.

La Neurosonología es una tècnica diagnòstica per a l’estudi de la circulació cerebral mitjançant l’aplicación de tècniques ultrasòniques

ULTRASONIDOS • Energía acústica que se propaga con una frecuencia superior a 20 k. Hz. • Las ondas se definen por unas características de frecuencia, longitud de onda, amplitud y velocidad de propagación.

ULTRASONIDOS • Velocidad de propagación: depende del medio en el cual se mueve el haz de ondas. Para los tejidos blandos es, aproximadamente, de 1540 m/s.

ULTRASONIDOS • Intensidad: es la energía de la onda sobre un área (W/m 2). Cuando se produce un eco, una parte de la energía se refleja (intensidad reflejada) y otra se transmite(intensidad transmitida). La energía reflejada aumenta con la diferencia de impedancia acústica.

ULTRASONIDOS • Impedancia acústica: es la oposición al paso de energía ultrasónica que ejerce un medio. Depende de la velocidad de propagación y de la densidad del medio. Se mide en rayls (kg/m 2 s).

ULTRASONIDOS • La atenuación consiste en la pérdida de intensidad de un haz de ultrasonidos a medida que profundiza en un tejido. Aumenta con la frecuencia de la onda. El hueso produce mayor atenuación que el tejido blando por lo que en doppler transcraneal se hace necesario el uso de transductores de baja frecuencia.

ULTRASONIDOS • Se generan al aplicar una corriente eléctrica a un cristal piezoeléctrico. • Cristal piezoeléctrico es aquel que tiene la propiedad de expandirse o contraerse ante un estímulo eléctrico generando una energía mecánica en forma de ultrasonido.

EFECTE ECO EFECTE DOPPLER

ECO • Cuando un pulso de ultrasonidos viaja a través de un tejido se refleja produciendo ecos. Las ondas se reflejan cuando llegan a un punto limítrofe entre dos estructuras que presentan distinta impedancia acústica. • La intensidad del eco aumenta con la diferencia de impedancia. A mayor intensidad, más brillo en la imagen ecográfica

ECO • D= (v t)/ 2 D=distancia; v=velocidad; t=tiempo

ECO • La combinación de múltiples señales obtenidas de esta forma permite la construcción de las imágenes bidimensionales que vemos en modo-B (B=brightness).

ECO • Resolución axial: Inversamente proporcional a la longitud del pulso de US. Aumenta con la frecuencia. • Resolución lateral: depende del tamaño del cristal y de la profundidad.

DOPPLER • Se basa en el hecho de que cuando una onda se refleja en un objeto inmóvil su frecuencia permanece constante. Pero si el reflector está en movimiento la frecuencia se modifica, aumentando o disminuyendo, según el reflector se acerque o se aleje del transductor.

DOPPLER • Conociendo la variación en la frecuencia es posible calcular la velocidad del reflector (velocidad de flujo). • V reflector=incremento de frecuencia × v de propagación/(2 frecuencia incidente cos º).

DOPPLER • La variación de la frecuencia es inversamente proporcional al ángulo de insonación. (en TCD se asume que es 0º). El cálculo preciso de la velocidad de flujo requiere conocer dicho ángulo.

DOPPLER • DOPPLER CONTÍNUO • DOPPLER PULSADO

DOPPLER CONTÍNUO • Estudio de vasos extracraneales • Emisión y recepción contínua de ultrasonidos. • Permite medir la velocidad de todas aquellas estructuras sobre las que se refleja el haz de ultrasonidos. • No permite calcular a que profundidad se encuentra el vaso, por carecer de una referencia temporal.

DOPPLER PULSADO • Emisión de ultrasonidos en pulsos, con una pausa entre ellos. Lectura de la frecuencia reflejada durante las pausas • Permite medir a que profundidad se encuentra la fuente de la señal doppler, por medio de la ecuación D=(v t)/2.

DOPPLER PULSADO • Permite seleccionar a que profundidad se quiere medir la velocidad de flujo, manipulando el tiempo durante el cual se procesa la señal doppler. • Se usa para el estudio transcraneal, en el que es necesario conocer la profundidad, para identificar el vaso.

DOPPLER PULSADO • Duración del pulso es 1 s. Comprende entre 3 y 30 ciclos. • PRP (pulse repetition period): tiempo desde el comienzo de un pulso hasta el comienzo del siguiente. 100 s

DOPPLER PULSADO • PRF (pulse repetition frecuency): número de pulsos por segundo (entre 1 y 10 k. Hz). • Aliasing: Es un error que se produce cuando la frecuencia de la señal doppler es mayor de PRF/2. El aparato da una lectura menor de la real y parte del espectro aparece invertido

DÚPLEX • Combina el modo-B y el doppler pulsado. Permite valorar mejor la pared del vaso, elegir la zona más óptima para hacer la medición de velocidad y definir con mayor exactitud el ángulo de insonación, permitiendo una medida precisa del doppler shift. • Aplicable a carótida y a nivel transcraneal.

ESPECTRO DOPPLER • Es la representación gráfica mediante la transformada de Fourier, del conjunto de todas las señales registradas

HEMODINÁMICA • Flujo laminar normal: En la mayoría de las arterias el flujo se dispone en láminas concéntricas que discurren más lentamente por la perifería aumentando progresivamente la velocidad hasta hacerse máxima en el centro del vaso.

HEMODINAMICA • Flujo turbulento: En zonas de bifurcación de las arterias o en el punto inmediatamente distal a una estenosis. Se caracteriza por la pérdida del patrón laminar. • Estenosis: Produce un aumento de la velocidad de flujo. Q=V 1 A 1=V 2 A 2

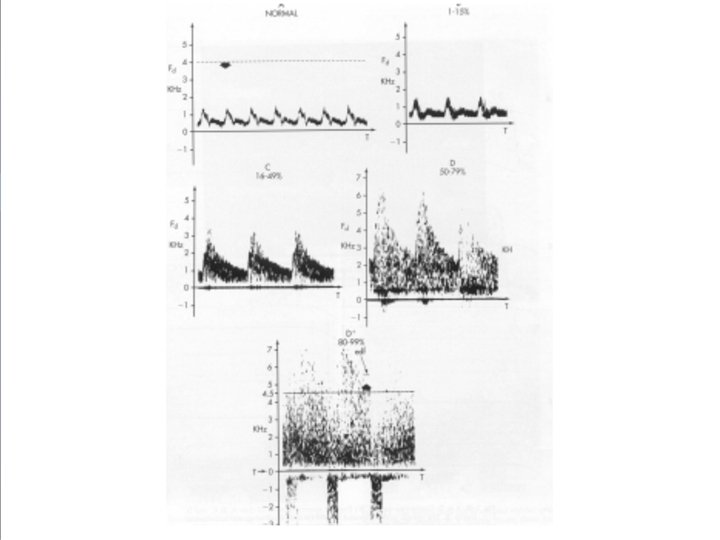
ESPECTRO DOPPLER • Flujo laminar: se corresponde con una banda estrecha de frecuencias y la presencia del signo de la ventana(espectro normal) • Flujo turbulento: se produce una dispersión en los valores de velocidad, que produce un ensanchamiento hacia abajo del espectro, con desaparición del signo de la ventana. • Estenosis: Ensanchamiento y aumento progresivo de la velocidad con aliasing.
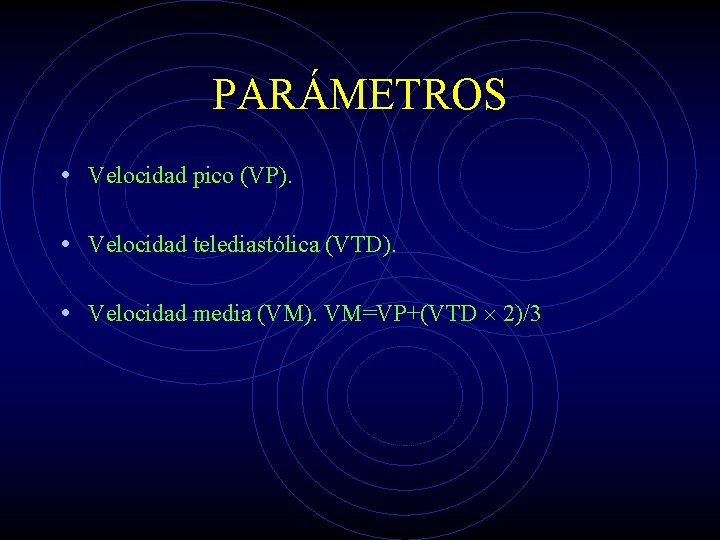
PARÁMETROS • Velocidad pico (VP). • Velocidad telediastólica (VTD). • Velocidad media (VM). VM=VP+(VTD 2)/3

PARÁMETROS • Indice de pulsatilidad: Describe la forma de la onda de flujo. • IP=VP-VTD/VM. • Valor normal=0, 6 -1, 1 para la ACM

PARÁMETROS • Índice de resistencia: Es una medida de la resistencia periférica. • IR=VP - VTD/ VP

INSTRUMENTACIÓN • Doppler contínuo: Sondas de 4 a 8 MHz. Exploración de la carótida extracraneal, vertebral, oftálmica y subclavia. • Doppler pulsado: Sondas de 2 -2, 5 MHz. TCD. • Dúplex carotídeo: Sondas de 7, 5 MHz. Permiten enfocar el haz de ultrasonidos de manera que se consiga un ángulo de insonación de 50 -60º • Dúplex transcraneal: Sondas de 1 -2 MHz, sectoriales.

DUPLEX • Además permite limitar el volumen de la muestra sobre la que se mide la velocidad de flujo. • Se puede combinar con el doppler color, que es una representación de la velocidad de flujo en una escala de colores.

¿Qué aporta respecto al CW? • • Información hemodinámica? Colorines? Caracterizar la placa. Tiene valor? Estudio de la pared arterial? Identificación de estenosis? Cuantificación de estenosis? Menos dependencia del operador?

¿Qué aporta respecto al CW? • • Información hemodinámica? Colorines? Caracterizar la placa. Tiene valor? Estudio de la pared arterial? Identificación de estenosis? Cuantificación de estenosis? Menos dependencia del operador?

Neurosonologia≠duplex TSAo • Estudi complet • Carotídi i intracranial • Doppler y ecografia • • Gruix íntima-media • Caracterització de la placa d’ateroma Vasorreactivitat Estudio de FOP Estudi de mort cerebral Estudi de nervi òptic Estudi de nervi perifèric. Estudi d’artèria temporal. Estudi de malalties amb moviments anormals.

Claus de l’estudi • • Sistemàtic Meticulós Complet Realitzat por un expert. La SEN certifica aquest extrem.

Sistemàtica de l’estudi • • • Tall transversal Tall longitudinal frontal Tall longitudinal lateral Estudi en mode color Medició de velocitats en tots els vasos (60º) Després estudi transcranial, pol Willis y territori vertebrobasilar.

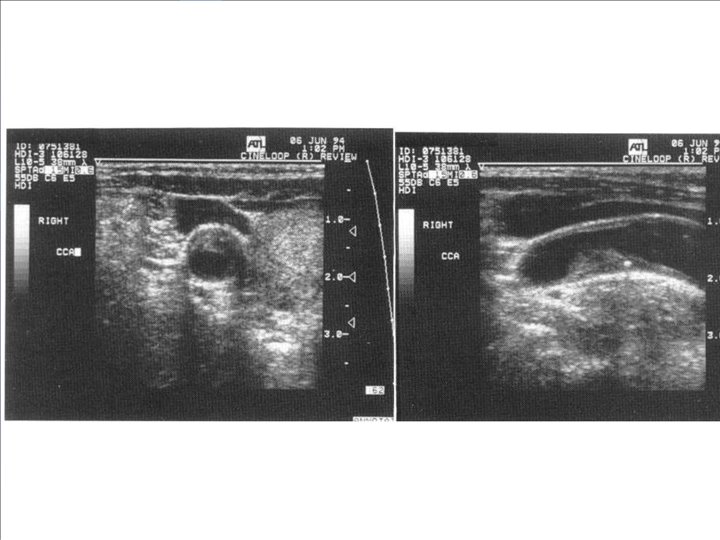
Modo B sin color • Estudio transversal y longitudinal en varios planos • Pared del vaso • Grosor íntima-media • Presencia de placas ateromatosas • Disposición tridimensional de la bifurcación
Tall transversal
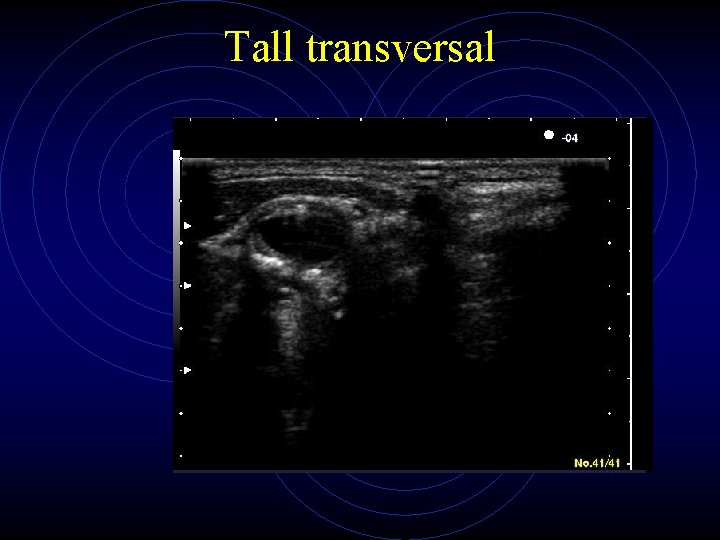
Tall transversal
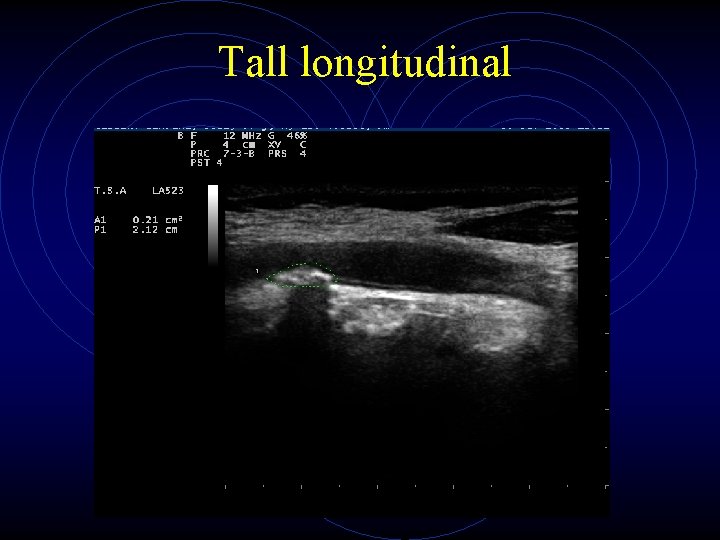
Tall longitudinal

Medició del gruix íntima-media • Espai compré entre l’interfaç llum-íntima i l’interfaç media-adventícia. • Medició, idealment automatitzada: • Segment final d’ACC paret posterior • Paret anterior? • Segment inicial d’ACI? • Consensus de Mannheim.
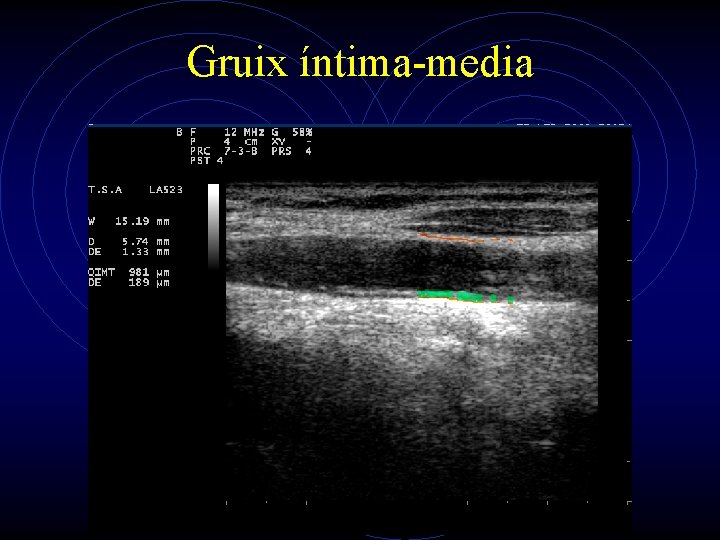
Gruix íntima-media

Estudio con color • Presencia y extensión de la separación de flujos en la bifurcación carotídea normal. • Turbulencia asociada con lesiones que no producen estenosis significativas. • Caracterización de la superficie de la placa • Evaluación del grado de estenosis luminal.
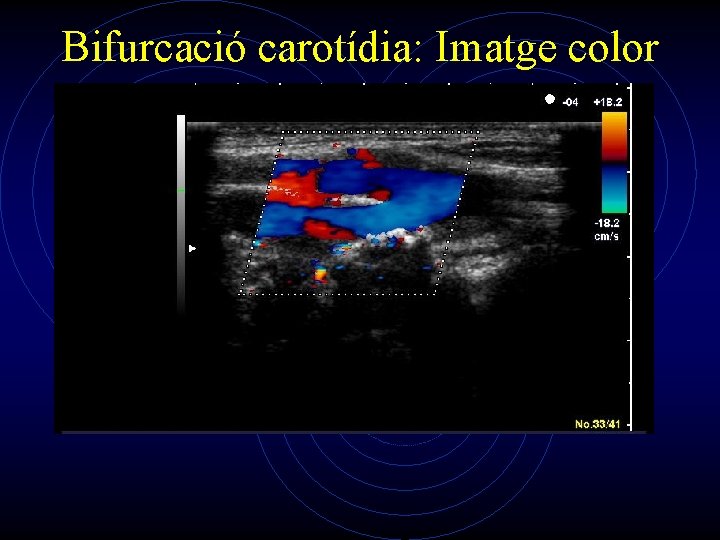
Bifurcació carotídia: Imatge color
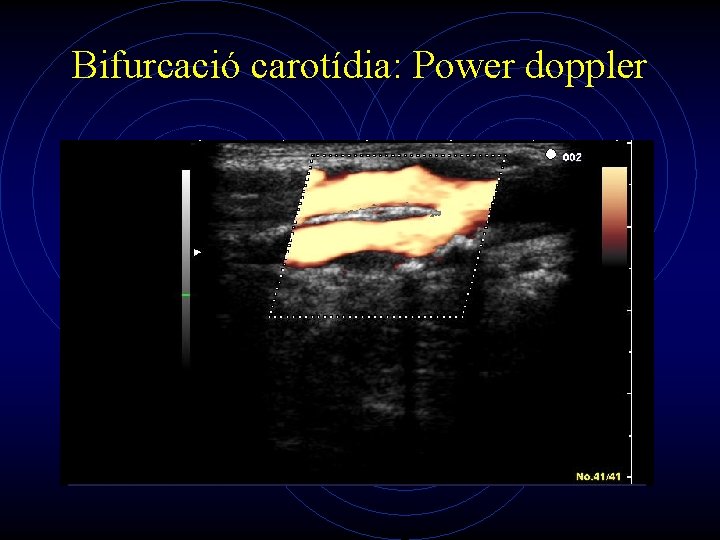
Bifurcació carotídia: Power doppler
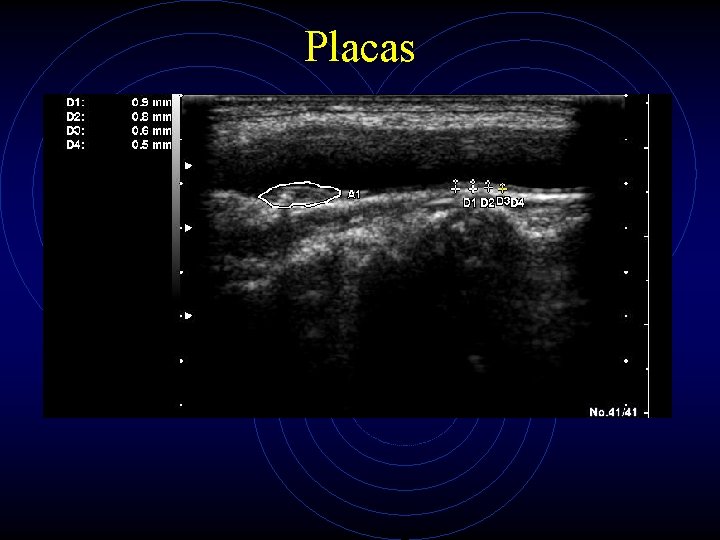
Placas
Control post-stent
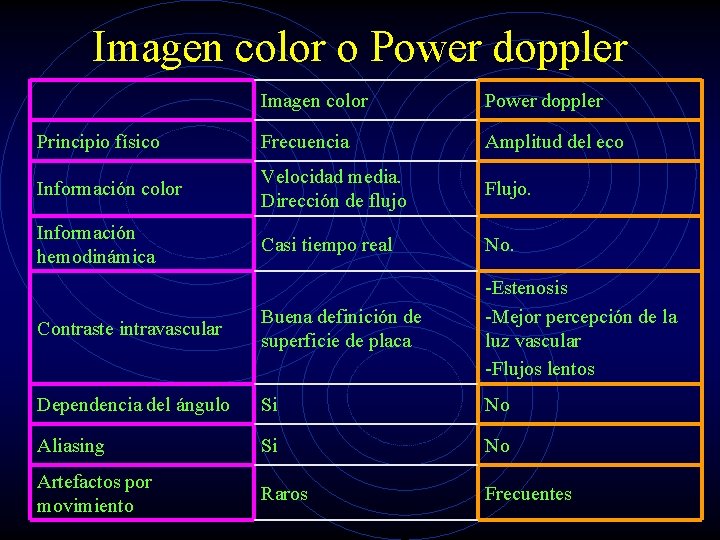
Imagen color o Power doppler Imagen color Power doppler Principio físico Frecuencia Amplitud del eco Información color Velocidad media. Dirección de flujo Flujo. Información hemodinámica Casi tiempo real No. Contraste intravascular Buena definición de superficie de placa -Estenosis -Mejor percepción de la luz vascular -Flujos lentos Dependencia del ángulo Si No Aliasing Si No Artefactos por movimiento Raros Frecuentes
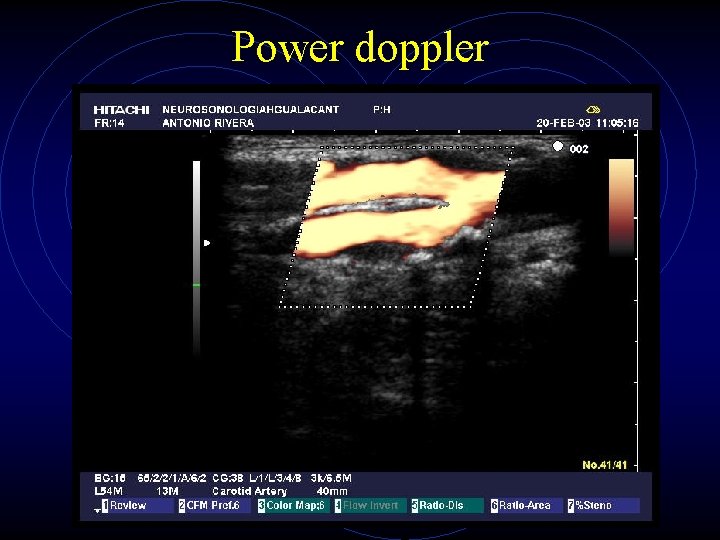
Power doppler

Caracterización de la placa (I) • Ecogenicidad: • • Anecoica Hipoecoica Isoecoica Hiperecoica

Caracterización de la placa (II) • Textura: • Homogénea • Heterogénea • Superficie: • Regular • Irregular (0. 4 -2 mm) • Ulcerada (> 2 mm)

Caracterización de la placa (III) • Reproducibilidad • De Bray et al. 1998: moderada • Arnold et al. 1999: baja • Hartmann et al. 1999: Baja • Correlación histopatológica: • No buena • Ojo: proceso dinámico.

Estenosis (Alexandrov and Norris) Metodo Exactitud Reproducible Aplicable Valor pronóstico Nascet Infraestima Bastante 89% Si ECST Adecuada 95% Si Común Adecuada >95% Si Duplex Adecuada >95% Si Angio-RM Sobreestima Adecuada 90 % No probado

Com mesurar la estenosi • Velocitat pic sistòlica • Índex de velocitats ACI/ACC • Mesurant en mode B la estenosi en diàmetre o àrea.

¿Cómo la medimos? • En tiempo real. • El color sirve para localizar el punto de • • máxima estenosis. Considerando todos los factores. Teniendo en cuenta los datos del DTC. Con criterios validados en cada centro. (¿Arterio? ) ESTUDIO NEUROVASCULAR
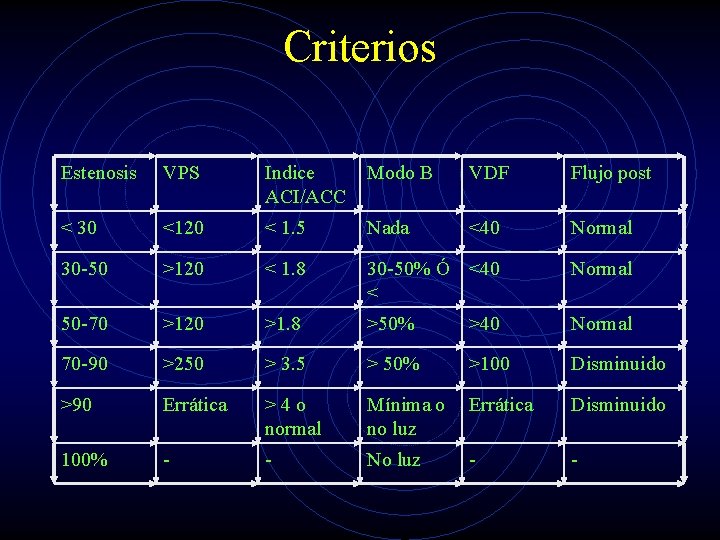
Criterios Estenosis VPS Indice ACI/ACC Modo B VDF Flujo post < 30 <120 < 1. 5 Nada <40 Normal 30 -50 >120 < 1. 8 30 -50% Ó <40 < Normal 50 -70 >120 >1. 8 >50% >40 Normal 70 -90 >250 > 3. 5 > 50% >100 Disminuido >90 Errática >4 o normal Mínima o no luz Errática Disminuido 100% - - No luz - -
Estenosis
Otros datos
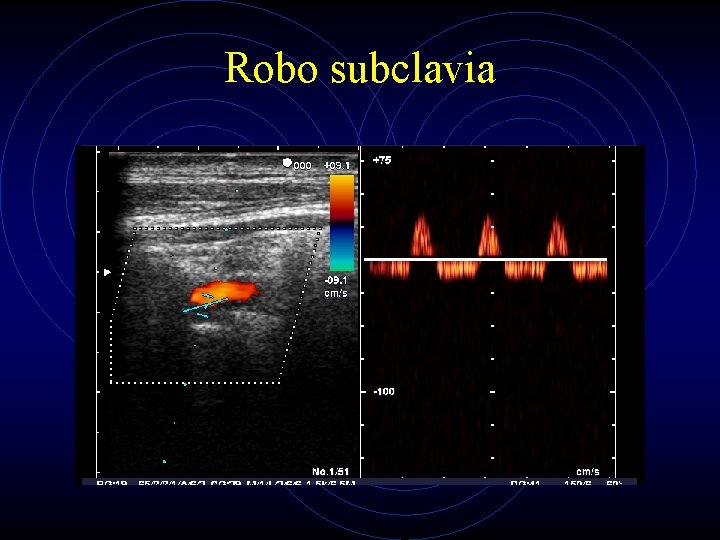
Robo subclavia

DTC: Requerimientos generales • Habitación tranquila, cómoda y sin ruidos • • estridentes. Posición cómoda del paciente, en decúbito supino, en un ambiente templado y relajado para asegurar niveles de CO 2 estables. Camilla de exploraciones sobre la que descanse la cabeza del paciente de forma adecuada y cómoda. Es condición indispensable conocer el estado de los vasos extracraneales. Conviene siempre explicar brevemente la técnica y lo que se va a hacer al paciente.

Requerimientos técnicos • • • Sonda de Doppler pulsado de 2 Mhz. Buena diferenciación entre señal y ruido de fondo. Potencia variable entre 10 y 100 m. W/cm 2/s. Profundidad variable. Frecuencia de repetición de pulsos de hasta 20 k. Hz. • Análisis automático de las velocidades sobre el espectro.

Estudi transcranial: Artèries avaluables • Artèria oftàlmica • Artèria caròtida interna • • Intracraneal via orbitaria • Intracraneal via temporal • Extracraneal via submandibular Cerebral anterior Cerebral mitja Cerebral posterior Artèries comunicants anterior i posterior. Artèria basilar Artèries vertebrals extracranials

Ventanas acústicas • • Ventana media Ventana posterior Ventana anterior Angulación anterior • M 1, M 2, ACA, C 1, Aco. A. • Angulación posterior • P 1, P 2, Top de la basilar, ACo. P.




Ventana transorbitaria • ¡¡Siempre con bajas potencias!! • Arteria oftálmica. Entre 45 y 50 mm • Segmento C 3 (rodilla anterior) del sifón carotídeo entre 60 -65 mm • Segmento C 2 Flujo alejándose entre 70 -75 mm. • Segmento C 4 Flujo acercándose entre 70 -75 mm. • En el cuadrante superoexterno y dirigiendo el flujo de forma medial puede localizarse el canal óptico y valorar a través de él vasos intracraneales, especialmente la ACA.

Ventana suboccipital • Se coloca la sonda entre la escama del occipital y la apófisis espinosa de la 1ª vértebra cervical con el eje enfocando al puente de la nariz. (65 mm) • Suele ser más sencillo sentando al paciente y pidiéndole que flexione el cuello hacia adelante. • La basilar puede seguirse a veces desde los 65 a los 125 mm. • Las vertebrales se localizan a 35 -50 mm enfocando ligeramente hacia los lados.
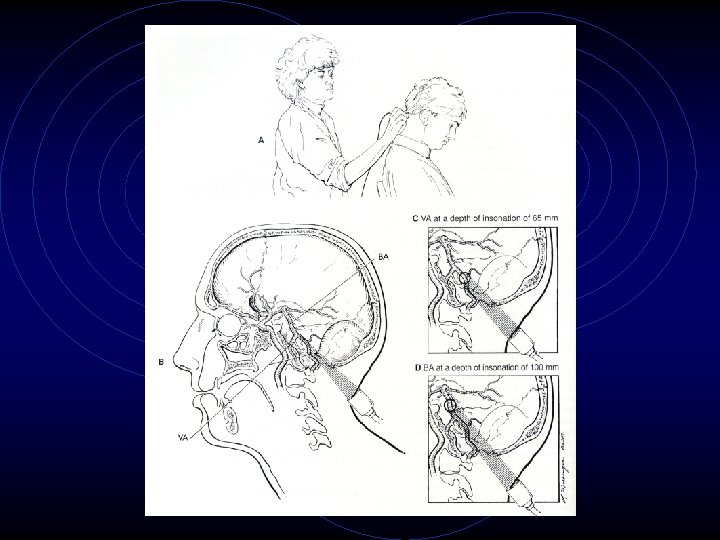

Ventana submandibular • Hay que dirigir el haz de ultrasonidos en dirección medial y algo posterior con respecto al eje corporal. • A profundidades de 80 -85 mm se puede valorar la porción previa al sifón carotídeo de la ACI.

¿Qué hay que ver? • • • Distribución del espectro de frecuencias. Pico sistólico, altura, forma, duración Flujo diastólico Dirección del flujo Pulsatilidad (PI: VPS-VFD/VM) OTROS INDICES HEMODINAMICOS • Indice de resistencia • ACM: Vpipsi-VPcontra. • Indice hemisfrico (VACM/VACI (sm))

¿Cómo reconocer los vasos? • • • Por la profundidad Por la dirección del flujo Por la velocidad del flujo Por el lugar y situación de la sonda Por la dirección del haz Por la posibilidad de seguir ese vaso a diferentes profundidades • Por la respuesta a los test de compresión carotídea
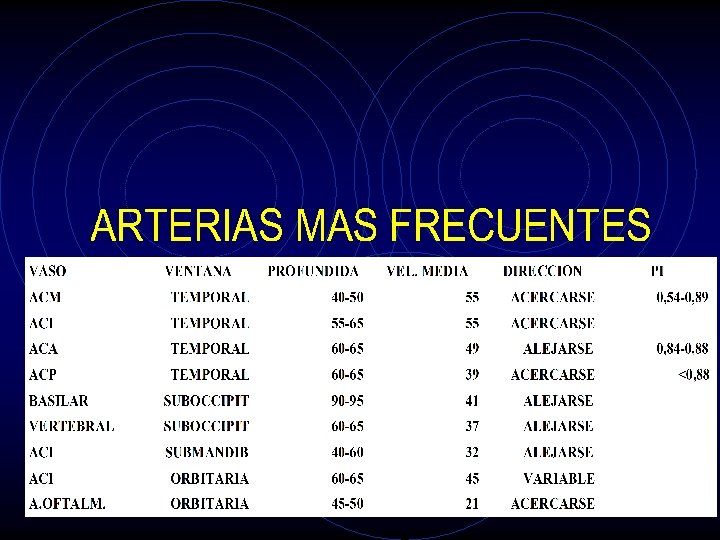

Valores de normalidad en población española (Segura T et al. Neurología 1999; 14: 437 -443)
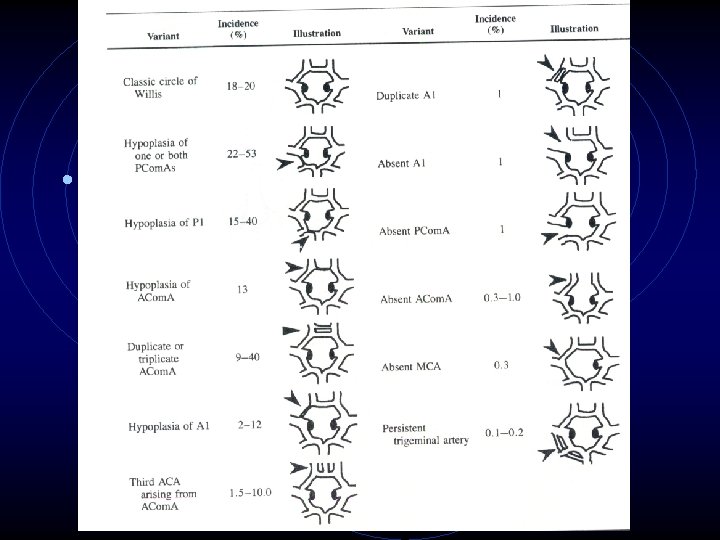
Errores más comunes • Anatómicos: • Variaciones del círculo de Willis

Errores frecuentes • Anatómicos: • Variaciones del círculo de Willis • Arteria cerebral anterior ausente o hipotrófica. • Arteria cerebral posterior dependiente de la ACI. • Arteria vertebral atrésica. • Técnicos: • Ventana temporal ausente. • No identificación de la mejor ventana temporal. • Ventana temporal pequeña. • Ventana temporal demasiado transparente.

Errores más comunes • Instrumentales: • Volumen de muestra grande. • Supera los límites de Nyquist. • Uso inadecuado del ajuste de ganancia. • Angulo doppler desconocido. • Interpretativos: • Confusión de colaterales hiperdinámicas con estenosis. • Desplazamiento de arterias por L. O. E. • Confusión entre vasoespasmo y estenosis. • Inadecuación de la angiografía como patrón-oro.

ECOPOTENCIADORES Sustancias con la propiedad modificar la capacidad de formación de señales de eco de las estructuras a examinar.

MICROBURBUJAS • Facilmente producible • Persistente • No tóxico • Microburbujas (< 10 micras) • Agente continente (Iones, viscosidad y osmolaridad similar a la sangre) • Corta vida media • Destrucción en la barrera reticuloendotelial pulnonar

Clasificación: • Líquidos con microburbujas por sonación (agitación o ultrasonidos). • Microburbujas encapsuladas constituidas por materiales sintéticos o biológicos sensibles a la metabolización. • Suspensión de microburbujas basadas en D-galactosa: • galactosa cristalizada + 0. 1% de ácido palmítico (aumenta estabilidad y permite atravesar la barrera pulmonar):

CLASIFICACIÓN • INESTABLES • NO ATRAVIESAN LA BARRERA PULMONAR • ESTABLES • Agentes capaces de atravesar los capilares pulmonares y por tanto capaces de distribuirse por la circulación sistémica.

Eficacia clínica • 80% de mejoría de la señal hasta niveles adecuados en general en ecografía vascular. • En DTC se describe alrededor de un 2% de exploraciones no factibles tras su uso. • En el resto de los pacientes se consigue información suficiente para llegar a un diagnóstico. • Tiempo medio de ecopotenciación 4, 6 min.

Aplicaciones clínicas • Valoración etiológica del ictus: • Detección de shunt derecha-izquierda • Detección de estenosis/oclusiones intracraneales. • Detección de HITS (embolismo arterio-arterial, cardioembolismo). • Valoración hemodinámica en la patología vascular cerebral secundaria a estenosis extracraneales

¿Por qué estudiar un territorio a distancia si ya hemos visto la estenosis? • • • Conocer repercusión distal. Polígono de Willis: suplencias. Señales microembólicas. Valorar pronóstico. Monitorización terapéutica.

Hallazgos clínicos • • Velocidad media 30% inferior en ACM ipsilateral. Baja pulsatilidad Inversión de ACA (ausencia de A 1). Aumento de velocidad en A 1 contralateral. Aumento de velocidad en ACP ipsilateral. Aumento de velocidad en ACom. P ipsilateral. Inversión de a. Oftálmica
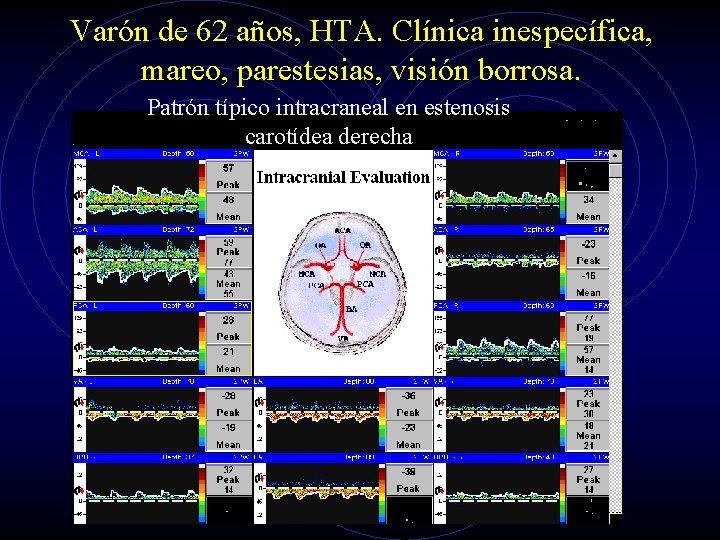
Varón de 62 años, HTA. Clínica inespecífica, mareo, parestesias, visión borrosa. Patrón típico intracraneal en estenosis carotídea derecha

• DTC EN LA ESTENOSIS CAROTIDEA Patrones de colaterales Arteria comunicanterior • ACA ip. retrógrada • Aumento de velocidad en ACA contralateral • Flujos turbulentos si se consigue alcanzar la comunicante. • Arteria comunicante posterior • Velocidad aumentada y flujos turbulentos a profundidades cercanas a ACP (55 -60 mm) • ACP ip con aumento de velocidad • AB con aumento de velocidad • Aumento de ACP y AB a la compresión CI contralateral

DTC y ESTENOSIS CAROTIDEA Patrones de colaterales • Arteria oftálmica • Inversión del flujo • Anastomosis leptomeningeas: • Aumento de la Vm en segmentos distales de las arterias ip. (p. e. En P 2 de ACP) • Flujo retrógrado en arterias basales retrógradas • Aumento del flujo de la ACA ip, con ACAs ortodrómicas.

DTC EN ESTENOSIS CAROTIDEAS Eficacia de las colaterales Valoración de la reserva vascular cerebral : • Reactividad vascular: – Test de apnea-hiperventilación – Test de apnea – Test de acetazolamida • Ejecución de actividades motoras simples

Estudio de vasorreactividad con acetazolamida: (Piepgras et al, Stroke 1990; 21: 1306 -1311. Dahl et al, Stroke 1995; 26: 2302 -2306. ). • Decúbito supino y en reposo 5 minutos, • dosis de acetazolamida de 16 -18 mg/kg IV en 3 minutos. • 10 minutos máxima vasodilatación (se mantiene durante 20 • • • minutos más). Monitorización continua de las velocidades en ACM bilateral a 50 -55 mm, 30’, medidas, a los 15 y 25’. (VMF-VMB)/VMB x 100. Se selecciona el mayor. ( diferencia entre la velocidad media resultante después de la acetazolamida y la velocidad media basal dividido por la velocidad media basal y este resultado es multiplicado por 100. El punto de corte de normalidad se da en 40. Efectos secundarios mínimos (parestesias , cefalea, sensación de mareo discreta, sed y poliuria) Monitorizar la frecuencia cardíaca y la tensión arterial,

Estudio de vasorreactividad con el test de Apneahiperventilación • V media y el ip en ACM: • En reposo • Después de 1 minuto de hiperventilación estandarizada. • Después de la apnea más prolongada posible. • La velocidad media basal se tomará como la moda de tres lecturas recogidas en 2 minutos. • Hiperventilación durante un minuto (velocidad media más baja). • Reposo de 5 minutos. • Mantener la apnea después de una inspiración normal, VM inmediatemente posterior al período de apnea, como el tiempo de duración de la apnea en segundos. Se repetirá después de un período de reposo de 5 minutos y se elegirá el valor de velocidad media más alto.

Indices de apnea (Marcos A, Egido JA, Barquero M, Fernández C, Varela de Seijas E. Cerebrovasc Dis 1997; 7: 14 -18. Markus HS, Harrison MJG: Stroke 1992; 23: 668 -673. ) • Índice de Apnea (IA): porcentaje de aumento en la velocidad media durante la apnea dividido por el número de segundos de apnea. • porcentaje de aumento en la velocidad media durante la apnea se calcula (VMapnea-VMB)/VMB x 100 • Rango Completo de Vasodilatación (RCVD): Porcentaje de aumento de la velocidad media que resulta entre los valores posteriores a la hiperventilación y los valores posteriores a la apnea. • (VMApnea-VMHiperventilación)/Vmreposo.

DTC EN ESTENOSIS CAROTIDEAS PATRONES DE REACTIVIDAD VASCULAR CEREBRAL • Reactividad cerebral normal • Reactividad vascular disminuida • Reactividad vascular exhausta

DTC EN ESTENOSIS CAROTIDEA RESERVA CEREBRAL EXHAUSTA • Más tendencia a tener procesos isquémicos • El concepto de RCV exhausta no es estático • La RCV no es predecible por el estado de las carótidas

Aplicaciones clínicas IV • Diagnóstico de muerte cerebral • Terapéutico en el ictus? ? ? • Coadyuvante a fibrinolisis. • Estudio del sistema venoso • Seguimiento en trombosis de senos.

Dúplex transcranial • • • Aporta imatge Permet corregir l’angle. Millor identificació de col·laterals. Pitjor imatge espectral. Millor accés a estructures venoses.
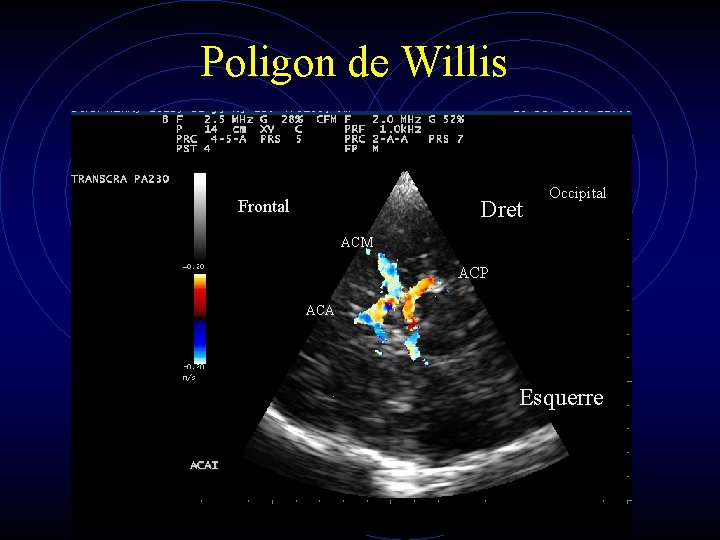
Poligon de Willis Frontal Dret Occipital ACM ACP ACA Esquerre
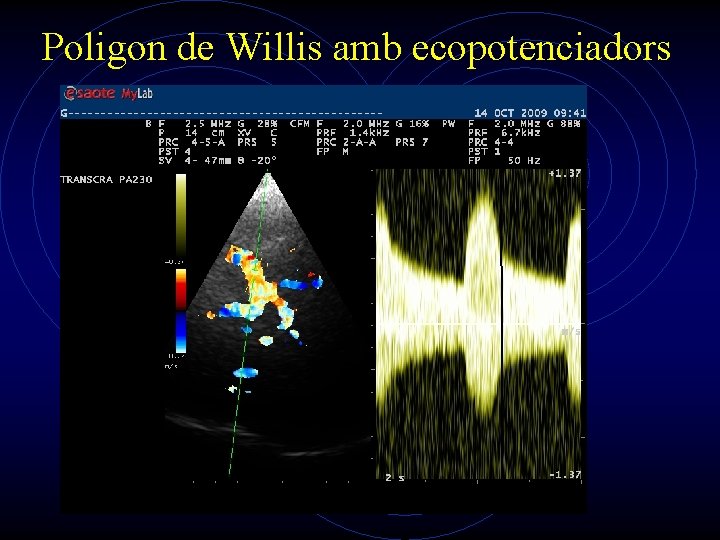
Poligon de Willis amb ecopotenciadors
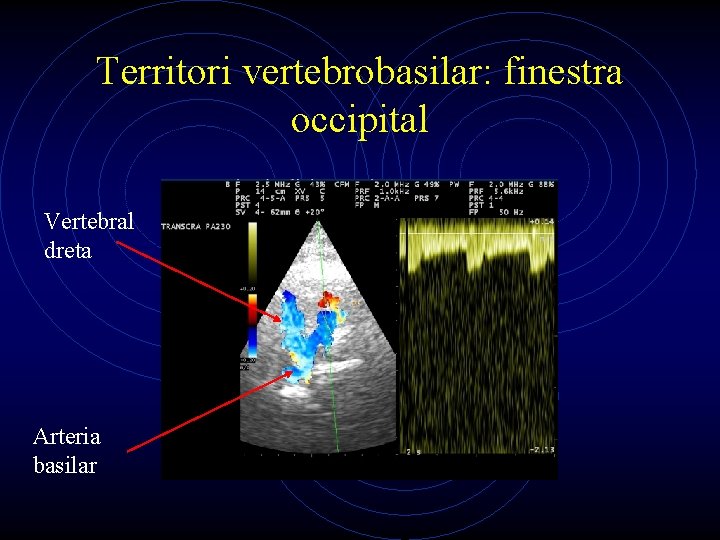
Territori vertebrobasilar: finestra occipital Vertebral dreta Arteria basilar
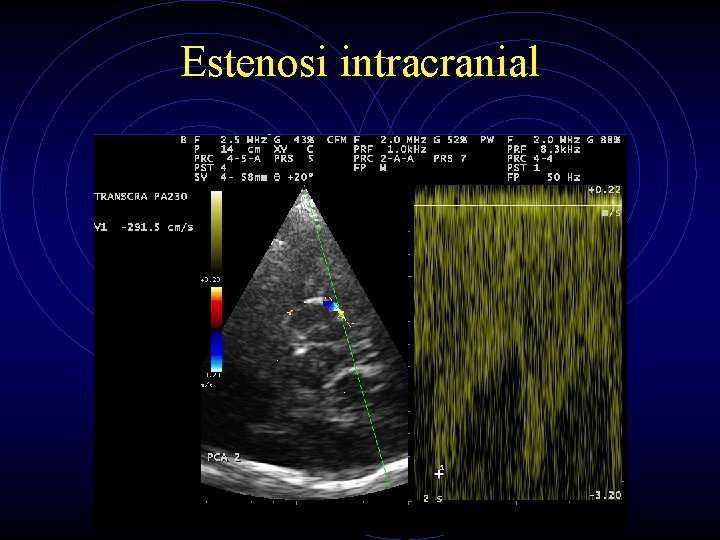
Estenosi intracranial
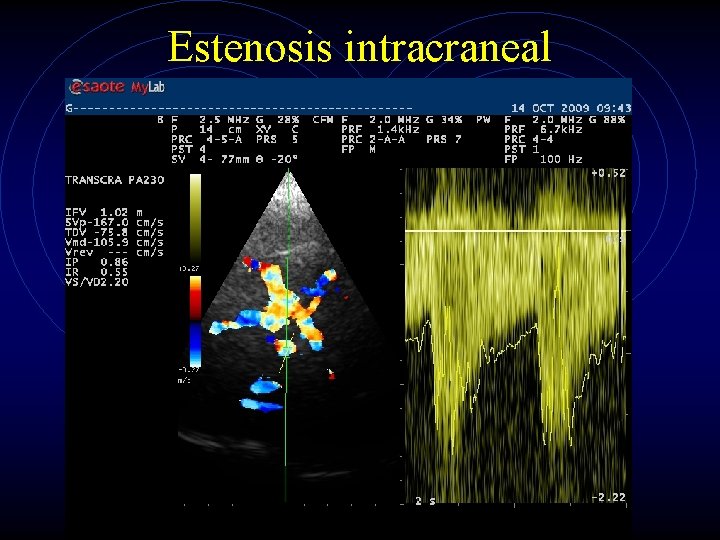
Estenosis intracraneal

Aplicacions clíniques • Detecció i identificació de vasos nutrients a MAV grans. • Test funcionals: • Dominància lingüística • Estimulació visual • Estimulació amb CO 2 u altres substàncies (Vasorreactivitat)

Aplicacions clíniques • Monitorització: • • Vasoespasme en HSA Recanalització de vasos ocluits Teràpia fibrinolítica: Sonotrombolisi Lliurament de medicació “in situ”. Cirurgia cardiaca Hipertensió Intracranial Angioplàstia Endarterectomia
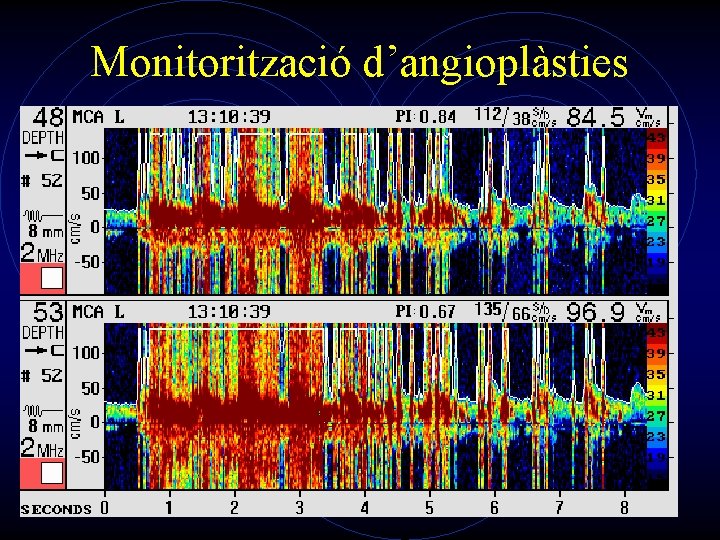
Monitorització d’angioplàsties

Altres aplicacions • Estudi d’artèria temporal. • Estudi de nervi perifèric (e. g. STC).
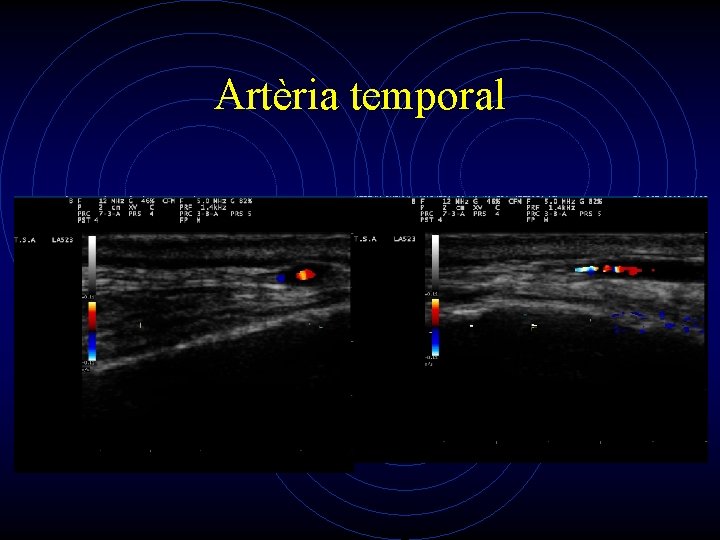
Artèria temporal
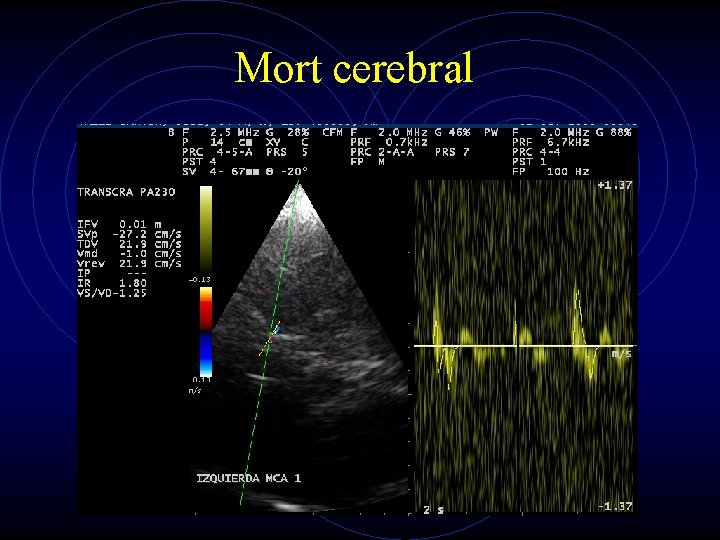
Mort cerebral

Dúplex transcranial en malalties neurodegeneratives • En Dúplex TC casi el 90% de los pacientes Enf de Parkinson (PD) presentan una • • hiperecogenicidad anormal de la substancia negra (SN). Ya presente en estadios presintomáticos, lo cual sugiere que el Duplex TC podría ser una herramienta de screening para poblaciones en riesgo de desarrollar PD. Además, permite diferenciar de otros parkinsonismos como AMS, PSP, parkinsonismo vascular u otros. Por contra, una SN normal combinada con hiperecogenicidad del núcleo lenticular sugiere un Parkinsonismo atípico con VPP >95%. Se ha identificadp lesiones hipercogénicas en el núcleo lenticular en la distonia idiopática y en la enfermedad de Wilson, Y en el caudado en la enf de Huntington. En la EM, se puede observar cambios similares a los de enfermedades neurodegenerativas en Ganglios de la base. Algunos de ellos, especialmente la ecogenicidad de la SN, predicen la tasa de progresión de la enfermedad. Una aplicación emergente es la localización intra y postoperatoria de los electrodos de la estimuación cerebral profunda en pacientes con trastornos del movimiento.
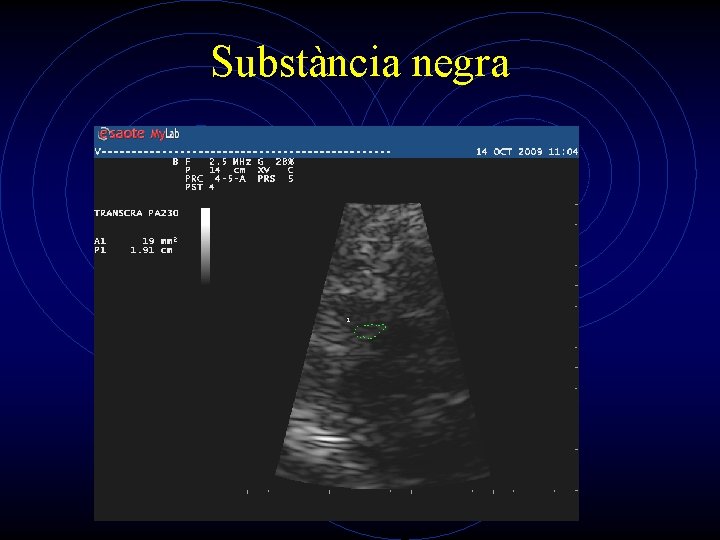
Substància negra
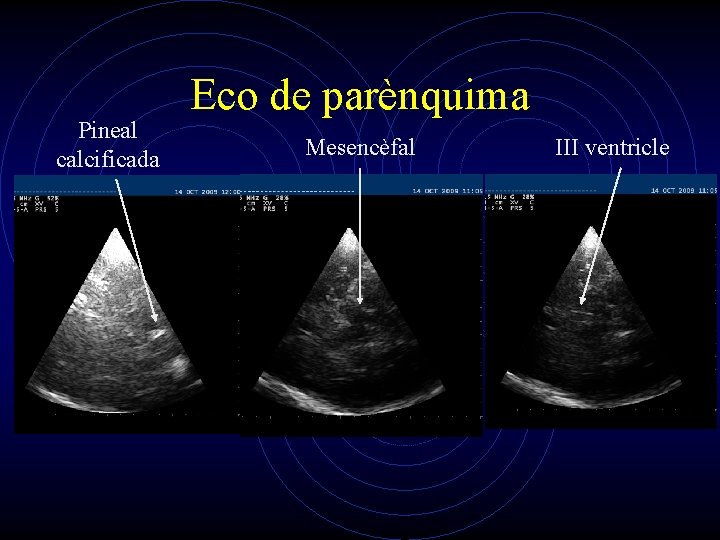
Pineal calcificada Eco de parènquima Mesencèfal III ventricle

Moltes gràcies per la vostra atenció • Preguntes? neuroalcoi@gmail. com • Ens trobeu a la 3ª B. • Inquiets per poder fer coses noves.
- Slides: 114