Neuropsycholinguistique des dmences Laurent Lefebvre Laurent Lefebvreumons ac

Neuropsycholinguistique des démences Laurent Lefebvre Laurent. Lefebvre@umons. ac. be

Livre de référence Hugonot-Diener, L. (2007). Guide pratique de la consultation en gériatrie. Issy-les-Moulineaux : Elsevier Masson.

L'entretien diagnostique Effectuer un entretien avec le patient, et si possible après son accord, avec un accompagnant L’entretien doit porter sur : ◦ ◦ ◦ le type et l’origine de la plainte, les antécédents médicaux personnels et familiaux, les traitements antérieurs et actuels, Les antécédents et facteurs de risque cérébrovasculaires, les antécédents familiaux de maladie d’Alzheimer ou de maladies apparentées, l’histoire de la maladie et antécédents psychiatriques, le changement de comportement, la prise de médicaments, d’alcool ou de toxiques, Le degré de conscience de ses troubles, ses réactions affectives par rapport aux déficits, le retentissement des troubles sur les activités quotidiennes.

Arguments en faveur d'une consultation faite le plus tôt possible • Les signes et symptômes peuvent provenir d’une autre maladie (tumeur, carence vitaminique) • Le patient peut en parler à ses proches, planifier les soins et prendre les décisions qui s’imposent • On comprend mieux certains comportements du patient • Les médicaments et les changements de mode de vie peuvent ralentir l’évolution de la maladie, et seraient plus efficaces au début de celle-ci http: //www. iwsm. be/pdf_dir/doc 2. pdf

Arguments contre l’annonce du diagnostic • Le risque émotionnel (pour le patient et l’aidant) • La détérioration cognitive : le patient comprend-til ? • L’incertitude diagnostique : aucun test à l’heure actuel n’est fiable à 100%

QUELQUES TESTS À PROPOSER ÉVENTUELLEMENT

L’échelle de Mac Nair CDS/EDC (Cognitive Difficulties Scale) • Permet l’auto-évaluation de la plainte cognitive dans les actes de la vie quotidienne • 39 questions dans la version longue (GRECO), il existe des versions courtes (15, 24 et 26 items)
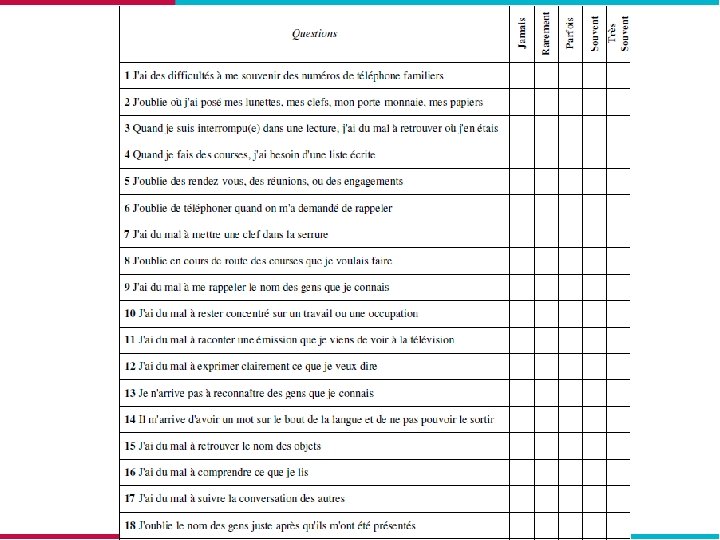

Cotation De 4 = très souvent à 0 = jamais ou non applicable GROUPES SCORES Sujets jeunes normaux 33, 86 ± 13, 13 Sujets normaux de 60 ans et plus 39, 3 ± 16, 26 Sujets MCI 53, 47 ± 17, 37 Scores moyens à l’EDC (Hugonot-Diener et Israel, 2008) Limite : n’évalue que la fréquence des plaintes cognitives et non leur intensité

Evaluation de la sévérité de la démence Le Mini-Mental State Evaluation (MMSE) • …mais les résultats varient en fonction de l’âge, du niveau socioculturel, de l’activité professionnelle et sociale ainsi que de l’état affectif (anxiété et dépression) et du niveau de vigilance • Mieux vaut donc le lier à d’autres

Cognitif Fonctionnel CDR (Hughes et al. , 1982) Trouble absent Trouble probable Trouble présent

Passation du CDR • Temps de passation : 40 minutes • Entretien avec l’aidant/soignant puis avec le patient

CDR M est l’axe principal, les autres sont secondaires • Si 3 axes secondaires = M ; CDR = M • Si 3 ou + axes secondaires > ou < M ; CDR = score de la majorité des axes secondaires • Si 3 axes secondaires sont d’un côté de M, et les 2 autres de l’autre côté ; CDR = M Si M = 0. 5, CDR = 0. 5 ou 1 Si M = 0 ; CDR = 0 sauf si 2 ou + axes secondaires sont légèrement déficitaires. Dans ce cas, CDR = 0. 5 (http: //www. biostat. wustl. edu/adrc)

CDR-SB • CDR – Sum of boxes (vu l’hétérogénéité des tableaux cliniques) • On peut utiliser les deux notes : note catégorielle/somme des notes (exemple : 1/4, 5 ; 1/7)… Rmq : Echelle adaptée uniquement pour la MA

GDS (Reisberg, 1982)

GDS • Les sujets aux stades 1, 2 et 3 n’évoluent pas sur une période de 3 ans ½ (sauf 5% des stades 2 et 15, 6% des stades 3) • A partir du stade 4, le diagnostic de MA peut être posé ; la maladie progresse pour 72, 7% des stades 4, 66, 7% des stades 5 et 100% des stades 6) Rmq : La version française n’a pas été validée et n’est adaptée que pour la MA

FAST (Reisberg, 1988)
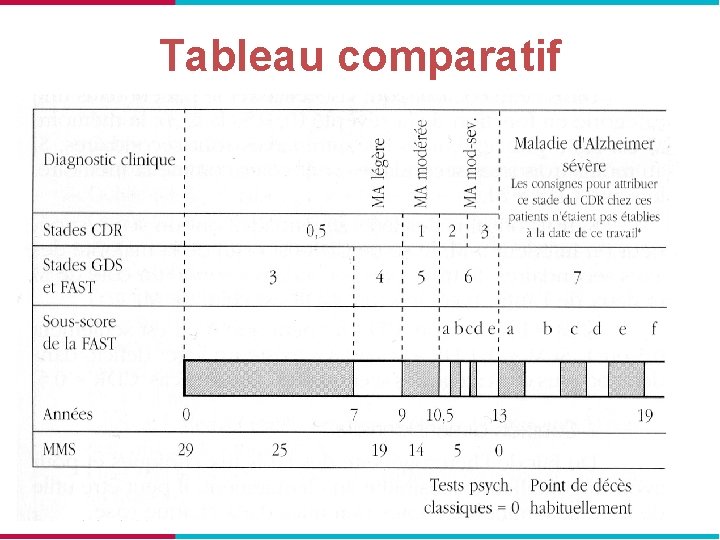
Tableau comparatif

L’évaluation fonctionnelle

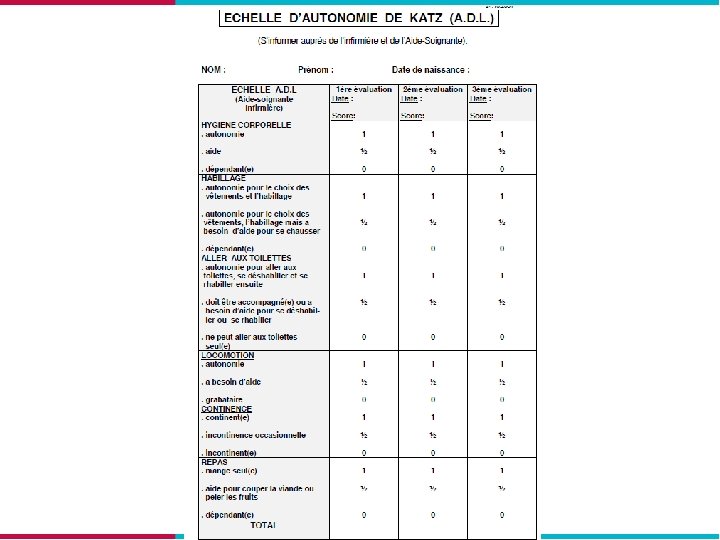
L’échelle d’évaluation des activités de la vie quotidienne • Le (B)ADL (Echelle de Katz) • L’IADL (Instrumental Activities of Daily Living) /L’IADL simplifié (4 items sensibles : utilisation du téléphone, utilisation des transports, prise de médicaments, gestion financière)/

Basic Activities of Daily Living (BADL ; Katz, Ford et al. , 1963) • Objectif général : évaluer les performances du patient en ce qui concerne son autonomie • Questionnaire à faire remplir par un membre du personnel soignant

Activités élémentaires Ø Ø Ø Hygiène corporelle Habillage Déplacements Continence Aller aux toilettes Repas

Cotation Chaque question cotée – 1 = indépendant – ½ = partiellement indépendant – 0 = complètement dépendant

Activités instrumentales (IADL) de Lawton A. Activités courantes 1. Utiliser le téléphone 2. Faire des courses 3. Préparer des repas 4. Faire le ménage 5. Faire la lessive 6. Utiliser les transports 7. Prendre des médicaments 8. Gérer ses finances Les items 1, 6, 7, 8 sont corrélés au niveau cognitif du patient (Paquid)

Activités instrumentales (IADL) B. Entretien quotidien (= ADL) 1. Propreté 2. Alimentation 3. Habillage 4. Soins personnels 5. Déplacements 6. Bains L’âge n’altère pas les aspects fonctionnels, une personne saine aura donc 14 points

Ce qu’on en sait … L’examen de la littérature sur les AVQ dans la maladie d'Alzheimer montre que les perturbations observées chez les patients consistent le plus souvent : – en une altération, dès le stade léger de la maladie, des activités instrumentales (IADL) nécessaires à la vie en communauté, – l’altération des activités de base (ADL) n’apparaissent dans le tableau clinique qu’au stade modéré et/ou sévère de la maladie. (Desrouesné et al. , 2002 ; Piquard et al. , 2004)

Le Modèle AGGIR Autonomie Gérontologique Groupes Iso-Ressources • Evalue qualitativement la perte d’autonomie de la personne âgée tant à domicile qu’en institution • Permet une classification en groupes d’individus ayant des caractéristiques communes, nécessitant des aides similaires pour les besoins de base et relationnels La grille est constituée de 10 variables discriminantes (activités corporelles et mentales) et 7 illustratives (activités domestiques et sociales), chaque variable a trois modalités (A, B, C).

La grille AGGIR • Evalue ce que la personne âgée sait encore faire sans aide humaine (les aides matérielles et techniques n’entrent pas en considération) • Classement à l’aide d’un outil informatique (Aggi. Net) http: //www. ibou. fr/aggir/grille. php • Donne un « score GIR » (GIR 1 (dépendance totale) => GIR 6 (indépendance totale))
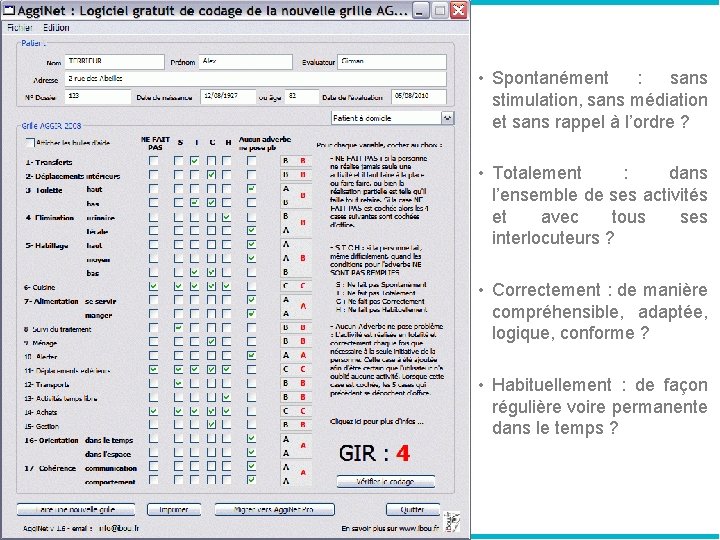
• Spontanément : sans stimulation, sans médiation et sans rappel à l’ordre ? • Totalement : dans l’ensemble de ses activités et avec tous ses interlocuteurs ? • Correctement : de manière compréhensible, adaptée, logique, conforme ? • Habituellement : de façon régulière voire permanente dans le temps ?

La grille AGGIR Les variables « Alimentation » , « Transferts » , « Cohérence » , « Orientation » semblent prépondérantes dans l’identification de la perte d’autonomie. Lorsqu’elles sont évaluées C, la quasi-totalité des autres sont, en général, C.

Les Groupes Iso-Ressources (GIR) Six groupes iso-ressources sont définis, en fonction des aides à la personne ou techniques commandées par leur état : • Groupe iso-ressources 1 : personnes âgées confinées au lit ou au fauteuil, dont les fonctions mentales sont gravement altérées et qui nécessitent une présence indispensable et continue d'intervenants ; • Groupe iso-ressources 2 : personnes âgées confinées au lit ou au fauteuil, dont les fonctions intellectuelles ne sont pas totalement altérées et dont l'état exige une prise en charge pour la plupart des activités de la vie courante. Ce groupe s'adresse aussi aux personnes âgées dont les fonctions mentales sont altérées, mais qui ont conservé leurs capacités de se déplacer ; • Groupe iso-ressources 3 : personnes âgées ayant conservé leur autonomie mentale, partiellement leur autonomie locomotrice, mais qui ont besoin quotidiennement et plusieurs fois par jour d'être aidées pour leur autonomie corporelle ;

Les Groupes Iso-Ressources (GIR) • Groupe iso-ressources 4 : personnes âgées n'assumant pas seules leurs transferts mais qui, une fois levées, peuvent se déplacer à l'intérieur de leur logement. Elles doivent parfois être aidées pour la toilette et l'habillage. Ce groupe s'adresse également aux personnes âgées n'ayant pas de problèmes locomoteurs mais devant être aidées pour les activités corporelles et pour les repas ; • Groupe iso-ressources 5 : personnes âgées ayant seulement besoin d'une aide ponctuelle pour la toilette, la préparation des repas et le ménage ; • Groupe iso-ressources 6 : personnes âgées n'ayant pas perdu leur autonomie pour les actes essentiels de la vie courante.

AGGIR : limites • S’axe sur les déficits et comportements non produits. • La catégorie « ne fait pas » inclut sans distinction le non-savoir faire et le non-vouloir faire…

L’évaluation thymique et comportementale

Emotions et maladie d’Alzheimer Modes de présentation : • Apathie • Anxiété : éventuellement explicative des déambulations, conduites d’opposition, … • L’incontinence émotionnelle • Les comportements d’irritabilité, d’agitation et d’agressivité

Dépression • L’échelle de dépression gériatrique (EGD de Yesavage ; Sheikh, 1986) • La Montgomery-Asberg d’évaluation de la dépression (MADRS)


L’échelle de Cornell Peu sensible à la détérioration cognitive

La COVI : échelle de gravité de l’anxiété 1. 2. 3. DISCOURS DU SUJET : Nerveux, pas dans son assiette, agité, effrayé sans raison, peureux, tendu, noué, doit éviter certaines conduites, certains lieux, difficultés à se concentrer. (/4) COMPORTEMENT : Semble effrayé, mal à l'aise, agité, angoissé. (/4) PLAINTES SOMATIQUES : Sudation, tremblements, sensation de striction cardiaque, tachycardie, oppression respiratoire, sensation de chaud ou froid, sommeil agité, estomac noué, boule dans la gorge. (/4) Cotation par le clinicien après entretien Coter de 0 = inexistant ; 1 = faible ; 2 = moyen ; 3 = beaucoup ; 4 = énorme Si + de 6, anxiété présente

La BEHAVE-AD Echelle comportementale dans la maladie d’Alzheimer (Reisberg et al. , 1987) Echelle d’hétéro-évaluation auprès de l’aidant : – 7 symptômes psychiatriques : idées paranoïdes et délirantes, hallucinations, désorganisation des activités, agressivité, trouble du rythme nycthéméral (jour/nuit), troubles affectifs, anxiété/phobies – Une évaluation globale sur la gêne à l’égard du soignant Les symptômes sont notables pour les patients ayant un GDS de 5 à 6



Une échelle de qualité de vie

Echelle de Zarit (Hébert, 1993) Inventaire du Fardeau : évalue la qualité de vie de l’entourage


Quelques autres échelles

L’échelle DRS de Mattis (version GRECO) • Évalue l’attention, les initiations/persévérations, la construction, la conceptualisation et la mémoire (complémentaire donc au MMSE), • Score sur 144 ; cut-off à 136 pour les personnes de moins de 75 ans et ayant obtenu le diplôme de primaire, 122/144 pour les plus âgés ou ayant un niveau socioculturel moindre (score inférieur à 100, survie douteuse dans les 20 mois) • Pas de normes françaises

Pour les démences très sévères • La SIB (MMS ≤ 10) • Tâches simples avec indiçages gestuels • Mesure de l’attention, de l’orientation, du langage, de la mémoire, des capacités visuospatiales, constructives et praxiques • Echelle connexe d’évaluation de l’interaction sociale • Pas d’effet plancher mais effet plafond quand MMS est d’au moins 15

Le suivi

Le suivi A conseiller tous les 6 mois – Evaluation cognitive globale – Évaluation comportementale – Evaluation fonctionnelle des activités de la vie quotidienne et des activités instrumentales

L’institutionnalisation • Evoquer tôt la question avec le patient, tant qu'il est lucide • Recher l’avis du malade, respecter son choix dans la mesure du possible • Trianguler (malade, famille, soignants) dans la prise de décision • Conseiller l’aidant pour éviter les promesses impossibles de maintien à domicile à tout prix • Dédramatiser l’image de l’institution • Proposer des visites de structures (adaptées à la prise en charge de la démence)

Neuropsycholinguistique des démences Laurent Lefebvre Laurent. Lefebvre@umons. ac. be
- Slides: 53