NEUMONIA AGUDA Consideraciones Sexta causa de muerte en





























- Slides: 43


NEUMONIA AGUDA Consideraciones: Sexta causa de muerte en EEUU y la primera entre las infecciones. El problema es identificar la etiología. Hay que analizar las causas condicionantes, la edad, los síntomas y signos, los datos de laboratorio y gabinete. El tratamiento inicial habitualmente es empírico.

NEUMONIA AGUDA Extrahospitalaria o comunitaria. Típica Atípica Nosocomial. Ventilación mecánica. De los ancianos. En inmunodeficientes. Por aspiración

NEUMONIA AGUDA Incidencia: Se presentan 12 caso por 1000 ingresos en EEUU. En personas mayores de 65 años la incidencia es entre 2 a 6 veces mayor. Es la causa de muerte infecciosa más frecuente: 0 a 4% en pacientes ambulatorios. 2 a 16% en pacientes hospitalizados. Más del 35% en la UCI.

NEUMONIA AGUDA Patogenia. Es la relación entre la capacidad del patógeno para alcanzar el epitelio respiratorio y la efectividad de las defensas del organismo. Por inhalación: virus, hongos, micobacterias y bacterias atípicas. Por aspiración, durante el sueño: bacterias típicas. Por vía hematógena: bacterias típicas.

NEUMONIA AGUDA Mecanismos de defensa del huesped: Aparato mucociliar. Anatomía de las vías aereas superiores. Tos, reflejos epiglóticos. Producción de inmunoglobulinas, (Ig. G, Ig. A, Ig. M). Surfactante. Macrófagos alveolares: Citoquinas, (TNF, IL-1, IL-8) Leucocitos polimorfonucleares. Inmunidad mediada por células. Inmunidad humoral

NEUMONIA AGUDA Patogenia. En la flora normal de boca y faringe, pocas veces hay flora patógena. La flora patógena se incrementa en ancianos, pacientes hospitalizados, inmunodeficientes y con la antibioticoterapia. Con la edad se altera el epitelio y el contenido enzimático de las secreciones.

NEUMONIA AGUDA Anatomía patológica. Respuesta inflamatoria aguda, (inmunidad innata). Inmunidad específica. Fibrosis, (rara). Empiemas y abscesos. Hipoxemia, hiperventilación, alcalosis respiratoria, insuficiencia respiratoria, shock séptico y muerte.

NEUMONIA AGUDA Evaluación del proceso Edad del paciente. Necesidad de hospitalización. Gravedad de la patología. Coexistencia de enfermedades concomitantes.

NEUMONIA AGUDA Etiologías más frecuentes Streptococcus pneumoniae Hemophillus influenzae Mycoplasma pneumonia Virus en pediatría Staphylococcus aureus Bacilos gramnegativos Especies de legionellas Moraxella catarrhalis Clamydias. 16 a 60%. 4 a 15%. 20 a 30% 2 a 10%. 7 a 18%. 17 a 30%

NEUMONIA AGUDA Streptococcus.

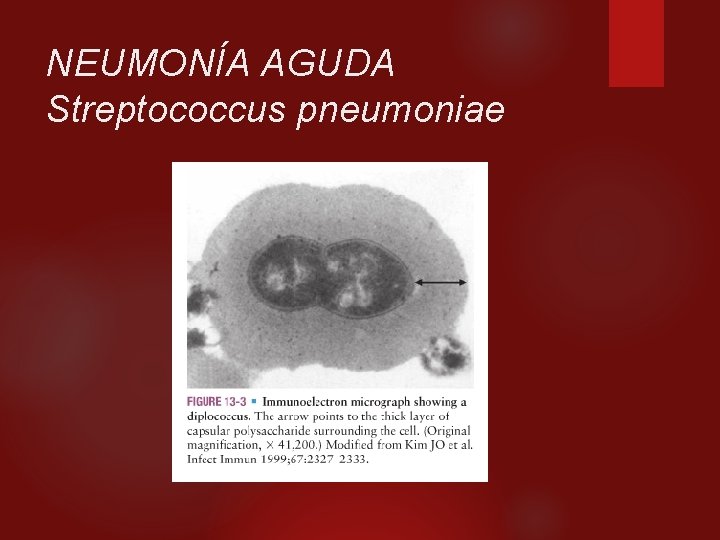
NEUMONIA AGUDA Streptococcus pneumoniae. Cocos grampositivos, catalasa negativo, a hemolíticos, elongados, dispuestos en parejas, (diplococos) o cadenas cortas; la pared celular contiene ácido teicoico rico en fosforilcolina, (polisacárido C), que es necesario para la actividad de la enzima autolítica, (amidasa). La virulencia viene determinada por su capacidad de colonizar la orofaringe, adherencia a las proteínas de superficie, propagarse por tejidos normalmente estériles, neumolisina; estimular la respuesta inflamatoria local, (ácido teicoico, fragmentos de peptidoglucano, neumolisina), y escapar de la fagocitosis, (cápsula de polisacáridos). Produce neumonía, sinusitis, otitis media, meningitis y bacteremias.

NEUMONÍA AGUDA Streptococcus pneumoniae

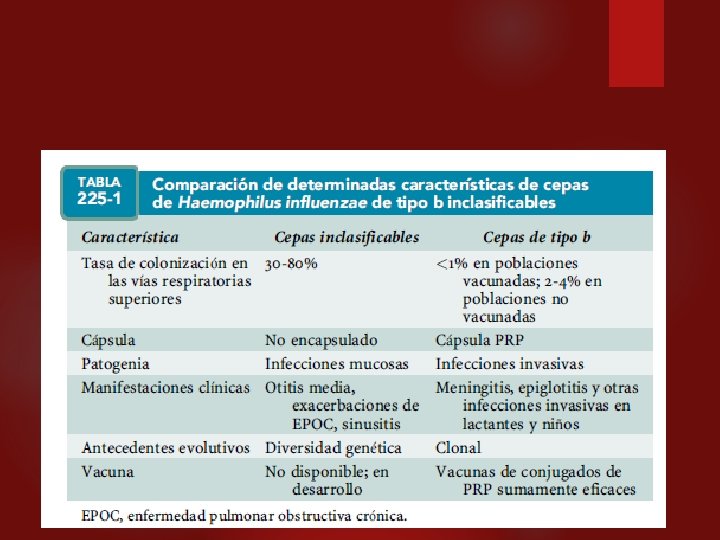
NEUMONÍA AGUDA Haemophilus influenzae. Son bacilos gramnegativos pequeños, en ocasiones pleomórficos que se encuentran en las mucosas de las personas. De los haemophylus el H. influenzae tipo b, es el que se asocia más frecuentemente con enfermedades en el humano; aunque la vacuna tipo b, ha reducido notablemente su incidencia, en especial en la población pediátrica. Produce neumonía, sinusitis, otitis, meningitis, epiglotitis, celulitis y bacteremia, bronquitis y artritis.

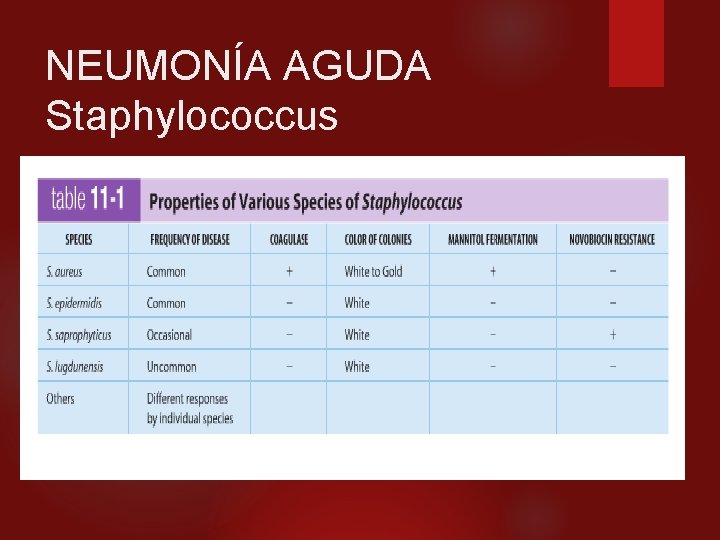
NEUMONÍA AGUDA Staphylococcus aureus. Cocos grampositivos, (catalasa positivos), dispuestos en racimos. Especie caracterizada por la presencia de coagulasa, proteína A y ácido ribitol teicoico específico de especie, con residuos de Nacetilglucosamina, (polisacárido A). Los factores de virulencia incluyen componentes estructurales que facilitan la adherencia a los tejidos del hospedador y evitan la fagocitosis, y una variedad de toxinas y enzimas hidrolíticas. Producen neumonías y empiemas, síndrome de piel escaldada, intoxicación alimentaria, shock tóxico, impétigo, foliculitis, furunculosis, ántrax, bacteremia y endocarditis, osteomielitis, artritis séptica, infecciones de heridas, del aparato genitourinario, de catéteres y derivaciones, infecciones de prótesis.

NEUMONÍA AGUDA Staphylococcus

NEUMONIA AGUDA Mycoplasma pneumonia. Es la bacteria mas pequeña de vida libre, capaz de atravesar los poros de los filtros de 0. 45 mm. , pleomorfica. Patógeno humano estricto. La ausencia de pared celular y una membrana que contiene esteroles, son características únicas entre las bacterias. Velocidad de crecimiento lento; aerobio estricto. La adhesina Pl se une a la base de los cilios de las células epiteliales y produce pérdida del epitelio ciliado. Infecta principalmente niños entre los 5 y 15 años de edad, pero todos los humanos son susceptibles Produce neumonía, traqueobronquitis, faringitis, meningitis, pericarditis, anemia hemolítica, artritis y lesiones mucocutáneas.

NEUMONÍA AGUDA. Clamydophyla pneumonia. Se aisló por primera vez en un niño de Taiwán, (agente TWAR). Son bacilos gramnegativos pequeños sin capas de peptidoglucanos en su pared celular; parásitos intracelulares, estrictos del ser humano. Producen neumonía, bronquitis, sinusitis, faringitis y coronariopatía (? ? ? ).

NEUMONÍA AGUDA. Legionella pneumóphila En el verano de 1976 se produjo por primera vez, un brote de neumonía grave, que causó muchas muertes entre los miembros de La American Legión, que asistieron a una reunión en Filadelfia. La bacteria aislada se le asignó el nombre de Legionella Pneumóphila. La legionelosis es una enfermedad neumónica aguda causada por un bacilo gramnegativo del género Legionella, el más habitual de los cuales es Legionella pneumophila. La fiebre de Pontiac es una enfermedad sistémica no neumónica y febril, estrechamente relacionada (o causada) con las especies de Legionella. Legionelosis es el término que engloba todas las enfermedades causadas o presuntamente causadas por las bacterias Legionella, como la propia legionelosis pulmonar, infecciones focales no pulmonares y la fiebre de Pontiac.

NEUMONÍA AGUDA Moraxella catrrhalis. M. catarrhalis se caracteriza por una interesante y accidentada historia taxonómica. La bacteria se describió por primera vez hace un siglo. Sir William Osler sospechó que era la causa de su propia neumonía terminal. Inicialmente llamada Micrococcus catarrhalis, más adelante se denominó Neisseria catarrhalis debido a las similitudes del fenotipo y el nicho ecológico con especies de Neisseria. En 1970, se transfirió al nuevo género Branhamella en función de las diferencias en el contenido de ácidos grasos y los estudios de hibridación del ADN en comparación con otras Neisseriaceae. Más tarde, se propuso el nombre de Moraxella catarrhalis, que es la denominación más aceptada hoy en día. Durante la mayor parte del último siglo, se consideraba que M. catarrhalis era un comensal de las vías respiratorias superiores: no obstante, desde finales de la década de 1970, los investigadores de muchos centros han acumulado numerosas pruebas convincentes de que es un patógeno importante y habitual de las vías respiratorias del ser humano.

NEUMONIA AGUDA Síndrome de neumonía típica. Inicio brusco. Tos productiva. Fiebre. Estertores. Taquipnea. Dolor de costado. Focalización lobar. Leucocitosis. 80%. 68 a 78%. 45 a 69%. 30% 29%

NEUMONIA AGUDA Etiologías típicas Streptococcus pneumoniae Hemophillus influenzae Staphylococcus aureus Bacilos gramnegativos Moraxella catarralis. Microorganismos anaerobios.

NEUMONIA AGUDA Síndrome de neumonía atípica Características clínicas: Síntomas constitucionales previos. Progresión del tracto respiratorio superior al inferior. Tos seca generalmente. Evolución habitualmente benigna. Disociación clínico-radiológica. Alteraciones radiológicas uni o bilaterales, difusas. Ausencia de leucocitosis.

NEUMONIA AGUDA Síndrome de neumonía atípica Etiología: Mycoplasma pneumoniae. Chlamydophyla pneumonia. Clamydia psittasi. Coxiella burnetti. Virus: influenza A y B, sincitial respiratorio, parainfluenza 1, 2 y 3. Legionellas: pneumophyla y micdadei.

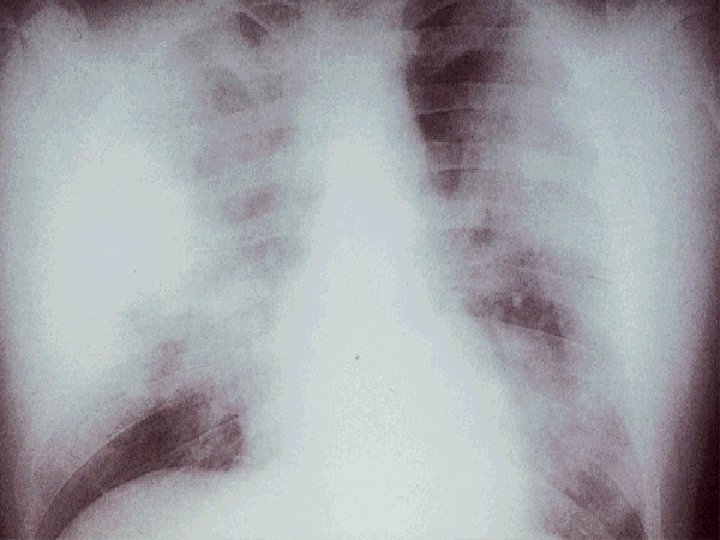
NEUMONIA AGUDA Caracteristicas clínico-radiológicas Etiología bacteriana: consolidación lobar, cavitación y derrame pleural. Compromiso difuso bilateral: etiología viral, neumonía atípica y por pneumocystis carinii. Staphylococus aureus: de focos múltiples, neumatoceles. Legionella: de focos múltiples, progresión radiológica rápida. Necrotizante, con abscesos o empiema: por gramnegativos, estafilococo, por anaerobios.



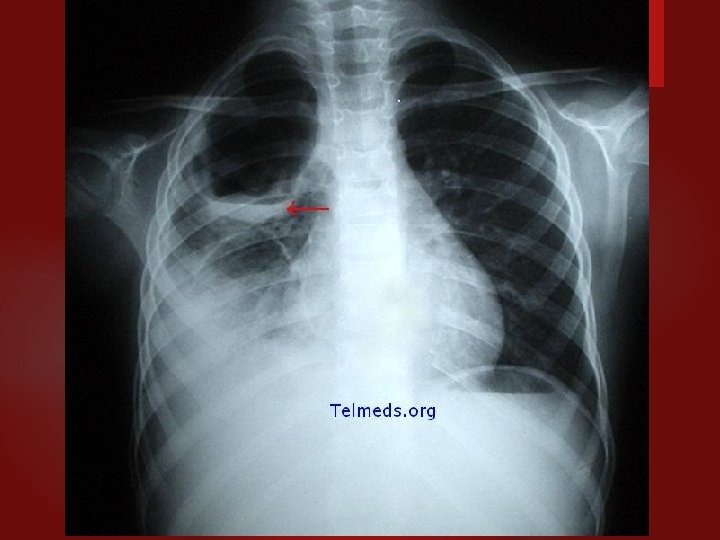
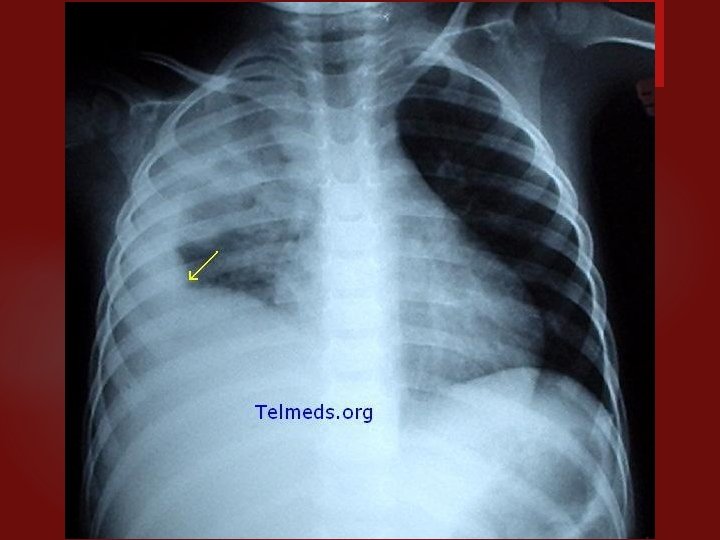
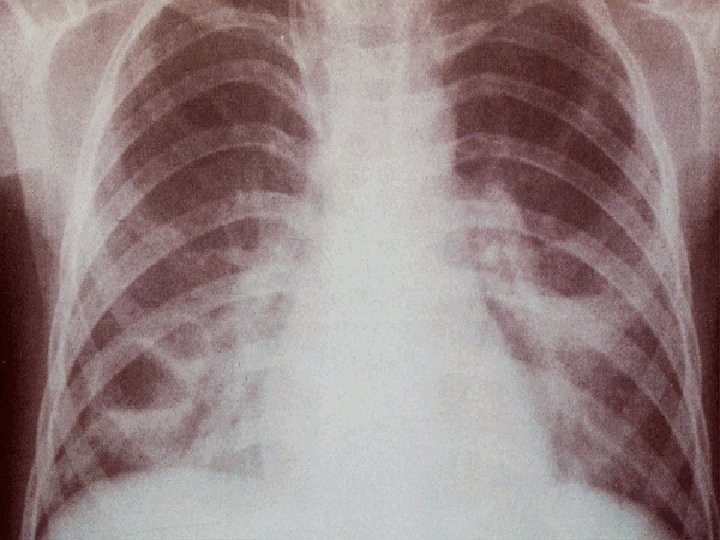
PNEUMONÍA STAPHILOCOCCUS AUREUS

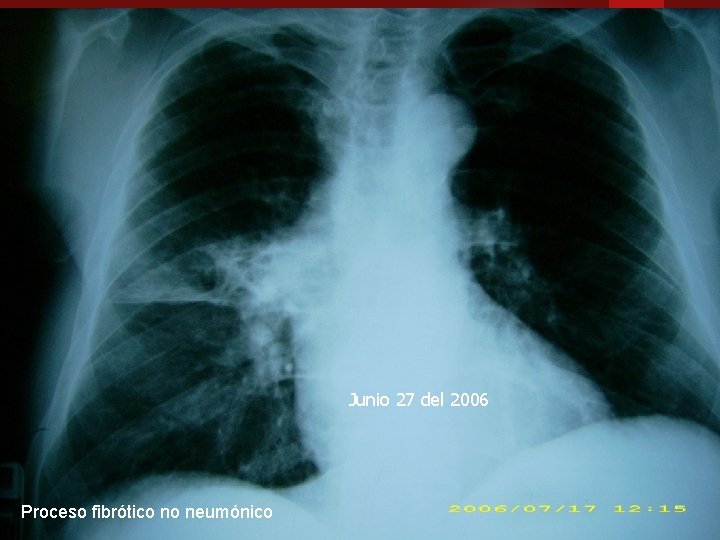
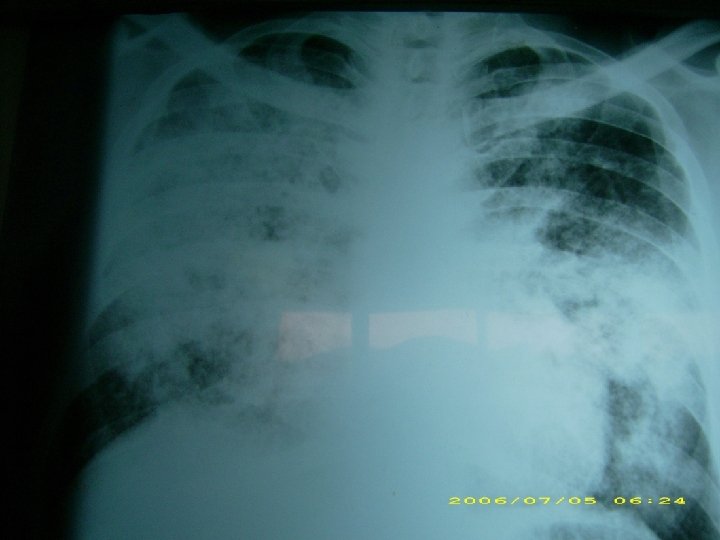
Junio 27 del 2006 Proceso fibrótico no neumónico

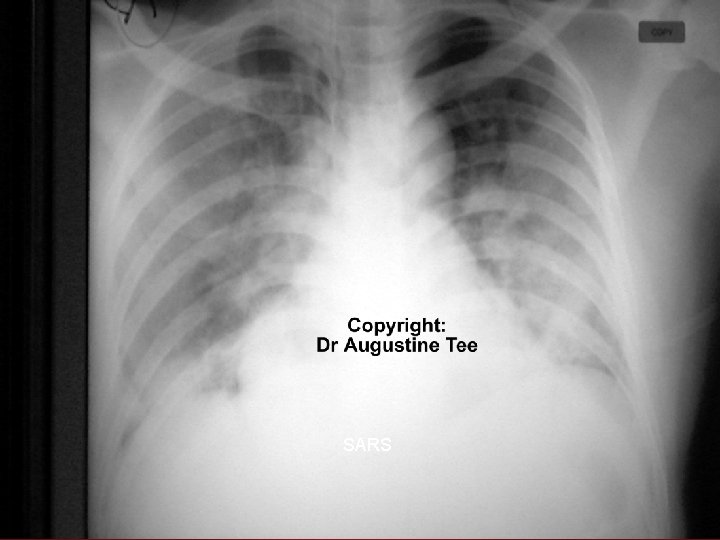
SARS

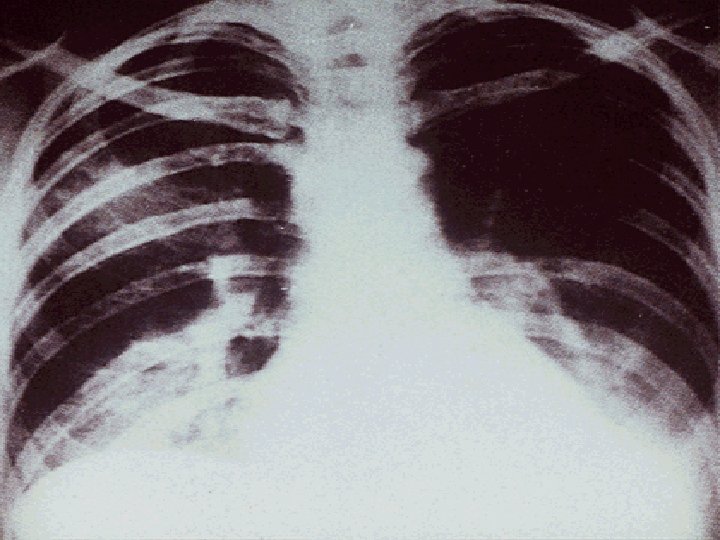
PNEUMONIA MYCOPLASMA PNEUMONIA

PNEUMONIA LEGIONELLA PNEUMOPHILLA


NEUMONIA AGUDA En los ancianos Características clínicas relevantes: Alta incidencia y principal causa de mortalidad en algunas series. Manifestaciones menos evidentes. Mayor frecuencia de microorganismos gramnegativos, anaerobios, estafilococo, legionella y moraxella catarrhallis.

NEUMONIA AGUDA Por aspiración Características clínicas: Precedida de una alteración de la conciencia. Puede ser química, obstructiva y, o bacteriana. Afección unilateral o bilateral. Frecuentes los abscesos y empiemas. Producidas por la flora orofaringea.

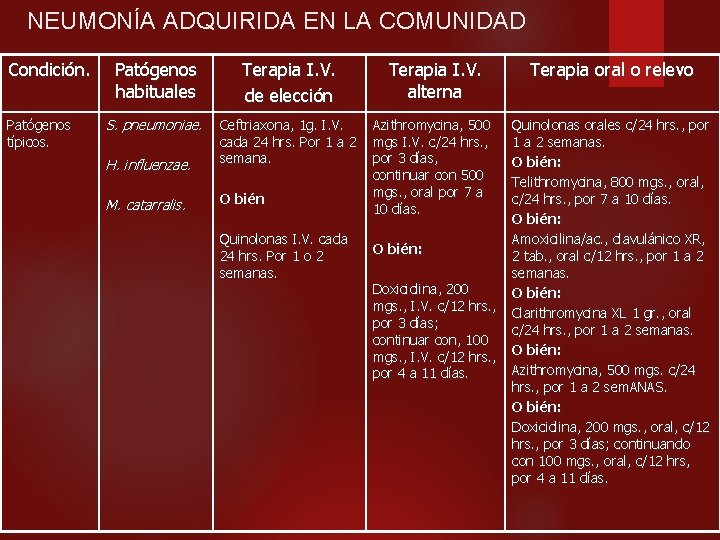
NEUMONÍA ADQUIRIDA EN LA COMUNIDAD Condición. Patógenos típicos. Patógenos habituales Terapia I. V. de elección Terapia I. V. alterna Terapia oral o relevo S. pneumoniae. H. influenzae. Ceftriaxona, 1 g. I. V. cada 24 hrs. Por 1 a 2 semana. M. catarralis. O bién Azithromycina, 500 mgs I. V. c/24 hrs. , por 3 días, continuar con 500 mgs. , oral por 7 a 10 días. Quinolonas orales c/24 hrs. , por 1 a 2 semanas. O bién: Telithromycina, 800 mgs. , oral, c/24 hrs. , por 7 a 10 días. O bién: Amoxicilina/ac. , clavulánico XR, 2 tab. , oral c/12 hrs. , por 1 a 2 semanas. O bién: Clarithromycina XL 1 gr. , oral c/24 hrs. , por 1 a 2 semanas. O bién: Azithromycina, 500 mgs. c/24 hrs. , por 1 a 2 sem. ANAS. O bién: Doxiciclina, 200 mgs. , oral, c/12 hrs. , por 3 días; continuando con 100 mgs. , oral, c/12 hrs, por 4 a 11 días. Quinolonas I. V. cada 24 hrs. Por 1 o 2 semanas. O bién: Doxiciclina, 200 mgs. , I. V. c/12 hrs. , por 3 días; continuar con, 100 mgs. , I. V. c/12 hrs. , por 4 a 11 días.

NEUMONÍA ADQUIRIDA EN LA COMUNIDAD Condición. Patógenos habituales Patógenos S. pneumoniae. desconocidos. H. influenzae. M. catarralis. Legionella sp. Mycoplasma pneumoniae. Clamydia pneumoniae Terapia I. V. de elección Terapia I. V. alterna Quinolonas I. V. cada 24 hrs. Por 1 o 2 semanas. Ertapenen, 1 g. , cada 24 hrs. , por 1 a 2 semanas. O asociación de: Ceftriaxona, 1 g. I. V. cada 24 hrs. Por 1 a 2 semanas. Más Azitromicina, 500 mgs I: V. cada 24 hrs. Por 3 días, continuar con 500 mgs. , oral, por 7 a 10 días. O bién: Doxiciclina, 200 mgs. , I. V. c/12 hrs. , por 3 días; continuar con, 100 mgs. , I. V. c/12 hrs. , por 4 a 11 días. Más: Azithromycina, 500 mgs I: V: c/24 hrs. , por 3 días, continuar con 500 mgs. , oral por 7 a 10 días. O bién: Doxiciclina, 200 mgs. , I. V. c/12 hrs. , por 3 días; continuar con, 100 mgs. , I. V. c/12 hrs. , por 4 a 11 días. Terapia oral o relevo Quinolonas orales c/24 hrs. , por 1 a 2 semanas. O bién: Telithromycina, 800 mgs. , oral, c/24 hrs. , por 7 a 10 días. O bién: Amoxicilina/ac. , clavulánico XR, 2 tab. , oral c/12 hrs. , por 1 a 2 semanas. O bién: Clarithromycina XL 1 gr. , oral c/24 hrs. , por 1 a 2 semanas. O bién: Azithromycina, 500 mgs. c/24 hrs. , por 1 a 2 semanas. O bién: Doxiciclina, 200 mgs. , oral, c/12 hrs. , por 3 días; continuando con 100 mgs. , oral, c/12 hrs, por 4 a 11 días.

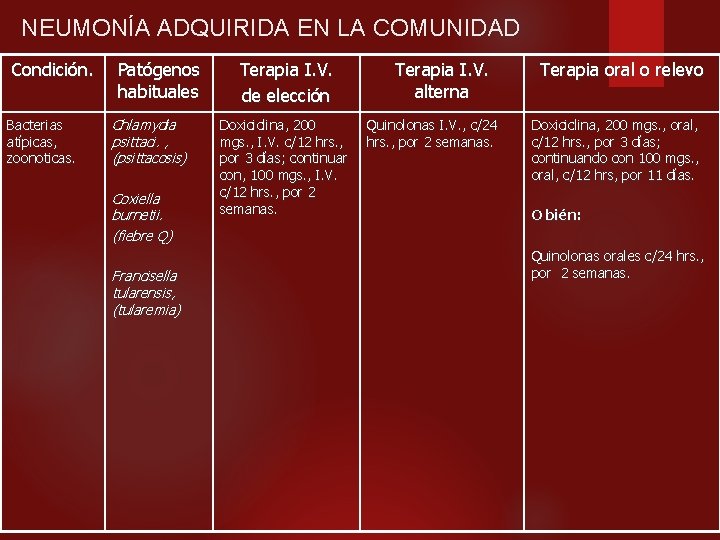
NEUMONÍA ADQUIRIDA EN LA COMUNIDAD Condición. Bacterias atípicas, zoonoticas. Patógenos habituales Chlamydia psittaci. , (psittacosis) Coxiella burnetii. (fiebre Q) Francisella tularensis, (tularemia) Terapia I. V. de elección Doxiciclina, 200 mgs. , I. V. c/12 hrs. , por 3 días; continuar con, 100 mgs. , I. V. c/12 hrs. , por 2 semanas. Terapia I. V. alterna Quinolonas I. V. , c/24 hrs. , por 2 semanas. Terapia oral o relevo Doxiciclina, 200 mgs. , oral, c/12 hrs. , por 3 días; continuando con 100 mgs. , oral, c/12 hrs, por 11 días. O bién: Quinolonas orales c/24 hrs. , por 2 semanas.

NEUMONÍA ADQUIRIDA EN LA COMUNIDAD Condición. Por aspiración Patógenos habituales Anaerobios orales S. pneumoniae. H. influenzae. M. catarralis. Terapia I. V. de elección Terapia I. V. alterna Terapia oral o relevo Ceftriaxona, 1 g. I. V. cada 24 hrs. Por 1 a 2 semana. Doxiciclina, 200 mgs. , I. V. c/12 hrs. , por 3 días; continuar con, 100 mgs. , I. V. c/12 hrs. , por 11 días. Quinolonas orales c/24 hrs. , por 2 semanas. O bién: Quinolonas I. V. cada 24 hrs. Por 1 o 2 semanas. O bién: Telithromycina, 800 mgs. , oral, c/24 hrs. , por 7 a 10 días. O bién: Amoxicilina/ac. , clavulánico XR, 2 tab. , oral c/12 hrs. , por 2 semanas. O bién: Clarithromycina XL 1 gr. , oral c/24 hrs. , por 1 a 2 semanas. O bién: Doxiciclina, 200 mgs. , oral, c/12 hrs. , por 3 días; continuando con 100 mgs. , oral, c/12 hrs, por 4 a 11 días.

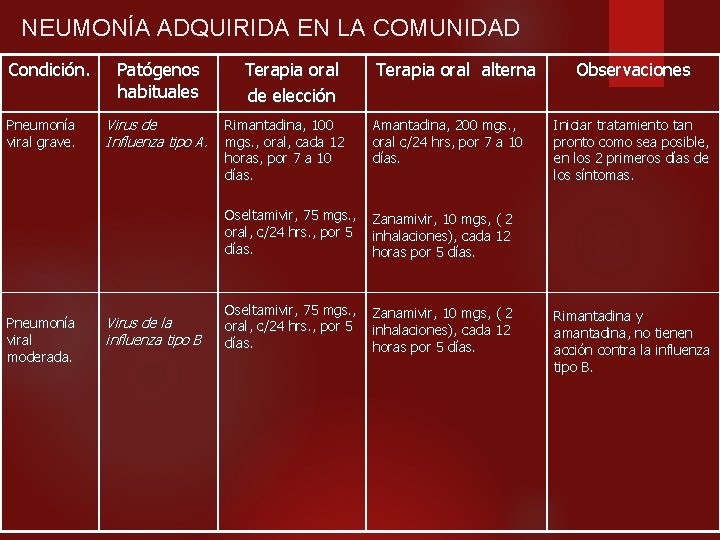
NEUMONÍA ADQUIRIDA EN LA COMUNIDAD Condición. Pneumonía viral grave. Pneumonía viral moderada. Patógenos habituales Virus de Influenza tipo A. Virus de la influenza tipo B Terapia oral de elección Terapia oral alterna Rimantadina, 100 mgs. , oral, cada 12 horas, por 7 a 10 días. Amantadina, 200 mgs. , oral c/24 hrs, por 7 a 10 días. Oseltamivir, 75 mgs. , oral, c/24 hrs. , por 5 días. Zanamivir, 10 mgs, ( 2 inhalaciones), cada 12 horas por 5 días. Observaciones Iniciar tratamiento tan pronto como sea posible, en los 2 primeros días de los síntomas. Rimantadina y amantadina, no tienen acción contra la influenza tipo B.


TABLA 183 -1 Caracterı´sticas definitorias de los micoplasmas y ureaplasmas Generales Procariotas Pequeño tamaño: 150 -250 nm Carecen de pared celular Membrana celular con tres capas La mayoría son aerobios Condiciones de crecimiento muy exigentes Forman colonias «en huevo frito» en agar Diferencias con las bacterias y con las formas L Esteroles en la membrana Carecen de homología de ADN con las bacterias conocidas Bajo contenido de guanina-citosina Genoma de bajo peso molecular (580 a 2. 200 kb) No revierten a formas con pared celular Diferencias con los virus Contienen ADN y ARN Vida independiente: crecimiento in vitro en determinados medios acelulares Parásitos extracelulares in vivo
