Nemoci glomerul a tubul Pednka z patologick fyziologie

Nemoci glomerulů a tubulů Přednáška z patologické fyziologie 30. 11. 2005
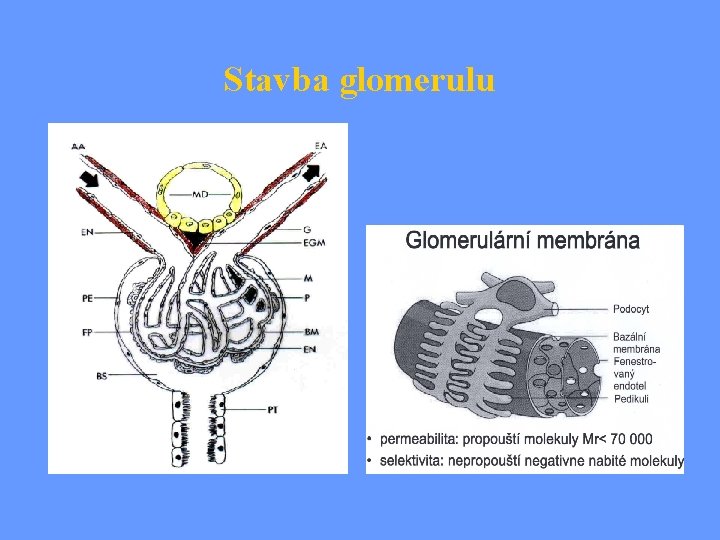
Stavba glomerulu

Nemoci glomerulů (glomerulopatie) Þ heterogenní skupina chorob Rozdělení: a) Primární glomerulopatie b) Sekundární glomerulopatie – jedním z projevů systémového, cévního, metabolického nebo genetického onemocnění postihujícího i jiné orgány Častým mechanizmem vzniku glomerulopatií imunopatologické mechanizmy

Imunopatologické procesy Poškození ledvin závisí: - na mechanizmu a intenzitě imunitní reakce na lokalizaci antigenu (Ag) Mechanizmy: § Poškození imunokoplexy a) vychytávání cirkulujících imunokomplexů (IK) b) tvorba depozit IK tvořených nonrenálním Ag adherovaným na struktury ledviny a příslušné protilátky c) tvorba depozit in situ (tvořené vnitřním renálním Ag a jeho interakcí s Pt) § § § Poškození cytotoxickými protilátkami Buňkami zprostředkovaná reakce s produkcí lymfokinů Poškození komplementem a zánětlivými mediátory

Reakce II. typu - cytotoxická Zprostředkovaná protilátkami Ig. G, vzácně Ig. M namířenými proti antigenům na membráně 3 mechanizmy cytotoxicity: 1) Pt zprostředkují cytotoxické působení buněk mechanizmem ADCC (buněčná cytotoxicita závislá na Pt) 2) Pt cytolytické indukují lýzu buňky aktivací komplementu klasickou cestou 3) Opsonizační Pt usnadňují fagocytózu cílových buněk

Reakce III. typu – zprostředkovaná imunokomplexy - způsobena protilátkami Ig. G nebo Ig. M, které se vážou na zevní nebo vnitřní antigen za tvorby imunokomplexů jsou fyziologicky odstraňovány fagocytózou, ukládají-li se v cévní stěně či extravaskulárně zánětlivá reakce vede až ke tkáňové nekróze Antigeny mohou být: a) Endogenní – např. DNA u SLE b) Exogenní – alergeny rostlinné, plísně, bakter. infekce. .
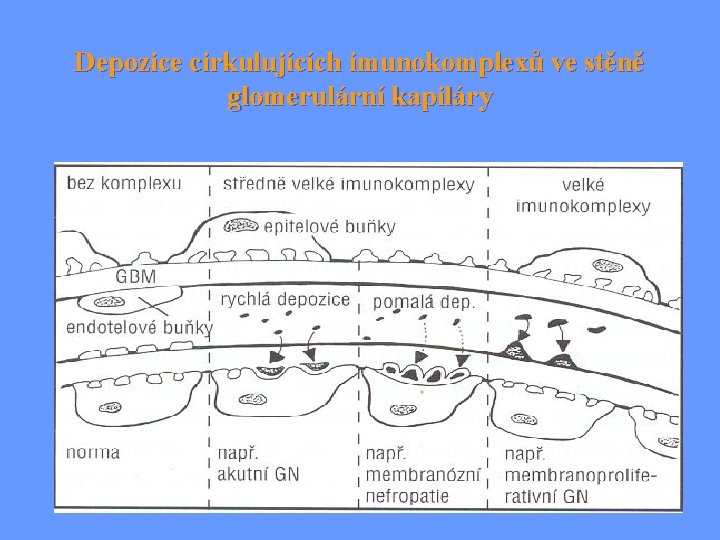
Depozice cirkulujících imunokomplexů ve stěně glomerulární kapiláry

Přecitlivělost pozdního typu (IV) - buňkami zprostředkovaná reakce, oddálená přecitlivělost Základem je aktivace pomocných T -lymfocytů cizorodými antigeny (na APC) uvolněné cytokiny způsobí nahromadění makrofágů ty produkují další mediátory

Čtyři hlavní patogenetické typy glomerulárního poškození U neproliferativních glomerulopatií: § poškození autoprotilátkou § poškození zprostředkované komplementem U proliferativních glomerulopatií: § poškození cirkulujícími zánětlivými buňkami (zejména § neutrofily a makrofágy) poškození lokálně aktivovanými rezidentními (např. mezangiálními buňkami)

Klasifikace glomerulopatií • Klinická: primární x sekundární • Dle časového průběhu: akutní x subakutní x chronické • Dle nálezu v renální biopsii: fokální x segmentální x difúzní • Dle buněčnosti: neproliferativní x proliferativní • Dle imunofluorescence:

Důsledky a klinické projevy při porušené funkci glomerulů Poruchy funkce glomerulů – následky: • Pokles glomerulární filtrace event. zmenšení filtrační frakce • Porucha separace bílkovin plazmy mezi intra- a extravaskulárním prostorem glomerulu • Průnik krevních elementů do filtrátu Klinické projevy: • glomerulární proteinurie • glomerulární hematurie • zvýšení azotémie • hypervolémie a edémy, příp. hypertenze

Poruchy propustnosti glomerulární membrány • Glomerulární membrána je vysoce • • • permeabilní pro vodu (100 x vyšší) Průchodnost membrány v závislosti na velikosti molekuly určují zejména kolagenní struktury v bazální membráně (lamina densa – kolagen typu IV) Elektrostatická repulsní bariéra (negat. nabité glykoproteiny s kys. sialovou – glykokalix, glukozaminoglykany a hyaluronová kys. ) Mezi výběžky podocytů je štěrbina přemostěná membránou – nefrin - vrozené poruchy (NS finského typu. . . ) - získané poruchy (DM)

Proteinurie Patologický symptom označující přítomnost proteinů v moči (nad fyziologické množství) a) Funkční proteinurie – příčina není v poruše funkce glomerulární membrány (ortostatická, pochodová, při horečce, po větší fyzické námaze…) - změněné hemodynamické poměry v glomerulu ( hydrostat. tlak v kapil. ) - charakter neselektivní proteinurie Proteinurie - 1. selektivní: provází poškození glomerulární membrány, při kterých zůstává intaktní lamina densa – dojde ke ztrátě glykokalyxu z povrchu endotelií a podocytů – např. v důsledku zánětu (zadrženy větší proteiny než albumin) neselektivní: důsledkem většího strukturního poškození včetně l. densa a hlavně podocytů a membrány mezi jejich výběžky (v moči „postalbuminová frakce proteinů)

• Patologické proteiny – mohou procházet do glomerulárního filtrátu ( -dimery globinu, myoglobin, lehké Ig řetězce či - tzv. Bence Jonesova bílkovina) Tubulární proteinurie – nález proteinů v moči při intaktní funkci glomerulů a jejich membrány, ale při poškození tubulů - snížená zpětná resorpce malých plazmatických bílkovin (nejvyšší zastoupení 2 -mikroglobulinu v moči) Proteinurii je třeba posuzovat i z kvantitativního hlediska. Citlivost běžných dg. metod je nastavena tak, aby odhalila klinicky závažnou proteinurii, při které se do moči dostává více než 0. 5 g proteinů.

Hematurie Značí zvýšenou přítomnost erytrocytů v moči. Příčiny: • krvácení z vývodných cest močových - v moči je velké množství Ery při malé nebo neprokazatelné proteinurii - barva jasně červená • Průnik Ery přes glomerulární membránu - provázen měřitelnou proteinurií různého stupně - kouřové zbarvení v průhledu a rudě hnědá barva (Cola či čaj) v dopadajícím světle (v důsledku dlouhodobému vystavení Hb kyselému p. H moče) - deformity Ery mikroskopická x makroskopická

Výskyt válců v močovém sedimentu • Jde o „odlitky“ určitých částí ledvinových tubulů, příp. s • • • přichycenými zbytky buněk (ery, leu, epitelií) Matrix válců je tvořena Tammovým-Horsfallovým proteinem secernovaným do glomerulárního filtrátu tubulárními buňkami Základem je precipitace zahuštěného T-H proteinu s albuminem v prostředí kyselého p. H moče Zvýšení jeho výskytu v moč. Sedimentu (Addisonův sediment, norm. do 105 za 24 hod) ukazuje zvýšený průnik albuminu glomerul. membránou (a tedy poškození glomerulů) - výskyt ery válců svědčí pro hematurii glomerulárního původu - epitelové a leukocytové válce – poškození tubulů a přítomnost zánětu v intersticiu - tukové válce – u nemocných s nefritickým syndromem a lipidurií

Typické syndromy Ø NEFRITICKÝ ØNEFROTICKÝ Ø Chronická glomerulonefritis

Patogeneze nefritických nemocí

Akutní glomerulonefritida (poststreptokoková GN) § Po infekčním onemocnění kůže nebo faryngu („nefritogenní“ kmeny streptokoků s „patogenními“ Ag – např. endostreptosin) Pt proti strepto reagují křížově s vimentinem za tvorby imunokomplexů § nefritis se rozvíjí po latentní periodě (2 -3 tý) § klinický obraz: nefritického syndromu § histologicky: endokapilární proliferace mezangiálních i endotelových buněk se subepitelovými („humps“) i subendotelovými depozity C 3, event. Ig. G Akutní difúzně proliferativní GN


Postinfekční nonstreptokoková glomerulonefritida § Akutní glomerulonefritis se může vyskytnout i při jiných infekcích: - stafylokoky - pneumokoky - Klebsiella pneumonie - herpes virus - EBV - virus hepatitidy apod. § GN při infekční endokarditidě § GN při viscerálním abscesu (nejč. plicním) Histologický i klinický obraz – se podobá obrazu při poststreptokokové GN

Ložiskově proliferativní glomerulonefritida - Charakterizována hypercelularitou některých segmentů některých - glomerulů Vzhled a lokalizace usazenin závisí na typu nemoci Patří sem řada nemocí: § § Ig. A nefropatie Nefritida při SLE Nefritida při bakteriální endokarditidě Henoch-Schöleinova purpura

Rychle progredující glomerulonefritidy (RPGN) § Heterogenní skupina nemocí, je charekterizována postižením většiny glomerulů (> 50 -70% ) srpky s klinicky rychlou progresí do SL § Vznik srpků: při poškození glomerulární kapilární stěny, které umožňuje průnik proteinů (fibrinogenu) a buněk (monocytů) do Bowmanova prostoru chemoatrakce stimulace proliferace parietálních epiteliálních buněk depozita fibrinu utlačují kapiláry ( GFR a zánik glomerulu)
Tři typy RPGN § GN s tvorbou protilátek (Ig. G, Ig. A) proti bazální membráně (anti-GBM) - lineární depozita Ig (+ alveolokapilární síť) Goodpastuerův sy § GN s granulárními depozity Ig a komplementu - vznik srpků znamená komplikaci primárně endokapilárně proliferativní GN (u Ig. A nefropatie, SLE, akutní GN apod. ) § GN imunofluorescenčně negativní - ANCA pt. (Pt proti cytoplazmě neutrof. leuko) klinicky – s obrazem systémového onemocnění (Wegenerova granulomatóza) - izolovaného postižení ledvin (renálně limitovaná vaskulitis) Srpková GN

Goodpastuerův sy § Charakterizované přítomností Pt proti bazální membráně glomerulů (alveolokapilární membráně) § Etiologie: kombinace exogenních faktorů (kouření, infekce, toxické látky) § a geneticky vnímavého terénu (HLA B 7, DR 2) Patogeneze: GBM je tvořena kolagenem IV s navázanými proteiny (lamininem, entaktinem, tenascinem) a proteoglykany Goodpasterův antigen (lokalizován do C-terminální nekolagenní globulární domény (NC 1) molekuly 3 řetězce kolagenu IV tvorba Pt (Ig. G 1 schopné vázat komplement) poškození BM § Klinický obraz: GN + hemoptýza + těžká anémie (hypochromní mikrocytární)

Pomalu progredující glomerulonefritidy § Skupina GN, které se označují jako membranoproliferativní GN § 2 typy: u 1. typu jsou: - hladina cirkulujícího komplementu - přítomny subendoteliální a mezangiální depozita klinicky: proteinurie nebo obraz nefrotického syndromu u 2. typu nalézáme: - aktivace komplementu je způsobená nefritickým faktorem C 3 - přítomny intramembránové depozita klinicky: proteinurie nebo obraz nefritického syndromu (jako u RPGN)
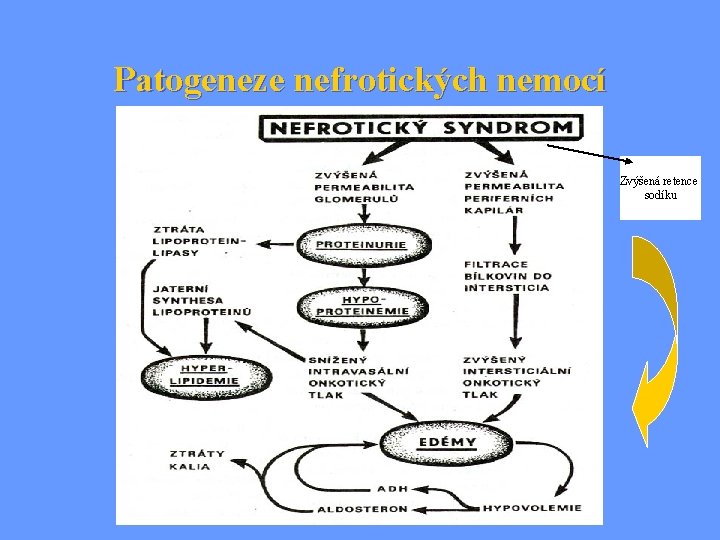
Patogeneze nefrotických nemocí Zvýšená retence sodíku
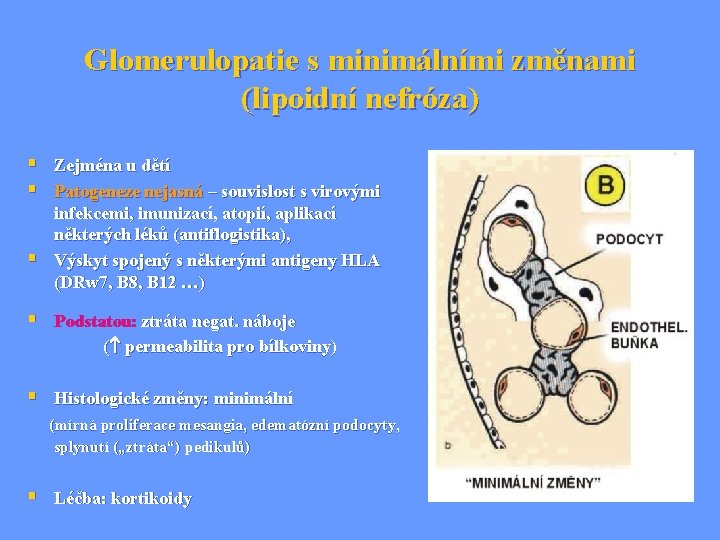
Glomerulopatie s minimálními změnami (lipoidní nefróza) § Zejména u dětí § Patogeneze nejasná – souvislost s virovými § infekcemi, imunizací, atopií, aplikací některých léků (antiflogistika), Výskyt spojený s některými antigeny HLA (DRw 7, B 8, B 12 …) § Podstatou: ztráta negat. náboje ( permeabilita pro bílkoviny) § Histologické změny: minimální (mírná proliferace mesangia, edematózní podocyty, splynutí („ztráta“) pedikulů) § Léčba: kortikoidy

Fokální (segmentální) glomeruloskleróza § vážnější stupeň předchozí - ložisková: < 50% glomerulů je poškozeno - difúzní: > 50% glomerulů je poškozeno - segmentální: poškozena jen část kapiláry glomerulu - glomeruloskleróza: obliterace lumen kapilár Je důsledkem – primárního poškození podocytů, v určitých segmentech (částech) glomerulů je zvýšená celularita

Membranózní glomerulopatie • Difúzní ztluštění glomerulární kapilární stěny, způsobené depozicí IK mezi podocyty a bazální membránu • Silná vazba na HLA (B 8, DR 3) a geny alternativní cesty aktivace komplementu (Bf) • Často sekundární etiologie: - léky (zlato, penicilamin…) - tumory (zejm. střeva) - infekce (hepatitis B) • Klinický obraz: nefrotický syndrom s mikroskopickou hematurií a někdy hypertenzí • Léčba: dle etiologie
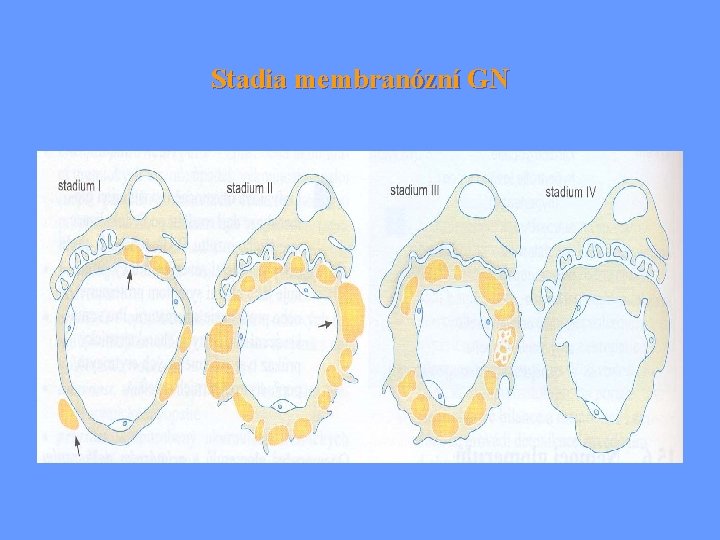
Stadia membranózní GN
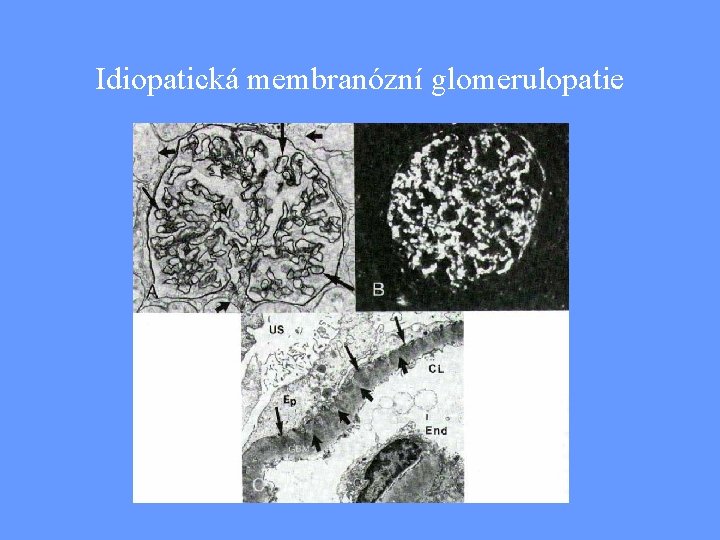
Idiopatická membranózní glomerulopatie

Membranoproliferativní (mezangiokapilární) glomerulopatie - je charakterizována klinicky nefrotickým syndromem - Histologicky: zmnožení mesangia a jeho periferní expanze do stěny glom. kapilár s redukcí jejich průsvitu 2 typy: klasický – proliferace a zmnožení mezangiální matrix s šířením do stěny kapiláry mezi endotelie a bazální membránu nemoc denzních depozit – nerovnoměrné hromadění amorfního materiálu v lamina denza bazální membrány - etiopatogeneze: ? ? ? - vazba na předchozí infekci (bakteriální endokarditis, abdominální absces, lepra…) - genetické faktory (HLA B 8, DR 3…) - klinicky: nefrotická proteinurie s mikro hematurií, hypertenzí, anémií a hypokomplementémií ( C 3) - Prognóza: nepříznivá

Ig. A nefropatie (Bergerova choroba) • Mezangioproliferativní GN s depozity Ig. A, příp. C 3 • Příčina: není známá, manifestace vázané na infekci (HCD)- latence 23 dny asociace s HLA (DQ, DP) ? ? Snad abnormální glykosylace Ig. A T-ly produkují množství IL-2 (+ IR-2 R) a jsou tedy trvale stimulovány nadprodukce polymerního Ig. A B-ly • Projevy: asymptomatická hematurie až nefrotický syndrom
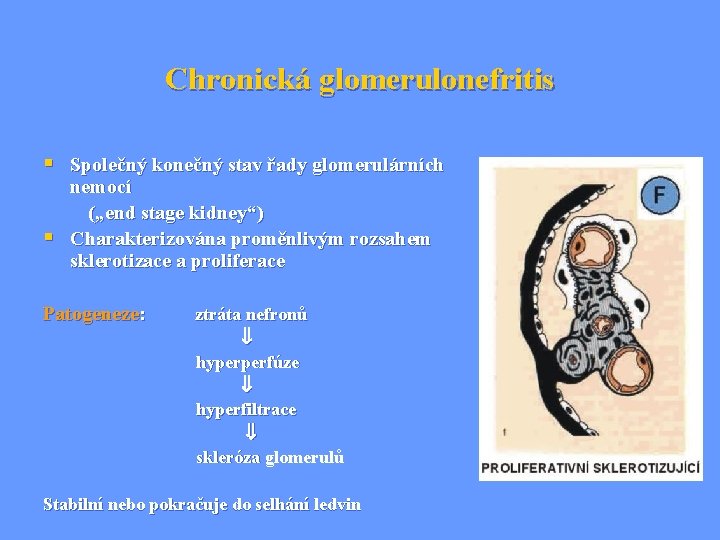
Chronická glomerulonefritis § Společný konečný stav řady glomerulárních § nemocí („end stage kidney“) Charakterizována proměnlivým rozsahem sklerotizace a proliferace Patogeneze: ztráta nefronů hyperperfúze hyperfiltrace skleróza glomerulů Stabilní nebo pokračuje do selhání ledvin

Glomerulopatie ve spojení se systémovými nemocemi Systémový lupus erythematodes § Nefritida se objevuje u 50 -70% nemocných se SLE (abnormality při biopsii vždy) § Klinický obraz: - asi u ¼ klinické příznaky v době diagnózy - variabilní, modifikován základní terapií § Histologické změny: WHO klasifikace – normální glomeruly (typ I) - mezangiální GN (typ II) - fokálně proliferativní GN (typ III) - difúzní proliferativní GF (typ IV) - membranózní GN (typ V) - glomerulání skleróza (typ VI)

Systémové vaskulitidy § heterogenní skupina chorob charakterizovaná nekrotizujícím zánětem cév, který vede k poruše prokrvení oblasti zásobované příslušnými cévami § Etiologie: primární x sekundární § Patogeneze: - poškození IK - ANCA (pauciimunní typ) - poškození buňkami (IV. typ) § Ledviny bývají postižené v závislosti na velikosti cév, které jsou vaskulitidou postiženy – postižení je značně variabilní

Henochova-Schönleinova purpura - systémová vaskulitida postihující cévy středního kalibru § zejména u dětí a mladších osob § často po infekci HCD, lécích § klinický obraz: - non-trombocytopenická purpura (příčinou je leukocytoklastická dermální vaskulitida) - postižení kloubů, serózních blan, GIT a glomerulů změny takřka identické s Ig. A nefropatií

Polyarteritis nodosa - je onemocněním středních a malých arterií s postižením všech tří vrstev stěny cév vedoucích ke vzniku mnohočetných aneuryzmat, trombů a infarzací § Etiopatogeneza: obvykle ? ? ? - úloha imunokomplexů, hypersenzitivní reakce, viróz § Klinický obraz: variabilní – celkové příznaky + postižení vnitřních orgánů § (kůže, klouby, ledviny, GIT, srdce…) Histologicky: postiženy tepny predilekčně v místě větvení fibrinoidní přestavba + infiltrace polymormonukleáry a eozinofily trombózy, aneuryzmata hojení vede k uzávěrům cév Glomerulonefritida – obvykle segmentová a proliferační

Pauci-imunitní nekrotizující GN Mikroskopická polyarteritida - postihuje cévy ledvin, event. Plic - obraz fokální segmentální nekrotizující GN s tvorbou srpků Wegenerova granulomatóza Nekrotizující zánět HCD (sinusitis) či DCD, ORL oblasti + glomerulonefritida a systémová vaskulitida postihující kterýkoliv orgán ANCA – respirační vzplanutí fagocytujících buněk uvolnění kyslíkových radikálů degranulace poškození endoteliálních buněk (fokální proliferativní GNs tvorbou srpků)

Diabetická nefropatie = diabetická interkapilární glomeruloskleróza (sy Kimmelstielův-Wilsonův) Etiopatogeneze: hyperglykémie ovlivňuje prostřednictvím glykace strukturu BM i mezangiální matrix průtoku plazmy se tlakem (hyperfiltraci) proliferace buněk ztluštění GMB s expanzí mezangia glomeruloskleróza Klinický obraz: stadium latentní (časné) – klinicky asymptomatické stadium incipientní DM nefropatie stadium manifestní DM nefropatie stadium chronické renální insuficince
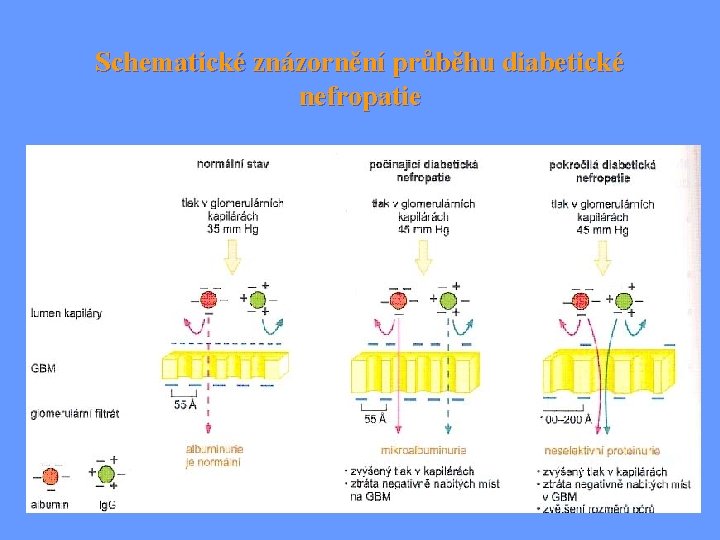
Schematické znázornění průběhu diabetické nefropatie

Amyloidóza • Ledviny patří k orgánům nejčastěji postiženým oběma hlavními typy amyloidózy (tj. AL i AA amyloidózou) AL amyloidóza – komplikací monoklonálních gamapatií (myelomu, (primární) makroglobulinémie, některých lymfomů) AA amyloidóza – komplikace chronických zánětlivých onemocnění (RA, (sekundární) Bechtěrevovy choroby, TBC, Crohnovy nemoci apod. ) Klinický obraz: nefrotický syndrom, postupně se vyvíjí selhání ledvin

Hereditární nefropatie Alportův syndrom - Hereditární nefritida s hluchotou (X vázaná) - Patogeneze: defekt syntézy kolagenu ( -řetězců) GMB velmi tenká nebo mnohovrstevná GN fokální (difúzní) proliferacese segmentální sklerózou hematurie, proteinurie až závažné renální selhání (muži) Kongenitální nefrotický syndrom - AR dědičnost - Patogeneze: defekt syntézy složek bazálních membrán - masívní a neselektivní proteinurie Nefrotický syndrom of prvních týdnů života --- selhání ledvin

Poruchy funkce tubulů Obecnými projevy porušené funkce tubulů jsou: • • • glykosurie při normální koncentraci glukózy v krvi aminoacidurie polyurie nadměrné ztráty Na+ (tzv. sůl ztrácející nefropatie) poruchy ve vylučování iontů H+ a a NH 3+ (tubulární acidóza) hypokalémie nebo hyperkalémie snížení koncentrační schopnosti ledvin přítomnost zvýšeného počtu válců v močovém sedimentu tubulární proteinurie ( 2 -mikroglobulin, lyzozym…)

Rozdělení poruch ledvinných tubulů • Vrozené poruchy tubulární metabolické defekty polycystické onem. Ledvin • Získané poruchy - poškození funkce při obstrukci v odtoku moče - ischemické poškození ledvinných tubulů - toxické poškození tubulů - poškození tubulů zánětem - poškození ledvinného intersticia při chron. Hyperkalcémii a hypokalémii - nefropatie způsobená analgetiky

Vrozené tubulární metabolické defekty • Fanconiho syndrom – důsledkem defektu Na+/K+-ATPasy - postiženy transportní funkce proximálního tubulu: * renální glykosurie (při normální glykémii) * tubulární proteinurie (především 2 -mikroglobulin) * aminoacidurie * hyperfosfaturie a hnypofasfatemie * hyperurikosurie * proximální renální tubulární acidóza ( resorpce hydrogenkarbonátů) * frakční exkrece Na+ > 1% - sekundární porucha kostí (rachitis, osteomalacie, poruchy růstu kostí) - tendence k hypovolémii (projevy ortostatické hypotenze) sekundární hyperaldosteronismus hypokalémie (sval. slabost)

Renální tubulární acidózy (RTA) • RTA jsou nemoci, kdy ledviny nejsou schopny vylučovat do • • • § § moči kyseliny, což vede k metabolické acidóze. Systémová acidóza s normálním aniontovým gapem (hyperchloremická), způsobená neschopností renálních tubulů udržovat acidobazickou rovnováhu, s normální GFR. Rozeznáváme typy 1 -4 Příčiny: vrozené (genetické predispozice) získané (sekundární): - imunologické - léky indukované - strukturální poškození tubulárních buněk.

Renální tubulární acidóza (RTA) • Proximální RTA (typ II) - defektní je Na+/H+ kotransportér v prox. tubulu ( prox. sekrece H+) omezena resorpce bikarbonátů - většinou jen snížená hladina plazm. bikarbonátů (norm. kyselá moč) v krvi acidémie umožní reabsorbovat více Cl- hyperchlorémie - zvýšený přísun bikarbonátů (záporně nabité) do distálního tubulu sníží luminální potenciál – usnadní exkreci K+ hyperchloremická hypokalemická metabolická acidóza - v kombinaci s Fanconiho syndromem nebo izolovaně - zablokovat resorpci bikarbonátů můžeme i podáním diuretik blokujících karboanhydrázu



• Distální RTA (typ I) - důsledkem defektu H+/K+-ATPasy v distálním tubulu a kortikálním sběracím kanálku - je postižena acidifikace moči (v důsledku postižení sekrece H+ iontů do distálního nefronu) – moč se může okyselit jen na p. H = 5, 5 -6 - sníží se též reabsorpce bikarbonátů (norm. se vstřebává v dist. tubulu cca 10%) - za do moče ztracené bikarbonáty do krve přejdou chloridy - sníží-li se sekrece H+ iontů do tubulů, zvýší se tím exkrece K+ iontů hyperchloremická hypokalemická metbolická acidóza Další 2 důsledky distální RTA: - osteomalacie a hyperkalciurie – mobilizace solí Ca 2+ a Mg 2+ ze skeletu k pufrování kyselých aniontů - nefrokalcinóza a nefrolithiáza – acidózou podmíněné utlumení glykolyt. enzymů (např. fosfofruktokinázy) vede k potlačení renální tvorby a vylučování citrátu (pro vazbu Ca 2+) Ca 2+-fosfátové krystaly


RTA – typ 4 • „Hyporeninemický hypoaldosteronismus“. • Hyperkalémie a acidóza u pacientů s lehkou chronickou renální insuficiencí na podkladě tubulo-intersticiální nemoci ledvin (např. refluxní nefropatie) nebo diabetu. • Plazmatický renin a aldosteron jsou nízké. • Identický syndrom může být způsoben chronickým podáváním NSAIDs, které snižují sekreci reninu a aldosteronu. • p. H moči nízké

RTA-typ 4 Příčiny • Deficit aldosteronu § § Syndrom hyporeninemického hypoaldosteronismu Addisonova nemoc Heparin K+ nešetřící diuretika • Dysfunkce sběracích kanálků při renální insuficienci § § Diabetická nefropatie Intersticiální nefritis Obstrukční uropatie Transplantace ledvin


Nález Distální (I) Proximální (II) Typ IV Útlum růstu ano ano K v séru N až p. H moči během acidózy >6 <6 <6 Exkrece K+ Exkrece Ca++ Exkrece citrátu Exkrece HCO 3 - při normálním <5 sérovém HCO 3(moč-krev) PCO 2 N až N (? ) N N > 15 < 15 N ? Glykosurie, aminoacidurie, hyperfosfatémie ne ano Ne Nefrokalcinóza ano ne Ne Křivice ano ne Ne Doporučení pro K+ ne zvýšit ne

Bartterův syndrom • Příčinou je vrozený defekt Na+/K+/2 Cl- symportu v epiteliích vzestupné části • Henleovy kličky Snížená resorpce Na+ vede ke zvýšenému Na+ v distálních segmentech, což vede k stimulaci resorpce Na+ v distálním tubulu s následnou zvýšenou sekrecí K+ vylučování PGE 2 stimulaci reninu zvýšení produkce ANG II a aldosteronu (zesiluje sekreci K+) • Projevy: sekundární hyperaldosteronismus se značnou hypokalémií a metabolickou alkalózou svalová slabost Pseudo-Barterrův syndrom - při chronickém užívání diuretik „nešetřících K+“ – např. furosemidu


Liddlův syndrom • Jde o defekt apikálních Na+ kanálů v distálním tubulu, které jsou norm. aktivovány aldosteronem – při této poruše jsou aktivovány trvale (označován jako psudohyperaldosteronizmus) • dochází k zesílené resorpci Na+ a sekreci K+ a H+ důsledkem je hypertenze, hypokalémie a alkalóza Na+ kanál se dá terapeuticky selektivně blokovat diuretikem zv. amilorid

Vrozená hypofosfatémie (fosfátový diabetes) • Označuje se i jako vitamin-D rezistentní rachitis • Příčina: defekt 2 Na+HPO 42 - kotransportéru v proximálním tubulu (a v jejunu) - způsobuje osteomalácii • Jako izolovaná porucha x v rámci Fanconiho syndromu

Renální diabetes insipidus - defekt genu pro V 2 receptor ( X chromozom) nebo mutace genu pro vodní kanál akvaporin 2 v epiteliích sběr. kanálků snížená schopnost koncentrovat moč i při dostatku ADH polyurie s nízkou osmolalitou moče dehydratace (s hypernatrémií)

Renální glukosurie (renální diabetes mellitus) • Porušena resorpce glukózy (objevuje se v moči už při malém zvýšení koncentrace) • Rozlišujeme 2 typy: - typ A: - typ B: snížená maximální transportní rychlost pro glukózu snížená afinita transportéru pro substrát Příznaky: - glukosurie - osmotická diuréza typ B se může vyskytovat součastně s transportní poruchou ve střevě

Poruchy transportu aminokyselin • většinou jsou postiženy kotransportéry na apikálních membránách • často nejen v ledvinách, ale i v játrech a ve střevě aminoacidurie koncentrace AK ve stolici poruchy jater • Koncentrace AK v plazmě – normální (postižena jen renální resorpce) - snížená Hartnupova nemoc - defekt transportérů pro neutrální AK (mimo glycin a iminokys. ) - důsledky: projevy nedostatku AK, poškození CNS produkty odbourávání (např. indikán), snížená syntéza nikotinamidu – kožní pelagroidní změny

Klasická cystinurie - Defekt resorpce lysinu, argininu a ornithinu - hromadí se v lumen tubulů - a tlumí resorpci cystinu Projevy: vznik konkremetů v ledvinách (AK s nejnižší rozpustností) Malabsorpce tryptofanu (sy modrých plenek) - v důsledku oxidace na indikán Malabsorpce methioninu a fenylalaninu (syndrom sušárny chmele) - typický pach moči viz výše

Polycystické onemocnění ledvin • jde o AD (vzácněji AR - juvenilní) onemocnění s tvorbou mnohočetných cyst s epitelovou výstelkou v ledvinách (vzácněji i játrech) • Mutace genů PKD 1 a PKD 2 – produkty jsou polycystin 1 a 2 (funkce není dostatečně známa – snad plní funkci kanálů pro kationty (Ca 2+) v membráně ER) • Projevy: - zvětšení ledvin - hematurie - renální arteriální hypertenze CHSL se sníženou koncentrační schopností ledvin a GFR

Získané tubulární metabolické defekty • Při poškození tubulů jde většinou i o postižení intersticia ledvin tubulointersticiální nefropatie (tubulointersticiální nefritida) • Projevy: * počáteční hypertrofie tubulů, přítomnost zánětlivých buněk v intersticiu, proliferací fibroblastů a hromaděním kolagenu * změny vyústí v atrofii tubulů a fibrotizaci intersticia CHSL Významná role v patogenezi se přisuzuje angiotenzinu II farmaka inhibující tvorbu ANG II zpomalují průběh onemocnění
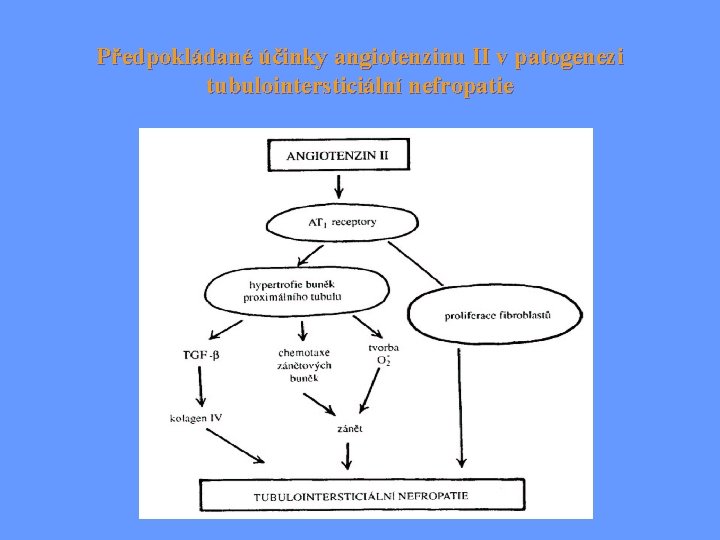
Předpokládané účinky angiotenzinu II v patogenezi tubulointersticiální nefropatie

Poškození funkce ledvinových tubulů při obstrukci v odtoku moči • tlaku v ledvinné pánvičce a ledvinných tubulech vede k dilataci interference s aktivním transportem moči ( tlak se propaguje do Bowmanova pouzdra GFR RBF atrofie nefronů Klinickou manifestací: anurie a ASL při úplné oboustranné obstrukci CHSL s polyurií, azotémíí, hyperkalémií u částečné Po uvolnění obstrukce může dojít k tzv. postobstrukční diuréze (výrazem obnovení nebo zvýšení GFR při současném postižení tubulů)
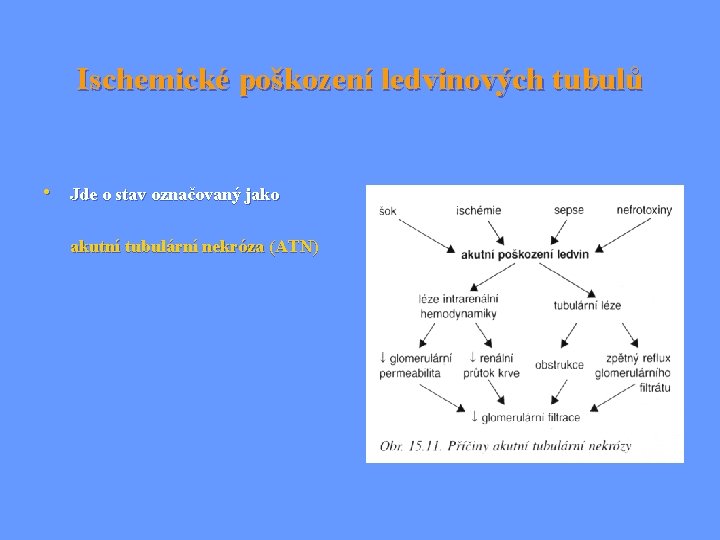
Ischemické poškození ledvinových tubulů • Jde o stav označovaný jako akutní tubulární nekróza (ATN)

Toxické poškození ledvinových tubulů • Celá řada nefrotoxických látek – zánětlivá reakce (intersticiální nefritis) - látky s původem v organizmu: hemoglobin, myoglobin, kys. Močová - kovy: rtuť, arzen, olovo, kadmium… - tuková rozpouštědla: toulen, etylenglykol… - cytostatika: cisplatina, metotrexát… - ATB: amfotericin B, aminoglykosidy, TTC, sulfonamidy… - diuretika: furosemid, tiazidy - jiné: amfetaminy, ACEI, cyklosporin… Poškození ledvin může být – akutní (ATN) ASL - chronické CHSL

Poškození ledvinových tubulů zánětem • Chronický zánět - zdroj kyslík. radikálů, proteáz, komplementu, cytotoxických lymfo, cytokinů…. (poškození) • Může jít o: a) abakteriální zánět – může být součástí toxického poškození b) alergický zánět c) bakteriální zánět - šířící se ascendentně (pyelonefritida) ! - descendentní cesta (hematogenní) predispozicí : poruchy odtoku moči DM

Poškození ledviného intersticia při chronické hyperkalcémii a hypokalémii • Nefropatie při chronické hyperkalcémii: - z důvodu hyperparatyreózy, sarkoidózy, nádor. onemocnění, intoxikace vit. D… - způsobena kalcifikacemi v oblasti sběracích kanálků, distálního nefronu a Henleovy kličky dilatace a atrofie tubulů a postižení intersticia - je snížena koncentrační schopnost ledvin polyurie, nykturie (CHSL) • Nefropatie při chronické hypokalémii: - může způsobit snížení koncentrační schopnosti ledvin (narušení mechanizmu tvorby osmotického gradientu v intersticiu dřeně ledviny)

Nefropatie způsobená analgetiky • Chronické užívání kombinace analgetik obsahujících směs kyseliny acytylosalicylové paracetamolu kofeinu může poškodit kapiláry ve dřeni ledvin a vést k nekróze renální papily * hematurie * ledvinná kolika - závažná je intersticiální fibróza a atrofie kůry ledviny
- Slides: 74