NEFROTK SENDROM 1 Dr ule engl Nefroloji Bilim

NEFROTİK SENDROM (1) Dr. Şule Şengül Nefroloji Bilim Dalı
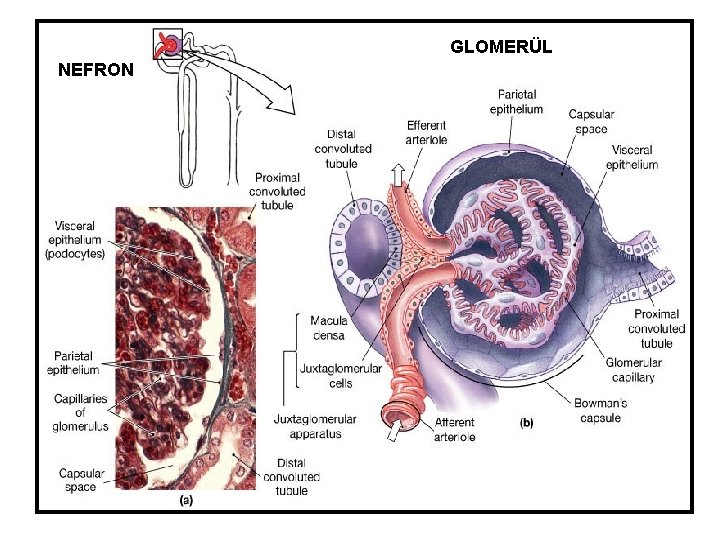
GLOMERÜL NEFRON
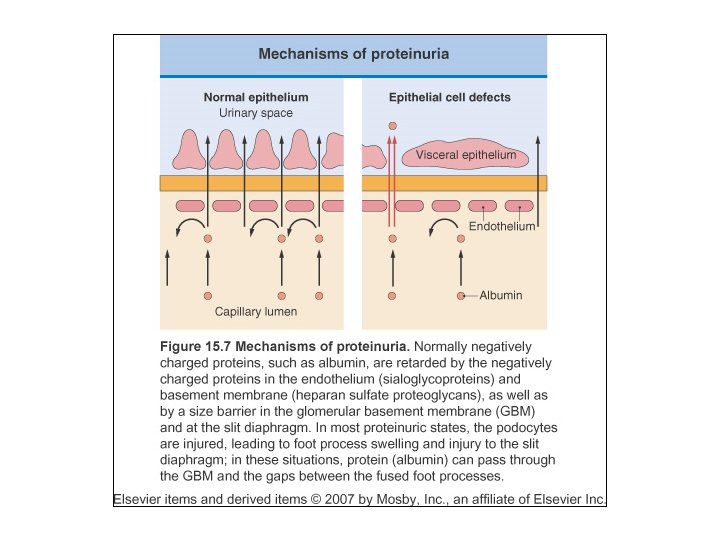

FİLTRASYON MEMBRANININ PROTEİNLERE KARŞI BARİYERLERİ PROTEİNLERİN VE MEMBRANIN ELEKTRİKSEL YÜKÜ Ø PROTEİNLERİN BÜYÜKLÜĞÜ VE ŞEKLİ Ø
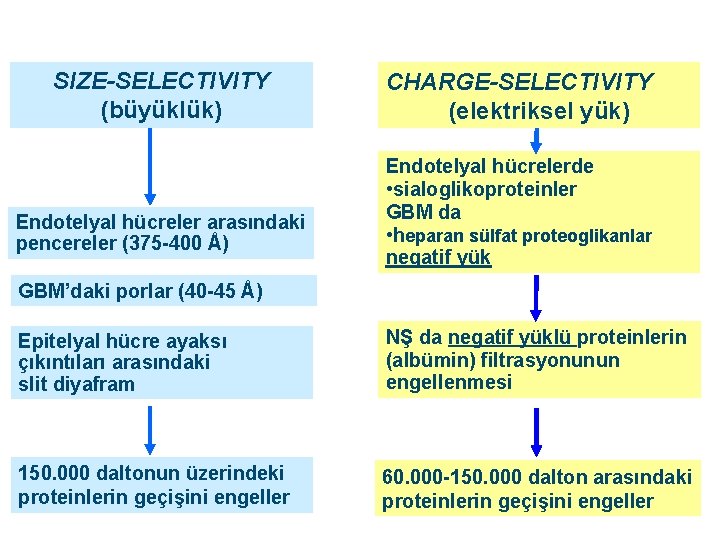
SIZE-SELECTIVITY (büyüklük) Endotelyal hücreler arasındaki pencereler (375 -400 Å) CHARGE-SELECTIVITY (elektriksel yük) Endotelyal hücrelerde • sialoglikoproteinler GBM da • heparan sülfat proteoglikanlar negatif yük GBM’daki porlar (40 -45 Å) Epitelyal hücre ayaksı çıkıntıları arasındaki slit diyafram NŞ da negatif yüklü proteinlerin (albümin) filtrasyonunun engellenmesi 150. 000 daltonun üzerindeki proteinlerin geçişini engeller 60. 000 -150. 000 dalton arasındaki proteinlerin geçişini engeller
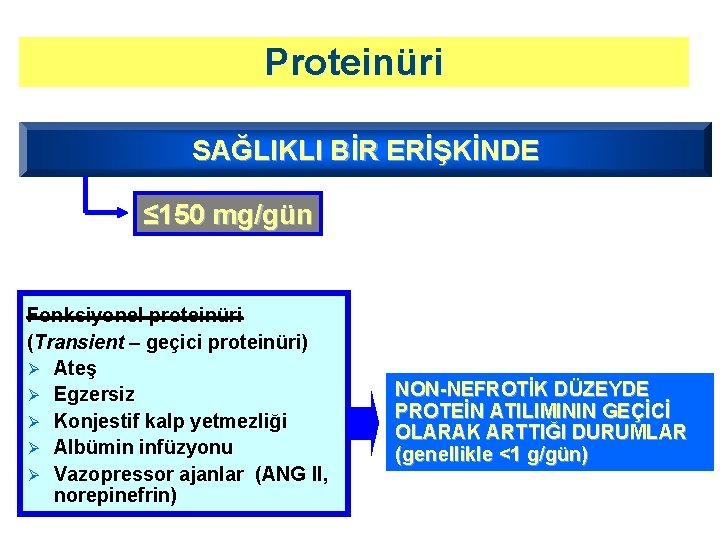
Proteinüri SAĞLIKLI BİR ERİŞKİNDE ≤ 150 mg/gün Fonksiyonel proteinüri (Transient – geçici proteinüri) Ø Ateş Ø Egzersiz Ø Konjestif kalp yetmezliği Ø Albümin infüzyonu Ø Vazopressor ajanlar (ANG II, norepinefrin) NON-NEFROTİK DÜZEYDE PROTEİN ATILIMININ GEÇİCİ OLARAK ARTTIĞI DURUMLAR (genellikle <1 g/gün)
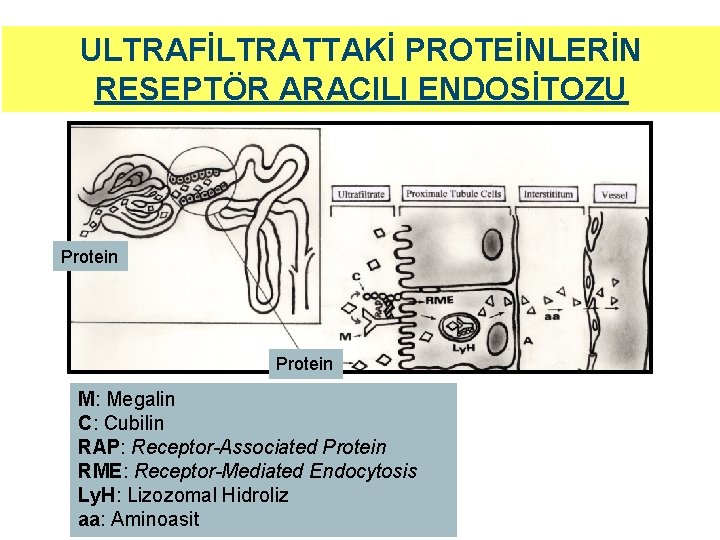
ULTRAFİLTRATTAKİ PROTEİNLERİN RESEPTÖR ARACILI ENDOSİTOZU Protein M: Megalin C: Cubilin RAP: Receptor-Associated Protein RME: Receptor-Mediated Endocytosis Ly. H: Lizozomal Hidroliz aa: Aminoasit

Proteinürinin Normalleri Fizyolojik proteinüri erişkinlerde ≤ 150 mg/gün l 20 -30 mg albumin l 10 -20 mg düşük molekül ağırlıklı proteinler l 40 -60 mg Tamm-Horsfall proteini ve diğerleri Ø Yüksek albumin atılımı (Mikroalbuminüri) l diyabetik nefropati ve kardiyovasküler risk değerlendirilmesinde-hipertansiflerde l 30 -300 mg/gün l albumin/kreatinin = 0. 03 -0. 3 Ø Overt proteinüri (aşikar proteinüri, çok yüksek albumin atılımı) (Makroalbuminüri) l Albumin atılımının >300 mg/gün Ø

Proteinüri: Tanımlar ve Türleri (1) (Persistan Proteinüriler) İzole proteinüri: Hematüri veya GFH’de azalma olmaksızın proteinüri olması Ø Ortostatik proteinüri: (<1 -2 g/gün) Ø l (30 yaş üzerinde sık görülmez, adolesanlarda %2 -5+) Glomerüler proteinüri Ø Tübüler (tübulointerstisyel) proteinüri Ø Taşma proteinürisi Ø Post-renal proteinüri Ø l l İdrarda hem albumin hem de total proteinin ölçülmesi proteinürinin türünün saptanmasına yardımcı olabilir İdrarda [albumin] / [protein] > 0. 4 ise ağırlıklı olarak glomerüler proteinüri

Proteinüri: Tanımlar ve Türleri (2) Glomerüler proteinüri: Albumin gibi makromoleküllerin filtrasyon bariyerini geçmesiyle oluşur (Miktar değişken, genellikle nefrotik) l Diyabetik nefropati ve diğer glomerüler hastalıklar l Benign nedenleri, ortostatik proteinüri ve egzersizle indüklenen proteinüri (1 -2 gr/gün ü geçmez) Ø Tübüler proteinüri: İdrara geçen düşük molekül ağırlıklı proteinlerin (hafif zincir, RBP, B 2 -mikroglobulin. . ) bir tübüler hastalık nedeniyle proksimal tubuler reabsorbsiyonunun bozulduğu ya da glomerüler hastalık nedeniyle idrara geçişlerinin arttığı durumlarda görülür (<3 gr/gün) Ø Taşma proteinürisi: Dolaşımda artmış proteinlerin ultrafiltrata geçişlerinin arttığı durumlarda görülür (Miktar değişken, nefrotik olabilir) l Hafif zincir (MM), lizozim (AML), myoglobin (rabdomiyoliz), hemoglobin (intravasküler hemoliz) Ø Post-renal proteinüri: İYE’nin seyri sırasında görülebilen genellikle lökositürinin eşlik ettiği non-albumin proteinüridir (<1 gr/gün) Ø

Proteinüri: Selektivite Ig. G klirensi/Transferrin klirensi Ø Ig. G klirensi/Albumin klirensi Ø l l <0. 1 » » Selektivitesi yüksek proteinüri (elektriksel bariyerde bozukluğa işaret eder, boyut bariyeri nisbeten korunmuştur) >0. 2 » » Non-selektif proteinüri Primer hastalıkla ilişkili olarak hasarın şiddeti, prognozu ve steroide yanıtı hakkında fikir verebilir Klinikte kullanımı yaygın değildir

Proteinüri Tayin Yöntemleri (1) Ø SEMİKANTİTATİF YÖNTEMLER l Standart idrar tetkik çubukları: • Albumini veya proteini saptamaya yönelikler • Non-albumin proteinlere insensitif • Negatif • • • Eser- 15 -30 mg/dl 1+ — 30 -100 mg/d. L 2+ — 100 -300 mg/d. L (proteinüri >500 mg/gün) 3+ — 300 -1000 mg/d. L 4+ — >1000 mg/d. L Yalancı pozitiflik: İV iyotlu kontrast madde kullanıldıktan sonra (24 saat beklenmeli), alkali idrar (p>8), gross hematüri ve lokal antiseptiklerin kullanıldığı durumlarda

Proteinüri Tayin Yöntemleri (2) Ø SEMİKANTİTATİF YÖNTEMLER l l l Sülfosalisilik asit (SSA) testi: İdrardaki tüm proteinleri saptar ve duyarlılığı 5 -10 mg/dl’dir İdrar çubuğu negatif, SSA pozitif ise non-albumin proteinüri akla gelmeli 1 ölçü idrar supernatantı + 3 ölçü SSA (%3) karıştırılır ve bulanıklık derecelendirilir • • • 0 -----bulanıklık yok Eser-hafif bulanıklık (1 -10 mg/dl) 1+--arkasından yazı okunabilen bulanıklık (15 -30 mg/dl) 2+--presipitat oluşmadan beyaz bulutlanma (40 -100 mg/dl) 3+--belirgin presipitatla yoğun beyaz bulutlanma (150 -300 mg/dl) 4+--çökelti oluşması (500 mg/dl)

Proteinüri Tayin Yöntemleri (3) Ø Kantitatif Yöntemler l 24 saatlik idrarda turbidimetrik yöntemle: • Altın standart yöntemdir • Zahmetlidir • <50 yaş altı kadında 24 sa kreatinin atılımı 15 -20 mg/kg, erkekte 20 -25 mg/kg • >50 -90 yaş arasında günlük kreatinin atılımı %50 daha az l l Protein / Kreatinin Albumin / Kreatinin

Proteinüri: Yaklaşım (1) Anamnez - Fizik İnceleme l DM, malignite, sistemik hastalıklar, otoimmun hastalıklar, önceki böbrek hastalığı, ilaç kullanımı, infeksiyonlar…. . Ø Laboratuvar İncelemeleri: l İdrar sedimenti, dismorfik eritrositler, sellüler silendirler, lökositüri, lipidüri l Serum kreatinin, GFH tahmini Bu değerlendirme sonucunda aşikar bir etiyoloji saptanmamış izole proteinürili hastalar transient (geçici) proteinüri ve ortostatik proteinüri açısından değerlendirilmelidir Ø

Proteinüri: Yaklaşım (2) Persistan proteinüri (>500 mg/gün) ve / veya yüksek albuminüri saptanan hastalar ileri değerlendirme, tanı yöntemleri (böbrek biyopsisi vs) ve tedavi planı açısından nefroloğa yönlendirilmelidir Genel Yaklaşım: Ø İzole persistan proteinüri 1 gr/gün’ ün altında ise böbrek biyopsisi önerilmez Ø 1 -2 gr/gün persistan proteinürinin değerlendirilmesinde biyopsi kararında sistemik ve laboratuvar değerlendirme sonuçları önemlidir Ø >3 gr/gün persistan proteinüri durumlarında kontrendikasyon yoksa böbrek biyopsisi genellikle önerilir Ø
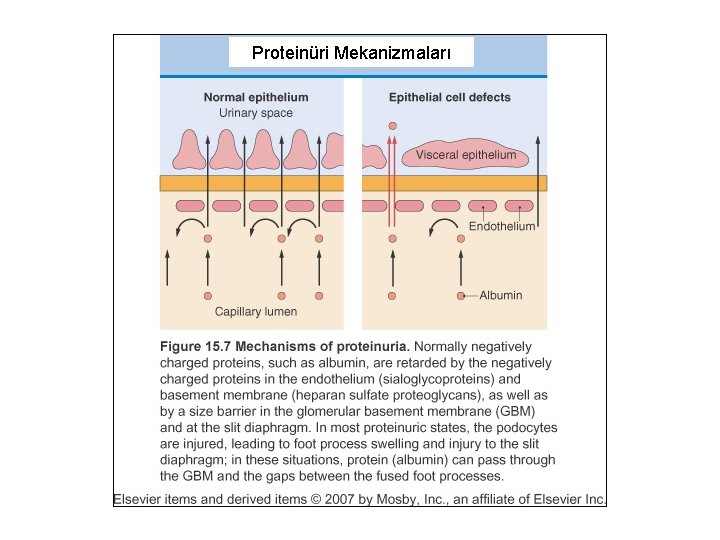
Proteinüri Mekanizmaları
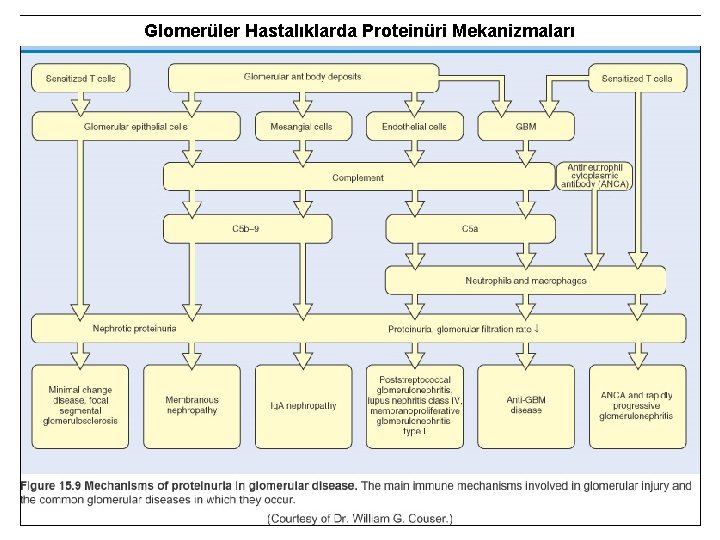
Glomerüler Hastalıklarda Proteinüri Mekanizmaları
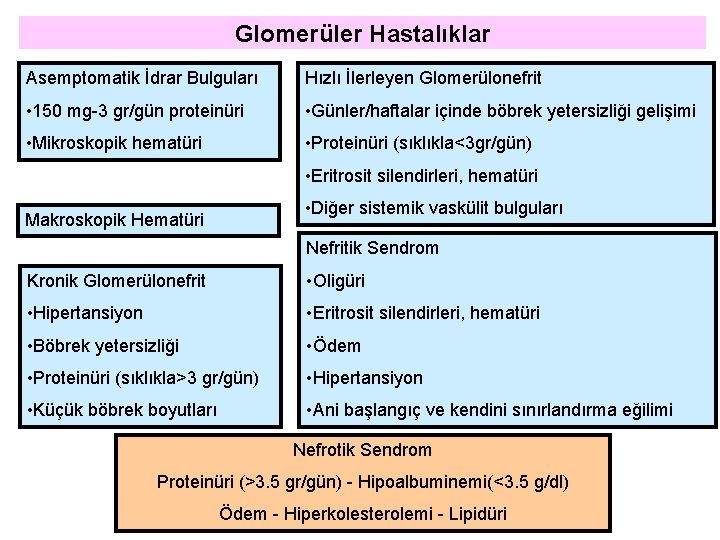
Glomerüler Hastalıklar Asemptomatik İdrar Bulguları Hızlı İlerleyen Glomerülonefrit • 150 mg-3 gr/gün proteinüri • Günler/haftalar içinde böbrek yetersizliği gelişimi • Mikroskopik hematüri • Proteinüri (sıklıkla<3 gr/gün) • Eritrosit silendirleri, hematüri • Diğer sistemik vaskülit bulguları Makroskopik Hematüri Nefritik Sendrom Kronik Glomerülonefrit • Oligüri • Hipertansiyon • Eritrosit silendirleri, hematüri • Böbrek yetersizliği • Ödem • Proteinüri (sıklıkla>3 gr/gün) • Hipertansiyon • Küçük böbrek boyutları • Ani başlangıç ve kendini sınırlandırma eğilimi Nefrotik Sendrom Proteinüri (>3. 5 gr/gün) - Hipoalbuminemi(<3. 5 g/dl) Ödem - Hiperkolesterolemi - Lipidüri


NEFROTİK SENDROM: TANIM Ø Karakteristik Pentad l l l Proteinüri (>3. 5 gr/gün) Hipoalbuminemi(<3. 5 gr/dl) Ödem Hiperkolesterolemi Lipidüri >3. 5 gr/gün proteinürisi olan her hastada sendromun tüm bulguları gözlenmeyebilir Ø Ağır proteinüriye albumin sentez yanıtındaki bireysel farlılıklar bunda etkili olabilir Ø

NEFROTİK SENDROM: ETİYOLOJİ PRİMER SEKONDER
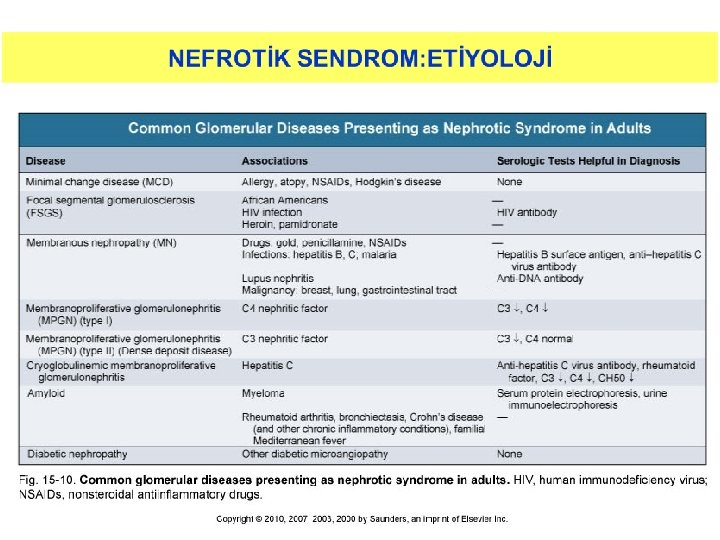
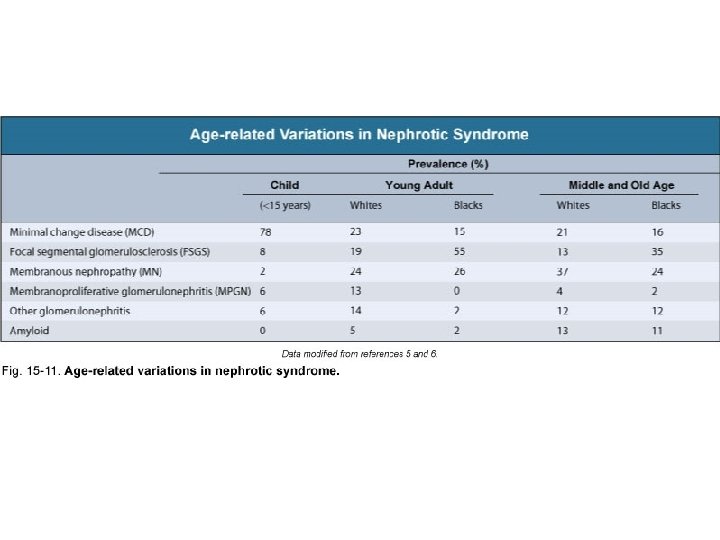

Sekonder Nefrotik Sendrom Nedenleri Ø Ø İNFEKSİYONLAR Bakteriyel • Streptokok, stafilokok, tbc, sfiliz, lepra Viral • Hepatit B ve C, CMV, Epstein-Barr, HIV Helmintik • Şistosomiazis, filariazis, ekinokok Protozoal • Malarya, toksoplazmozis MALİGNİTELER Ø Soliter • Akciğer, kolon, mide, meme, böbrek, serviks, over, prostat, pankreas Ø Lenfoproliferatif • Lösemi, lenfoma, multipl myelom

Sekonder Nefrotik Sendrom Nedenleri l l l l SİSTEMİK HASTALIKLAR Diabetes Mellitus Amiloidozis SLE Vaskülitler Kriyoglobülinemi Dermatomiyozit Sarkoidoz Miksödem l l l HEREDİTER HASTALIKLAR Alport sendromu Fabry hastalığı Nail-patella sendromu Orak hücreli anemi Konjenital nefrotik sendrom 1 -antitripsin eksikliği

Sekonder Nefrotik Sendrom Nedenleri l l l l İLAÇLAR Penisilamin, probenesid, pamidronat Parametadion, trimetadion Kaptopril, NSAİ ilaçlar Organik altın, eroin Bizmut, civa ALLERJENLER Yılan ve böcek sokması Polenler Aşı ve serumlar l l l DİĞER Gebelik Akselere hipertansiyon Konjestif kalp yetmezliği Konstrüktif perikardit Vezikoüreteral reflü Kr. transplant rejeksiyonu
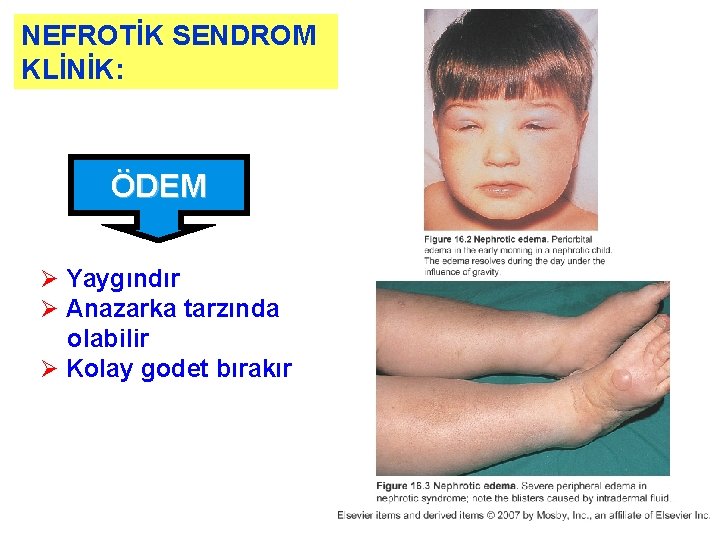
NEFROTİK SENDROM KLİNİK: ÖDEM Ø Yaygındır Ø Anazarka tarzında olabilir Ø Kolay godet bırakır
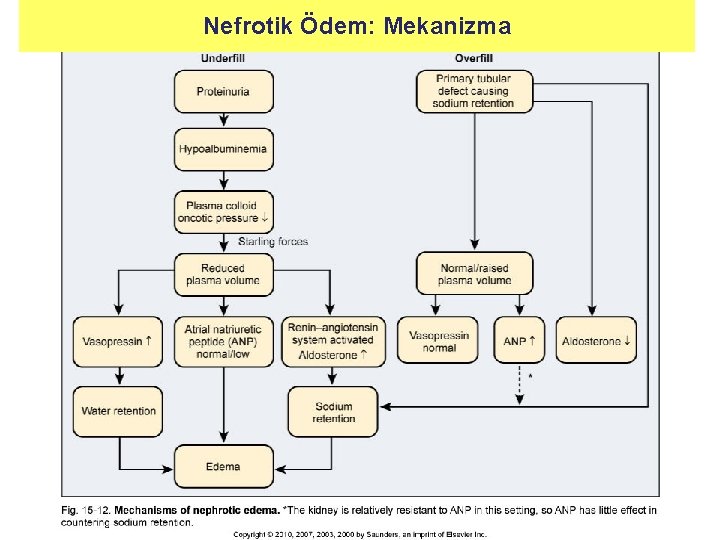
Nefrotik Ödem: Mekanizma
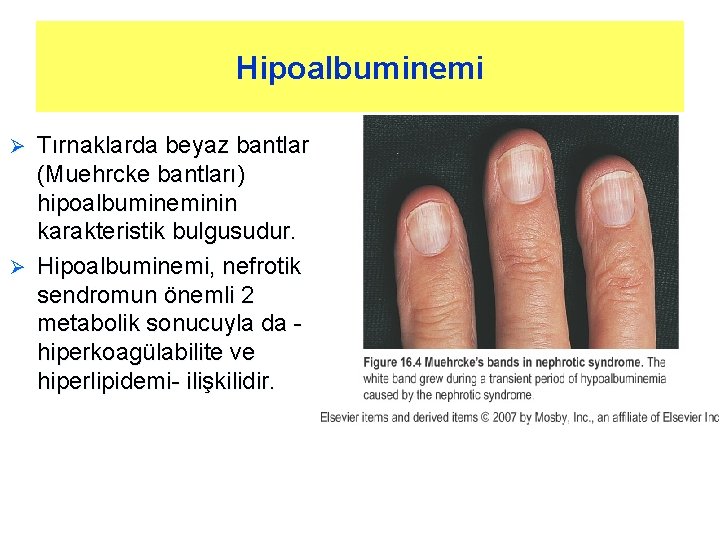
Hipoalbuminemi Tırnaklarda beyaz bantlar (Muehrcke bantları) hipoalbumineminin karakteristik bulgusudur. Ø Hipoalbuminemi, nefrotik sendromun önemli 2 metabolik sonucuyla da hiperkoagülabilite ve hiperlipidemi- ilişkilidir. Ø

Nefrotik Sendrom: Laboratuvar q q q q q Serum kreatinin ve GFH T. Protein Albümin T. Kolesterol Trigliserid VLDL-kolesterol LDL-kolestrol HDL-kolesterol N, , s. T 3, s. T 4 N TSH N Protein Elektroforezi § Albümin § Alfa 1 globülin , N § Alfa 2 globülin § Beta globülin , N § Gamma globülin İmmun belirteçler: • ANA, ANCA, Ig’ler, komplemenlar…. İdrar incelemesi:

Nefrotik Sendromlu Hasta: Yaklaşım Ø Etiyolojinin saptanması Ø Histopatolojik lezyonun belirlenmesi Ø Komplikasyonların araştırılması Ø Prognozun değerlendirilmesi Ø Tedavi l Konservatif tedavi l Hastalığa spesifik tedavi

Primer Nefrotik Sendromlar: Histopatolojik Sınıflama Ø Minimal değişiklik hastalığı Ø Fokal segmental glomerüloskleroz Ø Membranöz nefropati Ø Membranoproliferatif glomerülonefrit Ø Mezangial proliferatif glomerülonefrit Ø Ig. A nefropatisi

Minimal Değişiklik Hastalığı: MDH (Nil Hastalığı-Lipoid Nefroz) Ø Çocuklarda sık Ø 10 yaş % 90 Ø 10 yaş % 50 Ø Erişkin % 15 -20 Ø Erkeklerde sık Ø Ani başlangıçlı NS Ø Öncesinde ÜSYE sık Ø Atopiklerde sık Ø ABY eşlik edebilir q Hematüri % 10 -30 q Hipertansiyon nadir q Selektif proteinüri q Tromboz riski yüksek q Ig. A ve Ig. E düzeyleri yüksek olabilir q Komplemanlar normal

MDH Ø Primer (İdiyopatik) SEKONDER NEDENLER Ø Hodgkin hastalığı Ø Lösemi Ø NSAI ilaçlar, altın Ø Lityum, interferon Ø Viral ve parazitik inf. Ø Allerjik olaylar Ø Maligniteler HİSTOPATOLOJİ Nil hastalığı ya da minimal değişiklik hastalığı olarak adlandırılmasının nedeni: IM: Normal veya minimal değişiklikler IF: İmmün depolanma yok veya minimal EM: Epitelyal hücrelerin ayaksı çıkıntılarında füzyon
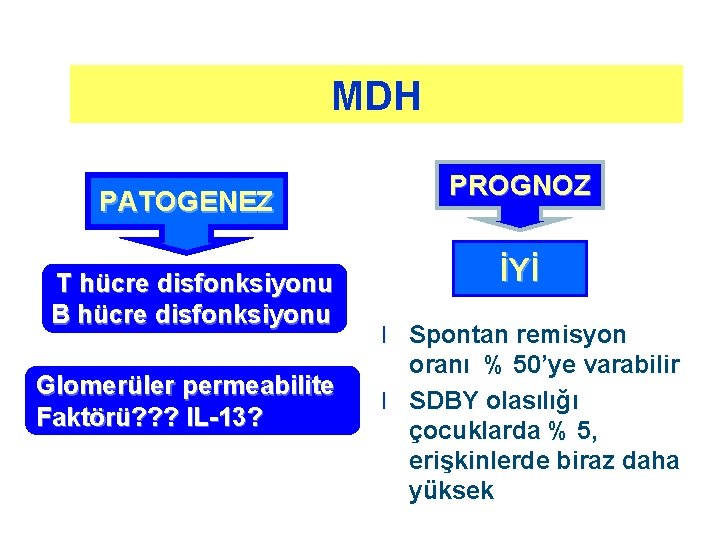
MDH PATOGENEZ T hücre disfonksiyonu B hücre disfonksiyonu Glomerüler permeabilite Faktörü? ? ? IL-13? PROGNOZ İYİ l Spontan remisyon oranı % 50’ye varabilir l SDBY olasılığı çocuklarda % 5, erişkinlerde biraz daha yüksek

Fokal Segmental Glomerüloskleroz: FSGS Ø Genç erişkinlerde sık Ø Ø Ø % 15 -25 % 60 -75 nefrotik sendrom % 30 non-nefrotik proteinüri Hipertansiyon % 45 -65 GFH azalması % 25 -50 Hematüri % 30 -50 Ailesel formlarının tedaviye yanıtı kötüdür Ø Nonselektif proteinüri Ø Komplemanlar normal Ø CIC (% 10 -30) Ø Tübüler bozukluklar l Piyüri l Lenfositüri l Glikozüri l Aminoasidüri l Fosfatüri

FSGS ØPrimer (idiyopatik) FSGS: Sıklıkla nefrotik sendrom+ Ø Sekonder FSGS: Sıklıkla non-nefrotik proteinüri+ Ø AIDS (HIVAN) Ø Eroin alışkanlığı Ø NSAI ilaçlar, IFN, siklosporin, pamidronat Ø Morbid obezite Ø Orak hücreli anemi Ø Veziko-üreteral reflü Ø Renal hipoplazi Ø HİSTOPATOLOJİ IM: Glomerüllerin %50’sinden azında segmental skleroz IF: Yok ya da az miktarda düzensiz Ig. M ve C 3 EM: Ayaksı çıkıntılarda düzleşme Ø Histolojik varyantlar: • Klasik FSGS • Kollapsla seyreden varyant • Tip varyantı • Perihiler varyant • Sellüler varyant
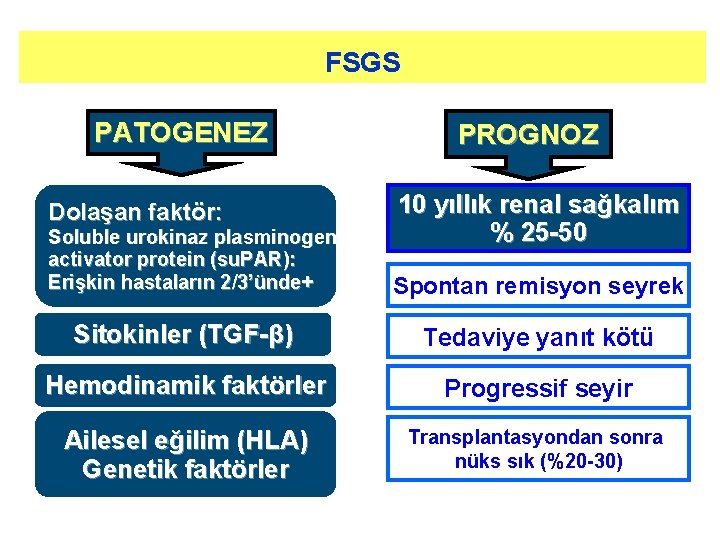
FSGS PATOGENEZ Dolaşan faktör: Soluble urokinaz plasminogen activator protein (su. PAR): Erişkin hastaların 2/3’ünde+ PROGNOZ 10 yıllık renal sağkalım % 25 -50 Spontan remisyon seyrek Sitokinler (TGF-β) Tedaviye yanıt kötü Hemodinamik faktörler Progressif seyir Ailesel eğilim (HLA) Genetik faktörler Transplantasyondan sonra nüks sık (%20 -30)

Membranöz Nefropati: MN Ø Erişkinlerde sık Ø %75 primer (idiopatik) Ø Pik insidans 40 -50 yaş % 25 Ø % 80 -90 nefrotik sendromla seyreder Ø % 10 -20 non-nefrotik proteinüri + Ø Hipertansiyon %30 Ø GFH normal veya hafif azalmış (%30) Ø Trombotik olaylar sık ØŞiddetli proteinüri % 10 -20 selektif ØMikroskobik hematüri % 50 ØMakroskopik hematüri nadir ØKompleman düzeyi normal

MN Primer (İdiyopatik) MN: • HİSTOPATOLOJİ Hastaların çoğunda IM: GBM’ da diffüz kalınlaşma podositlerde bulunan fosfolipaz A 2 reseptörüne IF: GBM boyunca granüler tarzda karşı antikor (PLA 2 R) Ig G ve C 3 birikimi saptanır EM: Sekonder MN: • GBM’ nin dış tarafında Ø Maligniteler subepitelial elektron dense depozit birikimi Ø Otoimmun hastalılklar (SLE. . ) • Ayaksı çıkıntılarda düzleşme Ø Hepatit B ve C • Depozitler arasından GBM’ nin Ø Altın, D-penisilamin, kaptopril, ekspansiyonu (spike) NSAİ ilaçlar • GBM ile çevrelenmiş immun depozitler Ø Tiroidit
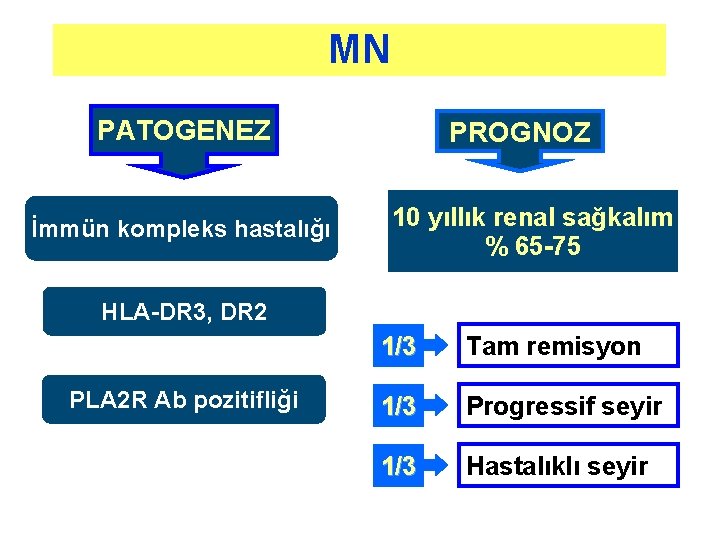
MN PATOGENEZ İmmün kompleks hastalığı PROGNOZ 10 yıllık renal sağkalım % 65 -75 HLA-DR 3, DR 2 PLA 2 R Ab pozitifliği 1/3 Tam remisyon 1/3 Progressif seyir 1/3 Hastalıklı seyir

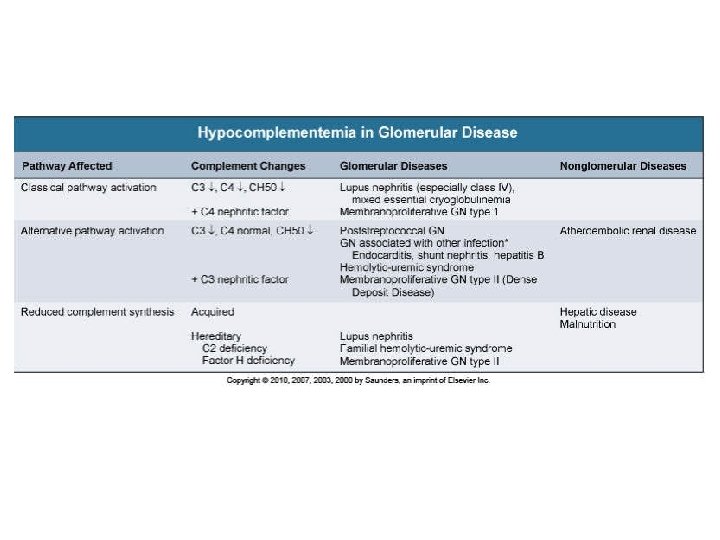
Membranoproliferatif GN: MPGN Ø Hipokomplemantemi l C 3 ve /veya C 4 (%75 -80) l Persistan düşüklük Ø % 50 nefrotik sendrom l C 4 nefritik faktör Ø % 25 asemptomatik l C 3 nefritik faktör idrar anormalliği Ø Tip I: C 3 ve C 4 düşük, C 4 nefritik Ø % 25 akut GN faktör+ Ø Çocuk ve genç erişkinde sık Ø % 10 -15 Ø Ø Proteinüri non-selektif Ø Tip II (Dense deposit hst. ): C 3 düşük ve C 4 normal, C 3 nefritik Hipertansiyon+ faktör+ Hematüri tipik Ø Tip III GFH azalması % 50 • İmmunkompleks mediated MPGN • Kompleman mediated MPGN
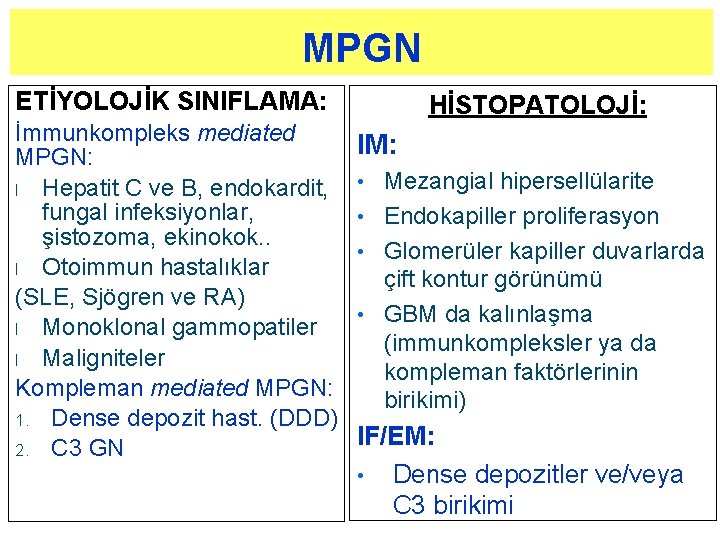
MPGN ETİYOLOJİK SINIFLAMA: İmmunkompleks mediated MPGN: l Hepatit C ve B, endokardit, fungal infeksiyonlar, şistozoma, ekinokok. . l Otoimmun hastalıklar (SLE, Sjögren ve RA) l Monoklonal gammopatiler l Maligniteler Kompleman mediated MPGN: 1. Dense depozit hast. (DDD) 2. C 3 GN HİSTOPATOLOJİ: IM: Mezangial hipersellülarite • Endokapiller proliferasyon • Glomerüler kapiller duvarlarda çift kontur görünümü • GBM da kalınlaşma (immunkompleksler ya da kompleman faktörlerinin birikimi) • IF/EM: • Dense depozitler ve/veya C 3 birikimi
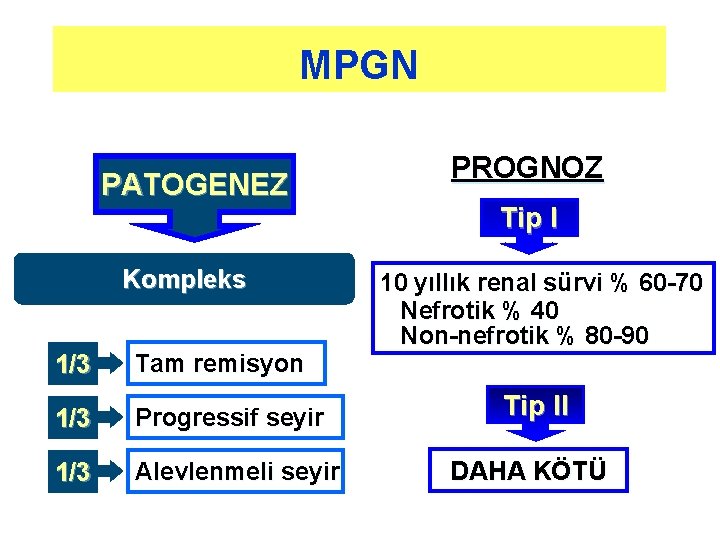
MPGN PATOGENEZ Kompleks 1/3 Tam remisyon 1/3 Progressif seyir 1/3 Alevlenmeli seyir PROGNOZ Tip I 10 yıllık renal sürvi % 60 -70 Nefrotik % 40 Non-nefrotik % 80 -90 Tip II DAHA KÖTÜ

NEFROTİK SENDROM KOMPLİKASYONLARI TEDAVİ Dr. Şule Şengül Nefroloji BD

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø Ø Ø Negatif nitrojen dengesi: Ağır proteinüri, diyette aşırı protein kısıtlaması ve defektif albumin sentezi vücutta negatif nitrojen dengesine yol açar, kas kitlesinde önemli derecede kayıplar olur, ödem bu kaybı gizleyebilir. Hiperkoagülabilite, arteriyel ve venöz tromboz, venöz tromboembolizm Hiperlipidemi ve lipidüri Diğer metabolik etkiler İnfeksiyonlar Böbrek fonksiyonlarında akut veya kronik değişiklikler
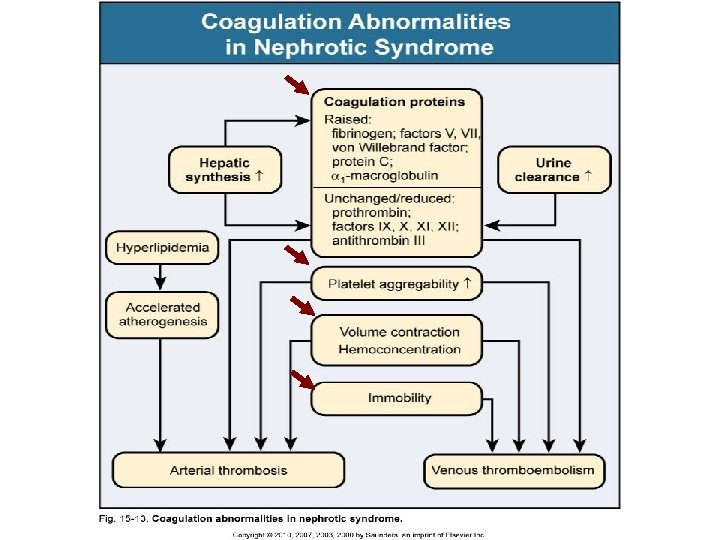
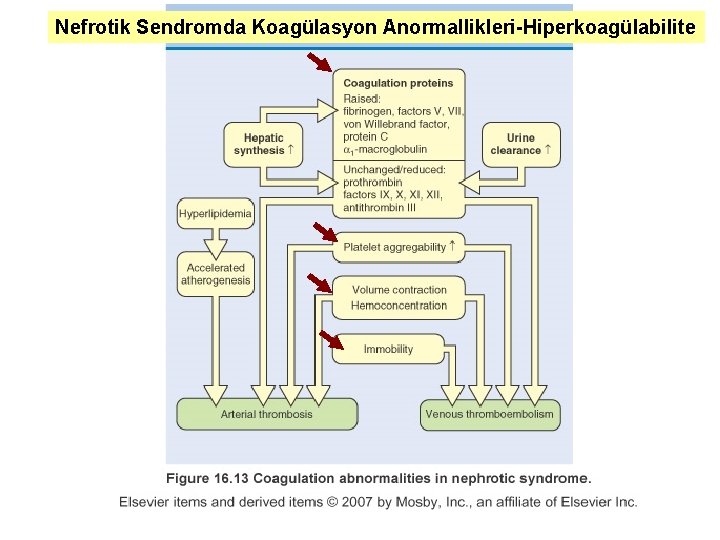
Nefrotik Sendromda Koagülasyon Anormallikleri-Hiperkoagülabilite

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø Hiperkoagülabilite, arteriyel ve venöz tromboz, venöz tromboembolizm l l Nefrotik sendromlu erişkinlerin %10’unda tromboembolizm gözlenir. Tromboembolizm riskinin izlenmesinde koagülasyon proteinlerinin düzeylerinin izlenmesi yardımcı olmaz. Serum albumin düzeyi <2 gr/dl olan hastalarda tromboembolizm riski belirgin bir şekilde artar. Renal ven trombozu günümüzde bir nefrotik sendrom nedeni olarak kabul edilmemektedir, nefrotik hastaların %10 -50’sinde gözlenebilir, akut olarak gelişirse lomber ağrı ve hematüriye yol açar, bilateral olursa akut böbrek yetmezliğine yol açabilir.

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø Hiperlipidemi ve lipidüri l l Ani gelişen ksantelesma gözlenebilir. Gelişen lipid bozuklukları aterojenik türdendir. Primer hastalığın tedaviye iyi yanıt vermediği durumlarda, uzayan nefrotik döneme 5 -10 yıl içinde ek kardiyovasküler risk faktörleri (HT ve üremi gibi) eklenebilir. Genel kabul gören görüş nefrotik hastalarda 5 kat artmış kardiyak ölüm riski söz konusudur.
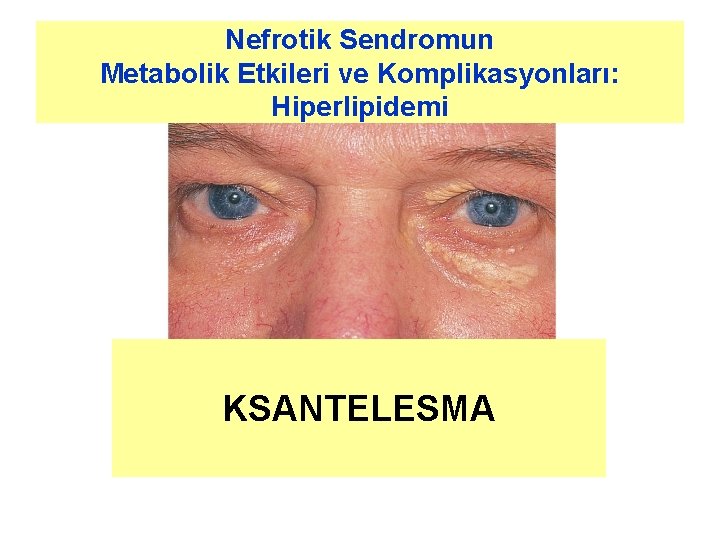
Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları: Hiperlipidemi KSANTELESMA
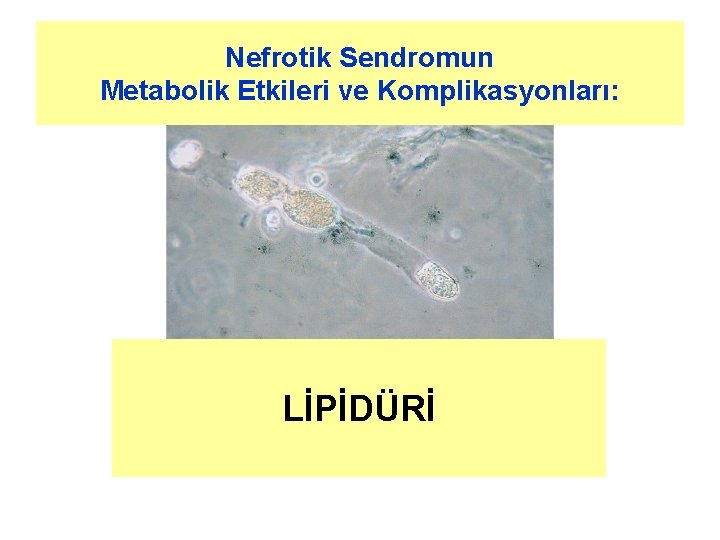
Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları: LİPİDÜRİ
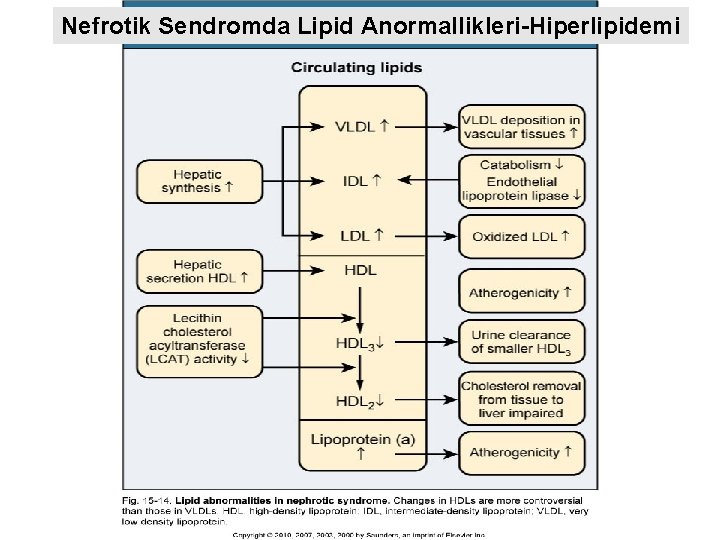
Nefrotik Sendromda Lipid Anormallikleri-Hiperlipidemi

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø Diğer metabolik etkiler l l l l İdrarla vit-D bağlayıcı proteinin kaybı 25 -OH Dvit düzeyinde düşme Aktif D vit düzeyi normal sınırlarda korunur Böbrek yetmezliği gelişmediği sürece aşikar osteomalazi veya hiperparatiroidizm gözlenmez İdrarla tiroid bağlayıcı globulin kaybı, total T 4 düzeyinde düşme, serbest T 4 düzeyinin ve TSH düzeyinin korunması Bağlayıcı proteinlerinin idrarla kaybına bağlı olarak bakır, demir ve çinko eksikliği nadiren bildirilmiştir Düşük serum albumini, proteinlere bağlanan ilaçların bazılarında doz azaltımı yapılmasını gerektirebilir (klofibrat, warfarin ve furosemid gibi)

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø İnfeksiyonlar l l l l Bakteriyel infeksiyonlara artmış yatkınlık Primer peritonit Sellülit Frajil ve ödemli cilt bakteri girişini kolaylaştırır İdrarla Ig. G, kompleman faktör B kaybı kapsüllü m. o lara duyarlılığı arttırır Çinko ve transferrin kaybı lenfosit fonksiyonlarını etkiler Nötrofillerin fagositik fonksiyonları da bozulmuş olabilir

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø Böbrek fonksiyonlarında akut ya da kronik değişiklikler l ABY nedenleri • • • Volum kaybına bağlı prerenal ABY, ATN Sepsise bağlı ATN İntrarenal ödem Akut bilateral renal ven trombozu İlaç toksisitesi Primer hastalığın kresentik glomerülonefrit gibi bir hastalığa transforme olması • NSAİ ilaçlar veya ACEinhibitörleri / AII antagonistlernin hemodinamik etkileri

Nefrotik Sendromun Metabolik Etkileri ve Komplikasyonları Ø Böbrek fonksiyonlarında akut ya da kronik değişiklikler l KBY gelişimi • Primer hastalığa bağlı glomerüler hasarın şiddeti • Proteinürini etkisi

PROTEİNÜRİ-RENAL HASAR MEKANİZMALARI

NEFROTİK SENDROM: TEDAVİ Ø SEKONDER NEFROTİK SENDROM: l Altta yatan nedenin (infeksiyon, malignite, ilaç vb. ) tedavisi hedeflenmelidir Ø PRİMER NEFROTİK SENDROM: l l Konservatif tedavi ve genel önlemler Hastalığa spesifik tedavi

NEFROTİK SENDROM: TEDAVİ Ø Konservatif tedavi ve genel önlemler l l l l Diyet düzenlenmesi Kan basıncı regülasyonu Proteinürinin azaltılması Ödem kontrolü ve hipoalbumineminin düzeltilmesi Hiperkoagülabilite ve hiperlipidemi başta olmak üzere metabolik sonuçların tedavisi İnfeksiyonların tedavisi Nefrotoksik ajanlardan kaçınılması

Nefrotik Sendrom: Diyet Ø Tuz kısıtlı Ø Doymamış yağ asitlerinden zengin Ø Protein kısıtlı (1 gr/kg/gün) Aşırı kısıtlama >>>>malnutrisyon Ø Sebze, meyva ağırlıklı !! Hiperpotasemi Ø Bol sıvı içerikli olmalıdır

Nefrotik Sendrom: Hipertansiyon Tedavisi Ø Ø Ø Tuzsuz diyet ve yaşma biçimi değişikşikleri Hipervolemiyle mücadele (diüretikler) Proteinüri üzerine olumlu etkileri de gözetilerek ACE inhibitörleri, ARB ler ilk seçenek olabilir Nondihidropridinler de hem kan basıncı hem de proteinüri üzerine olumlu etkileri vardır >1 gr/gün proteinürisi olan hastalarda hedef kan basıncı <125/75 mm. Hg

Nefrotik Sendrom: Proteinüri Tedavisi Etkin tuz kısıtlaması altınta diyabetik ya da nondiyabetik proteinürik nefropatilerde ACE inhibitörleri ve ARB’ler renal hasarın progresyonunun yavaşlatılmasına katkıda bulunurlar Ø Nondihidropridinler de hem kan basıncı hem de proteinüri üzerine olumlu etkileri vardır Ø NSAI ilaçlar proteinüriyi azaltabilirler ama yan etkileri nedeniyle nadiren kullanılırlar Ø

Nefrotik Sendrom: Hiperlipidemi Tedavisi Lipidden fakir diyet Ø HMG Co. A redüktaz inhibitörleri Ø Fibratlar Ø l Yan etkileri yakından izlenerek kullanılabilir

Nefrotik Sendrom: Nefrotik Ödem Tedavisi Tuz kısıtlaması (60 -80 mmol/24 sa) Ø Diüretikler Ø l l l Ø loop diüretikleri tiazid diüretikler aldosteron antagonistleri Vücut ağırlığı izlemi (günlük 2 kg dan hızlı olmayan kilo kaybını sağlayacak basamaklı diüretik tedavisi uygulanır l Oral furosemid (etkin diürez sağlanıncaya kadar - 500 mg/gün’ü geçme)- tiazid(25 -50 mg/gün), potasyum tutucu diüretikler – IV furosemid – albumin/IV furosemid – mekanik ultrafiltrasyon

Nefrotik Sendrom: Hiperkoagülabilite Tedavisi Hospitalizasyon, immobilizasyon durumlarında ve serum albumini <2 gr/d. L ise profilaktik düşük molekül ağırlıklı heparin Ø Tromboz ve pulmoner tromboemboli gösterilmişse tam doz heparinizasyon ve warfarin tedavisi Ø Antiagregan tedavi (aspirin, pentoksifilin, dipridamol) Ø

Nefrotik Sendrom: İnfeksiyon En sık ölüm nedenidir Ø İmmun defekt, hipoalbuminemi ve üriner Ig. G kaybına bağlıdır Ø Pulmoner infeksiyon en sıktır Ø Bakteriyel, viral ve fungal infeksiyöz ajanlar sorumlu olabilir Ø Tedaviye yaklaşımda, nefrotoksisitesi en az, hipoalbuminemiden etkilenişimi en az, duyarlı, antimikrobik ilaçlar kullanılmalıdır. !!İmmunsupresif tedavi sırasında profilaksi Ø

Nefrotik Sendrom: Hastalığa Özgün Tedavi Ø Ø Ø Ø İmmunosupressif tedavi Kortikosteroid Siklofosfamid Klorambusil Siklosporin Takrolimus Mikofenolat mofetil Monoklonal antikorlar (anti-CD 52, Anti C 5 Ab, Anti-B hücre Ab-Rituximab) Plazmaferez

Nefrotik Sendrom: İmmunsupresif tedavi ön değerlendirme Histopatolojik tanı Ø Histopatolojik skorlama - Aktif lezyonlar - Sklerotik lezyonlar (glomerüler ve tübülo-interstisyel) Ø İmmunsupresif tedavi kontrendikasyonları Ø

Nefrotik Sendrom: immunsupresif tedavi yanıtı Ø Tam remisyon (proteinüri < 0, 2 -0, 3 gr/gün) Ø Kısmi remisyon (proteinüri <3, 5 gr/gün) l Proteinüride %50 azalma Ø Yanıtsız (proteinüri >3. 5 gr/gün)

Nefrotik Sendrom: Kortikosteroid Ø IV infüzyon uygulama Metil prednizolon 1000 mg/günaşırı/3 -4 kez sonra oral prednizolon ile devam edilir Ø Oral Prednizolon 1 mg/kg/gün (günlük doz 80 mg’ı aşmamalıdır) 4 hafta sonra doz azaltılması (primer hastalığa göre süre değişebilir)

Nefrotik Sendrom: Siklofosfamid Ø Steroid yanıtsız Ø Steroid sonrası sık tekrarlama Ø Steroid bağımlılığı Ø Steroid yanıtının yetersiz olduğu bilinen olgular( örneğin FSGS, MPGN Tip II…) Ø IV infüzyon Ø Oral- 2 mg/kg/gün (8 -24 hafta) ( uygulama süresi patolojiye ve hastaya göre değişebilir)

Siklofosfamid yan etkileri Ø Ciddi infeksiyon Ø Gonadal disfonksiyon Ø Hemorajik sistit Ø Kemik iliği baskılanması Ø Mutajenik olaylar

Nefrotik Sendrom: Siklosporin Ø Steroid yanıtsız Ø Steroid sonrası sık tekrarlama Ø Steroid bağımlılığı Ø Steroid yanıtının yetersiz olduğu bilinen olgular ( örneğin FSGS…) Ø Steroid+Siklofosfamid yanıtsızlığı Ø Oral 5 mg/kg/gün 8 -24 hafta (uygulama süresi patolojiye ve hastaya göre değişebilir)

Siklosporin yan etkileri Ø Akut-kronik nefrotoksisite Ø Hepatotoksisite Ø Hipertansiyon Ø Dislipidemi Ø Santral sinir sistemi toksisitesi Ø Hiperpotasemi Ø Hipertrikozis

Nefrotik sendrom Mikofenolat Mofetil (MMF) Ø Steroid yanıtsız Ø Steroid sonrası sık tekrarlama Ø Steroid bağımlılığı Ø Steroid yanıtının yetersiz olduğu bilinen olgular( örneğin FSGS, MPGN Tip II…) Ø Siklofosfamid, siklosporin yanıtsız olgular? ? Ø Oral 15 mg/kg/gün 12 - 24 hafta (uygulama süresi değişebilir)

Nefrotik Sendrom Monoklonal Antikorlar Ø Anti-CD 52 Ab Ø Anti-C 5 Ab Ø Anti-B hücre Ab-Rituximab Tedaviye dirençli FSGS ve MPGN Tip II primer nefrotik sendromlu hastalıklarda denenmektedirler

Nefrotik Sendrom Plazmaferez Ø Fokal segmental glomeruloskleroz (FSGS) Ø Membranoproliferatif glomerulonefrit (MPGN Tip II) Sirkülasyondaki immun kompleksleri ve nefritik faktörleri hızlı temizlemek ve immunsupresif tedaviye yanıtı arttırmak amacı ile seçilmiş olgularda uygulanır

Tüm tedavi yaklaşımlarına dirençli nefrotik sendrom Ø Nefrektomi - Bilateral - Ünilateral - Medikal (renal arteryel embolizasyon) - Cerrahi !! Hastanın diyaliz ve böbrek transplantasyonuna hazırlanması

Nefrotik sendrom Diyaliz - Transplantasyon Ø Akut Diyaliz uygulaması Ø Kronik Diyaliz uygulaması Ø Böbrek Transplantasyonu ABY Son dönem KBY Ø Transplantasyon sonrası tekrarlama - Fokal segmental glomeruloskleroz - Membranoproliferatif glomerulonefrit Tip II
- Slides: 82