Ncleo de Ingeniera Biomdica Curso de Ingeniera Biomdica

Núcleo de Ingeniería Biomédica Curso de Ingeniería Biomédica 2009. Diálisis Daniel Geido
Afecciones renales • Varias afecciones como la hipertensión, diabetes, infecciones, cálculos, entre muchas otras, pueden alterar el correcto funcionamiento del riñón, forma parcial o total. • Tratamientos: – Hemodiálisis. – Diálisis peritoneal. – Transplante de riñón.

Hemodiálisis

Hemodiálisis • Reemplaza las funciones principales del riñón (mediante el uso de una membrana semipermeable sintética externa): – Purificación de la sangre, estabilización de niveles de iones (por ej. Na, K, glucosa, etc. ). Se le llama diálisis. – Eliminación de exceso de líquido de la sangre. Se le llama ultrafiltración. – Los procesos que posibilitan esto son: • Gradientes de concentración. • Diferencia de presión hidrostática. • Osmosis (diferencia de presión osmótica) • La sangre se extrae y devuelve al paciente (mediante una fístula), luego de estar en contacto a contracorriente, a través de dicha membrana, con una solución preparada (baño).
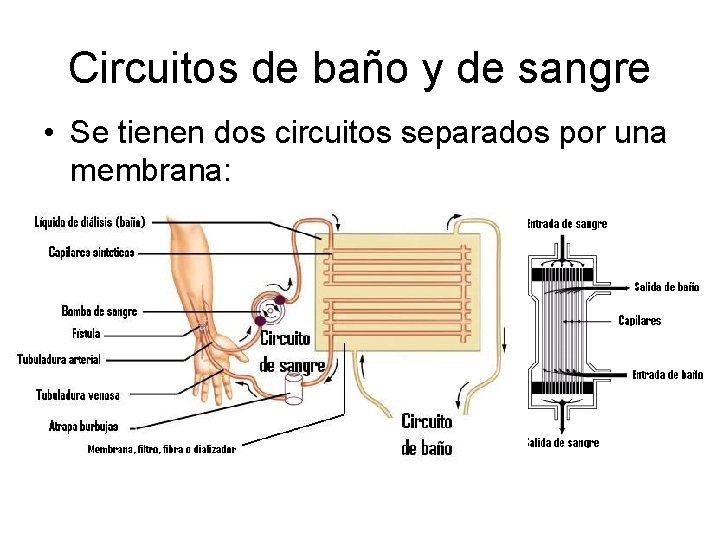
Circuitos de baño y de sangre • Se tienen dos circuitos separados por una membrana:
Membrana

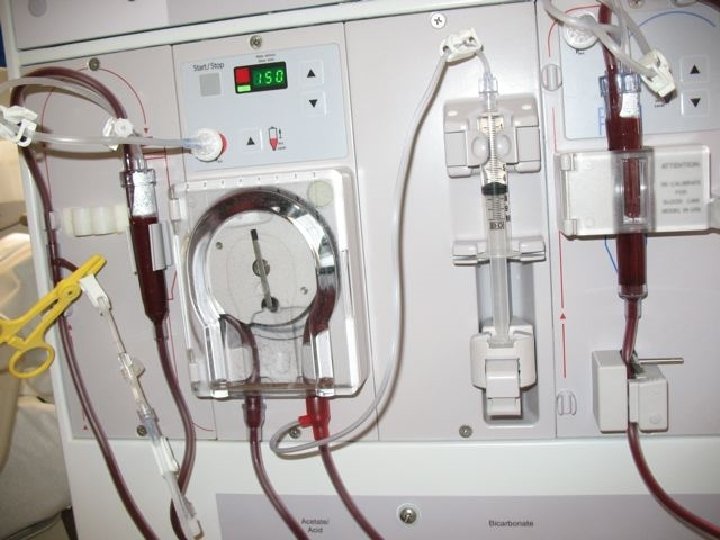
Consideraciones de diseño para el circuito de sangre • Permitir flujo ajustable entre 0 y 500 ml/min. • Considerar pacientes que solo toleran Diálisis con Unipunción. • Uso de bombas que no contaminen la sangre (peristalticas) • Control de los puntos de extracción y retorno de sangre al paciente (control de la presión arterial y venosa). • Permitir el aporte de suero y/o medicamentos. • Detectores de inicio y fin de diálisis (sensor optico). • Seguridad: · Diámetro del tubo adecuado (para evitar hemólisis). · Uso de anticoagulantes de sangre (bombas de heparina). · Eliminación de aire para evitar su ingreso al paciente (purgador), y alarma cuando no sea posible eliminarlo (sensores de ultrasonido). · Oclusión de tubuladuras en caso de detección de problemas, mediante pinzado (clamp)
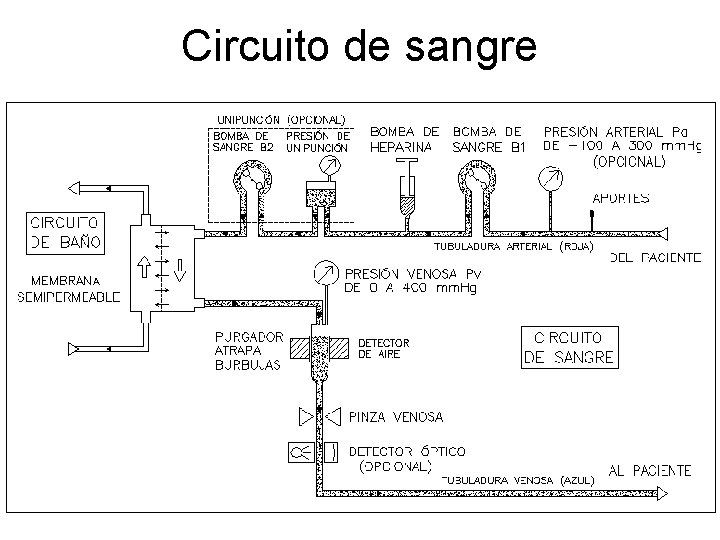
Circuito de sangre

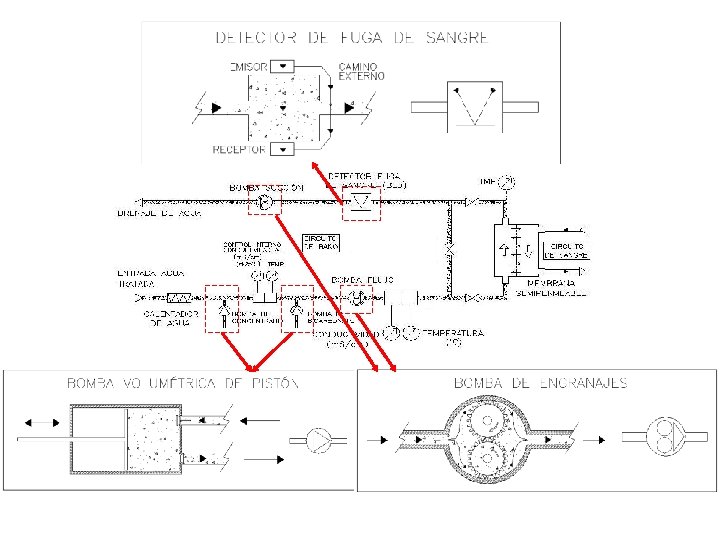
Consideraciones de diseño para el circuito de baño • • Preparado del baño mezclando en forma volumétrica o mediante control de conductividad: – Agua tratada (ablandador, filtro de carbón activado y ósmosis inversa). – Concentrados: » Acetado. » Acido + Bicarbonato (líquidio o en polvo). » Ambos pueden tener aportes extras para cada paciente (Potasio, Glucosa, otro). Ajuste de la temperatura del baño, para control de la temperatura de la sangre. Lograr una presión transmembrana (Pb-Pv<0) llamada TMP, suficiente para ultrafiltrar. Medir dicha TMP para controlar ultrafiltarción. Poder eliminar aire del circuito de baño. Considerar diálisis secuencial. Seguridad: – Válvula de by-pass. – Detector de fuga de sangre. – Medida en línea de conductividad y temperatura. – Medida en línea de temperatura. – Control de entrada de desinfectante.


Dilución de concentrados • Los concentrados son preparados por laboratorios para ser mezclados en forma volumétrica. – Ejemplos: 1+34 o 1: 35, 1+44 o 1: 45, 1: 28, 57, etc. • Básicamente existen 2 tipos de mezclas: – Acetato (ejemplo de concentraciones): Na+(mmol/l) K+(mmol/l) Ca++(mmol/l) Mg+(mmol/l) Cl-(mmol/l) Acetato-(mmol/l) 138 2, 00 1, 750 0, 50 109, 50 35, 00 – Acido + Bicarbonato (ejemplo de concentraciones): Na+(mmol/l) K+(mmol/l) Ca++(mmol/l) Mg+(mmol/l) Cl- (mmol/l) Acido acetico (mmol/l) : 79 2, 0 3, 5 1, 5 86, 0 Na+(mmol/l) Cl-(mmol/l) Bicarbonato (mmol/l) 59, 0 20, 0 39, 0 4, 0

Dilución por conductividad • El sodio tiene un papel dominante en cada uno de los concentrados. • De esta forma se puede saber la dilución midiendo su concentración. • Este método tiene desventajas respecto a la mezcla volumétrica (riesgo de PH incorrecto). • La concentración de sodio y la conductividad del preparado siguen una relación lineal, de esta forma se utiliza la conductividad para saber la concentración de sodio. • Resistividad (ohm. m), Resistencia (ohm), Conductancia (1/ohm=Siemens), Conductividad (1/(ohm. m)=S/m). • Equivalencia: 138 mmol/l equivalen a 14 m. S/cm a 25ºC!. • Varicación de 2% por cada ºC. • Medida de conductividad por ley de Ohm y temperatura.
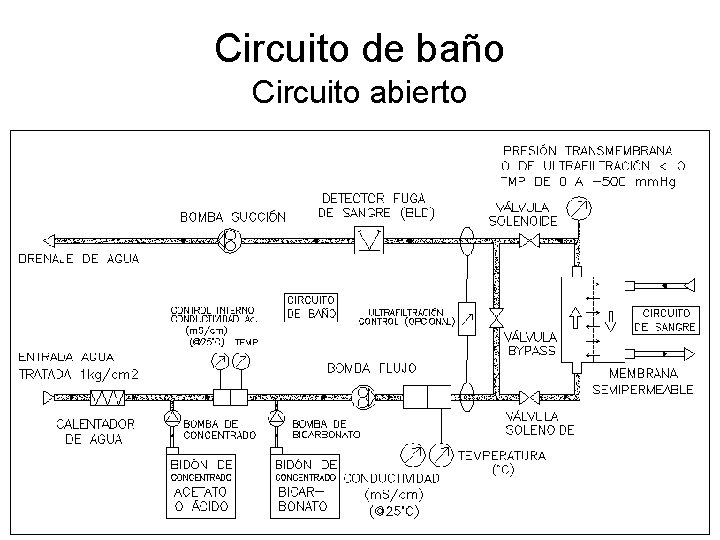
Circuito de baño Circuito abierto
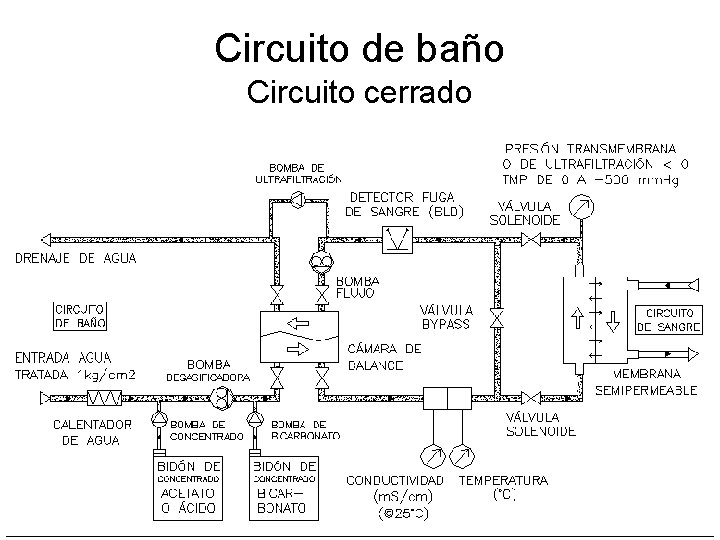
Circuito de baño Circuito cerrado
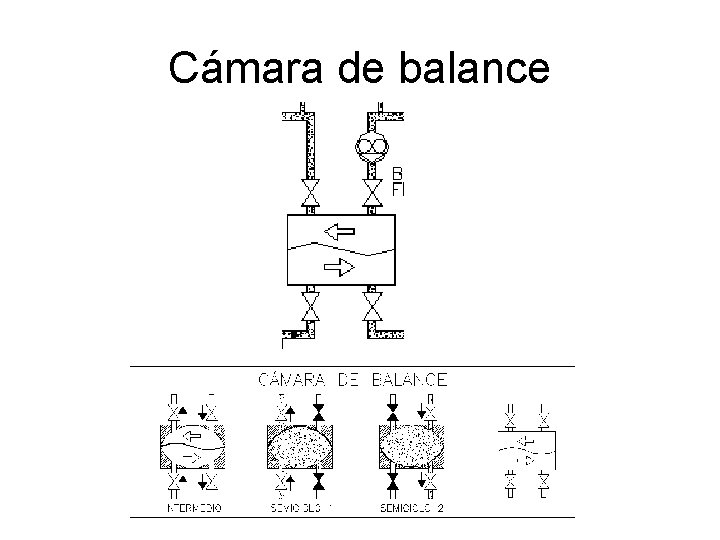
Cámara de balance

Esterilización • En nuestro país las fibras son re-usadas, siempre con el mismo paciente, del orden de 20 veces. Entre diálisis se lava y desinfectan. • El equipo debe ser desinfectado luego de cada diálisis. Hay dos tipos de desinfección: – Con oxidantes químicos: Hipoclorito, Peróxido de Hidrógeno, otros. – Con calor: se hace circular agua a 90 grados. – Descalcificación periódica del equipo, usualmente con ácido cítrico.

Diálisis peritoneal

Diálisis peritoneal • Intercambio de sustancias y agua usando como membrana el peritoneo del propio paciente. • Se ingresa y se saca el líquido de diálisis varias veces al día mediante un cateter que atraviesa el abdomen. • Menos eficiente que la HD. • Riesgos de peritonitis (infección abdominal grave).
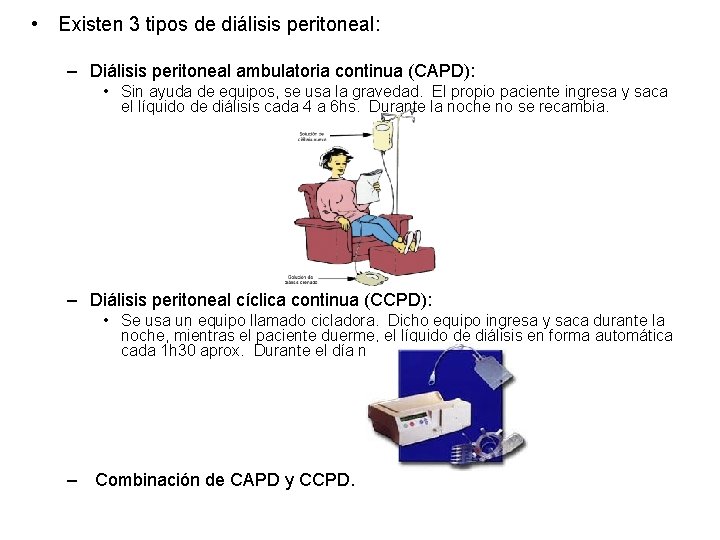
• Existen 3 tipos de diálisis peritoneal: – Diálisis peritoneal ambulatoria continua (CAPD): • Sin ayuda de equipos, se usa la gravedad. El propio paciente ingresa y saca el líquido de diálisis cada 4 a 6 hs. Durante la noche no se recambia. – Diálisis peritoneal cíclica continua (CCPD): • Se usa un equipo llamado cicladora. Dicho equipo ingresa y saca durante la noche, mientras el paciente duerme, el líquido de diálisis en forma automática cada 1 h 30 aprox. Durante el día no se recambia. – Combinación de CAPD y CCPD.

Cicladoras • Transporte de líquidos desde y hacia el paciente. • Precalentar el líquido que ingresa al paciente. • Pesar el líquido ingresado y luego el extraído del paciente para calcular así la ultrafiltración realizada. • Permitir agregado de sustancias extras, aportes. • Tubuladuras descartables, no hay desinfección ni lavado.
- Slides: 22