Nasjonale anbefalinger mot spredning av resistente bakterier Petter

Nasjonale anbefalinger mot spredning av resistente bakterier Petter Elstrøm Avdeling for infeksjonsovervåking Nasjonalt folkehelseinstitutt

Disposisjon • Forekomst av resistente bakterier i Norge – Hva er forekomsten globalt og i Norge? – Hvilke utfordringer står vi overfor? • Anbefalte tiltak mot spredning av MRSA, VRE, og ESBL-holdige bakterier – Hvordan møter vi utfordringene i Norge? – Nasjonale anbefalinger for helsetjenesten

Overvåking av resistens Mikrober Personer Andel av bakterier innen bestemte arter som er resistente mot bestemte typer antibiotika Antall personer smittet med bestemte typer antibiotikaresistente bakterier Prosentandel per år Antall og insidensrate per år NORM, EARSS MSIS www. unn. no/category 8926. html www. ecdc. europa. eu www. msis. no
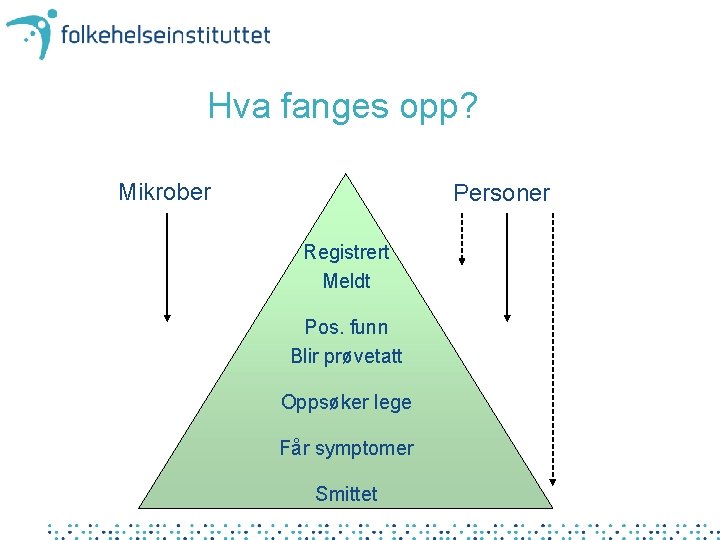
Hva fanges opp? Mikrober Personer Registrert Meldt Pos. funn Blir prøvetatt Oppsøker lege Får symptomer Smittet
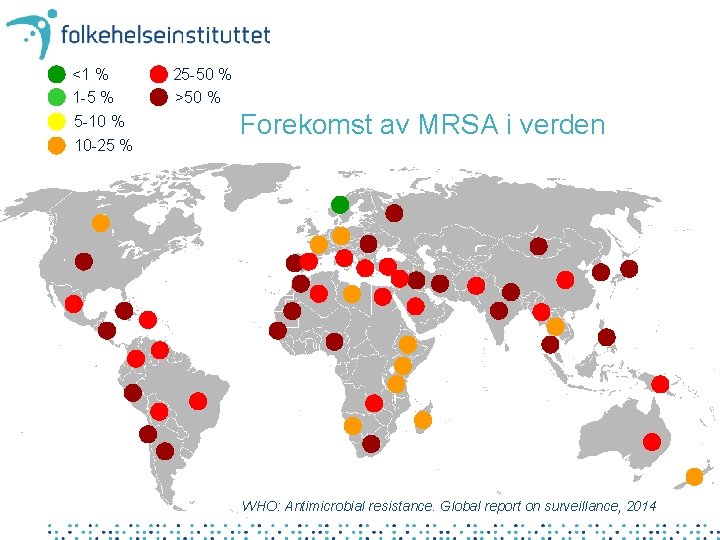
<1 % 1 -5 % 5 -10 % 10 -25 % 25 -50 % >50 % Forekomst av MRSA i verden • Verdenskart – hvor kan man få utført tjenestene WHO: Antimicrobial resistance. Global report on surveillance, 2014
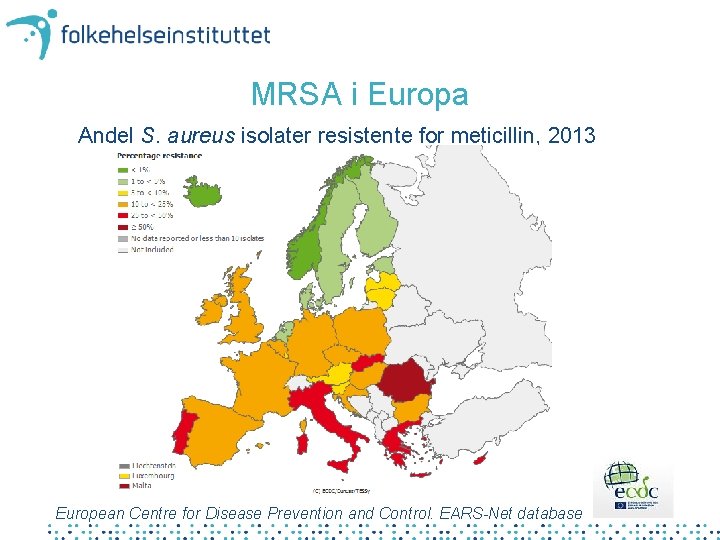
MRSA i Europa Andel S. aureus isolater resistente for meticillin, 2013 European Centre for Disease Prevention and Control. EARS-Net database
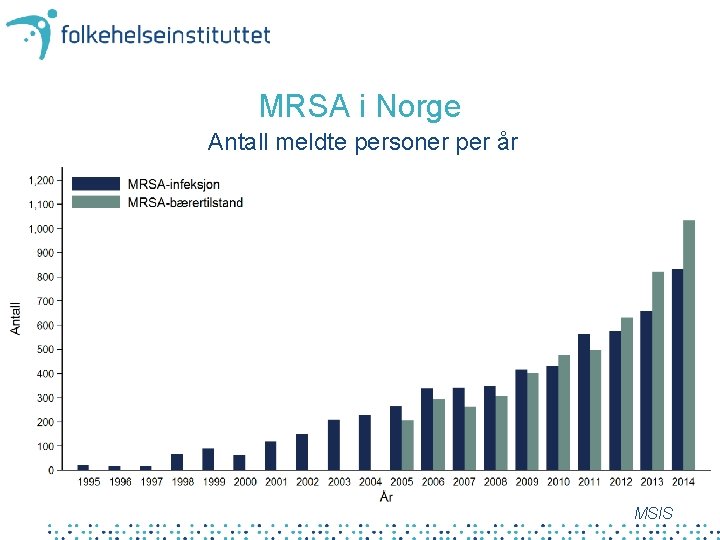
MRSA i Norge Antall meldte personer per år MSIS
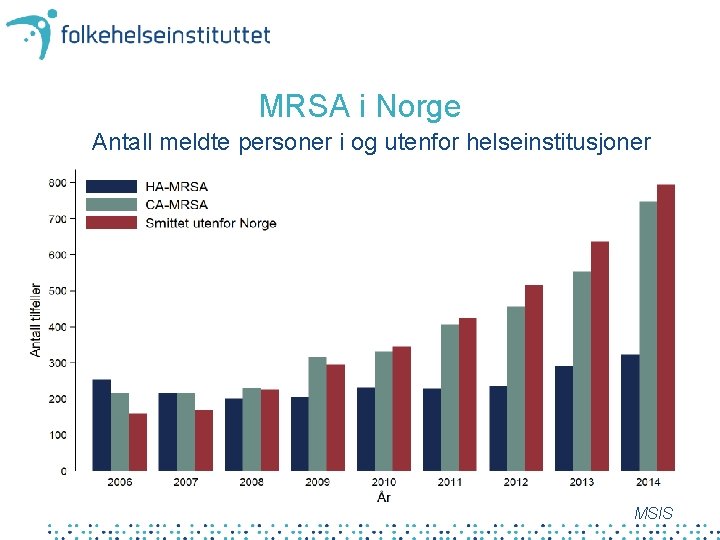
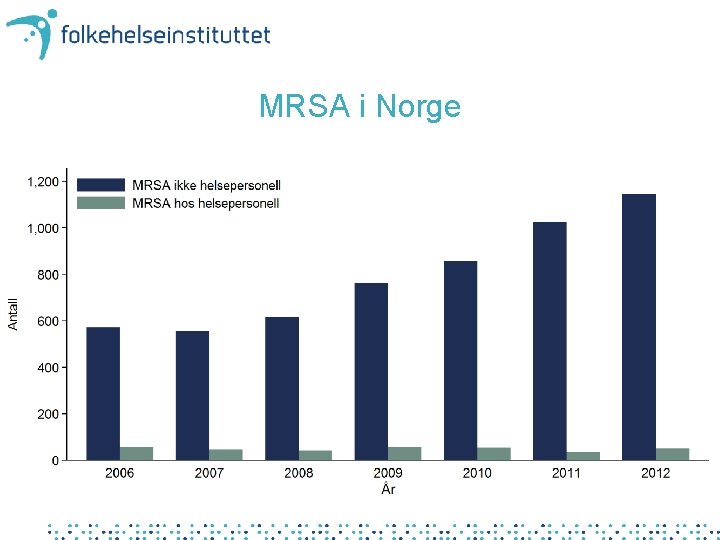
MRSA i Norge Antall meldte personer i og utenfor helseinstitusjoner MSIS
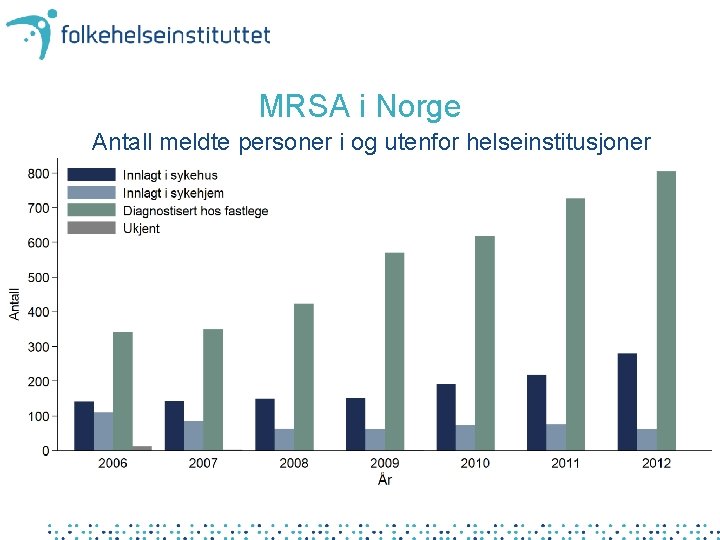
MRSA i Norge Antall meldte personer i og utenfor helseinstitusjoner
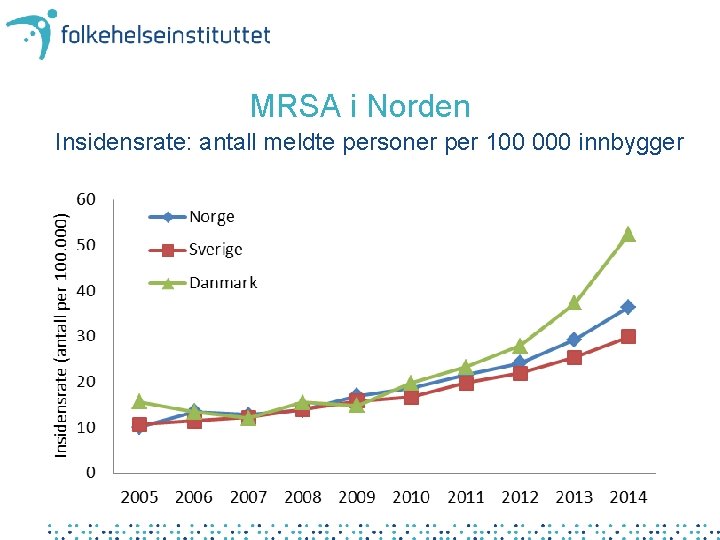
MRSA i Norden Insidensrate: antall meldte personer per 100 000 innbygger
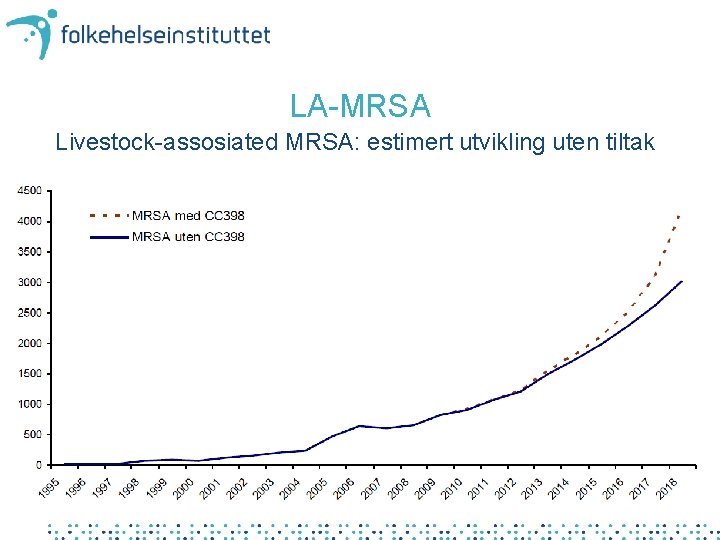
LA-MRSA Livestock-assosiated MRSA: estimert utvikling uten tiltak
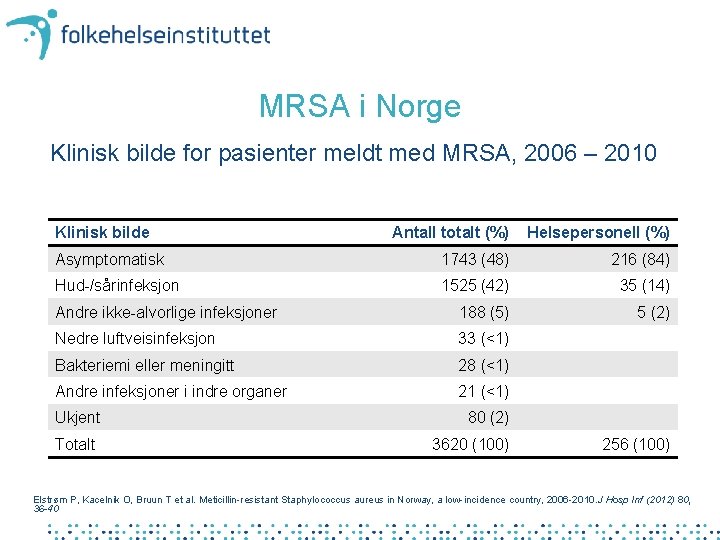
MRSA i Norge Klinisk bilde for pasienter meldt med MRSA, 2006 – 2010 Klinisk bilde Antall totalt (%) Helsepersonell (%) Asymptomatisk 1743 (48) 216 (84) Hud-/sårinfeksjon 1525 (42) 35 (14) Andre ikke-alvorlige infeksjoner 188 (5) 5 (2) Nedre luftveisinfeksjon 33 (<1) Bakteriemi eller meningitt 28 (<1) Andre infeksjoner i indre organer 21 (<1) Ukjent Totalt 80 (2) 3620 (100) 256 (100) Elstrøm P, Kacelnik O, Bruun T et al. Meticillin-resistant Staphylococcus aureus in Norway, a low-incidence country, 2006 -2010. J Hosp Inf (2012) 80, 36 -40
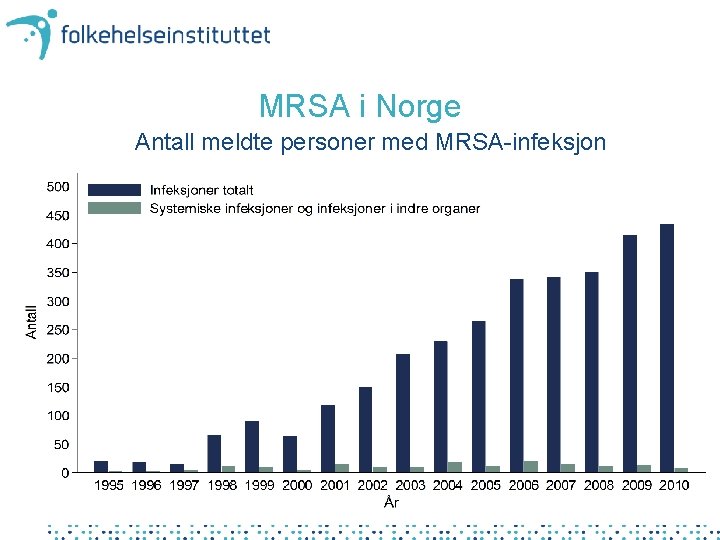
MRSA i Norge Antall meldte personer med MRSA-infeksjon
MRSA i Norge
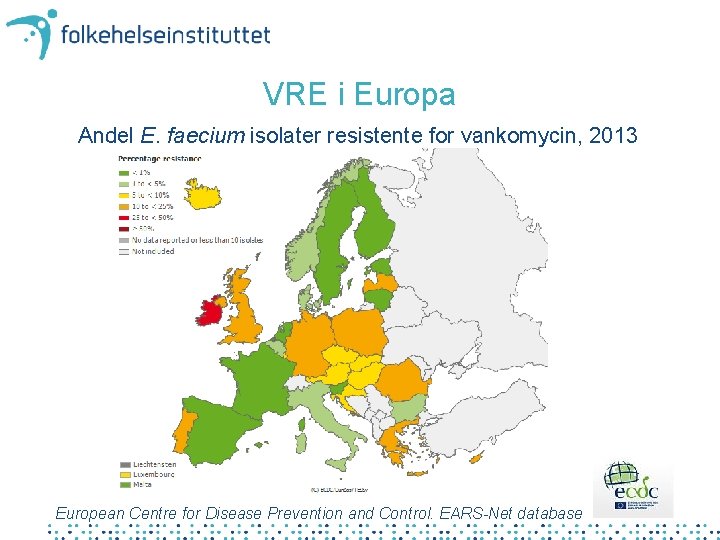
VRE i Europa Andel E. faecium isolater resistente for vankomycin, 2013 European Centre for Disease Prevention and Control. EARS-Net database
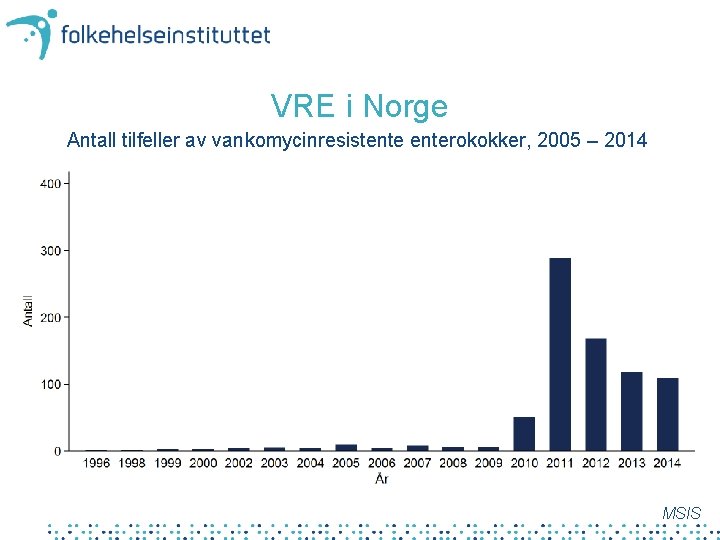
VRE i Norge Antall tilfeller av vankomycinresistenterokokker, 2005 – 2014 MSIS
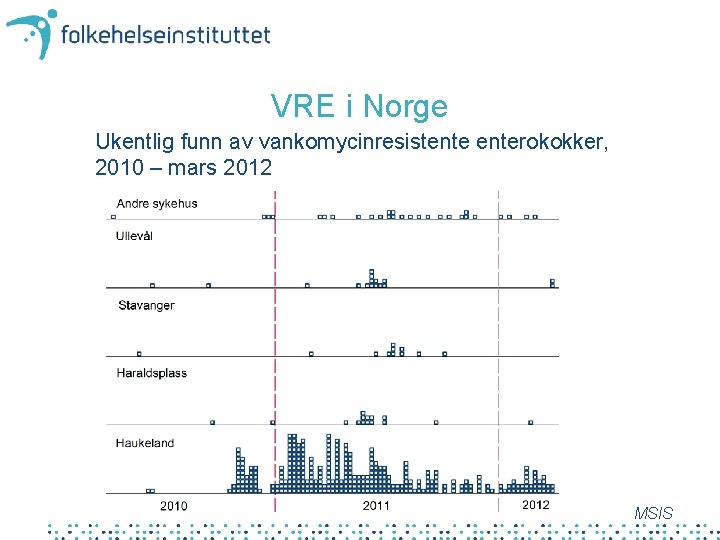
VRE i Norge Ukentlig funn av vankomycinresistenterokokker, 2010 – mars 2012 MSIS
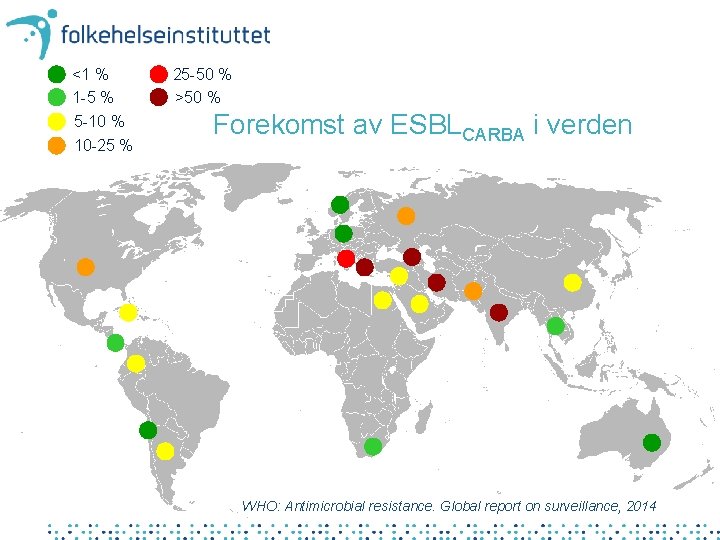
<1 % 1 -5 % 5 -10 % 10 -25 % 25 -50 % >50 % Forekomst av ESBLCARBA i verden • Verdenskart – hvor kan man få utført tjenestene WHO: Antimicrobial resistance. Global report on surveillance, 2014
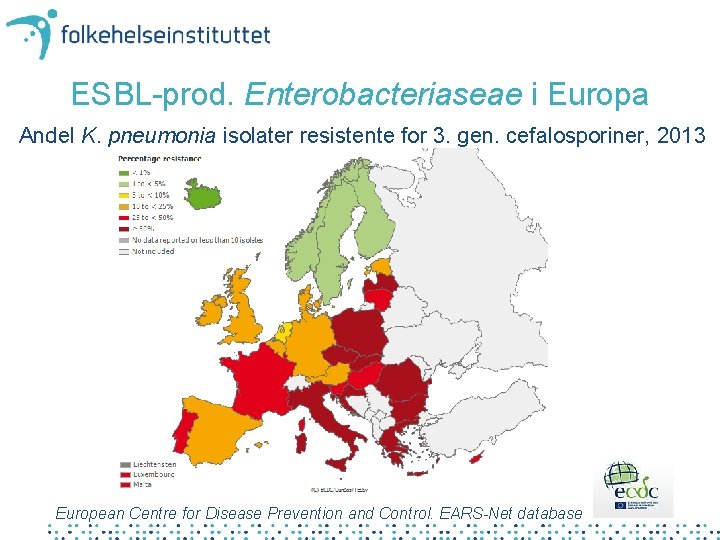
ESBL-prod. Enterobacteriaseae i Europa Andel K. pneumonia isolater resistente for 3. gen. cefalosporiner, 2013 European Centre for Disease Prevention and Control. EARS-Net database
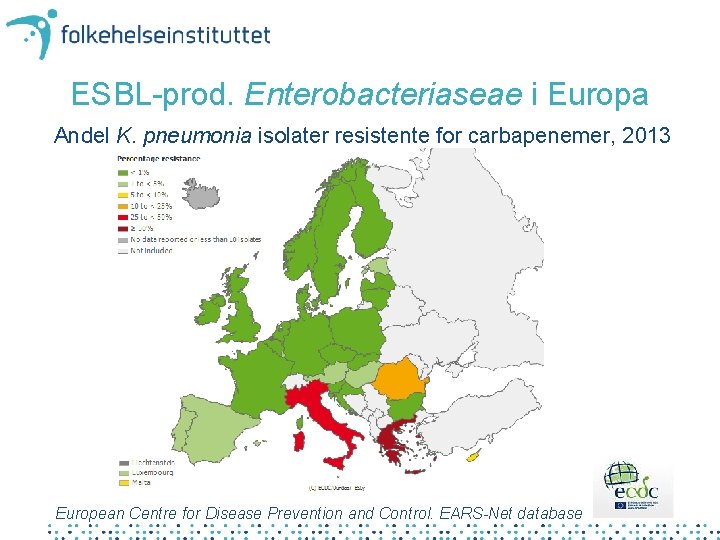
ESBL-prod. Enterobacteriaseae i Europa Andel K. pneumonia isolater resistente for carbapenemer, 2013 European Centre for Disease Prevention and Control. EARS-Net database
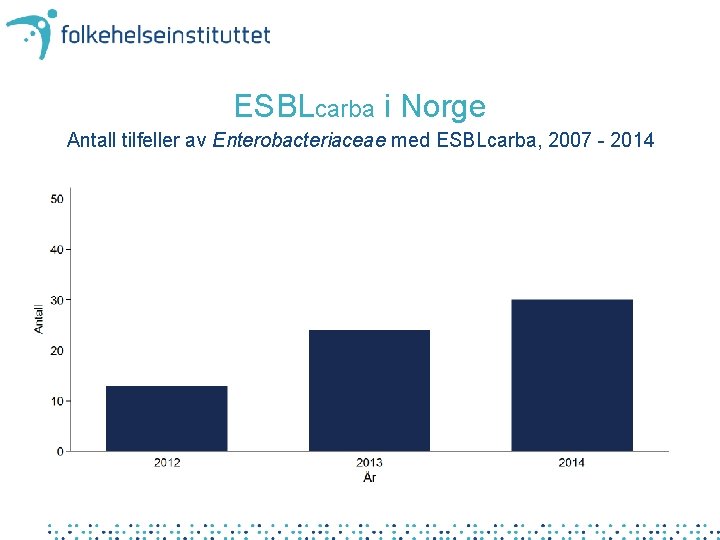
ESBLcarba i Norge Antall tilfeller av Enterobacteriaceae med ESBLcarba, 2007 - 2014

Sammendrag - forekomst • Norge og øvrige Norden har fortsatt meget lav forekomst av antibiotikaresistente bakterier • Import av resistente bakterier vil øke • Forekomsten av resistente bakterier vil øke i den generelle befolkningen, noe som vil øke smittepresset inn mot helseinstitusjoner


Nasjonale anbefalinger Anbefalte tiltak skal bygge på: • vitenskapelig evidens som finnes og • smittevernfaglige prinsipper det er bred enighet om, • og samtidig være praktisk gjennomførbare Målet med smitteverntiltak i helsetjenesten er å forebygge at resistente bakterier introduseres til og spres i helseinstitusjoner

Hovedtiltak i helseinstitusjoner Finne smittede: • Screening og smitteoppsporing Begrense spredning: • Basale smittevernrutiner • Håndhygiene • Ekstra rengjøring og desinfeksjon • Forsterkede tiltak: • Isolering eller enerom (helst med eget bad)
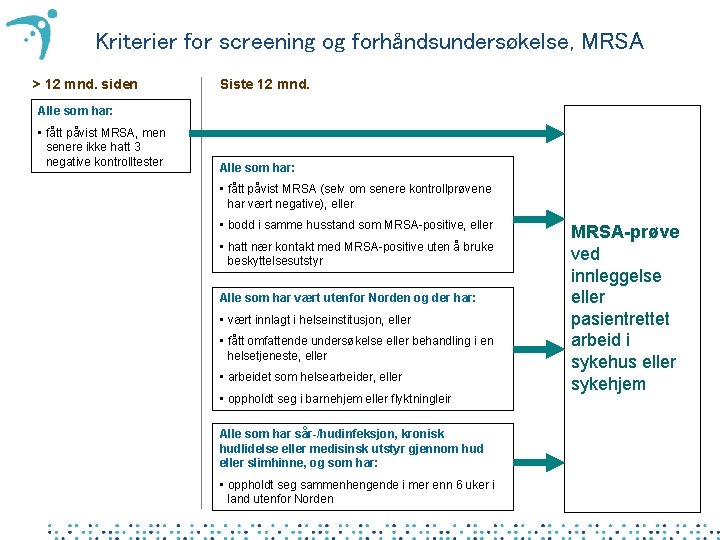
Kriterier for screening og forhåndsundersøkelse, MRSA > 12 mnd. siden Siste 12 mnd. Alle som har: • fått påvist MRSA, men senere ikke hatt 3 negative kontrolltester Alle som har: • fått påvist MRSA (selv om senere kontrollprøvene har vært negative), eller • bodd i samme husstand som MRSA-positive, eller • hatt nær kontakt med MRSA-positive uten å bruke beskyttelsesutstyr Alle som har vært utenfor Norden og der har: • vært innlagt i helseinstitusjon, eller • fått omfattende undersøkelse eller behandling i en helsetjeneste, eller • arbeidet som helsearbeider, eller • oppholdt seg i barnehjem eller flyktningleir Alle som har sår-/hudinfeksjon, kronisk hudlidelse eller medisinsk utstyr gjennom hud eller slimhinne, og som har: • oppholdt seg sammenhengende i mer enn 6 uker i land utenfor Norden MRSA-prøve ved innleggelse eller pasientrettet arbeid i sykehus eller sykehjem

Screening for VRE og ESBL Normalt ingen testing av ansatte VRE: Ved innleggelse i helseinstitusjon dersom pas. har vært: • innlagt i helseinstitusjon utenfor Norden siste 12 mnd. • Innlagt i helseinstitusjon i Norge eller Norden med pågående VREutbrudd ESBL-holdige bakterier: I dag ingen rutinemessig screening, men nye anbefalinger kommer og vil omfatte: • Innlagt i helseinstitusjon utenfor Norden • Innlagt i helseinstitusjoner med pågående utbrudd • Bodd sammen med kjente bærere

Plassering i sykehus MRSA: • Isolering i enerom eller kohort • med kontaktsmitteregime + munnbind VRE: • Isolering i enerom/kohort med kontaktsmitteregime ESBL (kommende anbefalinger): • Isolering ved økt risiko for spredning/konsekvenser: • ESBLKARBA/sårbare pasienter/diaré eller sår med sekresjon • Enerom med bad for andre med ESBL

Anbefalinger for sykehjem MRSA: • Enerom og ikke langvarig isolering • Tiltak tilsvarende isoleringsregime inne på rommet • Basale smittevernrutiner utenfor rommet VRE og ESBL: • Enerom med eget bad og toalett • Basale smittevernrutiner med ekstra vekt på rengjøring

Isolering eller ikke på sykehjem Non-inferiority kohort studie fra 2008 til 2014 på sykehjem med MRSA-positive beboere Resultater for perioden 2008 -2010: • 61 sykehjem • ~5000 beboerår • 178 MRSA-tilfeller • 66 sekundærtilfeller (samme spa-type i samme sykehjem)
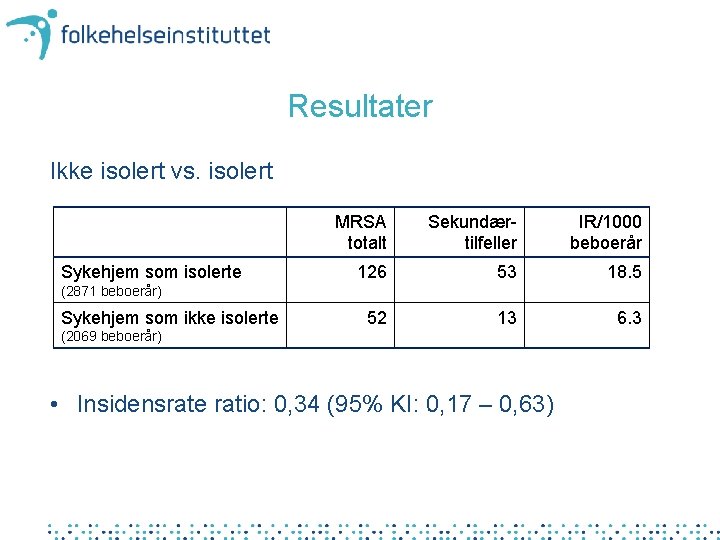
Resultater Ikke isolert vs. isolert Sykehjem som isolerte MRSA totalt Sekundærtilfeller IR/1000 beboerår 126 53 18. 5 52 13 6. 3 (2871 beboerår) Sykehjem som ikke isolerte (2069 beboerår) • Insidensrate ratio: 0, 34 (95% KI: 0, 17 – 0, 63)

Konklusjon i sykehjemstudien Å følge gjeldende nasjonale anbefalinger for håndtering av MRSA på sykehjem vil være like effektivt i å forebygge smitte som når beboere med MRSA blir isolert. • Langvarig isolering bør unngås, først og fremst fordi det er helseskadelig og kan være et brudd på beboernes rettigheter, men også fordi det ikke bidrar til å redusere smitterisikoen

Smitteverntiltak har bare effekt hvis de er gjennomførbare!

Anbefalte tiltak utenfor helsetjenesten MRSA: • Bærerskapsbehandling for: • Helsepersonell • Pasienter som skal inn i helseinstitusjon • Personer som skal arbeide i svinebesetninger (ny) • Ingen spesielle smitteverntiltak rundt MRSA-positive, med unntak i landbruket VRE og ESBL: • Ingen tiltak

Anbefalte tiltak i landbruket Forebygge introduksjon: • Forhåndsundersøkelse før arbeid i svinebesetninger Stoppe pågående spredning: • Utslakting av smittede besetninger • Vask og desinfeksjon av bygninger • Bærerskapsbehandling av smittede personer • Tomtid av fjøs før innsett av ny besetning

Takk for oppmerksomheten!
- Slides: 36