Nachfrage nach Gesundheit soziokonomische Faktoren Nationalitt Konfession Ausbildung

Nachfrage nach Gesundheit sozio-ökonomische Faktoren - Nationalität - Konfession - Ausbildung / Beruf - Einkommen / Vermögen - Wohnverhältnisse - Umweltqualität - Verkehrssicherheit persönliche Charakteristika - Erbfaktor - Geschlecht / Alter - Hautfarbe - Familienstand und -grösse - Krankheitsgeschichte - Gesundheits- und Risikoverhalten - Ernährung Outcome-Indikatoren - Mortalität - Morbidität - Lebenserwartung - Lebensqualität Gesundheitszustand Nachfrage nach Gesundheit Zugangsvariablen - Versicherungsschutz - Zeit- und Wegkosten - Verfügbarkeit des Angebotes - Überweisungsverhalten angebotsseitige Determinanten - quantitatives Angebot an medizinischen Leistungen - medizinischer Wissensstand - medizinisch-technisches Niveau - Qualitätssicherung

Zielsetzungen eines idealen Gesundheitswesens n Erhaltung und / oder Verbesserung des Gesundheitszustandes einer Bevölkerung n Im Bereich Gesundheit die sozialen und wirtschaftlichen Ungleichheiten reduzieren oder vermeiden n Die Individuen, ihre Familien und die Gemeinschaft vor den wirtschaftlichen Risiken als Folge von Krankheit, Unfall oder Invalidität schützen

Angestrebte Eigenschaften eines idealen Gesundheitswesens n n n Chancengleichheit (equity) Solidarität Subsidiarität gute Zugänglichkeit die Mittel / Leistungen wirksam, zweckmässig und wirtschaftlich einsetzen n gute Qualität der Leistungen, umfassende Leistungen n gute Koordination
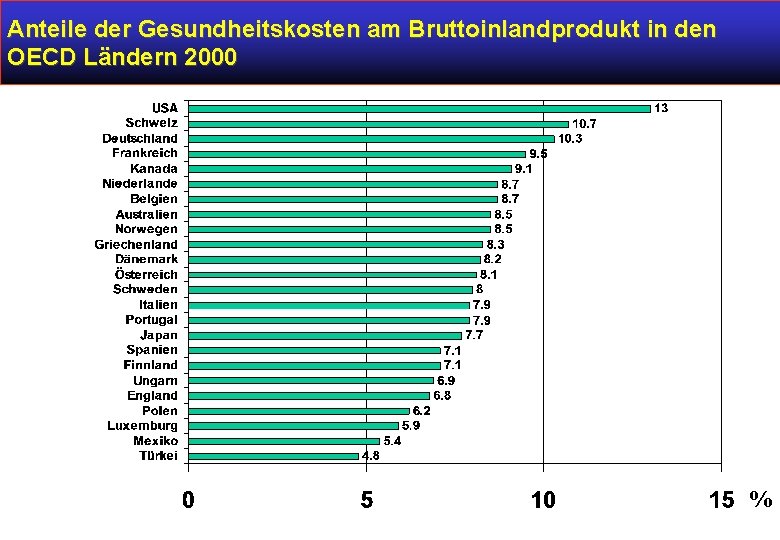
Anteile der Gesundheitskosten am Bruttoinlandprodukt in den OECD Ländern 2000 %

Schweizerisches Gesundheitswesen Vorteile n Nahe an den Bedürfnissen der Bevölkerung n Gute Qualität der Leistungen n Grosse Versorgungssicherheit (grosses Angebot und einfacher Zugang ) n Solidarische Finanzierung n Mischung aus marktwirtschaftlicher und staatlicher Steuerung

Schweizerisches Gesundheitswesen Nachteile n n n n Hohe Kosten, starke Kostenentwicklung, fehlende Kostenkontrolle Komplexe Finanzströme und Mischfinanzierung Unklare Kompetenzen, schwerfällige Aufgabenteilung zwischen Bund, Kantone und Gemeinden Vielfache Anreize zur Mengenausweitung Scheitern der Überwachung der Wirtschaftlichkeit, der Qualität und der Zweckmässigkeit der erbrachten Leistungen Intransparenz, fehlende Datengrundlagen Implizite Rationierung von Leistungen ohne Kriterien Reformträgheit
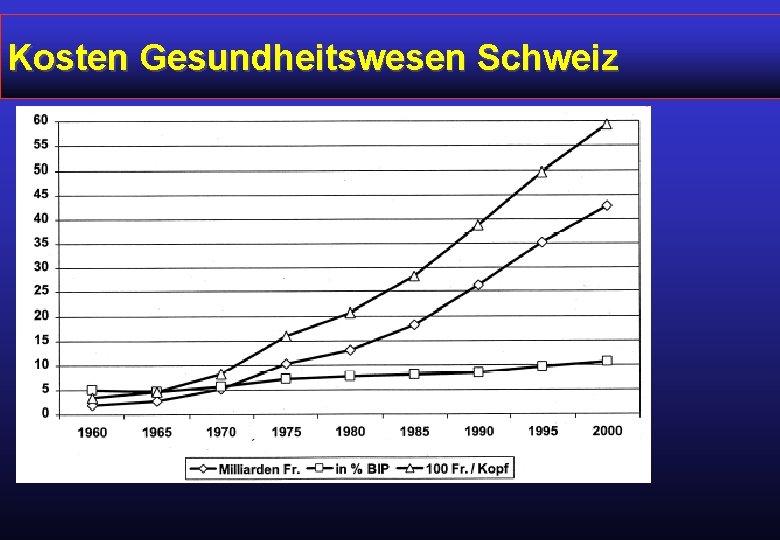
Kosten Gesundheitswesen Schweiz
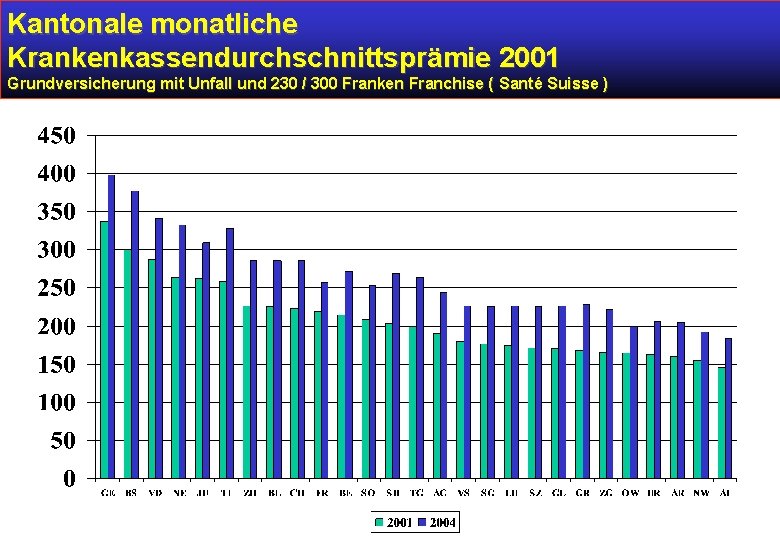
Kantonale monatliche Krankenkassendurchschnittsprämie 2001 Grundversicherung mit Unfall und 230 / 300 Franken Franchise ( Santé Suisse )
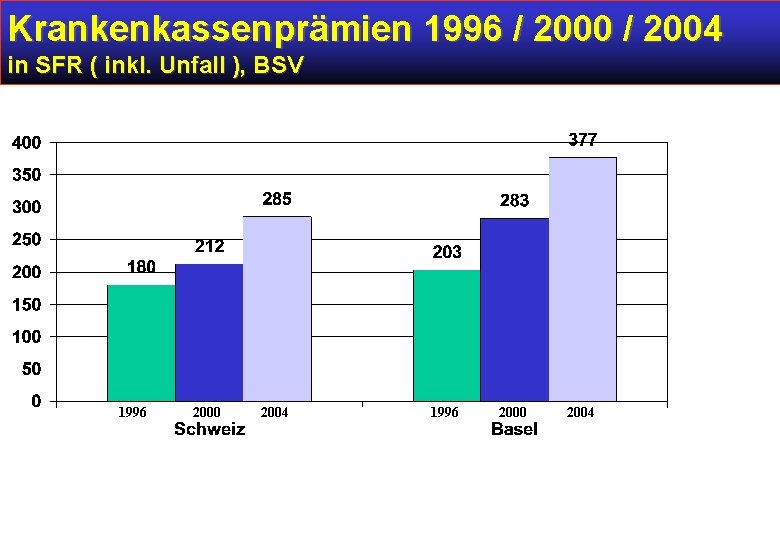
Krankenkassenprämien 1996 / 2000 / 2004 in SFR ( inkl. Unfall ), BSV 1996 2000 2004

Schweizerisches Gesundheitswesen Nachteile n n n n Hohe Kosten, starke Kostenentwicklung, fehlende Kostenkontrolle Komplexe Finanzströme und Mischfinanzierung Unklare Kompetenzen, schwerfällige Aufgabenteilung zwischen Bund, Kantone und Gemeinden Vielfache Anreize zur Mengenausweitung Scheitern der Überwachung der Wirtschaftlichkeit, der Qualität und der Zweckmässigkeit der erbrachten Leistungen Intransparenz, fehlende Datengrundlagen Implizite Rationierung von Leistungen ohne Kriterien Reformträgheit
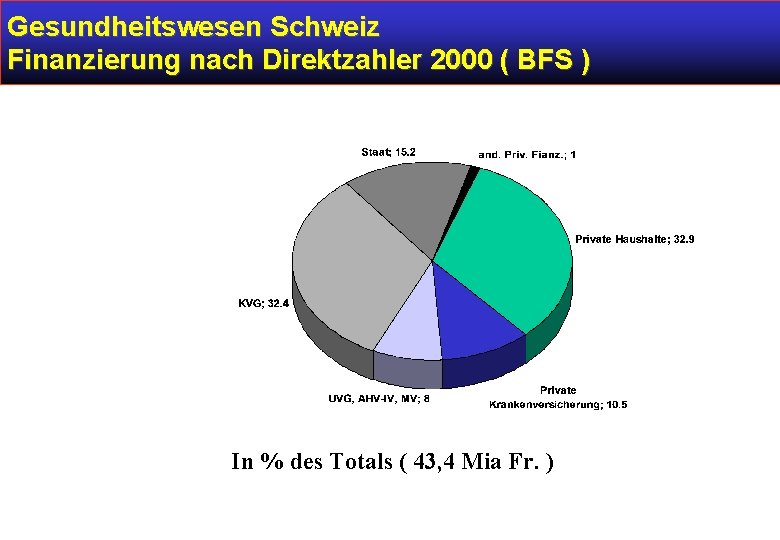
Gesundheitswesen Schweiz Finanzierung nach Direktzahler 2000 ( BFS ) In % des Totals ( 43, 4 Mia Fr. )
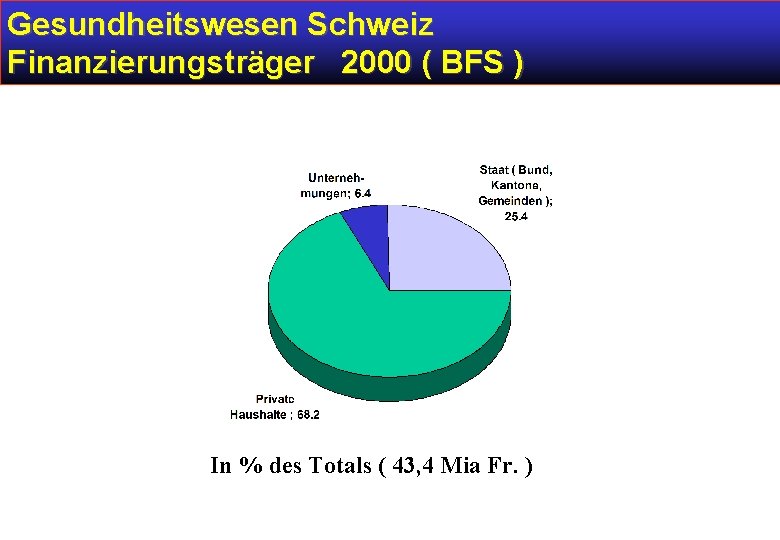
Gesundheitswesen Schweiz Finanzierungsträger 2000 ( BFS ) In % des Totals ( 43, 4 Mia Fr. )

Schweizerisches Gesundheitswesen Nachteile n n n n Hohe Kosten, starke Kostenentwicklung, fehlende Kostenkontrolle Komplexe Finanzströme und Mischfinanzierung Unklare Kompetenzen, schwerfällige Aufgabenteilung zwischen Bund, Kantone und Gemeinden Vielfache Anreize zur Mengenausweitung Scheitern der Überwachung der Wirtschaftlichkeit, der Qualität und der Zweckmässigkeit der erbrachten Leistungen Intransparenz, fehlende Datengrundlagen Implizite Rationierung von Leistungen ohne Kriterien Reformträgheit
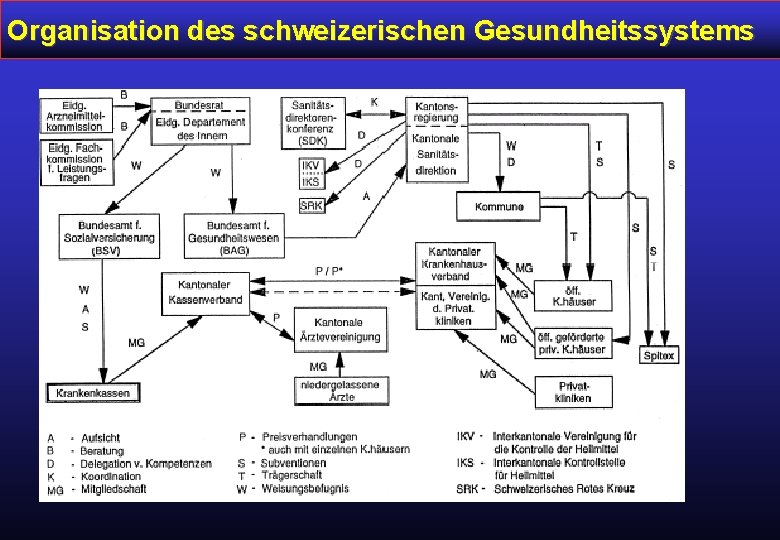
Organisation des schweizerischen Gesundheitssystems

Schweizerisches Gesundheitswesen Nachteile n n n n Hohe Kosten, starke Kostenentwicklung, fehlende Kostenkontrolle Komplexe Finanzströme und Mischfinanzierung Unklare Kompetenzen, schwerfällige Aufgabenteilung zwischen Bund, Kantone und Gemeinden Vielfache Anreize zur Mengenausweitung Scheitern der Überwachung der Wirtschaftlichkeit, der Qualität und der Zweckmässigkeit der erbrachten Leistungen Intransparenz, fehlende Datengrundlagen Implizite Rationierung von Leistungen ohne Kriterien Reformträgheit

TARMED

Ärzte mit Praxistätigkeit pro 10‘ 000 Einwohner Quelle: FMH
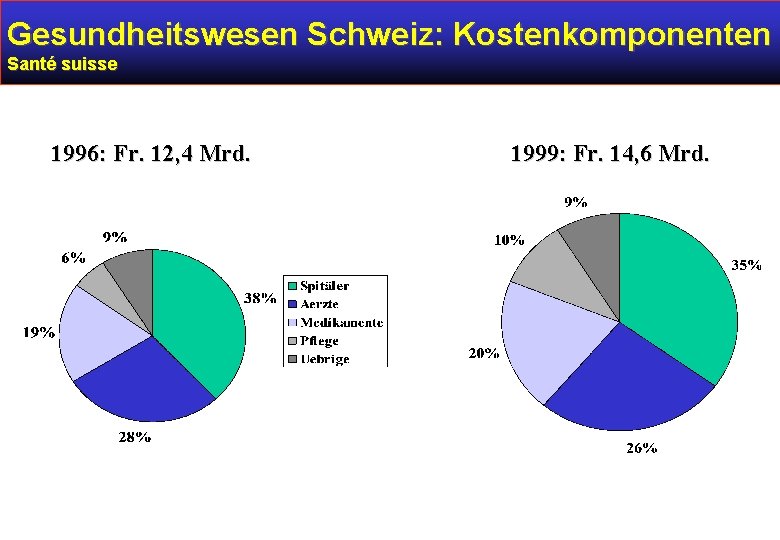
Gesundheitswesen Schweiz: Kostenkomponenten Santé suisse 1996: Fr. 12, 4 Mrd. 1999: Fr. 14, 6 Mrd.
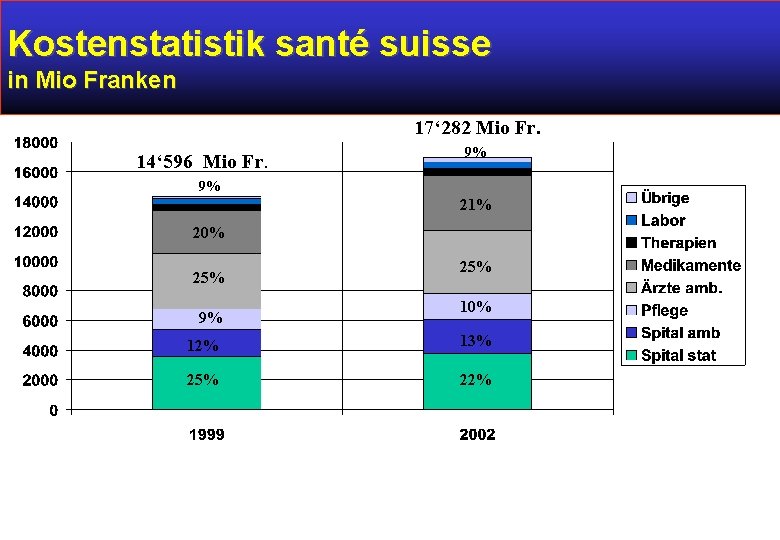
Kostenstatistik santé suisse in Mio Franken 17‘ 282 Mio Fr. 14‘ 596 Mio Fr. 9% 9% 21% 20% 25% 9% 25% 10% 12% 13% 25% 22%

Ursachen der Kostenentwicklung n n n das Eisbergphänomen die demographische Alterung der wachsende Wohlstand der medizinisch-technische Fortschritt die auf Expansion ausgerichteten finanziellen Anreizsysteme

Schweizerisches Gesundheitswesen Nachteile n n n n Hohe Kosten, starke Kostenentwicklung, fehlende Kostenkontrolle Komplexe Finanzströme und Mischfinanzierung Unklare Kompetenzen, schwerfällige Aufgabenteilung zwischen Bund, Kantone und Gemeinden Vielfache Anreize zur Mengenausweitung Scheitern der Überwachung der Wirtschaftlichkeit, der Qualität und der Zweckmässigkeit der erbrachten Leistungen Intransparenz, fehlende Datengrundlagen Implizite Rationierung von Leistungen ohne Kriterien Reformträgheit

Schweizerisches Gesundheitswesen Implizite Rationierung n Zunahme der Wartezeiten für Herzkatheter, Strahlentherapie … n Drehtürhospitalisationen, verfrühte Verlegungen n Nichteinhaltung der Pflegestandards in den Spitälern und in den Pflegeheimen ( hpts. Gegnüber Betagten ) n Ungenügende Nachuntersuchungen n Schlechte Kommunikation von Befunden n Verweigerung von Leistungen durch HMO‘s

Schweizerisches Gesundheitswesen Zukunftsaussichten n Weitere Kostensteigerung n Rationierung von Leistungen ohne Kriterien n Grosse Wahrscheinlichkeit der Entsolidarisierung und Diskriminierung ( Sozialabbau ) n Wahrscheinliche Liquiditätsprobleme bei einigen Krankenkassen n Orientierungslose Gesundheitspolitik

Schweizerisches Gesundheitswesen Problemlösung n Umkehr der Anreize: Einbinden der Leistungserbringer und der Konsumenten in die Kostenverantwortung n Flächendeckende Gesundheitspolitische Debatte: Prioritätensetzung, Festlegung eines Kostendaches, Entwicklung von Qualitäts-, Wirtschaftlichkeits- und Rationierungskriterien, Konsenskonferenzen

Organisationsformen von Managed-Care Managed Care Health Maintenance Organization (HMO) Independent Practice Association (IPA) Pre-paid Group Practice (PGP) Group Model Network Model Staff Model Preferred Provider Organization (PPO) Point-of-Service Plans (POS) Exclusive Provider Organization (EPO)

Modell der Risikobeteiligung beim HMOGesundheitsplan POOL HMO vergütet VIPA-Rechnungen nur zum Teil (tiers payant). Differenz dient der Äufnung. HMO zahlt den gleichen Betrag ein. 2, 5 % Grossrisikoversicherung 7, 5 % Delkredere VIPA-Ärzt. Innen Gesundheitsplan HMO Kosteneinsparungsziel Nicht erreicht Poolgeld geht an HMO zur Deckung Verluste. Allfälliger Überschuss nach Deckung Verluste geht an VIPAS. Erreicht VIPAS erhalten insgesamt ihre Poolhälfte zurück. HMO verwendet seine Poolhälfte zur Prämien verbilligung Übertroffen Verteilung wie „Erreicht“, zudem: < 20 % zusätzlich Einsparung: Pool zu 2/3 an VIPAS, 1/3 an HMO > 20 % zusätzlich Einsparung: Pool zu 1/1 an VIPAS
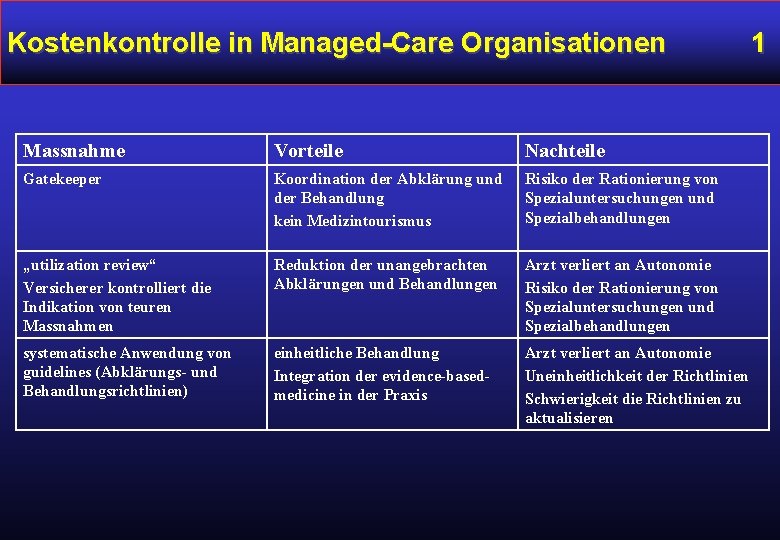
Kostenkontrolle in Managed-Care Organisationen Massnahme Vorteile Nachteile Gatekeeper Koordination der Abklärung und der Behandlung kein Medizintourismus Risiko der Rationierung von Spezialuntersuchungen und Spezialbehandlungen „utilization review“ Versicherer kontrolliert die Indikation von teuren Massnahmen Reduktion der unangebrachten Abklärungen und Behandlungen Arzt verliert an Autonomie Risiko der Rationierung von Spezialuntersuchungen und Spezialbehandlungen systematische Anwendung von guidelines (Abklärungs- und Behandlungsrichtlinien) einheitliche Behandlung Integration der evidence-basedmedicine in der Praxis Arzt verliert an Autonomie Uneinheitlichkeit der Richtlinien Schwierigkeit die Richtlinien zu aktualisieren 1
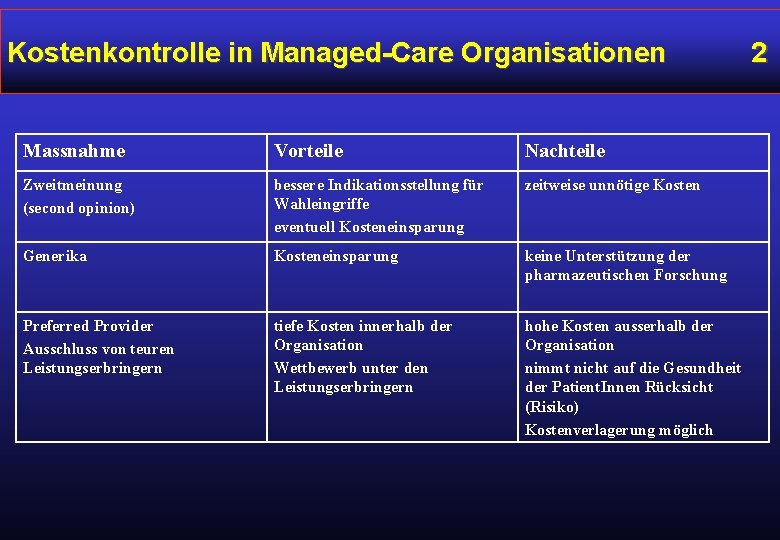
Kostenkontrolle in Managed-Care Organisationen Massnahme Vorteile Nachteile Zweitmeinung (second opinion) bessere Indikationsstellung für Wahleingriffe eventuell Kosteneinsparung zeitweise unnötige Kosten Generika Kosteneinsparung keine Unterstützung der pharmazeutischen Forschung Preferred Provider Ausschluss von teuren Leistungserbringern tiefe Kosten innerhalb der Organisation Wettbewerb unter den Leistungserbringern hohe Kosten ausserhalb der Organisation nimmt nicht auf die Gesundheit der Patient. Innen Rücksicht (Risiko) Kostenverlagerung möglich 2

Kostenverlauf pro Patient in 3 Jahren HMO – Gesundheitsplan im Vergleich zum Kanton BS Fr. -

Kostenentwicklung IPA 2000 – 2002 in Fr. pro Patient und Jahr 1‘ 769 Fr. 1‘ 552 Fr. 1‘ 907 Fr.
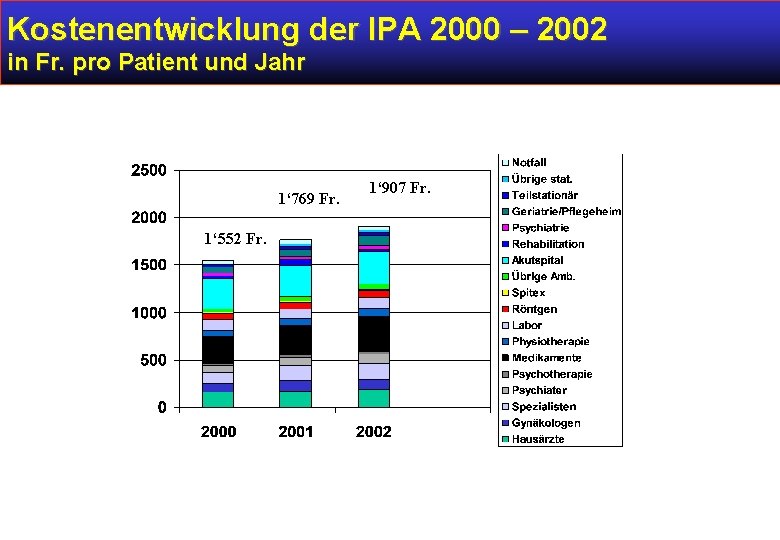
Kostenentwicklung der IPA 2000 – 2002 in Fr. pro Patient und Jahr 1‘ 769 Fr. 1‘ 552 Fr. 1‘ 907 Fr.

Schweizerisches Gesundheitswesen Problemlösung n Umkehr der Anreize: Einbinden der Leistungserbringer und der Konsumenten in die Kostenverantwortung n Flächendeckende Gesundheitspolitische Debatte: Prioritätensetzung, Festlegung eines Kostendaches, Entwicklung von Qualitäts-, Wirtschaftlichkeits- und Rationierungskriterien, Konsenskonferenzen

Kriterien der Rationierung n n Verteilungseffizienz Chancengleichheit Mitleidkriterium Marktkriterium für die Schweiz gilt: individuelle Rationierung ist verfassungswidrig Primär Sekundär die medizinische Dringlichkeit die zeitliche Rangfolge: first come, first served

Manifest für eine faire Mittelverteilung im Gesundheitswesen ( R. Baumann – Hölzle et al. Jan. 1999 ) n Im Rahmen der heutigen gesellschaftlichen Rahmenbedingungen des schweizerischen Gesundheitswesens und ohne eine strukturelle Rationierung ist die individuelle Mittelrationierung unvermeidbar. n Die Gesellschaft wird langfristig nicht darum herumkommen zu entscheiden, wie viel sie sich ein statistisch zu gewinnendes Lebensjahr mit guter Lebensqualität in Franken kosten lassen will, und dann die Leistungen und Mittel zu bestimmen, welche sie zur Anwendung im Einzelfall zur Verfügung stellt. Diese Entscheidung ist vorgängig und unabhängig vom individuellen Einzelfall auf der Grundsatzebene zu fällen. So ist die Anwendung von sehr teuren Behandlungs- und/oder Betreuungsmethoden im Einzelfall geboten, wenn mit ihnen mehrere Lebensjahre mit guter Lebensqualität gewonnen werden. Hingegen ist die Anwendung von teuren Behandlungs- und/oder Betreuungsmassnahmen aus der Grundversicherung auszuschliessen, wenn sie die Lebenszeit nur wenig verlängern und die Lebensqualität kaum verbessern. Medizinische Massnahmen sind auf ihr Verhältnis zwischen Kosten, gewonnenen Lebensjahren und gewonnener Lebensqualität mittels entsprechender Überprüfungsverfahren ( z. B. QUALYS ) zu beurteilen.

Evaluationsverfahren QALY Formel Behandlungskosten gewonnene Lebensjahre x Lebensqualität B 1 400‘ 000 CHF 20 Jahre x 1 = CHF 20‘ 000 / QALY B 2 400‘ 000 CHF 4 Jahre x 0, 8 = CHF 125‘ 000 / QALY
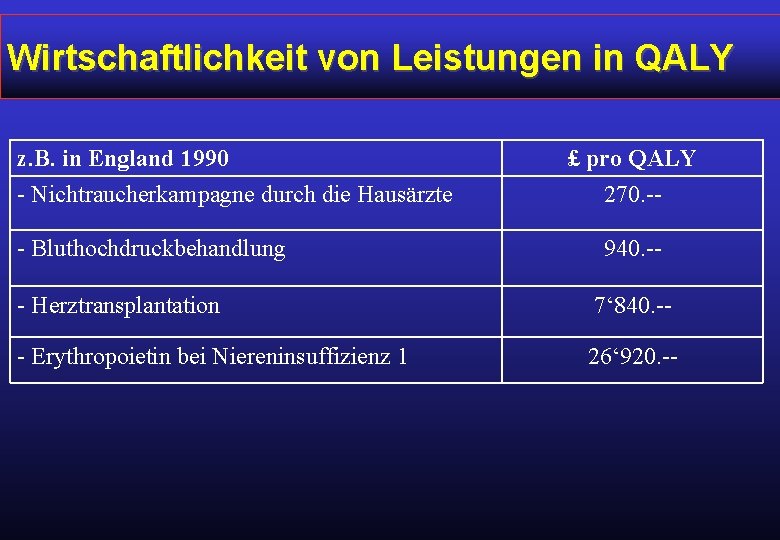
Wirtschaftlichkeit von Leistungen in QALY z. B. in England 1990 - Nichtraucherkampagne durch die Hausärzte - Bluthochdruckbehandlung £ pro QALY 270. -940. -- - Herztransplantation 7‘ 840. -- - Erythropoietin bei Niereninsuffizienz 1 26‘ 920. --

Wirtschaftlichkeit von Leistungen z. B. in den USA 1995 – 2000 $ pro QALY - Schwangerschaftsvoruntersuchung < 1. -- - Typhusimpfung bei Risikokindern 20. -- - HIV Test bei Blutspendern 400. -- - Nikotinpflaster bei jungen Männern 5‘ 000. -- - Mammographie bei 50 – 70 jährigen Frauen 7‘ 500. -- - Hypertonieabklärung und Behandlung > 60 jährige 12‘ 000. -- - Airbag bei Lenker 27‘ 000. -- - Rauchdetektor in Flugzeug-WC 30‘ 000. -- - Mammographie bei 40 – 45 jährigen Frauen 62‘ 000. 00 - Kolonoskopie zur Früherkennung Kolon – ca. > 40 jährig 90‘ 000. - - Herztransplantation bei 50 jährigen mit term. Herzinsuffizienz 100‘ 000. -- - Abklärung asympt. Carotisstenosen > 65 jährig 130‘ 000. -- - präop. Routine – Thorax bei Kindern 360‘ 000. -- - Intensivpflege für Polytrauma 460‘ 000. -- - Statin-Behandlung bei Hypercholesterinämie 35 – 44 jährige Frauen 1‘ 200‘ 000. -- - Ag p 24 Bestimmung bei Blutspendern zusätzlich zu HIV-Test 1‘ 800‘ 000. --

Kriterien der Rationierung n n Verteilungseffizienz Chancengleichheit Mitleidkriterium Marktkriterium für die Schweiz gilt: individuelle Rationierung ist verfassungswidrig Primär Sekundär die medizinische Dringlichkeit die zeitliche Rangfolge: first come, first served

Schweizerisches Gesundheitswesen Problemlösung n Umkehr der Anreize: Einbinden der Leistungserbringer und der Konsumenten in die Kostenverantwortung n Flächendeckende Gesundheitspolitische Debatte: Prioritätensetzung, Festlegung eines Kostendaches, Entwicklung von Qualitäts-, Wirtschaftlichkeits- und Rationierungskriterien, Konsenskonferenzen

Konzept „ Accountability for reasonableness of decisions“ in der medizinischen Versorgung: ( D. Schopper, R. Baumann-Hölzle, M. Tanner ) n Transparenz: Etwaige Entscheide, die den Zugang zu neuen Technologien oder anderen Leistungen beschränken, müssen öffentlich zugänglich sein. n Vernünftigkeit: Die Gründe für Leistungsbeschränkungen und Rationierungsentscheide können von allen Beteiligten als vernünftig und fair nachvollzogen werden. Das gemeinsame Ziel ist es, die medizinischen und pflegerischen Bedürfnisse der Bevölkerung unparteiisch und gerecht zu gewährleisten. n Recht, Berufung einzulegen: Es gibt einen Mechanismus, um Entscheide für Leistungsbeschränkungen zu bestreiten. Dies beinhaltet auch die Möglichkeit, Entscheide auf Grund von neuen Erkenntnissen zu revidieren. n Vollstreckung: Es gibt eine öffentlich-bindende oder freiwillige Regelung des Prioritätensetzungsprozesses, der garantiert, dass die Bedingungen 1 -3 eingehalten werden.

Schweizerisches Gesundheitswesen Problemlösung n Umkehr der Anreize: Einbinden der Leistungserbringer und der Konsumenten in die Kostenverantwortung n Flächendeckende Gesundheitspolitische Debatte: Prioritätensetzung, Festlegung eines Kostendaches, Entwicklung von Qualitäts-, Wirtschaftlichkeits- und Rationierungskriterien, Konsenskonferenzen

Schweizerisches Gesundheitswesen: Problemlösung 2 n Sich im Wettbewerb befindende Managed Care Organisationen mit Versorgungsnetzen ( eingeschränkte Wahlfreiheit der Leistungserbringer ), nicht gewinnbringend, mit umfassender Budgetverantwortung, mit Einschränkung des Versicherungswechsels, mit Versichertenmitsprache, mit „freiwilliger“ Einschränkung des Leistungsspektrums n Einheitliche nationale Krankenkasse mit demokratisch festgelegter Einschränkung der Leistungserbringer und des Leistungsspektrums

Qualitätsdiskussion n Patientenzufriedenheit: z. B. Swisspep, Europep n Praxis – Zertifizierung: z. B. EQUAM ( Externe Qualitätskontrolle in Managed Care ) n Spital – Zertifizierung: z. B. Verein Outcome

Schweizerisches Gesundheitswesen Problemlösung n Umkehr der Anreize: Einbinden der Leistungserbringer und der Konsumenten in die Kostenverantwortung n Flächendeckende Gesundheitspolitische Debatte: Prioritätensetzung, Festlegung eines Kostendaches, Entwicklung von Qualitäts-, Wirtschaftlichkeits- und Rationierungskriterien, Konsenskonferenzen
- Slides: 44