Myelodysplastisk syndrom Behandling ved hyrisk sykdom inkludert allogen

Myelodysplastisk syndrom Behandling ved høyrisk sykdom, inkludert allogen stamcelletransplantasjon. Synne Torkildsen, 10. november 2015

Myelodysplastisk syndrom (MDS) • Et samlingsnavn for en gruppe tumorsykdommer, som har sitt utgangspunkt i bloddannende stamceller i benmargen. • Normalt produseres blodcellene på en kontrollert måte i benmargen. • Benmarg finnes i store deler av kroppens skjelett. • Ved MDS er det en modningsforstyrrelse (dysplasi) i stamcellene i benmargen. Blodcellene modner og utvikler seg derfor ikke normalt. • Dette resulterer ofte i lavt antall av en eller flere blodceller.

Myelodysplastisk syndrom Gjennomsnittsalder ved diagnose er 75 år Ca. ¼ er < 60 år. Barn kan også rammes av uvanlige former. Ca. 4/100. 000 innbyggere pr. år, men vesentlig høyere hos eldre. • Noe vanligere hos menn hos kvinner. • • • I 90% av tilfellene fins det ingen årsak til at den enkelte får sykdommen; primær MDS • 1 -15 år etter eksposisjon til enkelte former cellegift eller strålebehandling; terapirelatert MDS • .

Myelodysplastisk syndrom To felles trekk; • Lav andel av minst 1 blodcelle-linje (cytopeni) • Benmarg og blod inneholder celler med unormal form, størrelse eller utseende. • Benmargen klarer ikke å produsere nok celler til å dekke opp for de cellene som fjernes av milt, lever eller andre organer. • Dette fører til et redusert antall blodceller i kroppen, og dertil økt risiko for blødning, infeksjon og anemi relaterte plager
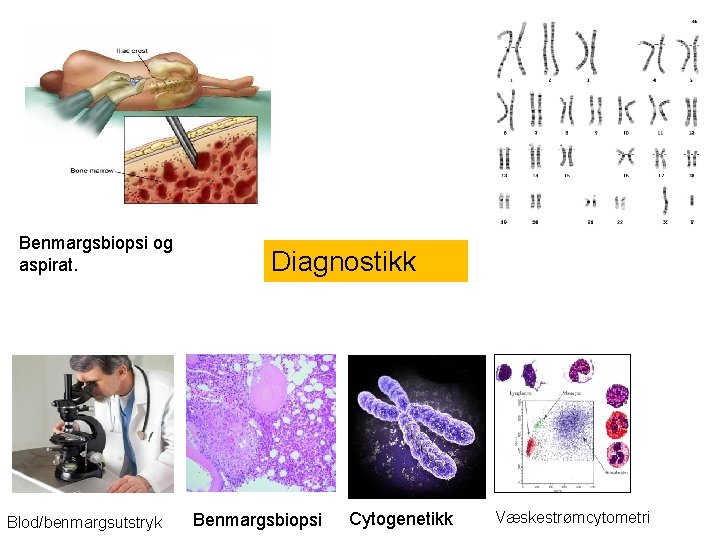
Benmargsbiopsi og aspirat. Blod/benmargsutstryk Diagnostikk Benmargsbiopsi Cytogenetikk Væskestrømcytometri
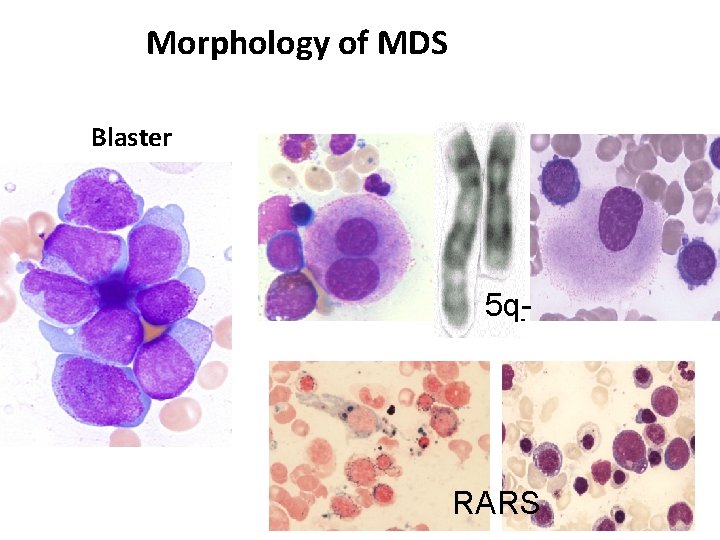
Morphology of MDS Blaster 5 q- RARS
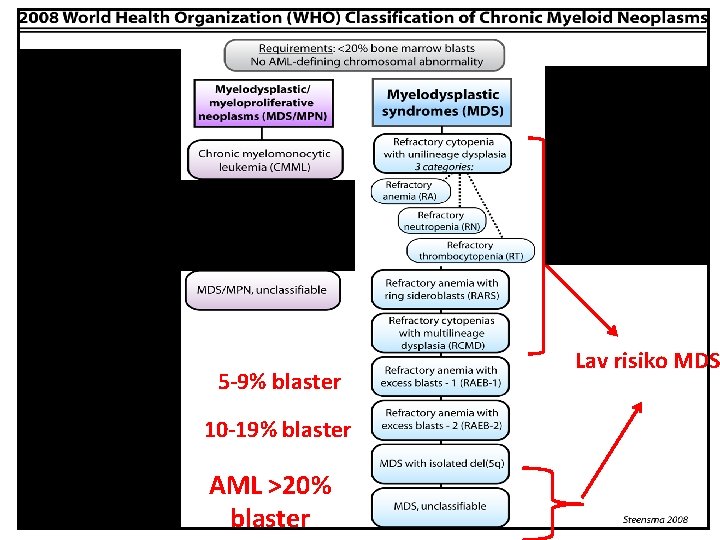
5 -9% blaster 10 -19% blaster AML >20% blaster Lav risiko MDS
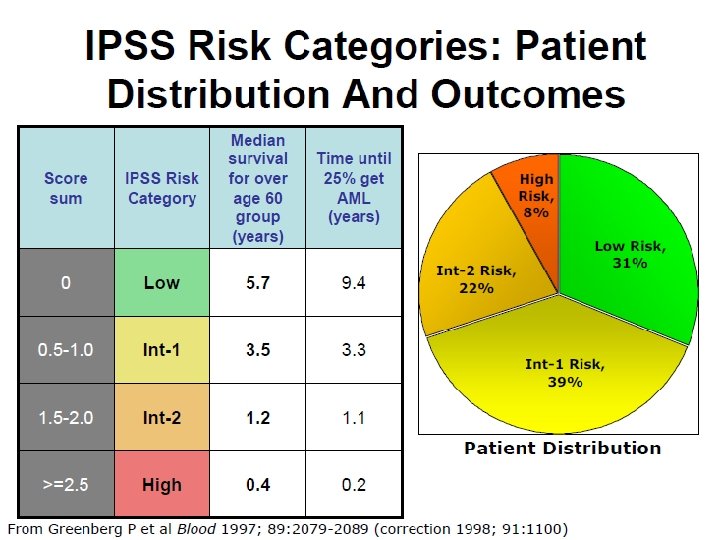
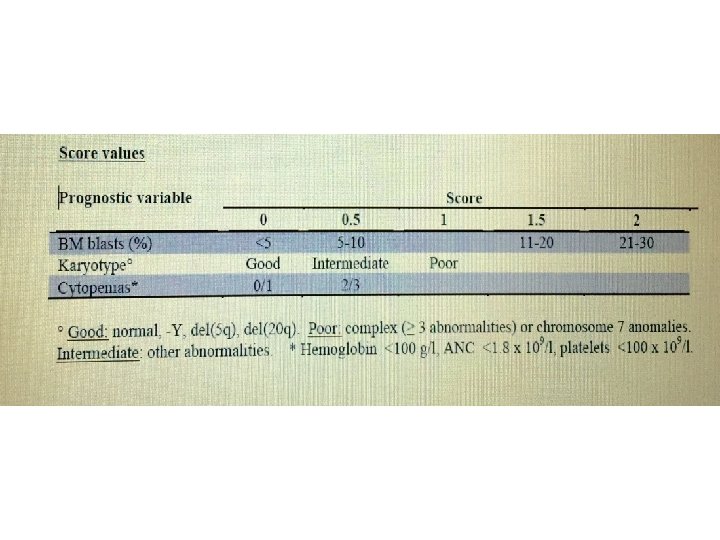
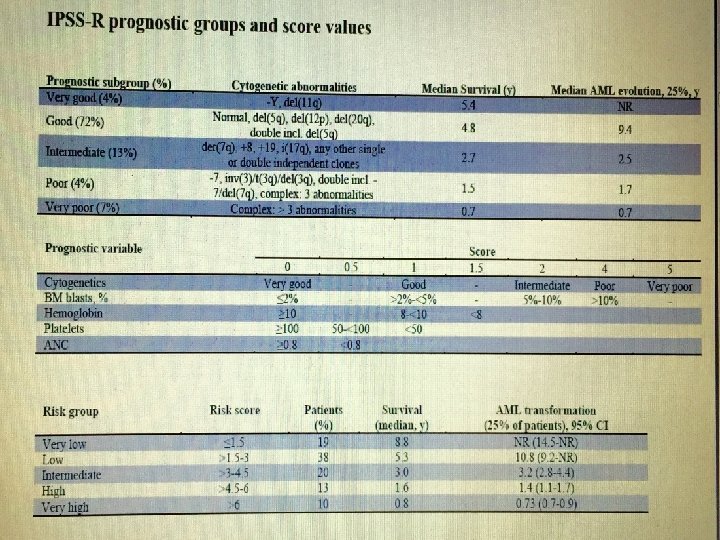

Behandling - høyrisk • • Pasienter med høy risiko MDS; IPSS sore > 1, 5 IPSS-R score> 4, 5 MDS/AML med 20 -30% blaster • Pasienter med intermediær risiko MDS; • IPSS –R score mellom 3 -4, 5 kan bli behandlet både som høyrisk og lavrisk.
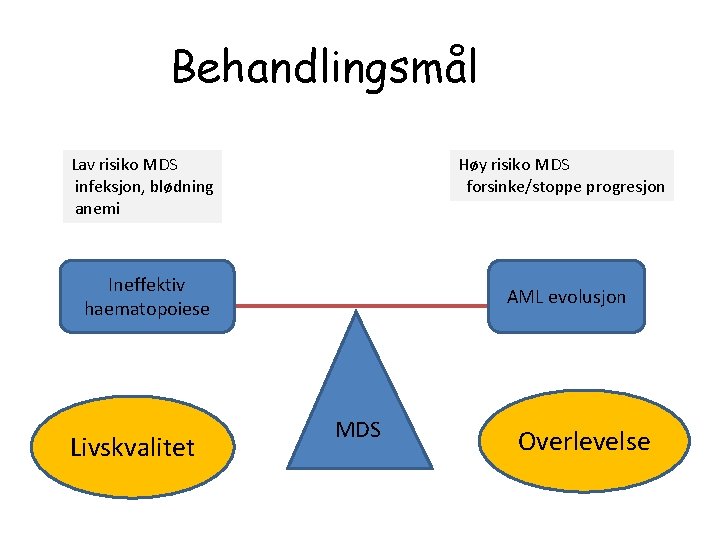
Behandlingsmål Lav risiko MDS infeksjon, blødning anemi Høy risiko MDS forsinke/stoppe progresjon Ineffektiv haematopoiese Livskvalitet AML evolusjon MDS Overlevelse

Behandling - høyrisk • Forhindre utvikling til akutt leukemi • og • behandle eventuelle symptomer på grunn av lave blodtall. • 1. Transfusjonsbehandling, enten blod eller blodplater • 2. Azacitidine; Har vært førstehåndsbehandling for pasienter med høyrisk MDS i ca. 10 år. • 3. Intensiv cellegiftsbehandling; aktuelt for noen pasienter, der MDS har gått over til akutt leukemi og der andelen blaster i benmarg er høy. • 4. Allogen stamcelletransplantasjon: Den eneste behandlingen med mulighet for kurasjon
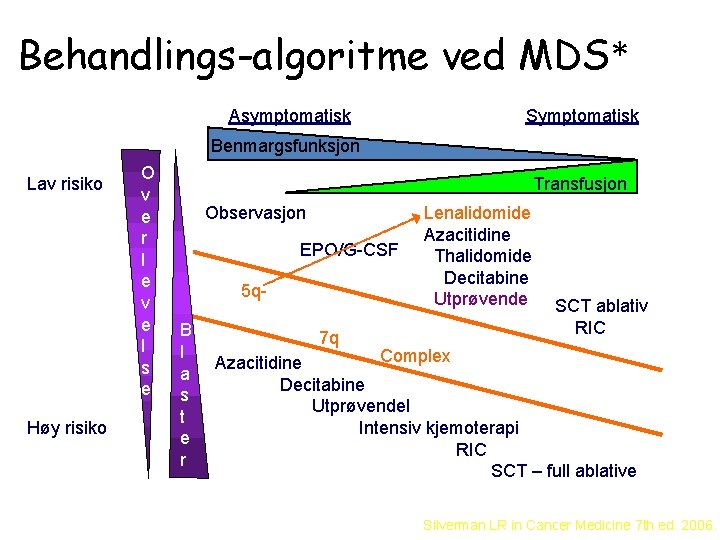
Behandlings-algoritme ved MDS* Asymptomatisk Symptomatisk Benmargsfunksjon Lav risiko Høy risiko O v e r l e v e l s e Transfusjon Observasjon EPO/G-CSF 5 q. B l a s t e r 7 q Lenalidomide Azacitidine Thalidomide Decitabine Utprøvende SCT ablativ RIC Complex Azacitidine Decitabine Utprøvendel Intensiv kjemoterapi RIC SCT – full ablative Silverman LR in Cancer Medicine 7 th ed. 2006.

Azacitidine Godkjent for behandling av intermediær -2 eller høy- risiko MDS. Cytotoksisk effekt – mot unormale hematopoietiske celler i benmargen Hypometylering av DNA Kan resultere i: • Redusert behov for transfusjoner og mindre infeksjoner • Signifikant bedring av total overlevelse • Forsinke utvikling til mer alvorlig sykdom For høyrisk pasienter uegnet for transplantation, evt. som en bro til transplantasjon,

Azacitidine • Har i store studier vist å kunne bremse utviklingen fra MDS til akutt leukemi, av og til i mange år, og gi forlenget overlevelsen. • Kan gi økt overlevelse og forbedre livskvalitet, sammenliknet med støttebehandling alene.

Azacitidine • Gis under huden, på abdomen, armer eller ben, evt. Intravenøst • Medikamentet gis i 5 (100 mg/m^2) eller 7 dager(75 mg/m^2) hver 28 dag. • Kan gå opp til 6 sykler før man ser respons. • Evaluering av respons etter 4 -6 sykler • Behandlingen skal fortsette frem til klare tegn på tap av effekt, eller til progresjon.

Azacitidine Vanligste bivirkninger; kvalme, forstoppelse, myelosuppresjon lokale reaksjoner rundt innstikksted.

Intensiv cellegiftsbehandling • Pasienter med intermediær 2, høyrisk sykdom eller MDS/AML • Liknende regime som brukt ved akutt myelogen leukemi. • Cellegift brukes her for å ødelegge unormale celler, eller for å hindre dem i å gro. • Kun anbefalt hvis pasienten er forholdsvis ung (f. eks under 60 år) og i god klinisk form. • Ingen alvorlige kromosomavvik.

Intensiv cellegiftsbehandling • Vanligvis ikke anbefalt til pasienter med dårlig klinisk status, spesielt hvis > 65, eller hvis > 75 år. • Hos eldre, der azacitidine har sviktet – hvis god klinisk status, uten ledsagende sydom og gode prognostiske funn. • Ikke uvanlig at komplett remisjon oppnås sent, 6 -10 uker etter induksjonskur. • Kan også være aktuelt for pasienter aktuelle for benmargstransplantasjon, uten egnet giver.

Lavdose kjemoterapi • Ikke nok bevis til å kunne anbefale rutine bruk av lavdosert kjemoterapi – siden det ikke foreligger data som viser fordelaktig effekt på overlevelse eller transformasjon til AML i uselekterte grupper. • • Likevel, hos enkelte pasienter kan lavdosert kjemoterapi bli brukt til å rdusere tallet på hvite blodceller, samt blaster og for å forbedre pancytopenien. • Alkeran tabletter hos selekterte pasienter; hypoplastisk MDS og normal karyotype. • Lavdose cytarabin

• Decitabine – hypometylerende middel akkurat som Azacitidine, og med tilsvarende behandnlingsresultat. Godkjent til behandling av MDS int -2 og høyrisk. • Mildere bivirkninger enn Azacitidine • KMML • Vurdere allogen stamcelletransplantasjon for både KMML 1 og 2. • Azacitidine ved KMML 2 • Hydrea – anbefalt som førstelinje behandling hos eldre pasienter med KMML, med lavt (<10%) blasttall i benmarg – og der målet er å redusere symptomer snarere enn å gi forlenge overlevelse. • Akutt myelogen leukemi lik behandling

Benmargstransplantasjon • Eneste kjente behandling som har potensiale til å gi lang tids remisjon (ikke påvist sykdom) eller helbredelse. • Bloddannende stamceller fra en frisk giver, enten familiegiver eller ubeslektet. • Optimal stamcellekilde er bror eller søster med liknende genetisk oppbygning • De siste årene har imidlertid mulighetene for å finne egnet ubeslektet giver blitt forbedret, og flere pasienter har derfor fått muligheten til å kunne gjennomføre allogen stamcelletransplantasjon • Hos mange kan stamceller gitt fra egnet ubeslektet giver være like effektiv som fra egnet familiegiver. •

Benmargstransplantasjon • Dette er en intensiv behandling der det dessverre fortsatt er en viss risiko for å dø av selve transplantasjonen. • Denne risikoen øker ved stigende alder, avansert sykdom, terapirelatert MDS, og komorbiditet. • Risiko for tilbakefall øker ved høy alder, avansert sykdom og ugunstige kromosomavvik. • For ikke så mange år siden ble pasienter over 50 år ikke vurdert for transplantasjon, grunnet risiko for transplantasjonsrelaterte komplikasjoner.

Benmargstransplantasjon • Den gang brukte man først og fremst en intensiv cellegiftsbehandling som forbehandling; myeloablativ kondisjonering. • Dette har imidlertid endret seg, og forbedringer har gjort det mulig å sette øvre aldersgrense 70 år. • Bruk av redusert intensitet kjemoterapi som forbehandling, har ført til at flere kan gjennomføre transplantasjon, med mindre risiko for komplikasjoner. • Likevel, ca. 75% av MDS pasienter er eldre enn 60 år. Transplantasjon er derfor bare anbefalt til et mindre utvalg.

Anbefalt for pasienter med int-2 og høy risk MDS < 65 (70), som har egnet giver – normalt ikke for pasienter med lav risk (ca. 60%). Int -1 kan vurderes hvis andre behandlingsformer har vært forsøkt uten tilstrekkelig effekt. God klinisk status, og ingen annen alvorlig ledsagende sykdom Behandlingsrespons svarende til minst <10% blaster, helst under 5% KMML Benmargstransplantasjon er eneste mulighet for helbredelse Viktig å behandle pasienter til komplett remisjon før transplantasjonen. Pasienter med KMML -1 og høyrisk kromosomavvik bør vurderes for benmargstransplantasjon

Konklusjon • MDS er vanligere enn vi tror! • Behandling baseres på risiko for sykdom – lav risk vs. høy risk. • Eneste potensielt kurative behandling per idag er allogen stamcelletransplantasjon – men ikke for alle. • Azacitidine er generelt anbefalt som førstevalg for høyrisk MDS samt MDS/AML (med 20 – 30% blaster) • Evt. AML lik behandling hvis pasienten er ung med godt prognostisk utgangspunkt for å kunne oppnå respons. • Enkelte har best nytte av støttebehandling også i denne gruppen. • Pågående kliniske studier; • www. nmds. org, • I retning av mer persontilpasset og individualisert behandling – men fortsatt et stykke frem.
Genmutasjoner ved MDS Tyrosine Kinase Pathway Transcription Factors Others JAK 2 RUNX 1 TP 53 KRAS BRAF NRAS PTPN 11 CBL EP 300 WT 1 DNMT 3 A PHF 6 Splicing Factors EZH 2 SF 3 B 1 U 2 AF 2 UTX ASXL 1 ATRX ZRSF 2 U 2 AF 1 SETBP 1 TET 2 NPM 1 Cohesins GNAS/GNB 1 BCOR RNA helicases RTK’s Epigenetic Dysregulation IDH 1&2 ETV 6 GATA 2 SRSF 2 SF 1 PRPF 40 B PRPF 8 SF 3 A 1

Takk for oppmerksomheten

• www. nmds. org • www. mds-foundation. org
- Slides: 31