MUHIMMATUN NMAH PSIKAA2009 DEFINISI Kemoterapi terapi mengunakan obat

MUHIMMATUN N’MAH PSIK/AA/2009

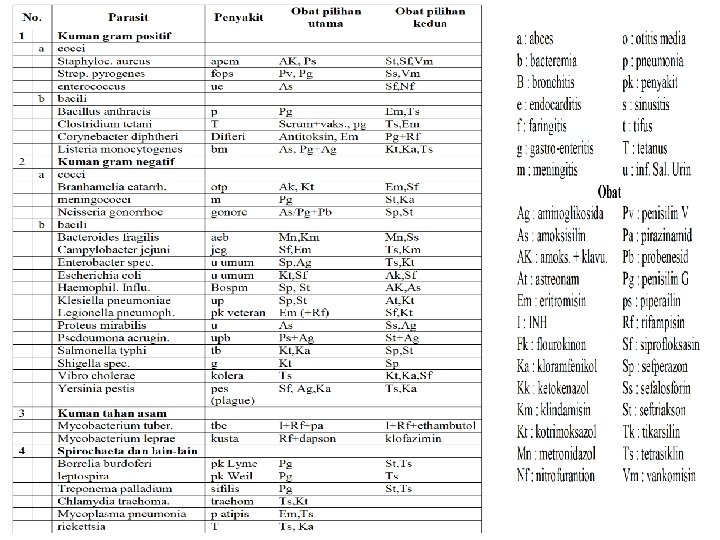
DEFINISI • Kemoterapi : terapi mengunakan obat – obat kimiawi untuk memberantas penyakit infeksi yg disebabkan mikroorganisme : bakteri, fungi, virus, protozoa, sel – sel kanker (obat sitostatika), termasuk juga dalam golongan ini adalah obat cacing. • Antibiotik : zat – zat kimia yang (dihasilkan oleh fungi & bakteri), memiliki khasiat mematikan atau menghambat pertumbuhan kuman, sedangkan toksisitasnya bagi manusia relatif kecil.

KLASIFIKASI ANTIBIOTIKA I. Berdasarkan mekanisme kerja, aktivitas antibiotik, dibagi : 1. Bakterisid, yaitu antibiotik yang pada dosis biasa berkhasiat mematikan kuman (bakteri). 1. 1. bekerja pada fase tumbuh contoh : gol. Beta laktam (penisilin, sefalosporin), gol. Polipeptida (polimiksin, basitrasin); rifampicin; asam nalidiksat, dan gol. Kinolon. 1. 2. bekerja pada fase istirahat contoh : gol. Aminoglikosida, nitrofurantoin, INH, kotrimoksazol.

KLASIFIKASI ANTIBIOTIKA 2. Bakteriostatis, yaitu antibiotik yang pada dosis biasa berkhasiat menghentikan / menghambat pertumbuhan dan perbanyakan kuman, pemusnahan kuman dilakukan oleh sistem imun dari tubuh sendiri (inang/hospes) dg jalan fagositosis (dimakan oleh limfosit). contoh obat : sulfonamid, kloramfenikol, tetrasiklin, makrolida, linkomisisn, asam fusidat, PAS (p-aminosalisilat).

KLASIFIKASI ANTIBIOTIKA II. Berdasarkan luas aktivitasnya 1. Antibiotik spektrum sempit (narrow-spectrum) yaitu antibiotika yang aktif terhadap beberapa jenis kuman saja, contoh : penisilin G & V, eritromisin, klindamisin, kanamisin, asam fusidat (hanya bekerja terhadap kuman gram-positif); streptomisin, gentamisin, polimiksin-B, dan asam nalidiksat (hanya aktif terhadap bakteri gram negatif) 2. Antibiotik spektrum luas (broad-spectrum), yaitu antibiotik yang bekerja terhadap lebih banyak jenis kuman baik bakteri gram positif maupun gram negatif. Contoh obat : sulfonamida, ampisilin, sefalosforin, kloramfenikol, tetrasikiln, rifampisin.

KLASIFIKASI BAKTERI • Pengolongan bakteri yang mempunyai makna (manfaat) dalam poses terapi adalah pengolongan menurut dr. Gram, secara garis besar bakteri dibedakan menjadi 2 golongan besar yaitu : – Bakteri gram positif : yaitu bakteri dengan struktur dinding sel tertentu sehingga memberikan warna (positif) terhadap pengecatan gram – Bakteri gram negatif : yaitu bakteri dengan struktur dinding sel tertentu yang negatif terhadap pengecatan gram.

MEKANISME KERJA ANTIBIOTIKA 1. Penghambatan sintesis dinding sel jika sintesis dinding sel terganggu maka dinding sel menjadi kurang sempurna & tekanan osmotik dalam sel kuman lebih tinggi daripada di luar sel shg terjadi kerusakan dinding sel kuman, akibatnya pecah/lisis. contoh obat : penisilin, sefalosporin, basitrasin, sikloserin, vankomisin. 2. Penghambatan fungsi membran sel molekul lipoprotein di dalam dinding sel yg semi permeabel diganggu sintesisnya shg menjadi lebih permeabel. Akibatnya zat-zat penting (isi sel) dapat merembes keluar maka sel rusak / mati. contoh obat : polimiksin, polien (nistatin, amfoterisin B), azol / imidazol (mikonazol, ketokonazol, klotrimazol).

MEKANISME KERJA ANTIBIOTIKA 3. Penghambatan sintesis protein sel sintesis protein bakteri di ribosom diganggu oleh antibiotik dg berbagai cara. contoh obat : aminoglikosida, tetrasiklin, makrolida (eritromisin), kloramfenikol, linkomisin. 4. Penghambatan sintesis asam nukleat / asam inti (DNA, RNA). contoh : rifampisin berikatan dg enzim polimerase-RNA shg menghambat sintesis RNA & DNA oleh enzim tsb. 5. Penghambatan metabolisme sel bakteri (antagonisme kompetitif). antibiotik menyaingi zat-zat penting untuk metabolisme kuman shg pertukaran zatnya terhenti, dihasilkan efek bakteriostatik. contoh : sulfonamid, trimetoprim, PAS, INH, pirimetamin.

PEMILIHAN ANTIBIOTIKA • Jika harus dipilih beberapa obat antibiotika yang mempunyai aktivitas dan sifat farmakokinetik kurang lebih sama maka dipilih obat dengan pertimbangan : 1. Antibiotik bakterisid lebih dipilih daripada bakteriostatik 2. Antibiotik dengan daya penetrasi kuat ke dalam organ atau CCS lebih disukai karena obat lebih mudah diserap ketempat infeksi, contoh obat dg penetrasi baik ke dalam jaringan : amoksisilin, linkomisin, rifampisin. Spiramisin berpenetrasi baik khusus ke dalam jaringan mulut dan tenggorokan. Sulfonamid, kloramfenikol, rifampisin, adalah obat dg penetrasi baik ke dalam CCS shg menjadi pilihan utama pd meningitis. 3. Antibiotik dengan pemakaian 1 -2 kali sehari lebih disukai dari pada 3 -4 kali sehari (meningkatkan kepatuhan minum obat). 4. Antibiotik yang terikat protein plasma rendah lebih diutamakan, karena prosentase obat bebas besar shg yg didistribusikan ketempat infeksi juga besar.

PEDOMAN PENGGUNAAN OBAT 1. Dosis obat dipilih yg tinggi hingga kadar obat di tempat infeksi melampui MIC (Minimum Inhibitory Concentration) untuk kuman. 2. Frekuensi pemakaian tergantung t½ obat (ukuran kecepatan eliminasi). Antibiotik dg t½ pendek, pemberiannya sampai 5 x sehari, sedangkan obat dg t½ panjang, pemberiannya 1 x sehari bahkan 1 x seminggu. 3. Lama terapi dg kemoterapetik harus cukup panjang untuk menjamin semua parasit mati & menghindarkan kambuhnya penyakit, biasanya terapi terus dilanjutkan 2 -3 hari setelah gejala hilang, untuk lepra dan tbc sering kali butuh waktu bertahun-tahun.

EFEK SAMPING ANTIBIOTIK • Pengunaan antibiotika yang tidak tepat skema penakarannya dapat menggagalkan terapi dan menimbulkan efek samping sbb : 1. Resistensi sel bakteri : suatu sifat tidak terganggunya kehidupan sel bakteri oleh antibiotik. (resistensi primer, sekunder, episomal, & resistensi silang). • Bahaya resistensi bakteri : pengobatan infeksi lebih sulit, lama sakit bertambah, komplikasi, kematian meningkat. • Pencegahan resistensi bakteri : a. dosis obat relatif tinggi (dibanding dosis efektif minimal), selama waktu agak singkat, sbg ganti kur panjang tanpa istirahat. Bila mungkin, lama terapi maksimal 5 hari. b. penggunaan kombinasi (2 / lebih antibiotika), terutama pd TBC, lepra, kanker. c. pembatasan penggunaan antibiotika hanya untuk penyakit infeksi parah (karena kuman berbahaya) & tidak untuk membasmi kuman biasa (mis : sakit tenggorokan, radang telinga luar).

EFEK SAMPING ANTIBIOTIK 2. Sensitasi • antibiotik menjadi lebih peka setelah dipakai topikal shg pasien menjadi hipersensitif. Bila antibiotik yg sama digunakan sistemik (p. o. / parenteral) terjadi alergi (gatal, kemerahan, bentol, demam, kelainan darah, shock anafilaktis, fatal !). • Pencegahan sensitasi : jangan menggunakan antibiotik tertentu (penisilin, kloramfenikol, sulfonamid) sbg BSO topikal (lotion, krim, salep). • Contoh obat yg jarang menimbulkan sensitasi & banyak digunakan secara topikal : framisetin, fusidat, tetrasiklin.

EFEK SAMPING ANTIBIOTIK 3. Supra-infeksi • infeksi sekunder dg parasit berlainan (parasit yg berubah patogenitasnya) yg timbul di atas infeksi primer. • Penyebab supra infeksi : terapi antibiotik jangka lama; dosis antibiotik yg kurang; sistem imun pasien pengguna antibiotik terganggu; karena penggunaan antibiotik spektrum luas sehingga mengganggu keseimbangan antar bakteri di dalam usus, sal. nafas, & kemih. Kelompok mikroorganisme yg lebih kuat & resiten kehilangan saingan shg menjadi lebih dominan & terjadi infeksi baru. • Contoh obat yang menimbulkan supra-infeksi : ampisilin, kloramfenikol, tetrasiklin. • Gejala supra infeksi : stomatitis; radang saluran nafas, usus, saluran kencing; infeksi kulit & kandidiasis, bahkan diare. • Pencegahan supra infeksi : awasi adanya gejala supra infeksi, pemberian antibiotik spektrum sempit lebih dianjurkan dari pada spektrum luas, waktu penggunaan antibiotik sebaiknya ≥ 1 minggu (maksimal 5 hari) dg dosis rasional.
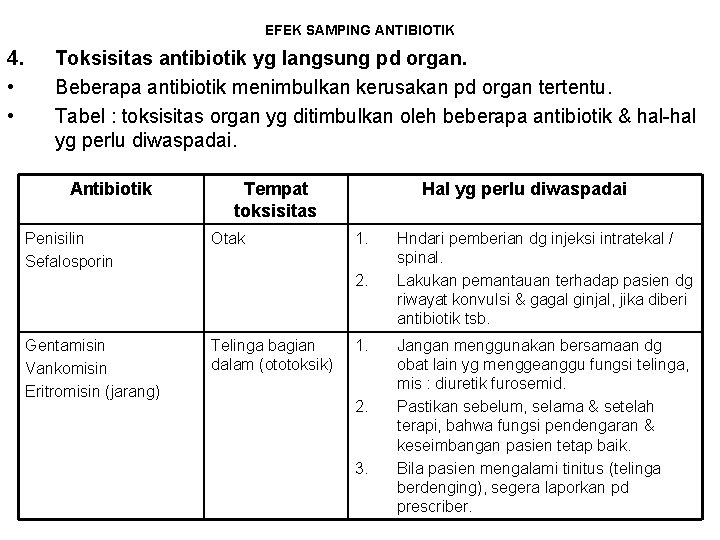
EFEK SAMPING ANTIBIOTIK 4. • • Toksisitas antibiotik yg langsung pd organ. Beberapa antibiotik menimbulkan kerusakan pd organ tertentu. Tabel : toksisitas organ yg ditimbulkan oleh beberapa antibiotik & hal-hal yg perlu diwaspadai. Antibiotik Penisilin Sefalosporin Tempat toksisitas Otak Hal yg perlu diwaspadai 1. 2. Gentamisin Vankomisin Eritromisin (jarang) Telinga bagian dalam (ototoksik) 1. 2. 3. Hndari pemberian dg injeksi intratekal / spinal. Lakukan pemantauan terhadap pasien dg riwayat konvulsi & gagal ginjal, jika diberi antibiotik tsb. Jangan menggunakan bersamaan dg obat lain yg menggeanggu fungsi telinga, mis : diuretik furosemid. Pastikan sebelum, selama & setelah terapi, bahwa fungsi pendengaran & keseimbangan pasien tetap baik. Bila pasien mengalami tinitus (telinga berdenging), segera laporkan pd prescriber.
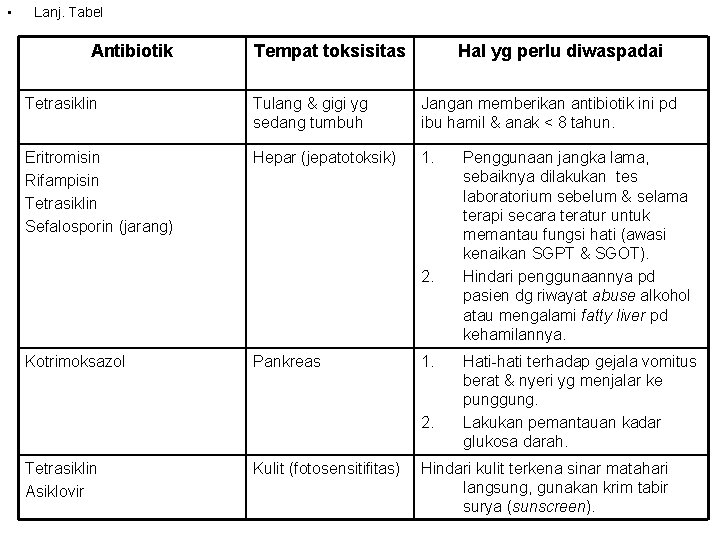
• Lanj. Tabel Antibiotik Tempat toksisitas Hal yg perlu diwaspadai Tetrasiklin Tulang & gigi yg sedang tumbuh Jangan memberikan antibiotik ini pd ibu hamil & anak < 8 tahun. Eritromisin Rifampisin Tetrasiklin Sefalosporin (jarang) Hepar (jepatotoksik) 1. 2. Kotrimoksazol Pankreas 1. 2. Tetrasiklin Asiklovir Kulit (fotosensitifitas) Penggunaan jangka lama, sebaiknya dilakukan tes laboratorium sebelum & selama terapi secara teratur untuk memantau fungsi hati (awasi kenaikan SGPT & SGOT). Hindari penggunaannya pd pasien dg riwayat abuse alkohol atau mengalami fatty liver pd kehamilannya. Hati-hati terhadap gejala vomitus berat & nyeri yg menjalar ke punggung. Lakukan pemantauan kadar glukosa darah. Hindari kulit terkena sinar matahari langsung, gunakan krim tabir surya (sunscreen).
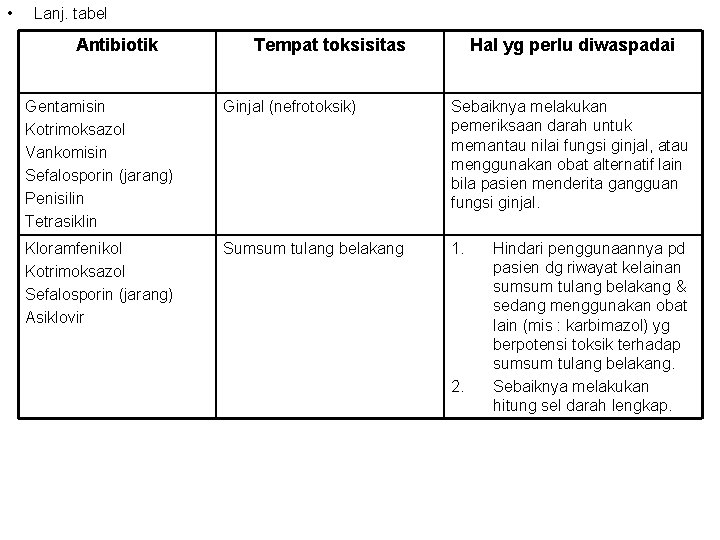
• Lanj. tabel Antibiotik Tempat toksisitas Hal yg perlu diwaspadai Gentamisin Kotrimoksazol Vankomisin Sefalosporin (jarang) Penisilin Tetrasiklin Ginjal (nefrotoksik) Sebaiknya melakukan pemeriksaan darah untuk memantau nilai fungsi ginjal, atau menggunakan obat alternatif lain bila pasien menderita gangguan fungsi ginjal. Kloramfenikol Kotrimoksazol Sefalosporin (jarang) Asiklovir Sumsum tulang belakang 1. 2. Hindari penggunaannya pd pasien dg riwayat kelainan sumsum tulang belakang & sedang menggunakan obat lain (mis : karbimazol) yg berpotensi toksik terhadap sumsum tulang belakang. Sebaiknya melakukan hitung sel darah lengkap.

EFEK SAMPING ANTIBIOTIK 5. Alergi &/ hipersensitifitas. • Antibiotik dianggap sebagai antigen / alergen oleh tubuh, shg tubuh membentuk antibodi (Ig. E) yg berikatan dg antigen tsb. Ikatan Ag-Ab tsb mengikatkan diri pd mast cels (a. l. di mata , hidung, sal. nafas, & kulit) & kelamaan mast cels pecah (degranulasi) serta melepaskan mediator (a. l. histamin) dg akibat : ruam kulit, urtikaria, pruritus, bronkokonstriksi, udema, hipersekresi mukus. Apabila pelepasan mediator tsb secara menyeluruh (general release) maka dapat terjadi syok anafilaktik, dg gejala : kolaps vaskuler, udema larings, bronkospasme & henti jantung bahkan kematian). Contoh obat yg sering menimbulkan syok anafilaktik : injeksi penisilin (± 20 menit sesudah injeksi).

EFEK SAMPING ANTIBIOTIK • • 1. Lanj. Alergi Cara menangani alergi / hipersensitifitas antibiotika : Mengkaji riwayat alergi obat dg cermat, bila perlu lakukan uji kepekaan obat. 2. Segera hentikan penggunaan obat bila ada gejala alergi ringan/berat. 3. Gejala alergi ringan diatasi dg pemberian antihistamin / kortikosteroid (p. o. ). 4. Syok anafilaktik diatasi dg : – pemberian injeksi adrenalin i. m. , diulang tiap 5 menit sampai ada perbaikan TD & denyut nadi). – Pemberian O 2 dan antihistamin (klorfeniramin) i. v. Pada anafilaktik parah / berulang kali dianjurkan pemberian injeksi hidrokortison i. m. / i. v.

PENGGUNAAN KOMBINASI ANTIBIOTIK • Pada umumnya penggunaan kombinasi antibiotik tidak dianjurkan tetapi beberapa kombinasi dapat bermanfaat, yaitu : – Infeksi campuran : (basitrasin + polikmiksin), BSO topikal. – Untuk memperoleh potensiasi : (sulfamotoksazol + trimetropin = kotrimoksazol) – Untuk mengatasi resistensi : (amoksisilin + asam. Klavunolat) – Untuk menghambat resistensi : khususnya pada infeksi menahun TBC (rifampisin + INH + ethambutol) – Untuk mengurangi toksisitas : (trisulfa = sulfadiazin, sulfamerazin, sulfametazin, dan sitostatika).

ANTAGONISME & SINERGISME • Pada umumnya penggunaan kombinasi antibiotik dari berbagai kelompok menghasilkan potensiasi/adisi (sinergisme) tetapi dapat juga menimbulkan antagonisme (penurunan / peniadaan efek terapi). • Contoh adisi : kombinasi penisilin dan sulfa. • Contoh antagonisme : kombinasi penisilin / sefalosporin dengan tetrasiklin / kloramfenikol, hal ini karena penisilin/sefalosporin aktif ketika bakteri tumbuh (bakterisid) sedangkan tetrasiklin/kloramfenikol merupakan bakteriostatik.

ANTIBIOTIK GOLONGAN BETA-LAKTAM (PENISILIN & SEFALOSPORIN) I. GOLONGAN PENISILIN • Penisilin-G dan turunannya merupakan bakterisid terutama terhadap gram positif, hanya beberapa kuman gram negatif. Tak dapat dikombinasikan dengan bakteriostatik (tetrasiklin, kloramfenikol, eritromisin dan asam fusidat). Efek samping yang perlu diwaspadai adalah reaksi alergi karena hipersensitasi dan dapat menimbulkan shock anafilaksis bahkan kematian. Semua penisilin dianggap aman untuk ibu hamil & laktasi. • • •

Contoh obat gol. Penisilin : 1. Benzil penisilin (penisilin-G) • untuk radang paru-paru, radang otak, pencegahan sifilis, gonorhoe. • Tidak tahan asam diberikan infus i. v. atau injeksi i. m. • Distribusi ke jaringan intraseluler bagus, penetrasi ke jaringan otak buruk tetapi menjadi lebih baik jika ada radang selaput otak • Dosis infeksi umum i. v. /i. m 1 -4 MU 4 -6 dd dari garam long aktingnya.

Contoh obat gol. Penisilin : 2. Ampisilin • Mempunyai spektrum luas & tahan asam. • Banyak digunakan untuk infeksi pernafasan (bronkitis kronis), saluran cerna , saluran kemih, telinga, gonore, kulit dan jaringan lunak. • absorpsinya dari usus 30 -40% (dikurangi oleh makanan), plasma t½ 1 -2 jam. • dosis : infeksi umum (oral) 4 dd 500 -1000 mg, a. c ; ISK : 3 -4 dd 500 mg; gonorhoe: 1 x 3, 5 g + probenesid 1 g, tifus 4 dd 1 -2 g selama 2 minggu. • Efek samping : gangguan lambung-usus, alergi

Contoh obat gol. Penisilin : 3. Amoksisilin • Merupakan derivat hidroksi dari ampisilin • absorpsinya dari usus 80% • Plasma - t½nya hampir sama dengan ampisilin, tetapi penetrasi kejaringan tubuh lebih baik, ekskresi bentuk utuhnya pada urin jauh lebih besar ± 70% sehingga lebih layak digunakan untuk infeksi saluran kencing dibanding ampisilin. • Dosis oral 3 dd 375 -1000 mg, anak 3 -10 thn 3 dd 250 mg, 13 thn 3 xsehari 125 mg, 0 -1 tahun 3 xsehari 100 mg, juga diberikan i. m. / i. v. • Efek samping : alergi, gangguan saluran G. I.

II. GOLONGAN SEFALOSPORIN • Termasuk golongan beta laktam yang struktur, khasiat dan sifatnya mirip penisilin. • Merupakan antibiotik semi sintetik. • Termasuk antibiotik spektrum luas & bakterisid pada fase pertumbuhan kuman. • Tidak terlalu peka terhadap beta-laktamase. • Efek samping mirip dengan penisilin (obat oral : diare, mual, muntah; alergi; gangguan ginjal pd generasi I). • Resistensi dapat timbul dengan cepat jadi tidak boleh digunakan sembarangan, cadangan untuk infeksi berat. • Resistensi silang dg penisilin dapat terjadi.

Penggolongan sefalosporin menurut khasiat dan ketahanan/resistensinya terhadap beta-laktamase : • Generasi ke-1: sefalotin, sefazolin, sefadrin, sefaleksin dan sefadroksil. Tidak tahan beta-laktamase. • Generasi ke-2 : sefaklor, sefamandol, sefmetazol, sefuroksim. Agak kuat tahan beta-laktamase. • Generasi ke-3 : sefoperazon, sefotaksim, seftitokzim, seftriakson, sefotiam, sefiksim. Lebih kuat tahan betalaktamase. • Generasi ke-4 : sefepim dan sefpirom. Sangat resisten / tahan beta-laktamase.

Penggunaan sefalosporin • Sebagian besar sefalosporin diberikan parental terutama di RS • Zat generasi ke-1 sering digunakan peroral pada infeksi saluran kemih ringan dan obat pilihan ke-2 untuk infeksi saluran pernafasan dan kulit yang tidak serius dan bila terdapat alergi untuk penisilin. • Zat generasi ke-2 / ke-3 digunakan parental pada infeksi serius yg resisten amoksisilin dan sefalosforin generasi ke-1, biasa dikombinasi dengan aminoglikosida untuk memperkuat aktivitasnya & untuk profilaksis bedah jantung, usus, dan ginekologi. • Zat generasi ke-3 seftriakson & sefotaksim sebagai obat pilihan pertama untuk gonorhoe. • Penggunaan pada kehamilan hanya sefalotin dan sefaleksin, yang lain belum ada cukup data. Obat generasi I, sefaklor, sefotaksim, seftriakson dianggap aman untuk bayi.

ANTIBIOTIK GOLONGAN AMINOGLIKOSIDA • Dapat digolongkan menjadi : – Streptomisin – Kanamisin, amikasin, dibekasin, gentamisin, netilmisin, tobramisin – Neomisin, framisetin, dan paromomisin • Merupakan antibiotik spektrum luas pengunaan untuk terapi TBC (streptomisin & kanamisin). • Aktivitasnya adalah bakterisid. • Efek samping : (parenteral) terjadi kerusakan organ pendengaran (irreversibel)dan merusak ginjal (reversibel). Toksisitas tsb tidak tergantung dosis melainkan dari lama pemakaian & jenis aminoglikosida, sebaiknya diberikan 1 – 2 dd. • Obat golongan ini tidak dianjurkan selama hamil karena dapat melewati plasenta dan merusak ginjal & ketulian pada janin. Dapat diberikan selama laktasi.

ANTIBIOTIK GOLONGAN TETRASIKLIN • Merupakan antibiotik spektrum luas dg aktivitas bakteriostatik. • Penggunaan untuk infeksi saluran nafas, saluran kemih, kulit dan mata • Efek samping : (oral) mual, muntah, diare; suprainfeksi; kerusakan pada tulang & gigi yg sedang tumbuh; fotosensitasi (kulit peka cahaya, jangan kena sinar matahari); kemungkinan hepatotoksik (pd ibu). • Tetrasiklin tidak boleh diberikan bersama makanan yg kaya Fe, Ca, & Zn (khususnya susu) & antasida. Sebaiknya tetrasiklin diminum 1 jam a. c. atau 2 jam p. c. • Tidak boleh diberikan pada ibu hamil terutama setelah bulan ke-4, menyusui dan anak dibawah 8 tahun.

ANTIBIOTIK GOLONGAN MAKROLIDA & LINKOMISIN • Golongan makrolida terdiri dari : eritromisin, klaritromisin, roksitromisin, azitromisin, & diritromisin. • Spiramisin juga termasuk gol. makrolida karena mempunyai rumus struktur serupa (cincin lakton besar & terikat turunan gula). • Linkomisin & klindamisin secara kimiawi berbeda dg eritromisin tetapi mempunyai kesamaan dalam hal : aktivitas, mekanisme kerja, pola resistensi & dapat terjadi resistensi silang & antagonisme antara linkomisin & klindamisin dg eritromisin. • Eritromisin sebagai bakteristatik terhadap Gram positif, spektrum kerjanya mirip penisilin G shg digunakan sbg pilihan yg realistik jika pasien alergi terhadap penisilin. • Efek samping : kemungkinan kerusakan hati (pd ibu) & gangguan sal. G. I. • t½ singkat shg diberikan 4 dd (diminum 1 jam a. c. / 2 jam p. c. ).

KLORAMFENIKOL (antibiotik Lain Yg Penting) • Antibiotik spektrum luas, digunakan khusus untuk infeksi Salmonella typhi (tifus) dan meningitis (H. influenzae). • Sebagai pilihan ke-2 pada bentuk sediaan topikal (salep kulit & salep / tetes mata) jika fusidat & tetrasiklin tidak efektif. • Sediaan salep/tetes mata tidak boleh diberikan lebih dari 10 hari • Efek samping : depresi sumsum tulang (2 bentuk anemia), yaitu : – Penghambatan pembentukan sel darah (eritrosit, trombosit). – Anemia aplastis • Dosis untuk tifus : permulaan 1 -2 g kemudian 4 dd 500 -750 mg, p. c. • Penggunaan pada ibu hamil dan menyusui Penggunaan tidak dianjurkan khususnya pada minggu terakhir kehamilan (trimester ke-3) karena menyebabkan hypotermia & cyanosis pada neonatus (grey baby sindrom) hal ini juga terjadi pada tiamfenikol (obat sejenis kloramfenikol). Obat dapat melintasi plasenta & masuk ASI maka tidak boleh diberikan selama laktasi.

ANTIBIOTIK GOLONGAN SULFONAMIDA & QUINOLON • Sulfonamida dan quinolon adalah golongan antibiotik yang penting untuk pengobatan infeksi saluran kemih (ISK). • Antibiotika lain untuk ISK adalah golongan penisilin/sefalosforin dan aminoglikosida.

INFEKSI SALURAN KEMIH (ISK) • Penyebab : bakteri aerob flora usus. • Wanita (15 -60 th) >>> menderita ISK dp pria. • Jenis & gejala ISK : 1. ISK bagian bawah (tanpa komplikasi), umumnya radang kandung kemih (cystitis) dg saluran kemih normal, gejalanya : – Sering kencing siang dan malam – Sukar kencing (menetes) – Perasan sakit atau terbakar pada saat berkemih – Nyeri perut dan pinggang – Ada darah dalam urin – Urin yang baunya abnormal 2. ISK bagian atas (dg komplikasi), karena infeksi & kerusakan saluran kemih shg terjadi kerusakan ginjal. Gejalanya : demam (kadang menggigil) dan sakit pinggang di lokasi ginjal.

Faktor-faktor resiko timbulnya ISK • Jarang berkemih • Gangguan pengosongan kandung kemih, misal karena ada batu ginjal. • Hygiene pribadi kurang baik (misal penggunaan pembalut pada wanita) bisa menyebabkan kolonisasi kuman uropatogen disekitar uretra • Penggunaan kateter, hubungan seksual, dan karena adanya suatu infeksi lokal misal vaginitis • Diabetes, pada diabetes akan meningkatkan daya lekat bakteri pada epitel saluran kemih.

Pencegahan ISK • Minum air lebih banyak • Berkemih lebih sering • Adakalanya infeksi menahun dan menjadi kronis maka perlu kur antibiotika selama 3 -6 bulan dg dosis separuhnya, digunakan obat –obat yang tak menimbulkan resistensi misalnya nitrofurantoin 50 -100 mg atau kotrimoksazol 1 tablet 480 mg. • Obat-obat ini sebaiknya diminum malam hari karena kuman-kuman ini lebih mudah memperbanyak diri pada saat kandung kemih penuh.

Pengobatan ISK • ISK bagian bawah • pengobatan dianjurkan selama 7 -10 hari – Amoksisilin (3 x 250 -500 mg) – Trimetoprim (2 x 200 mg) – Nitrofurantoin (3 x 50 -100 mg) – Dari kelompok quinolon digunakan asam nalidiksat dan pipemidinat atau suatu fluorquinolon (siprofloksasin, norfloksasin) • ISK bagian atas • pengobatan dianjurkan sampai sekitar 3 minggu – Kotrimoksasol – Amoksisilin + asam klavulanat – Fluorquinolon (siprofloksasin dan norfloksasin)

ANTIBIOTIKA GOLONGAN SULFONAMIDA • Merupakan zat antibakteri dengan rumus molekul H 2 N -C 6 H 4 -SO 2 NHR, dan kelompok obat pertama yang digunakan sebagai antibakteri. • Kadar dalam urin 10 x kadar dalam plasma sehingga layak untuk pengobatan ISK. • Beraktivitas sbg bakteriostatik & berspektrum luas. • Mekanisme kerja : menghambat pembentukan (dihidro)folat kuman dg cara antagonisme saingan dg PABA (p-aminobenzoic acid = H 2 N-C 6 H 4 -COOH).

kombinasi sulfonamida • Trisulfa, merupakan kombinasi dari 3 sulfonamida yaitu sulfadiazin, sulfamerazin dan sulfamezatin dengan perbandingan yang sama. • Kotrimoksazol, adalah kombinasi sulfametoksazol dan trimetoprim dg perbandingan 5: 1 (400+80 mg) berkhasiat sebagai bakterisid terhadap sebagian besar bakteri gram positif dan gram negatif, kombinasi ini memperkuat khasiatnya (potensiasi) dan menurunkan resiko resistensi. • Kombinasi sulfa lain dan trimetoprim dengan sifat dan penggunaan mirip kotrimoksazol adalah : – Supristol (sulfamoxol 200 mg + trimetoprim 40 mg) – Kelfiprim (sulfalen 200 mg + trimetoprim 250 mg) – Lidatrim (sulfametrol 400 mg + trimetoprim 80 mg)

Penggunaan sulfonamida • Infeksi saluran kemih : sulfametizol, sulfafurazol dan kotrimoksazol. • Infeksi mata : sulfasetamida, sulfadikramida, sulfametizol, digunakan topikal pd mata • Radang usus : sulfasalazin (kombinasi sulfapiridin & aminosalisilat) • Malaria tropika : fansidar (kombinasi sulfadoksin dan pirimetamin) • Meningitis : sulfadiazin (daya penetrasi ke CCS kuat), tetapi karena timbul resistensi maka obat ini sering diganti dengan ampisilin atau rimfampisin. • tifus, infeksi saluran pernafasan atas, radang paru-paru, & gonorhoe : kotrimoksazol, sama efektifnya dg ampisilin.

Efek samping sulfonamida • kerusakan parah pada sel-sel darah (agranulositosis & anemia hemolitis), oleh karena itu bila sulfonamida diberikan lebih dari 2 minggu perlu dilakukan monitaring darah. • reaksi alergi (urticaria), fotosensitasi shg selama terapi sebaiknya pasien jangan terlalu banyak terkena sinar matahari. • Gangguan saluran cerna • Kristaluria di dalam tubuli ginjal, sering terjadi pada sulfa yang sukar larut dalam air seni yang asam (mis : sulfadiazin & turunannya) resiko ini dapat dikurangi dengan penggunaan trisulfa atau pemberian zat alkali (natrium bikarbonat) atau banyak minum air.

• Penggunaan sulfonamida pada kehamilan & laktasi : – Harus dihindari penggunaan pada bulan terakhir kehamilan karena resiko timbulnya icterus–inti pada neonatus (akibat pembebasan bilirubin dari ikatan protein plasma) – Penggunaan pada awal kehamilan belum cukup data – sulfonamida masuk ke dalam ASI shg mungkin menyebabkan icterus, hiperbilirubinemia, & alergi pd bayi yg diberi ASI dari ibu yg minum sulfonamida. • Kotrimoksazol tidak boleh diberikan pada usia di bawah 6 bulan dan pada penderita gangguan fungsi hati dan ginjal.

ANTIBIOTIKA GOLONGAN QUINOLON • • • Digolongankan menjadi 2 serta derivat long-actingnya yaitu : 1. Zat generasi pertama (asam nalidiksinat dan pipemidinat). 2. Zat generasi kedua, (senyawa fluorquinolon : norfloksasin, pefloksasin, siprofloksasin, lomefloksasin, dan fleroksasin), lebih luas spektrumnya, kadar dalam darah lebih tinggi, t½-nya lebih panjang. Digunakan juga untuk infeksi sistemis yang lain. 3. Zat-zat long acting (sparfloksasin, trovafloksasin, grepafloksasin) spektrumnya sangat lebar dan meliputi lebih banyak gram positif. Aktivitasnya sbg bakterisid pada fase pertumbuhan kuman. Mekanisme kerja : menghambat kerja enzim DNA-gyrase bakteri (hanya dimiliki bakteri), shg sintesis DNA bakteri tidak terjadi.

Penggunaan gol. Quinolon • Asam nalidiksinat dan pipemidat (generasi I) hanya digunakan pada ISK bawah tanpa komplikasi. • Gol. Fluorquinolon digunakan untuk ISK atas berkomplikasi oleh kuman-kuman multi resisten misalnya jaringan ginjal, juga untuk infeksi saluran nafas serius, prostalitis kronis, infeksi kulit dan jaringan lunak oleh kuman-kuman gram negatif. • Untuk menghambat meluasnya reisistensi, maka obat gol. fluorquinolon disarankan digunakan sebagai terapi cadangan untuk pengobatan terhadap kuman-kuman yang resisten terhadap obat-obat standar. • Sebagai pilihan pertama untuk ISK tanpa komplikasi sebaiknya digunakan trimetoprim, nitrofurantoin, sulfametizol.

Efek samping gol. quinolon • gangguan lambung-usus, reaksi alergi, efek neurologi, efek psikis hebat. • Penggunaan pada kehamilan dan laktasi belum cukup data. Ada indikasi kelainan tulang rawan dan persendian pada binatang percobaan, sehingga tidak dianjurkan penggunaan pada wanita hamil dan selama laktasi karena senyawa ini dapat masuk ke dalam air susu ibu (nalidiksinat & siprofloksasin). • Senyawa gol. quinolon tidak boleh diberikan pada anak di bawah 16 th karena menimbulkan penyimpangan tulang rawan terutama asam nalidiksinat (jarang siprofloksasin dan ofloksasin).

IMPLIKASI KEPERAWATAN I. II. Pengkajian 1. Mengkaji pasien bila ada tanda & gejala infeksi sebelum, selama, & setelah terapi dg antibiotika. 2. Pastikan bila sebelumnya ada riwayat hipersensitivitas terhadap penisilin / sefalosporin. 3. Ambil spesimen untuk kultur & sensitifitas tes sebelum terapi dimulai. Dosis pertama dapat diberikan sebelum hasil tes diperoleh. Implementasi sebaiknya antibiotik diberikan dalam waktu 24 jam untuk mempertahankan kadar terapetik obat dalam serum & untuk mencegah kambuhnya penyakit, dilanjutkan 2 -3 hari setelah gejala menghilang.

IMPLIKASI KEPERAWATAN III. 1. 2. 3. 4. IV. • • KIE (komunikasi, informasi & edukasi) pada pasien & keluarganya. Pasien diharuskan minum antibiotik dalam 24 jam meskipun gejala yg dirasakan sudah membaik. Pasien dianjurkan lapor ke dokter bila ada tanda / gejala supra infeksi (stomatitis; radang saluran nafas, usus, saluran kencing; infeksi kulit & kandidiasis, bahkan diare) dan alergi. Bila pasien mengalami diare (feses mengandung pus, darah & lendir), serta demam, segera hubungi dokter. Sarankan pada pasien untuk tidak mengobati diare tsb tanpa konsultasi dg dokter. Pasien disarankan menghubungi dokter bila gejala yg dialami tidak membaik. Evaluasi keberhasilan terapi menggunakan kemoterapetik (antibiotika) ditunjukkan dg : Hilangnya tanda & gejala infeksi. Lamanya waktu untuk pemulihan tergantung pada organisme penyebab & tempat infeksi serta kepatuhan pasien pd regimen dosis.


• Jamur (fungi) adalah tumbuhan yang tak berklorofil, sehingga tak mampu fotosintesis untuk hidup. Jamur hidup sbg parasit pada organisme hidup lain atau saprofit pada organisme mati. • Penyebarluasan infeksi jamur : – penggunaan antibiotika spektrum luas yang mengganggu keseimbangan flora normal. – penggunaan kortikosteroid dpt menurunkan kekebalan tubuh. – pemakain hormon kelamin misalnya pil anti hamil akan menstimulasi infeksi jamur. – faktor hygiene (pribadi & lingkungan) yg kurang baik. – bertambahnya kontak internasional di bidang pariwisata dan perdagangan. • Cara penularan infeksi jamur : Spora dan serpihan kulit penderita infeksi jamur merupakan sumber utama penularan.

• Tindakan umum untuk menghindari infeksi jamur : menjaga kebersihan pribadi sebaik-baiknya terutama ketika berada pada tempat yang potensial sbg sumber infeksi (kolam renang, kamar ganti pakaian, ruang olah raga & fasilitas umum lainnya). • Diagnosa (spesifik) dg tes KOH : pd serpihan kulit, kuku, rambut diberi beberapa tetes larutan KOH 10 -20%, diamati di bawah mikroskop ada/tidaknya jamur (hyphen & spora), untuk menentukan jenis jamur dilakukan pembiakan. • Infeksi jamur pada manusia dibagi 2 yaitu : 1. Mycose umum (sistemis), jamur atau ragi tersebar di seluruh tubuh atau menyebabkan infeksi dalam organ tubuh yg kadang dapat membahayakan jiwa. Contoh : actinomycose, aspergillose dan candidiasis (infeksi candida pada saluran cerna dan alat pernafasan). 2. Mycose permukaan (tinea), infeksi terbatas pada kulit, rambut, kuku, & mukosa. Infeksi ini mencakup dermatomycose, candidiasis vaginal, mulut dan alat cerna.

Contoh dermatomikosis dan cara pengobatannya 1. Kuku kapur / onychomycose • Ciri : kuku menebal, mengeras dan mudah patah, berwarna keputih-putihan adakalanya tidak lurus. Sering menular dari kuku ke kuku. • Bila seluruh kuku sudah terinfeksi harus dicabut disusul pengobatan dengan terbinafin oral 1 dd 250 mg terapi minimal 6 -12 bulan.

2. Kutu air / tinea pedis • Kutu air disebabkan oleh jenis trichophyton & merupakan dermatofit yang paling banyak timbul. • Gejala : gatal diantara jari kaki, kemudian terbetuk gelembung dan pecah mengeluarkan cairan. Kulit menjadi lunak dan terkelupas sehingga memungkinkan infeksi sekunder. • Pengobatan dengan krem mikonazol atau salep whitfield (as. Benzoat 5%, as. salisilat 5% dalam lanolin -vaselin), untuk kasus yang sulit dapat digunakan griseofulvin atau ketokenazol peroral.

3. Panu (pityriasis versicolor) • Infeksi jenis ini banyak terjadi di daerah tropis, infeksi berupa bercak putih dan kecoklatan – merah pada tengkuk, dada, punggung dan lengan. Terutama hipopigmentasi di muka merupakan suatu masalah kosmetik. • Penyebabnya adalah malassezia furfur • Pengobatan : dioles dengan larutan salisilat 5 -10% dalam spiritus dilutus, atau krem mikonazol / ketokonazol selama 2 -3 minggu.

4. Ketombe (dandruff, pityriasis capitis) • Ciri : terlepasnya serpihan kulit kepala berlebihan disertai gatal-gatal. • Penyebabnya adalah pityrosporum ovale, penghuni normal kulit kepala yang meningkat jumlahnya. • Pengobatan : dg shampo yang mengandung selenium sulfida 2, 5 %, seng-pirithion 2%, dan piroctone olamine. Pada kasus hebat dianjurkan menggunakan gel ketokenazol 2%.

5. candidiasis • Penyebab : candida albicans, flora normal selaput lendir pada saluran pernafasan, pencernaan, dan vagina. • Macam-macam candidiasis : 1. Candidiasis mulut (sariawan) • Merupakan infeksi di mulut, dg gejala : luka perih dan bercak putih pada mukosa mulut & lidah yang dapat menjalar ke tenggorokan & oesophagus; kadang ada radang di sudut mulut (cheilitis). • Sering terjadi karena penggunaan antibiotika spektrum luas, kortikostreroid dan sitostatika, pada pasien AIDS. • Pengobatan : flukonazol oral, pilihan kedua adalah itrakonazol dan ketokonazol oral dan pilihan ketiga adalah penggunaan lokal (suspensi nystatin, tablet hisap amfoterisin).

2. Candidiasis usus • • • Gejalanya adalah diare, nyeri perut, obstipasi, dan terbentuknya banyak gas. Penyebabnya adalah pemakaian antibiotik spectrum luas, kortikosteroid, juga penderita diabetes. Pengobatan dengan nistatin oral 3 dd 0, 5 -1 MU (= one million unit).

3. Candidiasis vagina (vaginitis) • • • Infeksi pada alat kelamin wanita dg gejala : iritasi, keputihan, gatal-gatal dan rasa terbakar. Penyebab : candida albicans, kehamilan, hygine yg kurang, pil antihamil. Pengobatan dengan mikonazol, klotrimazol dan ketokonazol dalam bentuk ovula, insert (suppo. Vaginal) selama 2 -6 malam hari. Sama efektifnya dengan penggunaan oral dari ketokonazol, itrakonazol, flukonazol sebagai single dose atau terbagi 2 dosis dengan interval 8 jam.

• Lanj… • Pasangan pasien juga harus diobati karena kemungkinan juga terinfeksi oleh jamur yang sama. • Pada kandidiasis yang terus kambuh, terapi dapat dilakukan secara intermiten untuk rentang waktu panjang (lokal atau oral). Misal : 6 malam ovula, istirahat 2 minggu, dst, selama 3 -6 bulan. • Vaginitis yg lain disebabkan oleh protozoa trichomonas vaginalis (gejala mirip candidiasis), terapi menggunakan metronidazol 2 g single dose selama 6 hari (tidak boleh diberikan pada kehamilan dan laktasi).

4. Candidiasis kulit • Timbul pada tubuh yg lembab dan hangat, misalnya ketiak dan lipatan paha. Kebanyakan infeksi menghinggapi orang gemuk dan penderita diabetes. • Gejala : kulit memerah dan mengeluarkan cairan. • Pengobatan dengan krem mikonazol / ketokonazol.

5. Candidiasis sistemik • • • Ciri : rasa penat dan lemah, keletihan kronis dan disertai perasaan ngantuk, lemah ingatan, nyeri otot dan persendian. Pada sindroma ini candida menjadi parasit dan ganas. Setelah menembus mukosa usus, candida melalui sirkulasi darah menyebar ke seluruh organ dan jaringan ikat. Diagnosa tidak lagi dg tes KOH, tapi secara mikroskopis dg pewarnaan preparat darah. Pengobatan secara sistemis dengan ketokonazol atau itrakonazol ditunjang dengan diet ketat untuk menghambat perbanyakan jamur terutama gula dan produk yg mengandung ragi (roti, tempe, kue, oncom), buah-buahan manis, alkohol, susu dan daging babi. Obat alternatif adalah penggunaan asam kaprilat dosis 2 dd 680 mg selama minimal 1 tahun.

KLASIFIKASI FUNGISTATIKA / ANTIMIKOTIKA 1. ANTIBIOTIKA 1. 1. Griseofulvin – berkhasiat fungistatis (per oral), tidak aktif terhadap candida & pityriasis versikolor, efektif untuk infeksi kulit & kuku yang menahun, penyembuhan lambat (2 -3 bulan). – Tidak boleh diberikan pada pasien hamil (berefek teratogen dan keguguran) – Dosis 4 dd 125 mg atau 500 mg single dose p. c

KLASIFIKASI FUNGISTATIKA / ANTIMIKOTIKA 1. 2. Nistatin – Digunakan pd candidiasis mulut, vagina, usus. – Selain BSO oral, juga topikal (salep/krim) dg efek lokal, tidak untuk parenteral karena toksik. – Efek samping : (oral) mual , muntah, dapat diberikan pada ibu hamil – Dosis oral 3 dd 0, 5 -1 MU; vaginal selama 14 hari 1 tablet 100. 000 UI; salep/bedak tabur 100. 000 UI/g, 2 -3 dd.

KLASIFIKASI FUNGISTATIKA / ANTIMIKOTIKA 2. DERIVAT IMIDAZOL 2. 1. Mikonazol – berkhasiat fungisid kuat dg spektrum luas, efektif terhadap dermatofit biasa dan candida. – Terutama digunakan untuk infeksi kulit & kuku. – Dosis : infeksi kulit 1 -2 dd salep 2% selama 3 -5 minggu, krem vaginal 2% malam hari selama 2 minggu, infeksi kuku 1 -2 dd tingtur 2%. – Efek samping : iritasi, alergi, dan rasa terbakar dikulit. – Dapat digunakan untuk wanita hamil dg BSO krem vaginal / tablet vaginal.

KLASIFIKASI FUNGISTATIKA / ANTIMIKOTIKA 2. 1. a). Isokanazol – Merupakan isomer mikonazol terutama digunakan untuk kandidiasis vaginal (keputihan) – Dosis tunggal 600 mg tablet vaginal malam hari, atau krim vaginal 1%. 2. 1. b). Ekonazol – Derivat mikonazol, terutama untuk infeksi candida – Dosis : 1 ovula selama 3 hari pada malam hari – Dapat digunakan untuk ibu hamil 2. 2. Klotrimazol – Berkhasiat fungistatis dg spektrum sempit. – Untuk vaginitis Candida : tablet vaginal 200 mg selama 3 hari pd malam hari atau single dose 1 tablet vaginal 500 mg malam hari. – Untuk infeksi kulit (panu) : krim / lotion 1% (jangan terkena selaput lendir / mata). – Dapat digunakan untuk ibu hamil

KLASIFIKASI FUNGISTATIKA / ANTIMIKOTIKA 2. 3. Ketokonazol – Fungistatik imidazol pertama yang digunakan peroral, spektrumnya luas mirip mikonazol, digunakan untuk infeksi jamur sistemis parah & kronis, secara lokal pd ketombe hebat. – Efek samping : gangguan alat cerna, pusing, gatal-gatal. Efek yang paling serius adalah hepatotoksik yang mengakibatkan hepatitis, bila digunakan peroral lebih dari 2 minggu harus dipantau fungsi hati setiap 14 hari. – Penggunaan dosis > 600 mg per hari pada pria menyebabkan terganggunya produksi sperma dan impotensi. – Dosis: oral 1 dd 200 mg pada waktu makan sampai 7 hari setelah gejala hilang. – Ibu hamil & laktasi tidak dianjurkan menggunakan ketokonazol karena data teratogenik belum mencukupi.

KLASIFIKASI FUNGISTATIKA / ANTIMIKOTIKA 3. DERV. TRIAZOL (ITRAKONAZOL & FLUKONAZOL) • Penggunaan pd ibu hamil tidak dianjurkan karena penelitian pd hewan ternyata merugikan janin. 4. ASAM ORGANIK • Asam salisilat berkhasiat fungisid terhadap berbagai fungi pada konsentrasi 3 -6 % dalam salep, juga bekerja keratolitik pada konsentrasi 5 -10%, seringkali dikombinasi dengan asam benzoat (fungistatis) dan sulfur (bakteriostatik) • Biasanya digunakan untuk obat luar pada infeksi jamur yang ringan.

IMPLIKASI KEPERAWATAN 1. PENGKAJIAN a. Mengkaji kondisi pasien untuk adanya tanda / gejala infeksi pd kulit & membran mukosa yg terkena sebelum & selama terapi secara periodik. b. Bila perlu dilakukan pengambilan spesimen untuk kultur sebelum terapi dimulai. Terapi dapat dimulai sebelum hasil diperoleh. c. Pertimbangan tes laboratorium : jika ES antimikotika mengarah ke hepatotoksik (menaikkan konsentrasi SGOT & SGPT). Sebaiknya fungsi hati harus dipantau sebelum & secara periodik selama terapi. 2. IMPLEMENTASI a. Secara umum : karena antimikotika tersedia dalam berbagai BSO maka untuk petunjuk pemakaian dilihat pd masing-masing obat. b. Topikal : konsultasi dg dokter / apoteker tentang cara pembersihan area infeksi sebelum obat dioleskan. Gunakan sarung tangan sebelum mengoleskan obat.

IMPLIKASI KEPERAWATAN 3. KIE pasien / keluarga a. Jelaskan kepada pasien / keluarga cara penggunaan obat fungistatika dg benar. b. Pasien disarankan melapor ke dokter bila setelah menggunakan obat terjadi iritasi kulit, gejala infeksi tidak membaik dalam 2 -4 minggu, atau mengalami keluhan yg tidak semestinya (mis : nyeri perut, demam, diare berat, atau gejala hepatitis, yaitu : kelelahan, anoreksia, mual, muntah, urin berwarna gelap, feses pucat, ikterik). 4. EVALUASI keberhasilan terapi fungistatika ditandai dg : a. Hilangnya tanda & gejala infeksi (indikasi klinis & laboratorium adanya infeksi jamur). b. Lama pengobatan untuk candidiasis minimal 1 -2 minggu, untuk mikosis sistemik lainnya 6 bulan. Infeksi tinea memerlukan lama terapi 2 – 4 minggu.


• TBC (tuberkulosis) : penyakit menular yg sering terjadi di paru-paru, disebabkan oleh Mycobacterium tuberculosis (bakteri tahan asam = BTA). • Gejala TBC : batuk kronis, demam, berkeringat malam hari, keluhan pernafasan, perasaan letih, malaise, hilang nafsu makan, BB turun, nyeri di dada. Dahak penderita berupa lendir & mengandung darah. • Penyakit TBC tersebar di seluruh dunia, prevalensi terbesar di negasa Asia & Afrika. Indonesia menduduki peringkat ke-3 dunia setelah Cina & India. • Penularan TBC : ditularkan dari orang ke orang melalui saluran pernafasan dg menghisap / menelan tetes-tetes ludah / dahak yg mengandung basil & dibatukkan oleh penderita; atau ada kontak langsung antara tetes ludah / dahak dg lukia di kulit.

PENCEGAHAN PENULARAN TBC 1. penderita TBC jika batuk / bersin hendaknya menutup mulut-hidung dg kertas tissue / saputangan, kemudian didesinfeksi dg lysol / dibakar. 2. bila penderita berbicara, jangan terlampau dekat 3. ventilasi ruangan yg baik 4. Reaksi mantoux (reaksi tuberkulin), untuk menentukan belum / sudahnya seseorang terinfeksi TBC. Cara : injeksi tuberkulin intradermal. Reaksi positif : tampak kemerahan setempat (terdapat antibodi basil TBC dalam darah), berarti yg bersangkutan pernah mengalami infeksi primer / telah mendapat vaksinasi BCG. Reaksi negatif : orang bersangkutan belum pernah mengalami infeksi primer, lebih mudah diserang TBC daripada orang dg reaksi positif, dianjurkan vaksinasi BCG. • • 5. dg lawan bicara. Vaksinasi BCG, vaksin BCG mengandung basil TBC sapi yg sudah dihilangkan keganasannya; memberikan kekebalan terhadap infeksi primer selama 3 – 6 tahun. Dosis : dewasa & anak 0, 1 ml intradermal; bayi 0, 05 ml intradermal.

PENGOBATAN TBC Pengobatan TBC terdiri dari 2 fase, yaitu : 1. Fase intensif - kombinasi isoniazida (INH) dg rifampisin & pirazinamida, selama 2 bulan. - pencegahan resistensi ditambahkan etambutol (lebih disukai karena dapat digunakan peroral & tidak ototoksik), atau streptomisin. 2. Fase pemeliharaan - kombinasi INH bersama rifampisin, selama 4 bulan, shg lama pengobatan seluruhnya 6 bulan. Sudah terbukti kur singkat tersebut sama efektifnya dg kur lama yaitu 2 + 7 bulan.

• Keuntungan terapi kombinasi (yg tsb di atas) : 1. berefek potensiasi 2. menghindari terjadinya resistensi 3. praktis, karena dapat diberikan serentak dalam dosis tunggal 1 dd, dg efek samping ringan. • Kesetiaan/kepatuhan pasien minum obat, merupakan faktor penting keberhasilan terapi. Kegagalan terapi TBC biasanya karena pasien kurang/tidak patuh minum obat yg secara terus-menerus selama 6 bulan, & mengakibatkan basil TBC resisten terhadap tuberkulostatika. • Untuk meningkatkan kesetiaan pasien minum obat → klinik khusus dg supervisi langsung & pemberian intensif → program DOTS (directly observed therapy short course), di Indonesia sejak 1995.

KLASIFIKASI TUBERKULOSTATIKA 1. Obat primer • Obat yg paling efektif & paling rendah toksisitasnya, tapi cepat resisten bila digunakan sbg obat tunggal, maka untuk terapi TBC digunakan kombinasi 3 – 4 obat. • Kombinasi yg sering digunakan : INH, rifampisin, & pirazinamid.

• Obat primer terdiri dari : 1. a. ISONIAZID (INH) - sbg tuberkulostatik terkuat, bersifat bakterisid pd fase tumbuh. - cara kerja : menghambat sintesis dinding sel mikobacterium & mengganggu metabolismenya. - berdifusi dg baik ke dalam jaringan & cairan tubuh, bahkan menembus jaringan yg sudah mengeras, shg penting juga untuk pengobatan tuberculous meningitis. - dosis : dewasa (oral/i. m. ) 1 dd 300 -400 mg; anak (oral/i. m. ) 1 dd 10 mg/kg/hari (tidak boleh lebih dari 300 mg), sbg single dose atau kombinasi dg rifampisin, pagi hari, a. c. atau p. c. bila ada gangguan lambung.

• Lanj. INH • efek samping : radang saraf / polineuritis / neuropati perifer (gejala : kejang & gangguan penglihatan, letih, lemah), disebabkan persaingan dg piridoksin endogen. Dicegah dg pemberian vitamin B 6 (piridoksin) 10 -20 mg sehari bersama vitamin B 1 (aneurin) 100 mg. Efek samping lain adalah kerusakan hati (hepatitis & ikterus), secara periodik dipantau gejala hepatitis.

1. b. RIFAMPISIN • Berkhasiat bakterisid pd fase istirahat, shg penting untuk membasmi basil & mencegah kambuhnya TBC. • Cara kerja : menghambat sintesis RNA dg menghambat transkripsi RNA pada mikroorganisme yg peka. • Penggunaan rifampisin untuk TBC bermanfaat karena lama terapi dapat dipersingkat dari ± 2 tahun menjadi 6 – 12 bulan. • Distribusi rifampisin ke jaringan, cairan tubuh, & CCS sangat baik. Hal ini terlihat dari warna jingga/merah pd air seni, tinja, ludah, keringat, & air mata. • Dosis untuk TBC : oral 1 dd 450 – 600 mg (dewasa & remaja), pagi hari, a. c. , dikombinasi dg INH, untuk 2 bulan pertama ditambah dg pirazinamid setiap hari. Dosis anak : 7, 5 – 15 mg/kg BB.

• Lanj. Rifampisin • Efek samping : sakit kuning (ikterus), nyeri ulu hati & abdomen, mual, muntah, flatulen, diare terutama bila dikombinasi dg INH, dan perubahan warna menjadi merah / jingga pada cairan tubuh. • Kehamilan : rifampisin dapat diberikan pd ibu hamil, penggunaanya pd akhir kehamilan menimbulkan perdarahan postnatal ibu & bayi, dicegah dg pemberian vitamin K. Rifampisin masuk ASI, namun ibu diperbolehkan menyusui.

3. PIRAZINAMIDA • Spektrum sempit, hanya M. tuberculosis. Aktivitasnya tergantung p. H & kadarnya dalam darah, jk p. H asam maka bekerja sbg bakterisid. • Efeknya diperkuat oleh INH, khusus digunakan pd fase intensif. • Efek samping : kerusakan hati (ikterus), hentikan pengobatan bila ada tanda kerusakan hati. Pirazinamid menghambat pengeluaran asam urat shg kadarnya dalam darah meningkat dan menimbulkan gout. • Resistensi cepat terjadi jk digunakan sbg monoterapi. Sebaiknya dikombinasi dg INH &/ rifampisin. • Dosis : oral 1 dd 15 - 30 mg/kg BB selama 2 – 4 bulan, maksimal 2 gram sehari.

4. STREPTOMISIN (lihat antibiotik gol. Aminoglikosida). 5. ETAMBUTOL • Kerja bakteriostatiknya sama kuat dg INH, tetapi pd dosis terapi kurang efektif dibanding obat primer lainnya. • Efek samping : radang saraf mata yg mengakibatkan gangguan penglihatan (ketajaman penglihatan kurang, buta warna terhadap warna merah-hijau), reversibel bila terapi segera dihentikan, jika diteruskan terjadi kebutaan. Jangan diberikan pd anak kecil, karena gangguan penglihatan sulit dideteksi. Dianjurkan periksa mata secara periodik. Etambutol meningkatkan kadar asam urat plasma akibat ekskresinya di ginjal menurun. • Etambutol dapat diberikan pd ibu hamil & etambutol masuk ASI. • Dosis : oral (sekaligus) 20 -25 mg/kg BB/hari, selalu dikombinasi dg INH. Infus i. v. 1 dd 15 mg/kg dalam 2 jam.

2. Obat sekunder • Terdiri dari : klofazimin, fluorkinolon, sikloserin, rifabutin, & asam p-aminosalisilat (PAS). • Obat tsb memiliki efek yg lebih lemah & biasanya digunakan bila terdapat resistensi / intoleransi terhadap obat primer. • Kehamilan & laktasi : ibu hamil penderita TBC aktif boleh diobati dg INH, rifampisin, & pirazinamid. Etambutol untuk keadaan tertentu. Streptomisin dilarang karena ototoksik pd janin. Obat TBC sekunder belum memiliki data yg cukup untuk ibu hamil & laktasi. Kebanyakan obat TBC masuk ASI, namun bayi dapat disusui.

REGIMEN PENGOBATAN TBC • Regimen pengobatan TBC mempunyai kode standar yg menunjukkan tahap dan lama pengobatan, jenis obat anti TBC (OAT), cara pemberian (harian / selang), dan kombinasi OAT dg dosis tetap. • Kode huruf tsb adalah akronim dari nama obat yg dipakai : H = INH / Isoniazid R = Rifampisin Z = Pirazinamid E = Etambutol S = Streptomisin • Kode angka di depan huruf → lama pengobatan. • Kode angka di belakang huruf → frekuensi pemakaian obat. • Con : 2 HRZE → digunakan selama 2 bulan, setiap hari satu kombinasi HRZE. • Con : 4 H 3 R 3 → masing-masing H & R dipakai 3 x seminggu, selama 4 bulan.

KOMBINASI OBAT ANTI TBC (OAT) YG DIGUNAKAN DI INDONESIA I. 1. KATEGORI I Fase Intesif “ 2 HRZE “ → diberikan selama 2 bulan, HRZE @ diberikan setiap hari. 2. Fase Penyembuhan “ 4 H 3 R 3 “ → diberikan selama 4 bulan, HR @ diberikan 3 x seminggu. Khusus untuk : • Pasien baru TB paru BTA positif. • Pasien baru TB paru BTA negatif, rontgen positif yg “sakit berat” (gambaran foto rontgen thorax menunjukkan kerusakan paru yg luas &/ keadaan umum pasien buruk). • Pasien TB ekstra paru berat (TB meningitis, millier, TB perikarditis, TB peritonitis, TB pleuritis eksudativa duplex, TB tulang belakang, TB usus, TB saluran kencing & kelamin).

II. 1. KATEGORI II Fase Intensif “ 2 HRZES / HRZE “ → diberikan selama 3 bulan, terdiri dari 2 bulan dg HRZES setiap hari kemudian dilanjutkan 1 bulan dg HRZE setiap hari. 2. Fase Lanjutan “ 5 H 3 R 3 E 3 “→ selama lima bulan dg HRE diberikan masing-masing 3 x seminggu. Khusus untuk pasien TB paru BTA positif yg sebelumnya pernah diobati, yaitu : • Pasien kambuh (relaps). • Pasien gagal (failure). • Pasien dg pengobatan setelah lalai (after default).

III. KATEGORI III 1. Fase Intensif “ 2 HRZ “→ diberikan selama 2 bulan, setiap hari @ HRZ. 2. Fase Lanjutan “ 4 H 3 R 3 “→ diberikan selama 4 bulan, HR diberikan @ 3 x seminggu. Khusus untuk : • Pasien baru BTA negatif & rontgen positif yg “sakit ringan”. • Pasien TB ekstra paru ringan (TB kelenjar limfe, TB pleuritis eksudativa unilateral, TB tulang (kecuali tulang belakang), sendi & kelenjar adrenal).

• OAT SISIPAN (HRZE) jika pada akhir fase intensif terapi pasien baru BTA positif dg kategori I atau pasien BTA positif pengobatan ulang kategori II, hasil pemeriksaan dahak masih menunjukkan BTA positif, maka diberikan obat sisipan (HRZE), setiap hari selama satu bulan. • KOMBINASI OAT – sediaan bentuk paket kombipak, bertujuan untuk memudahkan pemberian obat & menjamin kontinuitas pengobatan sampai selesai. – Satu paket kombipak untuk satu pasien dalam satu masa pengobatan, gratis, disediakan oleh institusi pengobatan pemerintah.

PENGOBATAN TBC PADA ANAK • Pemberian obat anti TBC pada anak, baik pada fase intensif maupun lanjutan / penyembuhan harus setiap hari ! • Dosis obat harus sesuai berat badan masing-masing anak. • Kombinasinya / paduannya : “ 2 HRZ / 4 HR “ → pengobatan selama 2 bulan, HRZ diberikan setiap hari (fase intensif), dilanjutkan fase lanjutan / penyembuhan selama 4 bulan, HR diberikan setiap hari. • Dosis obat anti TBC untuk anak. Nama obat Berat badan < 10 kg Berat badan 10 – 20 kg Berat badan 20 – 33 kg INH 50 mg 100 mg 200 mg Rifampisin 75 mg 150 mg 300 mg Pirazinamid 150 mg 300 mg 600 mg

IMPLIKASI KEPERAWATAN I. 1. 2. 3. 4. PENGKAJIAN Melakukan pemeriksaan mikobakterium & tes kepekaan sebelum & secara berkala selama terapi untuk mengantisipasi adanya resistensi. Mengkaji fungsi paru & karakter serta jumlah sputum secara periodik selama terapi. Tes laboratorium (terutama pasien 50 tahun ke atas), untuk mengevaluasi fungsi hati (sebelum & selama terapi, tiap bulan). • Jika ada kenaikan SGOT , SGPT & bilirubin serum menandakan hepatitis karena obat (khususnya penggunaan INH, rifampisin, pirazinamid, & etambutol). • Memantau peningkatan asam urat serum selama terapi, pada penggunaan pirazinamid & etambutol → artritis gout. Memantau fungsi penglihatan selama terapi dg etmbutol, terutama jika pasien mengalami penglihatan kabur, lapang pandang mengecil, perubahan persepsi warna, gangguan penglihatan yg tidak terdeteksi → kebutaan permanen.

IMPLIKASI KEPERAWATAN II. IMPLIKASI – INH & Rifampisin, diberikan p. o. , saat perut kosong (1 jam a. c. / 2 jam p. c. ). Bila ada gangguan lambung, berikan bersama makanan (d. c. ) walaupun absorpsi INH turun akibat makanan. Atau berikan antasida 1 jam p. c. sebelum obat diminum. – Etambutol, diminum p. o. d. c. atau ditambah susu untuk mengurangi iritasi lambung. III. KIE PASIEN & KELUARGA 1. Nasihati pasien untuk minum obat sesuai resep. a. Jangan melewatkan / menggandakan dosis yg terlupa. b. Segera minum dosis yg terlupa disaat ingat, kecuali jika waktunya sudah berdekatan dg jadwal minum dosis berikutnya. c. Satu program terapi TBC perlu waktu berbulan-bulan shg pasien harus melanjutkan terapi meskipun gejalanya sudah menghilang & jangan menghentikan terapi tanpa instruksi dokter.

IMPLIKASI KEPERAWATAN III. 2. • • pasien dianjurkan untuk segera lapor ke dokter bila : Mengalami gejala hepatitis (mata & kulit kuning, mual, muntah, anoreksia, urin gelap, malaise), terutama pd pemakaian INH, rifampisin, & pirazinamid. Mengalami gejala neuritis perifer (kejang, kesemutan, penurunan penglihatan, letih, lemah). Atasi dg pemberian vit. B 6 10 – 20 mg / hari untuk mencegah neuropati perifer akibat penggunaan INH. 3. Peringatkan pasien, selama terapi tidak boleh menggunakan alkohol → meningkatkan resiko hepatotoksik, terutama pd pemakaian INH, rifampisin, & pirazinamid. 4. Selama terapi dg INH, hindari konsumsi keju, ikan tuna, makanan yg mengandung tiramin (alpukat, pisang, bir, minuman berkafein, coklat, sosis fermentasi, hati, buah sangat matang, anggur merah, ikan asap/asam, ragi, yoghurt) → menyebabkan kemerahan / gatal pd kulit, rasa panas, denyut jantung cepat / berdebar, berkeringat, menggigil, keringat dingin, sakit kepala, kunang-kunang).

IMPLIKASI KEPERAWATAN 5. 6. 7. IV. Selama terapi dg rifampisin, saliva, aputum, keringat, air mata, urin & feses berubah warna menjadi merah / jingga / merah-coklat. Bila memakai lensa kontak sebaiknya dilepas karena berubah secara permanen. Selama terapi dg rifampisin, pasien wanita sebaiknya memakai kontrasepsi non hormonal karena rifampisin mempercepat metabolisme & mengurangi efektifitas kontrasepsi oral & estrogen. Pasien harus memahami pentingnya pemeriksaan tindak lanjut yg kontinu untuk memantau keberhasilan terapi & mengantisipasi ES. EVALUASI Keberhasilan terapi dicapai dg tanda-tanda : 1. Hilangnya gejala klinis TBC. 2. Kultur sputum negatif / jumlah BTA dalam sampel sputum berkurang. 3. Membaiknya hasil rontgen toraks. TERIMA KASIH
- Slides: 91