Muerte Sbita en la comunidad RCP y DEA
Muerte Súbita en la comunidad RCP y DEA 2014 Dr. Osvaldo Rois Facultado Internacional PHTLS-TCCC-AMLS-BLS-ACLS Coordinador Latinoamericano PHTLS-TCCC

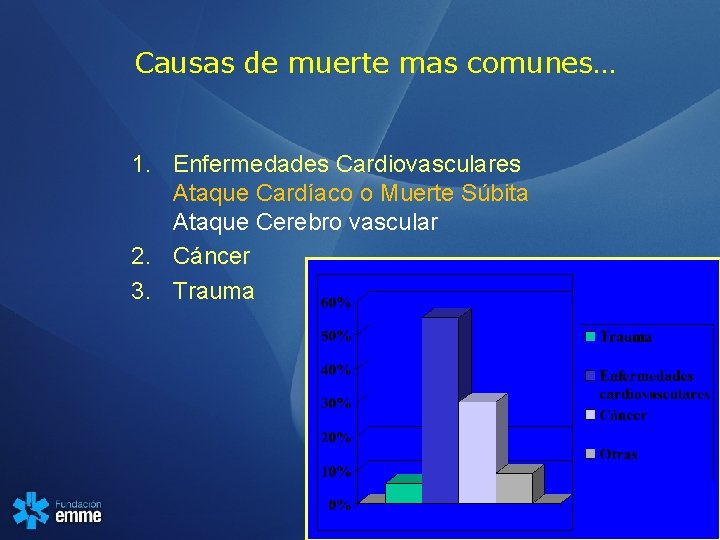
Causas de muerte mas comunes… 1. Enfermedades Cardiovasculares Ataque Cardíaco o Muerte Súbita Ataque Cerebro vascular 2. Cáncer 3. Trauma

Causas de muerte de origen cardiovascular 1. Ataque cardíaco: Síndromes coronarios agudos 2. 3. 4. 5. 6. Hipertensión arterial Accidente cerebro vascular Insuficiencia cardiaca Enfermedades valvulares Enfermedades del miocardio

Epidemiologia -- 2010: Ataque Cardíaco por Infarto Agudo de Miocardio -Europa: 700. 000 -EUA: 650. 000 -Argentina 145. 000 Cada hora fallecen 2 Argentinos sin RCP ni DEA

Síndromes Coronarios Agudos Los cuadros clínicos reconocidos como SCA son: – Angina inestable – STEMI – NONSTEMI

Otras Causas de Muerte Súbita…
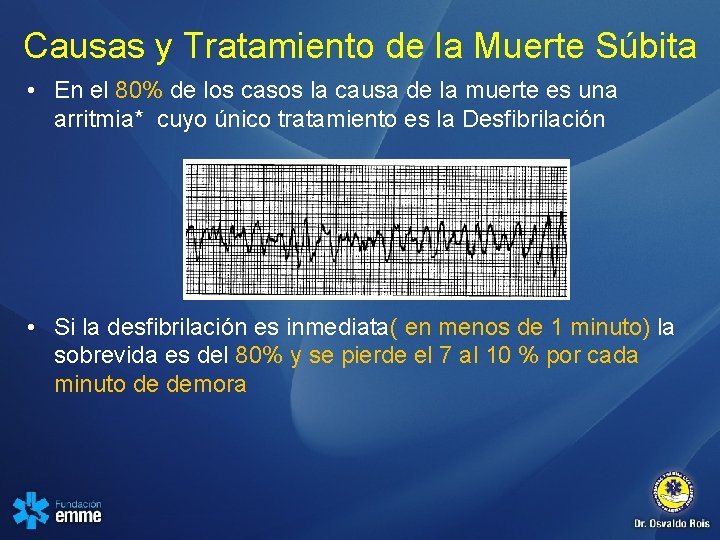
Causas y Tratamiento de la Muerte Súbita • En el 80% de los casos la causa de la muerte es una arritmia* cuyo único tratamiento es la Desfibrilación • Si la desfibrilación es inmediata( en menos de 1 minuto) la sobrevida es del 80% y se pierde el 7 al 10 % por cada minuto de demora

Arritmia: Fibrilación Ventricular • RCP: • La RCP son las maniobras de reanimación ( Solo Compresiones torácicas o Compresiones y Ventilaciones) • DEA: Desfibrilador Automático Externo
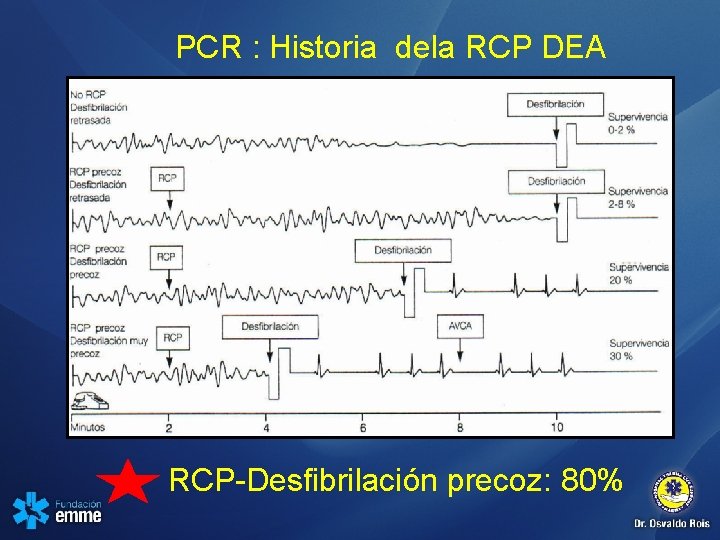
PCR : Historia dela RCP DEA RCP-Desfibrilación precoz: 80%

Paro Cardiaco, RCP y DEA • Paro cardiaco desfibrilado a los 3 minutos: 5% de éxito • Paro cardiaco desfibrilado a los 15 minutos: 0% de éxito • Paro cardiaco con RCP inmediato y desfibrilado a los 3 minutos: 35% • Paro cardiaco con RCP inmediato y desfibrilado antes de 1 minuto: superior al 80 %

La Cadena de la Vida 2010 Activo el SEM+DEA RCP Desfibrilación ACLS Cuidados integrados paro

Cadena de supervivencia en la ACE de la AHA para adultos Los eslabones de la nueva cadena de supervivencia de la ACE de la AHA para adultos son los siguientes: • 1. Reconocimiento inmediato del paro cardíaco y activación del sistema de respuesta de emergencias • 2. RCP precoz con énfasis en las compresiones torácicas • 3. Desfibrilación rápida • 4. Soporte vital avanzado efectivo • 5. Cuidados integrados posparo cardíaco
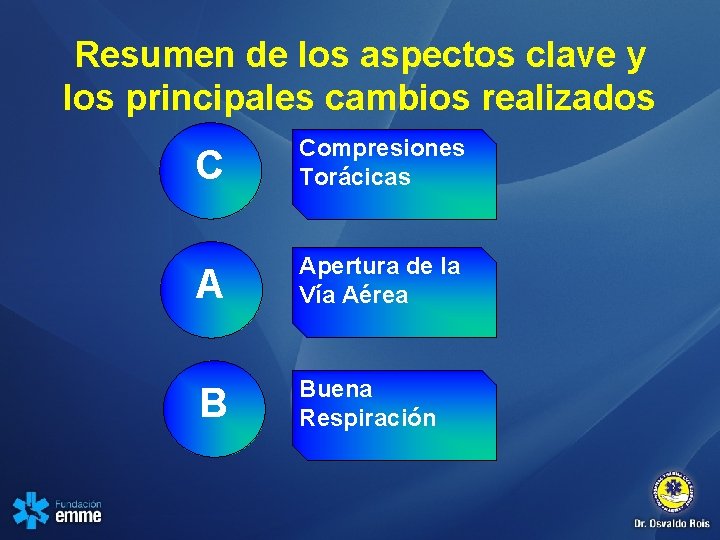
Resumen de los aspectos clave y los principales cambios realizados C Compresiones Torácicas A Apertura de la Vía Aérea B Buena Respiración

Resumen de los aspectos clave y los principales cambios realizados Las Guías de la AHA de 2010 para RCP y ACE destacan: la necesidad de aplicar v, incluyendo: 1. Legos solo compresiones toracicass 1. Nueva secuencia: CAB en cambio de ABC 2. Una frecuencia de compresión de al menos 100/min (cambiado de “aproximadamente” 100/min). 3. Una profundidad de las compresiones de al menos 5 cm, en adultos y de al menos un tercio del diámetro torácico antero posterior en lactantes y niños (aproximadamente 5 cm, niños y 4 cm en lactantes).

Resumen de los aspectos clave y los principales cambios realizados 4. Permitir una expansión torácica completa después de cada compresión. 5. Reducir al mínimo las interrupciones de las compresiones torácicas. Menos de 6 segundos 6

Resumen de los aspectos clave y los principales cambios realizados • Evitar una excesiva ventilación: – Distencion gastrica – Hipo capnia • Relación compresión-ventilación de 30: 2 para un solo reanimador en adultos, niños y lactantes (excluyendo los recién nacidos con 2 rescatadores).

6. Las Guías de la AHA de 2010 para RCP y ACE siguen recomendado que la ventilación de rescate se dé en aproximadamente 1 segundo. 7. Una vez colocado un dispositivo avanzado para la vía aérea, las compresiones pueden ser continuas (con una frecuencia de al menos 100/min) y no alternarse con la ventilación. 8. La ventilación de rescate debe entonces aplicarse con una frecuencia de 1 ventilación cada 6 u 8 segundos (alrededor de 8 a 10 ventilaciones por minuto). • Se debe evitar una excesiva ventilación
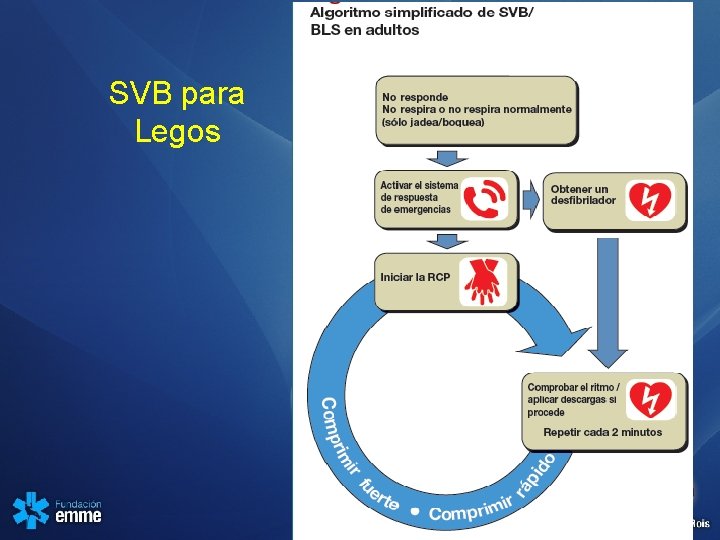
SVB para Legos

Legos: Paciente en el piso 1. 2. 3. 4. 5. Evalué la seguridad y su bioseguridad Evalué el estado de conciencia Evalué si respira durante 10 seg Solicite al SEM y / o al DEA Inicie compresiones: 1. a 100 x min o mas 2. 5 cm en adultos 3. Permita expansión del tórax

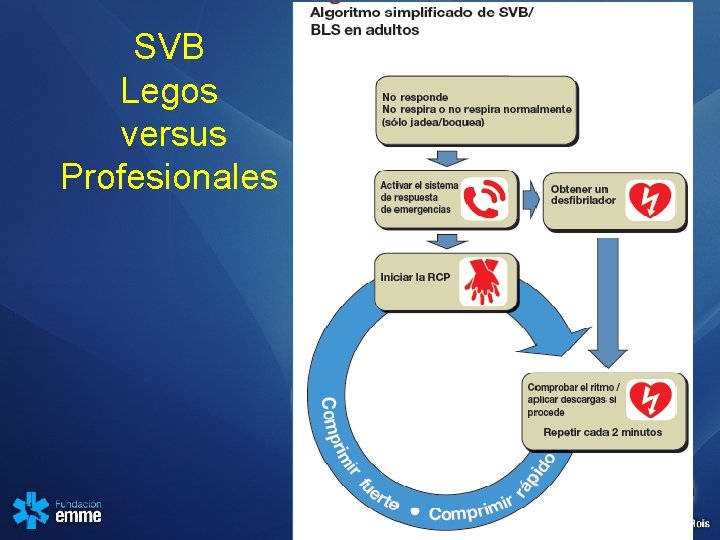
SVB Legos versus Profesionales

Paciente en el piso 1. 2. 3. 4. 5. Evalué la seguridad y su bioseguridad Evalué el estado de conciencia Evalué si respira durante 10 seg Solicite al SEM y / o al DEA Inicie compresiones: 1. a 100 x min o mas 2. 5 cm en adultos 3. Permite expansión del tórax 6. Si esta ventilando 1. No hiperventile ni hiperinsufle 2. Durante un segundo
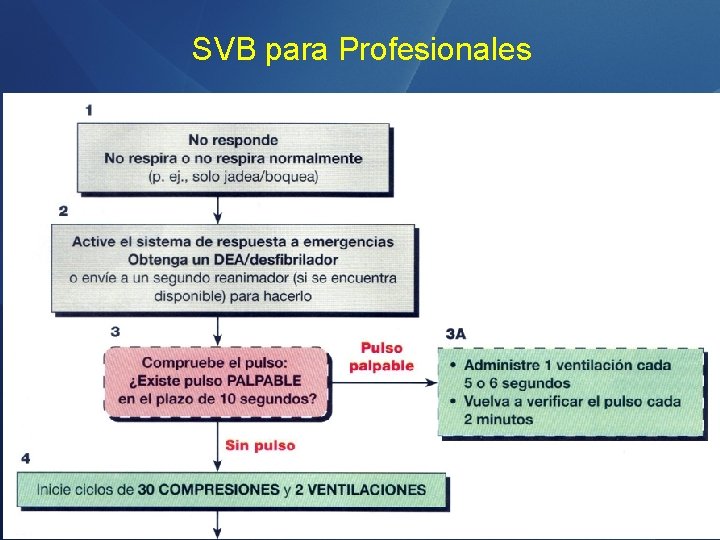
SVB para Profesionales

Fases de la Resucitacion Cardiopulmonar • Nombre de la Fase • Tiempo de la FV/TV • Intervención • Fase Eléctrica: • No más de 5´ min. • Terapia eléctrica • Fase Circulatoria • De 5 a 15 min. • RCP antes de la terapia electrica • Fase Metabólica • Cerca de 15 min • Hipotermia terapéutica
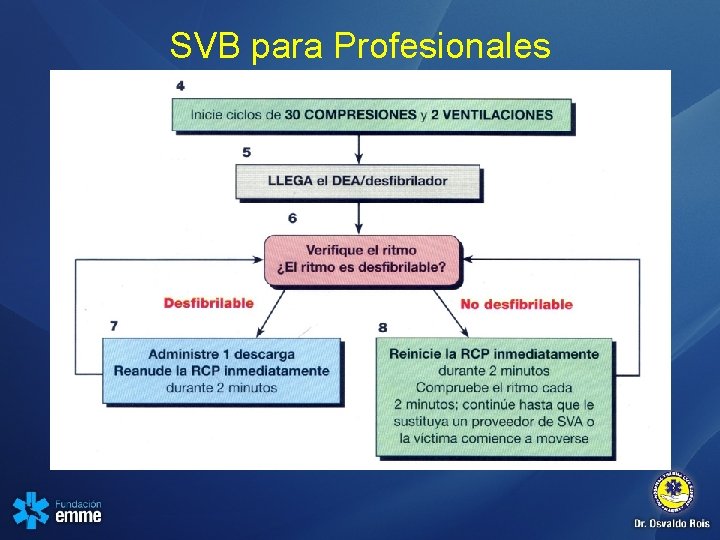
SVB para Profesionales

RECONOCIMIENTO INMEDIATO DEL PARO CARDIACO, PARA PROFESIONALES • Seguridad de la escena y Bioseguridad • Toque a la víctima por el hombro y pregunte: “esta bien? ” • Mire si respira! • Si no respira active el SEM • Busque el pulso!!
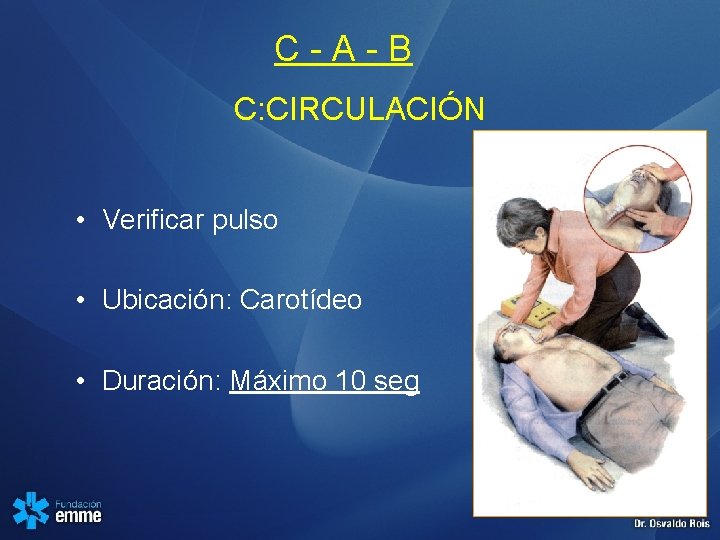
C-A-B C: CIRCULACIÓN • Verificar pulso • Ubicación: Carotídeo • Duración: Máximo 10 seg

C - A – B: CIRCULACIÓN • Si a los 10 segundos no han encontrado pulso o no respira • Iniciar compresiones toráxicas: 30 comp / 2 vent • 1 o 2 reanimadores: 30: 2 • Al menos 100 por min

RCP de alta calidad • Frecuencia de al menos de 100 por minuto • Profundidad de compresiones de al menos de 5 cm • Permitir una expansión torácica completa después de cada compresión • Evitar una ventilación excesiva

RECONOCIMIENTO INMEDIATO DEL PARO CARDIACO, PARA LEGOS • Seguridad de la escena y Bioseguridad • Toque a la víctima por el hombro y pregunte: “esta bien? ”, compruebe la respiración: Mire si el tórax se eleva • Mira al paciente para determinar si respira anormalmente o no respira

Si no Responde No respira o no respira normal o sólo jadea o boquea: ACTIVE EL SEM y Obtenga un Desfibrilador A los 10 segundos no ha encontrado respiración: RCP: COMPRESIONES «Mientras no llega el DEA: RCP, cuando llega el DEA DESCARGA INMEDIATA»
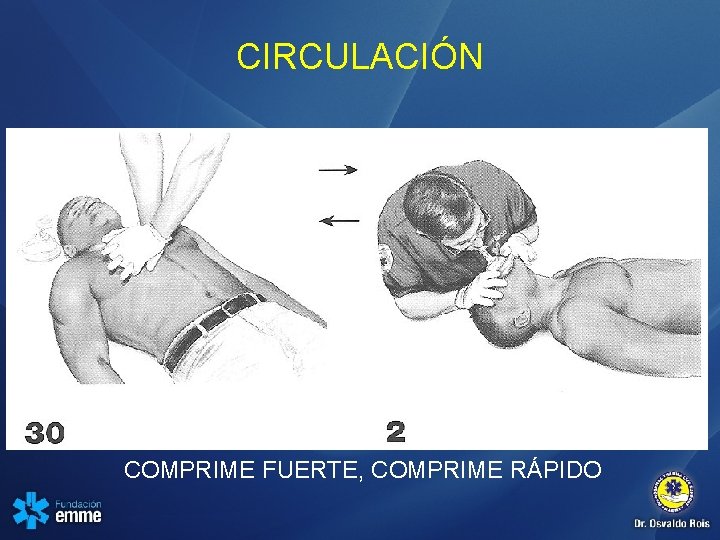
CIRCULACIÓN COMPRIME FUERTE, COMPRIME RÁPIDO
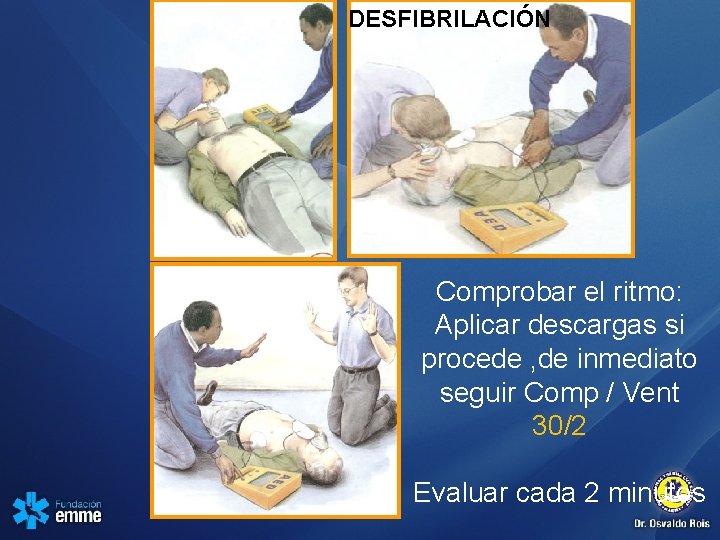
DESFIBRILACIÓN Comprobar el ritmo: Aplicar descargas si procede , de inmediato seguir Comp / Vent 30/2 Evaluar cada 2 minutos
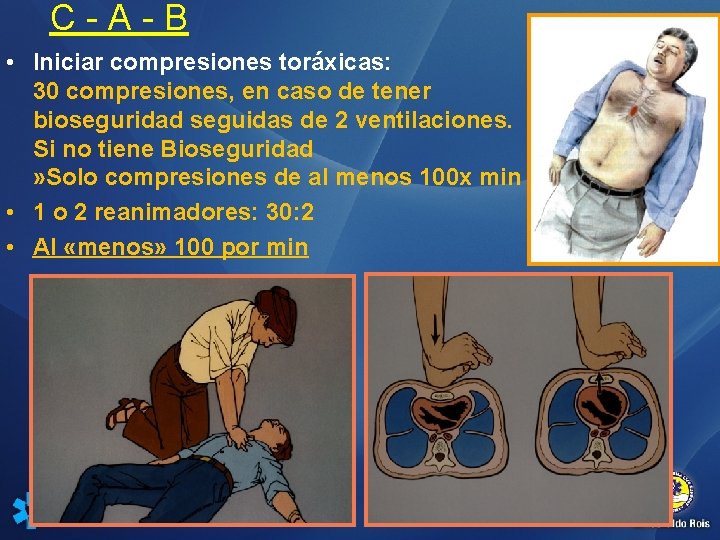
C-A-B • Iniciar compresiones toráxicas: 30 compresiones, en caso de tener bioseguridad seguidas de 2 ventilaciones. Si no tiene Bioseguridad » Solo compresiones de al menos 100 x min • 1 o 2 reanimadores: 30: 2 • Al «menos» 100 por min
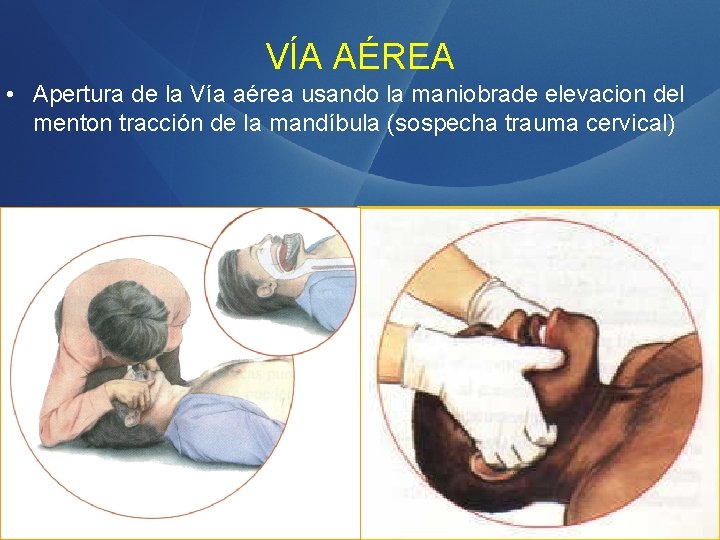
VÍA AÉREA • Apertura de la Vía aérea usando la maniobrade elevacion del menton tracción de la mandíbula (sospecha trauma cervical)
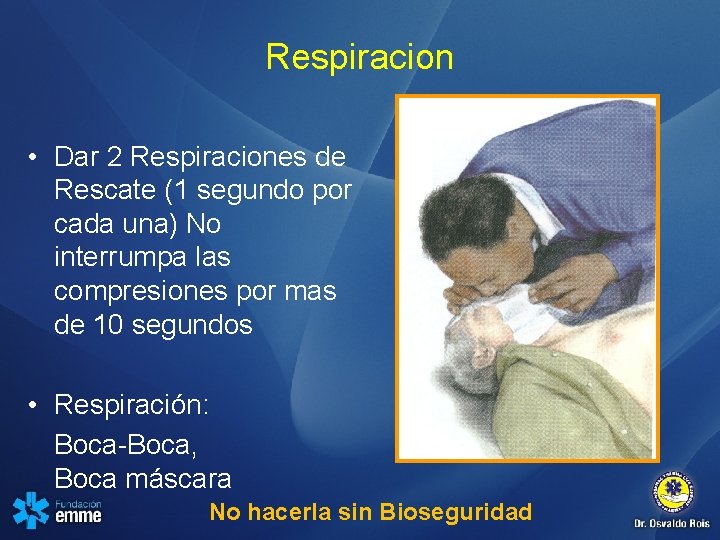
Respiracion • Dar 2 Respiraciones de Rescate (1 segundo por cada una) No interrumpa las compresiones por mas de 10 segundos • Respiración: Boca-Boca, Boca máscara No hacerla sin Bioseguridad

Relación Compresion / ventilacion 30 compresiones 2 Ventilaciones 2 minutos o 5 ciclos 30/2

Muchas gracias









Cambio de A-B-C a C-A-B Soporte Avanzado • Las Guías de la AHA de 2010 para RCP y ACE recomiendan cambiar la secuencia de los pasos de SVB/BLS de A-B-C [Airway, Breathing, Chest compressions (vía aérea, respiración, compresiones torácicas)] a C-A-B [Chest compressions, Airway, Breathing (compresiones torácicas, vía aérea, respiración)] en adultos, niños y lactantes (excepto los recién nacidos
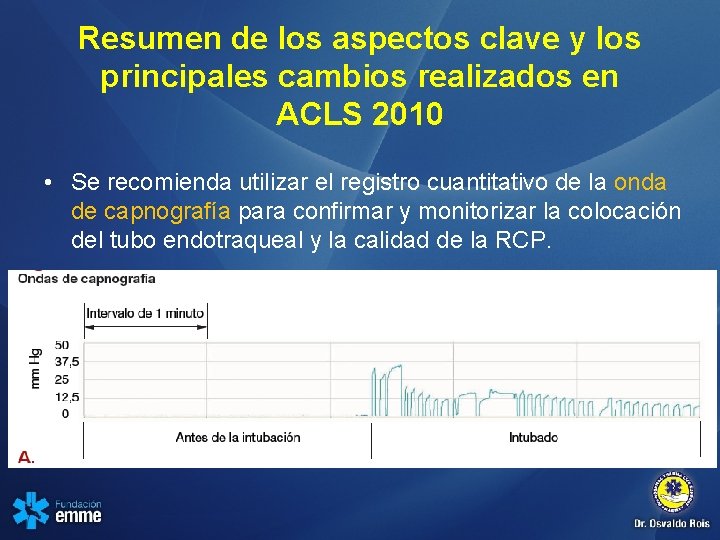
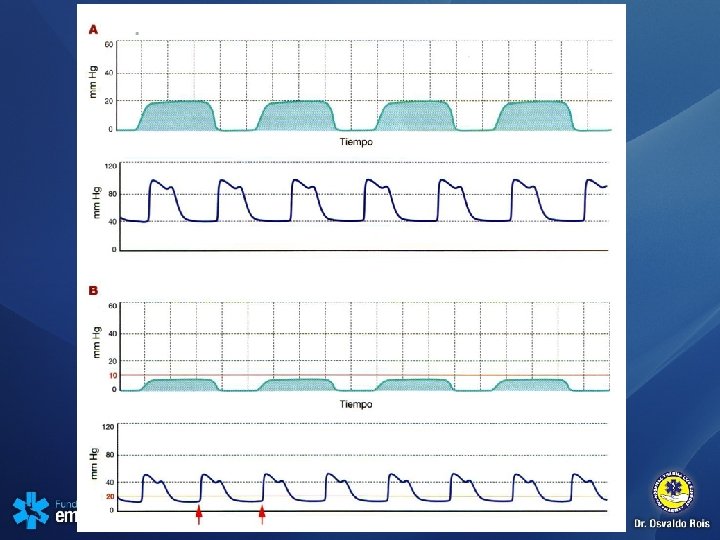
Resumen de los aspectos clave y los principales cambios realizados en ACLS 2010 • Se recomienda utilizar el registro cuantitativo de la onda de capnografía para confirmar y monitorizar la colocación del tubo endotraqueal y la calidad de la RCP.
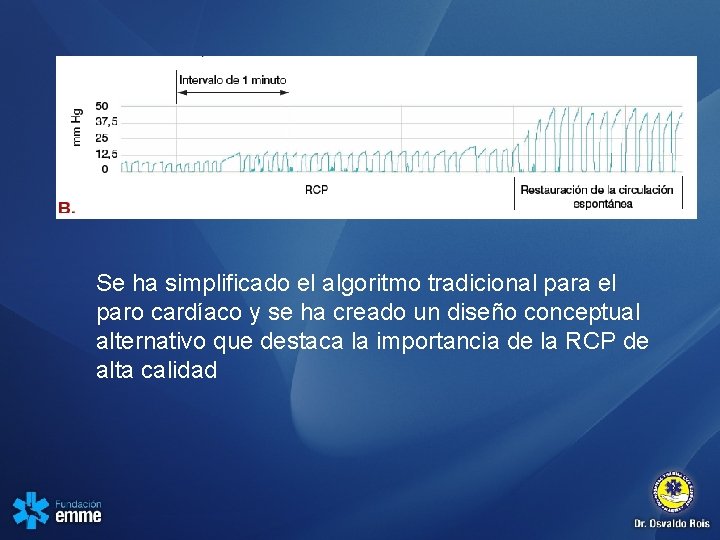
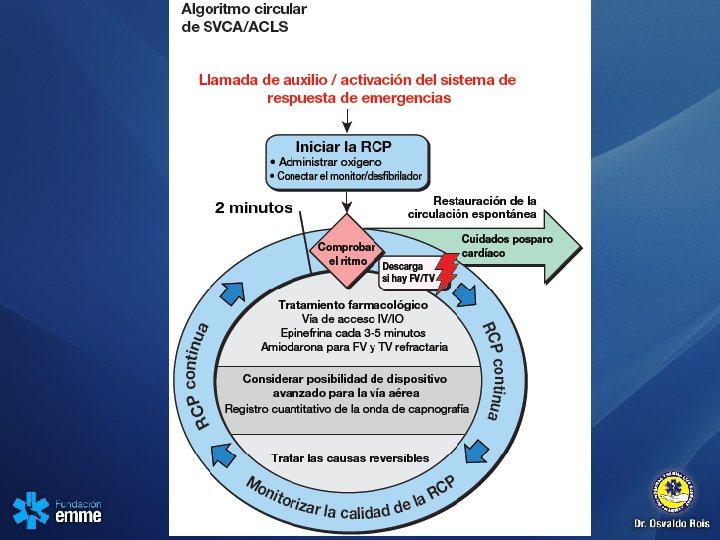
Se ha simplificado el algoritmo tradicional para el paro cardíaco y se ha creado un diseño conceptual alternativo que destaca la importancia de la RCP de alta calidad
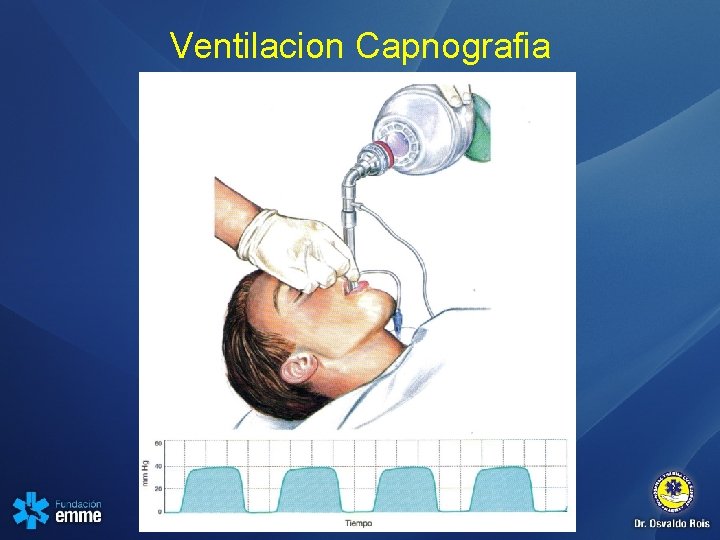
Ventilacion Capnografia

RESUCITACION CARDIOPULMONAR RECOMENDACIONES GENERALES 1. Primero: trate al paciente, no al monitor 2. Las compresiones torácicas y la desfibrilación son más importantes que la V. A, la ventilación, y la oxigenación, la administración de medicamentos. 3. La mayoría de las drogas deben ser administradas rápidamente en bolo. 4. Varias drogas pueden ser administradas por Vía Intra ósea

Resumen de los aspectos clave y los principales cambios realizados • No se efectuán más los 2 minutos de RCP previo a la Desfibrilacion? ? • Se concede más importancia a la monitorización fisiológica para optimizar la calidad de la RCP y detectar el restablecimiento de la circulación espontánea. • Se hará 1 sola descarga de 360 o 120 / 150 Joules seguida de 2 minutos de RCP sin mirar el monitor • Ya no se recomienda el uso habitual de atropina para el tratamiento de la actividad eléctrica sin pulso (AESP) o la asistolia.
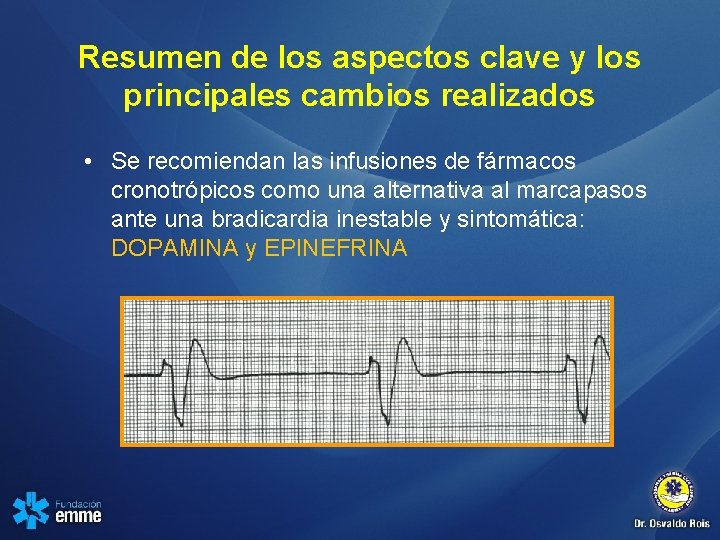
Resumen de los aspectos clave y los principales cambios realizados • Se recomiendan las infusiones de fármacos cronotrópicos como una alternativa al marcapasos ante una bradicardia inestable y sintomática: DOPAMINA y EPINEFRINA

Resumen de los aspectos clave y los principales cambios realizados • También se recomienda la ADENOSINA como un fármaco seguro y potencialmente efectivo, tanto con fines terapéuticos como diagnósticos, para el tratamiento inicial de la taquicardia regular monomórfica de complejo ancho no diferenciada

Resumen de los aspectos clave y los principales cambios realizados • Los cuidados sistemáticos posparo cardíaco tras el restablecimiento de la circulación espontánea deben continuar en una unidad de cuidados intensivos con un equipo multidiciplinar de expertos que deben valorar tanto el estado neurológico como fisiológico del paciente. Esto incluye a menudo el uso terapéutico de la hipotermia.
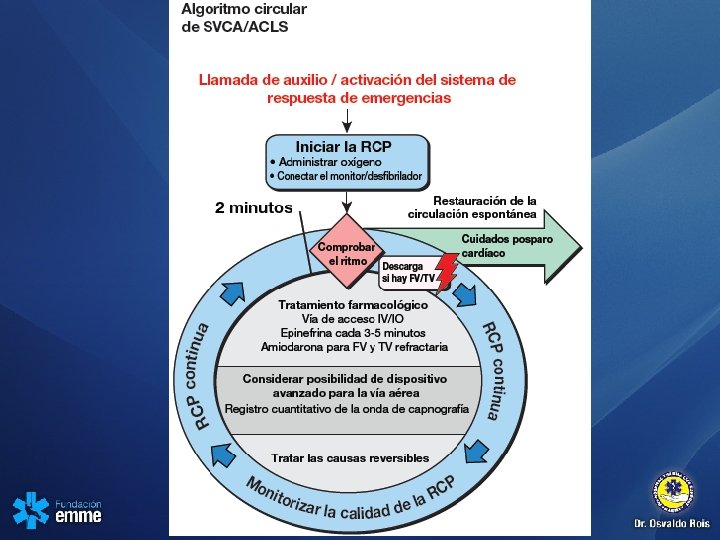

Algoritmo circular de SVCA/ACLS 1º Calidad de la RCP • Comprimir fuerte (≥ 2 pulgadas, ≥ 5 cm) y rápido (≥ 100/min) y permitir una completa expansión • Reducir al mínimo las interrupciones de las compresiones • Evitar una excesiva ventilación • Turnarse en las compresiones cada 2 minutos • Si no se utiliza un dispositivo avanzado para la vía aérea, relación compresión-ventilación de 30: 2 • Registro cuantitativo de la onda de capnografía – Si PETCO 2 < 10 mm Hg, intentar mejorar la calidad de la RCP

Energía de descarga • • Bifásica: Recomendación del fabricante 120 -200 J; si se desconoce este dato, usar el valor máximo disponible. La segunda dosis y las dosis sucesivas deberán ser equivalentes, y se puede considerar el uso de dosis mayores. • • Monofásica: 360 J

Tratamiento farmacológico • 1. Dosis IV/IO de Adrenalina: 1 m g cada 3 - 5 minutos 2. Dosis IV/IO de vasopresina: 40 unidades pueden reemplazar a la primera o segunda dosis de epinefrina 3. Dosis IV/IO de amiodarona: Primera dosis: bolo de 300 mg. Segunda dosis: 150 mg. 4. Dosis de impregnacion 2, 2 grs en 24 horas

Dispositivo avanzado para la Vía Aérea • Vía aérea supra glótica o intubación endotraqueal • Capnografía
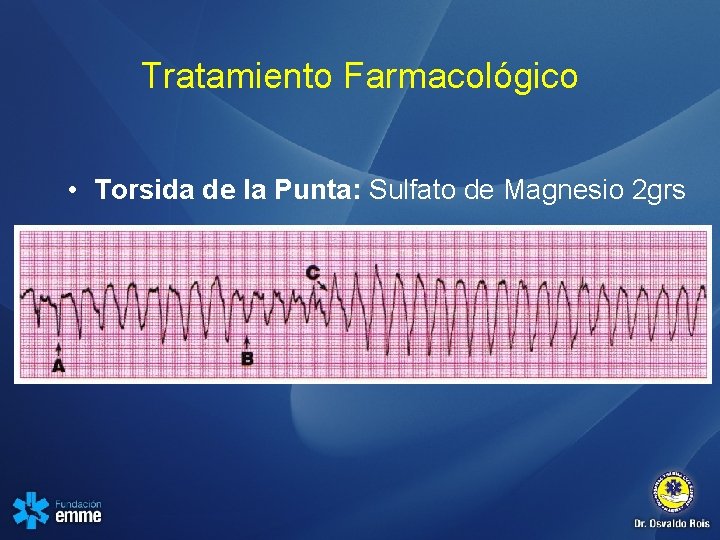
Tratamiento Farmacológico • Torsida de la Punta: Sulfato de Magnesio 2 grs

Dispositivo avanzado para la vía aérea • Intubación endotraqueal o dispositivo avanzado para la vía aérea supraglótico • Onda de capnografía: – Para confirrmar y monitorizar la colocación del tubo endotraqueal • 8 -10 ventilaciones por minuto con compresiones torácicas continuas

Causas reversibles 1. Hipovolemia 2. Hipoxia 3. Ion hidrógeno (acidosis) 4. Hipo/ hipercalemia/ 5. Hipotermia 1. 2. 3. 4. 5. Neumotórax a tensión Taponamiento cardíaco Toxinas Trombosis pulmonar Trombosis coronaria

Calidad de la RCP • Presión intrarterial – Si la presión de la fase de relajación (diastólica) es < 20 mm Hg, intentar mejorar la calidad de la RCP Restauración de la circulación espontánea • Pulso y presión arterial • Aumento repentino y sostenido de PETCO 2 (normalmente ≥ 40 mm Hg) • Ondas de presión arterial espontánea con monitorización intrarterial

Restauración de la circulación espontánea • Pulso y presión arterial • Aumento repentino y sostenido de PETCO 2 (normalmente ≥ 40 mm Hg) • Ondas de presión arterial espontánea con monitorización intra arterial
Tratamiento Postparo
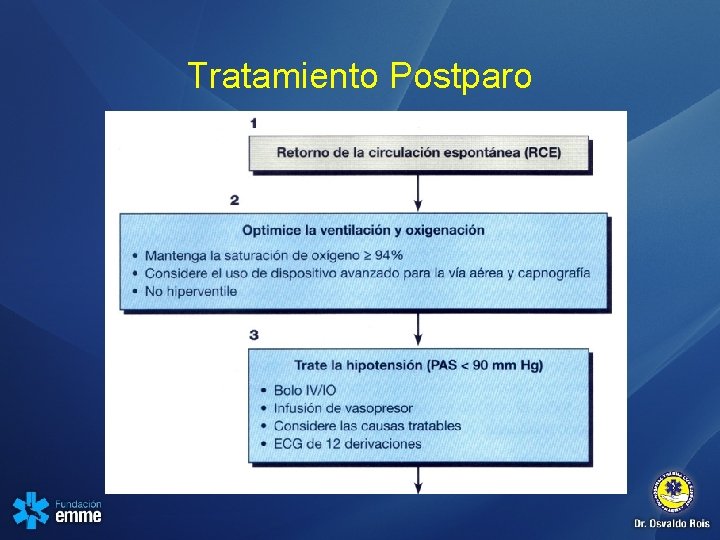
Tratamiento Postparo
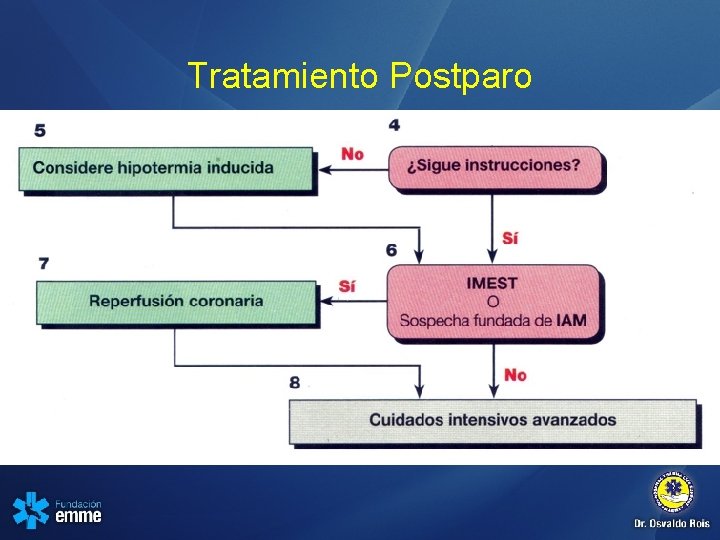
Tratamiento Postparo

Segundo ABCD • A: Vía aérea » Establecer control avanzado de vía aérea » Realizar intubación endotraqueal • B: Respiración –Confirmar y asegurar la posición del TET –Oxigenación y ventilación Monitoreo de CO 2 y O 2 • C: Circulación – Obtener vía IV líquidos – Monitor de ECG , So 2, onda de capnografia – Fármacos cardiovasculares adecuados al ritmo – Signos Vitales: TA, Temp, FC, FR. • D: Diagnósticos diferenciales –Identificar causas reversibles de PCR- “ 5 H y 5 T”

Causas reversibles “ 5 H y 5 T” 1. Hipovolemia 2. Hipoxia 3. Ion hidrógeno (acidosis) 4. Hipo/ hipercalemia/ 5. Hipotermia 1. 2. 3. 4. 5. Neumotórax a tensión Taponamiento cardíaco Toxinas Trombosis pulmonar Trombosis coronaria

Secuencia Droga- Choque t… Después de la 1 er descarga efectúo 2 minutos de RCP, evalúo ritmo: FV ? descargo 360. Sin verificar ritmo reinicio en menos de 5 segundos RCP. por 2 minutos durante los cuales coloco Vía IV / IO. . Al cabo de 2 minutos de RCP evalúo ritmo: FV/TV descargo 360 J Despues de la 2° descarga. Inicio drogas Vasopresoras y antiarrítmicos Nunca suspendo RCP por más de 6 segundos 1. Adrenalina 1 mg IV, cada 3 o 5 minutos Efectúo por RCP 2 minutos, evalúo ritmo: FV ? descargo 360 J. Y reinicio en menos de 5 segundos RCP por 2 min. Paso alternativo 2. Vasopresina 40 UI. IV. única dosis. Al cabo de 2 minutos de RCP evalúo ritmo: FV/TV descargo 360 J. Reinicio RCP sin tomar pulso, al cabo de 2 minutos chequeo ritmo: FV? Descargo 360 J. Reinicio RCP hasta 2 minutos. Paso a

Secuencia droga choque 3· Luego de la 3° descarga Amiodarona 300 mg IV. Al cabo de 2 min. evalúo ritmo FV? 360 J (2°)y reinicio RCP: por 2 min, Paso a 4. luego de la 4° Descarga Adrenalina 1 mg IV, cada 3 o 5 minutos. Al cabo de 2 minutos evalúo ritmo FV? 360 J y reinicio RCP: por 2 min, Paso a…. 5. Al cabo de la 5° Amiodarona 150 mg IV. Al cabo de 2 min. evalúo ritmo FV? 360 y reinicio RCP: por 2 min, Paso a

Secuencia Droga- Choque (cont. ) 6. Al cabo de la 6° descarga Adrenalina 1 mg IV, cada 3 o 5 minutos Efectúo por RCP 2 minutos, evalúo ritmo: FV ? descargo 360. Y reinicio en menos de 5 segundos RCP por 2 min. Paso 7. Sulfato de magnesio 1 -2 grs IV en TV polimorfa ( T P) o 8. Sustancias buffer: Bicarbonato de Sodio 1 m. Eq/Kg IV en casos hipercalemia, acidosis, intoxicaciones con tricíclicos etc 9. Adrenalina 1 mg IV, cada 3 o 5 minutos Efectúo por RCP 2 minutos, evalúo ritmo: FV ? descargo 360. Y reinicio RCP por 2 min.

Secuencia Droga- Choque 10. Se sigue con la secuencia droga- choque hasta la conversión a otro ritmo o hasta el pase a asistolia la que puede tomarse como el ritmo final del paciente Nunca se suspende una reanimación con la víctima en FV o Hipotermia
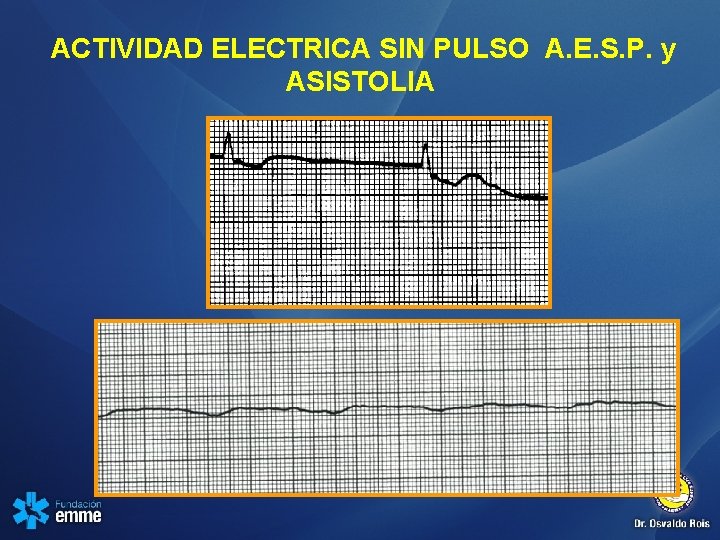
ACTIVIDAD ELECTRICA SIN PULSO A. E. S. P. y ASISTOLIA

AESP ASISTOLIA • Ya no se recomienda el uso habitual de atropina para el tratamiento de la actividad eléctrica sin pulso (AESP) o la asistolia.
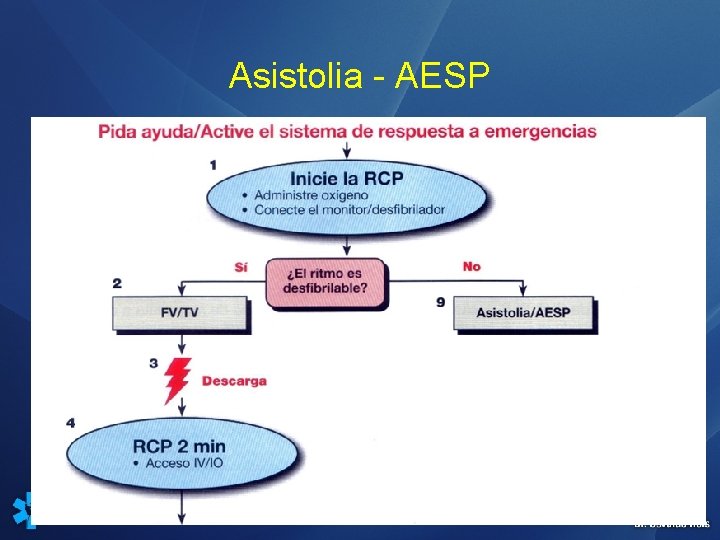
Asistolia - AESP
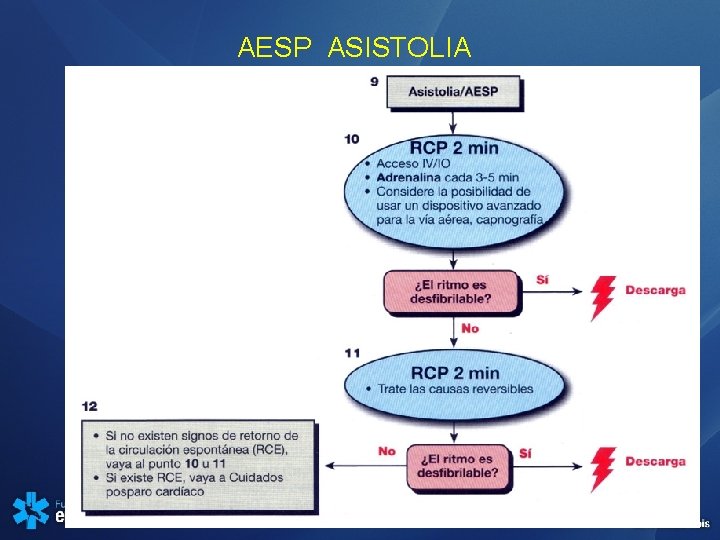
AESP ASISTOLIA

AESP / ASISTOLIA • Durante la RCP: • Causas reversibles: • RCP alta calidad • Minimize interrumpir compresiones 6 a 10 seg • Evalue como manejar la VA • Compresiones asincronicas • Acceso vascular IV o IO • Adrenalina cada 3 -5 min • Causas reversibles • • Hipoxia Hipovolemia Hipo/hiper. Kalemia hipotermia Trombosis coronaria Taponamiento cardíaco Toxicos Neumotórax a tension

Terminación de ACLS (AHA) 1. Asistolia confirmada y permanente (ú otro ritmo agónico ) 2. Intubación endotraqueal correcta 3. Acceso IV útil 4. RCP adecuada 5. Todos los medicamentos apropiados al ritmo 6. No se han identificado causas reversibles (neumotórax a tensión, acidosis , TEP etc. ) 7. Considerar el intervalo desde el inicio del PCR. 8. Deterioro de las funciones vitales (antes del PCR) 9. Sin sobrevida en estudios bien diseñados FIN
Preguntas? Muchas Gracias !!
- Slides: 85