Mtastases hpatiques du cancer colorectal Point de vue









- Slides: 20

Métastases hépatiques du cancer colorectal : Point de vue du radiothérapeute Prof. Gilles Créhange, MD, Ph. D Oncologue Radiothérapeute Centre Georges François Leclerc Dijon, France 26ème Congrès de la SMC Tanger 28. 04. 2018

INTRODUCTION • • Amélioration du pronostique du CCR M+ Survie médiane 2 ans Amélioration des thérapies systémiques+++ Réponse complète rx = >80% de rechutes locales Benoist JCO 2006 • Chirurgie des M+ hépatique améliore le pronostique (Survie à 5 ans = 30 -40%) • Mets non résécables dans 80 -90% des cas Small R, Isr Med Assoc 2007 • CT = 10 à 30% deviennent résécables Kemeny N, Oncology 2006

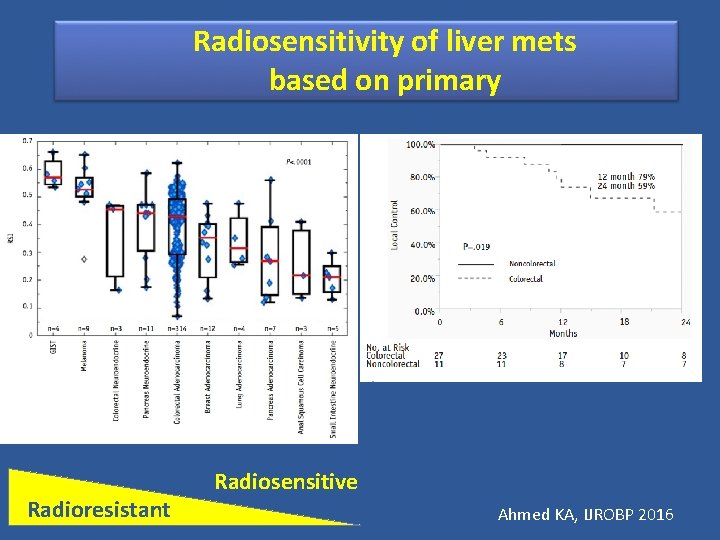
Radiosensitivity of liver mets based on primary Radioresistant Radiosensitive Ahmed KA, IJROBP 2016

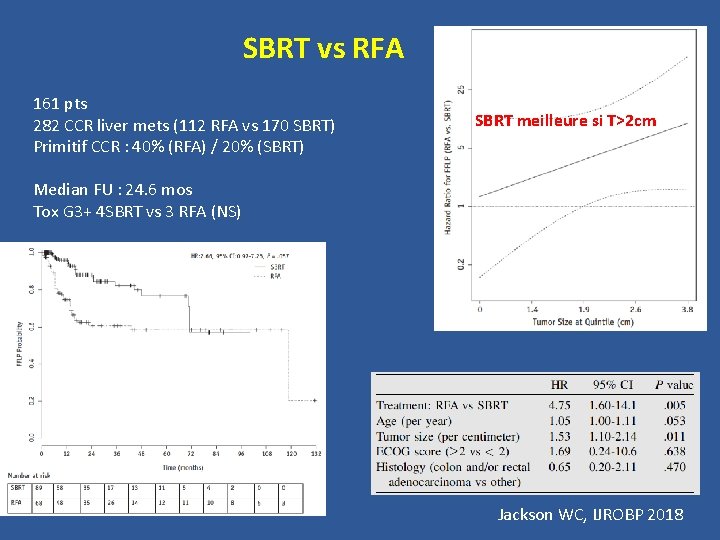
SBRT vs RFA 161 pts 282 CCR liver mets (112 RFA vs 170 SBRT) Primitif CCR : 40% (RFA) / 20% (SBRT) SBRT meilleure si T>2 cm Median FU : 24. 6 mos Tox G 3+ 4 SBRT vs 3 RFA (NS) Jackson WC, IJROBP 2018

Schémas • 50 Gy / 10 fx (43%) • BED 10= 75 Gy • 60 Gy/3 fx (19%) • BED 10= 180 Gy • 30 -45 Gy /5 fx (13%) • BED 10= 48 -85. 5 Gy • 24 -54 Gy/3 fx (12%) • BED 10= 43. 2 -151 Gy • 55 -60 Gy/5 fx (10%) • BED 10= 115. 5 -132 Gy • 99. 5% PTV = IDL 80% (75 -85) • Minimum PTV dose 90% Jackson WC, IJROBP 2018

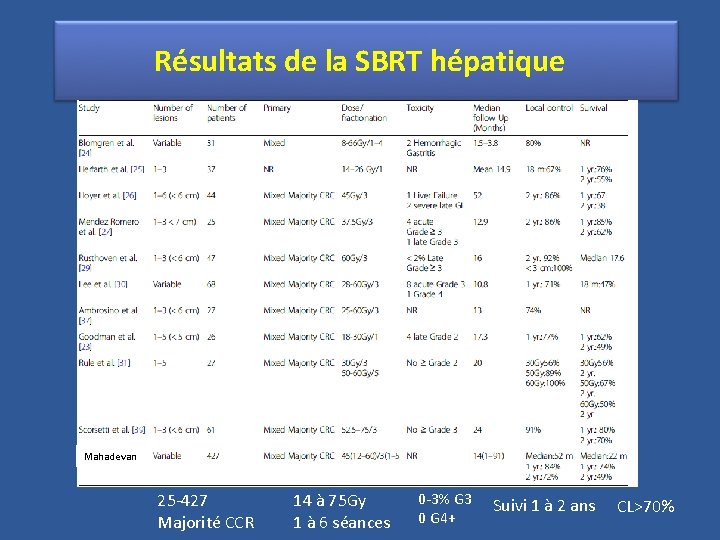
Résultats de la SBRT hépatique Mahadevan 25 -427 Majorité CCR 14 à 75 Gy 1 à 6 séances 0 -3% G 3 0 G 4+ Suivi 1 à 2 ans CL>70%

Single dose Heidelberg • Phase I/II • N= 37 • Liver mets = 55 • 14 to 26 Gy / 1 fx • 1 -y LC 67% • 22 -26 Gy (80%) 14 -20 Gy (0%) Herfarth KK, JCO 2001 Stanford • Phase I • N= 26 (19 w/ liver mets) • 18 to 30 Gy • Med FU = 18 mos • No DLT • (1 acute G 2 = duodenal ulcer and 2 late duodenal ulcer) • 1 -y LC 77% • 1 -y and 2 -y OS = 62 and 49% Goodman KA, IJROBP 2010

Fractionated SBRT • Liver mets • 45 Gy/3 fx (BED 10= 112. 5 Gy) • 2 -y LC = 79% • 1 death (hepatic failure), 1 colonic perforation, 2 duodenal ulcers • No tracking/gating (Large PTV margins) Hoyer M, Acta Oncol 2006

University of Colorado • Phase I • N= 18 • Phase II • N= 47 (63 liver mets) • 1 -3 Liver mets • <6 cm • 38 had 60 Gy/3 fx • Med FU 16 mos • 36 to 60 Gy / 3 Fx • 1 -y / 2 -y in-field LC = 95% /92% • No DLT • 100% if <3 cm • 1 G 3+ (2%) / No G 4+ Schefter TE, IJROBP 2005 Rusthoven KE, JCO 2009

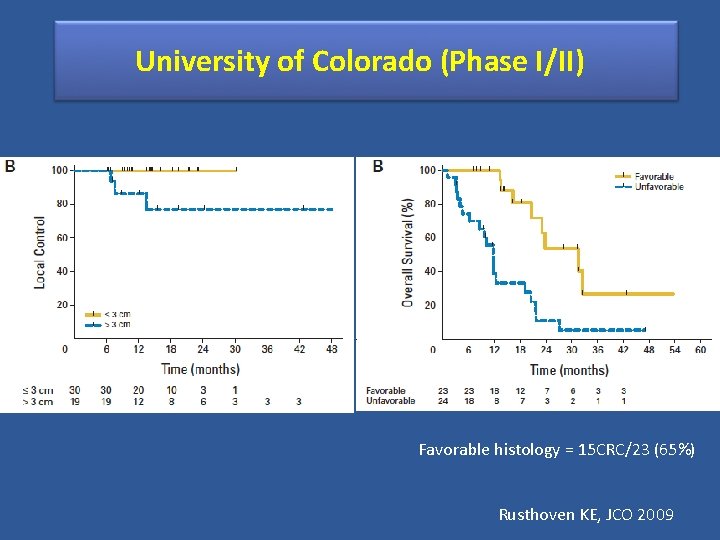
University of Colorado (Phase I/II) Favorable histology = 15 CRC/23 (65%) Rusthoven KE, JCO 2009

University of Texas southwestern • Phase I dose escalation • 30 Gy/3 fx - 2 -y LC 56% (No. G 3+) • 50 Gy/5 fx – 2 -y LC 89% (No G 4+ - 1 G 3 liver enzyme) • 60 Gy/5 fx – 2 -y LC 100% (No G 3+) • Dose-response relationship betwwen 30 Gy and 60 Gy (p=0. 009) Rule W, Timmerman R, Ann Surg Oncol 2011

Ultra high dose (University of Milan, Italy) • N= 61 • 76 liver mets • 75 Gy/ 3 fx (BED 10=262. 5 Gy) • Med FU = 12 mos • LC = 95%, 2 -y OS 70% Scorsetti M, IJROBP 2013

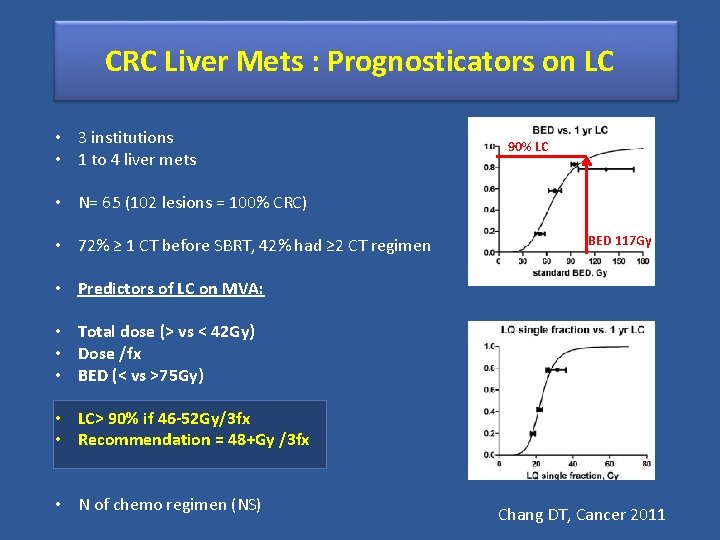
CRC Liver Mets : Prognosticators on LC • 3 institutions • 1 to 4 liver mets 90% LC • N= 65 (102 lesions = 100% CRC) • 72% ≥ 1 CT before SBRT, 42% had ≥ 2 CT regimen BED 117 Gy • Predictors of LC on MVA: • Total dose (> vs < 42 Gy) • Dose /fx • BED (< vs >75 Gy) • LC> 90% if 46 -52 Gy/3 fx • Recommendation = 48+Gy /3 fx • N of chemo regimen (NS) Chang DT, Cancer 2011

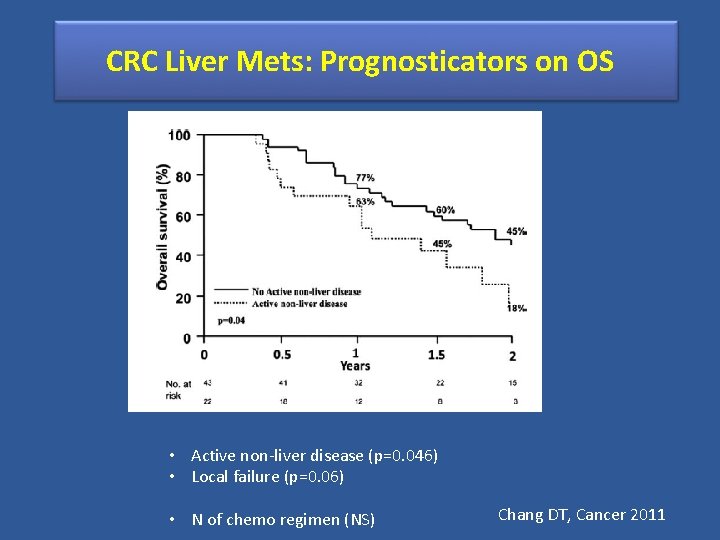
CRC Liver Mets: Prognosticators on OS • Active non-liver disease (p=0. 046) • Local failure (p=0. 06) • N of chemo regimen (NS) Chang DT, Cancer 2011

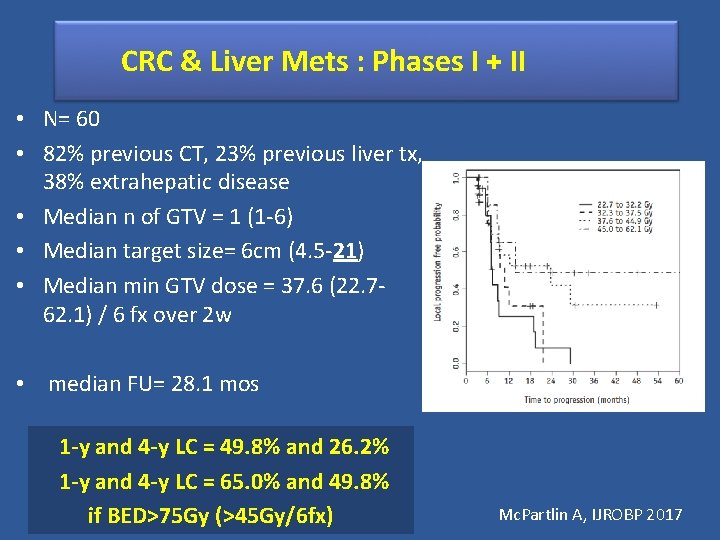
CRC & Liver Mets : Phases I + II • N= 60 • 82% previous CT, 23% previous liver tx, 38% extrahepatic disease • Median n of GTV = 1 (1 -6) • Median target size= 6 cm (4. 5 -21) • Median min GTV dose = 37. 6 (22. 762. 1) / 6 fx over 2 w • median FU= 28. 1 mos 1 -y and 4 -y LC = 49. 8% and 26. 2% 1 -y and 4 -y LC = 65. 0% and 49. 8% if BED>75 Gy (>45 Gy/6 fx) Mc. Partlin A, IJROBP 2017

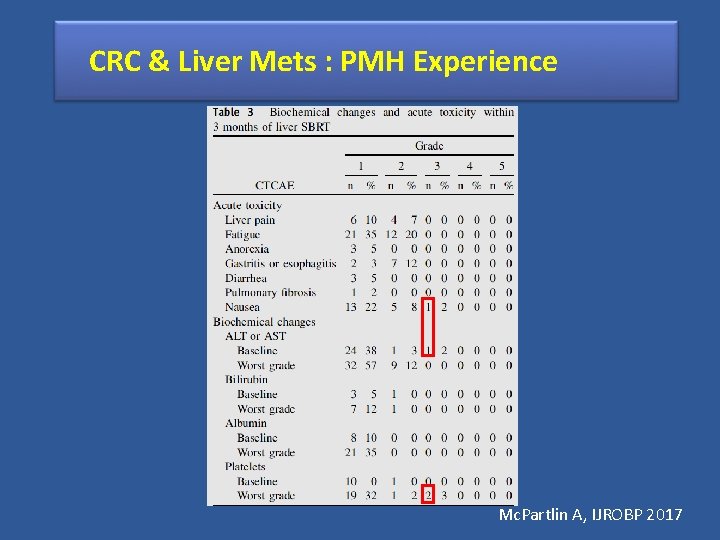
CRC & Liver Mets : PMH Experience Mc. Partlin A, IJROBP 2017

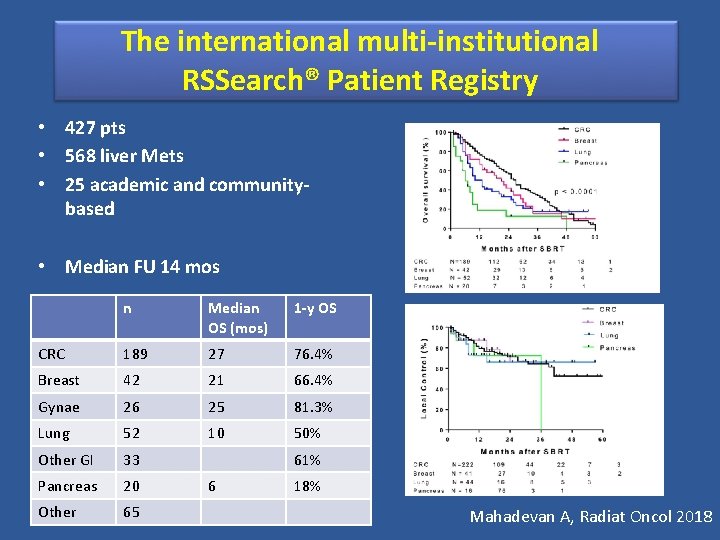
The international multi-institutional RSSearch® Patient Registry • 427 pts • 568 liver Mets • 25 academic and communitybased • Median FU 14 mos n Median OS (mos) 1 -y OS CRC 189 27 76. 4% Breast 42 21 66. 4% Gynae 26 25 81. 3% Lung 52 10 50% Other GI 33 Pancreas 20 Other 65 61% 6 18% Mahadevan A, Radiat Oncol 2018

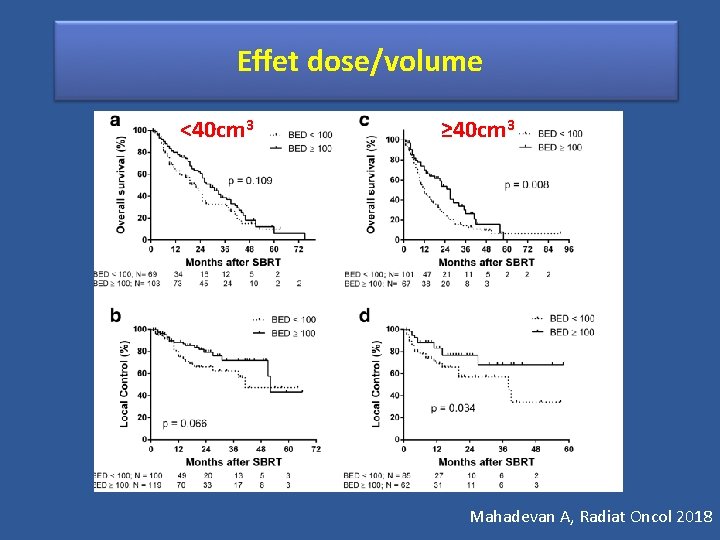
Effet dose/volume <40 cm 3 ≥ 40 cm 3 Mahadevan A, Radiat Oncol 2018

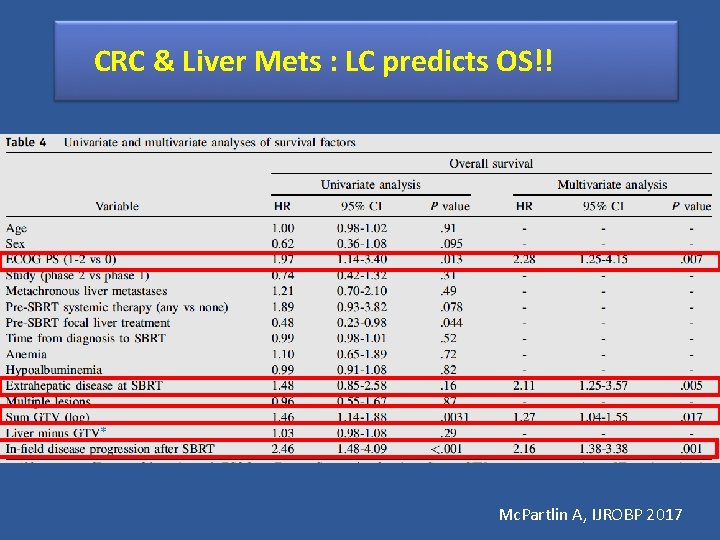
CRC & Liver Mets : LC predicts OS!! Mc. Partlin A, IJROBP 2017

CONCLUSIONS • Option thérapeutique ablative et conservatrice pour les M+ non résécables • Contrôle local en SBRT >80% et relié à la survie • Modélisation de l’effet dose/volume permet d’établir les schémas thérapeutiques efficaces • T>3 cm efficacité >RFA mais BED >117 Gy • Toxicités minimes+++ • Intérêt de combiner thérapies systémiques?