Mouvements anormaux et en ranimation 2013 1 Maladie
































- Slides: 52

Mouvements anormaux et (en) réanimation 2013 1. Maladie de Parkinson 2. Mouvements anormaux Dr David Grabli Pôle des Maladies du Système nerveux et CRICM, INSERM U_MR 975 (GHPS, Paris VI)

Maladie de Parkinson en réanimation • Pas de données fiables • Recours aux urgences dans la MP – 16% à 45 % des patients par an • Recours à l’hospitalisation – 7 à 28 % des patients par an • Motifs – Pneumopathie d’inhnalation – Infection urinaire – Traumatismes liés aux chutes

QUELLE QUESTION SE POSER POUR L’ADMISSION D’UN PATIENT PARKINSONIEN EN RÉANIMATION

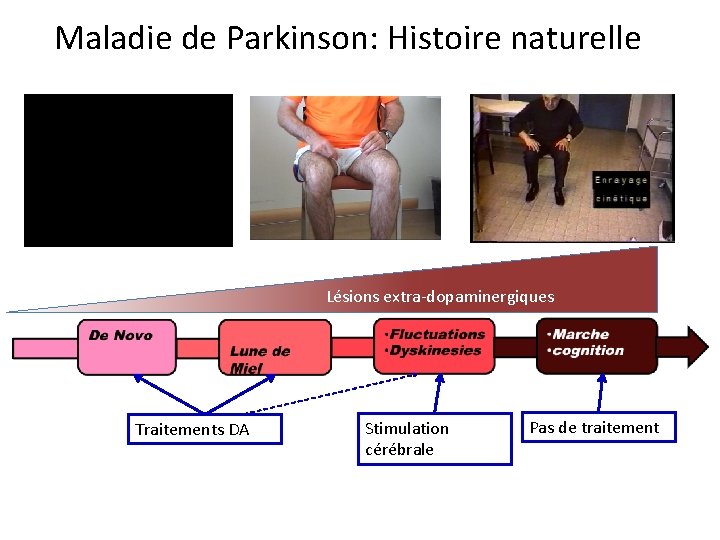
Maladie de Parkinson: Histoire naturelle Lésions extra-dopaminergiques Traitements DA Stimulation cérébrale Pas de traitement

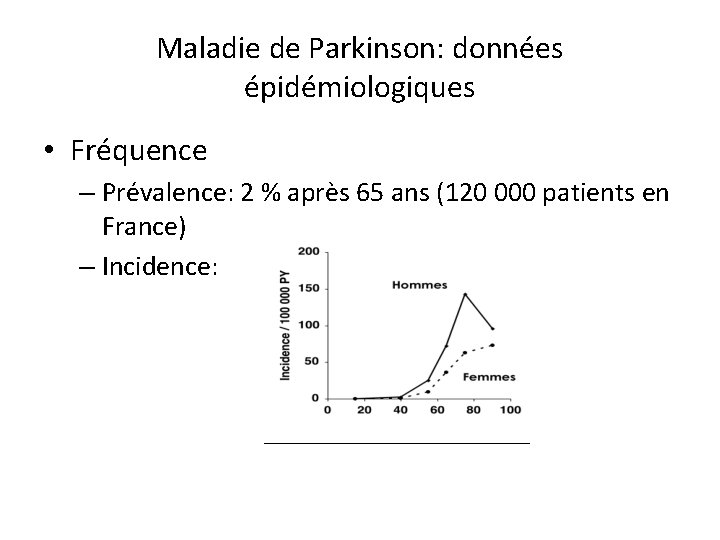
Maladie de Parkinson: données épidémiologiques • Fréquence – Prévalence: 2 % après 65 ans (120 000 patients en France) – Incidence:

Maladie de Parkinson: mortalité • Cohorte de 230 patients Norvégiens – Suivi de 1993 à 2005 • Survie médiane début des symptômes moteurs: 15. 8 ans (2. 2 – 36 ans) • Facteurs prédictifs d’une mortalité précoce – Début tardif – Sévérité des symptômes moteurs – Démence et troubles psychiatriques • L’espérance de vie des patients parkinsoniens est peu diminuée par rapport à la population générale Forsaa EB, Neurology 2010

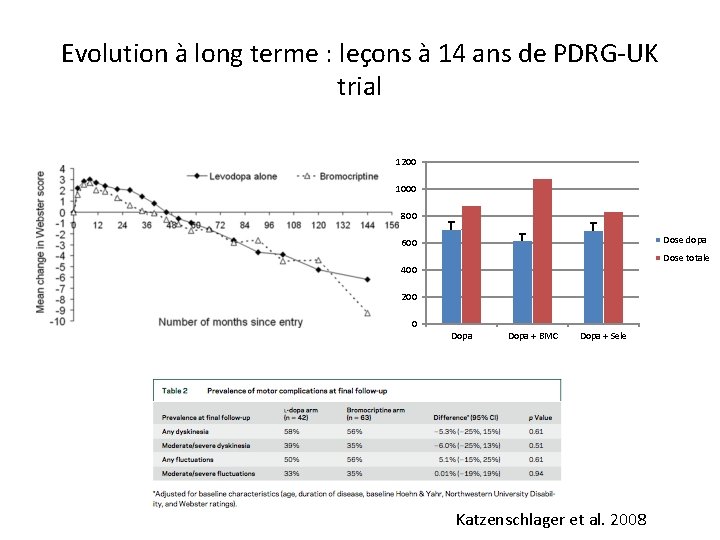
Evolution à long terme : leçons à 14 ans de PDRG-UK trial 1200 1000 800 Dose dopa 600 Dose totale 400 200 0 Dopa + BMC Dopa + Sele Katzenschlager et al. 2008

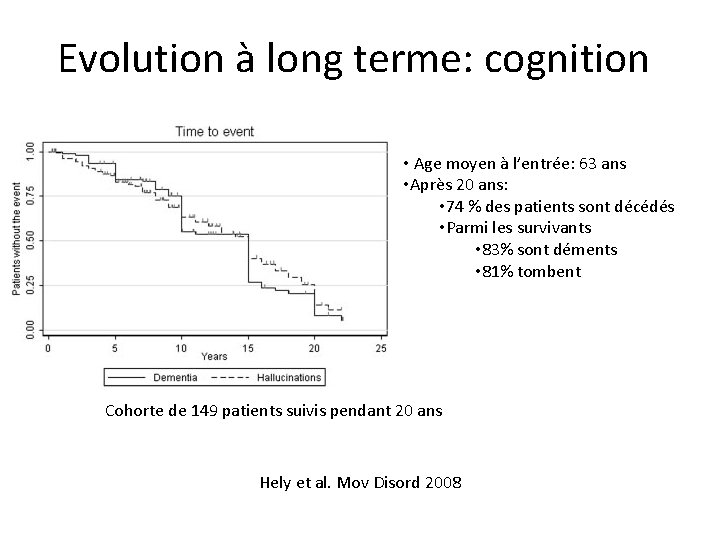
Evolution à long terme: cognition • Age moyen à l’entrée: 63 ans • Après 20 ans: • 74 % des patients sont décédés • Parmi les survivants • 83% sont déments • 81% tombent Cohorte de 149 patients suivis pendant 20 ans Hely et al. Mov Disord 2008

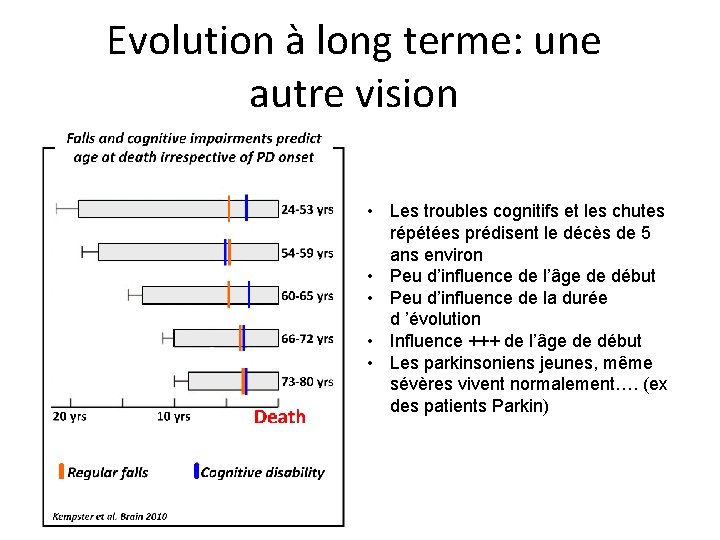
Evolution à long terme: une autre vision • Les troubles cognitifs et les chutes répétées prédisent le décès de 5 ans environ • Peu d’influence de l’âge de début • Peu d’influence de la durée d ’évolution • Influence +++ de l’âge de début • Les parkinsoniens jeunes, même sévères vivent normalement…. (ex des patients Parkin)

Maladie de Parkinson dans la « vraie vie » • Maladie « impressionnante » car dyskinésies et fluctuations • Les parkinsoniens ont une "qualité de vie" • Aggravation « aigue » importante en situation de stress physiologique – Perte de la réponse à la dopa – Perte de la marche – Aggravation / apparition de troubles de la déglutition • Capacité de récupération ++++

Emergency in PD: akinetic crisis • Acute worsenning of motor symptoms beyond « wearing OFF » despite treatment adaptations – + 30 points on UPDRS III score (Onofrj, 2005) • In severe cases: – Alteration of mental status – Dysphagia – Hyperthermia – Dysautonomia • Laboratory analysis – Increased CPK and myoglobin – Increased leucocytes

Akinetic crisis: why ? • Apparent loss of response to DA drugs – Associated conditions: • Surgery • Infection • Neoplasm – No alteration of drugs pharmacokinetics Onofrj and Thomas, Neurology 2005 Onofrj and Thomas, Park Relat Disord 2011 Bonicci et al. Ann Pharmacother 2010

En synthèse • Le diagnostic de maladie de Parkinson ne doit pas nécessairement limiter d’admission en réanimation • La durée d’évolution de la maladie influe peu sur le pronoctic • La gravité apparente au moment de l’admission ne préjuge pas de l’état « réel » du patient • Valeur péjorative +++ – ge – Chutes / troubles cognitifs

PIEGES DE LA PRISE EN CHARGE

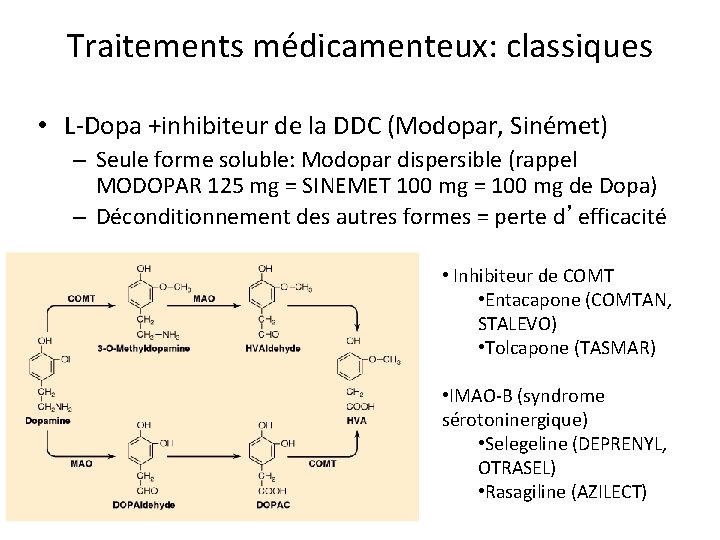
Traitements médicamenteux: classiques • L-Dopa +inhibiteur de la DDC (Modopar, Sinémet) – Seule forme soluble: Modopar dispersible (rappel MODOPAR 125 mg = SINEMET 100 mg = 100 mg de Dopa) – Déconditionnement des autres formes = perte d’efficacité • Inhibiteur de COMT • Entacapone (COMTAN, STALEVO) • Tolcapone (TASMAR) • IMAO-B (syndrome sérotoninergique) • Selegeline (DEPRENYL, OTRASEL) • Rasagiline (AZILECT)

Traitements médicamenteux: classiques • Agonistes dopaminergiques – Ergotés: bromocriptine (PARLODEL), lisuride (DOPERGINE) – Non ergotés: ropinirole (REQUIP), pramipexole (SIFROL), piribedil (TRIVASTAL) – Formes LP: une seule prise par jour – Forme transdermique: rotigotine (NEUPRO) – Forme SC: apomorphine – Equivalence de dose: 100 mg dopa = 0. 7 mg pramipexole = 6 mg Ropinirole = 50 – 100 mg piribedil = 10 mg Apomorphine

Traitements continus • Infusions intra-duodénale de dopa (DUODOPA*) – Réduction des périodes OFF et des dyskinésies – Lourdeur de mise en œuvre – Coût (40 000 euros / an) • 40 à 60 patients en France • Echec des autres traitement (y compris pompe à Apomorphine) • CI à la chirurgie • Complications: Neuronopathies axonales sévères (carence en B 12) et épilepsie (carence en B 6) Devos et al. Mov Dis 2009 • Perfusion sous-cutanée continue d’apomorphine – Réduction des périodes OFF et des dyskinésies – Echec des autres traitement • Alternative à la chirurgie • Effets indésirables +++ • Psychiques • Végétatifs (hypotension…)

Stimulation cérébrale profonde


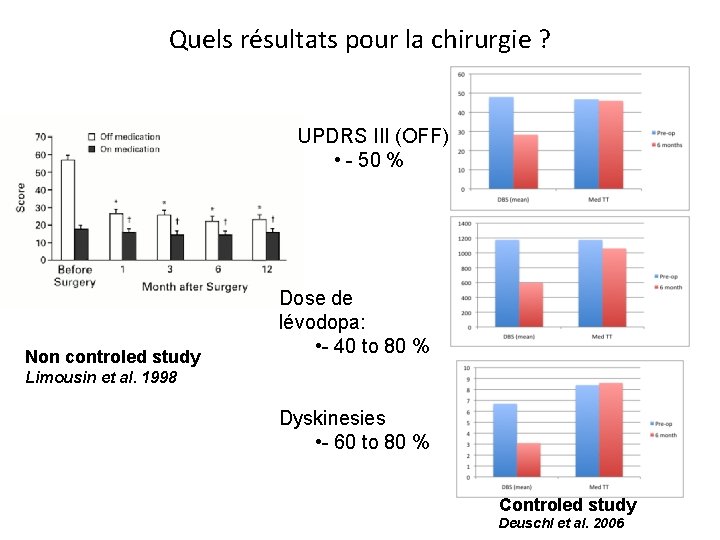
Quels résultats pour la chirurgie ? UPDRS III (OFF) • - 50 % Non controled study Dose de lévodopa: • - 40 to 80 % Limousin et al. 1998 Dyskinesies • - 60 to 80 % Controled study Deuschl et al. 2006

Stimulation cérébrale profonde • Activité du pace maker parasite ECG / scope • Contre indication à l’IRM (en règle générale)

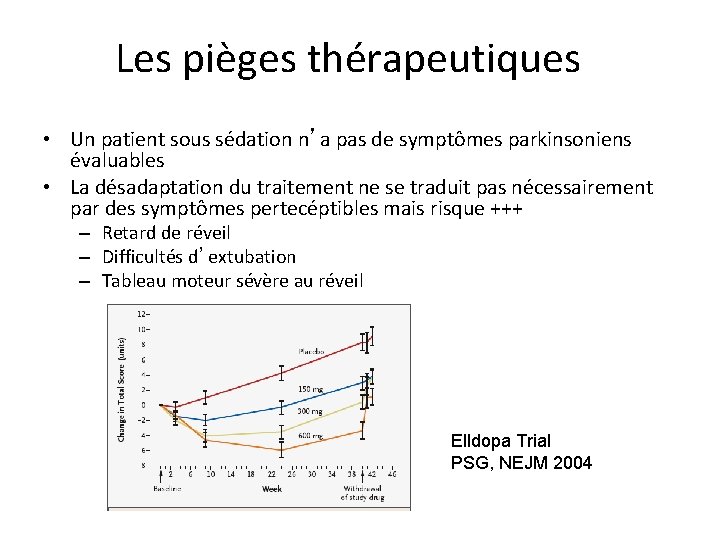
Les pièges thérapeutiques • Un patient sous sédation n’a pas de symptômes parkinsoniens évaluables • La désadaptation du traitement ne se traduit pas nécessairement par des symptômes pertecéptibles mais risque +++ – Retard de réveil – Difficultés d’extubation – Tableau moteur sévère au réveil Elldopa Trial PSG, NEJM 2004

Akinetic crisis: why (bis) ? • Manipulation of dopaminergic treatment – Treatment withdrawal – Dopamine agonist switch – Impairment of medication absorption • High protein diet in patients with tube feeding • Gastrointestinal disturbances – Concomittant prescription of neuroleptics Onofrj and Thomas, Neurology 2005 Onofrj and Thomas, Park Relat Disord 2011 Bonicci et al. Ann Pharmacother 2010

La règle absolue • Ne jamais arrêter le traitement antiparkinsonien • Privilégier le traitement le plus simple possible – Dopa dispersible par SNG ou gastrostomie – Dose suffisante sous forme de Modopar dispersible – Interrompre les autres traitements • Anticholinergiques > amantadine > IMAO-B >agonistes DA > I-COMT • Le risque: syndrome d'akinésie aigue – Surveillance fièvre et CPK

Après la sédation • Sevrage ventilatoire: – OFF: hypoventilation (VNI +++) – ON: dyskinésies (anxiété / stress) • Avant d'envisager la trachéotomie réévaluer les symptômes sans sédation sans et avec traitement – Patient dyskinétique: plutôt en OFF traitement avec VNI et reprise rapide du traitemen • Le stress physiologique responsable d'une perte de réponse au traitement

Cas pratique 1 • • Patient de 63 ans Réanimation en post TC Maladie de Parkinson depuis 10 ans Traitement par SNG – Dopa 800 mg /j • Dénutrition sévère • Brutalement détérioration de l’état de vigilance, fièvre • Que s’est-il passé ?

Pièges 1: alimentation • Compétition absorption acides aminés / dopa • Risque de diminution de l’absorption du traitement anti-parkinsonien si alimentation riche en protéine – Limiter les aliments riches en protides – Fenêtre d’alimentation pour l’administration de la dopa – (Utilisation d’apomorphine en SC) • Syndrome malin des NLP – CK et leucocytes augmentés • Attention aux apports excessifs de vitamine B 6 Klawans et al. JNNP 1971


Situation 2: • Patiente de 35 ans • Hospitalisée pour réévaluation d’un syndrome Parkinsonien • Sort pour un service de rééducation • Appel du réanimateur – Crise d’épilepsie ayant cédé sous Rivotril – Tachycardie à 180/min

Pièges 2: trucs cliniques • Les tremblements sévères peuvent ressembler à des myoclonies • Le clonazepam réduit le tremblement (effet sédatif) – Diagnostic erroné d’épilepsie…. • Le tremblement artefacte le tracé ECG – Tremor-related artefact mimicking ventricular tachycardia (Ortega-Carnicer, Ressucitation 2005)

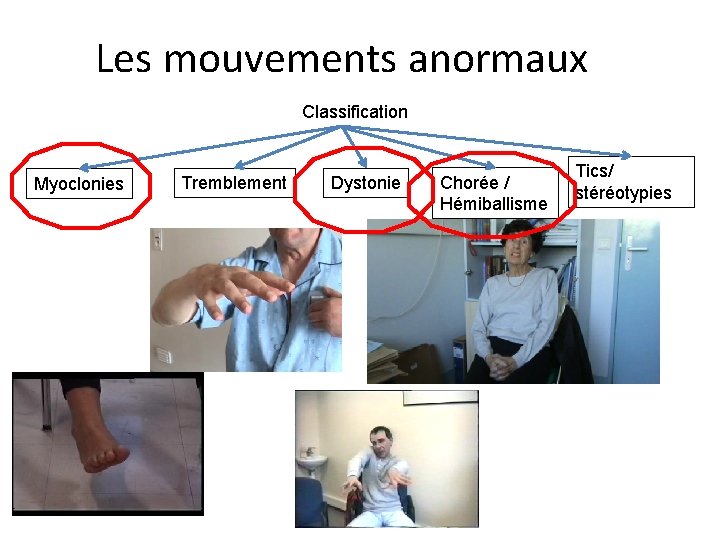
Les mouvements anormaux Classification Myoclonies Tremblement Dystonie Chorée / Hémiballisme Tics/ stéréotypies

Cor tico - Sou s -Co rtic a les Myoclonies: générateurs MYOCLONIES CORTICALES v Myoclonies corticales réflexes, spontanées, d’action v Épilepsie partielle continue (Kojewnikoff) MYOCLONIES SOUS-CORTICALES v Myoclonies réticulaires et hyperekplexies v Dystonie myoclonique / myoclonus dystonia v (Myoclonies du voile et squelettiques) MYOCLONIES SPINALES v Myoclonies spinales segmentaires v Myoclonies propriospinales v Myoclonies « périphériques » (cf SHF, parfois bilatérales)

Classification étiologique • Myoclonies physiologiques – Hoquet – Exercice musculaire, fatigue, stress, sursaut – Hypniques • Myoclonies essentielles – Héréditaires ou sporadiques • Myoclonies épileptiques – Myoclonie « fragment » de l’épilepsie – Myoclonies des épilepsies généralisées idiopathiques (rôle des traitements) – Syndromes épileptiques de l’enfant (EMJ, West, Lennox. Gastaut) – Epilepsies myocloniques progressives • Myoclonies secondaires – Encéphalopathies – Démences corticales – Pathologies des NGC (Parkinson, MSA, dystonie, PKAN, Wilson) ou du cervelet (MSA, SCA) – … Marsden, 1982

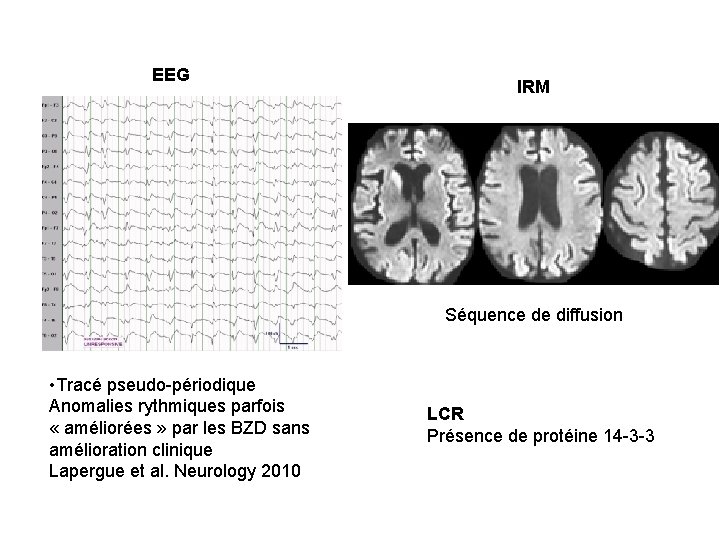
Quelques encéphalopathies myocloniques remarquables • Maladie de Creutzfeldt-Jakob – Déficit cognitif focal puis démence rapidement progressive>>> coma – Ataxie cérébelleuse – Epilepsie – Myoclonies

EEG IRM Séquence de diffusion • Tracé pseudo-périodique Anomalies rythmiques parfois « améliorées » par les BZD sans amélioration clinique Lapergue et al. Neurology 2010 LCR Présence de protéine 14 -3 -3

Encéphalopathies myocloniques Opsoclonus myoclonus • Myoclonies • Ataxie • Cause • Idiopathique • Paranéoplasique –Toxiques (médicaments et environnement) –Métabolique (rein, foie, CO 2, Na…) –Infectieuses et post-infectieuses (Prion, Whipple, PESS, HIV, Syphillis, Trypanosomiase…) –Inflammatoires et paranéoplasique • Hashimoto • Maladie Coeliaque Gwinn et al, 1996

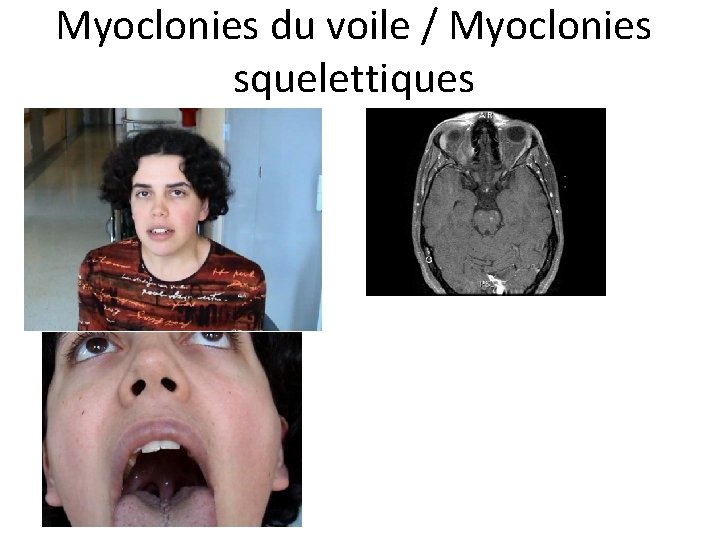
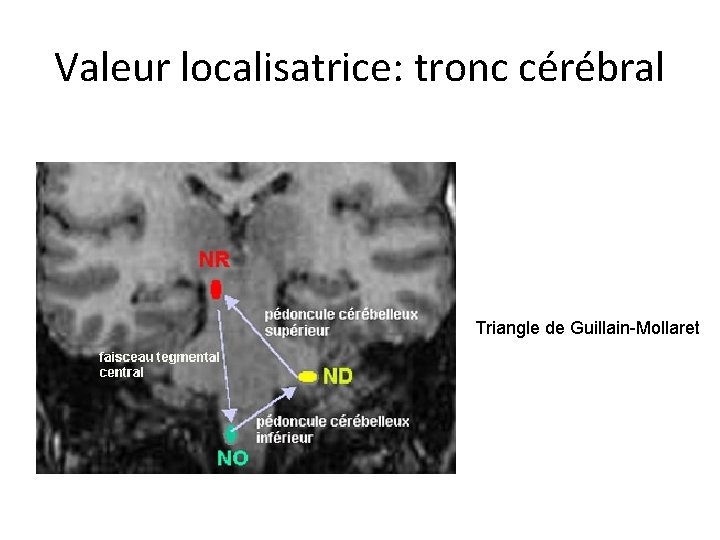
Valeurs localisatrices des mouvements anormaux • Myoclonies corticales localisées (hémicorporelles) – Lésions dans les régions pré-motrices ou motrices bilatérales) • Myoclonies (ou tremblement) du voile / myoclonies squelettiques / myorythmies – Lésion du tronc cérébral (triangle de Mollaret) • Hémichorée / hémiballisme – Lésion région subthalamique ou ailleurs

Myoclonies du voile / Myoclonies squelettiques

Valeur localisatrice: tronc cérébral Triangle de Guillain-Mollaret

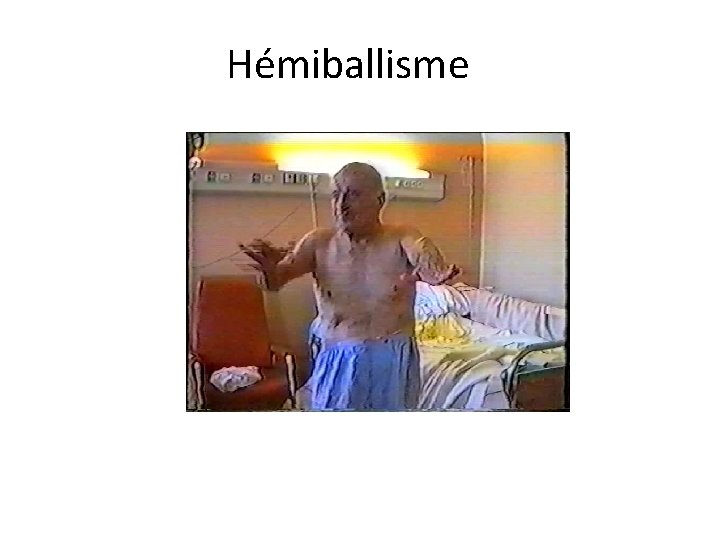
Hémiballisme

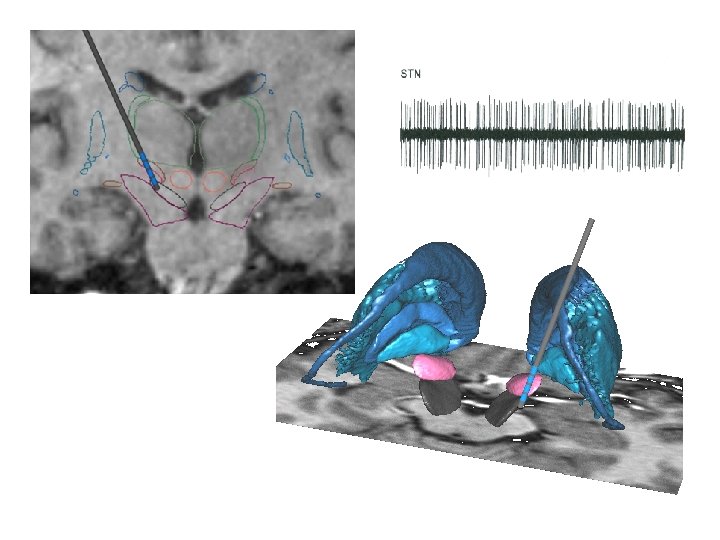
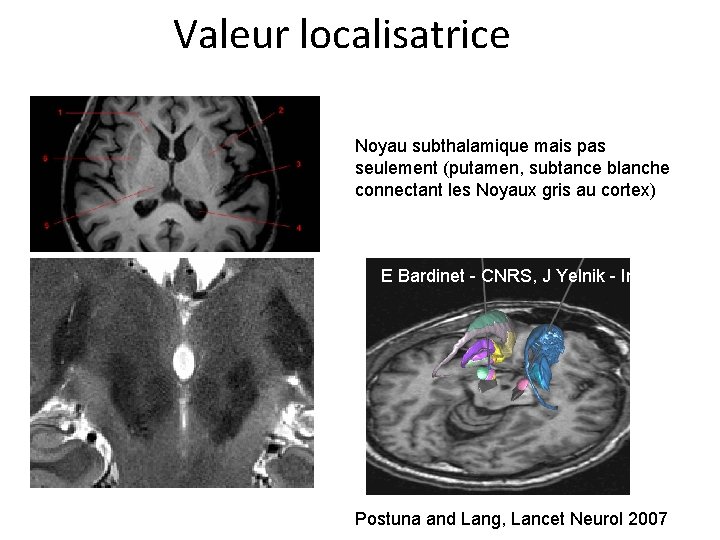
Valeur localisatrice Noyau subthalamique mais pas seulement (putamen, subtance blanche connectant les Noyaux gris au cortex) E Bardinet - CNRS, J Yelnik - Inserm Postuna and Lang, Lancet Neurol 2007

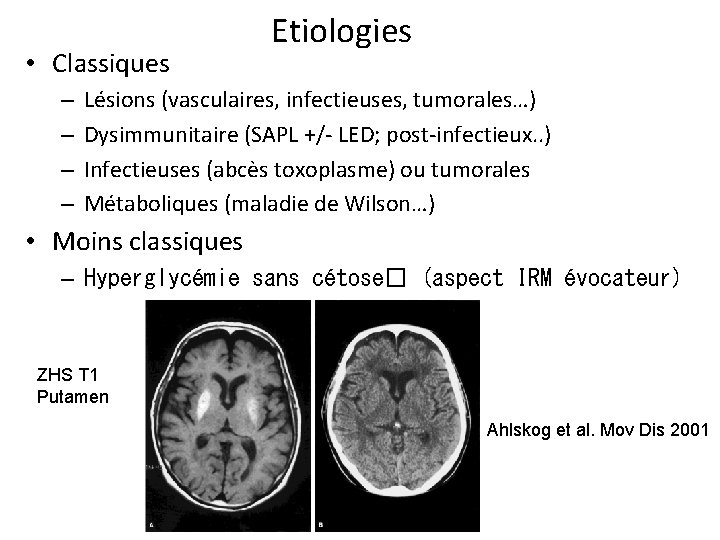
• Classiques – – Etiologies Lésions (vasculaires, infectieuses, tumorales…) Dysimmunitaire (SAPL +/- LED; post-infectieux. . ) Infectieuses (abcès toxoplasme) ou tumorales Métaboliques (maladie de Wilson…) • Moins classiques – Hyperglycémie sans cétose� (aspect IRM évocateur) ZHS T 1 Putamen Ahlskog et al. Mov Dis 2001

Traitements • Neuroleptiques – Typiques ou atypique – Dépend de l’effet anti-D 2 • Tétrabénazine (Xenazine) – Déplétion des terminaisons monaminergique – Effet pseudo-neuroleptique – Effets secondaires ++ (asthénie, dépression, hypotension…) • Sédation

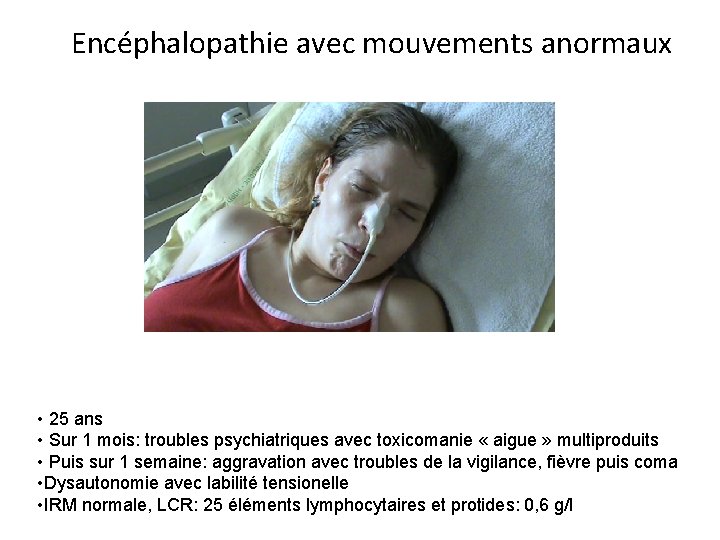
Encéphalopathie avec mouvements anormaux • 25 ans • Sur 1 mois: troubles psychiatriques avec toxicomanie « aigue » multiproduits • Puis sur 1 semaine: aggravation avec troubles de la vigilance, fièvre puis coma • Dysautonomie avec labilité tensionelle • IRM normale, LCR: 25 éléments lymphocytaires et protides: 0, 6 g/l

Encéphalites à anticorps anti-NMDA Dalmau et al. Lancet Neurol 2008

Encéphalites à anticorps anti-NMDA Valeur pronostique de la persistance des AC Dalmau et al. Lancet Neurol 2008

Dystonies et urgences • Orage dystonique • Pronostic vital – Rhabdomyolyse – Déshydratation • Facteur déclenchant – Douleur et traumatisme, infection, stress physiologique. . . • Traitement – Anticholinergiques, benzodiazepines, neuroleptiques et dépléteurs DA – Sédation sous AG – Stimulation cérébrale profonde – Traitement du facteur déclenchant

Dystonies et urgences Torticollis aigu et fixé: • Lésion ou traumatisme du rachis cervical • Lésion médullaire • Tumeur de la fosse postérieure • Syndrome de Grisel (infection des parties molles cervicales)

Mouvements anormaux: après la réanimation (1) • Myoclonies

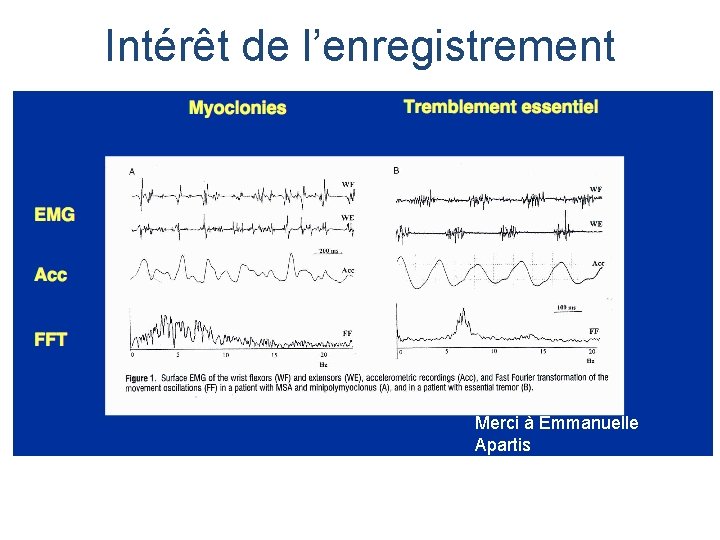
Intérêt de l’enregistrement Merci à Emmanuelle Apartis

Syndrome de Lance et Adams • Myclonies multifocales ou généralisées • Asynchrones > rythmiques • D’action et/ou d’intention – Invalidant +++ • Séquelles d’une anoxie cérébrale • Myclonies corticales ou réticulaires • Traitements – Antiépileptiques – Agents sérotoninergique (Lévotonine)

Conclusion • Maladie de Parkinson – Ne jamais arrêter le traitement – Interactions alimentation entérale / Dopa • Mouvements anormaux – Encéphalites à AC anti-NMDA+++++ – Valeur localisatrice de certains mouvements