Monitorizacin de la profundidad anestsica Dr Eva Mateo

































- Slides: 53

Monitorización de la profundidad anestésica Drª Eva Mateo Servicio de Anestesia Reanimacion y Terapeutica del Dolor CONSORCIO HOSPITAL GENERAL UNIVERSITARIO DE VALENCIA 2004 1

Profundidad Anestésica n n No se dispone de una definición satisfactoria Integra el estado final resultante de: Hipnosis u Analgesia u Bloqueo muscular u Bloqueo de respuesta autónoma u frente a la respuesta originada por la agresión quirúrgica 2004 2

Despertar intra operatorio Definición: recuerdos intra operatorios u Explícita (memoria consciente): recuerdo consciente de experiencias. Precisa de conciencia para percibir, formar y evocar voluntariamente la información u Implícita (memoria no consciente): cambios en la conducta o comportamiento producidos por experiencias previas pero sin ser consciente de haber vivido dichas experiencias. Sólo se manifiestan por terapias de sugestión o test específicos u Los sueños intra operatorios no parecen estar relacionados con episodios de conciencia. 2004 3

Despertar intra operatorio: INCIDENCIA n Estudio Escandinávico 11785 pacientes: 0. 18% si RM/ 0. 10% si NO RM (“Awareness during anaesthesia: a prospective case study” Sandin Lancet 2000) n Estudio Británico 1000 pacientes: 0. 2% (“Incidence of awareness with recall during general anaesthesia” Liu Anaesthesia 1991) n Estudio Australiano 8372 pacientes: 0. 38% (“Awareness during general anesthesia”Bergman Anaesthesia 2002) 2004 4

Despertar intra operatorio. FDA: n n n 1. B-Aware. Trial: Prospectivo, randomizado, doble ciego. 2503 pacientes con alto riesgo despertar intraop en dos grupos: BIS y No BIS. Dos casos de DIO en grupo BIS y 11 en No BIS: Reducción DIO 82%. 2. SAFE 2 Trial: Prospectivo. 5057 BIS frente a 7811 No BIS. Incidencia DIO 0. 04%- 0. 2% respectivamente. 3. AIM Trial: 19576 pacientes de 7 centros USA. DIO: 0. 1 - 0. 2% 2004 5

Despertar intra operatorio. INCIDENCIA n n n Si se excluye obstetricia y C. Cardiaca: 0. 2% Obstetricia: 0. 4% En C. Cardiaca: 1. 1 - 1. 5% PLT: 11 - 43% N 2 O al 70% (agente único mantenimiento): 2% Sólo el 0. 01% describen dolor durante el despertar intra operatorio 2004 6

Despertar intra operatorio. Causas: n 1. Anestesia superficial: Cesárea u hipovolemia u baja reserva cardiaca u n 2. Requerimientos anestésicos superiores: Jóvenes u Fumadores u Drogas: alcohol, opioides, anfetaminas. . u n 3. Suministro inadecuado de agentes anestésicos: Malfunción vaporizador u Malfunción bomba perfusión u 2004 7

Despertar intra operatorio. Consecuencias (1): n Dolor (el más estresante pero el menos frecuente) n Percepción auditiva n Sensación de parálisis y de debilidad n Sentimiento de indefensión n Ansiedad, pánico n Muerte inminente 2004 8

Despertar intra operatorio. Consecuencias (2): n n n Trastornos del sueño Pesadillas Ansiedad Miedo a futuras anestesias Sde. Stress postraumático: pesadillas repetitivas, u ansiedad, u irritabilidad, u preocupación por la propia muerte u 2004 9

2004 10

Despertar intra operatorio. Consecuencias: n n Supone el 2% de las reclamaciones legales Incidencia similar a la neumonía por aspiración e IMA (en cuanto a reclamaciones) n Más frecuentes en: F Mujeres F Técnica: N 2 O-opioide -relajante 2004 11

Despertar intra operatorio Medidas para reducir la incidencia 1. Comprobar el respirador antes de cada uso, asegurar: el vaporizador montado correctamente. 2. Monitorizar la end-tidal del agente utilizado (la alarma inferior debe procurar una concentración suficiente de agente volátil para prevenir despertar) 3. Considerar la premedicación BZD (amnesia) F F Bergman Anaesthesia 2002, 57: 549 -556. Ghoneim Anesthesiology 2002; 92: 597 -602 2004 12

Despertar intra operatorio Medidas para reducir la incidencia (2) 4. Utilizar las dosis adecuadas de agente hipnótico Si se repiten los intentos de intubación repetir hipnótico 5. Suplementar N 2 O + opioides con al menos MAC 0. 6 de agente volátil. Administrar mínimo MAC 0. 8 -1 si se utiliza un agente hipnótico sólo. 6. Especial atención con pacientes hipovolémicos: aumentar o reintroducir los agentes hipnóticos cuanto antes. Bergman et al. Anaesthesia 2002, 57: 549 -556. Ghoneim Anesthesiology 2002; 92: 597 -602 2004 13

Despertar intra operatorio Medidas para reducir la incidencia (3) 7. Utilización rutinaria estimulador nervio periférico permite asegurarse de la recuperación del bloqueo neuromuscular. 8. Si TIVA: revisar la idoneidad de la vía venosa y del dispositivo utilizado para infusión continua de fármacos. 9. Etiquetar de forma clara las jeringas 10. Considerar en cada caso el uso de monitor de profundidad anestésica n n Bergman Anaesthesia 2002, 57: 549 -556. Ghoneim Anesthesiology 2002; 92: 597 -602 2004 14

Despertar intra operatorio: Manejo n Entrevista con el paciente: Verificar la importancia de los hechos u Comprender al paciente u Tratar de explicar lo ocurrido u Asegurar al paciente que no volverá a ocurrir en un futuro u Disculparse u Ofrecer soporte psicológico u n n La entrevista debe recogerse en la historia clínica Informar al cirujano, enfermería y abogado del hospital Visitar diariamente al paciente durante su ingreso No retrasar la interconsulta con psicólogo o psiquiatra Ghoneim Anesthesiology 2002; 92: 597 -602 2004 15

Awareness during Anesthesia M. M. Ghoneim 2004 ANESTHESIOLOGY 2000 16

Monitorización neurológica n n Detectar isquemia / anoxia Controlar el FSC y el consumo de oxígeno Determinar la función neuronal Conocer el grado de profundidad anestésica (medir el componente hipnótico) 2004 17

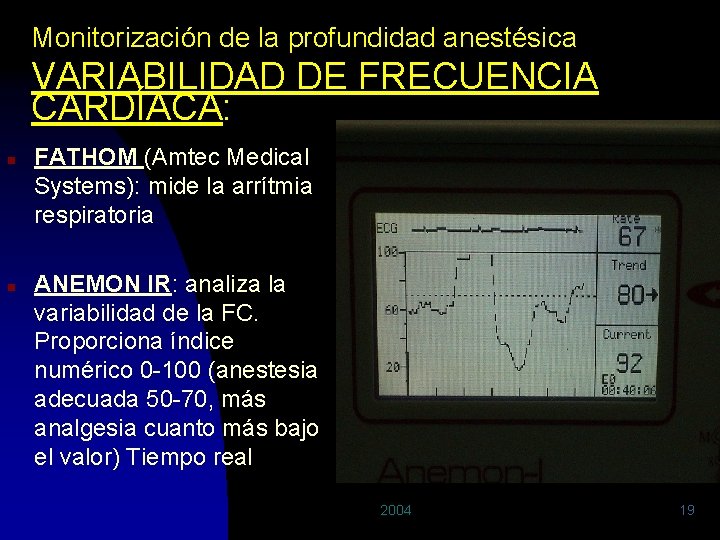
Monitorización de la profundidad anestésica 1. VARIABILIDAD DE FRECUENCIA CARDÍACA: n n Se basa en que cada latido está bajo el control del sistema nervioso autónomo (SNS y SNPS) El intervalo RR es el balance entre estos dos La medida precisa de este intervalo revela fluctuaciones de milisegundos detectables con complejos microprocesadores RR varía: edad, frecuencia respiratoria, fármaco 2004 18

Monitorización de la profundidad anestésica VARIABILIDAD DE FRECUENCIA CARDÍACA: n n FATHOM (Amtec Medical Systems): mide la arrítmia respiratoria ANEMON IR: analiza la variabilidad de la FC. Proporciona índice numérico 0 -100 (anestesia adecuada 50 -70, más analgesia cuanto más bajo el valor) Tiempo real 2004 19

Monitorización de profundidad anestésica. 2. n n n EEG: EEG estado consciente: predominio frecuencias rápida EEG anestesia: predominio de ondas de gran amplitud El EEG identifica los estados de gran profundidad ane 2004 20

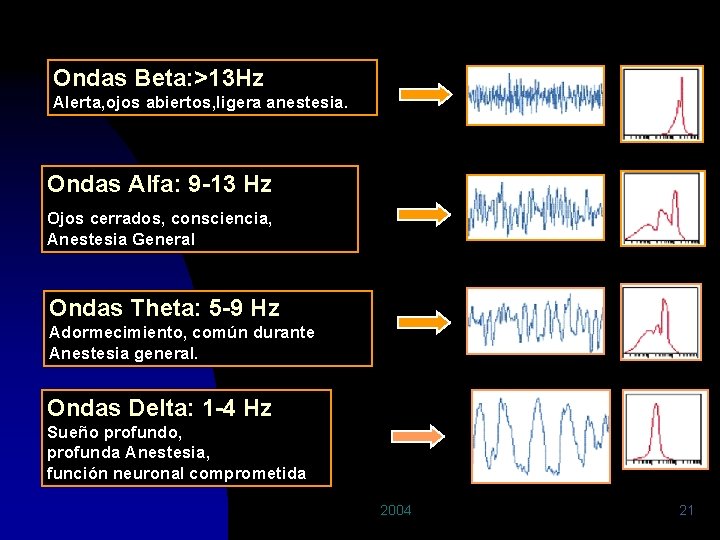
Ondas Beta: >13 Hz Alerta, ojos abiertos, ligera anestesia. Ondas Alfa: 9 -13 Hz Ojos cerrados, consciencia, Anestesia General Ondas Theta: 5 -9 Hz Adormecimiento, común durante Anestesia general. Ondas Delta: 1 -4 Hz Sueño profundo, profunda Anestesia, función neuronal comprometida. 2004 21

Monitorización de la profundidad anestésica EEG: Análisis cuantitativo: 1. Análisis dominio-tiempo: estudia los cambios de amplitud 2. Análisis frecuencia-dominante: se analiza la frecuencia y amplitud del espectro 3. Análisis biespectral: valora la frecuencia, la amplitud y el ángulo de fase del espectro. Se comparan varios espectros entre si y el ángulo de fase determina si estos son o no armónicos. El biespectro mide el acoplamiento de fase de varios espectros (biocoherencia) 2004 22

Monitorización de la profundidad anestésica n n 3. BIS: Es un índice artificial y empírico que se basa en variables del EEG procesado u u n Indice Beta: alta frecuencia, asociado a estado de vigilia y sedación ligera. Synch. Fast. Slow: valor de biespectro asociado a estado sedación moderado-profundo (40 -70) Cuasi supresion : EEG casi suprimido (BIS<40) Tasa de supresión: EEG suprimido Datos de cerca 10. 000 pacientes de Quirófano. UCI Anesthesiology 1998; 89(4) 2004 23

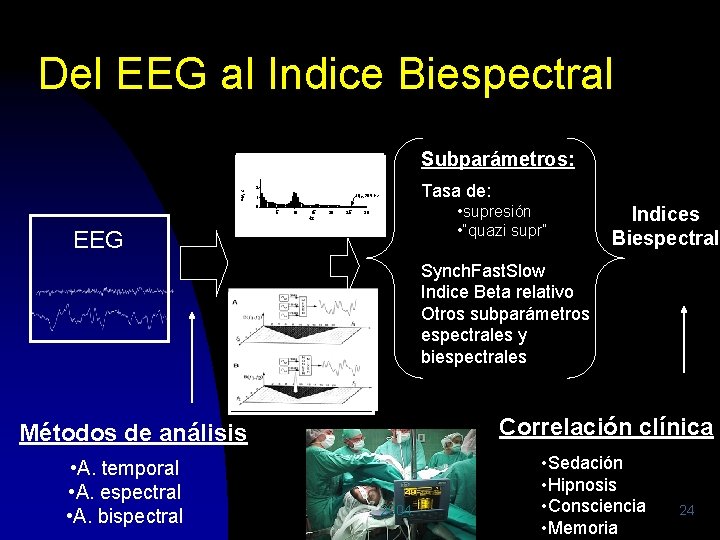
Del EEG al Indice Biespectral Subparámetros: EEG procesado 3 2 Vm Tasa de: 2 SE 95% : 26. 5 Hz. 1 • supresión • “quazi supr” 0 5 10 15 Hz 20 25 30 EEG Indices Biespectral Synch. Fast. Slow Indice Beta relativo Otros subparámetros espectrales y biespectrales Correlación clínica Métodos de análisis • A. temporal • A. espectral • A. bispectral 2004 • Sedación • Hipnosis • Consciencia • Memoria 24

BIS: Análisis biespectral 100 80 Despierto, memoria intacta Sedación 60 Anestesia general 40 20 0 Hipnosis profunda Aumento de las salvas de supresión Silencio cortical 2004 25

n n n Bis: 90 sedación ligera Bis 80 cierra los ojos Bis < 70 no formación memoria explícita Bis < 65 no formación memoria implícita Anestesia general 40 -60 2004 26

Monitorización de la profundidad anestésica Falso aumento BIS: u Actividad muscular: temblor u Interferencia radiofrecuencia (marcapasos, Maze, ablación tumores, calentadores. . ) u Ketamina, N 2 O, Enfluorane, Xenon u Aumento contractilidad cardiaca (adrenalina) u Efecto estimulante central similar al de las anfetaminas (adrenalina, noradrenalina, fenilefrina) u Patrón de sueño REM Anaesthesia 2000; 55(8) 2004 27

Monitorización de la profundidad anestésica Falsa disminución de BIS: Patrón Delta paradójico: enlentecimiento EEG durante 2 -3 min post retirada fármacos (fentanilo y remifentanilo). Sensor sobre la arteria temporal Movimientos de la cabeza Anesth Analg 2003; 96 2004 28

Tasa de Supresión (burst supression) n n n Porcentaje de tiempo en los últimos 63 seg en que el EEG está suprimido (<5 m. V) Aparece con BIS alrededor 30 -35 Aparece con: Anestesia profunda u Isquemia u Hipoxia grave u Embolia aerea u Hipotermia (1. 12 BIS=1ºC) u Lesión neurológica (coma, TCE, HSA. . ) u 2004 29

BIS en UCI n n Valoración objetiva de la sedación (limitación escalas de sedación en IOT) Sedación durante procedimientos invasivos Coma inducido por fármacos Cuidados al final de la vida Crit Care Med 1999; 27(8) Anesthesiology 1999; 91(3 A) 2004 30

Escala de RAMSAY Ramsay MAE. Br Med J 1974; 2: 656 -9 2004 31

Escala de sedación de Ramsay n n Es la escala más utilizada en la práctica clínica. Muy sencilla. Personal no entrenado Gran correlación con los potenciales evocados Limitaciones: No validada u No valora adecuadamente la agitación, sólo la sedación u Sus seis niveles no son excluyentes entre si u No muy útil en los pacientes con ventilación mecánica u Para realizarla hay que molestar y estimular al enfermo u Hansen-Flaschen J. Crit Care Med 1994; 22: 732 -733 Schulte- Tamburen AM. Intensive Care Med 1999; 25: 377 -382 De Jonghe B. Intensive Care Med 2000; 26: 275 -285 2004 32 Soliman HM. Br J Anaesth; 87: 186 -192

Escala de Sedación – Agitación RIKER 2004 Riker RR. Crit Care Med 1994; 22: 433 -440 33

Escala de Sedación – Agitación RIKER n n n Escala sencilla para valorar la sedación en los pacientes críticos Mantiene la simplicidad del Ramsay Validada frente al Ramsay, a la escala analógica visula y frente a la monitorización con BIS. No hace falta experiencia Al valorar la agitación se está imponiendo al Ramsay Riker RR. Crit Care Med 1999; 27: 1325 -1329 De Jonghe B. Intensive Care Med 2000; 26: 275 -285 Ri. Ker RR. Intensive Care Med 2001; 27: 853 -858 Brandl KM. Pharmacotherapy 2001; 21: 431 -436 2004 34

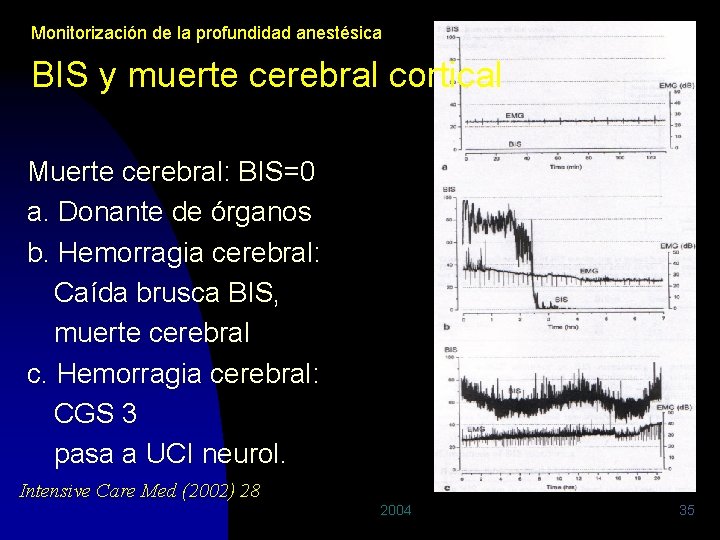
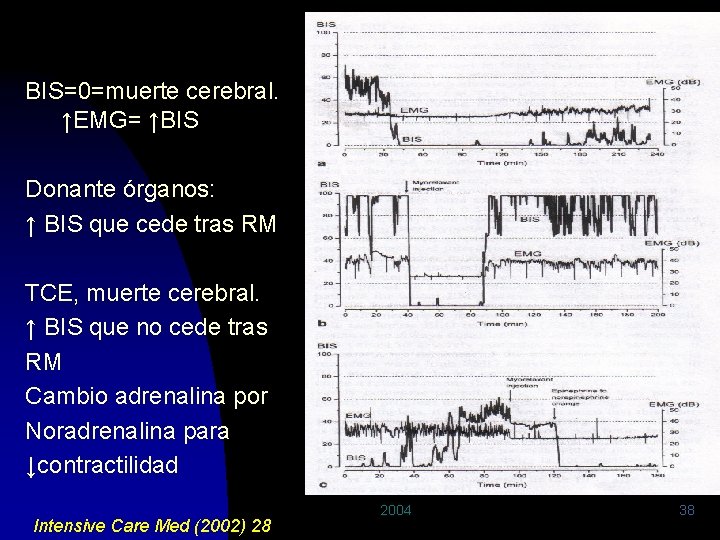
Monitorización de la profundidad anestésica BIS y muerte cerebral cortical Muerte cerebral: BIS=0 a. Donante de órganos b. Hemorragia cerebral: Caída brusca BIS, muerte cerebral c. Hemorragia cerebral: CGS 3 pasa a UCI neurol. Intensive Care Med (2002) 28 2004 35

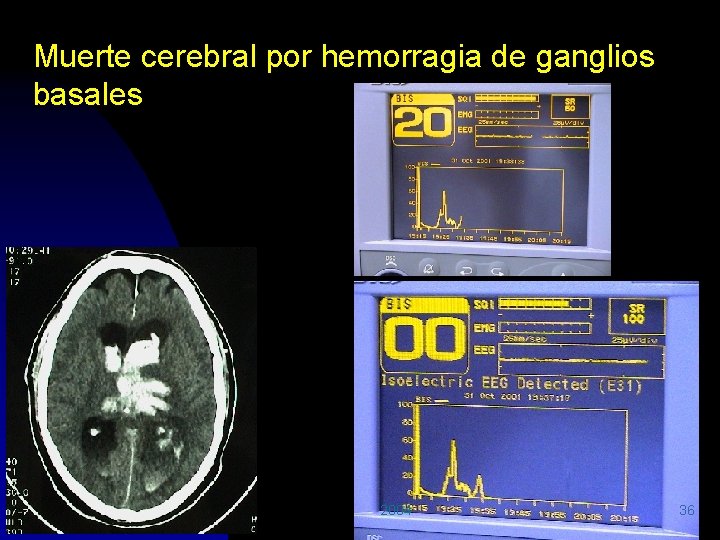
Muerte cerebral por hemorragia de ganglios basales 2004 36

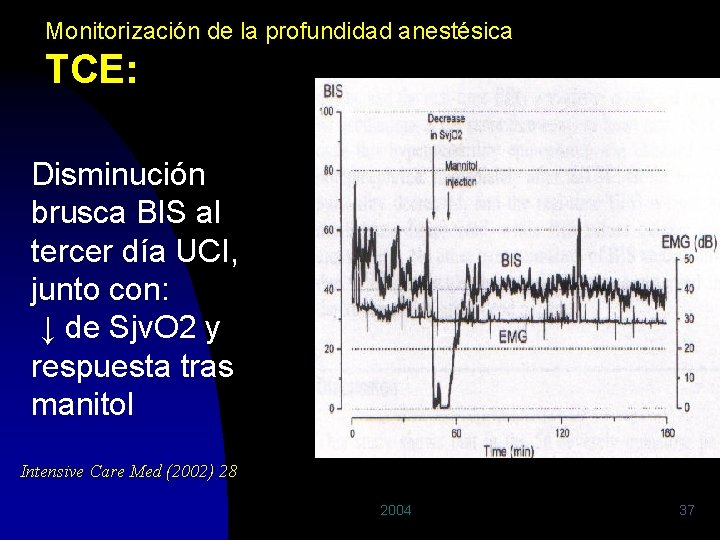
Monitorización de la profundidad anestésica TCE: Disminución brusca BIS al tercer día UCI, junto con: ↓ de Sjv. O 2 y respuesta tras manitol Intensive Care Med (2002) 28 2004 37

BIS=0=muerte cerebral. ↑EMG= ↑BIS Donante órganos: ↑ BIS que cede tras RM TCE, muerte cerebral. ↑ BIS que no cede tras RM Cambio adrenalina por Noradrenalina para ↓contractilidad Intensive Care Med (2002) 28 2004 38

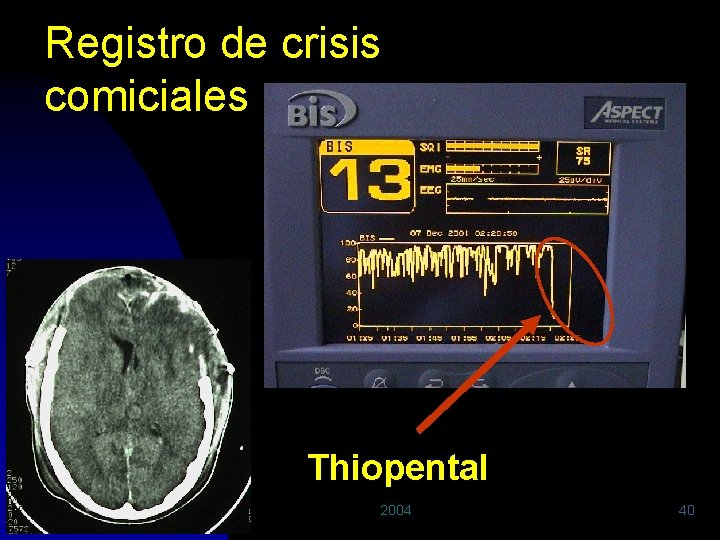
n Limitaciones: El BIS refleja la perfusión de la región frontal de un solo hemisferio u BIS puede disminuir a 0 antes de la muerte cerebral ante HIC severa. u EMG (administrar RM) o hipercontractilidad cardiaca elevan falsamente el BIS u n USO: Evaluación continua. Primera señal de deterioro neurológico. Primer indicio de muerte cerebral (siempre confirmar) u Asegurar EEG plano: parada circulatoria, dosificación de thiopental (coma barbitúrico TS=60 o BIS entre 20 -30) u 2004 39

Registro de crisis comiciales Thiopental 2004 40

4. ENTROPÍA: n La complejidad del EEG es mayor durante la conciencia (más c n La “regularidad” del EEG se incrementa a medida que aument n Aplicando el algoritmo de la entropía aproximada al EEG se ob 2004 41

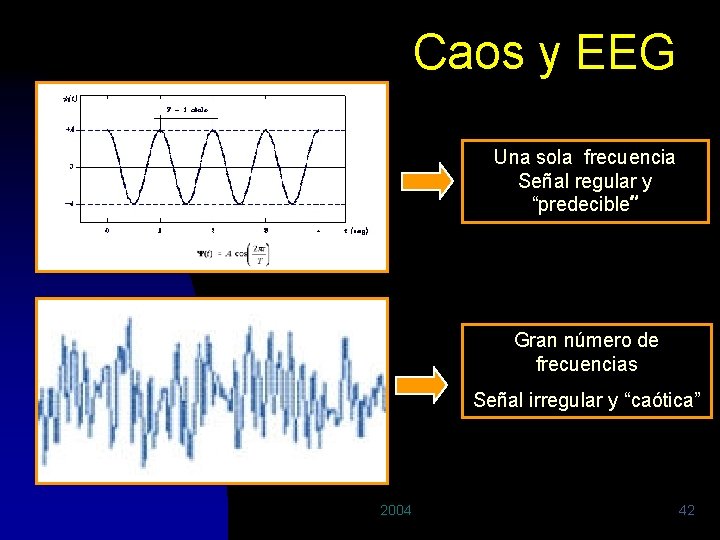
Caos y EEG Una sola frecuencia Señal regular y “predecible” Gran número de frecuencias Señal irregular y “caótica” 2004 42

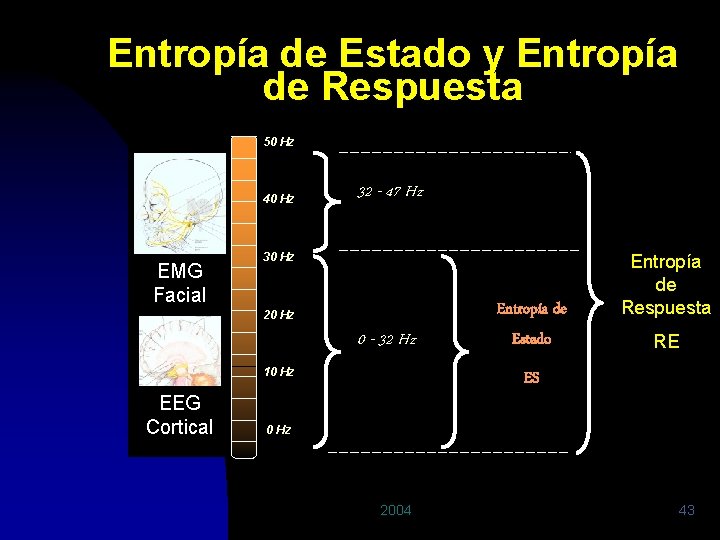
Entropía de Estado y Entropía de Respuesta High Frequency 50 Hz 40 Hz EMG Facial 32 - 47 Hz 30 Hz 20 Hz 0 - 32 Hz 10 Hz EEG Cortical Entropía de Estado Entropía de Respuesta RE ES 0 Hz 2004 43

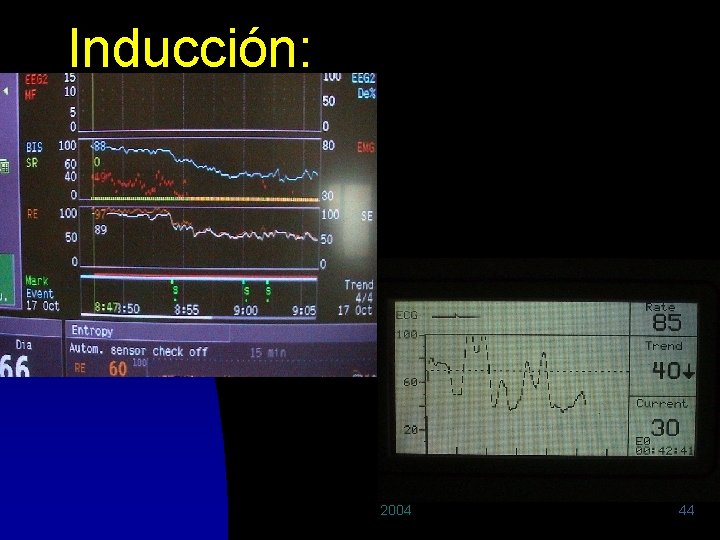
Inducción: 2004 44

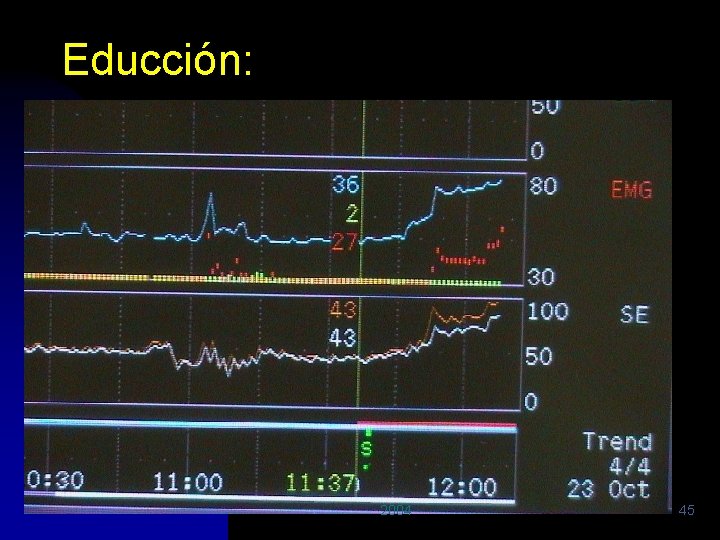
Educción: 2004 45

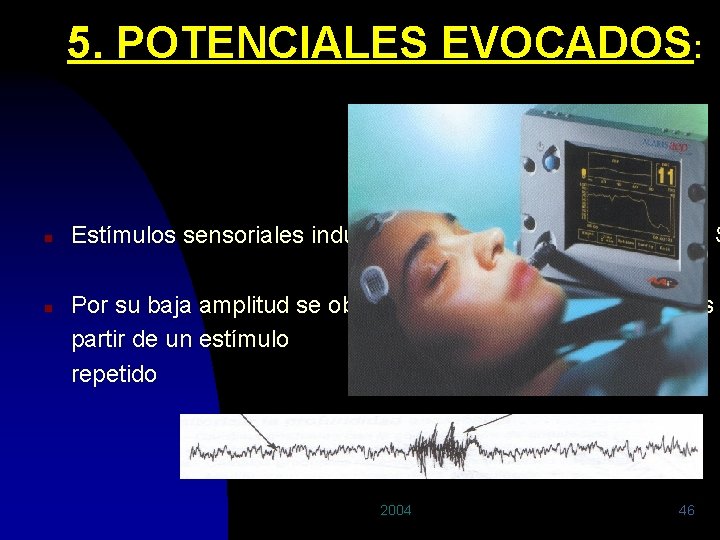
5. POTENCIALES EVOCADOS: n n Estímulos sensoriales inducen una respuesta eléctrica en el S Por su baja amplitud se obtiene del promedio de potenciales partir de un estímulo repetido 2004 46

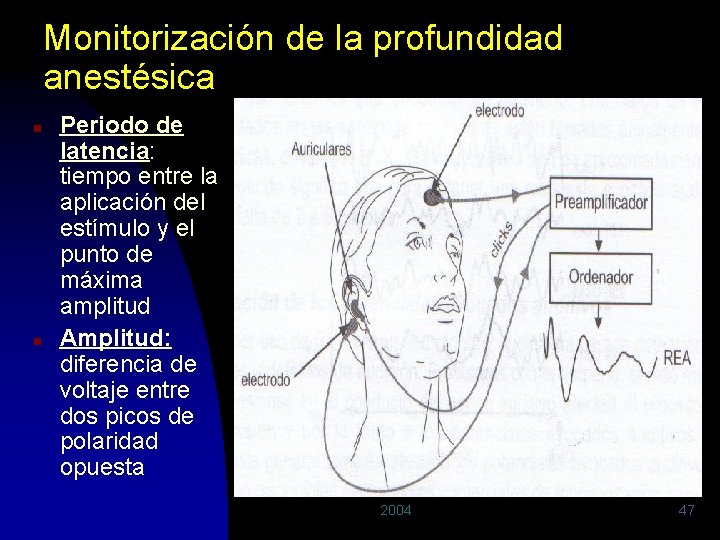
Monitorización de la profundidad anestésica n n Periodo de latencia: tiempo entre la aplicación del estímulo y el punto de máxima amplitud Amplitud: diferencia de voltaje entre dos picos de polaridad opuesta 2004 47

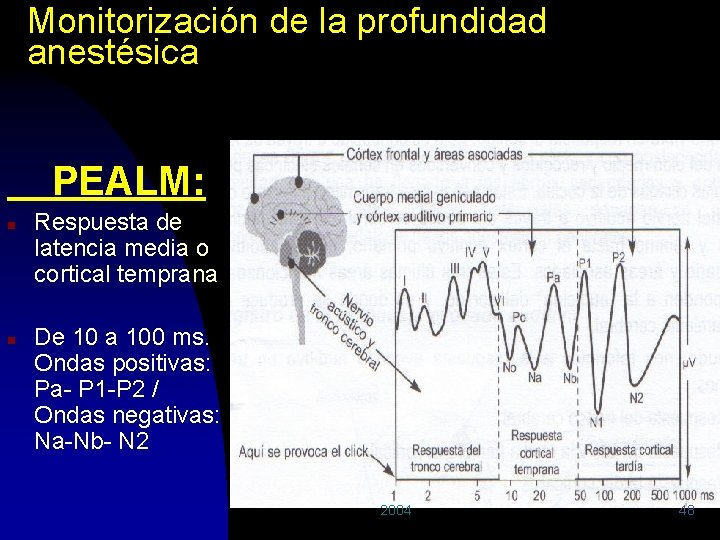
Monitorización de la profundidad anestésica PEALM: n n Respuesta de latencia media o cortical temprana De 10 a 100 ms. Ondas positivas: Pa- P 1 -P 2 / Ondas negativas: Na-Nb- N 2 2004 48

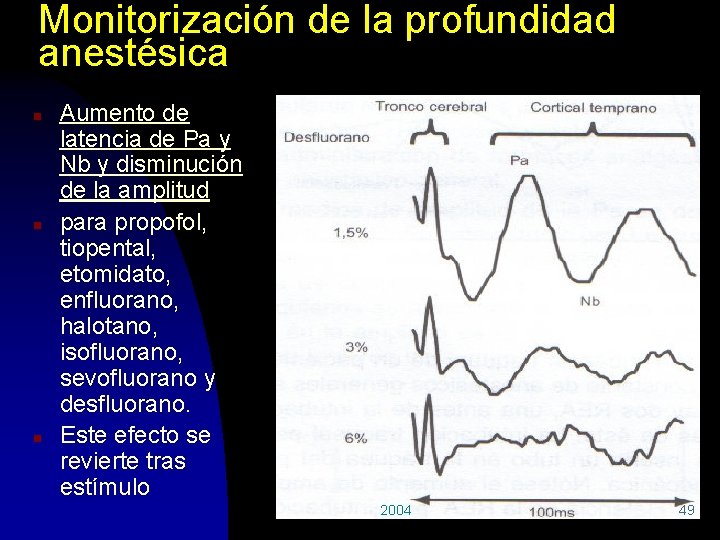
Monitorización de la profundidad anestésica n n n Aumento de latencia de Pa y Nb y disminución de la amplitud para propofol, tiopental, etomidato, enfluorano, halotano, isofluorano, sevofluorano y desfluorano. Este efecto se revierte tras estímulo 2004 49

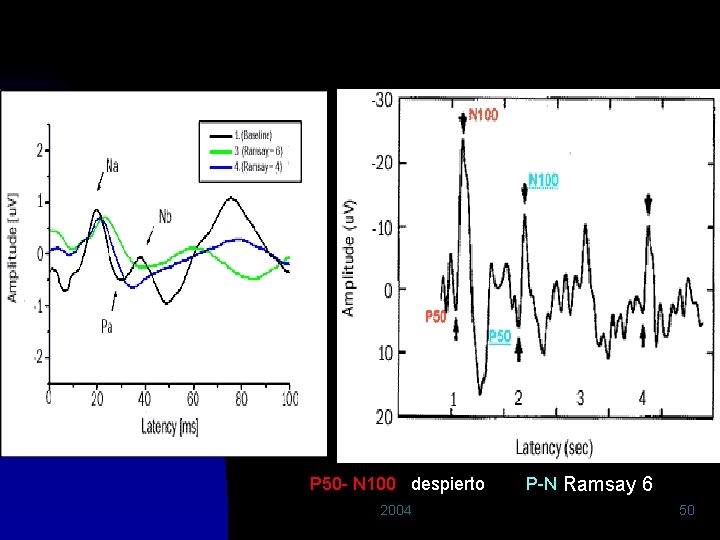
P 50 - N 100 despierto 2004 P-N Ramsay 6 50

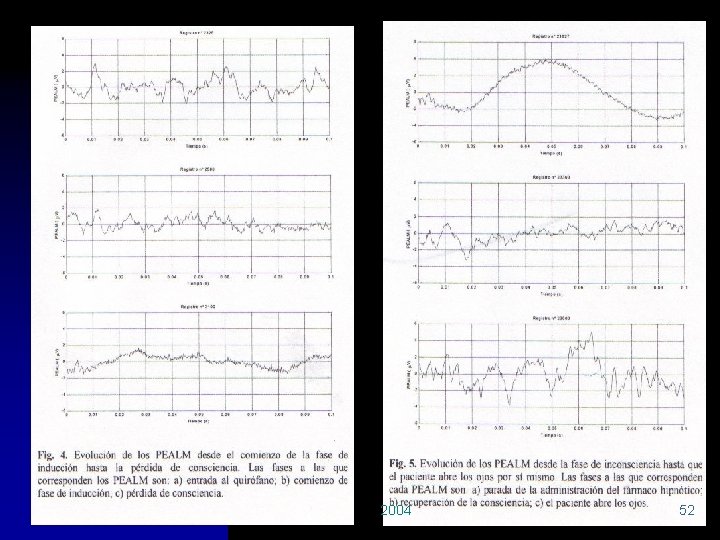
PEALM: n n Reflejan un balance entre el efecto depresor hipnótico y el efecto activador cerebral de los estímulos quirúrgicos Apenas generan cambios: opioides, BZD, ketamina y N 2 O Al igual que el BIS no predice bien el movimiento ni la respuesta HMDC La prueba de impedancia del BIS interfiere con los PEALM Rev Esp Anestesiol Reanim 2000(47) 2004 51

2004 52

2004 53